Клинические рекомендации
Пищевая аллергия
МКБ 10: L20.8/L27.2/ К52.2 /T78.1
Возрастная группа: дети
Год утверждения (частота пересмотра): 2021 (пересмотр каждые 3 года)
ID:
URL:
Профессиональные ассоциации:
Утверждены Союзом педиатров России |
Согласованы Научным советом Министерства Здравоохранения Российской Федерации "__" __________ 201_ г |
Список сокращений
БА |
Бронхиальная астма |
БКМ |
Белок коровьего молока |
ВОЗ |
Всемирная организация здравоохранения |
ГА |
Гипоаллергенный |
ГЭРБ |
Гастроэзофагеальная рефлюксная болезнь |
ЖКТ |
Желудочно-кишечный тракт |
ИФА |
Иммунноферментный анализ |
КДБА |
Коротко действующий β2–агонист |
ЛТБ |
Липидтранспортирующие белки |
ПА |
Пищевая аллергия |
ПНЖК |
Полиненасыщенные жирные кислоты |
Bet v 1 |
Главный аллерген пыльцы березы |
BHA |
Бутилгидроксианизол |
BHT |
Бутилгидрокситолуол |
CAST- COMBI |
Комбинированный аллерген-стимулирующий тест |
Da |
Дальтон – единица измерения массы пептидов или белков |
EAACI |
Европейская Академия аллергологии и клинической иммунологии |
EK-CAST |
Клеточный тест высвобождения лейкотриенов после воздействия аллергена на клетку |
ESPGHAN |
Европейское общество детских гастроэнтерологов, гепатологов и нутрициологов |
FLOW-CAST |
Проточно-цитометрический аллерген-стимулирующий тест, методпроточной цитометрии с двойной меткой |
Gly m4,m5, m6 |
Компоненты аллергена сои |
IgЕ |
Иммуноглобулин класса Е |
LCT |
Ген лактазы |
Mal d 1 |
Белок аллергена яблока |
PR - белки |
Группа экстраклеточных защитных белков растений (pathogenesis- related proteins) |
Pru p 1, p 2, p 4 |
Белки аллергена персика |
Th2 |
Т-хелперные лимфоциты 2 типа |
Tri a 19 |
Компонент ω-5-глиадина |
UHT |
Ультравысокая температурная обработка |
Термины и определения
Пищевые аллергены – это любые вещества, чаще всего белковой природы, стимулирующие выработку IgE или клеточный иммунный ответ.
Элиминационная диета – диета с исключением причинно-значимого аллергена.
Диагностическое введение продукта – диагностическое мероприятие, заключающееся в пробном введении малых количеств ранее исключенного из рациона питания продукта/ов для оценки клинической реакции.
Неиммунная реакция на пищу – не связанная с иммунными механизмами гиперчувствительность к пищевым продуктам.
Оральный аллергический синдром — проявления пищевой аллергии, обусловленные перекрестной сенсибилизацией к пыльцевым аллергенам, характеризуется зудом, легким отеком слизистой оболочки и ограничивается ротовой полостью.
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Пищевая аллергия (ПА) - это вызванная приемом пищевого продукта патологическая реакция, в основе которой лежат иммунные механизмы (специфические IgE-опосредованные реакции, клеточный иммунный ответ (не IgE-опосредованные) или их сочетание - реакции смешанного типа). Термин «пищевая гиперчувствительность» не отражает патогенетических механизмов ПА, поэтому его применение в отношении иммунологически обусловленных реакций на пищу в настоящее время нецелесообразно [1].
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
В подавляющем большинстве случаев причинно-значимыми аллергенами при ПА являются белки пищевых продуктов, как простые, так и сложные (гликопротеины), реже – полипептиды, гаптены, которые соединяются с белками пищи. Молекулярная масса большинства пищевых аллергенов составляет 10000-70000 Da [1,2,5].
Способность пищевого белка выступать в роли аллергенов у генетически предрасположенных индивидуумов зависит от наличия в его составе структур - «эпитопов», способных вызывать активацию Тh2 и выработку IgЕ-антител [1,5].
Также имеет значение количество поступивших во внутреннюю среду организма белковых молекул. Так, несостоятельность барьерной функции желудочно-кишечного тракта приводит к избыточному контакту иммунокомпетентных клеток с белковыми антигенами и сенсибилизации.
Пищевые аллергены - любые вещества, чаще всего белковой природы, стимулирующие выработку IgE или клеточный иммунный ответ.
В так называемую «большую восьмерку» продуктов, наиболее часто вызывающих аллергические реакции, входят: коровье молоко, куриное яйцо, арахис, орехи, рыба, морепродукты, пшеница и соя [1-4]. Пищевые аллергены могут изменять антигенные свойства в процессе кулинарной обработки продуктов. Так, денатурация белка при нагревании продукта приводит к тому, что одни продукты теряют аллергенность, а другие, напротив, становятся более аллергенными [1,2,5].
Белок коровьего молока (БКМ) – ведущий по клинической значимости аллерген раннего детского возраста [1,2, 4-6]. Пик заболеваемости истинной аллергией к БКМ приходится на первый год жизни, составляя 2-3% среди грудных детей [6]. В дальнейшем – к 5 годам – примерно у 80% больных развивается толерантность: соответственно, к возрасту 6 лет заболеваемость снижается до показателя менее 1% [4].
Практически любой белковый компонент молока способен вызвать сенсибилизацию, но наиболее часто это: β-лактоглобулин, α-лактальбумин, бычий сывороточный альбумин и γ- глобулин, а также α- и β-казеины [1,2]. В среднем, до 75% детей с аллергией к белкам коровьего молока имеют толерантность к кипяченому молоку [69]. α-лактальбумин, β- лактоглобулин и бычий сыворотончый альбумин – это термолабильные белки, поэтому наличие сенсибилизации к ним является предиктором реакции на термически необработанное молоко. Кроме того, бычий сывороточный альбумин - основной аллерген говядины. В отличие от вышеуказанных белков, казеин является термостабильным. Наличие такой сенсибилизации может свидетельствовать о непереносимости молока в любой форме. [17, 69] Аллергенными свойствами обладает и молоко других млекопитающих, в том числе козье. При этом козье молоко может выступать как перекрестный аллерген, вызывая перекрестно-аллергические реакции у больных с аллергией к БКМ, так и являться самостоятельным аллергеном, вызывая тяжелые реакции у пациентов, толерантных к коровьему молоку. Основные аллергены молока практически не теряют свою биологическую активность после кипячения, пастеризации, ультравысокой температурной обработки (UHT) или сушки. Большое значение в патогенезе аллергии к белкам коровьего молока (БКМ) у детей раннего возраста имеет вскармливание молочными смесями, приводящее к чрезмерному поступлению чужеродного белка, что на фоне незрелости кишечного барьера и иммунного ответа приводит к ранней сенсибилизации к БКМ [7]. Однако, и у детей на грудном вскармливании также может развиться клинически значимая аллергия к БКМ за счет проникновения пищевых белков в грудное молоко.
В курином яйце определяется 13 белковых аллергенов, среди которых наиболее значимымиьбумин, кональбумин, кональбумин, являются овомукоид, овальбумин, кональбумин, лизоцим, овоглобулин, а также леветин желтка. Термолабильность некоторых из них определяет тот факт, что около половины пациентов с аллергией к куриному яйцу способны переносить небольшие количества яичных белков в интенсивно термически обработанных продуктах [70]. Тем не менее, высокий уровень сенсибилизации к овомукоиду является предиктором непереносимости куриного яйца независимо от формы приготовления [17,71].
Дети с аллергией к белкам куриного яйца к 4 годам развивают толерантность в 4%, а к 6 годам - в 12% случаев. Однако, при исходной IgE-опосредованной реакции на овомукоид толерантность с возрастом не достигается.
Соя. Нередко причиной возникновения аллергических реакций может явиться соя или продукты, в состав которых входит соевый белок. Она является, так называемым, скрытым аллергеном, так как часто используется в пищевых продуктах в качестве текстуратора, эмульгатора и белковой добавки. В педиатрической практике сенсибилизация к сое встречается примерно в 0,4% случаев. Тем не менее, около 70% пациентов с возрастом вырабатывают толерантность [75, 76].
Наиболее выраженной аллергенной активностью обладают: глицинин – 11S глобулин, 7S глобулин и конглицин (β и γ-фракции), особенно его β-фракция. Выявление специфических IgE к Gly m5 и/или Gly m6 определяет тяжелое течение аллергии с системными реакциями. Наличие антител к Gly m4 проявляется в виде орального аллергического синдрома, но в случае сопутствующей сенсибилизации к березе, употребление необработанной сои у таких пациентов может спровоцировать развитие анафилаксии. Изолированная сенсибилизация к профилину или гликопротеинам сои сопровождается легкими симптомами орального аллергического синдрома или отсутствием клинических проявлений и указывает на толерантность к термически обработанной сое [21-24].
Арахис, также как горох, бобы и соя, относится к семейству бобовых. Белки арахиса содержат широкий спектр аллергенов: вицилин, профилин, конглютин, глицинин и др. Арахис широко применяется в пищевой промышленности и часто становится так называемым скрытым аллергеном. После обжаривания и варки его аллергенные свойства усиливаются. Аллергия на арахис широко распространена, характеризуется тяжелыми реакциями, в том числе анафилаксией; лишь у 20% детей с сенсибилизацией, появившейся в первые 2 года жизни, в дальнейшем развивается толерантность. Установлено, что до 50% анафилактических реакций у детей и подростков ассоциировано с сенсибилизацией к арахису и другим орехам [72].
В группу орехов входят грецкие орехи, орех-пекан, фисташки, кешью, бразильские орехи, орехи букового дерева, каштаны, фундук, миндаль, орех макадамия и др. В орехах – кешью, фундуке, грецких орехах, миндале и др.- содержатся запасные белки 7S и 11S глобулины, обладающие выраженными аллергенными свойствами и приводящие к перекрестной реакции. До 75% детей с аллергией на орехи имеют одновременную сенсибилизацию к различным их видам, которая часто формируется уже в раннем детском возрасте [73].
Белки злаков. Достаточно часто отмечаются аллергические реакции на злаковые продукты, в первую очередь на глиадин пшеницы, глютен ржи, ячменя и овса, реже – белки кукурузы, риса, гречихи. Сенсибилизация к злакам обычно развивается не ранее второго полугодия жизни на фоне введения прикорма. Чувствительность к ω-5-глиадину (Tri a 19) свидетельствует о высоком риске развития немедленных реакций у детей, а также тяжелых системных реакций, вызванных физическими нагрузками у взрослых. Для изолированной сенсибилизации к профилину или гликопротеинам пшеницы обычно характерны проявления орального аллергического синдрома или отсутствие клинических симптомов, а также развитие толерантности к термически обработанной пшенице (УДД – 2; УУР – B). К 4 годам более чем у 50% детей развивается толерантность к глиадину [25-27].
Рыба и морепродукты. Наиболее аллергенными свойствами обладает саркоплазматический бело к из группы парвальбуминов, отличающийся выраженной термостабильностью и практически не разрушающийся при кулинарной обработке. Так, термостабильный белок саркоплазмы - М-протеин трески, при кипячении переходит в паровой дистиллят, имеет специфический запах и становится ингаляционным аллергеном для сенсибилизированных лиц. Парвальбумины различных видов рыб часто имеют гомологичную структуру, что объясняет широкий спектр перекрестной сенсибилизации на различные виды рыбы у большинства больных. Тем не менее, его структура может варьировать. Это объясняет существование случаев моносенсибилизации к определенным семействам рыб. В настоящее время наиболее аллергенными считаются такие виды, как треска, лосось, минтай и сельдь [74]. Аллергия на рыбу с возрастом не имеет тенденции к уменьшению, сохраняясь у подростков и взрослых. Кроме того, аллергены рыбы и морепродуктов способны вызывать тяжелые системные реакции при попадании даже крайне малого количества аллергена в организм.
К морепродуктам, обладающим выраженными аллергенными свойствами, относятся ракообразные (креветки, крабы, раки, лобстеры) и моллюски (мидии, гребешки, устрицы, кальмар, осьминог и др.). Аллергия на моллюсков может быть тяжелой, вплоть до анафилаксии, и, как правило, наблюдается всю жизнь. Это связано с тем, что абсолютное большинство белков являются термостабильными и имеют высокую перекрестную реактивность [74].
Возрастные особенности пищевой сенсибилизации
Установлено, что с возрастом частота аллергии к различным продуктам меняется. Возможно развитие толерантности к таким продуктам, как коровье молоко, куриное яйцо, пшеница и другие злаковые.
Иммунные и неиммунные реакции на пищевые продукты и компоненты
Такие продукты как кофе, какао и шоколад, цитрусовые, клубника, земляника, мед могут являться причиной аллергических реакций, а также усиливать имеющиеся проявления ПА за счет реакций неиммунного характера. В патогенезе таких реакций лежит неспецифическое высвобождение медиаторов (в основном гистамина) из клеток-мишеней аллергии. Наиболее часто неиммунные реакции развиваются после употребления продуктов, богатых гистамином, тирамином, гистаминолибераторами.
Перекрестные аллергические реакции. Важное практическое значение имеют перекрестные аллергические реакции на различные пищевые продукты, а также иные аллергены (в основном – пыльцевые и эпидермальные), которые обусловлены наличием сходных по структуре белков в их составе (Приложение А2.3).
Реакции на пищевые добавки и другие химические вещества, содержащиеся в продуктах. Распространенность реакций на пищевые добавки в целом в популяции составляет 0,01-0,2%, в то время как у пациентов с атопией – от 2 до 7%. Анафилактические реакции могут развиваться в ответ на употребление продуктов, содержащих добавки натурального происхождения, которые получают из растений, насекомых или животных аннато (Е160b), кармин (Е120), шафран, эритритол (ERT), гуаровую камедь (Е412), каррагинан, желатин, пектин (IIВ) [19]. Сульфиты и их производные, салицилаты, бензойная кислота (Е–210) и ее производные (Е 211– Е 219), а также тартразин (Е102) являются добавками, наиболее часто вызывающими обо стрение бронхиальной астмы [19].Чувствительность к сульфитам среди пациентов с бронхиальной астмой встречается в 5%. Чувствительностью к салицилатам, в том числе, содержащимся в пищевых продуктах, обладает около 2,5% населения Европейских стран. В целом, она выше у пациентов с сопутствующей непереносимостью ацетилсалициловой кислоты (УДД – 3 ; УУР – B) [19, 28].
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Сведения о частоте ПА значительно варьируют. По данным Всемирной организации здравоохранения (ВОЗ), проявления пищевой аллергии встречаются в среднем у 2,5% населения [2]. При этом, безусловно, проблема наиболее актуальна в младенческом и раннем детском возрасте [1,5]. Симптомы ПА в анамнезе отмечаются у 17,3% детей [2]. Однако распространенность доказанной ПА в развитых странах среди детей раннего возраста составляет 6–8%, в подростковом возрасте — 2–4% и у взрослых — 2%. Среди детей, страдающих атопическим дерматитом, частота ПА превышает 30% [1, 2, 4, 6, 20].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
L20.8 – Другие атопические дерматиты;
L27.2 - Дерматит, вызванный съеденной пищей;
К52.2 - Аллергический и алиментарный гастроэнтерит и колит;
T78.1 – Другие проявления патологической реакции на пищу.
Комментарии: см. Приложение А3.1
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
Современная классификация проявлений ПА основана на клинико-иммунологическом принципе. Выделяют следующие клинические проявления ПА:
IgE-опосредованные реакции
Смешанные IgE-опосредованные и клеточные реакции
Проявления, опосредованные клеточными реакциями
Комментарии: см. Приложение А3.2
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Клинические проявления ПА и возраст манифестации варьируют в зависимости от характера реакции.
Оральный аллергический синдром (пищевая аллергия, обусловленная сенсибилизацией к пыльце) – характерен зуд, легкий отек ограничивается полостью рта. Начало проявлений после установления поллиноза. Возможно как персистирование, так и зависимость от сезона.
Крапивница/ангиоотек, возникающие при приеме внутрь или при контакте с пищевым продуктом.
Риноконъюнктивит/астма - редкие проявления ПА, возможны при вдыхании аэрозоля аллергена. У младенцев и детей встречается чаще, чем у взрослых
Гастроинтестинальные симптомы - тошнота, рвота, боли в животе и диарея, вызванные приемом пищи
Анафилаксия - быстрая прогрессирующая мультисистемная реакция
Анафилаксия при пищевой аллергии, индуцированная физической нагрузкой - пища провоцирует анафилаксию только в случае дальнейшей физической нагрузки
Атопический дерматит - ассоциируется с пищевой аллергией у 30-40% детей со среднетяжелым и тяжелым АтД, у детей младшего возраста - чаще.
Эозинофильная гастроинтестинальная патология - симптоматика зависит от уровня ЖКТ, вовлеченного в процесс и степени эозинофильного воспаления.
Индуцированный пищей проктит, проктоколит, энтероколит - характерна слизь и кровь в стуле. Преимущественно встречается у младенцев и обычно разрешается к более старшему возрасту
Индуцированная пищей энтеропатия. Хронические проявления: рвота, диарея, отставание в росте, вялость. При повторном введении продукта после элиминации характерны: рвота, диарея, гипотензия в течение 2 ч после приема. Преимущественно встречается у младенцев и обычно разрешается к более старшему возрасту.
Комментарии: см. Приложение А3.2
2 Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
2.1 Жалобы и анамнез
При сборе анамнеза и жалоб следует оценить:
2.2 Физикальное обследование
Следует провести стандартный клинический осмотр, обратить особое внимание на рост и массу тела, оценку состояния кожных покровов, признаки атопии.
2.3 Лабораторные диагностические исследования
-
Рекомендовано при необходимости проведения дифференциальной диагностики аллергии к глютену и целиакии определение уровня содержания антител класса IgA к тканевой трансглутаминазе (определение содержания антител к тканевой трансглютаминазе в крови) и уровня общего IgА (исследование уровня иммуноглобулина А в крови) в качестве инициальных тестов [79–81].
(УУР — В; УДД — 3)
Комментарий. При подозрении на целиакию обследование проводится соответствующими специалистами согласно клиническим рекомендациям. В зависимости от результатов или при клинической необходимости могут исследоваться антитела класса IgG к тканевой трансглутаминазе (определение содержания антител к тканевой трансглютаминазе в крови), антитела к эндомизию классов IgG и IgA (определение содержания антител к эндомизию в крови), применяться методы HLA-типирования (DQ2/DQ8), проводиться эзофагогастродуоденоскопия и биопсия двенадцатиперстной кишки. Серологические тесты следует проводить на фоне обычной диеты, без исключения глютена.
(УУР-В;УДД-3)
(УУР- B; УДД - 2)
Комментарий: позволяют установить неспецифическое высвобождение медиаторов из базофилов в присутствии аллергена и без связи с молекулой IgE. Имеют ограниченное применение вследствие высокой стоимости малой доступности.
(УУР- C; УДД - 4)
Комментарий – проводится c целью дифференциальной диагностики с первичной гипо- и алактазией.
(УУР- A; УДД - 3)
2.4 Инструментальные диагностические
исследования
Комментарии: Пациентам с выраженными и стойкими жалобами со стороны желудочно-кишечного тракта, задержкой развития или железодефицитной анемией, которые не удается объяснить другими причинами, показано эндоскопическое исследование верхних и нижних отделов ЖКТ с морфологическим исследованием биоптатов. Диагностика проводится врачом- гастроэнтерологом и/или диетологом и/или педиатром согласно соответствующим клиническим рекомендациям.
2.4 Иные диагностические исследования
Аллергообследование
— исследование уровня специфических антител класса IgE (sIgE) (исследование уровня антител к антигенам растительного, животного и химического происхождения в крови) пациентам с подозрением на ПА с целью определения причинно-значимой сенсибилизации [1, 2, 13, 34–37].
(УДД — 1; УУР — А)
и/или
(УУР — А; УДД — 1)
Комментарий. Выбор метода аллергологического обследования определяется доступностью и оснащенностью аллергологического кабинета и наличием/отсутствием противопоказаний к проведению кожного тестирования. Определение уровня специфических IgE является методом диагностики IgE- опосредованной ПА.
Среди преимуществ лабораторной диагностики необходимо отметить отсутствие противопоказаний к проведению диагностического исследования, отсутствие возрастных ограничений и какого-либо риска развития тяжелых
системных аллергических реакций, возможность одномоментного определения специфических IgE к большому числу аллергенов (мультиплексные исследования).
Определение уровней специфических IgЕ в сыворотке крови (sIgE) показано пациентам в следующих случаях:
-
имеются противопоказания к постановке кожных тестов с аллергенами, а выявить аллерген по данным анамнеза не удается;
-
пациентам с распространенными заболеваниями кожи (атопический дерматит, рецидивирующая крапивница), а также при выраженном дермографизме;
-
в случаях невозможности отмены препаратов, прием которых влияет на результаты кожного тестирования;
-
при необходимости проведения обследования у больного, имевшего анафилаксию (особенно в первые 6 нед после реакции);
В клинической практике в настоящее время применяются следующие методы:
-
колориметрический метод с использованием бумажных дисков в качестве твердой подложки;
-
флуориметрический метод с использованием целлюлозной губки в качестве твердо-фазовой матрицы;
-
хемилюминесцентный метод, использующий биотинилированные аллергены и твердую фазу с частицами авидина;
-
иммунофлюоресценция на твердой фазе (например, с использованием прибора ImmunoCAP), которая обладает высокой чувствительностью к выявлению специфических IgE в сверхнизких концентрациях и, согласно независимым исследованиям, является наиболее точной и стабильной.
Граница обнаружения sIgE является более низкой по сравнению с границей обнаружения молекул общего Ig E. В большинстве лабораторий для sIgE — от 0,01 до 0,35 кЕ/л (для общего IgE — 2–5 кЕ/л).
Потенциальный риск развития клинических проявлений при наличии сенсибилизации обусловливает не только уровень sIgE, но и тип аллергена. В то же время, высокопозитивные результаты тестов не обязательно предполагают усиление тяжести клинических симптомов и развитие, например, анафилактического шока.
Для педиатрической практики оптимальным является определение сенсибилизации по уровню sIgE к конкретным пищевым аллергенам с помощью тест-системы, в которой имеются фиксированные пороговые границы уровней sIgE, определяющие риск развития клинических симптомов, а также обозначена их корреляция с возрастом (известны для БКМ, куриного яйца). Однако для взрослых пациентов и для плохо исследованных аллергенов подобных границ не разработано [2]. Положительные результаты тестирования свидетельствуют только о наличии сенсибилизации. И, напротив, отсутствие специфических IgE не исключает диагноза ПА. Все полученные результаты должны интерпретироваться только в контексте анамнестических данных.
Современный диагностический метод компонент-разделенной аллергодиагностики (молекулярная аллергодиагностика), основанный на достижениях молекулярной биологии и биотехнологии, дает возможность выявить наличие антител IgE к очищенным молекулам (отдельным компонентам аллергенов).
Молекулярная аллергодиагностика позволяет получить дополнительную информацию о характере сенсибилизации к отдельным белкам, входящим в состав продукта, и прогнозировать особенности клинических проявлений и течения ПА. Например, этот метод поможет уточнить, имеется ли сенсибилизация к термостабильным или термолабильным компонентам причинно-значимого аллергена. Кроме того, возможности молекулярной диагностики включают в себя: распознавание маркеров истинной сенсибилизации от перекрестной реактивности; оценку рисков развития острых системных или местных реакций; прогнозирование вероятности формирования толерантности или перехода аллергии в персистирующую форму.
Возможно использование поликомпонентных чипов для молекулярной диагностики с большим набором аллергенов (например, готового аллергочипа, содержащего 112 компонентов из 51 источника аллергенов) [17].
Кожное тестирование позволяет подтвердить наличие сенсибилизации и эффективно в диагностике IgE-опосредованной ПА. Чувствительность и специфичность метода имеют зависимость от вида аллергена.
Кожные пробы признаются «золотым стандартом» в диагностике аллергических болезней для первичного подтверждения диагноза аллергии. Это быстрый, безопасный, минимально инвазивный, чувствительный, четко коррелирующий с провокационными тестами метод. В России наиболее широко используются скарификационные пробы с основными группами аллергенов — бытовыми, эпидермальными и пыльцевыми. Данный метод прост в постановке, результаты реакции оцениваются в течение 20 мин. У пациента с аллергией к конкретному аллергену на месте пробы через 15–20 мин появляются волдырь, покраснение и зуд кожи. Вместо скарификационных проб предпочтительнее использовать тест уколом — прик-тест. Его преимущества: это единственный тест, который может применяться широко у детей раннего возраста (с 6 мес), быстро и легко выполняется, информативен для врача и родителей, дает низкий процент ложноположительных результатов. При отсутствии стандартизованных аллергенных экстрактов в ряде случаев допускается проведение прик-теста (например, с фруктами).
Кроме простоты выполнения, прик-тесты и скарификационные тесты имеют еще одно важное преимущество: они крайне редко бывают причиной развития генерализованных реакций. Внутрикожные пробы имеют низкую специфичность, не позволяют дифференцировать истинную аллергию от феноменов неаллергической гиперчувствительности, имеют высокую степень риска развития побочных эффектов при постановке, поэтому в настоящее время для диагностики не используются.
Результаты кожного тестирования позволяют разработать индивидуальные элиминационные режимы.
К основным противопоказаниям для проведения обследования относятся обострения основного заболевания, острые инфекционные болезни, туберкулез, нервные и психические болезни; тяжелые хронические поражения сердца, печени, почек, системы крови; беременность и период лактации; ВИЧ-инфекция (вирус иммунодефицита человека). На результаты кожных проб оказывают влияние антигистаминные препараты для системного применения, трициклические антидепрессанты (неселективные ингибиторы обратного захвата моноаминов и ряд антипсихотических препаратов), поэтому перед проведением кожного тестирования с аллергенами следует обязательно отменить антигистаминные препараты для системного применения на 3–7 дней в зависимости от препарата, в противном случае результаты исследования будут ложноотрицательными. Прием трициклических антидепрессантов прекращают за 1 мес перед постановкой проб, нанесение топических стероидов на кожу внутренней поверхности предплечья — место постановки тестов — за 2 нед до тестирования.
При уртикарном дермографизме возможен ложноположительный результат, при постановке кожных проб в непродолжительный период после острой аллергической реакции — ложноотрицательный.
Кортикостероиды для системного применения (ГКС) в низких дозах при непродолжительном приеме, ингаляционные ГКС, бронходилататоры, антагонисты лейкотриеновых рецепторов не влияют (или оказывают крайне незначительный эффект) на результаты кожных проб.
Как и результаты определения специфических IgE, данные кожного тестирования интерпретируются в соответствии с анамнезом и эффектами элиминационной диеты.
Комментарии. Является универсальным методом, позволяющим подтвердить диагноз как при IgE-опосредованных, так и при не-IgE-опосредованных формах ПА. При наличии клинически значимых симптомов и высокой вероятности аллергии к определенному белку, назначается диагностическая элиминационная диета с исключением продуктов, содержащих данный белок (при грудном вскармливании такие продукты исключаются из рациона матери). Срок диагностической диеты зависит от клинической картины и должен быть достаточно длительным, чтобы оценить уменьшение / исчезновение клинических симптомов. Продолжительность может колебаться от 7-10 дней у детей с реакциями немедленного типа (например, ангионевротический отек, рвота, возникновение кожных проявлений в течение 2 часов) до 2-4 недель у детей с отсроченными и хроническими реакциями (например, атопический дерматит).
При вероятности множественной ПА на диагностический период назначается гипоаллергенная диета (можно порекомендовать за основу стол № 5), при которой из рациона исключаются все подозреваемые продукты, а также продукты, наиболее часто вызывающие гистаминолиберацию (см.приложение). В периоде ремиссии продукты - поочередно, в постепенно возрастающих количествах, вводятся в рацион с обязательной регистрацией всех симптомов. Целесообразно ведение пищевого дневника. Алгоритм диагностики и ведения детей с пищевой аллергией на 1-м этапе представлен в Приложении А3.4.
(УУР – B; УДД – 2)
Комментарий. При диагностическом введении продукта количество продукта, содержащего подозреваемый причинно-значимый аллерген, для первого пробного введения определяется исходя из данных анамнеза (количество продукта, на которое отмечалась реакция, выраженность реакции на это количество). Начинают с дозы, значительно меньшей той, которая вызвала реакцию. Срок наблюдения за реакцией после диагностического введения продукта зависит также от характера предыдущих реакций на этот продукт и составляет от 2 часов при реакциях немедленного типа до 2 суток при реакциях замедленного типа в анамнезе. Если на первое диагностическое введение продукта никаких отрицательных реакций не отмечается, продукт вводится в питание в постепенно возрастающих количествах с обязательной регистрацией всех симптомов – должны быть оценены проявления аллергии как со стороны кожи, так и гастроинтестинальные и респираторные.
Открытые и «слепые» провокационные пробы с пищевыми продуктами, в том числе - двойная-слепая плацебо контролируемая проба, являющаяся «золотым стандартом» диагностики ПА, во всем мире проводятся достаточно редко, поскольку связаны с высоким риском для пациента. Провокационные пробы на территории Российской Федерации не сертифицированы, решающая роль в диагностике отводится таким методам диетодиагностики как диагностическая элиминационная диета и диагностическое введение продукта Приложение А3.4..
-
Рекомендована консультация (и при необходимости — дальнейшее ведение) специалистом при наличии показаний для дифференциальной диагностики, диагностики и терапии сопутствующих заболеваний [85].
(УУР —С; УДД — 5)
Комментарии: Консультация врача аллерголога-иммунолога необходима в целях установления диагноза, при проведении обследования и дифференциальной диагностики, для подбора терапии. Консультация врача-диетолога может быть рекомендована для подбора и коррекции рациона. Консультация врача- гастроэнтеролога может быть рекомендована при резистентной гастроинтестинальной симптоматике для подбора и коррекции терапии. Консультация врача-дерматовенеролога может быть рекомендована при персистирующих кожных проявлениях атопического дерматита для подбора и коррекции терапии. Участие в лечебно-диагностическом процессе других специалистов — при наличии необходимости.
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1Консервативное лечение
Комментарии: Этиологическим лечением является исключение из питания причинно- значимых продуктов.
Соблюдение элиминационной диеты должно сопровождаться мониторингом показателей физического развития ребенка.
Диетотерапия ПА носит поэтапный характер:
1 этап - диагностический.
2 этап – лечебная элиминационная диета
3 этап - расширение рациона.
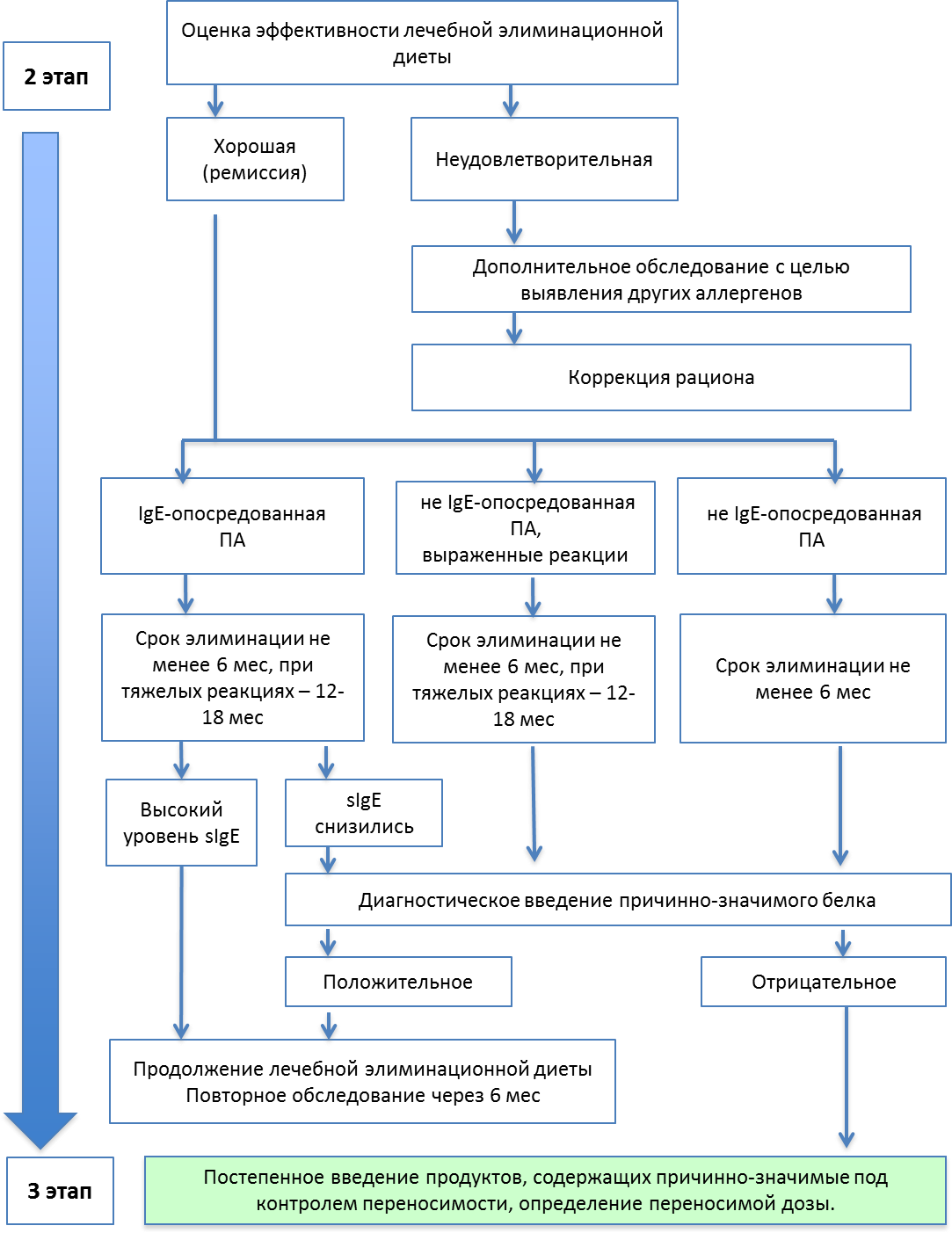
Продолжительность элиминационной диеты и формирование толерантности индивидуальны. Минимальные сроки исключения из питания определены международными документами - не менее 6 мес, при наличии тяжелых реакций – не менее 12-18 мес (УДД –2; УУР – B). Нередко помимо причинно-значимых необходимо исключение продуктов с перекрестной реактивностью. Перекрестные реакции также возможны между не пищевыми аллергенами и пищевыми продуктами.(см. Приложение А3.2).
При ПА у детей, находящихся на естественном вскармливании, тактикой педиатра является сохранение грудного молока в питании ребенка в максимальном объеме (см. Приложение А3.6).
При составлении элиминационного рациона детям в возрасте старше одного года в качестве основы используют неспецифическую гипоаллергенную диету (см. Приложение А3.10).
Комментарии: Согласно современным требованиям, критерием эффективности лечебной смеси являются результаты клинических исследований, в которых продемонстрировано отсутствие аллергических реакций на нее у 90% детей с подтвержденным диагнозом аллергии на БКМ (см. Приложение А3.7).
-
При аллергии к БКМ не рекомендовано и не обосновано назначение смесей на основе частично (умеренно) гидролизованного белка, сои, смесей на основе козьего молока / молока других млекопитающих с лечебной целью в связи с отсутствием доказательств их эффективности (УДД – 1; УУР – В) [1,2,4,5,8,46,49-52].
Комментарии. Смеси на основе частично (умеренно) гидролизованного белка у детей с подтвержденной аллергией на БКМ могут быть недостаточно эффективны. Смеси и продукты на основе немодифицированных (негидролизованных) белков молока - козьего, овечьего, верблюжьего и других видов млекопитающих не рекомендуются детям с аллергией к БКМ.
Напитки из сои, риса, миндаля, кокоса или каштана, неправомочно называют «молоком». Они не соответствуют потребностям грудных детей и не должны использоваться в их питании в качестве смеси для искусственного вскармливания (см. Приложение А3.7).
В связи с наличием широкого ассортимента лечебных смесей, рекомендуемые сроки назначения продуктов и блюд прикорма больным, страдающим ПА, практически не отличаются от таковых у здоровых детей (см. Приложение А3.9).
(УУР-С; УДД - 5)
Комментарии: Препараты данной группы нарушают когнитивные функции: концентрацию внимания, память, у старших детей снижают способность к обучению. Учитывая отсутствие зарегистрированных к применению антигистаминных препаратов второго поколения, детям в возрасте до 6 мес кратким курсом может быть назначен диметинден (режим дозирования пациентам от 1 мес. до 1 года по 3– 10 капель на прием 3 раза в сутки).
Комментарии:
-
Дезлоратадин применяют у детей с 6 мес до 1 года по 1 мг (2 мл сиропа), с 1 года до 5 лет по 1,25 мг (2,5 мл), с 6 до 11 лет по 2,5 мг (5 мл) 1 раз в сутки в форме сиропа, старше 12 лет — 5 мг (1 таблетка или 10 мл сиропа) 1 раз в сутки.
-
Лоратадин** применяют у детей старше 2 лет. Детям с массой тела менее 30 кг препарат назначают по 5 мг 1 раз в сутки, детям с массой тела более 30 кг — по 10 мг 1 раз в сутки.
-
Левоцетиризин детям старше 6 лет — в суточной дозе 5 мг, детям в возрасте от 2 до 6 лет — 2,5 мг/сут в форме капель.
-
Рупатадин применяют у детей старше 12 лет рекомендуемая доза составляет 10 мг 1 раз/сут.
-
Фексофенадин применяют у детей 6–12 лет по 30 мг 1 раз в сутки, старше 12 лет — 120–180 мг 1 раз в сутки.
-
Цетиризин** детям в возрасте от 6 до 12 мес. по 2,5 мг 1 раз в день, детям от 1 года до 6 лет назначают по 2,5 мг 2 раза в день или 5 мг 1 раз в день в виде капель, детям старше 6 лет — по 10 мг однократно или по 5 мг 2 раза в день.
На некоторых детей определенные антигистаминные препараты для системного действия (II поколения) также могут оказывать легкий седативный эффект.
Комментарии: препарат вводится бригадой скорой медицинской помощи, в приемном отделении или отделении неотложной помощи. После инъекции эпинефрина** пациент должен быть осмотрен специалистом скорой помощи и по показаниям находиться под наблюдением как минимум несколько часов.
См. клинические рекомендации «Анафилактический шок»
-
Рекомендовано пациентов с сопутствующей бронхиальной астмой проинформировать о возможном риске развития респираторных проявлений после приема причинно-значимого аллергена и необходимости обязательного использования соответствующего лекарственного препарата для купирования развившейся бронхиальной обструкции [90]. (УДД — 5; УУР — C).
Комментарий: см. клинические рекомендации «Бронхиальная астма».
-
Наружную терапию при атопическом дерматите, связанном с пищевой аллергией, рекомендовано проводить дифференцированно с учетом патологических изменений кожи с целью купирования воспаления и зуда, а также восстановления водно- липидного слоя и барьерной функции кожи, обеспечения правильного и ежедневного ухода за кожей [91].
Комментарии: см. Федеральные клинические рекомендации по оказанию медицинской помощи детям с атопическим дерматитом.
(УДД – 5; УУР – C).
Комментарии: Рекомендуется только для пациентов с подтвержденной аллергией к респираторным аллергенам, с сопутствующими респираторными симптомами и проводится соответствующими препаратами. В настоящее время клинические исследования специфической иммунотерапии с применение пищевых аллергенов, хотя и демонстрируют определенную эффективность, но не подтверждают длительно сохраняющегося эффекта, полученного в результате лечения.
3.2 Хирургическое лечение
Не требуется
4. Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации
Не требуется
5. Профилактика и диспансерное наблюдение,медицинские показания и противопоказания к применению методов профилактики
Первичная профилактика ПА - профилактика раннего дебюта атопии. Диетопрофилактика должна проводиться у детей из группы высокого риска, т.е. имеющих наследственную отягощенность по атопическим заболеваниям. Определенным превентивным эффектом обладает исключительно грудное вскармливание до возраста 4-6 мес [1, 2, 7].
Убедительные доказательства профилактического эффекта строгой гипоаллергенной диеты матери в течение беременности для предупреждения развития аллергического заболевания у ребенка отсутствуют: рекомендуется, по возможности, разнообразный полноценный рацион. Индивидуальный гипоаллергенный рацион с исключением причинно- значимых аллергенов рекомендован матери в тех случаях, когда женщина сама страдает аллергическим заболеванием. В периоде кормления грудью матерям из «группы риска» целесообразно сформировать полноценный разнообразный рацион с ограниченным использованием в питании наиболее распространенных аллергенов, в том числе продуктов, содержащих БКМ [7, 93, 94].
Данные об эффективности применения частично- или высокогидролизованных смесей как метода профилактики развития ПА неоднозначны и продолжают обсуждаться [2, 93, 94, 95, 96, 97]. Такой физиологический феномен как оральная толерантность и концепция ее формирования в отношении белков коровьего молока, исследованы и описаны ранее при использовании смесей на основе частично-гидролизованных белков (ЧГС) [99, 100].
Авторы некоторых публикаций последних лет [101] считают необоснованным использование ГС для снижения риска формирования аллергии у детей, основываясь на результатах систематических обзоров и метаанализов исследований различных смесей, отличающихся источником белка, степенью и методикой его гидролиза, что не позволяет сделать достоверные выводы об истинной эффективности конкретной смеси. Методологические особенности указанных метаанализов потребовали дополнительного изучения [102].
Комментарий. Ряд исследований, в том числе с длительным 20-летним катамнезом, тем не менее, демонстрируют определенную профилактическую эффективность гипоаллергенной молочной смеси в отношении развития атопического дерматита у детей из группы риска по формированию аллергической патологии (а также у младенцев общей популяции) [104–108].
В настоящее время экспертным сообществом признано, что для подтверждения профилактической эффективности конкретной смеси необходимо проведение клинических исследований, подтверждающих снижение риска развития ПА как в краткосрочном, так и в отдаленном периодах, при применении у детей с отягощенным аллергологическим анамнезом, не получающих исключительно грудное вскармливание. Таким образом, источник белка, методика и степень его гидролиза, — не являются достаточным основанием для определения эффективности продукта в отношении снижения риска развития аллергии [103].
Введение продуктов прикорма в рамках «окна толерантности» - в возрасте 4-6 мес. способствует снижению риска развития атопии в последующие годы. [7, 8]. Ключевым правилом введения прикорма детям с высоким риском развития атопии является назначение монокомпонентных продуктов, а также соблюдение принципа постепенного расширения рациона (не более 1 продукта в неделю) [98]. Оптимальный интервал между введением новых продуктов до настоящего времени точно не определен, однако исследователи отмечают необходимость обеспечения ребенка разнообразной пищей и нежелательность излишней пролонгации при расширении рациона ребенка [96, 98].
Вторичная профилактика — профилактика обострения
Пациентам с различными клиническими проявлениями пищевой аллергии рекомендовано проводить терапию в зависимости от нозологической формы и профиля сенсибилизации, их следует проинструктировать о необходимости всегда иметь с собой препарат/препараты для купирования острых состояний, четкого плана действий в неотложной ситуации.
Пациента / законных представителей следует также проинструктировать о необходимости перед употреблением пищи изучить ее состав, в который могут входить причинно-значимые аллергены. При посещении заведений общественного питания также следует уточнять наличие аллергенных компонентов в блюдах [2, 92, 97].
Диспансерное наблюдение.
Тактика динамического наблюдения определяется нозологической формой и тяжестью течения заболевания.
Диагностическая программа с комплексом терапии и подбором индивидуальной элиминационной диеты в стационаре / дневном стационаре может составлять в среднем около 14 дней. Больные с легкими проявлениями ПА могут наблюдаться амбулаторно, консультации специалистов (в зависимости от характера проявления и по показаниям – аллерголога, диетолога, гастроэнтеролога, дерматолога) с частотой 1 раз в 1-6 месяцев. При тяжелых и среднетяжелых реакциях на пищу ребенок может нуждаться в госпитализации для обследования, подбора терапии и коррекции рациона, реабилитационных мероприятий (1 раз в 3-12 мес., в зависимости от характера патологических проявлений).
Следует помнить о своевременном и регулярном контроле антропометрических данных (особенно если пациент длительно получает рестриктивную диету).
6. Дополнительная информация, влияющая на течение и исход заболевания/синдрома
6.1 Исходы и прогноз
Формирование толерантности и прогноз во многом зависят от вида аллергена и формы ПА, а также от адекватной тактики ведения ребенка на ранних этапах развития патологии.
Комментарии: Продолжительность элиминационной диеты и формирование толерантности индивидуальны. Дальнейшая тактика ведения ребенка пределяется характером клинических проявлений и результатами обследования и наблюдения. При хорошем эффекте лечения детям с IgE-опосредованной формой ПА введение ранее исключенного продукта целесообразно проводить после контроля уровня специфических IgE антител в крови не ранее, чем через 6 мес. от начала гипоаллергенной диеты. Детям с сохраняющейся IgE-сенсибилизацией сроки соблюдения элиминации продлеваются. При отсутствии специфических IgE и тяжелых аллергических реакций в анамнезе проводится пробное введение продукта, на основании чего делается вывод о возможности введения в питание того или иного исключенного продукта. Введение новых или ранее элиминированных продуктов в обязательном порядке производят постепенно, начиная с небольших количеств, под контролем индивидуальной переносимости.
В последние годы появились исследования, в которых состоятельность кишечного эпителиального барьера изучалась в качестве диагностического критерия контроля над течением заболевания и маркера формирования толерантности на этапах расширения рациона [109, 110]. Наибольшую информативность и клиническую значимость в качестве неинвазивных критериев оценки кишечного барьера показали фекальный кальпротектин и зонулин [111, 112]. Стойкое снижение фекального уровня зонулина менее 1,2 нг/мл и фекального кальпротектина менее 100 мкг/г в исследованиях свидетельствовало о восстановлении кишечного барьера и возможности формирования пищевой толерантности, что позволяло начинать мероприятия по расширению рациона. Повышение данных показателей явилось надежным предиктором обострения заболевания и развития аллергического воспаления. При этом, определение зонулина и фекального кальпротектина в динамике позволило объективизировать сроки элиминации [113]. Однако до настоящего времени доступность данных методов в реальной клинической практике мала, а степень надежности при различных фенотипических проявлениях АБКМ — требует дополнительных исследований.
Критерии оценки качества медицинской помощи
Вид медицинской помощи |
специализированная медицинская помощь |
|---|---|
Возрастная группа |
дети |
Условия оказания медицинской помощи |
стационарно, в дневном стационаре |
Форма оказания медицинской помощи |
плановая, неотложная, экстренная |
Фаза заболевания, другие характеристики (при наличии) |
- |
| № | Критерий | Уровень достоверности доказательств | Уровень бедительности рекомендаций |
|---|---|---|---|
1 |
Проведены накожные исследования с аллергенами или Определение уровня специфических антител класса IgE (sIgE) (Исследование уровня антител кантигенам растительного, животного и химического происхождения в крови) при диагностике (при отсутствии противопоказаний)(если не проводилось в период предыдущих 6 мес) |
1 для IgE 1 для кожного тестирования |
А |
2 |
Назначена индивидуальная элиминационная диета (при грудном вскармливании матери назначена гипоаллергенная элиминационная диета с исключением причинно-значимых аллергенов). |
2 |
B |
Список литературы
-
[list_item_1f0qch] Намазова-Баранова Л.С. Аллергия у детей: от теории к практике. М.: Союз педиатров России. 2010–2011. 668 с.
-
[list_item_58943k] Muraro A, Werfel T, Hoffmann-Sommergruber K, Roberts G, Beyer K, Bindslev-Jensen C, Cardona V, Dubois A, duToit G, Eigenmann P, Fernandez Rivas M, Halken S, Hickstein L, Høst A, Knol E, Lack G, Marchisotto MJ, Niggemann B, Nwaru BI, Papadopoulos NG, Poulsen LK, Santos AF, Skypala I, Schoepfer A, Van Ree R, Venter C, Worm M, Vlieg-Boerstra B, Panesar S, de Silva D, Soares-Weiser K, Sheikh A, Ballmer-Weber BK, Nilsson C, de Jong NW, Akdis CA; EAACI Food Allergy and Anaphylaxis Guidelines Group. EAACI food allergy and anaphylaxis guidelines: diagnosis and management of food allergy. Allergy. 2014 Aug;69(8):1008-25. Niggemann B, Nwaru BI, Papadopoulos NG, Poulsen LK, Santos AF, Skypala I, Schoepfer A, Van Ree R, Venter C, Worm M, Vlieg-Boerstra B, Panesar S, de Silva D, Soares-Weiser K, Sheikh A, Ballmer-Weber BK, Nilsson C, de Jong NW, Akdis CA; EAACI Food Allergy and Anaphylaxis Guidelines Group. EAACI food allergy and anaphylaxis guidelines: diagnosis and management of food allergy. Allergy. 2014 Aug;69(8):1008-25.
-
[list_item_ja44vs] Prescott S., Allen K.J. Food allergy: riding the second wave of allergy epidemic. Pediatr. Allergy & Immunology. 2011; 22 (1): 156–160.
-
[list_item_f4r7c1] Fiocchi A, Brozek J, Schünemann H, Bahna SL, von Berg A, Beyer K, Bozzola M, Bradsher J, Compalati E, Ebisawa M, Guzman MA, Li H, Heine RG, Keith P, Lack G, Landi M, Martelli A, Rancé F, Sampson H, Stein A, Terracciano L, Vieths S. World Allergy Organization (WAO) Diagnosis and Rationale for Action against Cow’s Milk Allergy (DRACMA) Guidelines. World Allergy Organ J. 2010 Apr;3(4):57-161. Terracciano L, Vieths S. World Allergy Organization (WAO) Diagnosis and Rationale for Action against Cow’s Milk Allergy (DRACMA) Guidelines. World Allergy Organ J. 2010 Apr;3(4):57-161.
-
[list_item_1g0msn] Баранов А.А., Намазова-Баранова Л.С., Боровик Т.Э., Макарова С.Г., Яцык Г.В., Скворцова В.А., Турти Т.В., Вишнева Е.А., Алексеева А.А., Рославцева Е.А., Звонкова Н.Г., Лукоянова О.Л., Сновская М.А. Под редакцией: Баранова А.А., Намазовой-Барановой Л.С., Боровик Т.Э., Макаровой С.Г. Пищевая аллергия. М.: Педиатръ, 2013. Сер. Болезни детского возраста от А до Я. редакцией: Баранова А.А., Намазовой-Барановой Л.С., Боровик Т.Э., Макаровой С.Г. Пищевая аллергия. М.: Педиатръ, 2013. Сер. Болезни детского возраста от А до Я.
-
[list_item_b66kr8] Koletzko S, Niggemann B, Arato A, Dias JA, Heuschkel R, Husby S, Mearin ML, Papadopoulou A, Ruemmele FM, Staiano A, Schäppi MG, Vandenplas Y. Diagnostic approach and management of cow’s-milk protein allergy in infants and children: ESPGHAN GI Committee practical guidelines. J Pediatr Gastroenterol Nutr. 2012 Aug;55(2):221-9. infants and children: ESPGHAN GI Committee practical guidelines. J Pediatr Gastroenterol Nutr. 2012 Aug;55(2):221-9.
-
[list_item_h9bhqo] Макарова С.Г., Лаврова Т.Е., Вишнева Е.А., Турти Т.В., Акоев Ю.С., Петровская М.И. Первичная профилактика как эффективный ответ на эпидемию аллергических болезней. Педиатрическая фармакология, 2015, т. 12, №1, с 67-74.
-
[list_item_dnbbq3] Клиническая диетология детского возраста. Руководство для врачей. 2-е издание. Под редакцией Т.Э. Боровик, К.С. Ладодо. / Москва, МИА, 2015 г., 718с.
-
[list_item_365bqd] Организация лечебного питания детей в стационарах (пособие для врачей) / Под ред. А.А.Баранова, К.С.Ладодо. М.: «Эвита-проф». 2001. 239с.
-
[list_item_6dlpm4] Макарова С.Г., Намазова-Баранова Л.С., Новик Г.А., Вишнева Е.А. , Петровская М.И., Грибакин С.Г. К вопросу о продолжительности диеты при аллергии на белки коровьего молока. Как и когда снова вводить в питание ребенка молочные продукты? Педиатрическая фармакология. 2015, т 12, №3. С. 345-353. ребенка молочные продукты? Педиатрическая фармакология. 2015, т 12, №3. С. 345-353.
-
[list_item_nnel5f] Boyce JA, Assa’ad A, Burks AW, Jones SM, Sampson HA, Wood RA, Plaut M, Cooper SF, Fenton MJ, Arshad SH, Bahna SL, Beck LA, Byrd-Bredbenner C, Camargo CA Jr, Eichenfield L, Furuta GT, Hanifin JM, Jones C, Kraft M, Levy BD, Lieberman P, Luccioli S, McCall KM, Schneider LC, Simon RA, Simons FE, Teach SJ, Yawn BP, Schwaninger JM. Guidelines for the Diagnosis and Management of Food Allergy in the United States: Report of the NIAID-Sponsored Expert Panel. Nutr Res. 2011 Jan;31(1):61-75. Camargo CA Jr, Eichenfield L, Furuta GT, Hanifin JM, Jones C, Kraft M, Levy BD, Lieberman P, Luccioli S, McCall KM, Schneider LC, Simon RA, Simons FE, Teach SJ, Yawn BP, Schwaninger JM. Guidelines for the Diagnosis and Management of Food Allergy in the United States: Report of the NIAID-Sponsored Expert Panel. Nutr Res. 2011 Jan;31(1):61-75.
-
[list_item_diphou] Eigenmann P.A., Atanaskovic-Markovic M., O’B Hourihane J., Lack G., Lau S., Matricardi P.M., Wahn U., Muraro A., Namazova Baranova L., Nieto A., Papadopoulos N.G., Réthy L.A., Roberts G., Rudzeviciene O., Wickman M., Høst A. Testing children for allergies: why, how, who and when: an updated statement of the European academy of allergy and clinical immunology (EAACI) section on pediatrics and the EAACI Clements von Pirquet Foundation. Pediatr Allergy Immunol. 2013 Mar;24(2):195-209.
-
[list_item_b5ukvq] Soares-Weiser K, Takwoingi Y, Panesar SS, Muraro A, Werfel T, Hoffmann-Sommergruber K et al. The diagnosis of food allergy: a systematic review and meta-analysis. Allergy 2014;69:76– 86.
-
[list_item_2a03hm] Боровик Т.Э., Макарова С.Г., Бушуева Т.В., Сергеева С.Н.. Оценка клинической эффективности смеси на основе высокогидролизованного казеина в диетотерапии тяжелых форм непереносимости белков коровьего молока у детей/ Педиатрическая фармакология 2012.-том 9.-№1. с 45-48.
-
[list_item_vv748k] Макарова С. Г., Намазова-Баранова Л. С., Вишнева Е. А., Геворкян А. К., Алексеева А. А., Петровская М. И. Актуальные вопросы диагностики пищевой аллергии в педиатрической практике. Вестник РАМН. 2015; 1: 41–46. аллергии в педиатрической практике. Вестник РАМН. 2015; 1: 41–46.
-
[list_item_pnpnfr] Canonica GW, Ansotegui IJ, Pawankar R, Schmid-Grendelmeier P, van Hage M, Baena- Cagnani CE, Melioli G, Nunes C, Passalacqua G, Rosenwasser L, Sampson H, Sastre J, Bousquet J, Zuberbier T; WAO-ARIA-GA2LEN Task Force: Allen K, Asero R, Bohle B, Cox L, Blay F, Ebisawa M, Maximiliano-Gomez R, Gonzalez-Diaz S, Haahtela T, Holgate S, Jakob T, Larche M, Matricardi PM, Oppenheimer J, Poulsen LK, Renz HE, Rosario N, Rothenberg M, Sanchez-Borges M, Scala E, Valenta R. A WAO - ARIA - GA2LEN consensus document on molecular-based allergy diagnostics. World Allergy Organ J. 2013 Oct 3; 6 (1):17. Sampson H, Sastre J, Bousquet J, Zuberbier T; WAO-ARIA-GA2LEN Task Force: Allen K, Asero R, Bohle B, Cox L, Blay F, Ebisawa M, Maximiliano-Gomez R, Gonzalez-Diaz S, Haahtela T, Holgate S, Jakob T, Larche M, Matricardi PM, Oppenheimer J, Poulsen LK, Renz HE, Rosario N, Rothenberg M, Sanchez-Borges M, Scala E, Valenta R. A WAO - ARIA - GA2LEN consensus document on molecular-based allergy diagnostics. World Allergy Organ J. 2013 Oct 3; 6 (1):17.
-
[list_item_mlcr23] Matricardi PM, Kleine-Tebbe J, Hoffmann HJ, Valenta R, Hilger C, Hofmaier S, Aalberse RC, Agache I, Asero R, Ballmer-Weber B, Barber D, Beyer K, Biedermann T, Bilò MB, Blank S, Bohle B, Bosshard PP, Breiteneder H, Brough HA, Caraballo L, Caubet JC, Crameri R, Davies JM, Douladiris N, Ebisawa M, EIgenmann PA, Fernandez-Rivas M, Ferreira F, Gadermaier G, Glatz M, Hamilton RG, Hawranek T, Hellings P, Hoffmann-Sommergruber K, Jakob T, Jappe U, Jutel M, Kamath SD, Knol EF, Korosec P, Kuehn A, Lack G, Lopata AL, Mäkelä M, Morisset M, Niederberger V, Nowak-Węgrzyn AH, Papadopoulos NG, Pastorello EA, Pauli G, Platts-Mills T, Posa D, Poulsen LK, Raulf M, Sastre J, Scala E, Schmid JM, Schmid-Grendelmeier P, van Hage M, van Ree R, Vieths S, Weber R, Wickman M, Muraro A, Ollert M. EAACI Molecular Allergology User’s Guide. Pediatr Allergy Immunol. 2016 May; 27 Suppl 23:1-250. Douladiris N, Ebisawa M, EIgenmann PA, Fernandez-Rivas M, Ferreira F, Gadermaier G, Glatz M, Hamilton RG, Hawranek T, Hellings P, Hoffmann-Sommergruber K, Jakob T, Jappe U, Jutel M, Kamath SD, Knol EF, Korosec P, Kuehn A, Lack G, Lopata AL, Mäkelä M, Morisset M, Niederberger V, Nowak-Węgrzyn AH, Papadopoulos NG, Pastorello EA, Pauli G, Platts-Mills T, Posa D, Poulsen LK, Raulf M, Sastre J, Scala E, Schmid JM, Schmid-Grendelmeier P, van Hage M, van Ree R, Vieths S, Weber R, Wickman M, Muraro A, Ollert M. EAACI Molecular Allergology User’s Guide. Pediatr Allergy Immunol. 2016 May; 27 Suppl 23:1-250.
-
[list_item_pgq9n2] Деев И.А., Петровская М.И., Намазова-Баранова Л.С., Макарова С.Г., Зубкова И.В., Маянский Н.А.. sIgG4 и другие предикторы формирования толерантности при пищевой аллергии у детей раннего возраста. Педиатрическая фармакология. 2015, т 12, №3. С. 283-295.
-
[list_item_l86n75] Ronald A Simon, Scott H Sicherer, Anna M Feldweg. Allergic and asthmatic reactions to food additives. www.uptodate.com. Dec 09, 2014. Dec 09, 2014.
-
[list_item_1h9qn5] Venter C, Patil V, Grundy J, Glasbey G, Twiselton R, Arshad SH, Dean T. Prevalence and cumulative incidence of food hyper-sensitivity in the first 10 years of life. Pediatr Allergy Immunol 2016: 27: 452-458.
-
[list_item_ti7tgq] Mittag D, Vieths S, Vogel L, Becker WM, Rihs HP, Helbling A, Wüthrich B, Ballmer-Weber BK. Soybean allergy in patients allergic to birch pollen: clinical investigation and molecular characterization of allergens. J Allergy Clin Immunol. 2004 Jan;113(1):148-54. doi: 10.1016/j.jaci.2003.09.030. clinical investigation and molecular characterization of allergens. J Allergy Clin Immunol. 2004 Jan;113(1):148-54. doi: 10.1016/j.jaci.2003.09.030.
-
[list_item_6e9qt7] Holzhauser T, Wackermann O, Ballmer-Weber BK, Bindslev-Jensen C, Scibilia J, Perono Garoffo L, Utsumi S, Poulsen LK, Vieths S. Soybean (Glycine max) allergy in Europe: Gly m 5 (beta-conglycinin) and Gly m 6 (glycinin) are potential diagnostic markers for severe allergic reactions to soy. J Allergy Clin Immunol. 2009 Feb;123(2):452-8. doi: 10.1016/j.jaci.2008.09.034. (glycinin) are potential diagnostic markers for severe allergic reactions to soy. J Allergy Clin Immunol. 2009 Feb;123(2):452-8. doi: 10.1016/j.jaci.2008.09.034.
-
[list_item_ei9abk] De Swert LF, Gadisseur R, Sjölander S, Raes M, Leus J, Van Hoeyveld E. Secondary soy allergy in children with birch pollen allergy may cause both chronic and acute symptoms. Pediatr Allergy Immunol. 2012 Mar;23(2):117-23. doi: 10.1111/j.1399-3038.2011.01218.x.
-
[list_item_a4ckt0] Hao GD, Zheng YW, Wang ZX, Kong XA, Song ZJ, Lai XX, Spangfort MD. High correlation of specific IgE sensitization between birch pollen, soy and apple allergens indicates pollen-food allergy syndrome among birch pollen allergic patients in northern China. J Zhejiang Univ Sci B. 2016 May;17(5):399-404. doi: 10.1631/jzus.B1500279.
-
[list_item_lpp07v] Scibilia J, Rossi Carlo M, Losappio Laura M, Mirone C, Farioli L, Pravettoni V, Pastorello EA. Favorable Prognosis of Wheat Allergy in Adults. J Investig Allergol Clin Immunol. 2019 Apr;29(2):118-123. doi: 10.18176/jiaci.0296.
-
[list_item_33oatl] Koike Y, Yanagida N, Sato S, Asaumi T, Ogura K, Ohtani K, Imai T, Ebisawa M. Predictors of Persistent Wheat Allergy in Children: A Retrospective Cohort Study. Int Arch Allergy Immunol. 2018;176(3-4):249-254. doi: 10.1159/000489337.
-
[list_item_g8pc1t] Nowak-Węgrzyn A, Wood RA, Nadeau KC, Pongracic JA, Henning AK, Lindblad RW, Beyer K, Sampson HA. Multicenter, randomized, double-blind, placebo-controlled clinical trial of vital wheat gluten oral immunotherapy. J Allergy Clin Immunol. 2019 Feb;143(2):651-661.e9. doi: 10.1016/j.jaci.2018.08.041. 10.1016/j.jaci.2018.08.041.
-
[list_item_0m9nut] Esmaeilzedeh H, Esmaeilzadeh E, Faramarzi M, Nabavi M, Farhadi M. Salicylate Food Intolerance and Aspirin Hypersensitivity in Nasal Polyposis. Iran J Immunol. 2017 Mar;14(1):81-88.
-
[list_item_v1besd] Molina-Infante J, Arias Á, Alcedo J, Garcia-Romero R, Casabona-Frances S, Prieto-Garcia A, Modolell I, Gonzalez-Cordero PL, Perez-Martinez I, Martin-Lorente JL, Guarner-Argente C, Masiques ML, Vila-Miravet V, Garcia-Puig R, Savarino E, Sanchez-Vegazo CT, Santander C, Lucendo AJ. Step-up empiric elimination diet for pediatric and adult eosinophilic esophagitis: The 2- 4-6 study. J Allergy Clin Immunol. 2018 Apr;141(4):1365-1372. doi: 10.1016/j.jaci.2017.08.038. Martin-Lorente JL, Guarner-Argente C, Masiques ML, Vila-Miravet V, Garcia-Puig R, Savarino E, Sanchez-Vegazo CT, Santander C, Lucendo AJ. Step-up empiric elimination diet for pediatric and adult eosinophilic esophagitis: The 2- 4-6 study. J Allergy Clin Immunol. 2018 Apr;141(4):1365-1372. doi: 10.1016/j.jaci.2017.08.038.
-
[list_item_s3rubj] Lambert R, Grimshaw KEC, Ellis B, Jaitly J, Roberts G. Evidence that eating baked egg or milk influences egg or milk allergy resolution: a systematic review. Clin Exp Allergy. 2017 Jun;47(6):829-837. doi: 10.1111/cea.12940. 10.1111/cea.12940.
-
[list_item_6ejfbk] Rajani PS, Martin H, Groetch M, Järvinen KM. Presentation and Management of Food Allergy in Breastfed Infants and Risks of Maternal Elimination Diets. J Allergy Clin Immunol Pract. 2020 Jan;8(1):52-67. doi: 10.1016/j.jaip.2019.11.007. 10.1016/j.jaip.2019.11.007.
-
[list_item_p5tjti] Nachshon L, Goldberg MR, Elizur A, Appel MY, Levy MB, Katz Y. Food allergy to previously tolerated foods: Course and patient characteristics. Ann Allergy Asthma Immunol. 2018 Jul;121(1):77-81.e1. doi: 10.1016/j.anai.2018.04.012.
-
[list_item_nb2df0] Kagalwalla AF, Wechsler JB, Amsden K, Schwartz S, Makhija M, Olive A, Davis CM, Manuel-Rubio M, Marcus S, Shaykin R, Sulkowski M, Johnson K, Ross JN, Riffle ME, Groetch M, Melin-Aldana H, Schady D, Palac H, Kim KA, Wershil BK, Collins MH, Chehade M. Efficacy of a 4-Food Elimination Diet for Children With Eosinophilic Esophagitis. Clin Gastroenterol Hepatol. 2017 Nov;15(11):1698-1707.e7. doi: 10.1016/j.cgh.2017.05.048. KA, Wershil BK, Collins MH, Chehade M. Efficacy of a 4-Food Elimination Diet for Children With Eosinophilic Esophagitis. Clin Gastroenterol Hepatol. 2017 Nov;15(11):1698-1707.e7. doi: 10.1016/j.cgh.2017.05.048.
-
[list_item_29qqn0] Soares-Weiser K, Takwoingi Y, Panesar SS, Muraro A, Werfel T, Hoffmann-Sommergruber K, Roberts G, Halken S, Poulsen L, van Ree R, Vlieg-Boerstra BJ, Sheikh A; EAACI Food Allergy and Anaphylaxis Guidelines Group. The diagnosis of food allergy: a systematic review and meta-analysis. Allergy. 2014 Jan;69(1):76-86. doi: 10.1111/all.12333. meta-analysis. Allergy. 2014 Jan;69(1):76-86. doi: 10.1111/all.12333.
-
[list_item_f6idt6] Sato S, Yanagida N, Ebisawa M. How to diagnose food allergy. Curr Opin Allergy Clin Immunol. 2018 Jun;18(3):214-221. doi: 10.1097/ACI.0000000000000441.
-
[list_item_v3eno8] Cuomo B, Indirli GC, Bianchi A, Arasi S, Caimmi D, Dondi A, La Grutta S, Panetta V, Verga MC, Calvani M. Specific IgE and skin prick tests to diagnose allergy to fresh and baked cow’s milk according to age: a systematic review. Ital J Pediatr. 2017 Oct 12;43(1):93. doi: 10.1186/s13052-017-0410-8. 10.1186/s13052-017-0410-8.
-
[list_item_0t71tt] Tian M, Zhou Y, Zhang W, Cui Y. Der p 1 and Der p 2 specific immunoglobulin E measurement for diagnosis of Dermatophagoides pteronyssinus allergy: A systematic review and meta-analysis. Allergy Asthma Proc. 2017 Sep 1;38(5):333-342. doi: 10.2500/aap.2017.38.4073.
-
[list_item_tjf6p4] Nevis IF, Binkley K, Kabali C. Diagnostic accuracy of skin-prick testing for allergic rhinitis: a systematic review and meta-analysis. Allergy Asthma Clin Immunol. 2016 Apr 27;12:20. doi: 10.1186/s13223-016-0126-0. systematic review and meta-analysis. Allergy Asthma Clin Immunol. 2016 Apr 27;12:20. doi: 10.1186/s13223-016-0126-0.
-
[list_item_7uouui] Liu Y, Peng J, Zhou Y, Cui Y. Comparison of atopy patch testing to skin prick testing for diagnosing mite-induced atopic dermatitis: a systematic review and meta-analysis. Clin Transl Allergy. 2017 Nov 29;7:41. doi: 10.1186/s13601-017-0178-3.
-
[list_item_77h9um] Hahn J, Hoess A, Friedrich DT, Mayer B, Schauf L, Hoffmann TK, Greve J. Unnecessary abdominal interventions in patients with hereditary angioedema. J Dtsch Dermatol Ges. 2018 Dec;16(12):1443-1449. doi: 10.1111/ddg.13698. 10.1111/ddg.13698.
-
[list_item_e2i9s3] Hirano I, Furuta GT. Approaches and Challenges to Management of Pediatric and Adult Patients With Eosinophilic Esophagitis. Gastroenterology. 2020 Mar;158(4):840-851. doi: 10.1053/j.gastro.2019.09.052.
-
[list_item_bommmh] Shannahan S, Leffler DA. Diagnosis and Updates in Celiac Disease. Gastrointest Endosc Clin N Am. 2017 Jan;27(1):79-92. doi: 10.1016/j.giec.2016.08.011.
-
[list_item_vhumf8] Niggemann B, von Berg A, Bollrath C, Berdel D, Schauer U, Rieger C, Haschke-Becher E, Wahn U. Safety and efficacy of a new extensively hydrolyzed formula for infants with cow’s milk protein allergy. Pediatr Allergy Immunol. 2008 Jun;19(4):348-54. doi: 10.1111/j.1399-3038.2007.00653.x. Allergy Immunol. 2008 Jun;19(4):348-54. doi: 10.1111/j.1399-3038.2007.00653.x.
-
[list_item_2f8p8q] Berni Canani R, Nocerino R, Terrin G, Frediani T, Lucarelli S, Cosenza L, Passariello A, Leone L, Granata V, Di Costanzo M, Pezzella V, Troncone R. Formula selection for management of children with cow’s milk allergy influences the rate of acquisition of tolerance: a prospective multicenter study. J Pediatr. 2013 Sep;163(3):771-7.e1. doi: 10.1016/j.jpeds.2013.03.008. allergy influences the rate of acquisition of tolerance: a prospective multicenter study. J Pediatr. 2013 Sep;163(3):771-7.e1. doi: 10.1016/j.jpeds.2013.03.008.
-
[list_item_e5h4dn] Canani RB, Nocerino R, Frediani T, Lucarelli S, Di Scala C, Varin E, Leone L, Muraro A, Agostoni C. Amino Acid-based Formula in Cow’s Milk Allergy: Long-term Effects on Body Growth and Protein Metabolism. J Pediatr Gastroenterol Nutr. 2017 Apr;64(4):632-638. doi: 10.1097/MPG.0000000000001337. Pediatr Gastroenterol Nutr. 2017 Apr;64(4):632-638. doi: 10.1097/MPG.0000000000001337.
-
[list_item_8u7qcc] Cantani A, Micera M. Immunogenicity of hydrolysate formulas in children (part 1). Analysis of 202 reactions. J Investig Allergol Clin Immunol. 2000 Sep-Oct;10(5):261-76. 2000 Sep-Oct;10(5):261-76.
-
[list_item_ramd0k] Berni Canani R, Di Costanzo M, Bedogni G, Amoroso A, Cosenza L, Di Scala C, Granata V, Nocerino R. Extensively hydrolyzed casein formula containing Lactobacillus rhamnosus GG reduces the occurrence of other allergic manifestations in children with cow’s milk allergy: 3-year randomized controlled trial. J Allergy Clin Immunol. 2017 Jun;139(6):1906-1913.e4. doi: 10.1016/j.jaci.2016.10.050.
-
[list_item_trovs7] Dupont C, Bradatan E, Soulaines P, Nocerino R, Berni-Canani R. Tolerance and growth in children with cow’s milk allergy fed a thickened extensively hydrolyzed casein-based formula. BMC Pediatr. 2016 Jul 18;16:96. doi: 10.1186/s12887-016-0637-3.
-
[list_item_4anckd] Chandra RK. Five-year follow-up of high-risk infants with family history of allergy who were exclusively breast-fed or fed partial whey hydrolysate, soy, and conventional cow’s milk formulas. J Pediatr Gastroenterol Nutr. 1997 Apr;24(4):380-8. doi: 10.1097/00005176- 199704000-00005. Gastroenterol Nutr. 1997 Apr;24(4):380-8. doi: 10.1097/00005176- 199704000-00005.
-
[list_item_rh9e5r] Goldsmith AJ, Koplin JJ, Lowe AJ, Tang ML, Matheson MC, Robinson M, Peters R, Dharmage SC, Allen KJ. Formula and breast feeding in infant food allergy: A population-based study. J Paediatr Child Health. 2016 Apr;52(4):377-84. doi: 10.1111/jpc.13109. Apr;52(4):377-84. doi: 10.1111/jpc.13109.
-
[list_item_8h141q] Inuo C, Tanaka K, Nakajima Y, Yamawaki K, Matsubara T, Iwamoto H, Tsuge I, Urisu A, Kondo Y. Tolerability of partially and extensively hydrolysed milk formulas in children with cow’s milk allergy. Asia Pac J Clin Nutr. 2019;28(1):49-56. doi: 10.6133/apjcn.201903_28(1).0008. formulas in children with cow’s milk allergy. Asia Pac J Clin Nutr. 2019;28(1):49-56. doi: 10.6133/apjcn.201903_28(1).0008.
-
[list_item_5d0ip2] Halken S. Prevention of allergic disease in childhood: clinical and epidemiological aspects of primary and secondary allergy prevention. Pediatr Allergy Immunol. 2004 Jun;15 Suppl 16:4-5, 9-32. doi: 10.1111/j.1399-3038.2004.0148b.x. 10.1111/j.1399-3038.2004.0148b.x.
-
[list_item_k4j8dj] Fitzsimons R, van der Poel LA, Thornhill W, du Toit G, Shah N, Brough HA. Antihistamine use in children. Arch Dis Child Educ Pract Ed. 2015 Jun;100(3):122-31. doi: 10.1136/archdischild-2013-304446.
-
[list_item_4jtsbk] Patriarca G, Schiavino D, Pecora V, Lombardo C, Pollastrini E, Aruanno A, Sabato V, Colagiovanni A, Rizzi A, De Pasquale T, Roncallo C, Decinti M, Musumeci S, Gasbarrini G, Buonomo A, Nucera E. Food allergy and food intolerance: diagnosis and treatment. Intern Emerg Med. 2009 Feb;4(1):11-24. doi: 10.1007/s11739-008-0183-6. intolerance: diagnosis and treatment. Intern Emerg Med. 2009 Feb;4(1):11-24. doi: 10.1007/s11739-008-0183-6.
-
[list_item_lhsd5r] Kobernick AK, Burks AW. Active treatment for food allergy. Allergol Int. 2016 Oct;65(4):388-395. doi: 10.1016/j.alit.2016.08.002.
-
[list_item_alntdq] Pacor ML, Di Lorenzo G, Corrocher R. Efficacy of leukotriene receptor antagonist in chronic urticaria. A double-blind, placebo-controlled comparison of treatment with montelukast and cetirizine in patients with chronic urticaria with intolerance to food additive and/or acetylsalicylic acid. Clin Exp Allergy. 2001 Oct;31(10):1607-14. doi: 10.1046/j.1365-2222.2001.01189.x.
-
[list_item_av1btl] Simons FE. Prevention of acute urticaria in young children with atopic dermatitis. J Allergy Clin Immunol. 2001 Apr;107(4):703-6. doi: 10.1067/mai.2001.113866.
-
[list_item_0ign9f] Sarinho E, Lins MDGM. Severe forms of food allergy. J Pediatr (Rio J). 2017 Nov-Dec;93 Suppl 1:53-59. doi: 10.1016/j.jped.2017.06.021.
-
[list_item_99s1e4] Clausen SS, Stahlman SL. Food-allergy anaphylaxis and epinephrine autoinjector prescription fills, active component service members, U.S. Armed Forces, 2007-2016. MSMR. 2018 Jul;25(7):23-29. Armed Forces, 2007-2016. MSMR. 2018 Jul;25(7):23-29.
-
[list_item_oar2vl] Lee TH, Chan JKC, Lau PC, Luk WP, Fung LH. Peanut allergy and oral immunotherapy. Hong Kong Med J. 2019 Jun;25(3):228-234. doi: 10.12809/hkmj187743.
-
[list_item_p1mne9] Nurmatov U, Dhami S, Arasi S, Pajno GB, Fernandez-Rivas M, Muraro A, Roberts G, Akdis C, Alvaro-Lozano M, Beyer K, Bindslev-Jensen C, Burks W, du Toit G, Ebisawa M, Eigenmann P, Knol E, Makela M, Nadeau KC, O’Mahony L, Papadopoulos N, Poulsen LK, Sackesen C, Sampson H, Santos AF, van Ree R, Timmermans F, Sheikh A. Allergen immunotherapy for IgE- mediated food allergy: a systematic review and meta-analysis. Allergy. 2017 Aug;72(8):1133- 1147. doi: 10.1111/all.13124. W, du Toit G, Ebisawa M, Eigenmann P, Knol E, Makela M, Nadeau KC, O’Mahony L, Papadopoulos N, Poulsen LK, Sackesen C, Sampson H, Santos AF, van Ree R, Timmermans F, Sheikh A. Allergen immunotherapy for IgE- mediated food allergy: a systematic review and meta-analysis. Allergy. 2017 Aug;72(8):1133- 1147. doi: 10.1111/all.13124.
-
[list_item_1b3h37] Wood RA. Oral Immunotherapy for Food Allergy. J Investig Allergol Clin Immunol. 2017;27(3):151-159. doi: 10.18176/jiaci.0143.
-
[list_item_unsrs7] Businco L, Benincori N, Nini G, Businco E, Cantani A, De Angelis M. Double-blind crossover trial with oral sodium cromoglycate in children with atopic dermatitis due to food allergy. Ann Allergy 1986;57:433–438.
-
[list_item_dbmvvo] Zur E, Kaczmarski M et al. The effectiveness of oral sodium cromoglycate in the treatment of food allergy in children. Przeglad Pediatryczny 2002;32:300–307.
-
[list_item_1sj4nu] Gerrard JW. Oral cromoglycate: its value in the treatment of adverse reactions to foods. Ann Allergy 1979;42:135–138.
-
[list_item_7s86bd] Spira C, André C. Food allergy. Results of a multicenter study. Allerg Immunol 1988;20:147– 151.
-
[list_item_odbbeo] Ortolani C, Pastorello E, Zanussi C. Prophylaxis of adverse reactions to foods. A double-blind study of oral sodium cromoglycate for the prophylaxis of adverse reactions to foods and additives. Ann Allergy 1983;50:105–109. 1983;50:105–109.
-
[list_item_tit1vt] Ellul-Micallef R. Effect of oral sodium cromoglycate and ketotifen in fish-induced bronchial asthma. Thorax 1983; 38:527–530
-
[list_item_49urjd] [[69]] Ford LS, Bloom KA, Nowak-Węgrzyn AH, Shreffler WG, Masilamani M, Sampson HA. Basophil reactivity, wheal size, and immunoglobulin levels distinguish degrees of cow’s milk tolerance. J Allergy Clin Immunol. 2013 Jan;131(1):180-6.e1-3. doi: 10.1016/j.jaci.2012.06.003.
-
[list_item_3co01b] Lemon-Mulé H, Sampson HA, Sicherer SH, Shreffler WG, Noone S, Nowak-Wegrzyn A. Immunologic changes in children with egg allergy ingesting extensively heated egg. J Allergy Clin Immunol. 2008 Nov;122(5):977-983.e1. doi: 10.1016/j.jaci.2008.09.007. Nov;122(5):977-983.e1. doi: 10.1016/j.jaci.2008.09.007.
-
[list_item_90eoal] Ando H, Movérare R, Kondo Y, Tsuge I, Tanaka A, Borres MP, Urisu A. Utility of ovomucoid-specific IgE concentrations in predicting symptomatic egg allergy. J Allergy Clin Immunol. 2008 Sep;122(3):583-8. doi: 10.1016/j.jaci.2008.06.016.
-
[list_item_s2j6pt] Grabenhenrich LB, Dölle S, Moneret-Vautrin A, Köhli A, Lange L, Spindler T, Ruëff F, Nemat K, Maris I, Roumpedaki E, Scherer K, Ott H, Reese T, Mustakov T, Lang R, Fernandez- Rivas M, Kowalski ML, Bilò MB, Hourihane JO, Papadopoulos NG, Beyer K, Muraro A, Worm M. Anaphylaxis in children and adolescents: The European Anaphylaxis Registry. J Allergy Clin Immunol. 2016 Apr;137(4):1128-1137.e1. doi: 10.1016/j.jaci.2015.11.015. JO, Papadopoulos NG, Beyer K, Muraro A, Worm M. Anaphylaxis in children and adolescents: The European Anaphylaxis Registry. J Allergy Clin Immunol. 2016 Apr;137(4):1128-1137.e1. doi: 10.1016/j.jaci.2015.11.015.
-
[list_item_oj7s73] Clark AT, Ewan PW. The development and progression of allergy to multiple nuts at different ages. Pediatr Allergy Immunol. 2005 Sep;16(6):507-11. doi: 10.1111/j.1399-3038.2005.00310.x.
-
[list_item_qpbvar] Davis CM, Gupta RS, Aktas ON, Diaz V, Kamath SD, Lopata AL. Clinical Management of Seafood Allergy. J Allergy Clin Immunol Pract. 2020 Jan;8(1):37-44. doi: 10.1016/j.jaip.2019.10.019.
-
[list_item_bairbj] Abrams EM, Sicherer SH. Diagnosis and management of food allergy. CMAJ. 2016 Oct 18; 188(15): 1087–1093.
-
[list_item_258d23] Savage JH et al. The natural history of soy allergy. J Allergy Clin Immunol. 2010 Mar;125(3):683-6.
-
[list_item_vd1i7g] Berni Canani R, Pezzella V, Amoroso A, Cozzolino T, Di Scala C, Passariello A. Diagnosing and Treating Intolerance to Carbohydrates in Children. Nutrients. 2016;8(3):157. Published 2016 Mar 10. doi: 10.3390/nu8030157
-
[list_item_s3c2pq] Tomczonek-Moruś J, Wojtasik A, Zeman K, Smolarz B, Bąk-Romaniszyn L. 13910C>T and 22018G>A LCT gene polymorphisms in diagnosing hypolactasia in children. United European Gastroenterol J. 2019;7(2):210-216. doi: 10.1177/2050640618814136 doi: 10.1177/2050640618814136
-
[list_item_cft3gg] Wieser H, Koehler P, Scherf KA. The Two Faces of Wheat. Front Nutr. 2020;7:517313. Published 2020 Oct 21. doi: 10.3389/fnut.2020.517313
-
[list_item_j04cbl] Vahedi K, Mascart F, Mary JY, Laberenne JE, Bouhnik Y, Morin MC, Ocmant A, Velly C, Colombel JF, Matuchansky C. Reliability of antitransglutaminase antibodies as predictors of gluten-free diet compliance in adult celiac disease. Am J Gastroenterol. 2003 May;98(5):1079-87. doi: 10.1111/j.1572-0241.2003.07284.x. May;98(5):1079-87. doi: 10.1111/j.1572-0241.2003.07284.x.
-
[list_item_5hhks2] Al-Toma A, Volta U, Auricchio R, Castillejo G, Sanders DS, Cellier C, Mulder CJ, Lundin KEA. European Society for the Study of Coeliac Disease (ESsCD) guideline for coeliac disease and other gluten-related disorders. United European Gastroenterol J. 2019 Jun;7(5):583-613. doi: 10.1177/2050640619844125. disorders. United European Gastroenterol J. 2019 Jun;7(5):583-613. doi: 10.1177/2050640619844125.
-
[list_item_pcb9o1] Kim YH, Kim YS, Park Y, Kim SY, Kim KW, Kim HS, Sohn MH. Investigation of Basophil Activation Test for Diagnosing Milk and Egg Allergy in Younger Children. J Clin Med. 2020 Dec 5;9(12):3942. doi: 10.3390/jcm9123942.
-
[list_item_t2l95f] Duan L, Celik A, Hoang JA, Schmidthaler K, So D, Yin X, Ditlof CM, Ponce M, Upton JEM, Lee JS, Hung L, Breiteneder H, Palladino C, Atkinson AR, Kim VHD, Berenjy A, Asper M, Hummel D, Wong S, Alexanian-Farr M, Magder A, Chinthrajah SR, Mukai K, Tsai M, Nadeau K, Galli SJ, Ramani AK, Szepfalusi Z, Eiwegger T. Basophil activation test shows high accuracy in the diagnosis of peanut and tree nut allergy: The Markers of Nut Allergy Study. Allergy. 2020 Dec 9. doi: 10.1111/all.14695. A, Chinthrajah SR, Mukai K, Tsai M, Nadeau K, Galli SJ, Ramani AK, Szepfalusi Z, Eiwegger T. Basophil activation test shows high accuracy in the diagnosis of peanut and tree nut allergy: The Markers of Nut Allergy Study. Allergy. 2020 Dec 9. doi: 10.1111/all.14695.
-
[list_item_3b9t2t] Santos AF, Bergmann M, Brough HA, Couto-Francisco N, Kwok M, Panetta V, Haddad D, Lack G, Eigenmann P, Caubet JC. Basophil Activation Test Reduces Oral Food Challenges to Nuts and Sesame. J Allergy Clin Immunol Pract. 2020 Dec 29:S2213-2198(20)31403-3. doi: 10.1016/j.jaip.2020.12.039. Reduces Oral Food Challenges to Nuts and Sesame. J Allergy Clin Immunol Pract. 2020 Dec 29:S2213-2198(20)31403-3. doi: 10.1016/j.jaip.2020.12.039.
-
[list_item_341lga] Ahmed I, Lin H, Li Z, Xu L, Qazi IM, Luo C, Gao X, Khan MU, Iqbal A, Guo Y, Pavase TR, Sun L. Tyrosinase/caffeic acid cross-linking alleviated shrimp (Metapenaeus ensis) tropomyosin- induced allergic responses by modulating the Th1/Th2 immunobalance. Food Chem. 2021 Mar 15;340:127948. doi: 10.1016/j.foodchem.2020.127948. shrimp (Metapenaeus ensis) tropomyosin- induced allergic responses by modulating the Th1/Th2 immunobalance. Food Chem. 2021 Mar 15;340:127948. doi: 10.1016/j.foodchem.2020.127948.
-
[list_item_7rn51h] Esposito M, Montana A, Liberto A, Filetti V, Nunno ND, Amico F, Salerno M, Loreto C, Sessa F. Anaphylactic Death: A New Forensic Workflow for Diagnosis. Healthcare (Basel). 2021 Jan 22;9(2):117. doi: 10.3390/healthcare9020117. 10.3390/healthcare9020117.
-
[list_item_l81n7v] Cardona V, Ansotegui IJ, Ebisawa M, et al. World allergy organization anaphylaxis guidance 2020. World Allergy Organ J. 2020;13(10):100472. Published 2020 Oct 30. doi: 10.1016/j.waojou.2020.100472
-
[list_item_pet286] Robey RC, Wilcock A, Bonin H, Beaman G, Myers B, Grattan C, Briggs TA, Arkwright PD. Hereditary Alpha-Tryptasemia: UK Prevalence and Variability in Disease Expression. J Allergy Clin Immunol Pract. 2020 Nov-Dec;8(10):3549-3556. doi: 10.1016/j.jaip.2020.05.057. Nov-Dec;8(10):3549-3556. doi: 10.1016/j.jaip.2020.05.057.
-
[list_item_d2g696] Verdu E, Blanc-Brisset I, Meyer G, et al. (2019): Second-generation antihistamines: a study of poisoning in children, Clinical Toxicology, DOI: 10.1080/15563650.2019.1634812
-
[list_item_phdj9s] Akdis CA, Akdis M, Bieber T, et al. Diagnosis and treatment of atopic dermatitis in children and adults: European Academy of Allergology and Clinical Immunology/American Academy of Allergy, Asthma and Immunology/PRACTALL Consensus Report. Allergy. 2006;61(8):969–987. doi: 10.1111/j.1398-9995.2006.01153.x Immunology/PRACTALL Consensus Report. Allergy. 2006;61(8):969–987. doi: 10.1111/j.1398-9995.2006.01153.x
-
[list_item_732d4b] Wollenberg A, Barbarot S, Bieber T, et al. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children: part II. J Eur Acad Dermatol Venereol. 2018;32(6):850–878. doi: 10.1111/jdv.14888
-
[list_item_e66eh2] Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention, 2020. Available online: www.ginasthma.org/gina-reports. Accessed on February 14, 2021. Wollenberg A, Barbarot S, Bieber T, et al. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children: part I. J Eur Acad Dermatol Venereol. 2018;32(5):657–682. doi: 10.1111/jdv.14891 doi: 10.1111/jdv.14891
-
[list_item_djljet] Ebisawa M, Ito K, Fujisawa T et al. Japanese guidelines for food allergy 2020. Allergol Int. 2020;69(3):370–386. doi: 10.1016/j.alit.2020.03.004
-
[list_item_4ampcs] Kramer MS, Kakuma R. Maternal dietary antigen avoidance during pregnancy or lactation, or both, for preventing or treating atopic disease in the child. Evid Based Child Health. 2014;9(2):447–483. doi: 10.1002/ebch.1972 10.1002/ebch.1972
-
[list_item_vfgi52] Greer FR, Sicherer SH, Burks AW, et al. The Effects of Early Nutritional Interventions on the Development of Atopic Disease in Infants and Children: The Role of Maternal Dietary Restriction, Breastfeeding, Hydrolyzed Formulas, and Timing of Introduction of Allergenic Complementary Foods. Pediatrics. 2019;143(4): e20190281. doi: 10.1542/peds.2019-0281 Children: The Role of Maternal Dietary Restriction, Breastfeeding, Hydrolyzed Formulas, and Timing of Introduction of Allergenic Complementary Foods. Pediatrics. 2019;143(4): e20190281. doi: 10.1542/peds.2019-0281
-
[list_item_c8g7lr] Boyle RJ, Ierodiakonou D, Khan T, et al. Hydrolysed formula and risk of allergic or autoimmune disease: systematic review and meta-analysis. BMJ. 2016;352: i974. doi: 10.1136/bmj.i974 BMJ. 2016;352: i974. doi: 10.1136/bmj.i974
-
[list_item_v9qks8] Schroer B, Groetch M, Mack DP, Venter C. Practical Challenges and Considerations for Early Introduction of Potential Food Allergens for Prevention of Food Allergy. J Allergy Clin Immunol Pract. 2021;9(1):44–56.e1. doi: 10.1016/j.jaip.2020.10.031 2021;9(1):44–56.e1. doi: 10.1016/j.jaip.2020.10.031
-
[list_item_etjs79] Sicherer SH, Sampson HA. Food allergy: A review and update on epidemiology, pathogenesis, diagnosis, prevention, and management. J Allergy Clin Immunol. 2018 Jan;141(1):41–58. doi: 10.1016/j.jaci.2017.11.003
-
[list_item_fcucoj] Samady W, Campbell E, Aktas ON, et al. Recommendations on Complementary Food Introduction Among Pediatric Practitioners. JAMA Netw Open. 2020;3(8): e2013070. doi: 10.1001/jamanetworkopen.2020.13070
-
[list_item_eaiu1h] Pabst O, Mowat AM. Oral tolerance to food protein. Mucosal Immunol. 2012 May;5(3):232–239.
-
[list_item_k7s73v] Fritsche R, Pahud JJ, Pecquet S, Pfeifer A. Induction of systemic immunologic tolerance to beta-lactoglobulin by oral administration of a whey protein hydrolysate. J Allergy Clin Immunol. 1997 Aug;100(2):266–73. Aug;100(2):266–73.
-
[list_item_7qfa32] Boyle R, Ierodiakonou D, Khan T et al. Hydrolysed formula and risk of allergic or autoimmune disease: systematic review and meta-analysis. BMJ 2016;352: i974 2016;352: i974
-
[list_item_1h7fcj] Koletzko S. Hydrolysed formula and risk of allergic or autoimmune disease: systematic review and meta-analysis. BMJ 2016; 352 doi: https://doi.org/10.1136/bmj.i974 (Published 08 March 2016) BMJ 2016;352: i974 i974
-
[list_item_nu7gai] EFSA NDA Panel (EFSA Panel on Dietetic Products, Nutrition and Allergies), 2014. Scientific Opinion on the essential composition of infant and follow-on formulae. EFSA Journal 2014;12(7):3760, 106 pp. doi: 10.2903/j.efsa.2014.3760 doi: 10.2903/j.efsa.2014.3760
-
[list_item_bt9h35] Sauser J, Nutten S, de Groot N et al. Partially Hydrolyzed Whey Infant Formula: Literature Review on Effects on Growth and the Risk of Developing Atopic Dermatitis in Infants from the General Population. Int Arch Allergy Immunol. 2018;177(2):123–134
-
[list_item_4u483q] Szajewska H, Horvath A. Meta-analysis of the evidence for a partially hydrolyzed 100% whey formula for the prevention of allergic diseases. Curr Med Res Opin. 2010 Feb;26(2):423– 37. doi: 10.1185/03007990903510317
-
[list_item_0hd7pi] Alexander DD, Cabana MD. Partially hydrolyzed 100% whey protein infant formula and reduced risk of atopic dermatitis: a meta-analysis. J Pediatr Gastroenterol Nutr. 2010 Apr;50(4):422–30. doi: 10.1097/MPG.0b013e3181cea52b 10.1097/MPG.0b013e3181cea52b
-
[list_item_nge0ii] Szajewska H, Horvath A. A partially hydrolyzed 100% whey formula and the risk of eczema and any allergy: an updated meta-analysis. World Allergy Organ J. 2017 Jul 26;10(1):27. doi: 10.1186/s40413-017-0158-z
-
[list_item_fp9tv5] Gappa M, Filipiak-Pittroff B, Libuda L, von Berg A, Koletzko S, Bauer CP, Heinrich J, Schikowski T, Berdel D, Standl M. Long-term effects of hydrolyzed formulae on atopic diseases in the GINI study. Allergy. 2020 Dec 15. doi: 10.1111/all.14709. Epub ahead of print.
-
[list_item_po9v6u] Bischoff SC, Barbara G, Buurman W, Ockhuizen T, Schulzke JD, Serino M, Tilg H, Watson A, Wells JM. Intestinal permeability — a new target for disease preventionand therapy. BMC Gastroenterol. 2014 Nov 18;14:189. doi: 10.1186/s12876-014-0189-7
-
[list_item_p1cgqn] Carlier FM, Sibille Y, Pilette C. The epithelial barrier and immunoglobulin A system in allergy. Clin Exp Allergy. 2016 Nov;46(11):1372–1388. doi: 10.1111/cea.12830. Epub 2016 Oct 21.
-
[list_item_f14omu] Luissint A. C., Parkos C. A., Nusrat A. Inflammation and the Intestinal Barrier: Leukocyte- Epithelial Cell Interactions, Cell Junction Remodeling, and Mucosal Repair. Gastroenterology. 2016 Oct;151(4):616–32.
-
[list_item_tep21s] Приходченко Н. Г. Клинико-патогенетические механизмы формирования аллергии к белку коровьего молока у детей первого года жизни: дис. … д-ра мед. наук: 14.01.08. Тихоокеанский государственный медицинский университет, Владивосток, 2020. университет, Владивосток, 2020.
-
[list_item_dt0lp5] Пат. RU, 2689796 RU, G 01 N33/53. Способ оценки эффективности этапной элиминационной диетотерапии гастроинтестинальной пищевой аллергии у детей [электронный ресурс] / Шуматова Т. А., Приходченко Н. Г., Зернова Е. С., Ни А. Н., Катенкова Э. Ю.: заявитель и патентообладатель Федеральное государственное бюджетное образовательное учреждение высшего образования «Тихоокеанский государственный медицинский университет» Министерства здравоохранения Российской Федерации — № 2018115906; заявл., 26.04.2018.; опубл. 29.05.2019, БИ № 16. — URL: https://www1.fips.ru/registers-doc-view/fips_servlet? DB=RUPAT&DocNumber=2689796&TypeFile=html Министерства здравоохранения Российской Федерации — № 2018115906; заявл., 26.04.2018.; опубл. 29.05.2019, БИ № 16. — URL: https://www1.fips.ru/registers-doc-view/fips_servlet? DB=RUPAT&DocNumber=2689796&TypeFile=html
Приложение А1. Состав рабочей группы:
Баранов А.А. акад. РАН, д.м.н., профессор, почетный Председатель Исполкома Союза педиатров России
Намазова-Баранова Л.С., акад. РАН, д.м.н., профессор, Председатель Исполкома Союза педиатров России
Хаитов Р.М., акад. РАН, профессор, д.м.н., Президент Российской ассоциации аллергологов и клинических иммунологов (РААКИ).
Ильина Н.И. профессор, д.м.н., Первый вице-президент, генеральный директор РААКИ
Курбачева О.М. профессор, д.м.н., член РААКИ
Новик Г.А. профессор, д.м.н., член Союза педиатров России
Петровский Ф.И. профессор, д.м.н., член Союза педиатров России
Макарова С.Г., профессор, д.м.н., член Союза педиатров России
Вишнева Е.А., к.м.н., член Союза педиатров России
Селимзянова Л.Р., к.м.н., член Союза педиатров России
Алексеева А.А., к.м.н., член Союза педиатров России
Сновская М.А., к.м.н., член Союза педиатров России
Чемакина Д.С., к.м.н., член Союза педиатров России
Авторы подтверждают отсутствие финансовой поддержки/конфликта интересов, который необходимо обнародовать.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
Методы, используемые для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для оценки качества и силы доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кохрейновскую библиотеку, базы данных EMBASE, MEDLINE и PubMed. Глубина поиска - 5 лет.
Методы, использованные для оценки качества и силы доказательств:
Методы, использованные для анализа доказательств:
Описание методов, использованных для анализа доказательств
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь, влияет на силу рекомендаций.
Для минимизации потенциальных ошибок каждое исследование оценивалось независимо. Любые различия в оценках обсуждались всей группой авторов в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Таблицы доказательств: заполнялись авторами клинических рекомендаций.
Методы, использованные для формулирования рекомендаций: консенсус экспертов.
Индикаторы доброкачественной практики (Good Practice Points – GPPs)
Рекомендуемая доброкачественная практика базируется на клиническом опыте авторов разработанных рекомендаций.
Экономический анализ
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидации рекомендаций
Описание метода валидации рекомендаций
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых, прежде всего, попросили прокомментировать, насколько доступна для понимания интерпретация доказательств, лежащая в основе рекомендаций.
От врачей первичного звена получены комментарии в отношении доходчивости изложения данных рекомендаций, а также их оценка важности предлагаемых рекомендаций, как инструмента повседневной практики.
Все комментарии, полученные от экспертов, тщательно систематизировались и обсуждались членами рабочей группы (авторами рекомендаций). Каждый пункт обсуждался в отдельности.
Консультация и экспертная оценка
Проект рекомендаций был рецензирован независимыми экспертами, которых, прежде всего, попросили прокомментировать доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Рабочая группа
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Основные рекомендации
Сила рекомендаций (1-2) на основании соответствующих уровней доказательств (А-С) и индикаторы доброкачественной практики (табл. 1) – good practice points (GPPs) приводятся при изложении текста рекомендаций.
| УДД | Расшифровка |
|---|---|
1 |
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
2 |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
4 |
Несравнительные исследования, описание клинического случая |
5 |
Имеется лишь обоснование механизма действия или мнение экспертов |
| УДД | Расшифровка |
|---|---|
1 |
Систематический обзор РКИ с применением мета-анализа |
2 |
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
3 |
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
4 |
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
5 |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
| УУР | Расшифровка |
|---|---|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Актуализация данных клинических рекомендаций будет проводиться не реже, чем один раз в три года. Принятие решения об обновлении будет принято на основании предложений, представленных медицинскими профессиональными некоммерческими организациями с учётом результатов комплексной оценки лекарственных препаратов, медицинских изделий, а также результатов клинической апробации.
Приложение А3. Связанные документы
Порядки оказания медицинской помощи: Приказ Министерства здравоохранения и социального развития РФ от 16 апреля 2012 г. N 366н "Об утверждении Порядка оказания педиатрической помощи"
Информация о лекарственных средствах: https://grls.rosminzdrav.ru/
Прочие документы, с учетом которых разработаны клинические рекомендации:
-
Федеральный закон от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011 г., № 48, ст. 6724);
-
Международная классификация болезней, травм и состояний, влияющих на здоровье (МКБ – 10);
-
Приказ МЗ РФ от 20 декабря 2012г. № 1183н Об утверждении номенклатуры должностей медицинских работников и фармацевтических работников.
-
Приказ МЗ РФ от 23 июля 2010 г. № 541н. «Единый квалификационный справочник должностей руководителей, специалистов и служащих, раздел Квалификационные характеристики должностей работников в сфере здравоохранения».
-
Федеральный закон от 25.12.2018 № 489 489-ФЗ «О внесении изменений в статью 40 Федерального закона «Об обязательном медицинском страховании в Российской Федерации» и Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации" по вопросам клинических рекомендаций».
-
Приказ Минздрава России от 28.02.2019 г. № 103н «Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности включаемой в клинические рекомендации информации».
-
Приказ Минздрава России от 23.06.2020 № 617н «О внесении изменений в приложения № 1, 2 и 3 к приказу Министерства здравоохранения Российской Федерации от 28 февраля 2019 г. № 103н "Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности включаемой в клинические рекомендации информации»
-
Приказ Минздрава России от 13.10.2017 N 804н "Об утверждении номенклатуры медицинских услуг".
-
Приказ Министерства здравоохранения РФ от 14 января 2019 г. № 4н «Об утверждении порядка назначения лекарственных препаратов, форм рецептурных бланков на лекарственные препараты, порядка оформления указанных бланков, их учета и хранения»
Приложение А3.1 Примеры формулировки диагнозов
Пищевая аллергия представляет собой патогенетический механизм формирования определенных заболеваний и/или симптомокомплексов, и соответственно, не является нозологическим диагнозом. Тем не менее, учитывая высокую этиологическую и клиническую значимость ПА в патогенезе ряда аллергических заболеваний, наличие ПА (при необходимости - с расшифровкой основных причинно-значимых аллергенов) целесообразно включать в полный клинический диагноз после обозначения основной нозологической формы.
-
Атопический дерматит, распространенная форма, среднетяжелое течение, обострение. Пищевая аллергия (сенсибилизация к белку коровьего молока, белку пшеницы) (L20.8)
-
Аллергическая крапивница. Пищевая аллергия (сенсибилизация к белкам куриного яйца) (L50.0)
-
Аллергический гастроэнтерит и колит. Пищевая аллергия (К52.2)
Приложение А3.2. Классификация проявлений ПА [2, 97]
Патология |
Особенности развития клинических проявлений |
Возраст |
Прогноз |
|---|---|---|---|
IgE-опосредованные реакции |
|||
Оральный аллергический синдром (пищевая аллергия, обусловленная сенсибилизацией к пыльце) |
Зуд, легкий отек ограничивается полостью рта |
Начало проявлений после установления поллиноза (у детей реже, чем у взрослых) |
Возможно как персистирование, так и зависимость от сезона |
Крапивница/ангиооте к |
При приеме внутрь или при контакте |
Дети страдают чаще |
Зависит от причинно-значимого аллергена |
Риноконъюнктивит/ас тма |
Может сопровождать проявления ПА (редко). Проявления возможны при вдыхании аэрозоля аллергена |
У младенцев и детей чаще, чем у взрослых (исключение – профессиональные заболевания) |
Зависит от причинно-значимого аллергена |
Гастроинтестинальные симптомы |
Тошнота, рвота, боли в животе и диарея, вызванные приемом пищи |
Любой |
Зависит от причинно-значимого аллергена |
Анафилаксия |
Быстрая прогрессирующая мультисистемная реакция |
Любой |
Зависит от причинно-значимого аллергена |
Анафилаксия при пищевой аллергии, индуцированная физической нагрузкой |
Пища провоцируетанафилаксию только в случае дальнейшей физической нагрузки |
Дети, подростки |
Персистирует |
Смешанные IgE-опосредованные и клеточные реакции |
|||
Атопический дерматит |
Ассоциируется с пищевой аллергией у 30- 40% детей со среднетяжелым и тяжелым АтД |
У детей младшего возраста чаще |
Обычно разрешается к более старшему возрасту |
Эозинофильная гастроинтестинальная патология |
Симптоматика зависит от уровня ЖКТ, вовлеченного в процесс и степени эозинофильного воспаления |
Любой |
Чаще персистирует |
Проявления, опосредованные клеточными реакциями |
|||
Индуцированный пищей проктит, проктоколит, энтероколит |
Слизь и кровь в стуле |
Преимущественно младенцы |
Обычно разрешается к более старшему возрасту |
Индуцированная пищей энтеропатия |
Хронические проявления: рвота, диарея, отставание в росте, вялость. При повторных воздействиях после ограничения: рвота, диарея, гипотензия в течение 2 ч после приема |
Преимущественно младенцы |
Обычно разрешается к более старшему возрасту |
Приложение А3.3. Перекрестная пищевая аллергия.
Перекрестные реакции между основными не пищевыми аллергенами и пищевыми продуктами.
Аллергены не пищевого происхождения |
Пищевые продукты, вызывающие перекрестные аллергические реакции |
|---|---|
Пыльца березы |
Яблоко, груша, морковь, вишня, слива, персики, укроп, грецкие орехи, миндаль, картофель, шпинат, арахис, сельдерей, киви, анис, фенхель, кориандр, тмин, соя |
Пыльца полыни |
Сельдерей, картофель, морковь, фенхель, укроп, красный перец, кориандр, тмин, ромашка, анис |
Пыльца подсолнечника |
Подсолнечное масло, халва, майонез, горчица |
Пыльца лебеды |
Банан, дыня, персик (редко: нектарин, спаржа, киви, картофель, маслины, лук) |
Латекс |
Ананас, авокадо, банан, каштан, папайя, инжир, шпинат, картофель, помидоры, киви |
Пыльца сорных, Луговых трав |
Мед |
Пыльца сложноцветных |
Подсолнечное масло, семечки, халва, арбуз, дыня, артишоки, цикорий, эстрагон, мед и продукты пчеловодства. |
Пыльца амброзии |
Дыня, банан, мед, семена подсолнечника, халва |
Пух, перо |
Мясо и яйца птиц |
Шерсть кошки |
Свинина |
Шерсть овцы |
Баранина, овечий сыр |
Шерсть лошади |
Конина |
Дафния |
Рыба и морепродукты |
Грибковые аллергены |
Кефир, плесневые сорта сыров, изделия из дрожжевого теста, квас |
Инсектные аллергены |
Продукты пчеловодства |
Аспирин, амидопирин |
Персики, абрикосы, слива, клубника, малина, вишня, виноград, картофель |
Белки, обусловливающие наличие перекрестной сенсибилизации к аллергенам различного происхождения.
Белки |
Продукты и непищевые антигены, дающие перекрестные аллергические реакции |
|---|---|
Тропомиозин |
Ракообразные (креветки, лобстеры, крабы, раки) Паукообразные (клещидомашней пыли) Насекомые (таракан) Моллюски (кальмар, устрицы) |
Парвальбумин |
Рыба (все виды), мясо земноводных, белое мясо птицы (редко) |
Бычий сывороточный альбумин |
Молоко Говядина, баранина, оленина. |
Липидтранспортирующий белок |
Персики, абрикосы, сливы, яблоки, злаки, арахис, грецкий орех, миндаль,фисташки, брокколи, морковь, сельдерей, томаты, дыня, киви |
Профилины |
Персик, вишня (черешня), слива, сельдерей, пыльца березы, цуккини,латекс |
Хитиназа I |
Латекс, банан, авокадо, киви, каштан, папайя, томаты, черешня, маракуйя,манго, пшеница |
Фенилкумаринбензилэфир- редуктаза Изофлаваноидредуктаза |
Пыльца березы, яблоко, персик, апельсин, личи, клубника, хурма, цукини,морковь. |
Приложение А3.4 Алгоритм диагностики и ведения пациентов с ПА на 1 этапе диетотерапии.
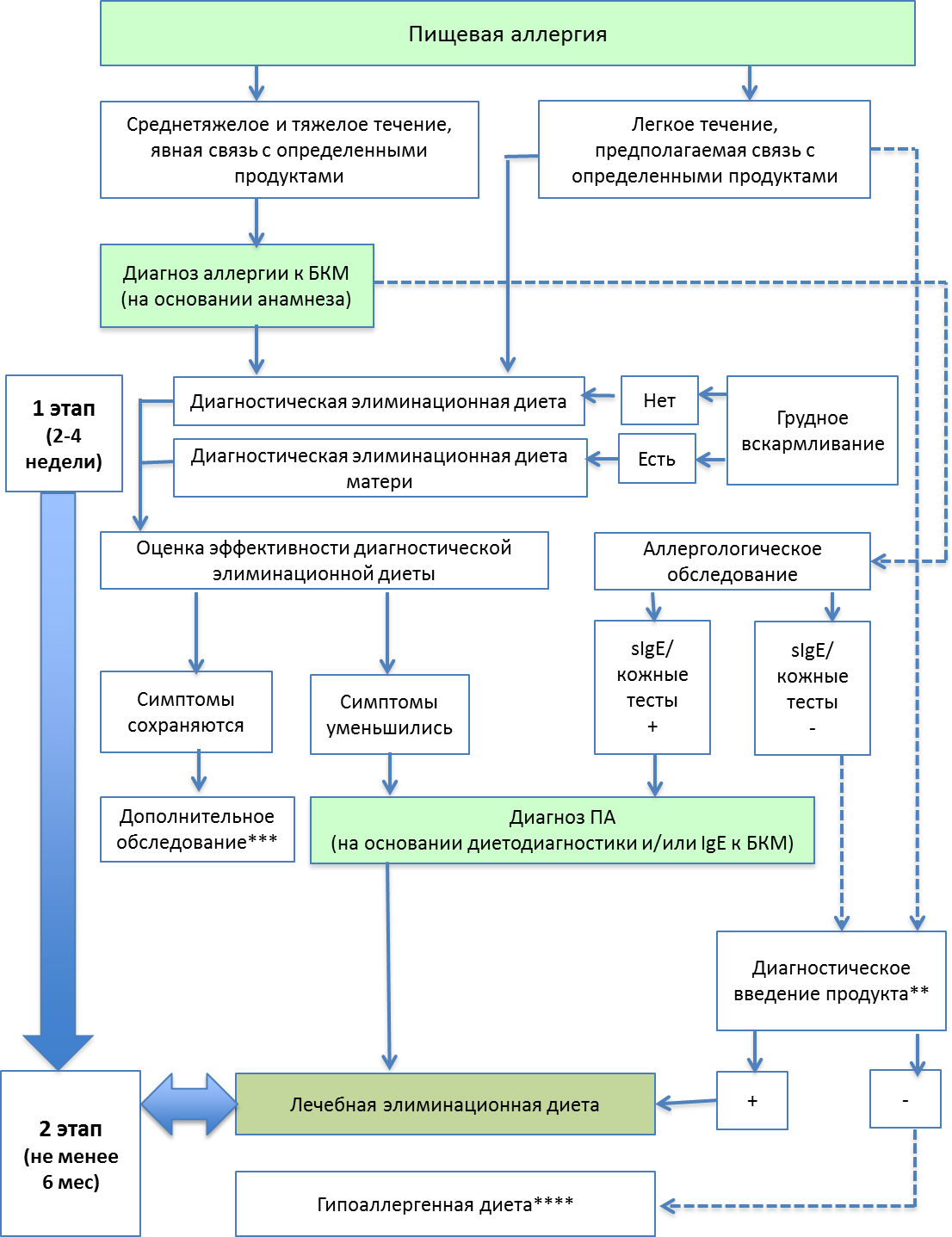
Примечание. * — при наличии клинических реакций отсутствие специфических IgE не исключает аллергии на пищевой белок, ** — при наличии тяжелых реакций в анамнезе и высоких уровней специфических IgE от диагностического введения продукта рекомендуется воздержаться, следует оценить комплаенс (строгость соблюдения диеты), сенсибилизацию к более широкому кругу пищевых аллергенов, провести дифференциальную диагностику (см. выше); *** — молочные продукты (как высокоаллергенные, особенно для детей первого года жизни) даются в ограниченном объеме даже при отсутствии подтвержденной аллергии к БКМ.
Приложение А3.6. Диетотерапия при ПА у детей раннего возраста, находящихся на грудном вскармливании
При ПА у детей, находящихся на естественном вскармливании, тактикой педиатра является сохранение грудного молока в питании ребенка в максимальном объеме. При аллергии на белки коровьего молока из питания матери полностью исключаются все продукты, содержащие БКМ, говядина (а также телятина).
Учитывая тот факт, что ПА часто носит множественный характер, а также возможное влияние триггерных факторов питания на состояние ребенка, кормящей женщине на первом этапе назначают гипоаллергенную диету. При этом степень ограничений и набор продуктов в ней индивидуальны и зависят в первую очередь от тяжести клинических проявлений аллергии у ребенка и наличия аллергической патологии у матери. Из питания исключаются продукты, обладающие высокой сенсибилизирующей активностью, гистаминолибераторы, а также продукты с высоким содержанием экстрактивных веществ, биогенных аминов и пуриновых оснований, содержащих искусственные пищевые добавки и вещества, раздражающие ЖКТ (табл. 7).
Рекомендации по питанию кормящей матери при аллергии к БКМ у ребенка.
Исключаются из питания:
-
все продукты, содержащие белок коровьего молока и молока других млекопитающих, говядина;
-
высокоаллергенные продукты - яйца, арахис, орехи, рыба, морепродукты, соя;
-
продукты, часто вызывающие как аллергические, так и неиммунные («ложноаллергические») реакции (икра, грибы, мед, шоколад, кофе, какао, цитрусовые, киви, ананасы, авокадо);
-
бульоны, маринады, соленые и острые блюда, консервы, мясные и рыбные копчености, пряности;
-
продукты, содержащие искусственные красители, ароматизаторы, консерванты;
-
продукты, содержащие гистаминолибераторы и гистамин – квашеная капуста, редька, редис, ферментированные сыры, ветчина, сосиски, копчености, соленья, маринады;
-
продукты, раздражающие ЖКТ и меняющие вкус молока – лук, чеснок, редька, редис.
Разрешаются с учетом переносимости:
Для сохранения лактации матери должен быть составлен полноценный рацион и назначены препараты кальция (например, 1000 мг/сут в несколько приемов). С целью коррекции белковой части рациона и витаминно-минеральной обеспеченности матери могут быть использованы лечебные смеси на основе аминокислот.
После купирования острых симптомов аллергии у ребенка питание матери может постепенно расширяться под контролем переносимости.
Детям на грудном вскармливании с тяжелыми проявлениями ПА (например, тяжелый атопический дерматит или аллергический энтероколит, осложненные задержкой роста и/или гипопротеинемией и/или выраженной анемией) с лечебно-диагностической целью возможно временное исключение из питания грудного молока и назначение лечебной – аминокислотной – смеси на период от нескольких дней до 2 недель.
Приложение А3.7. Выбор лечебной смеси при аллергии к БКМ (при смешанном или искусственном вскармливании)
В настоящее время элиминационная диетотерапия — наиболее эффективная стратегия ведения детей с аллергией к белкам коровьего молока.
Необходимо исключить смеси на основе коровьего молока и прикорм, содержащий БКМ или другие, не модифицированные, молочные животные белки (например, козье, овечье молоко). При необходимости докорма используется смесь на основе высокогидролизованного белка или смесь на основе аминокислот (УДД 1, УУР A).
Если при приеме смеси на основе высокогидролизованного белка состояние не улучшается в течение 2 недель, рекомендуется перевод на питание на основе аминокислот.
Элиминационная диета с использованием лечебной смеси назначается на 6 мес. и/или до достижения возраста 9-12 мес. Дети, у которых в анамнезе были тяжелые IgE- опосредованные реакции немедленного типа, могут оставаться на элиминационной диете до 12-18 мес., затем, после повторного определения титра специфических IgE, пробуют ввести продукт, содержащий белок коровьего молока (обычно кисломолочный - нежирный йогурт или кефир).
Специализированные смеси для детей с аллергией к БКМ
Все лечебные смеси обогащены комплексом витаминов, макро- и микроэлементов и соответствуют требованиям ВОЗ по ингредиентному составу, биологической пищевой ценности, влиянию на физическое и психомоторное развитие детей первого года жизни.
Аминокислотные смеси
Смеси, содержащие свободные аминокислоты как единственный источник азота, являются оптимальным выбором для детей, реагирующих на смеси на основе высокогидролизованного белка. Риск подобной реакции составляет менее 10% для всех грудных детей, страдающих аллергией к БКМ, однако, он может быть выше при наличии тяжелой энтеропатии, сопровождающейся гипопротеинемией и задержкой роста. Для данной категории больных аминокислотные смеси являются продуктами первого выбора. Все аминокислотные смеси имеют сбалансированный жировой и углеводный составы, обогащены необходимыми для детей витаминами и микроэлементами, однако имеют определенные вкусовые характеристики, иногда затрудняющие как ввод в питание такой формулы у детей более старшего возраста, так и ее длительное применение.
Аминокислотные смеси могут быть использованы как на короткий период для диагностики аллергии к молочным белкам, так и в качестве основы рациона для длительного применения у больных с ПА и у кормящих матерей детей, имеющих ПА к БКМ.
Смеси на основе изолята соевого белка
Смеси на основе изолята белка сои не являются продуктами первого выбора в остром периоде ПА. Применение их в настоящее время резко ограничено и допускается лишь в отдельных случаях у детей в возрасте старше 6 месяцев, при нетяжелых проявлениях аллергии к БКМ и отсутствии гастро-интестинальных нарушений и сенсибилизации к белку сои. Применение соевых смесей возможно с целью коррекции белковой части гипоаллергенного рациона в периоде ремиссии при необходимости длительного соблюдения безмолочной диеты у больных с аллергией к БКМ.
Смеси на основе гидролизованного белка риса
Смеси на основе гидролизата рисового белка на территории Российской Федерации в настоящее время не зарегистрированы.
Формула на основе частично или глубоко гидролизованного протеина риса считается безопасной и достаточно эффективной для лечения детей с аллергией к БКМ и рассматривается в качестве метода лечения у некоторых грудных детей, которые отказываются / не переносят смеси на основе глубокого гидролиза БКМ, либо воспитываются в семьях вегетарианцев.
Приложение А3.8 Алгоритм выбора лечебной смеси для детей с аллергией к БКМ.

Примечание.* - реакция на гидролизат или отсутствие положительной динамики на фоне приема гидролизата в течение нескольких недель, SCORAD (см. клинические рекомендации по оказанию медицинской помощи детям с атопическим дерматитом); СЦТ — среднецепочечные триглицериды.
Приложение А3.9. Принципы введения прикорма детям первого года жизни с ПА.
В связи с наличием широкого ассортимента лечебных смесей, рекомендуемые сроки назначения продуктов и блюд прикорма больным, страдающим ПА, практически не отличаются от таковых у здоровых детей. Современные представления об оптимальном формировании пищевой толерантности требуют введения продуктов прикорма в возрасте не ранее 4 и не позже 6 месяцев, у детей с ПА также рекомендуется ориентироваться на эти сроки. Однако в каждом конкретном случае вопрос о времени введения прикорма решается индивидуально.
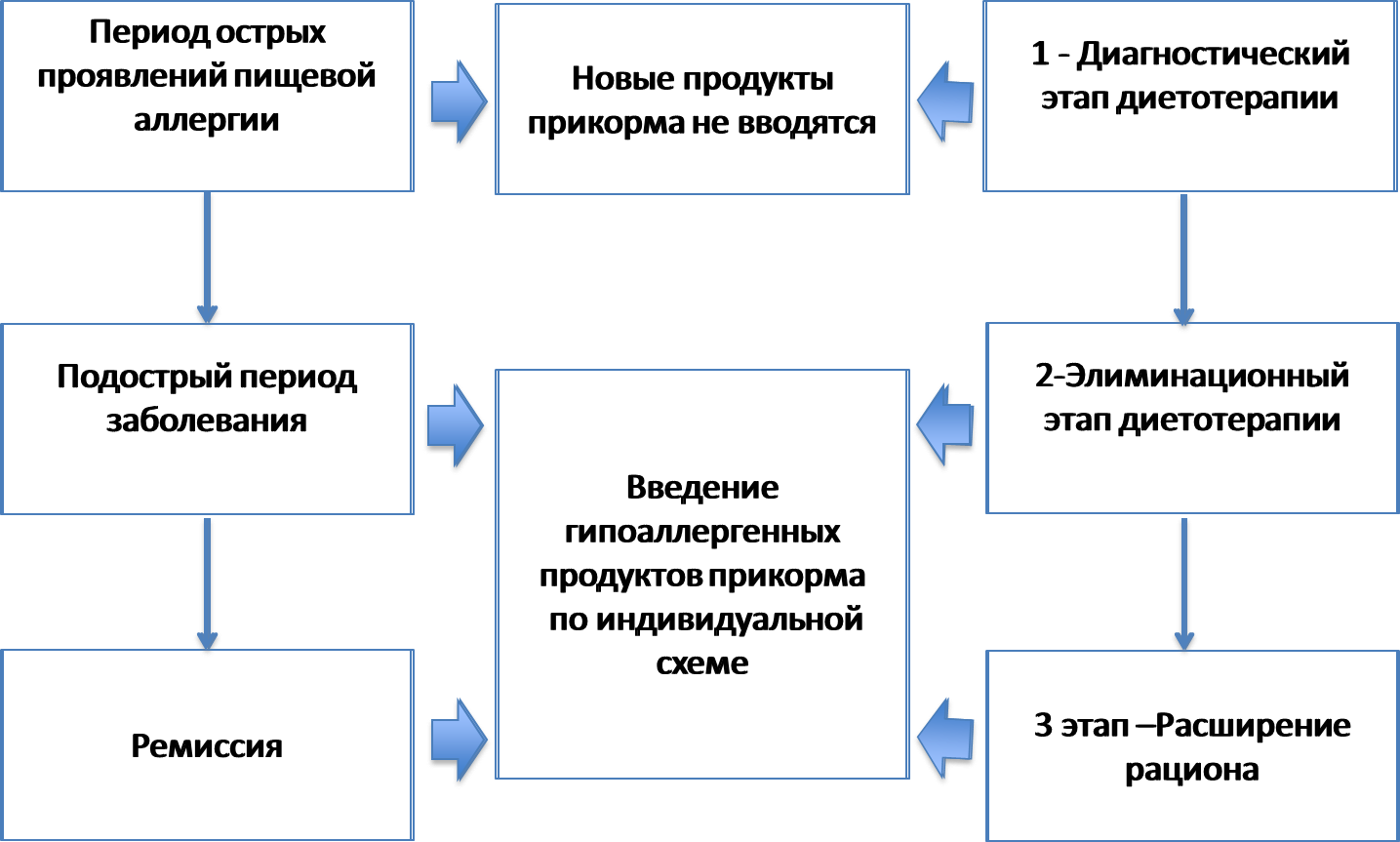
В зависимости от нутритивного статуса ребенка и характера стула первым прикормом является овощное пюре или безмолочная каша. Чаще первым прикормом является монокомпонентное пюре из овощей светлой окраски: кабачков, патиссонов, цветной, белокочанной, брюссельской капусты, брокколи, светлоокрашенной тыквы.
При дефиците массы тела первым прикормом может быть безмолочная безглютеновая каша (гречневая, кукурузная, рисовая), затем вводятся овощи.
С целью коррекции белковой части рациона в питание ребенка вводят мясное пюре. Рекомендуется использовать специализированные детские мясные консервы или пюре домашнего приготовления из конины, мяса кролика, индейки, свинины.
Первым фруктовым прикормом является пюре из яблок или груш светлой окраски. Введение фруктовых соков откладывается, особенно у детей с гастроинтестинальными симптомами.
Каждый новый продукт вводят в питание ребенка постепенно, на адаптацию к нему дается 1-2 недели, другие новые продукты в этот период в питание не вводятся. Предпочтение отдается монокомпонентным продуктам. Новый продукт впервые включается в рацион ребенка в количестве не более 5 мл (г), предпочтительно в утренние кормления, чтобы иметь возможность в течение дня оценить его переносимость (появление или усиление кожных высыпаний, изменение стула и т.п.). В случае отсутствия аллергической реакции объем нового продукта ежедневно увеличивается на 10 – 30 г до достижения возрастного объема блюда в течение 5 - 7 дней.
Приложение А3.10. Диетотерапия ПА у детей старше года
При составлении элиминационного рациона детям в возрасте старше одного года в качестве основы используют неспецифическую гипоаллергенную диету (на основе стола №5), что учитывает высокую частоту коморбидной патологии органов пищеварения у детей с аллергией. Из рациона исключаются продукты, обладающие повышенной сенсибилизирующей активностью, содержащие искусственные пищевые добавки (красители, консерванты, эмульгаторы), блюда со свойствами неспецифических раздражителей ЖКТ. Данная диета также предусматривает щадящую кулинарную обработку, при этом блюда готовятся на пару, отвариваются, запекаются.
Содержание основных пищевых веществ и энергетическая ценность гипоаллергенной диеты должны соответствовать физиологическим потребностям ребенка.
Исключаются:
-
бульоны, острые, соленые, жареные блюда, копчености, пряности, колбасные изделия (вареная и копченая колбасы, сосиски, сардельки, ветчина), печень, рыба, икра, морепродукты, яйца, острые и плавленые сыры, майонез, кетчуп, горчица, хрен, тугоплавкие жиры и маргарин;
-
редька, редис, щавель, шпинат, томаты, болгарский перец, квашеная капуста, соленые и маринованные огурцы, а также - дыня, арбуз, грибы, орехи, фрукты и ягоды красной и оранжевой окраски (цитрусовые, земляника, клубника, малина, абрикосы, персики, гранаты, виноград, облепиха, киви, ананас);
-
газированные фруктовые напитки, квас, кофе, какао, кисели, мед, шоколад, карамель, мороженое, зефир, пастила, торты, кексы, свежая выпечка, жевательная резинка.
Из питания исключаются также все продукты, содержащие выявленные причинно- значимые аллергены. Срок элиминации определяется индивидуально на основании результатов обследования и наблюдения (рис.1,2).
При достижении ремиссии рацион должен постепенно расширяться за счет ранее исключенных продуктов и блюд (кроме продуктов, обладающих повышенной сенсибилизирующей активностью, содержащих искусственные пищевые добавки (красители, консерванты, эмульгаторы), неспецифических раздражителей ЖКТ).
Следует отметить, что вышеперечисленные продукты, часто вызывающие как истинные аллергические реакции, так и реакции неиммунного характера, могут являться триггерами аллергических реакций, поэтому употребление их может ограничиваться в течение продолжительного времени, при этом длительность и строгость элиминации всегда определяется индивидуально.
Дети в возрасте старше одного года с хроническим течением ПА и множественной сенсибилизацией могут нуждаться в длительном исключении широкого спектра продуктов из питания, что может приводить к развитию дефицита различных пищевых веществ.
Продукты, наиболее часто исключаемые из гипоаллергенных диет больных с ПА и возникающие при этом дефициты макро- и микронутриентов
| Группы продуктов | Дефицит нутриентов в рационе |
|---|---|
Молоко, творог, кисломолочные напитки |
Животный белок, кальций, витамины А, D, В2 |
Рыба и морепродукты |
Животный белок, ω-3 жирные кислоты, йод, витамины А, D, группы В |
Куриные яйца |
Животный белок, жиры, фосфолипиды, витамины В1, В2, B12, С, D, Е, А |
Злаки (каши, макаронные и кондитерские изделия, хлеб) |
Растительный белок, селен, витамины группы В, токоферол |
Цитрусовые, ярко окрашенные овощи и фрукты |
β-каротин, аскорбиновая кислота, пищевые волокна |
Белковая часть рациона формируется в основном за счет мясных продуктов. В сложных случаях для коррекции рациона могут быть использованы специализированные продукты для детей старше года – смеси на основе гидролизата молочного белка или аминокислотные смеси, которые также позволяют частично компенсировать микронутриентный состав рациона (однако, данный подход реализовать у старших детей затруднительно вследствие вкусовых особенностей перечисленных смесей).
Наиболее сложной стороной адаптации рациона является коррекция его микронутриентного состава: содержания витаминов, минеральных веществ, незаменимых аминокислот, полиненасыщенных жирных кислот и др.
При длительном соблюдении безмолочной диеты ребенку должны дополнительно назначаться препараты кальция (кальция лактат, глюконат, глицерофосфат или др. в виде монопрепаратов либо в комбинации с витамином D3: код ATX A12AX, код АТХ A12AA). В тех случаях, когда из питания исключена рыба, у детей старше года для обеспечения потребности в ПНЖК класса ω-3 используются нутрицевтики или лекарственные препараты морского или растительного происхождения (под контролем переносимости). Жировые нутрицевтики могут назначаться в подострый период заболевания, а также в период ремиссии в возрастных дозировках (0,8-1,6 г/сутки) курсами 30-40 дней.
В периоде ремиссии по показаниям проводят витаминотерапию с использованием современных поливитаминных комплексов или монопрепаратов.
Приложение А3.11. Расшифровка примечаний
…** – препарат входит в перечень жизненно необходимых и важнейших лекарственных препаратов (Распоряжение Правительства РФ от 12.10.2019 № 2406-р «Об утверждении перечня жизненно необходимых и важнейших лекарственных препаратов на 2020 год а также перечней лекарственных препаратов для медицинского применения и минимального ассортимента лекарственных препаратов, необходимых для оказания медицинской помощи» (с изменениями, внесенными Распоряжением Правительства РФ от 23 ноября 2020 г. № 3073-р «О внесении изменений в распоряжение Правительства РФ от 12 октября 2019 г. № 2406-р.
#… - применение off-label – вне зарегистрированных в инструкции лекарственного средства показаний осуществляется по решению врачебной комиссии, с разрешения Локального этического комитета медицинской организации (при наличии), с условием подписанного информированного согласия родителей (законного представителя) и пациента в возрасте старше 15 лет;
Приложение В. Информация для пациентов
Неблагоприятные реакции на пищу
Причины неблагоприятных реакций на пищу могут быть различны: аллергия, непереносимость, дефициты ферментов, токсины или бактериальное загрязнение продуктов.
Пищевая аллергия часто встречается у детей и может проявляться самыми разнообразными симптомами: от умеренных до потенциально опасных для жизни. В раннем возрасте и у маленьких детей самой частой причиной ПА являются коровье молоко и яйца. Однако пищевая аллергия может развиться и на другие продукты:
-
орехи: миндаль, бразильский орех, кешью, каштаны, лесные орехи, австралийский орех, арахис, орех пекан, кедровые орехи, фисташки, грецкие орехи.
-
Рыба и морепродукты: морская и речная рыба, устрицы, раковины, моллюски, кальмары, осьминоги, морские улитки, мидии, омары, крабы, креветки, ракообразные.
-
Зерновые, хлебные злаки: пшеница, рожь, зерновые, овес, рис (редкие причины аллергии).
Пищевая аллергия вызывает широкий диапазон симптомов:
Пищеварительная система. При аллергии к пище могут присутствовать следующие симптомы:
Кожа. Острая крапивница и отек Квинке – это частые симптомы пищевой аллергии, возникающие от нескольких минут до нескольких часов после приема причинно-значимого продукта. Атопический дерматит в младенчестве часто может быть вызван пищевой аллергией (обычно при аллергии к коровьему молоку и яйцу).
Нос, глаза и легкие. Покраснение, зуд век и слезотечение, а также затруднение носового дыхания и зуд в носу, водянистый насморк и чихание могут быть симптомами пищевой аллергии. Также пищевая аллергия может быть пусковым механизмом возникновения бронхиальной астмы.
Анафилактический шок. Самая серьёзная аллергическая реакция, вовлекающая в процесс многие органы. Если вовремя не начать лечение, анафилактический шок может привести к смерти. Наиболее часто опасную для жизни анафилаксию вызывают: арахис, орехи и моллюски.
Диагноз «Пищевая аллергия»
Диагностика пищевой аллергии проводится с использованием методов исследования, отвечающих требованиям доказательной медицины и основана на анамнезе (истории заболевания).
Тщательно подготовленный анамнез родителями/законными представителями существенно облегчит работу врачу, улучшит сотрудничество между пациентом и врачом, и, соответственно, повысит качество оказания медицинской помощи.
-
Важным методом диагностики является диагностическая элиминационная диета с исключением вероятного причинно-значимого продукта на срок от 2-х недель до 1 месяца.
-
Кожное тестирование. Для кожного тестирования используют пищевые аллергены, представленные экстрактами пищевых продуктов. Отрицательный кожный тест в 95% случаев подтверждает отсутствие пищевой аллергии.
-
Лабораторные исследования. Для уточнения характера аллергии проводится определение специфических иммуноглобулинов класса Е к пищевым антигенам. Однако, следует подчеркнуть, что отрицательные результаты данного теста не исключают ПА у пациента. Определение специфических IgG не является методом диагностики пищевой аллергии.
Лечение пищевой аллергии
-
Диета с исключением причинно-значимого продукта (элиминационная диета). В тех случаях, когда исключено несколько пищевых продуктов, необходима консультация врача-диетолога для определения сбалансированности и адекватности питания. Важно! Вопрос о повторном введении ранее аллергенного продукта по истечении срока элиминационной диеты решается врачом-аллергологом строго в соответствии с существующими регламентирующими документами.
-
Симптоматическая терапия. Назначение тех или иных препаратов зависит от симптомов заболевания.
Единственный эффективный способ избавления от симптомов пищевой аллергии – исключить из рациона питания причинно-значимый продукт.