
федеральное государственное автономное образовательное учреждение высшего образования Первый Московский государственный медицинский университет имени И.М. Сеченова Министерства здравоохранения Российской Федерации (Сеченовский Университет)

В.А. Парфенов, Н.Н. Яхно, Г.Ю. Евзиков
НЕРВНЫЕ БОЛЕЗНИ
Нервные болезни: Учебник/ В.А. Парфенов, Н.Н. Яхно, Г.Ю. Евзиков. — Москва : ООО «Издательство «Медицинское информационное агентство», 2018 г. |
Учебник
Рекомендовано Координационным советом по области образования «Здравоохранение и медицинские науки» в качестве учебника для студентов образовательных учреждений, реализующих программы высшего образования по специальности 31.05.03 «Стоматология» по дисциплине «Неврология»

Медицинское информационное агентство
Москва
2018
УДК 616.8(075.8)
ББК 56.1я73
П18
Парфенов, В.А. |
||
П18 |
Нервные болезни: Учебник/ В.А. Парфенов, Н.Н. Яхно, Г.Ю. Евзиков. — Москва : ООО «Издательство «Медицинское информационное агентство», 2 018 .-496 с.» |
|
ISBN 978-5-9986-0314-3 |
||
Учебник написан коллективом кафедры нервных болезней и нейрохирургии Первого МГМУ имени И.М. Сеченова. Описываются основные методы неврологического обследования, симптомы, синдромы и топическая диагностика поражений нервной системы. Излагаются этиология, патогенез, клиническая картина, диагноз, дифференциальный диагноз, консервативное и хирургическое лечение основных заболеваний нервной системы. Учебник направлен на формирование клинического мышления, способности поставить диагноз основных неврологических заболеваний, назначить эффективное лечение и провести своевременную профилактику. Клинические задачи и задания в тестовой форме позволят студентам и молодым врачам проверить усвоение учебного материала, подготовиться к зачету и экзамену. Содержание учебника соответствует требованиям Федерального государственного образовательного стандарта высшего образования по направлению подготовки 31.05.03 «Стоматология» и рабочей программе по дисциплине «Неврология». Для студентов стоматологического факультета медицинских вузов, клинических ординаторов и врачей-неврологов. |
||
УДК 616.8(075.8) ББК 56.1я73 |
ISBN 978-5-9986-0314-3 |
© Парфенов В.А., Яхно Н.Н., Евзиков Г.Ю., 2018 © Оформление. ООО «Издательство «Медицинское информационное агентство», 2018 © ФГАОУ ВО Первый МГМУ имени И.М. Сеченова Минздрава России (Сеченовский Университет), 2018 Все права защищены. Никакая часть данной книги не может быть воспроизведена в какой-либо форме без письменного разрешения владельцев авторских прав. |
19.2. Нетравматическое кровоизлияние в мозг
Факторы риска, этиология, патогенез и патоморфология. Причины кровоизлияния в мозг представлены в табл. 19-8.
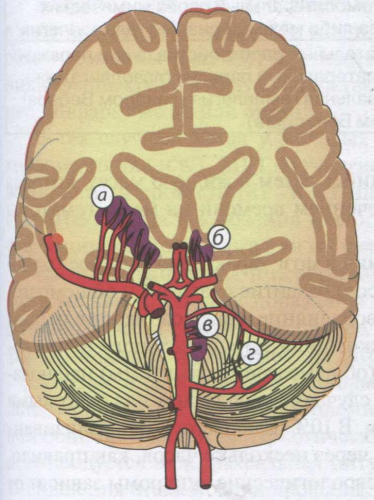
Артериальная гипертензия представляет наиболее частую (60%) причину кровоизлияния в мозг. Гипертензивное внутримозговое кровоизлияние локализуется преимущественно в бассейнах перфорирующих артерий мозга (рис. 19-16) — в области базальных ганглиев и внутренней капсулы (50%), зрительного бугра (15%), моста мозга (10%) и мозжечка (10%).
| Основные факторы риска и причины | Более редкие причины |
|---|---|
Артериальная гипертензия |
Осложнение терапии тромболитиками, антикоагулянтами или антиагрегантами |
Артериовенозная мальформация, аневризма внутричерепных сосудов |
Заболевания крови (тромбоцитопения, гемофилия, лейкемия) |
Амилоидная ангиопатия |
Наркомания — употребление кокаина, амфетамина или метамфетамина |
Геморрагический диатез, церебральный артериит, расслоение артерии, тромбоз внутричерепных вен |
Амилоидная ангиопатия — сравнительно частая причина кровоизлияния вмозг преимущественно в старческом возрасте. Она возникает вследствие отложения патологического амилоидного белка в среднем слое и адвентиции мелких корковых артерий и артериол.
Злоупотребление алкоголем, приводящее к нарушению функции печени игипокоагуляции, также представляет фактор риска развития внутримозгового кровоизлияния.
Кровоизлияние в мозг может развиться по типу г е м а т о м ы и г е м о р р а г и ч е с к о г о п р о п и т ы в а н и я .
Кровоизлияние приводит к гибели нервной ткани в месте геморрагии. Поражение вещества мозга также происходит вследствие его компрессии гематомой, снижения перфузии вокруг очага кровоизлияния и резкого повышения внутричерепного давления. Паренхиматозное кровоизлияние может приводить к проникновению крови в субарахноидальное пространство (паренхиматозно-субарахноидальное кровоизлияние), а у части больных и/или в желудочки мозга (паренхиматозно-вентрикулярное кровоизлияние). При большом количестве излившейся крови возникают смещение структур мозга и компрессия его ствола (среднего мозга в намете мозжечка в большинстве случаев), что обычно вызывает летальный исход. Если этого не происходит, через одну-две недели возникает постепенное уменьшение отека и ишемии мозга, излившаяся кровь образует фибриновый сгусток, превращающийся затем в жидкую массу, которая постепенно подвергается резорбции. С течением времени на месте гематомы образуется киста.
| Локализация кровоизлияния | Синдромы |
|---|---|
Базальные ганглии и внутренняя капсула |
Контралатеральные гемиплегия (гемипарез), гемианестезия (гемигипестезия), парез мимических мышц и языка по центральному типу, гомонимная гемианопсия, афазия (при поражении доминантного полушария) или анозогнозия (при поражении субдоминантного полушария) |
Зрительный бугор |
Контралатеральные гемианестезия и гемиатаксия (поражение переднебоковых отделов), гемианопсия (поражение заднебоковых отделов), преходящий гемипарез (вследствие сопутствующего поражения внутренней капсулы) и глазодвигательные расстройства (при поражении четверохолмия); возможны пространственная дезориентация, сонливость, нарушение сознания |
Белое вещество полушария (лобарная гематома) |
Контралатеральные гемипарез, парез лица и языка по центральному типу, при поражении доминантного полушария моторная афазия (лобная доля); контралатеральная гемигипестезия (теменная доля), контралатеральная гомонимная гемианопсия (затылочная доля), сенсорная афазия (височная доля доминантного полушария) |
Мозжечок |
Головокружение, тошнота и повторная рвота, головная боль в затылочной области, нистагм и атаксия (туловища и конечностей) |
Варолиев мост |
Кома или при поражении одной половины моста контралатеральный гемипарез и гомолатеральный парез мимических мышц и отводящего нерва либо межьядерная офтальмоплегия |
Средний мозг |
Двусторонние глазодвигательные расстройства, а при поражении ножки мозга — гомолатеральный паралич глазодвигательного нерва и контралатеральная гемиплегия (синдром Вебера) или гемиатаксия (синдром Бенедикта) |
Клиническая картина. Для кровоизлияния в мозг характерно быстрое (одномоментное или в течение минут, редко часов) развитие очаговой и общемозговой неврологической симптоматики. Кровоизлияние чаще возникает в период бодрствования, нередко на фоне физического или эмоционального напряжения. Головная боль, нарушение сознания (общемозговые симптомы) наблюдаются у большинства больных и во многих случаях преобладают над очаговыми синдромами или сходны с ними по тяжести. В 10% развиваются генерализованные эпилептические припадки. Сразу или через несколько часов, как правило, выявляются менингеальные симптомы. Неврологические синдромы зависят от локализации кровоизлияния в мозг (табл. 19-9).
Диагноз. Диагноз кровоизлияния в мозг основывается на остром развитии сочетанных очаговых и общемозговых неврологических нарушений, менингеальных симптомов и наличии факторов риска внутримозгового кровоизлияния (пожилой и старческий возраст, артериальная гипертензия и др.).
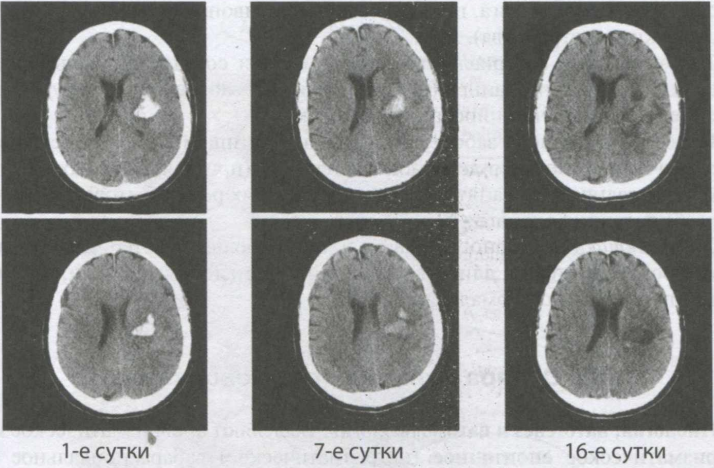
Ведущим методом дополнительного обследования при кровоизлиянии вмозг является КТ головного мозга, позволяющая определить локализацию и объем гематомы (рис. 19-17), смещение структур мозга, гидроцефалию и проникновение крови в желудочки, а также исключить другие заболевания (например, инфаркт мозга или опухоль).
В тех случаях, когда у молодых больных не обнаружены факторы риска кровоизлияния и КТ, МРТ, МР-ангиография не выявляют ее причину (или нет возможности провести МР- и КТ-ангиографию), целесообразна церебральная ангиография для исключения мешотчатой аневризмы, артериовенозной мальформации, опухоли мозга или васкулита.
Смертельный исход в первые 30 дней заболевания отмечается у 40—60% больных как вследствие поражения мозга (большая гематома, отек, компрессия ствола мозга), так и из-за присоединяющихся осложнений (пневмония, инфаркт миокарда, тромбоэмболия легочной артерии).
Лечение и профилактика повторного кровоизлияния. Лечение включает общие мероприятия, как и при ишемическом инсульте. Для уменьшения головной боли применяют ненаркотические анальгетики. При нарушении сознания рекомендуется эндотрахеальная интубация и гипервентиляция легких с целью уменьшения отека мозга и профилактики дислокации мозговых структур.
Хирургическое лечение, направленное на сохранение жизни больного (удаление или дренирование гематомы), рассматривается при больших по объему гематомах (более 40 мл) и кровоизлиянии в мозжечок, приводящем к компрессии ствола головного мозга, при отсутствии противопоказаний (кома, тяжелые соматические расстройства).
При выявлении артериальной аневризмы или сосудистой мальформации может быть проведено раннее (в первые три дня заболевания) хирургическое удаление гематомы и клипирование аневризмы.
Вне острого периода заболевания, как и при ишемическом инсульте, ведущее значение отводится лечебной гимнастике (при двигательных расстройствах), логопедическим занятиям (при нарушениях речи), бытовой и социальной реабилитации больного.
Профилактика повторного кровоизлияния у больных артериальной гипертензией основывается на длительной антигипертензивной терапии, обеспечивающей постепенную нормализацию АД.