Фролова, Е. В. Нарушение когнитивных функций в пожилом возрасте : руководство для врачей / Е. В. Фролова, А. Ю. Емелин, В. Ю. Лобзин. - Москва : ГЭОТАР-Медиа, 2023. - 208 с. - ISBN 978-5-9704-7515-7, DOI: 10.33029/9704-7515-7-KNP-2023-1-208. |
Аннотация
В руководстве подробно рассмотрены принципы организации современной российской гериатрии, а также ее базис: понятия комплексной гериатрической оценки и гериатрического синдрома. Представлены характеристики основных когнитивных функций, даны критерии диагностики и классификация когнитивных нарушений. Описаны алгоритм дифференциальной диагностики когнитивных расстройств, общие принципы и направления их профилактики и лечения. Дополнительно изложены современные представления об этиологии, патогенезе, особенностях клинических проявлений, возможностях диагностики и лечения основных нозологических форм (болезнь Альцгеймера и другие нейродегенеративные заболевания, цереброваскулярная болезнь и др.). В приложении приведены основные диагностические шкалы и тесты, в том числе и скрининговые оценочные шкалы.
Издание предназначено врачам-гериатрам, врачам общей практики, неврологам, психиатрам, терапевтам, а также может использоваться для обучения студентов, ординаторов и в системе последипломного образования врачей.
Общая характеристика когнитивных функций и их нарушений
Когнитивные (познавательные, высшие корковые) функции — это наиболее сложные функции головного мозга, необходимые для социального, бытового и трудового функционирования человека. С помощью когнитивной деятельности осуществляется процесс осознанного познания окружающего мира путем восприятия информации, ее обработки, анализа, запоминания и хранения и последующего синтеза новых данных, построения и осуществления программы действий [1]. Каждый из этих этапов познавательной деятельности связан с определенной когнитивной функцией, которые в то же время реализуются в тесной взаимосвязи друг с другом.
К когнитивным функциям относят гнозис, память, внимание, праксис, речь, зрительно-пространственное восприятие, регуляторные (управляющие) функции, мышление. Предложено также рассматривать социальный интеллект в контексте когнитивной деятельности [2] (табл. 3-1).
| Функция | Определение |
|---|---|
Восприятие (гнозис) |
Способность воспринимать и распознавать информацию |
Память |
Способность регистрировать, сохранять и многократно воспроизводить полученную информацию |
Внимание |
Способность своевременно реагировать на поступающие сигналы, концентрироваться и сохранять в течение необходимого времени умственную работоспособность, разделять информационные потоки |
Праксис |
Способность формировать, сохранять и применять двигательные программы (навыки) |
Речь |
Способность к вербальной коммуникации, включая понимание обращенной речи, собственную речь, чтение и письмо |
Регуляторные функции |
Способность к планированию и контролю повседневной деятельности и поведения, включая выбор цели, построение программы, переключение с одного этапа программы на другой, сопоставление полученного результата с поставленной целью, внесение необходимых корректив при промежуточном анализе деятельности |
Зрительно-пространственные функции |
Формирование целостного представления о форме, размерах объекта, его расположения в пространстве по отношению к другим объектам |
Мышление (интеллект) |
Умение анализировать информацию, выносить суждения и умозаключения |
Социальный интеллект |
Способность к пониманию эмоций, мотивов и логики поступков других людей |
Гнозис (восприятие) — это способность к распознаванию информации, поступающей из внешней среды от органов чувств. Агнозия (термин введен З. Фрейдом в 1891 г.) — нарушение процессов узнавания при сохранности общей и специальной (зрительной, слуховой и др.) чувствительности и сознания. В зависимости от того, какой анализатор пострадал, развиваются разные модально-специфичные варианты агнозии: астереогнозия, зрительная, слуховая, вкусовая, обонятельная, аутотопагнозия, анозогнозия, пальцевая агнозия (табл. 3-2).
| Виды агнозии | Характеристика |
|---|---|
Сенситивная |
Расстройство узнавания раздражений, воспринимаемых болевыми, температурными, тактильными, проприоцептивными рецепторами |
|
Невозможность опознать предмет на ощупь |
|
Расстройство ощущения собственного тела (пропорциональности, размера, наличия отдельных его частей) |
|
Невозможность назвать пальцы на руке |
|
Неосознание наличия заболевания |
Зрительная |
Потеря способности узнавать предметы по их виду. При этом больной не теряет зрения и способности узнавать предметы при ощупывании или по характерным звукам, ими издаваемым |
|
Нарушение восприятия предмета в целом при сохраненной оценке отдельных элементов объекта |
|
Пациент не различает лица, фотографии |
|
Пациент не может назвать цифры |
|
Правильно различая цвета, не может связать их со знакомым предметом |
|
Пациент может воспринимать только отдельные фрагменты изображения, причем этот дефект наблюдается и при сохранности полей зрения |
|
Нарушение правильного узнавания контуров предметов; они представляются больному изломанными и исковерканными |
Слуховая |
Расстройства распознавания звуков и речи при сохранной функции слухового анализатора |
|
Невозможность идентифицировать определенные простые звуки |
|
Невозможность узнать речь, которую больной распознает как набор незнакомых звуков |
|
Больной не распознает тон, тембр, эмоциональную окраску речи, при этом слова и грамматические конструкции он понимает безупречно |
|
Невозможность узнать музыку, звучание музыкального инструмента |
Обонятельная |
Пациент не узнает или не воспринимает знакомые запахи, не ассоциирует их с предметами |
Вкусовая |
Пациент не узнает или не воспринимает знакомые вкусы, не ассоциирует их с объектами |
Память — способность запечатлевать, сохранять и многократно воспроизводить полученную в течение жизни информацию [1]. Запечатление и последующее сохранение воспринятой информации составляют основу запоминания; на результативность и стратегию запоминания влияют объем материала, степень его однородности и последовательность запоминания. Запоминание может быть непроизвольным (без волевых усилий и цели запомнить) и произвольным (специальная деятельность с целью сохранения материала в памяти). Сохранение — это более или менее длительное удержание в памяти некоторых сведений. Воспроизведение — это появление в оперативной памяти образа объекта без повторного восприятия этого объекта. По степени активности протекания процесса также выделяют произвольное и непроизвольное воспроизведение, а по величине отсрочки между запоминанием и воспроизведением — непосредственное и отсроченное воспроизведение.
Виды памяти можно классифицировать по нескольким принципам (табл. 3-3).
| Вид и характеристика | Локализация |
|---|---|
По продолжительности сохранения материала |
|
Мгновенная (непосредственная, иконическая). Кратковременное (без переработки) удержание информации, являющейся специальной чувствительной информацией (зрение, слух, обоняние, вкус), в том виде, в котором она была получена, без ее дальнейшей переработки, длительностью 0,1–0,25 с. Другими словами, такая память — это «образ» |
Первичные и вторичные корковые зоны соответствующего анализатора |
Кратковременная память обеспечивает сохранение информации на короткий промежуток времени, необходимый для решения актуальной задачи (от нескольких секунд до нескольких минут) после однократного восприятия без сознательного усилия для запоминания. Оперативная память предполагает удержание в памяти промежуточных материалов до тех пор, пока человек имеет с ними дело. Включает элементы кратковременной и долговременной памяти, актуализирующиеся для выполнения конкретной операции (действия, деятельности) в течение определенного промежутка времени. Объем кратковременной памяти определяется числом функциональных элементов (например, слов, звуков, образов), которые может запомнить человек при однократном воспроизведении (7±2). Превышение этого объема всегда вызывает замещение новой информацией предыдущей (свойство замещения). Укрупнение функциональных элементов возможно путем использования опыта человека, то есть долговременной памяти. Сознательное усилие (активация внимания) переводит превышающий объем в оперативную память. Такое свойство памяти лежит в основе запоминания путем повторения |
Подкорковые структуры и медиобазальные височные отделы головного мозга |
Долговременная память предназначена для хранения неограниченного объема информации в течение неограниченного времени. Процесс превращения краткосрочной памяти в долговременную обусловлен стойкими структурными и функциональными изменениями нейронов и синапсов и получил название «консолидация следа в памяти» |
Гиппокампы, третичные корковые поля |
По содержанию и направленности |
|
Процедурная (имплицитная) память — приобретение и удержание различных навыков деятельности (завязывание шнурков, управление автомобилем, игра на фортепиано) |
Гиппокампы, третичные корковые поля |
Декларативная (эксплицитная) память — произвольная память о фактах, объектах, событиях. Этот вид памяти может быть либо вербальным (словесным), либо визуальным (зрительным) и подразделяется на семантическую и эпизодическую память. Эпизодическая (событийная) связана с воспоминаниями о конкретных событиях, происходивших в жизни индивидуума. Семантическая (символическая) — базисное представление об окружающем мире, явлениях, образах. С помощью семантической памяти реализуется «функциональное» предназначение предметов (устанавливается взаимосвязь между названием и функцией предмета) |
Гиппокампы, медиобазальные отделы лобных долей, височно-теменные ассоциативные корковые поля |
По характеру психической деятельности |
|
Образная память — память на представления, картины природы и жизни, а также звуки, запахи, вкусы, то есть это память на ранее воспринятое через органы чувств |
Височно-теменные ассоциативные корковые поля |
Эмоциональная память — память на чувства, эмоции, настроение, отчетливо связанные с каким-то явлением или событием |
Лимбическая система, височно-теменные ассоциативные корковые поля |
Двигательная память — запоминание, хранение и воспроизведение различных движений. Двигательная память является основой для формирования различных практических и трудовых навыков, равно как и навыков ходьбы и письма |
Лобная кора, височно-теменные ассоциативные корковые поля |
Словесно-логическая память — запоминание и воспроизведение наших мыслей |
Лобная кора, височно-теменные ассоциативные корковые поля |
Исходя из определения памяти, ее нарушения — это снижение (гипомнезия) либо полная (амнезия) утрата функции регистрации, сохранения и воспроизведения информации. Нарушения памяти могут быть модально-неспецифическими или, при поражении корковых зон анализаторов, характеризоваться нарушениями определенной модальности (слуховой, зрительной и т.д.).
Гипомнезия проявляется ухудшением памяти на имена, адреса, даты и события, как правило, настоящие или недавние. Ретроградная амнезия характеризуется утратой воспоминаний о событиях, непосредственно предшествующих заболеванию. При антероградной амнезии теряется информация о ситуациях, произошедших после острого периода болезни или травмы. При фиксационной амнезии утрачивается возможность запоминать текущую информацию. Качественные расстройства памяти называются парамнезиями . К ним относятся конфабуляции, псевдореминесценции, криптомнезии и эхомнезии. При конфабуляциях пациенты забывают реально произошедшие события, непреднамеренно заменяют их вымыслами. Псевдореминисценции — провалы в памяти, которые заполняются событиями, которые были в жизни человека, но в другое время. При криптомнезиях пациенты считают реально пережитыми в прошлом события, описанные или увиденные в книгах, снах, фильмах или телепередачах. Эхомнезия — восприятие происходящих событий как имеющих место ранее и повторяющихся сейчас.
Внимание — избирательная направленность и сосредоточенность сознания на каком-либо предмете, явлении, деятельности. Внимание нередко рассматривают в качестве самостоятельной когнитивной функции как способность к поддержанию достаточного для умственной работы уровня психической активности (непроизвольное внимание) и как способность фокусировать психическую деятельность на одной или нескольких актуальных задачах, отвлекаясь от других объектов (произвольное внимание). В психологии выделяют несколько основных свойств внимания. Устойчивость внимания — это способность в течение длительного времени удерживать внимание на одном объекте. Сосредоточенность внимания — степень концентрированности внимания на одних объектах и его отвлечении от других. Объем внимания — это количество объектов, которые могут быть охвачены вниманием. Переключение внимания — это сознательный перенос внимания с одного объекта на другой. Распределение внимания — способность рассредоточить внимание на нескольких объектах.
Однако в неврологии чаще внимание рассматривают не как самостоятельную когнитивную функцию, а как механизм обеспечения других функций. Нарушения непроизвольного внимания связаны с патологией неспецифических подкорковых структур головного мозга (первого энергетического блока по А.Р. Лурия) и проявляются замедленностью психической деятельности, увеличением времени на выполнение какого-либо задания. При поражении лобных долей головного мозга (третий блок по А.Р. Лурия) нарушается произвольное внимание, что проявляется повышенной отвлекаемостью пациента. Наряду с вторичными нарушениями памяти, преимущественно связанными с трудностями при воспроизведении, и общей инертностью психических процессов нарушения внимания составляют основу нейродинамических нарушений [2, 3].
Праксис — способность приобретать, сохранять различные двигательные навыки и позы, произвольно выполнять сложные целенаправленные движения.
Соответственно, апраксия характеризуется нарушением сложных целенаправленных движений, вырабатываемых у человека в процессе жизни на основе опыта, навыка, практики, которые закрепляются стереотипом. При этом отсутствуют элементарные двигательные, чувствительные и координаторные расстройства. Термин «апраксия» был впервые предложен в 1900 г. A. Liepmann, который описал три вида апраксий: идеаторную, идеомоторную и кинетическую. Последующие годы ознаменовались получением многочисленных экспериментальных и клинических доказательств связи этих и других видов апраксий с отдельными компонентами двигательного праксиса, обеспечивающими его целостное функционирование и страдающими при поражении определенных структур головного мозга (табл. 3-4).
| Вид апраксии | Поражаемое ассоциативное поле | Характеристика |
|---|---|---|
Идеаторная |
Надкраевая извилина нижней теменной дольки доминантного полушария |
Нарушается выполнение сложных последовательных действий. Отдельный фрагмент, входящий в состав сложного действия, выполняется правильно, особенно при его копировании, помогает подсказка |
Моторная (кинетическая) |
Премоторная зона полушарий головного мозга |
Распад движения на отдельные моторные фрагменты в контралатеральной очагу поражения руке и/или ноге: простых по заданию, жестов и символических движений. В отличие от других видов апраксий всегда нарушены спонтанные (автоматизированные) движения, невозможно выполнить движение в виде подражания, не помогает подсказка |
Идеомоторная |
Глубинные отделы и/или ассоциативные связи от надкраевой извилины в нижней теменной дольке доминантного полушария |
Невозможность выполнения действий по заданию или подражанию, тогда как спонтанно (автоматически) они выполняются правильно. Апраксия становится особенно заметной при выполнении беспредметных действий по заданию |
Конструктивная |
Угловая извилина теменной доли доминантного полушария |
Невозможность правильного размещения предметов в двухмерном или трехмерном пространстве |
Кинестетическая (афферентная, позы) |
Парието-постцентральные отделы, прилежащие к задней центральной извилине |
Утрата кинестетического контроля движения — малодифференцированность и утрата точности и виртуозности движений, апраксия позы, затруднение при воспроизведении положения пальцев, действий без предметов |
Идеомоторная в левой руке |
Мозолистое тело |
Аналогично проявлениям идеомоторной апраксии, но только в левой руке |
При идеаторной апраксии нарушается замысел действия, то есть выполнение сложных действий, требующих для своей реализации определенной последовательности. При этом пациенты правильно распознают и используют предметы, необходимые для выполнения того или иного действия, выполняют отдельные этапы действия, но не могут продолжить или закончить начатое. Эти нарушения приводят к серьезным трудностям даже при выполнении стереотипных бытовых навыков. При этом пациент может копировать действие (по подражанию), помогает подсказка словом и действием.
При кинетической (моторной) апраксии наблюдается распад простых по заданию движений на отдельные фрагменты (распад кинетической «мелодии» движения). Возникают трудности при выполнении стереотипных жестов, поз и символических движений, серий движений (кольцо–кулак, ребро–ладонь–кулак). Любые действия становятся неловкими, неуклюжими, несоразмерными, появляются лишние компоненты. Особенно страдают тонкие движения в пальцах. В отличие от других видов апраксий, нарушены спонтанные (автоматизированные) движения, невозможно выполнить движение в виде подражания, не помогает подсказка.
Идеомоторная апраксия характеризуется трудностями при выполнении действий по команде или при имитации действия с воображаемыми предметами (ложка, ключ, ручка и т.п.), при необычных условиях выполнения действия. Сам пациент осознает свои ошибки, пытается их исправить повторными попытками, также не приносящими результата. При этом спонтанно (автоматически) эти действия выполняются достаточно уверенно.
Конструктивная апраксия характеризуется невозможностью правильного размещения предметов в двухмерном или трехмерном пространстве: больной не может скопировать рисунок, сложить из спичек фигуры, разместить предметы относительно друг друга (положить ручку слева от часов, а карандаш сверху листа бумаги).
Кинестетическая (афферентная, позы) апраксия связана с утратой кинестетического (чувствительного) контроля движения, что приводит к утрате виртуозности движений, апраксии позы (трудность в определении положения руки), затруднение при воспроизведении положения пальцев (палец на палец, кольцо, «показать козу») — рис. 3-1. Затруднения тонких действий с предметами (иголка берется как большой предмет, трудно застегнуть пуговицу) и особенно воспроизведения действий без предметов (как размешивают сахар в стакане, как открывают ключом дверь) и т.д.
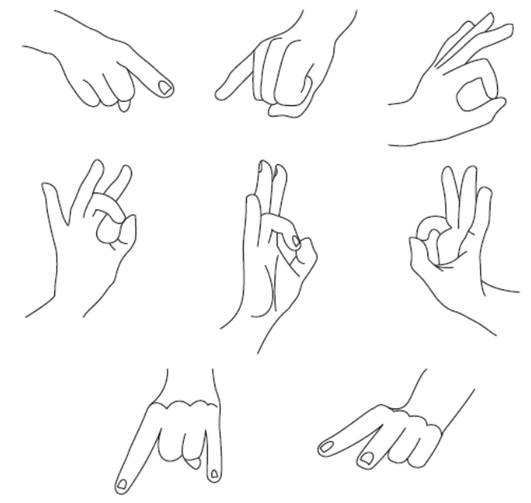
Апраксия чаще асимметрична, преимущественно проявляется контралатерально очагу поражения, в ряде случаев движения всего тела являются апраксичными. При оральной апраксии пациент не может выполнить губами и языком действия по заданию и подражанию: простых артикуляционных поз (заложить язык за верхнюю или нижнюю губу, вытянуть губы трубочкой), символических движений (поцокать языком, посвистеть, послать воздушный поцелуй).
В последние годы, в связи с накоплением клинических и инструментальных данных представления о патогенезе формирования апраксии несколько изменились, выделение «чистых» форм апраксии, имеющих четкую топическую принадлежность, затруднительно, и в большинстве случаев речь идет о нарушении сложных многоуровневых связей между различными структурами нервной системы, принимающими участие в реализации сложных двигательных навыков.
Речь — способность к вербальной коммуникации, включающая понимание обращенной речи, построение собственного речевого высказывания, чтение и письмо. Традиционно в неврологии рассматривают классические варианты нарушения речи, связанные с очаговым поражением ряда корковых центров, чаще вследствие острых нарушений мозгового кровообращения (ОНМК).
Эфферентная моторная афазия развивается при поражении заднего отдела нижней лобной извилины (зоны Брока) доминантного полушария. Пациент теряет способность говорить, но понимает обращенную к нему речь, что подтверждается правильным выполнением команд врача. Пациент свободно двигает языком и губами (в отличие от дизартрии, которая наблюдается при бульбарном или псевдобульбарном параличе), но утрачивает навыки речевых движений (праксис). При грубых поражениях речь представлена только отдельными «речевыми остатками» — отдельными звуками или слогами, человек не может назвать даже отдельные предметы, но пытается помочь себя понять мимикой и жестами. Иногда у таких пациентов в спонтанной речи и в ответах на поставленные вопросы встречаются отдельные слова-эмболы.
В случаях неполного поражения зоны Брока отмечают сужение словарного запаса и появление речевых ошибок (аграмматизмов) в виде замены отдельных букв, слогов, не сходных фонетически. Отмечаются речевые персеверации — расстройство плавного переключения от одной артикулемы (схема речевого звука) на последующую, что ведет к «застреванию» речи и повторению одних и тех же букв или слогов. Характерным является так называемый «телеграфный стиль» — сужение словарного запаса с преобладанием в речи существительных. Номинативная функция речи (называние), чтение и письмо нарушаются преимущественно в виде аграмматизмов. При этом возможна полная сохранность автоматизированной речи.
На стадии восстановления пациент владеет всем запасом слов, но «спотыкается» на слогах, особенно в словах, содержащих много согласных и много похожих слогов («дизартрическая» фаза моторной афазии).
Очаги, расположенные кзади от нижнего отдела постцентральной извилины, могут проявляться в виде афферентной моторной афазии , обусловленной блокадой афферентных проприоцептивных импульсов из речедвигательных отделов постцентральной извилины. При ней, как правило, наблюдаются элементы оральной апраксии [4].
Нарушается артикуляция, теряется четкость и избирательность, вследствие чего пациент не сразу находит нужные положения языка и губ. Нарушается словоразличение, происходит замена при артикуляции одних звуков другими гомоорганными (близкими по произношению), вместо одного слова выскакивает созвучное ему или исковерканное другое, извращающее смысл («горб» — «гроб», «рога» — «гора», «забор» — «запор»). Грубо нарушается повторение звуков и слов за врачом, вторично нарушается в какой-то мере и понимание речи, отчего пациент не замечает своих словесных ошибок. Нарушается автоматизированная речь.
При изолированном поражении заднего отдела средней лобной извилины левого полушария (у правшей), что встречается нечасто, может отмечаться изолированная аграфия — потеря способности писать. При этом пациент понимает обращенную к нему устную речь и сохраняет навык чтения.
Сенсорная афазия возникает при поражении левой височной доли у правшей, в частности заднего отдела верхней височной извилины (зоны Вернике). При этом утрачивается понимание как устной речи, в том числе и собственной, так и письменной.
Речь пациента становится непонятной в той же мере, как будто он говорит на неизвестном иностранном языке. При отсутствии первичных нарушений артикуляции пациент испытывает значительные затруднения при попытке произнести или повторить услышанное слово. Это проявляется как парафазии: литеральные — извращение звукового состава слова при относительной сохранности его мелодии («голос» — «холос», «голоз»), вербальные — замещение в речи близких по фонематическому звучанию слов, имеющих другой смысл. Утратив контроль над собственной речью, пациент часто отличается излишней болтливостью, речь его представляет бессмысленный набор слогов и слов («салат из слов», «словесная окрошка»).
Дефект чаще всего не осознается, и человек досадует на людей, которые не могут его понять. Выполнить команды врача пациент не в состоянии, что помогает отличить сенсорную афазию от моторной. В более легких случаях происходит замена букв в слове или вместо нужного слова ошибочно произносится другое. Такие пациенты могут выполнять односложные команды, но неправильно выполняют усложненные пробы. Функция чтения и письма, особенно под диктовку, утрачивается.
Амнестическая афазия развивается при поражении заднего отдела височной доли и нижнего отдела теменной доли доминантного полушария. Пациент теряет способность называть предметы, хотя и понимает их предназначение. Если название подсказать, пациент подтверждает его правильность, однако вскоре забывает название предмета и при показе описывает его функции.
Поражение теменно-височной области доминантного полушария может приводить к семантической афазии , при которой нарушено понимание смыслового значения порядка слов в предложении (например, отец брата и брат отца и др.), переносного смысла расхожих выражений («каменное сердце», «золотые руки» и т.д.).
Поражение угловой извилины доминантного полушария может приводить к алексии — утрате способности понимать написанное. Одновременно утрачивается и способность писать, не достигающая уровня полной аграфии, как при поражении лобной доли. Пациент при письме неправильно пишет слова, а иногда и буквы, вплоть до полной бессмысленности написанного. Алексия является одним из видов зрительной агнозии .
Нарушения речи по типу моторной, сенсорной или сенсомоторной афазии чаще рассматриваются как очаговые синдромы, возникающие вследствие грубых структурных повреждений соответствующих корковых зон (цереброваскулярные заболевания, травмы головного мозга) и реже наблюдаются при нейродегенеративной патологии, для которой более характерными являются амнестическая и семантическая афазии, динамические нарушения речи, нарушения письма и чтения. В некоторых случаях нарушения речи при нейродегенеративной патологии могут быть первым и часто длительное время доминирующим синдромом когнитивных нарушений. В таком случае их обозначают как первичную прогрессирующую афазию (ППА) (см. главу 7).
Регуляторные (управляющие) функции — это процессы активной сознательной регуляции познавательной деятельности и поведения, включающие программирование, регуляцию и контроль с внесением необходимых корректив при выявлении ошибок. Регуляторные функции также обеспечивают реализацию и контроль других когнитивных функций (речь, память, гнозис и праксис), ассоциированы с регуляцией поведения, эмоционального состояния, осуществлением повседневной активности и могут претендовать на роль интегративного компонента когнитивной деятельности.
Дизрегуляторные нарушения характеризуются снижением мотивации и инициативы, инертностью, замедленностью психических процессов, персеверациями, импульсивностью, снижением критики, моторной апраксией. Очень часто дизрегуляторные нарушения связаны с нейродинамическими, что приводит к тому, что время ответа на воздействие извне существенно увеличено, в результате чего мышление замедлено (брадифрения). Возникают трудности при планировании и определении последовательности событий при любых видах деятельности, затруднены переключение с одного вида деятельности на другой, промежуточная оценка результатов и при необходимости своевременная коррекция. Пациенты жалуются на повышенную утомляемость при умственной работе, общую слабость, затруднения при сосредоточении. Особенно заметными нарушения становятся при выполнении сложных многоэтапных действий, которые требуют планирования и длительной концентрации внимания, принятия решения, переключения от одного этапа интеллектуальной деятельности к другому. В результате могут развиваться ментальная ригидность, персеверации, склонность к импульсивным ответам и поступкам. Часто отмечают снижение речевой активности, вторичные нарушения памяти (трудности при воспроизведении предъявляемой информации) и зрительно-пространственных функций.
Зрительно-пространственные функции можно условно рассматривать в качестве самостоятельных функций, так как для их реализации необходимо участие других сфер когнитивной деятельности. Они позволяют обобщить и интегрировать визуальную информацию в единый образ на основе анализа формы, размеров объекта, его пространственного расположения по отношению к другим объектам и образам.
При зрительно-пространственных нарушениях теряется возможность ориентации в пространственных характеристиках окружающей среды и изображений объектов, нарушается лево-правая ориентировка; больные перестают понимать ту символику рисунка, которая отражает пространственные качества объектов. Нарушаются ориентировка в пространстве, умение читать географическую карту, ориентировка в сторонах света.
Нарушения зрительно-пространственных функций тесно связаны с синдромом одностороннего пространственного игнорирования (cиндром неглекта ), при котором пациент не реагирует на стимулы или раздражители, предъявляемые в половине пространства, противоположной пораженному полушарию. Пациент игнорирует и не воспринимает стимул, не может ответить на него или сфокусировать на нем внимание. Создается впечатление, что пациент ведет себя так, словно для него не существует левая (как правило) сторона пространства (поле зрения), а нередко — и сторона тела. При синдроме неглекта возникают нарушения во всех модальностях психосенсорной и психомоторной деятельности, что затрагивает восприятие всех стимулов. Выделяют зрительное, слуховое, тактильное и полимодальное игнорирование. Кроме того, наблюдается моторное игнорирование, проявляющееся сниженной способностью или полной неспособностью инициировать движение в сторону, противоположную поражению мозга.
Синдром Балинта — триада тяжелых нейропсихологических нарушений: неспособность воспринимать одновременные события или объекты в поле зрения (симультантная агнозия), трудности с произвольным движением и фиксацией глаз (глазодвигательная апраксия) и невозможность точно поднести руку и захватить конкретный объект с помощью зрения (зрительная атаксия).
Поражения теменной доли на стыке с височной и затылочной долями в доминантном полушарии приводят к развитию синдрома Герстмана–Шильдера (акалькулия — расстройство счета, пальцевая агнозия и нарушение право-левой ориентации).
В отечественной нейропсихологии, в отличие от западной, принято также выделять интеллект в качестве самостоятельной высшей мозговой функции. Чаще при упоминании об интеллекте оперируют термином «мышление», что характеризует способность к анализу информации, выявлению сходств и различий, общего и частного, главного и второстепенного, а также способность к вынесению суждений и умозаключений. В европейской и американской нейропсихологии термин «интеллект» трактуется более широко, как сумма всех знаний и навыков индивидуума, что синонимично когнитивным функциям в целом. Вероятно, указанное различие связано с лингвистическими особенностями и разницей значения слова «интеллект» в русском и европейских языках. Именно с этим связано второе название когнитивных функций — интеллектуально-мнестические.
Эпидемиология и социальное значение когнитивных нарушений
По данным ВОЗ, около 50 млн людей во всем мире страдают деменцией, при этом прогнозируется увеличение этого показателя до 82 млн к 2030 г. и до 152 млн к 2050 г. [5].
Заболеваемость деменцией у лиц в возрасте 65–70 лет составляет примерно 1 на 100 человек в год и увеличивается до 4 на 100 человек в год у лиц в возрасте 80–90 лет [6]. В ближайшие десятилетия прогнозируется рост числа лиц пожилого и старческого возраста, что неизбежно повлечет увеличение числа людей с когнитивными расстройствами, включая деменцию, недееспособных и нуждающихся в опеке, постоянном уходе и лечении. Распространенность деменции у лиц старше 65 лет в Европе составляет в среднем 6,4%, а в Великобритании достигает 7% и экспоненциально увеличивается с возрастом. Количество пациентов с недементными вариантами когнитивных расстройств среди лиц старше 65 лет оценивается в 20% [7].
В Российской Федерации по приблизительным оценкам, с учетом мировой тенденции и показателей переписи населения, общее число пациентов с деменцией различной этиологии за последние 20 лет должно было увеличиться с 1 249 760 до 1 743 476 человек [8].
Наиболее частыми причинами нарушений когнитивных функций являются болезнь Альцгеймера и сосудистая деменция. Причем если на стадии деменции у большей части пациентов состояние связано с наличием болезни Альцгеймера, то среди пациентов с додементными формами когнитивного расстройства более чем у 60% основным этиологическим фактором может считаться цереброваскулярная патология [9]. На болезнь Альцгеймера приходится 60–70% всех деменций. Оцениваемый риск развития болезни Альцгеймера у лиц в возрасте 85 лет — 10–11% для мужчин и 14–17% для женщин.
В некоторых странах деменция рассматривается как одна из основных причин смертности. В период с 2000 по 2019 г. количество смертей от целого ряда социально значимых патологий (инсульта, болезней сердца и ВИЧ) снизилось, тогда как зарегистрированные случаи смерти при болезни Альцгеймера регистрировались более чем на 145% чаще [7].
Общие затраты, связанные с организацией оказания медицинской и социальной помощи пациентам с деменцией, во всем мире в 2015 г. составили 818 млрд долларов, что соответствовало 1,1% всемирного валового внутреннего продукта. Согласно прогнозам, к 2030 г. социальные издержки составят около 2 трлн долларов США [10]. В США общие выплаты в 2021 г. за медицинское обслуживание, долгосрочное лечение и услуги хосписа для людей в возрасте 65 лет и старше с деменцией составили 355 млрд долларов [7].
Факторы риска и причины развития когнитивных нарушений
Установление связи развития когнитивных нарушений с наличием различных факторов и состояний имеет важное значение, так как их своевременное выявление и коррекция составляют основу профилактических мероприятий, направленных на предотвращение развития и снижение скорости прогрессирования заболевания. Сегодня убедительно показана универсальность многих факторов риска для основных заболеваний, приводящих к снижению когнитивных функций. Основные факторы риска систематизированы в табл. 3-5.
| Группы факторов | Факторы риска |
|---|---|
Генетические факторы |
|
Социально-демографические факторы |
|
Общие факторы риска развития |
|
Сердечно-сосудистые и другие заболевания |
|
Прочие факторы |
|
Примечание: ЦАА — церебральная амилоидная ангиопатия; АроЕ — ген аполипопротеин; APP — белок — предшественник амилоида; C9orf72 — ген, кодирующий белок, который связывают с фронтотемпоральной деменцией; CARASIL — катепсин-связанная артериопатия с инсультами и лейкоэнцефалопатией; COL4A1 — ген, кодирующий альфа-1-субъединицу коллагена IV типа; FUS — ген, кодирующий белок, связан с возможным развитием нейродегенеративных заболеваний; HERNS — наследственная эндотелиопатия с ретинопатией, нефропатией и инсультом; PADMAL — понтинная аутосомно-доминантная микроангиопатия и лейкоэнцефалопатия.
Нарушения когнитивных функций представляют собой гетерогенную группу расстройств. По сути это синдром, вызванный различными этиологическими факторами.
Подавляющее число случаев интеллектуально-мнестических расстройств относится к первичным (нейродегенеративным) формам. В частности, среди нейродегенеративных болезней ведущей причиной является болезнь Альцгеймера. Вторичные нарушения чаще представлены хронической цереброваскулярной патологией, именуемой в нашей стране термином «дисциркуляторная энцефалопатия», при этом интеллектуально-мнестические расстройства являются облигатным синдромом. Перенесенные травмы головного мозга, нейроинфекции и дисметаболические состояния могут также осложняться развитием интеллектуально-мнестических нарушений, которые тоже являются вторичными (табл. 3-6).
| Группа заболеваний | Нозологическая форма |
|---|---|
Дегенеративные заболевания нервной системы |
|
Сосудистые заболевания головного мозга |
|
Травмы головного мозга и их последствия |
|
Дисметаболические энцефалопатии |
|
Токсические энцефалопатии |
|
Нарушения ликвородинамики |
|
Инфекционные и аутоиммунные поражения нервной системы |
|
Опухоли |
|
Другие заболевания головного мозга |
|
Психические заболевания |
|
В целом любое неврологическое или соматическое заболевание, вызывающее структурные изменения головного мозга или нарушение его функционального состояния, будет приводить к расстройствам когнитивных функций, особенно если будут затронуты важные для интеллектуально-мнестической деятельности структуры и связи.
Классификация когнитивных нарушений. Деменция. Классификация и критерии диагностики
По степени тяжести когнитивные нарушения подразделяются на легкие, умеренные и тяжелые . Основной критерий определения степени тяжести когнитивных нарушений — это оценка бытовой, профессиональной и социальной адаптации пациентов к окружающей повседневной действительности. В связи с этим наибольшие трудности в практической деятельности представляют выявление и объективизация легких когнитивных нарушений.
Критерии легких когнитивных нарушений [11]
-
Возможность жалоб на снижение памяти, внимания или умственной работоспособности, высказанное самостоятельно или при активном расспросе врача.
-
Наличие легких изменений когнитивных функций, преимущественно нейродинамического характера, обнаруживаемых при клиническом и нейропсихологическом исследовании.
-
Отсутствие когнитивных нарушений по результатам скрининговых шкал.
-
Отсутствие нарушений профессиональной и повседневной деятельности.
-
Отсутствие синдрома умеренных когнитивных нарушений и деменции.
В иностранной литературе для выявления лиц с высоким риском развития и прогрессирования когнитивных нарушений до- и субклинического уровня используют термины «Subjective cognitive impairment» («субъективные когнитивные нарушения») и «Subjective cognitive decline» («субъективное когнитивное снижение»).
Субъективные когнитивные нарушения — состояние, когда пациент жалуется на снижение памяти, но при этом результаты выполнения когнитивных тестов находятся в пределах нормы. По сравнению с термином «субъективное клиническое нарушение» термин «субъективное когнитивное снижение» представляется более корректным, так как он отражает динамику процесса во времени — было начало, и ситуация продолжается и меняется. Термин же «нарушение» может отражать и стабильное хроническое состояние.
Существенным отличием предложенных иностранных терминов от критериев «легких когнитивных нарушений» по сути, однако, основным важным дополнением может считаться временной фактор.
В этой связи можно предложить в повседневной практической деятельности для выделения лиц с такими малозаметными субклиническими проявлениями использовать объединительный термин «начальные признаки когнитивных нарушений».
Критерии начальных признаков когнитивных нарушений
-
Жалобы на снижение когнитивных функций (память, внимание, речь, ориентировка, снижение скорости мыслительной деятельности, трудности при принятии решения и планировании деятельности), предъявляемые самостоятельно или при активном опросе.
-
Снижение когнитивных функций наблюдается не реже 1 раза в неделю и не зависит от каких-либо явных причин.
-
Наличие легких изменений отдельных когнитивных функций, обнаруживаемых при комплексном нейропсихологическом исследовании.
-
Ощущение худшего выполнения деятельности в сравнении с другими людьми того же возраста.
Такую категорию лиц следует взять под наблюдение с проведением контрольного обследования через 3 мес. При сохранении жалоб или их прогрессировании необходимо проведение комплексного обследования для выявления возможных факторов риска прогрессирования когнитивных нарушений и по возможности установления их нозологической принадлежности.
Умеренные когнитивные нарушения — это расстройства в одной или нескольких когнитивных сферах, выходящие за рамки возрастной нормы, не приводящие к утрате независимости и самостоятельности в повседневной жизни, но вызывающие затруднения при осуществлении сложных видов деятельности, приобретении новых навыков и обучении (в англоязычной литературе аналогом являются термины «Mild cognitive impairment» или «Mild cognitive decline»).
Модифицированные диагностические критерии синдрома умеренных когнитивных нарушений [12]
-
Наличие когнитивных нарушений, о которых сообщает пациент и/или лица из его ближайшего окружения.
-
Свидетельства о снижении когнитивных способностей по сравнению с исходным более высоким уровнем, полученные от пациента и/или лиц из его ближайшего окружения.
-
Объективные проявления нарушений памяти и/или других когнитивных функций, полученные при помощи нейропсихологических тестов (снижение результатов нейропсихологических тестов не менее чем на 1,5 стандартных отклонения от среднестатистической возрастной нормы).
-
Отсутствие нарушений привычных для пациента форм повседневной активности, однако, могут отмечаться нарушения в сложных видах деятельности.
По мере накопления данных сложилось представление о синдроме умеренных когнитивных нарушений (УКН) как гетерогенном состоянии, различающемся по этиологии, патогенезу, морфологии и клинической картине. В зависимости от выраженности мнестических нарушений и количества пораженных когнитивных сфер предложено разделять умеренные когнитивные нарушения на два типа: монофункциональный (избирательное вовлечение какой-либо одной когнитивной функции) и полифункциональный, в каждом из которых дополнительно выделены амнестический и неамнестический варианты [13].
Более удобной с практической и прогностической позиций представляется классификация, основанная на представлениях о структурно-функциональных блоках организации когнитивной деятельности по А.Р. Лурия, в которой выделены амнестический, дизрегуляторный и комбинированный типы, а также умеренные когнитивные нарушения с преобладанием патологии какой-либо одной когнитивной сферы [14].
Амнестический вариант характеризуется наличием дефекта эпизодической памяти, ассоциированным с нарушением запоминания и узнавания при относительно сохранных других высших корковых функциях и связан преимущественно с патологией альцгеймеровского типа. Для дизрегуляторного варианта свойственно преобладание дисфункции лобных долей вследствие патологии лобной коры или глубинных структур (подкорково-лобный синдром). Отмечается снижение скорости мыслительной деятельности, мотивации и инициативы, пациентам трудно планировать и осуществлять сложные виды задач, переключаться с одного вида деятельности на другой, осваивать новую информацию и навыки. Дизрегуляторный тип наиболее характерен для цереброваскулярной патологии, особенно связанной с повреждением мелких мозговых артерий, однако аналогичные интеллектуально-мнестические расстройства возможны при наличии депрессии, черепно-мозговой травмы (ЧМТ), ранней фазе алкогольной энцефалопатии, лобно-височной дегенерации, болезни Паркинсона и деменции с тельцами Леви (ДТЛ). Комбинированный (мультифункциональный) вариант отличается сочетанием амнестического синдрома с расстройствами регуляторных и других функций и в большинстве случаев обусловлен патологией альцгеймеровского типа. Монофункциональный вариант когнитивных расстройств может быть предиктором развития ППА в случае изолированных речевых нарушений, кортико-базальной дегенерации — при страдании праксиса, задней корковой атрофии — при нарушении зрительного гнозиса, ДТЛ — в случае поражения зрительно-пространственных функций, лобно-височной деменции — при нарушении регуляции произвольной деятельности.
Только 20% пациентов с УКН при динамическом наблюдении показывают улучшение интеллектуально-мнестических функций, в большинстве же клинических наблюдений больных с УКН имеет место прогрессирование когнитивных нарушений вплоть до развития деменции. В течение года в деменцию могут трансформироваться 10–15% клинических случаев УКН. Это в 5–15 раз больше среднестатистического риска среди пожилых людей в целом. Более того, в течение 5 лет деменция способна развиться у 50–65% больных с синдромом УКН.
Деменция — это приобретенное глобальное нарушение всех высших корковых функций, включая память, способность решать проблемы повседневной жизни, выполнение приобретенных сложных действий, правильное применение социальных навыков, все аспекты языка и общения, контроль эмоциональных реакций при отсутствии грубо выраженной утраты сознания (табл. 3-7).
| Признак | Диагностический критерий |
|---|---|
Симптомы |
Множественный дефицит высших корковых функций: нарушения памяти и по крайней мере одной из когнитивных функций — речи, праксиса, гнозиса, мышления (планирование и программирование, абстрагирование, установление причинно-следственных связей) |
Степень выраженности |
Когнитивные нарушения вызывают существенные затруднения в социальной и трудовой адаптации |
Длительность |
Не менее 6 мес |
Течение |
Обычно хроническое или прогрессирующее |
Причины |
Церебральное заболевание или общее состояние (соматическое заболевание, интоксикация, в том числе медикаментозная), вторично влияющие на мозговую деятельность |
Условия развития |
Когнитивный дефект не связан с делирием (то есть развивается на фоне ясного сознания) |
Примечание: МКБ-10 — Международная статистическая классификация болезней и проблем, связанных со здоровьем, 10-го пересмотра.
Основным отличием деменции от синдрома умеренных когнитивных нарушений является не только выраженность интеллектуально-мнестических расстройств, выявленная по результатам тестирования, но и наличие бытовой, трудовой или социальной дезадаптации больного, то есть неспособность самостоятельно, без посторонней помощи, функционировать в обществе, работать и обслуживать себя.
Одним из основных недостатков критериев МКБ-10 является обязательное наличие мнестических нарушений, что может приводить к игнорированию некоторых видов когнитивных нарушений, при которых нарушения памяти не являются облигатными. Данное противоречие планируется устранить в МКБ-11.
Сама по себе деменция также условно подразделяется на легкую, умеренно тяжелую и тяжелую. Вместе с тем термин «легкая деменция» отнюдь не означает наличие легких нарушений когнитивных функций. Такой пациент уже инвалидизирован, но выраженность социальной дезадаптации минимальна. Более корректным представляется деление на умеренную, умеренно тяжелую и тяжелую деменцию (табл. 3-8).
| Стадия деменции | Симптомы |
|---|---|
Легкая (умеренная) деменция |
|
Умеренно тяжелая деменция |
|
Тяжелая деменция |
|
Как и синдром УКН, деменция является полиэтиологичным состоянием, требующим обязательного установления этиологической принадлежности с целью более дифференцированного подхода к терапии.
В повседневную психиатрическую практику постепенно внедряется классификация DSM-5, в соответствии с которой различают большое или малое (умеренное) нейрокогнитивное расстройство [15].
Предложенные критерии малого и большого нейрокогнитивного расстройства принципиально ничем не отличаются от ранее представленных критериев умеренных когнитивных нарушений и деменции. Понятие «деменция» заменяется вновь введенным понятием «большое нейрокогнитивное расстройство», при этом слово «деменция» продолжает применяться при обозначении патогенетических подтипов, где этот термин является стандартным, для сохранения преемственности в условиях, когда к его использованию привыкли и врачи, и пациенты. В то время как «деменция» — более применимый термин для описания дегенеративных деменций, которыми страдают преимущественно пожилые люди, термин «нейрокогнитивные расстройства» предпочтителен для описания состояний более молодых людей, например, перенесших травматические повреждения головного мозга или имеющих последствия ВИЧ-инфекции. При этом термин «нейрокогнитивное расстройство» более широкий, чем термин «деменция», он может включать и типичные сопутствующие аффективные и поведенческие нарушения. В МКБ-11 также планируется использование данных терминов.
Аффективные расстройства и изменения поведения пациентов с деменцией. Прогноз. Долговременное наблюдение. Бремя ухода за больными деменцией
Когнитивные нарушения, особенно достигающие деменции, часто сопровождаются депрессией (субклинической или клинически выраженной) и изменениями настроения. Симптомы депрессии при деменции включают ангедонию (снижение способности испытывать удовольствие), подавленное настроение, нарушение аппетита и качества сна. Однако изменения настроения могут быть и одним из самых ранних признаков начинающейся деменции, в особенности в возрасте 55–65 лет. В целом у пациентов с деменцией депрессия отличается от большого депрессивного эпизода — имеет менее тяжелое течение, зачастую не соответствуя диагностическим критериям DSM-5 или МКБ-10. Отличительной особенностью является отсутствие точного описания симптомов депрессии у таких пациентов из-за когнитивного дефицита, утраты способности к абстрагированию и концептуализации.
Деменция может сопровождаться апатией или патологическим безразличием к окружающим и самому себе. Психологические проблемы включают тревогу, агрессию, импульсивность. На более поздних этапах заболевания появляются поведенческие и психотические расстройства: немотивированная раздражительность, вспыльчивость, гневливость, эпизоды психомоторного возбуждения, расторможенность. Возможно развитие галлюцинаций, бреда (чаще преследования, ущерба). Частыми поведенческими симптомами деменции являются прятание вещей, бесцельное бродяжничество. Для верификации нарушений поведения необходимо определить один из четырех типов таких нарушений. По методике Коэн-Мансфилд выделяют четыре типа поведенческих нарушений:
-
1) физически агрессивное (толчки, удары, пинания, укусы, хватание людей и т.п.);
-
2) физически неагрессивное (одевание или раздевание неподобающим образом, неправильное обращение с предметами, укрывание вещей, неусидчивое поведение, повторение жестов, попытки уйти и т.д.);
-
4) вербально неагрессивное (постоянное требование внимания к себе, подвывание, негативизм, надменность и т.д.) [16].
Необходимо уточнить следующие аспекты: специфические особенности поведения, провоцирующие факторы (питание, туалет, прием лекарств, посещение врача, посещение больного родственниками), время начала и окончания эпизода поведенческого нарушения. При выявлении поведенческих нарушений первоочередная задача — консультация психиатра.
Прогноз при деменции зависит от конкретной нозологической формы. Продолжительность жизни при болезни Альцгеймера в среднем составляет 8–10 лет после развития деменции, но возможно и более длительное, затяжное (до 20 лет) или быстро прогрессирующее (от 2 до 4 лет) течение. Как правило, формы с ранним началом имеют более агрессивное течение. Лобно-височная деменция прогрессирует быстрее, ожидаемая продолжительность жизни больных составляет 6–10 лет, но ее течение также зависит и от формы заболевания: менее благоприятным является первичный поведенческий вариант болезни (болезнь Пика). Подобная вариабельность характерна и для сосудистой деменции, прогноз которой зависит от клинико-патогенетического варианта, выраженности сопутствующей соматической патологии. После появления симптомов деменции при ДТЛ продолжительность жизни пациента редко превышает 5–7 лет.
При этом, чем раньше начинается долговременная терапия заболевания, тем более значимым является изменение длительности болезни. Важнейшую роль играет и приверженность к долговременной терапии деменции. Применение антихолинэстеразных препаратов снижает риск летального исхода на протяжении 5-летнего периода наблюдения на 27% (ОР 0,73; 95% ДИ 0,69–0,77) [17]. Базисные противодементные препараты значительно снижают скорость прогрессирования когнитивного дефицита [по краткой шкале оценки психического статуса (MMSE) на 1,0 балл в год (p <0,0001), по клинической шкале оценки степени тяжести деменции (CDR) — на 0,6 баллов в год (p <0,001)] [18]. Своевременно начатая длительная патогенетическая терапия позволяет отсрочить время институционализации больных с болезнью Альцгеймера по сравнению с теми, которые не получают соответствующего лечения.
Заболевание неизбежно оказывает глубокое влияние на семью больного человека. Физическая, эмоциональная и финансовая нагрузка приводит к значимому стрессу для лица, ухаживающего за пациентом. В 2020 г. в США более 11 млн членов семей и других лиц, осуществляющих неоплачиваемый уход, оказали людям с болезнью Альцгеймера или другими видами деменции помощь примерно в течение 15,3 млрд часов ухода [7]. Семьи людей, страдающих деменцией, испытывают серьезные финансовые затруднения, связанные с расходами на обеспечение медицинской и социальной помощи, а также с уменьшением или потерей их доходов из-за необходимости обеспечить уход за пациентом.
Психологическая поддержка семьи является неотъемлемой частью ведения больного, непосредственно сказывающейся на качестве жизни и его, и ухаживающих лиц. Депрессия и тревога у лиц, ухаживающих за страдающим деменцией, оказывают непосредственное влияние на эффективность наблюдения за больным, затрудняют контакт с ним, что негативно сказывается на его состоянии, провоцируя развитие аффективных и поведенческих расстройств. Члены семьи больного нуждаются в поддержке со стороны системы здравоохранения, социальной, правовой и финансовой систем государства. Обучение навыкам взаимодействия с пациентом, понимание его состояния, разработка оптимальной и комфортной среды для уменьшения нагрузки на ухаживающих лиц и снижения прямых и косвенных медицинских затрат, защита прав пациентов требует взаимодействия медицинской, социальной и юридической служб [8].
Список литературы
-
Захаров В.В., Яхно Н.Н. Когнитивные расстройства в пожилом и старческом возрасте. Методическое пособие для врачей. Москва, 2005. 71 с.
-
Емелин А.Ю., Лобзин В.Ю., Воробьев С.В. Когнитивные нарушения : руководство для врачей. Москва : МЕДпресс-информ, 2019. 416 с.
-
Лурия А.Р. Высшие корковые функции человека и их нарушения при локальных поражениях мозга. Москва : Изд-во МГУ, 1969. 504 с.
-
Одинак М.М., Дыскин Д.Е. Клиническая диагностика в неврологии : руководство для врачей, 2-е изд. Санкт-Петербург : СпецЛит, 2010. 528 с.
-
Dementia [Electronic resource] // WHO. 2020. URL: https://www.who.int/news-room/fact-sheets/detail/dementia (date of access: 07.06.2022).
-
Knopman D.S., Amieva H., Petersen R.C. Alzheimer disease // Nat. Rev. Dis. Primers. 2021. Vol. 7, N 1. P. 33.
-
Alzheimerʼs Disease facts and figures // Alzheimer’s Dement. 2021. N 17. P. 327–406.
-
Васенина Е.Е., Левин О.С., Сонин А.Г. Современные тенденции в эпидемиологии деменции и ведении пациентов с когнитивными нарушениями // Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2017. Т. 117, № 6. С. 87–95.
-
Яхно Н.Н., Преображенская И.С., Захаров В.В., Степкина Д.А. и др. Распространенность когнитивных нарушений при неврологических заболеваниях (анализ работы специализированного амбулаторного приема) // Неврология, нейропсихиатрия, психосоматика. 2012. Т. 4, № 2. С. 30–35.
-
Wimo A., Handels R., Winblad B. et al. Quantifying and Describing the Natural History and Costs of Alzheimer’s Disease and Effects of Hypothetical Interventions // J. Alzheimers. Dis. 2020. Vol. 75, N 3. P. 891–902.
-
Яхно Н.Н. Когнитивные расстройства в неврологической клинике // Неврологический журнал. 2006. Т. 11, Прил. 1. С. 4–13.
-
Petersen R., Touchon J. Consensus on mild cognitive impairment. Research and practice in AD. EADS–ADCS joint meeting. 2005. N 10. P. 24–32.
-
Petersen R., Lopez O., Armstrong M., Getchius T. et al. Practice guideline update summary: Mild cognitive impairment: Report of the Guideline Development, Dissemination, and Implementation Subcommittee of the American Academy of Neurology // Neurology. 2018. Vol. 90, N 3. P. 126–135.
-
Левин О.С., Голубева Л.В. Гетерогенность умеренного когнитивного расстройства: диагностические и терапевтические аспекты // Консилиум. 2006. № 8 (2). С. 106–110.
-
Diagnostic and Statistical Manual of Mental Disorders. 5th ed. // American Psychiatric Association. Arlington, VA, 2013.
-
Cohen-Mansfield J., Marx M., Rosenthal A. A description of agitation in a nursing home // Journals of Gerontology. 1989. Vol. 44, N 3. P. M77–M84.
-
Xu H., Garcia S. Jönsson L. et al. Long-term Effects of Cholinesterase Inhibitors on Cognitive Decline and Mortality // Neurology. 2021. Vol. 96, N 17. P. e2220–e2230.
-
Rountree S.D., Chan W., Pavlik V.N. et al. Persistent treatment with cholinesterase inhibitors and/or memantine slows clinical progression of Alzheimer disease // Alz. Res. Therapy. 2009. Vol. 1, N 2. P. 7.