Интенсивная терапия : национальное руководство : в 2 т. / под ред. И. Б. Заболотских, Д. Н. Проценко. - 2-е изд., перераб. и доп. - Москва : ГЭОТАР-Медиа, 2022. - Т. 2. - 1056 с. : ил. - (Серия "Национальные руководства"). - ISBN 978-5-9704-7191-3. |
Аннотация
Второе издание национального руководства "Интенсивная терапия" содержит современную информацию о диагностике и лечении критических состояний различной этиологии и патогенеза. Особое внимание уделено особенностям интенсивной терапии в периоперационный период у пациентов с сопутствующими заболеваниями. Благодаря объединению усилий ведущих специалистов России удалось отразить согласованную позицию по актуальным вопросам современной реаниматологии и интенсивной терапии и учесть сведения доказательной медицины. Все главы прошли этап независимого рецензирования.
Издание предназначено, прежде всего, анестезиологамреаниматологам, а также врачам всех специальностей, студентам старших курсов медицинских вузов, клиническим ординаторам, аспирантам.
16.2.5. КОРРЕКЦИЯ НАРУШЕНИЙ ВОДНО-ЭЛЕКТРОЛИТНОГО БАЛАНСА
Ю.С. Александрович, К.В. Пшениснов
РАССТРОЙСТВА ВОДНОГО БАЛАНСА
Обезвоживание организма ребенка является одной из наиболее распространенных проблем интенсивной терапии детского возраста. Дегидратация приводит к снижению перфузии тканей, нарушению функции почек, компенсаторной тахикардии и развитию лактат-ацидоза.
Клиническая оценка ребенка с дегидратацией основывается на учете количества и состава потребляемой жидкости, частоты и объема рвоты, диареи, диуреза, высоты и продолжительности лихорадки, используемых медикаментозных средств и характера патологии, обусловившей дегидратацию.
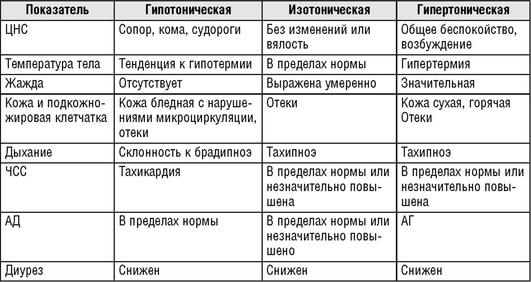
Наиболее важными для оценки степени дегидратации являются такие симптомы, как время капиллярного наполнения, среднее АД, нарушения ритма сердца, сухость губ и слизистых, глаз, недостаточное наполнение наружной югулярной вены при супинации, западение родничков, олигурия и нарушение сознания.
В зависимости от дефицита массы тела выделяют три степени дегидратации (табл. 16.21).
Кроме степени дегидратации для проведения адекватной инфузионной терапии необходимо определить и ее тип. Выделяют изотоническую (изонатриемическую), гипотоническую (гипонатриемическую) и гипертоническую (гипернатриемическую) дегидратацию (табл. 16.22).
Для гипотонической дегидратации (концентрация Na+ в плазме крови <130 ммоль/л) характерны снижение объема внеклеточной жидкости и относительный избыток внутриклеточной жидкости, быстрое развитие гемодинамических нарушений.
При изотонической дегидратации (концентрация натрия = 130-150 ммоль/л) потери воды пропорциональны потерям электролитов.
Характерной чертой гипертонической дегидратации (уровень Na+ более 150 ммоль/л) является снижение объема внутриклеточной жидкости. Объем внутрисосудистой жидкости относительно стабилен, поэтому не всегда развиваются гемодинамические нарушения.
Наиболее часто у детей встречается изотонический тип дегидратации, при котором потери жидкости и электролитов равны, а содержание натрия в плазме крови соответствует возрастным показателям.
|
|
Основной целью терапии при данном виде дегидратации является восполнение дефицита жидкости и дотация электролитов в объеме физиологической потребности. Восполнение дефицита жидкости следует осуществлять в течение 24 ч с использованием изотонических растворов [0,9% раствора натрия хлорида и 5% раствора декстрозы (Глюкозы♠)].
Кроме изотонической дегидратации нередко встречается и гипотоническая дегидратация, для которой характерно уменьшение как внеклеточного водного пространства, так и концентрации ионов натрия в интра- и экстрацеллюлярном пространствах, при этом объем внутриклеточной жидкости значительно увеличен. Цель терапии в данном случае - не только восполнение дефицита жидкости, но и восстановление нормальной концентрации ионов натрия в плазме крови, причем это является наиболее приоритетным направлением лечения.
Следует подчеркнуть, что при проведении коррекции дефицита натрия скорость его почасового прироста в плазме крови не должна превышать 2-5 ммоль/л в час, так как в противном случае могут развиться внутричерепные и внутримозговые кровоизлияния!
Обратная ситуация возникает при гипернатриемической дегидратации, когда отмечается выраженный дефицит свободной воды во всех секторах, при этом концентрация ионов натрия в плазме крови превышает 150 ммоль/л.
В этом случае все усилия должны быть направлены на восстановление жидкостного баланса (восполнение дефицита свободной жидкости) и нормализацию концентрации ионов натрия в плазме крови.
При коррекции гипернатриемии скорость снижения концентрации ионов натрия в плазме крови не должна превышать 0,5 ммоль/л в час (10-15 ммоль/л в сутки)!
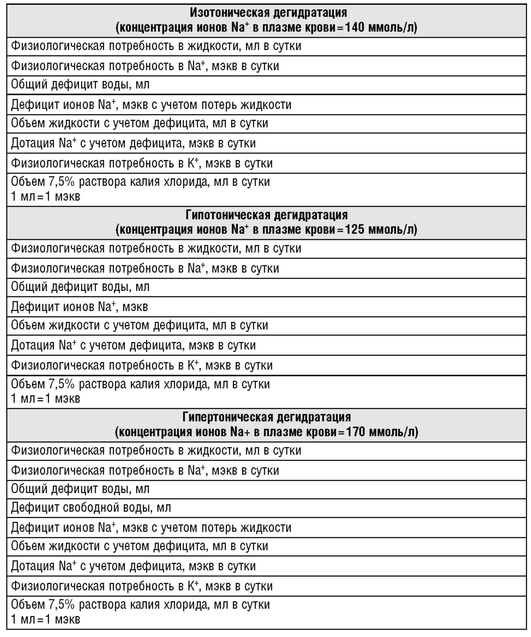
Примеры расчета инфузионной программы в зависимости от типа дегидратации представлены в табл. 16.23. Все примеры расчета предложены для ребенка в возрасте 1 год с массой тела 10 кг до заболевания и дегидратацией II степени тяжести. Масса тела при поступлении 9,9 кг.
|
Для расчета инфузионной программы используются формулы, представленные в табл. 16.24.
ГИПЕРГИДРАТАЦИЯ
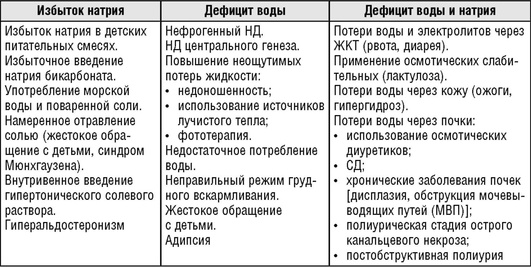
У всех детей, находящихся в критическом состоянии, крайне высок риск развития гипергидратации на фоне синдрома неадекватной секреции антидиуретического гормона. Наиболее частые заболевания и критические состояния, сопровождающиеся развитием синдрома неадекватной секреции АДГ, представлены далее.
|
Чаще всего гипергидратация развивается на фоне острой сердечной или почечной недостаточности.
Как и при дегидратации, выделяют изоосмолярную, гипоосмолярную и гипер-осмолярную гипергидратацию (табл. 16.25).
Основные клинические проявления гипергидратации в зависимости от ее вида представлены в табл. 16.26.
|
|
Интенсивная терапия острой гипергидратации заключается в устранении гиперволемии и коррекции имеющихся расстройств баланса натрия (см. ниже).
РАССТРОЙСТВА ЭЛЕКТРОЛИТНОГО БАЛАНСА
Гипонатриемия
В норме концентрация натрия в плазме крови составляет 135-145 ммоль/л, поэтому снижение концентрации натрия ниже 135 ммоль/л уже можно назвать гипонатриемией. В то же время клинические проявления гипонатриемии возникают только при снижении концентрации натрия в плазме крови ниже 130 ммоль/л, поэтому именно этот показатель является критерием клинически значимой гипонатриемии.
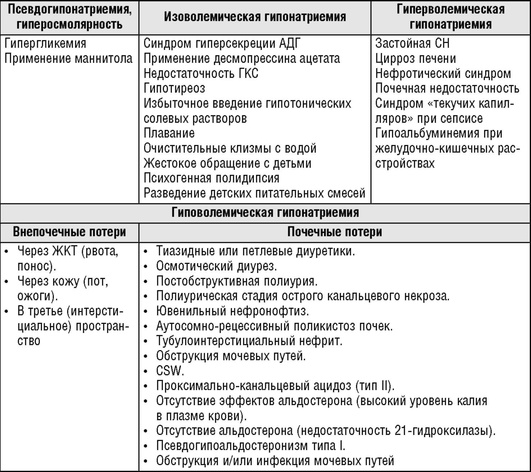
Этиология гипонатриемии
Гипонатриемия достаточно часто встречается при различных критических состояниях как у детей, так и у взрослых (табл. 16.27).
В большинстве случаев основной причиной гипонатриемии у детей является острая кишечная инфекция, сопровождающаяся потерей натрия и воды через ЖКТ, что приводит к гиповолемической гипонатриемии. Чаще всего она встречается у детей грудного возраста.
Клинические проявления
У большинства пациентов педиатрических ОРИТ гипонатриемия выявляется только на основании биохимического исследования крови, однако при снижении концентрации натрия в плазме крови ниже 120 ммоль/л менее чем за 12 ч могут появляться анорексия, угнетение сознания и мышечная гипотония с последующим прогрессированием неврологической симптоматики в виде судорог и комы.
|
В основе прогрессирования патологической неврологической симптоматики лежит нарастание ВЧГ и отека ГМ, которые развиваются вследствие снижения осмолярности плазмы крови при нормальной осмолярности тканей ГМ.
Лечение
Основным элементом терапии гипонатриемии является определение степени дефицита натрия и его коррекция (уровень убедительности рекомендаций - I, уровень достоверности доказательств - А).
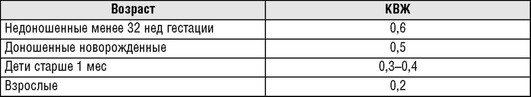
Дефицит натрия может быть рассчитан по формуле:
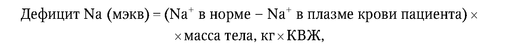
где КВЖ - коэффициент внеклеточной жидкости, имеющий существенные различия в разных возрастных группах (табл. 16.28).
|
При бессимптомной гипонатриемии дефицит натрия возмещают постепенно, при этом 50% дефицита вводят в первые 8 ч, а оставшиеся 50% - в течение последующих 16 ч.
Максимальный прирост натрия в плазме крови составляет 1 ммоль/л в час!
Большая скорость увеличения может привести к гипернатриемии и отеку ГМ. С целью иллюстрации приводим пример расчета коррекции гипонатриемии без клинических проявлений:
Ребенок 3 мес, вес = 4820 г
Дегидратация II степени - 10% от массы тела (480 мл)
Концентрация натрия в плазме крови = 116 ммоль/л
-
Физиологическая потребность в жидкости = 723 мл (150 мл/кг в сутки).
-
Потребность в жидкости на сутки с учетом дефицита = 723 + 482 = 1205 мл.
-
Дефицит натрия с учетом дефицита жидкости = 154 × 0,482 = 74,2 мэкв.
-
Дотация натрия в сутки = общий дефицит натрия + ФП = 101,7 + 9,6 = 111,3 мэкв в сутки.
-
Для коррекции дефицита натрия используется 3% раствор натрия хлорида (1 мл = 0,51 мэкв Na).
-
Для дотации физиологической потребности лучше использовать сбалансированный электролитный раствор.
-
Объем 3% раствора натрия хлорида на сутки = 222,6 мл. Коррекция дефицита проводится за 24 ч. 50% дефицита натрия (111,3 мл) вводится в первые 8 ч, а оставшиеся 50% - в последующие 15 ч.
-
Скорость инфузии в первые 8 ч = 13,9 мл/ч = 2,9 мл/кг в час = 1,44 мэкв/кг в час.
-
Скорость инфузии в последующие 16 ч = 7,0 мл/ч = 1,45 мл/кг в час = = 0,7 мэкв/кг в час.
-
После проведения волемической нагрузки (15-20 мл/кг) и регрессирования явлений шока общая скорость инфузии жидкости = 50 мл/ч в течение 24 ч.
-
В первые 8 ч инфузии скорость введения базового раствора = 50-13,9 = = 36,1 мл/ч.
-
В последующие 16 ч скорость введения базового раствора = 50-7,0 = 43,0 мл/ч.
-
В качестве базового раствора используется сбалансированный электролитный раствор, который обеспечивает дотацию натрия в пределах физиологической потребности.
-
Скорость прироста концентрации натрия в плазме крови должна быть не более 0,5-2,0 ммоль/л в час.
При наличии клинических проявлений гипонатриемии, которая развилась в течение короткого времени, показано быстрое возмещение дефицита натрия, независимо от этиологии основного заболевания.
Коррекция дефицита натрия проводится со скоростью 5 ммоль/л в час.
Гипернатриемия
Гипернатриемия - повышение концентрации натрия в плазме крови более 150 ммоль/л. Данное состояние встречается существенно реже, чем гипонатриемия, но может стать причиной развития выраженного неврологического дефицита.
Основные причины развития гипернатриемии у детей представлены в табл. 16.29.
|
Клинические проявления
Гипернатриемия, так же как и гипонатриемия, в большинстве случаев диагностируется только лабораторно, так как отсутствуют специфические и патогномо-ничные симптомы данного состояния, которое возникает, как правило, на фоне тяжелого течения основного заболевания.
Основными клиническими проявлениями гипернатриемии являются патологическая неврологическая симптоматика и гемодинамические нарушения той или иной степени выраженности. При сочетании гипернатриемии с дегидратацией нередко возникают внутримозговые нарушения гемодинамики, что в ряде случаев приводит к тромбозу.
В основе прогрессирования патологической неврологической симптоматики при быстром развитии гипернатриемии лежит значительное повышение осмолярности плазмы крови, создающее осмотический градиент между внутри- и внеклеточной жидкостью, что приводит к быстрому выходу воды из нейронов.
При медленном развитии гипернатриемии отмечается постепенное нарастание ВЧД и отека ГМ за счет нарушения функции клеточной мембраны.
Полагают, что клинические проявления гипернатриемии возникают при повышении концентрации натрия в плазме крови более 160 ммоль/л.
При быстром развитии гипернатриемии у детей старшего возраста отмечаются жажда, прогрессирующая мышечная ригидность, тремор, атаксия, судороги, угнетение сознания различной степени выраженности.
При медленном развитии гипернатриемии отмечается спутанность сознания, гиперрефлексия, миоклонические подергивания конечностей, судороги.
При тяжелой гипернатриемии описано развитие рабдомиолиза, приводящего к развитию ОПН (Lima E.Q. et al., 2006).
Лечение
Залогом успешной терапии гипернатриемии является постепенная и достаточно длительная коррекция дефицита свободной жидкости, поскольку в противном случае риск развития отека ГМ будет крайне высок.
Следует подчеркнуть, что чем длительнее развивалась гипернатриемия, тем медленнее должна проводиться коррекция, и наоборот.
С целью коррекции дефицита жидкости при гипернатриемии необходимо использовать только гипоосмолярные растворы (уровень убедительности рекомендаций - I, уровень достоверности доказательств - A).
При постепенном развитии гипернатриемии скорость ее коррекции не должна превышать 0,5 ммоль/л в час (не более 10 ммоль/л в сутки!), а при быстром - 1,0 ммоль/л в час.
При выборе раствора для коррекции гипернатриемии необходимо учитывать его способность снижать концентрацию натрия в плазме крови у конкретного пациента, которая может быть рассчитана по формуле:
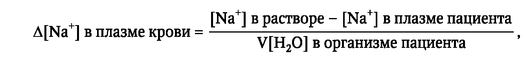
где Δ[Na+] - изменение концентрации натрия в плазме крови пациента; V[Н2О] - общее содержание воды в организме пациента.
Дефицит свободной жидкости у конкретного пациента также может быть рассчитан по формуле:
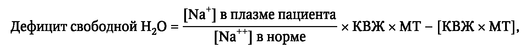
где КВЖ - коэффициент внеклеточной жидкости (л/кг); МТ - масса тела (кг).
С целью иллюстрации приводим пример расчета коррекции гипертонической дегидратации у ребенка 1 года с массой тела 9,0 кг при поступлении в стационар. Масса тела до заболевания 10 кг (дегидратация II степени). Концентрация натрия в плазме крови = 160 ммоль/л.
-
Физиологическая потребность в жидкости = 1000 мл (100 мл/кг в сутки).
-
Дефицит «свободной» воды: 160/145 × (0,4 × 10) - 0,4 × 10 = 0,41 л (410 мл).
-
Потребность в жидкости на сутки с учетом дефицита = 1000 + 410 = 1410 мл.
-
Дефицит натрия с учетом потерь «свободной» воды = 154 × 0,41 = 63,1 мэкв.
-
Дотация натрия в сутки = дефицит натрия + ФП = 63,1 + 30 = 93,1 мэкв в сутки (621 мл 0,9% раствора натрия хлорида).
-
Базовый раствор для инфузии - 5% раствор декстрозы (Глюкозы♠) под контролем концентрации натрия в плазме крови.
-
Скорость инфузии = 59 мл/ч под контролем концентрации натрия в плазме крови.
Расстройства обмена калия
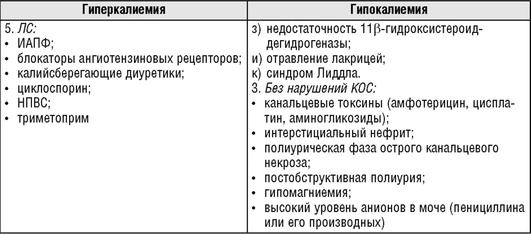
Расстройства обмена калия являются одной из наиболее серьезных проблем интенсивной терапии критических состояний, при этом одинаково опасны как гипокалиемия, так и гиперкалиемия.
Гипокалиемия - снижение концентрации калия в плазме крови у детей старше 7 сут и взрослых ниже 3,5 ммоль/л.
Гиперкалиемия - повышение концентрации калия в плазме крови более 5 ммоль/л.
Основные причины гипер- и гипокалиемии у детей представлены в табл. 16.30.
|
|
Наиболее часто у детей встречается гипокалиемия, в то время как гиперкалиемия встречается достаточно редко.
Основными причинами гипокалиемии в педиатрической практике являются острые кишечные инфекции и ДКА.
Клинические проявления
Гипокалиемия
В большинстве случаев гипокалиемия протекает бессимптомно и выявляется лишь на основании биохимического анализа крови.
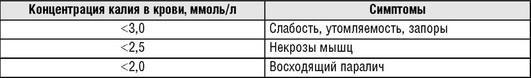
Полагают, что клинические симптомы гипокалиемии манифестируют при снижении концентрации калия в плазме крови менее 2,5 ммоль/л.
Основным клиническим проявлением гипокалиемии является поражение поперечно-полосатой и гладкой мускулатуры, а также миокарда и периферических нервных стволов.
Поражение поперечно-полосатой мускулатуры проявляется в виде МС и параличей. В крайне тяжелых случаях развивается рабдомиолиз, вовлечение в патологический процесс диафрагмы и расстройства дыхания.
При поражении гладкой мускулатуры ЖКТ отмечается парез кишечника, динамическая кишечная непроходимость.
Ярким клиническим симптомом гипокалиемии на ЭКГ является снижение вольтажа и уплощение зубца Т, удлинение интервала Q-T, снижение сегмента S-T, появление выраженного зубца U, расширение комплекса QRS, в наиболее тяжелых случаях отмечается развитие АВ-блокад II и III степени (рис. 16.10).
При поражении периферических нервов появляются парестезии, расстройства чувствительности и т.д.
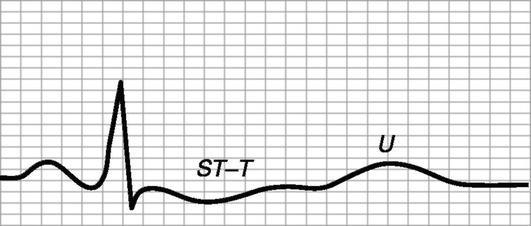
Корреляция клинических проявлений с концентрацией калия в плазме крови представлена в табл. 16.31.
|
Гиперкалиемия
При наличии у пациента гиперкалиемии отмечаются симптомы поражения мышечной, нервной и сердечно-сосудистой систем (табл. 16.32).
|
Основным и наиболее значимым клиническим проявлением гиперкалиемии являются изменения на ЭКГ (рис. 16.11), которые включают в себя следующие.
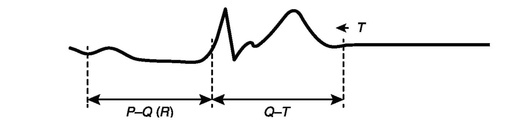
Лечение
Гипокалиемия (уровень убедительности рекомендаций - I, уровень достоверности доказательств - A).
При наличии бессимптомной гипокалиемии целесообразно назначение продуктов с высоким содержанием калия.
При выраженной гипокалиемии и наличии ее клинических проявлений показано внутривенное введение калийсодержащих растворов.
Дефицит калия может быть рассчитан по формуле:
Дефицит = (K+норма - K+пациента) × масса тела (кг) × КВЖ (л/кг).
При необходимости коррекции дефицита калия путем внутривенного введения следует помнить, что его суточная доза не должна превышать 4 ммоль/кг!
Концентрация калия в растворе не должна превышать 40 ммоль/л!
Как правило, дефицит калия устраняется в течение 1-2 сут.
При выраженной гипокалиемии и необходимости экстренной коррекции препараты калия вводятся внутривенно в дозе 0,25-0,5 мэкв/кг в час.
Максимальная скорость введения препаратов калия вне зависимости от массы тела 20 мэкв/ч.
Гиперкалиемия (уровень убедительности рекомендаций - I, уровень достоверности доказательств - A).
При наличии электрокардиографических признаков гиперкалиемии показана незамедлительная коррекция, которая включает в себя следующие компоненты.
-
Внутривенное введение 10% раствора кальция глюконата в дозе 0,5-1,0 мл/кг в течение 5-10 мин.
-
Введение раствора натрия гидрокарбоната в дозе 2 мэкв/кг в течение 5-10 мин.
-
При сохраняющихся изменениях на ЭКГ внутривенно капельно вводят гипер-инсулярную смесь (1-2 г/кг глюкозы + 0,3 ЕД инсулина на каждый грамм глюкозы) за 30-60 мин под контролем уровня гликемии.
-
Стимуляция диуреза (фуросемид, 2 мг/кг, внутривенно, болюсно).
-
При отсутствии эффекта от проводимой терапии или при концентрации калия в плазме крови более 7,5 ммоль/л проводится экстренный перитонеальный или ГД.
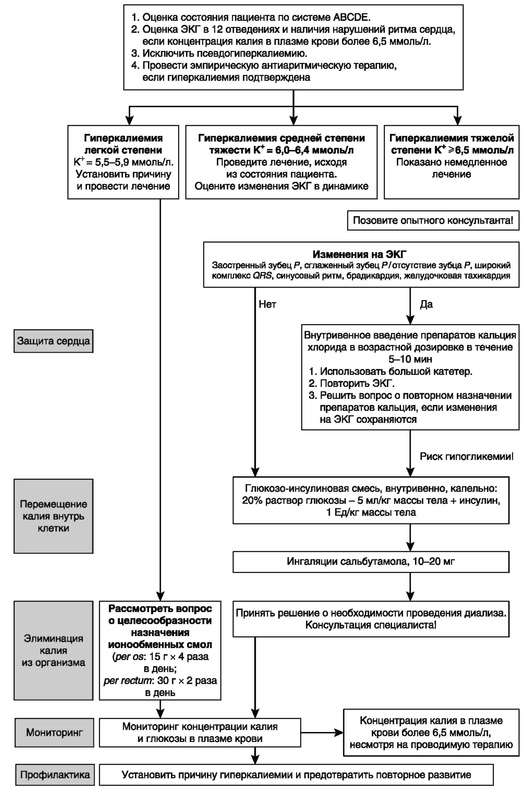
Алгоритм интенсивной терапии гиперкалиемии представлен на рис. 16.12.
СПИСОК ЛИТЕРАТУРЫ
-
Александрович Ю.С., Пшениснов К.В., Гордеев В.И. Интенсивная терапия критических состояний у детей. СПб. : Н-Л, 2014. 976 с.
-
Анестезиология, реаниматология и интенсивная терапия у детей / под ред. С.М. Сте-паненко. М. : ГЭОТАР-Медиа, 2016. 240 с.
-
Иванов Д.О., Сурков Д.Н., Мавропуло Т.К. Водно-электролитные и эндокринные нарушения у детей раннего возраста. СПб. : Информ-Навигатор, 2013. 920 с.
-
Клиническая физиология в интенсивной педиатрии / под ред. А.Н. Шмакова СПб. : ЭЛБИ-СПб, 2014. 384 с.
-
Курек В.В., Кулагин А.Е. Анестезиология и интенсивная терапия детского возраста. М. : Медицинское информационное агентство, 2011. 989 с.
-
Неотложная помощь и интенсивная терапия в педиатрии / под ред. В.В. Лазарева. М. : МЕДпресс-информ, 2014. 568 с.