Интенсивная терапия : национальное руководство : в 2 т. / под ред. И. Б. Заболотских, Д. Н. Проценко. - 2-е изд., перераб. и доп. - Москва : ГЭОТАР-Медиа, 2022. - Т. 1. - 1152 с. : ил. - (Серия "Национальные руководства"). - ISBN 978-5-9704-7190-6. |
Аннотация
Второе издание национального руководства "Интенсивная терапия" содержит современную информацию о диагностике и лечении критических состояний различной этиологии и патогенеза. Особое внимание уделено особенностям интенсивной терапии в периоперационный период у пациентов с сопутствующими заболеваниями. Благодаря объединению усилий ведущих специалистов России удалось отразить согласованную позицию по актуальным вопросам современной реаниматологии и интенсивной терапии и учесть сведения доказательной медицины. Все главы прошли этап независимого рецензирования.
Издание предназначено, прежде всего, анестезиологам-реаниматологам, а также врачам всех специальностей, студентам старших курсов медицинских вузов, клиническим ординаторам, аспирантам.
2.11. ОСНОВНЫЕ ПРОЦЕДУРЫ И МАНИПУЛЯЦИИ В ОТДЕЛЕНИИ ИНТЕНСИВНОЙ ТЕРАПИИ
Р.Е. Лахин, Д.Н. Уваров, А.А. Андреенко
Правовые вопросы проведения процедур и манипуляций в отделении реанимации и интенсивной терапии
Получение информированного добровольного согласия. В соответствии со ст. 20 «Информированное добровольное согласие на медицинское вмешательство и на отказ от медицинского вмешательства» Федерального закона от 21.11.2011 №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» перед проведением медицинских вмешательств у пациента необходимо получить информированное добровольное согласие на данное медицинское вмешательство или на отказ от него. В соответствии со ст. 54 «Права несовершеннолетних в сфере охраны здоровья» Федерального закона от 21.11.2011 №323-ФЗ, несовершеннолетние, пациенты с наркоманией, в возрасте старше 16 лет и иные несовершеннолетние в возрасте старше 15 лет имеют право на информированное добровольное согласие на медицинское вмешательство или на отказ от него в соответствии с настоящим Федеральным законом, за исключением случаев оказания им медицинской помощи в соответствии с частями 2 и 9 ст. 20 настоящего Федерального закона. При получении информированного добровольного согласия на медицинское вмешательство гражданину необходимо в доступной для него форме объяснить цель и задачи проведения данной манипуляции и сообщить о риске медицинского вмешательства (ст. 20 №323-ФЗ). При отказе от медицинского вмешательства гражданину, одному из родителей или иному законному представителю лица в доступной для него форме должны быть разъяснены возможные последствия такого отказа.
Медицинское вмешательство без согласия гражданина, одного из родителей или иного законного представителя допускается в следующих случаях:
-
если медицинское вмешательство необходимо по экстренным показаниям для устранения угрозы жизни человека и если его состояние не позволяет выразить свою волю или отсутствуют законные представители;
-
в отношении лиц, страдающих заболеваниями, представляющими опасность для окружающих;
-
в отношении лиц, страдающих тяжелыми психическими расстройствами;
-
в отношении лиц, совершивших общественно опасные деяния (преступления);
-
при проведении судебно-медицинской экспертизы и/или судебно-психиатрической экспертизы.
Решение о медицинском вмешательстве без согласия гражданина, одного из родителей или иного законного представителя принимается в случаях, указанных в п. 1 и 2 части 9 ст. 20 Федерального закона №ФЗ-323 - консилиумом врачей, а в случае если собрать консилиум невозможно - непосредственно лечащим (дежурным) врачом с внесением такого решения в медицинскую документацию пациента и последующим уведомлением должностных лиц медицинской организации (руководителя медицинской организации или руководителя отделения медицинской организации), гражданина, в отношении которого проведено медицинское вмешательство, одного из родителей или иного законного представителя лица, которое указано в части 2 ст. 20 Федерального закона №323 и в отношении которого проведено медицинское вмешательство, либо судом в случаях и в порядке, которые установлены законодательством Российской Федерации.
Восстановление проходимости дыхательных путей
Показания:
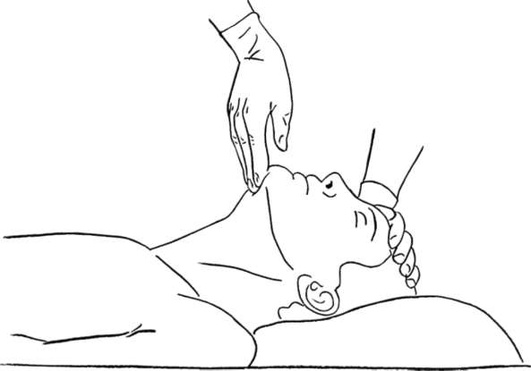
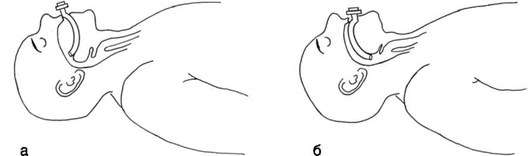
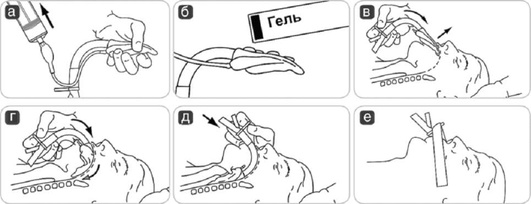
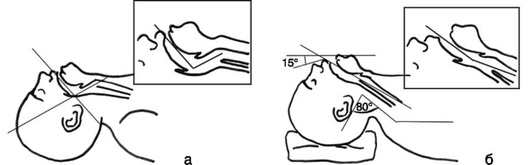
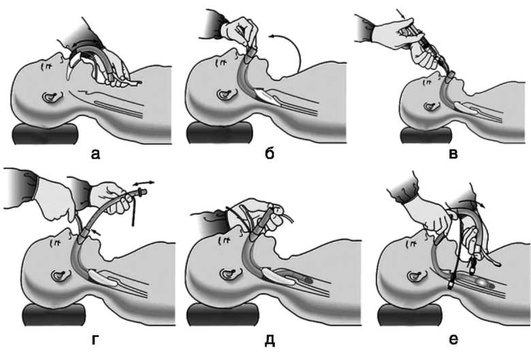
Маневр с разгибанием головы и выдвижением челюсти кпереди за подбородок - самый простой маневр для устранения обструкции на уровне ротоглотки, противопоказан при подозрении на травму шейного отдела позвоночника, синдроме базилярной артерии.
Методика выполнения: голову разгибают в атлантоокципитальном суставе, надавливая ладонью на лоб пациента. Затем двумя-тремя пальцами, установленными в подчелюстной области, приподнимают подбородок (разогнуть голову, подбородок направить вверх). Необходима осторожность, чтобы избежать обструкции дыхательных путей вследствие слишком плотного прижатия мягких тканей подчелюстной области, уменьшающего объем гортаноглотки (рис. 2.27).
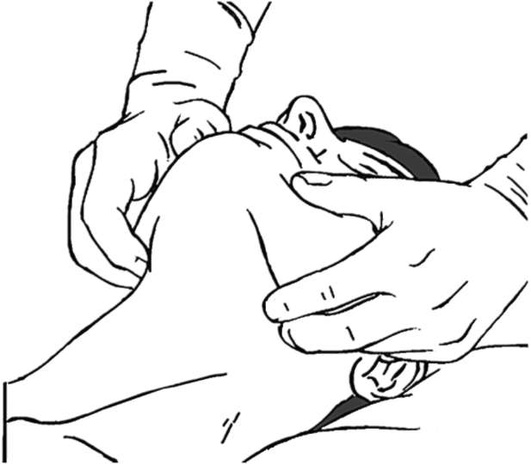
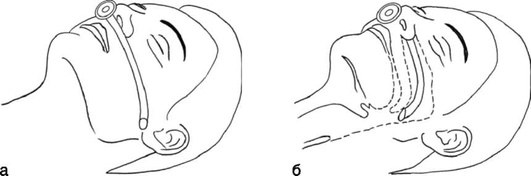
Маневр выдвижения нижней челюсти оказывает прямое воздействие на подъязычную кость и язык, смещая их кпереди от задней стенки глотки путем скольжения нижней челюсти кпереди в височно-нижнечелюстном суставе. Слегка приоткрыв рот пациента большими пальцами и приложив остальные к углам нижней челюсти, нижнюю челюсть смещают кпереди и вверх. Это обеспечивает выдвижение резцов нижней челюсти вперед относительно резцов верхней челюсти при умеренном открывании рта. Данный прием противопоказан при переломе или вывихе нижней челюсти (рис. 2.28).
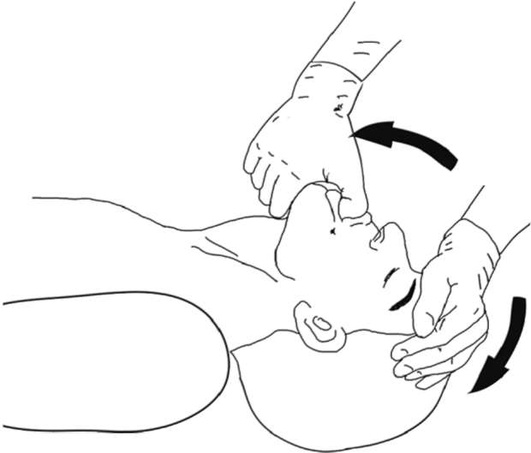
Другим способом выдвижения нижней челюсти вперед является захватывание большим и указательным пальцами одной руки резцов нижней челюсти и выдвижение ее кпереди одновременно с разгибанием головы (рис. 2.29).
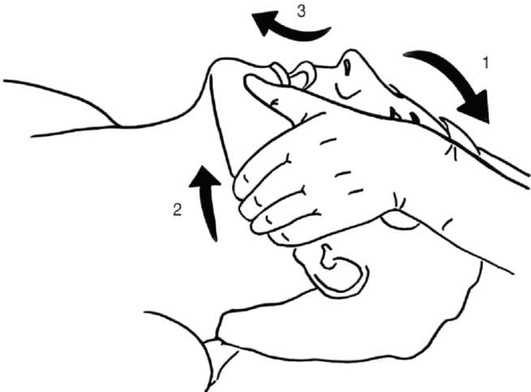
Последовательное выполнение разгибания головы, тракции нижней челюсти вперед и открывания рта называется тройным приемом Сафара (рис. 2.30). Данный прием показан при неэффективности отдельно выполняемых предыдущих манипуляций.
Применение воздуховодов
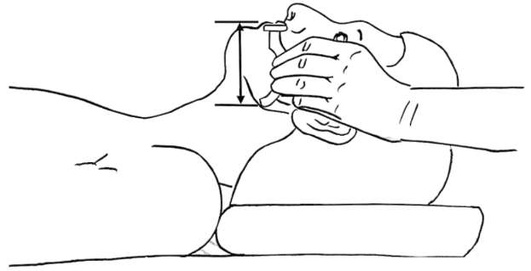
Воздуховоды применяют в качестве временного средства для восстановления проходимости верхних дыхательных путей у пациентов с нарушениями сознания, когда причина нарушения проходимости состоит в развитии обструкции на уровне корня языка или мягких тканей ротоглотки. Воздуховоды устанавливают пациентам без сознания и с угнетенными рефлексами с ротоглотки при сохраненном спонтанном дыхании, на фоне угнетения спонтанного дыхания для последующего проведения ИВЛ через лицевую маску, для проведения ИВЛ в период подготовки к интубации. Определение необходимого размера орофарингеального воздуховода проводят по расстоянию от середины рта до угла нижней челюсти (рис. 2.31).
Противопоказания к применению орофарингеальных воздуховодов:
-
наличие у пациента сознания, сохранение рвотного рефлекса, перелом челюсти, травма ротовой полости;
-
признаки острого ларингоили бронхоспазма, подобные эпизоды в анамнезе. Методика введения орофарингеального воздуховода:
-
тщательно санировать ротовую полость, аспирировать кровь, слюну или слизь, рвотные массы;
-
открывают рот с помощью приема «ножницы» большим и указательным пальцами, заведенными в угол рта;
-
воздуховод вводят, сориентировав его выгнутой стороной к подбородку (рис. 2.32, а); затем продвигают за заднюю часть языка и ротируют на 180° книзу в нужное положение (рис. 2.32, б);
-
если пациент начинает кашлять, возникают рвотные движения - немедленно удалить воздуховод из ротовой полости!
Осложнения применения орофарингеальных воздуховодов:
Назофарингеальные воздуховоды показаны при переломах челюстей, невозможности открыть рот. Преимущества назофарингеальных воздуховодов: возможна установка пациентам в сознании, легче переносятся, возможно выполнение санации ротоглотки через них, не требуют открывания рта, могут устанавливаться вслепую.
Назофарингеальные воздуховоды противопоказаны при нарушении проходимости носовых ходов любой этиологии, ЧМТ, коагулопатии, переломе основания челюсти.
Методика введения назофарингеального воздуховода.
-
Исключают наличие в носовой полости полипов и искривления носовой перегородки, выбирают наиболее подходящий для введения воздуховода носовой ход.
-
Определяют необходимый размер назофарингеального воздуховода по расстоянию между носовым ходом и углом нижней челюсти (рис. 2.33, а).
-
Воздуховод покрывают лубрикантом, на слизистую оболочку носового хода наносят препараты с анестезирующим и сосудосуживающим действием. Воздуховод вводят под нижнюю носовую раковину параллельно нёбу, при этом его срез обращен к перегородке носа. При ощущении сопротивления в заднем зеве можно повернуть воздуховод на 60-90°. Если препятствие не удается преодолеть усилием средней интенсивности, следует применить воздуховод на размер меньше. Можно также попытаться, подтянув воздуховод на 1-2 см, провести через него в глотку санационный катетер и, если это удалось, далее использовать катетер как проводник (рис. 2.33, б).
Осложнения вследствие применения назофарингеальных воздуховодов: кровотечение, травма структур носовой полости, обструкция при применении воздуховода неправильного размера.
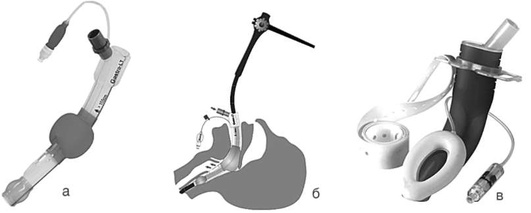
Надгортанные воздуховодные устройства
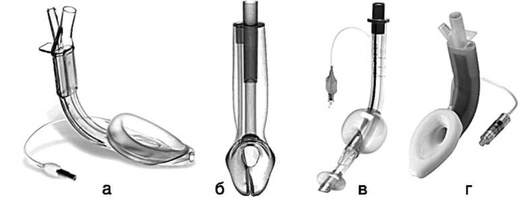
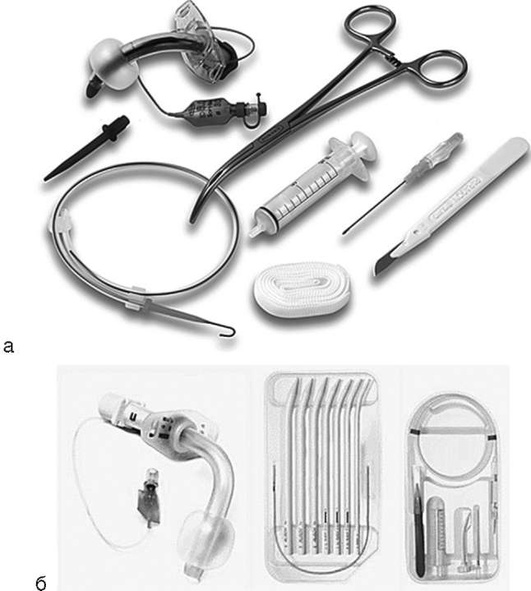
Все надгортанные воздуховодные устройства (НВУ) разработаны таким образом, чтобы обеспечить изоляцию дыхательных путей от пищеварительного тракта, защиту от аспирации содержимым желудка или ротоглотки и проведение вентиляции. В настоящее время существуют различные типы НВУ: устройства с раздуваемой манжетой типа ларингеальных масок, безманжеточные устройства типа I-Gel, группа глоточно-пищеводных обтураторов (Combitube, ларингеальные трубки). При практическом применении НВУ анестезиологу важно знать как особенности их строения, степень надежности герметизации дыхательных путей в различных условиях, простоту установки, подбор правильного размера для пациентов, так и их функциональные возможности. Все НВУ должны обеспечивать вентиляцию с высоким давлением на вдохе без утечки из контура и раздувания желудка, ряд устройств снабжен каналом для заведения желудочного зонда и дренирования желудка, есть специальные НВУ для выполнения интубации трахеи через них вслепую или под эндоскопическим контролем, есть НВУ, сочетающие в себе все функции. Все НВУ устанавливают вслепую, затем проводят тесты для определения эффективности вентиляции и их корректного позиционирования.
Показания к использованию НВУ в интенсивной терапии:
-
экстренное обеспечение проходимости верхних дыхательных путей у больных после остановки кровообращения при невозможности немедленного выполнения интубации трахеи;
-
обеспечение вентиляции легких, декомпрессии желудка при неудавшейся интубации трахеи;
-
использование НВУ в качестве проводника для эндотрахеальной трубки при интубации вслепую или с помощью гибкого интубационного эндоскопа;
-
проведение вентиляции при выполнении перкутанной дилатационной трахеостомии;
-
обеспечение респираторной поддержки через специальные НВУ при проведении неинтубированным пациентам в ОРИТ длительных эндоскопических исследований типа фиброгастродуоденоскопии, диагностической или санационной бронхоскопии.
Преимущества использования НВУ по сравнению с лицевой маской:
-
на проходимость верхних дыхательных путей не влияют анатомические факторы (то есть отсутствие зубов, бородатость, восточный тип лица) и повреждения лица;
-
при установке ряда НВУ не требуется движения шеи и головы (важно для пациентов с травмой шейного отдела или ограничением подвижности в атлантоокципитальном сочленении);
Преимущества использования НВУ по сравнению с оротрахеальной интубацией:
Недостатки использования НВУ по сравнению с интубацией трахеи:
В настоящее время в РФ имеются НВУ различных поколений, обладающие различным набором функций. Применение НВУ первого поколения для обеспечения вентиляции в ОРИТ, неотложной помощи и на догоспитальном этапе может быть связано с высоким риском регургитации и аспирации. Вследствие этого целесообразно применение НВУ, которые позволяют обеспечить надежную герметизацию верхних дыхательных путей, эффективную вентиляцию легких и дренирование желудка.
! В целом эксперты сходятся во мнении, что НВУ I поколения в виде классической ларингеальной маски не должны применяться у пациентов в ОРИТ по следующим причинам:
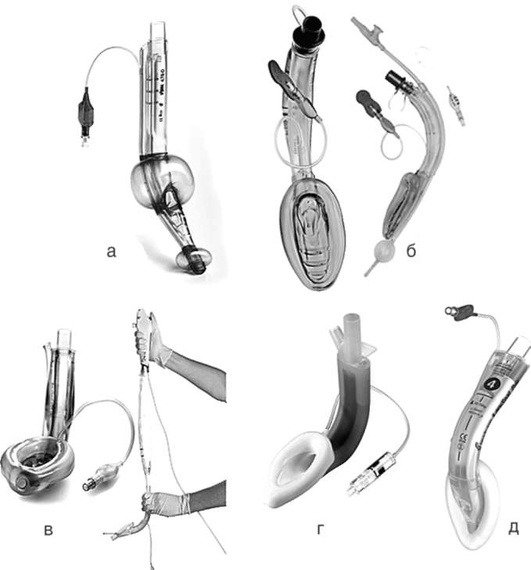
В качестве средства для временного обеспечения вентиляции, изоляции трахеобронхиального дерева (ТБД) от пищеварительного тракта и дренирования желудка могут быть использованы НВУ так называемого II поколения с дренирующим каналом [ларингеальные маски Supreme (рис. 2.34, а), безманжеточное НВУ I-Gel (рис. 2.34, б), НВУ LTS-D (рис. 2.34, в), НВУ LMA Protector (рис. 2.34, г) и др.]. Все эти устройства снабжены каналом для дренирования желудка, однако не позволяют выполнение интубации трахеи через них вслепую. При наличии навыка и оснащения возможно выполнение интубации трахеи в один этап с помощью гибкого интубационного эндоскопа через ряд НВУ II поколения (например, LMAProtector) либо использование трубкообменника на гибком эндоскопе с последующим извлечением НВУ, слепым заведением эндотрахеальной трубки (ЭТТ) по трубкообменнику в трахею и извлечением трубкообменника (например, Supreme, LTS-D).
Подготовка к процедуре установки НВУ типа ларингеальной маски на примере LMA-Supreme?:
-
выбор оптимального размера ларингеальной маски - по должному весу пациента;
-
проверка манжетки на утечку при нагнетании установленного производителем объема;
-
обработка тыльной поверхности манжеты водорастворимым лубрикантом;
-
позиционирование пациента - нейтральное или умеренно разогнутое положение головы;
-
выключение сознания, если пациент изначально в сознании; масочная вентиляция.
Техника установки НВУ II типа ларингеальной маски приведена на рис. 2.35.
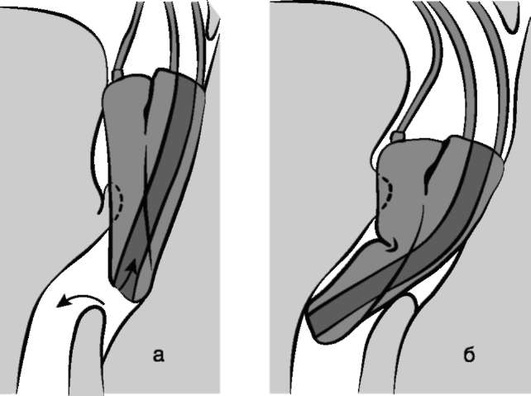
При применении НВУ II поколения типа ларингеальной маски или I-gel анестезиолог должен знать критерии правильного положения устройства в ротоглотке и надежного разделения ВДП и пищевода. На проксимальный конец дренажной трубки наносится тонкий слой водорастворимого геля. Фиксируется результат изменений давления в легких (компрессия грудной клетки или ВПД) или в пищеводе (надавливание на яремную вырезку). Нормальными показателями являются следующие:
-
гель на дренажной трубке незначительно перемещается во время дыхательного цикла;
-
гель на дренажной трубке остается неподвижным при коротком жестком надавливании на грудину;
-
гель на дренажной трубке остается неподвижным при повышении давления в дыхательных путях до 20 см вод.ст.;
-
гель на дренажной трубке слегка сдвигается при коротких «флуктуирующих» надавливаниях на яремную вырезку (механизмом является оказываемое на пищевод давление).
В случае если НВУ установлено неправильно (рис. 2.36), то при проведении пробы с гелем будет фиксироваться раздувание капли геля с каждым дыхательным циклом. Это указывает на отсутствие герметичной изоляции ВДП и пищевода.
Применение интубирующих ларингеальных масок пациентам в ОРИТ показано в ситуациях неудачной интубации трахеи, особенно в сочетании с невозможностью масочной вентиляции. Данные устройства обеспечивают эффективную вентиляцию, достаточно надежную герметизацию дыхательных путей и выполнение интубации трахеи вслепую с помощью специальных армированных трубок или стандартных эндотрахеальных трубок и гибких интубационных эндоскопов (рис. 2.37). В то же время следует помнить, что интубацию необходимо выполнить максимально быстро для минимизации риска раздувания желудка и аспирации при вентиляции через данные НВУ, не позволяющие осуществить дренирование желудка.
В настоящее время разработаны НВУ, позволяющие решить все задачи с помощью установки одного устройства: надежную герметизацию и изоляцию верхних дыхательных путей от пищевода, вентиляцию легких, дренирование желудка, интубацию трахеи вслепую или с помощью гибкого эндоскопа (рис. 2.38).
Методика выбора необходимого размера ларингеальной трубки iLTs-D при ее применении у пациентов в ОРИТ в качестве средства временного обеспечения вентиляции и при необходимости последующего выполнения интубации с помощью гибкого эндоскопа основана на росте пациента. Размер трубки 2.5/3 предназначен для пациентов ростом 125-155 см, размер 4/5 - при росте ≥155 см. Применяются два размера армированных с силиконовым кончиком ЭТТ - с внутренним диаметром 5,5 и 7,5 мм. Также производитель допускает применение стандартных ЭТТ: для размера 2.5/3 - ЭТТ с максимальным внутренним диаметром 6,5 мм; для размера 4/5 - ЭТТ максимального размера 8 мм. Методика установки ларингеальной трубки iLTS-D, в отличие от ларингеальных масок, предполагает заведение дистального конца в пищевод до достижения соответствия определенных меток на проксимальной части дыхательной трубки резцам верхней челюсти. Также важно применять выведение нижней челюсти кпереди с помощью двух рук ассистента для максимально возможного смещения гортани кверху и оптимального позиционирования выходного отверстия трубки напротив голосовой щели. Данное положение ларингеальной трубки обеспечивает быстрое атравматичное заведение ЭТТ в трахею на гибком эндоскопе (рис. 2.39).

В случае необходимости выполнения неинтубированным пациентам в ОРИТ длительной фиброгастродуоденоскопии могут возникнуть показания к седации для снижения дискомфорта во время процедуры. Пациенты в критическом состоянии в значительной части случаев характеризуются парезом кишечника, нарушениями эвакуаторной функции желудка, и длительная седация в условиях спонтанного дыхания потенциально опасна гипоксемией, аспирацией. Для обеспечения безопасности пациентов в ОРИТ возможно применение специально разработанных НВУ, обеспечивающих вентиляцию, защиту от аспирации, свободный пассаж гастродуоденоскопа через выделенный канал в пищевод (рис. 2.40). Данная методика позволяет безопасно провести эндоскопические исследования и вмешательства на верхнем отделе ЖКТ без риска гипоксемии, аспирации и необходимости выполнения кратковременной интубации трахеи.
Осложнения при применении окологортанных воздуховодов крайне редко являются жизнеугрожающими и могут включать аспирацию желудочного содержимого, травму дыхательных путей (прямая травма при установке, сдавление слизистых оболочек, невриты нервов ротоглотки), неправильное позиционирование (обструкция, ларингоспазм).
Интубация трахеи
Показания к интубации трахеи при интенсивной терапии можно разделить на абсолютные и относительные.
-
-
глубокая кома разнообразного генеза с нарушением проходимости верхних дыхательных путей и угнетением защитных рефлексов с верхних дыхательных путей;
-
тяжелый аспирационный синдром (как правило, встречается у пациентов в коматозном состоянии);
-
нарушения проходимости верхних дыхательных путей разного генеза;
-
тяжелая анафилаксия с нарушением проходимости верхних дыхательных путей (интубацию требуется выполнить как можно раньше, до развития выраженного отека языка и верхних дыхательных путей);
-
наличие выраженных нарушений газообмена (paO2 <60 мм рт.ст., paCO2 >60 мм рт.ст.) и необходимость проведения инвазивной респираторной поддержки.
Подготовка к интубации
-
Даже в экстренной ситуации быстрая оценка у пациента анатомии верхних дыхательных путей, ротовой полости, лицевого скелета, шеи и срока последнего приема пищи поможет правильно выбрать способ интубации и снизит вероятность осложнений.
-
Принципиально важно оценить количество персонала, готового оказать помощь оператору.
-
Высоту кровати регулируют под рост оператора, спинку головного конца снимают, колесики фиксируют.
-
В ОРИТ все оборудование, необходимое для интубации трахеи, обеспечения вентиляции в случае неудачной интубации (включая набор для экстренного инвазивного доступа к верхним дыхательным путям), должно быть собрано и постоянно готово к немедленному применению (контроль проводят ежедневно).
-
Проверяют свечение лампочки ларингоскопа, герметичность манжеты ЭТТ, эндотрахеальную трубку обрабатывают лубрикантом. При прогнозируемых трудностях с визуализацией гортани в трубку устанавливают предварительно сформированный проводник, который должен быть зафиксирован на трубке и не выступать за ее срез во избежание травмы стенок трахеи. Проводник также следует обработать лубрикантом.
Оборудование для оротрахеальной интубации должно включать:
Размеры эндотрахеальной трубки
Внутренний диаметр эндотрахеальной трубки измеряют в миллиметрах. Размеры увеличиваются с интервалом 0,5 мм, начиная с 2,5 мм. На трубке также нанесены отметки с интервалом 1 см, показывающие ее длину от дистального трахеального кончика.
Определение необходимого размера.
-
Для оральной интубации: взрослые мужчины - 8,0-9,0 мм, взрослые женщины - 7,0-8,5 мм; для назотрахеальной: мужчины - 7,0-7,5 мм.
-
Глубина заведения эндотрахеальной трубки - манжета заводится на 2-3 см дистальнее голосовой щели (по уровню специальной круговой метки). Взрослые мужчины - 23 см, женщины - 21 cм.
-
Дети: оральная эндотрахеальная трубка: (возраст/2) + 12 (cм); назальная эндотрахеальная трубка: (возраст/2) + 15 (cм).
-
Для оральной интубации у детей длина трубки примерно равна: (возраст/2) + 12 см.
-
Для назотрахеальной интубации у детей диаметр: (возраст/2) + 15 см.
-
Размер эндотрахеальной трубки рассчитывают по формуле: внутренний диаметр эндотрахеальной трубки (мм) = возраст/4 + 4.
-
Также широко используется практический прием определения размера эндотрахеальной трубки по диаметру мизинца кисти взрослого и ребенка.
Манжета эндотрахеальной трубки. Для минимизации повреждающего действия на стенку трахеи давление в манжете следует поддерживать в диапазоне от 15 до 25 мм рт.ст., не допуская превышения давления в капиллярах (~32 см вод.ст.). Современные трубки в основном имеют манжеты высокого объема с низким давлением. Перед началом процедуры манжету необходимо проверить на герметичность, раздув ее воздухом. Если результат сомнителен, раздутую манжету следует полностью погрузить в изотонический раствор натрия хлорида, наблюдая за возможным появлением пузырьков воздуха при ее повреждении.
В настоящее время существуют модели ЭТТ и трахеостомических трубок, оснащенные манжетами специальной трапециевидной формы, снижающей риск микроаспирации содержимого ротоглотки в трахею за счет более плотного прилегания к стенкам трахеи без развития при этом избыточного давления. Наличие дополнительного канала для эвакуации содержимого из надманжеточного пространства также является полезной характеристикой и снижает риск развития пневмонии и воспаления стенок трахеи. Также обосновано применение систем для постоянной эвакуации содержимого из надманжеточного пространства ЭТТ и трахеостомических трубок (рис. 2.41, а, б). Ряд производителей разработал различные системы, направленные на автоматическую регуляцию и поддержание постоянного давления в манжете на всем протяжении периода интубации трахеи и ИВЛ (рис. 2.41, в).

Для снижения риска развития ишемии слизистой оболочки трахеи с последующим возможным развитием стенозов трахеи, трахеомаляции вследствие высокого давления манжеты ЭТТ на нее обязательно использование манометров для измерения давления в манжете, устройств для непрерывного поддержания безопасного давления в манжетах ЭТТ, трахеостомических трубок и в манжетах ОВУ (рис. 2.42). Это особенно актуально для пациентов в ОРИТ, у которых ЭТТ или трахеостомические трубки находятся длительное время.

Анестезия. Обычно интубацию выполняют в состоянии анестезии, позволяющей манипулировать в полости рта и на дыхательных путях без активации защитных рефлексов и без «присутствия» пациента. Исключение составляют критические ситуации (остановка сердца/дыхания, полная обструкция дыхательных путей).
ОРОТРАХЕАЛЬНАЯ ИНТУБАЦИЯ
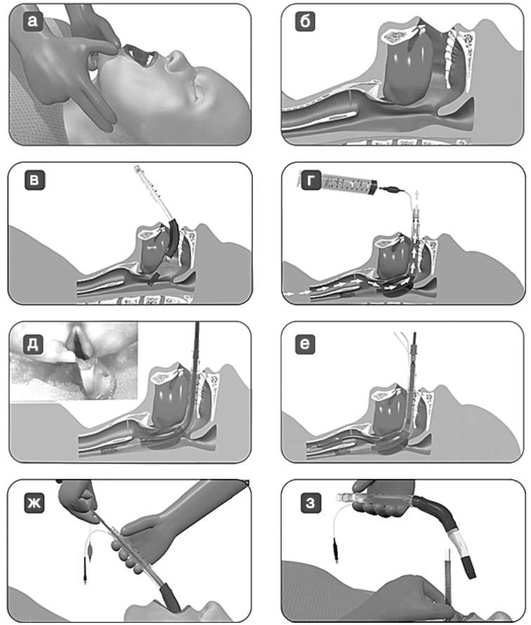
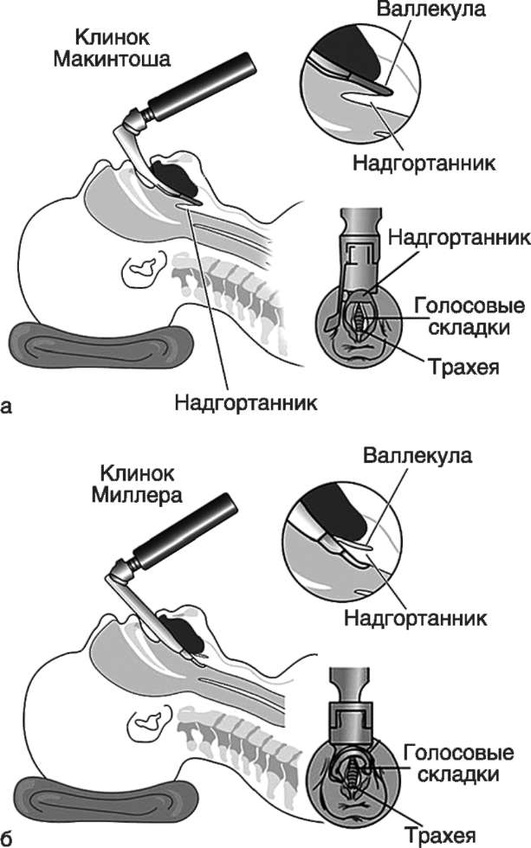
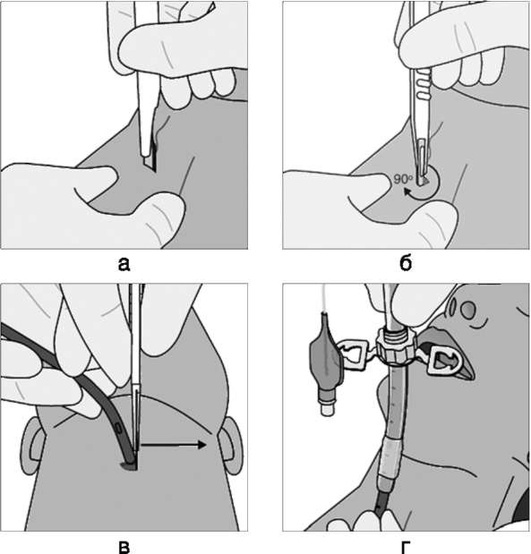
Шаг 1. Позиционирование головы пациента - разгибательное (классическое джексоновское) или «принюхивающееся» (улучшенное джексоновское) положение (рис. 2.43).
Шаг 2. Открывание рта приемом «ножницы» (большой и указательный пальцы правой руки устанавливают на нижние и верхние резцы соответственно и ножницеобразным движением пальцев относительно друг друга открывают рот) или иными способами: клинок вводят по правой стороне ротоглотки, стараясь избежать повреждения зубов. Язык смещают влево и поднимают клинком вверх, к своду глотки.
Шаг 3. Выполнение ларингоскопии: клинок продвигают к основанию языка, кончик изогнутого клинка вводят в валлекулу (ямку, расположенную на передней поверхности надгортанника), приподнимая при этом надгортанник; если применяют прямой клинок, его кончиком следует захватить надгортанник (рис. 2.44).
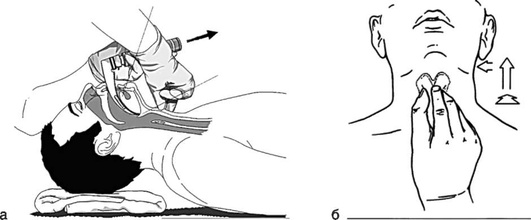
Когда клинок установлен в нужное положение, оператор поднимает рукоятку ларингоскопа вперед под углом 45° к горизонтальной плоскости для визуализации голосовых связок. Необходимо избегать опоры на зубы. Для улучшения визуализации выполняют внешние манипуляции на гортани: бимануальную ларингоскопию, BURP-маневр (давление на щитовидный хрящ назад, вверх и вправо) (рис. 2.45).
Шаг 4. Введение трубки и удаление ларингоскопа: в правую руку берут эндотрахеальную трубку и вводят в правый угол рта пациента в плоскости, пересекающейся с клинком ларингоскопа на уровне гортани. Эндотрахеальную трубку продвигают через голосовые связки до момента исчезновения за ними манжеты, которая должна располагаться в верхних отделах трахеи дистальнее голосовой щели как минимум на 2-3 см. Ларингоскоп выводят изо рта, вновь стараясь избежать повреждения зубов.
Шаг 5. Раздувание манжеты, фиксация и контроль за трубкой, чтобы уменьшить повреждение слизистой оболочки трахеи; манжету заполняют минимальным объемом, обеспечивающим герметичность при ИВЛ.
Эндотрахеальную трубку тщательно фиксируют пластырем и марлевой лентой к зубной распорке, а затем - к щеке и шее пациента. Существуют специальные фиксаторы ЭТТ, обеспечивающие профилактику закусывания и смещение трубки.
Признаки правильного положения эндотрахеальной трубки и эффективной вентиляции следующие.
-
Визуально: экскурсия грудной клетки должна быть симметричной; у взрослых среднего размера резцы обычно на отметке интубационной трубки 21-23 см у мужчин и 19-21 см у женщин; запотевание трубки на выдохе.
-
Аускультация должна быть симметричной над обоими легкими, не должно быть никаких звуков над проекцией желудка, совпадающих с вдохом.
-
Капнометрия: при интубации желудка выходящий из него скопившийся при вентиляции лицевой маской воздух не будет изменять кривую концентрации углекислого газа в конце выдоха (EtCO2).
-
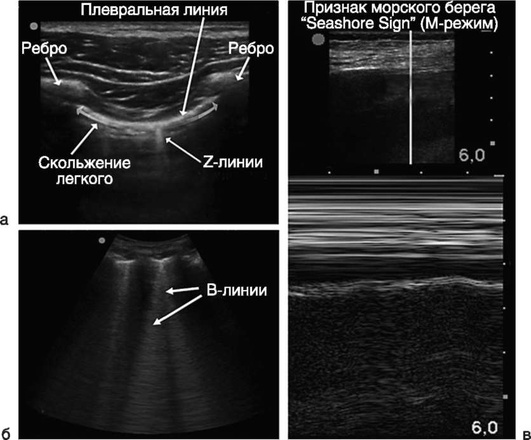
Ультразвук, по современным клиническим рекомендациям, рассматривается как альтернатива при отсутствии капнометрии. Верифицируют ультразвуковые признаки скольжения легких (скольжение в В-режиме; признак «морской берег» в М-режиме), появление Z-линий (вертикальных гиперэхо-генных коротких быстрозатухающих артефактов) и В-линий (вертикальных длинных гиперэхогенных артефактов). Верификация этих признаков свидетельствует о вентиляции легких: с обеих сторон - при правильном положении интубационной трубки, с одной стороны - при смещении трубки в бронх (рис. 2.46). При неправильной интубации визуализируют эндотрахеальную трубку, расположенную в пищеводе.
НАЗОТРАХЕАЛЬНАЯ ИНТУБАЦИЯ
Показания:
Недостатки назотрахеальной интубации:
Подготовка оборудования и пациента в основном не отличается от таковой при интубации через рот. Назотрахеальная интубация вслепую труднее, так как отсутствует визуальный контроль прохождения эндотрахеальной трубки между голосовыми связками. Тем не менее назальная интубация обычно более комфортна и предпочтительна для пациента с сохраненным сознанием.
Методика выполнения назотрахеальной интубации у пациентов с сохраненным спонтанным дыханием.
-
Пациент лежит на спине или сидит с головой в положении принюхивания.
-
Слизистую оболочку обоих носовых ходов обрабатывают препаратами с анестетическим и сосудосуживающим действием (с помощью тампона или орошением).
-
Мизинец руки в перчатке, обработанный лубрикантом, оператор осторожно вводит в носовой ход. Это поможет дополнительно оценить пригодность его для интубации. В некоторых случаях тактильный контроль оператора позволяет также произвести расширение носового хода наименее травматично.
-
Кроме стандартной обработки, эндотрахеальную трубку целесообразно на несколько минут опустить в теплый изотонический раствор натрия хлорида для придания дополнительной эластичности.
-
Трубку вводят под нижнюю носовую раковину и параллельно нёбу направляют медленно, но уверенно до задней стенки глотки. С этого момента оператор должен следить за появлением признаков движения по трубке воздуха. Чаще всего это делают, приблизив ухо к открытому концу трубки и выслушивая появление дыхательного шума. При его отсутствии трубку продвигать нельзя, так как это может привести к повреждению слизистой оболочки задней стенки глотки. Если оператор ощущает сопротивление, трубку нужно подтянуть на 1-2 см и изменить положение головы пациента (дополнительно разогнуть либо слегка повернуть в сторону) или среза дистального конца трубки. Если это к успеху все же не приводит, следует попробовать другой носовой ход или трубку меньшего размера. Если не помогло и это, попытки интубировать через нос следует прекратить и перейти к интубации через рот.
-
После того как трубка оказалась в ротоглотке, ее продвигают к гортани, продолжая выслушивать дыхательные шумы. Если дыхательные шумы исчезают без признаков попадания трубки в трахею (пароксизм кашля, исчезновение фонации), трубку подтягивают на несколько сантиметров до тех пор, пока дыхательные шумы не появятся снова, и слегка меняют плоскость введения. Проведение трубки через голосовые связки должно совпасть с фазой вдоха. После появления вышеупомянутых признаков раздувают манжету и приступают к верификации положения трубки, а потом и к фиксации так же, как и при интубации через рот.
-
Иногда завести трубку в трахею вслепую оказывается невозможно. В этом случае оптимален переход к заведению трубки под контролем введенного в нее бронхоскопа.
-
Если эндоскопическая поддержка недоступна, после адекватной анестезии для прямой визуализации голосовых связок можно использовать ларингоскоп и щипцы Мэджилла, которыми захватывают дистальный конец трубки и направляют его в голосовую щель. При этом способе очень важна помощь в продвижении трубки вперед, так как оператор просто направляет трубку. Следует избегать захвата щипцами Мэджилла манжеты трубки. При переходе к этому способу следует взвесить, возможно ли использование назального доступа.
Важно: назотрахеальная интубация трахеи вслепую в условиях сохраненного спонтанного дыхания не рекомендуется как стандартная процедура в силу травматичности данного метода!
Осложнения интубации трахеи
-
Возникающие в момент интубации: прямая травма зубов, языка, структур глотки, гортани, носа; вывих/перелом шейного отдела позвоночника; кровотечение (нос, гипертрофированные аденоиды); ларингоспазм, бронхоспазм; аспирация желудочного содержимого и инородных тел; интубация пищевода; прохождение эндотрахеальной трубки через основание черепа; носовое кровотечение.
-
Возникающие после интубации в процессе ИВЛ: обструкция дыхательных путей; с наружной стороны трубки - закусывание, примыкание скоса к стенке трахеи, грыжевое выпячивание манжеты; внутри трубки - закупорка просвета слизью, кровью; разрыв трахеи или бронхов; смещение трубки, ателектаз/экстубация.
-
Осложнения, возникающие в периоде после экстубации: ранние (до 24 ч) - ларингоспазм, отек гортани, охриплость, боли в горле; отсроченные (24-48 ч) - инфекционные, медиастинит, паралич голосовых связок; поздние (>72 ч) - стеноз гортани и трахеи, язвы и гранулемы, синехии гортани.
Прогноз «трудных дыхательных путей» в ОРИТ
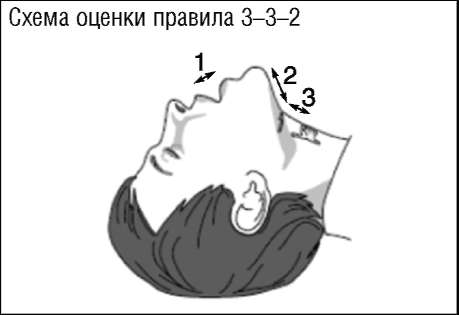
В целях прогнозирования возможных трудностей при интубации анестезиолог должен осуществлять оценку пациентов. Для практического использования разработан ряд прогностических моделей, включающих комбинации различных признаков и характеризующихся большей точностью прогноза в сравнении с оценкой отдельных факторов (табл. 2.28, 2.29). Так, шкала LEMON включает оценку следующих признаков: L (Look) - внешний осмотр пациента; E (Evaluate) - оценка правила 3-3-2; M (Mallampati) - оценку шкалы Маллампати; O (Obstruction) - выявление любых причин обструкции ВДП; N (Neck mobility) - оценка подвижности в шее. Шкала прогнозирования трудной интубации у пациентов в отделении реанимации и интенсивной терапии MACOCHA основана на оценке комплекса признаков: Mallampati score - оценка по Маллампати класс 3 или 4; Apnea syndrome (obstructive) - наличие синдрома обструктивного сонного апноэ; Cervical spine limitation - ограничение подвижности в шее; Opening mouth - открывание рта; Coma - кома у пациента; Hypoxemia - наличие у пациента гипоксемии; operator being a non Anesthesiologist - выполнение интубации трахеи не анестезиологом.
| Признак | Низкий риск | Повышенный риск «трудных дыхательных путей» (ТДП) |
|---|---|---|
L (Look) - внешний осмотр |
Отсутствует видимая патология лица, шеи |
Аномалии развития лицевого черепа, адентия, микрогнатия, «бычья» шея, впалые щеки, малое отверстие рта, морбидное ожирение и т.д. |
E (Evaluate) - оценка правила 3-3-2: 1 - расстояние между резцами; 2 - расстояние между подъязычной костью и подбородком; 3 - расстояние между |
1 - расстояние между резцами >3 поперечных пальцев; 2 - расстояние между подъязычной костью и подбородком >3 поперечных пальцев; 3 - расстояние между |
1 - расстояние между резцами <3 поперечных пальцев; 2 - расстояние между подъязычной костью и подбородком <3 поперечных пальцев; 3 - расстояние между подъязычной костью и щитовидным хрящом (верхний край) <2 поперечных пальцев |
подъязычной костью и щитовидным хрящом (верхний край) |
подъязычной костью и щитовидным хрящом (верхний край) >2 поперечных пальцев |
|
M (Mallampati) |
Класс I-II |
Класс III-IV |
O (Obstruction) - любые причины обструкции |
Нет |
Патология гортани или окологортанных тканей (перитонзиллярный абсцесс, стеноз гортани, эпиглоттит, заглоточный абсцесс) |
N (Neck mobility) - подвижность шеи |
Не ограничена |
Ограничена |
Оценка (за каждый признак - 1 балл) |
Min - 0 баллов; max - 9 баллов |
|
| Факторы пациента | Баллы |
|---|---|
Маллампати 3-4-й класс |
5 |
Обструктивное сонное апноэ |
2 |
Ограниченное движение в шее |
1 |
Открывание рта <3 см |
1 |
Факторы, связанные с патологией |
|
Кома |
1 |
Тяжелая гипоксемия (<90%) |
1 |
Факторы, связанные с врачом |
|
Врач не анестезиолог |
1 |
Всего |
12 |
Трудность интубации при прямой ларингоскопии оценивают по шкале Кормака-Лихена (рис. 2.47). При III и IV степени возможна трудная интубация.

СПЕЦИАЛЬНЫЕ МЕТОДЫ ИНТУБАЦИИ ТРАХЕИ
Интубация с помощью интубационных проводников. При применении данных устройств в случаях трудной ларингоскопии предполагается заведение проводника со специально смоделированным по кривизне дистальным кончиком в трахею вслепую под контролем возникающих в ряде случаев тактильных ощущений (щелчков) при контакте дистальной части устройства с кольцами трахеи. После заведения проводника эндотрахеальную трубку надевают на него и аккуратно низводят в трахею. При контакте с надгортанником срез трубки должен быть обращен кверху, а при заведении в гортань срез направляется вниз. Не рекомендуется прилагать выраженные усилия при проведении трубки через голосовую щель.
Современные интубационные проводники характеризуются возможностью придания им определенной кривизны перед интубацией, специальными атравматичными дистальными кончиками, а также возможностью безопасного пролонгирования апноэ за счет проведения оксигенации во время процедуры с помощью подключения к контуру наркозно-дыхательного аппарата.
Применение оптических стилетов является методом, позволяющим осуществить ларингоскопию и завести эндотрахеальную трубку в трахею под визуальным контролем. Данные устройства могут обладать моделируемым дистальным кончиком, высоким углом обзора вследствие изгиба дистальной части, позволяют завести трубку в трахею под прямым визуальным контролем (рис. 2.48).
Показания к применению оптических стилетов включают следующие ситуации: ограниченное открывание рта, высокое переднее расположение гортани, нестабильность или неподвижность шейного отдела позвоночника. Относительные противопоказания: очень малое или отсутствие открывания рта (необходима назотрахеальная интубация), большое количество секрета и крови в ротовой полости, большие, рыхлые, подвижные опухоли верхних дыхательных путей.
-
Интубация с ларингоскопической ассистенцией. Анестезиолог с помощью ларингоскопа осуществляет смещение корня языка кверху и создает пространство для заведения стилета. Далее с помощью стилета осуществляется визуализация голосовой щели, стилет заводится по центру в трахею, ларингоскоп извлекают, и анестезиолог опускает эндотрахеальную трубку со стилета в трахею.
-
Интубация с помощью стилета без ларингоскопа. Анестезиолог осуществляет захват нижней челюсти за передние резцы и выдвигает нижнюю челюсть кпереди (или ассистент выполняет выведение нижней челюсти кпереди двумя руками). Далее стилет заводят по средней линии и осуществляют интубацию трахеи.
-
Интубация с помощью стилета без ларингоскопа по ретромолярной методике. Может быть эффективна при ограниченном открывании рта до 1-1,5 см. Ассистент осуществляет отведение щеки в сторону, обнажая ретромолярное пространство. Анестезиолог заводит стилет сбоку, за молярами нижней челюсти, затем продвигает его за корень языка и, ротируя стилет к центру и к верху, осуществляет поиск голосовой щели.

Применение интубирующих НВУ для интубации вслепую или с помощью гибких интубационных эндоскопов является альтернативным эффективным методом интубации трахеи в условиях неадекватной визуализации структур гортано-глотки. Данные устройства обеспечивают эффективную вентиляцию, что позволяет устранить нарушения газообмена и выполнить интубацию трахеи. Особенности конструкции интубирующих окологортанных воздуховодов (ларингеальные маски, ларингеальные трубки) обеспечивают направление эндотрахеальных трубок специального дизайна (армированная, с мягким силиконовым дистальным кончиком), диаметром до 8 мм, в сторону голосовой щели при манипуляции вслепую (Fastrach?, Teleflex Medical; ILTS-D, VBM; LarySeal? Pro, Flexicare Medical Ltd).
Эндоскопическую интубацию выполняют с помощью гибких интубационных фиброили видеоэндоскопов. Методики применения: с помощью специальных орофарингеальных воздуховодов, в виде комбинации прямой ларингоскопии и гибкого интубационного эндоскопа, что повышает вероятность успешной интубации трахеи. Также возможно применение гибких интубационных эндоскопов с окологортанными воздуховодами, что позволяет сохранять вентиляцию и облегчает заведение эндоскопов в трахею (рис. 2.51).
Непрямая ларингоскопия с применением видеоларингоскопов. При применении видеоларингоскопов у пациентов с трудными дыхательными путями было продемонстрировано улучшение ларингоскопической картины, повышение частоты успешной интубации трахеи и высокая частота первой успешной попытки интубации трахеи.
Преимущества видеоларингоскопов в сравнении с прямой ларингоскопией:
Недостатки и ограничения:
-
заведение трубки может быть затруднено даже при идеальной визуализации, требуется применение проводников, моделирование кривизны трубки;
-
есть риск повреждения нёба и глотки во время заведения и начала продвижения трубки в ротовой полости и ротоглотке;
-
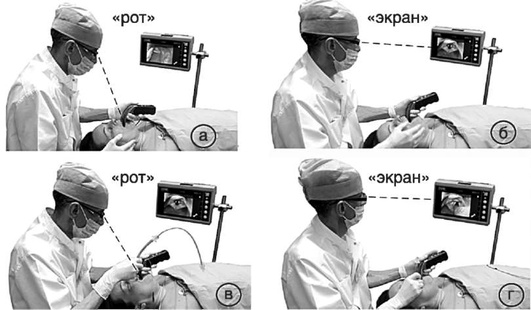
запотевание камеры и секрет могут нарушать визуализацию; выполнение интубации с помощью видеоларингоскопов отличается от традиционной техники прямой ларингоскопии и включает четыре этапа - «рот-экран-рот-экран» (рис. 2.52).
Ряд моделей современных видеоларингоскопов имеют специально разработанные для трудной интубации клинки, характеризующиеся высокой кривизной лезвия клинка. Применение видеоларингоскопов со специальными клинками для трудной интубации трахеи улучшает визуализацию гортани, повышает вероятность успешной интубации трахеи и рекомендовано в качестве альтернативной методики или метода первого выбора при высоком расположении гортани, ограничении подвижности головы и шеи, ограниченном открывании рта (рис. 2.53).

Эффективность специальных клинков обусловлена расширением угла обзора в сравнении с прямой ларингоскопией или традиционными клинками Макинтоша (рис. 2.54).
В то же время анестезиолог должен помнить, что сам факт визуализации голосовой щели при применении клинка D-Blade не означает легкого заведения трубки в трахею. Для успешного выполнения данной манипуляции следует моделировать на проводнике кривизну дистального конца эндотрахеальной трубки по типу «хоккейной клюшки» и выполнять ротацию трубки после прохождения голосовой щели срезом кверху для уменьшения травматичности и степени контакта ее среза с передней стенкой трахеи.
Ретроградная интубация. В настоящее время применение данной методики ограничено и не рекомендуется в качестве средства экстренного хирургического доступа в ВДП. Перстнещитовидную мембрану пунктируют и вводят катетер 18 G. Через него вводят проводник с J-образным кончиком, покрытым тефлоном, и длиной 125 см (диаметром 0,025 см). Проводник продвигают в полость рта, а затем по нему в трахею - эндотрахеальную трубку (рис. 2.55).
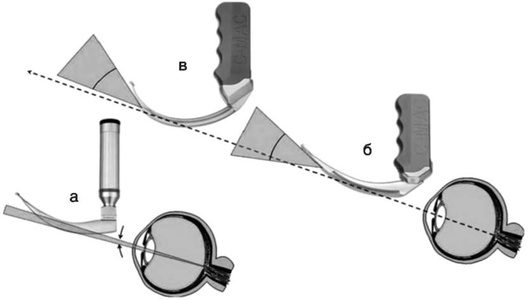
После выведения металлического проводника с помощью зажима из ротовой полости дистальный конец его выводят через рот. Натягивают проводник, спускают по нему эндотрахеальную трубку до упора (срез кверху), вынимают проводник и проводят трубку дальше в трахею. Если используют фибробронхоскоп, то вводят проводник в рабочий канал ретроградно. На фибробронхоскоп заранее надевают эндотрахеальную трубку. Фибробронхоскоп заводят через голосовую щель в трахею, далее металлический проводник извлекают из рабочего канала и трахеи, эндотрахеальную трубку заводят в трахею, после контроля положения трубки эндоскоп извлекают.
Осложнения ретроградной интубации:
Противопоказания к ретроградной интубации:
КРИКОТИРЕОТОМИЯ
Показания:
-
обширная челюстно-лицевая травма, не позволяющая выполнить ларингоскопию;
-
неустранимая обструкция гортани (отек, опухоль, травма, инородное тело);
-
невозможность обеспечения вентиляции и неудачные попытки эндотрахеальной интубации (ситуация «нельзя интубировать - нельзя вентилировать»), особенно при ограничении подвижности в шейном отделе позвоночника.
Противопоказания:
-
невозможность идентифицировать анатомические ориентиры на передней поверхности шеи (ожирение, воспаление, травма шеи) при отсутствии возможности выполнения УЗИ;
-
дети младше 12 лет. В связи с повышенным риском повреждения перстневидного хряща, развития стеноза предпочтительна пункция перстнещитовидной мембраны иглой (12-14 G);
-
повреждение трахеи или обструкция ниже перстнещитовидной мембраны (стеноз трахеи, опухоли гортани с прорастанием в трахею, сдавление трахеи извне).
В настоящее время возможно выполнение крикотиреотомии с применением следующих методик: пункционной с установкой канюли (внутренний диаметр - 4 мм и больше) с манжетой или без нее, методики по Сельдингеру и хирургической крикотиреотомии с установкой трубок диаметром 6 мм и более с манжетой (традиционная техника или техника «четыре шага»).
Пункционная крикотиреотомия - подразумевает применение стилета с надетой на него канюлей диаметром от 4 мм с манжетой или без нее (рис. 2.56). Для облегчения пункции перстнещитовидной мембраны в наборы может быть включен скальпель.
Преимущества:
Недостаток - риск повреждения задней стенки трахеи и пищевода.
Методика выполнения. Разогнуть шею. Эвакуировать воздух из манжеты канюли. Найти перстнещитовидную мембрану и осуществить ее прокол без предварительного надреза кожи (в большинстве случаев). Продвинуть стилет до контакта ограничителя с кожей.
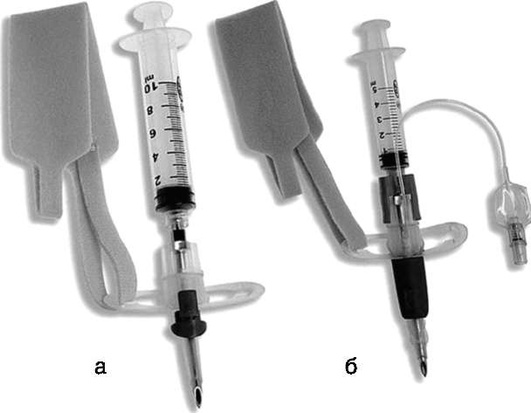
Аспирировать воздух для верификации положения канюли в трахее. Снять ограничитель с канюли. Сдвинуть пластиковую канюлю вперед в трахею с одновременным извлечением стилета из ее просвета до щелчка, подтверждающего, что кончик стилета скрылся в просвете канюли. Продвинуть далее канюлю до упора. Металлический стилет может быть удален. Раздуть манжету трубки до 10 мл. Зафиксировать канюлю на шее. Вентилировать пациента через 15-миллиметровый коннектор.
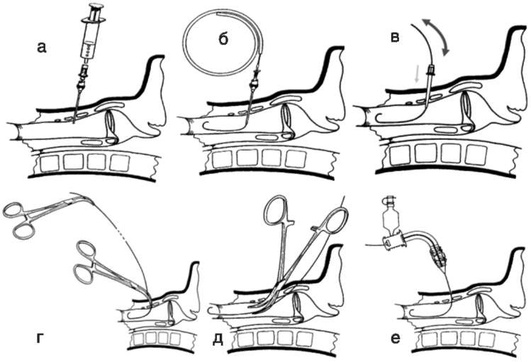
Крикотиреотомия по методике Сельдингера основана на выполнении пункции трахеи с последующим заведением в нее металлического проводника, расширением отверстия с помощью дилататора и заведением трубки в трахею.
Методика выполнения:
-
если пациент в сознании - выполнить инфильтрацию места пункции и ввести 1% раствор лидокаина в просвет трахеи;
-
пунктировать перстнещитовидную мембрану, направляя иглу под углом 45° каудально, аспирировать воздух для подтверждения нахождения иглы в просвете трахеи;
-
завести по игле металлический проводник, после этого удалить иглу из просвета трахеи;
-
сделать небольшой горизонтальный разрез кожи скальпелем в обе стороны от проводника;
-
завести дилататор с надетой на него эндотрахеальной трубкой по металлическому проводнику в трахею;
-
паратрахеальное положение трубки - развитие гипоксии, подкожной эмфиземы, пневмомедиастинума;
Поздние осложнения:
Хирургическая крикотиреотомия основана на использовании скальпеля для нанесения предварительного разреза кожи и мембраны, расширении просвета раны различными способами, введении в трахею бужа с последующим заведением по нему трубки (рис. 2.57).
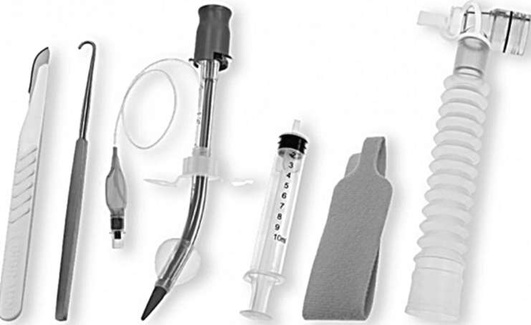
Необходимые инструменты для хирургической крикотиреотомии: скальпель, буж, трахеостомическая или эндотрахеальная трубка диаметром 6-7 мм либо набор для крикотиреотомии.
В настоящее время предпочтительнее использовать эндотрахеальные трубки с манжетой или специальные наборы, в которые входят трубки малого диаметра с манжетой, что позволяет обеспечить условия для ИВЛ и защитить от аспирации.
Методика выполнения хирургической крикотиреотомии при пальпируемой перстнещитовидной мембране:
-
пациент лежит на спине, шея разогнута. После обработки кожи и обкладывания стерильными салфетками ниже щитовидного хряща по средней линии шеи пальпируют перстнещитовидную мембрану;
-
большим и указательным пальцами недоминирующей руки плотно фиксируют щитовидный хрящ и делают поперечный разрез длиной около 2 см через перстнещитовидную мембрану. Если последняя рассечена не полностью, при попытке канюлировать трахею возможно формирование ложного хода;
-
ротируют скальпель острым краем каудально для расширения просвета раны;
-
осуществляя тракцию скальпелем в каудальном направлении, в трахею вводят буж и убирают скальпель;
-
по бужу в трахею заводят эндотрахеальную или трахеостомическую трубку, раздувают манжету, подключают кислород;
-
верифицируют положение трубки стандартным образом, трубку фиксируют.
Методика выполнения хирургической крикотиреотомии при непальпируемой перстнещитовидной мембране:
-
после обработки кожи и обкладывания стерильными салфетками ниже щитовидного хряща по средней линии шеи пальпируют хрящевые структуры гортани;
-
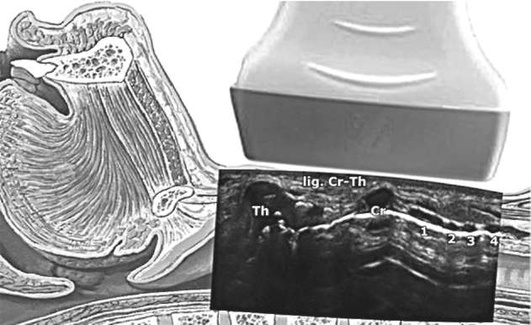
при наличии возможности верифицируют перстнещитовидную мембрану с помощью ультразвука (рис. 2.58);
-
удерживая гортань, выполняют вертикальный разрез 4-6 см от выступающей части щитовидного хряща вниз;
-
пальцами разводят ткани до обнаружения перстнещитовидной мембраны;
-
большим и указательным пальцами недоминирующей руки осуществляют фиксацию гортани, доминирующей рукой скальпелем выполняют горизонтальный разрез мембраны;
-
ротируют скальпель острым краем каудально для расширения просвета раны;
-
осуществляя тракцию скальпелем в каудальном направлении, в трахею вводят буж и убирают скальпель;
-
по бужу в трахею заводят эндотрахеальную трубку, раздувают манжету, подключают кислород;
-
верифицируют положение трубки стандартным образом; трубку фиксируют.
Выполнение хирургической крикотиреотомии возможно также с помощью специальных наборов (традиционная открытая техника), которые содержат скальпель с фиксированной длиной лезвия, шприц для верификации попадания трубки в трахею с помощью аспирационной пробы, эндотрахельную трубку с раздуваемой манжетой диаметром 6 мм и проводником, трахеальный крючок (рис. 2.59).
Применение таких наборов позволяет обеспечить окончательный контроль над проходимостью дыхательных путей и проводить ИВЛ в любом необходимом режиме.
Для облегчения выполнения хирургической крикотиреотомии предложена методика «4 шага», которая уменьшает количество этапов процедуры. Методика выполнения:
-
оператор располагается слева от пациента, пальпирует перстнещитовидную мембрану недоминантной левой рукой;
-
выполняет горизонтальный разрез кожи и мембраны правой рукой длиной около 1,5 см;
-
используя скальпель как проводник, заводит трахеальный крючок, выполняет каудальную тракцию крючком за перстневидный хрящ для расширения просвета раны;
-
выводит скальпель из раны, заводит трахеостомическую трубку с манжетой диаметром 6 мм или эндотрахеальную трубку диаметром 6 мм с манжетой.
Поскольку данная методика исключает применение расширителя Труссо для увеличения просвета раны, в ряде случаев возможны затруднения с заведением трубки в трахею. В данных ситуациях показано применение эластического бужа для заведения в трахею с последующей установкой трубки в трахею по бужу по методу Сельдингера.
ТРАХЕОСТОМИЯ
Показания к трахеостомии:
Срок выполнения трахеостомии остается предметом дискуссий с тенденцией к его сокращению. Наиболее аргументирована следующая рекомендация: если у пациента в стабильном состоянии препятствия к отключению от ИВЛ минимальны и предполагают, что в течение 7-10 дней он будет успешно отключен и экстубирован, то от трахеостомии следует воздержаться. Если же успешное отключение и экстубация пациента в течение 7-10 дней маловероятны, необходимо выполнить трахеостомию. При возникновении коматозного состояния при патологии ЦНС (тЧМТ, инсульте) показана ранняя (в первые-третьи сутки) трахеостомия.
В неясных ситуациях принимают индивидуальное решение. Вероятность жизнеугрожающих осложнений открытой трахеостомии во время ее наложения, применения и после удаления диктует необходимость привлекать для традиционной операции хирургов. Чрескожная дилатационная методика более безопасна.
Чрескожная дилатационная трахеостомия (в большинстве случаев в ОРИТ) предпочтительнее открытой трахеостомии, она представляет собой одну из модификаций методики Сельдингера.
Преимущества чрескожной дилатационной трахеостомии перед стандартной трахеостомией:
-
Чрескожную дилатационную трахеостомию можно выполнить у постели с помощью готовых стерильных наборов (рис. 2.60). Это позволяет исключить небезопасную для пациентов ОРИТ транспортировку в операционную.
-
Эндоскопический контроль во время процедуры снижает риск травматических повреждений трахеи на всех этапах процедуры.
-
Лучше условия заживления и меньше опасность раневой инфекции.
-
Методика чрескожной дилатационной трахеостомии позволяет сохранить мягкие ткани вокруг трубки. Это обеспечивает плотное ее стояние с меньшей вероятностью смещений или перегибов. Эта малоподвижность минимизирует сдавления, эрозии и ишемические повреждения передних хрящевых колец трахеи.
Противопоказания. Абсолютных противопоказаний к экстренной трахеостомии нет, но в следующих ситуациях следует предпочесть открытую трахеостомию, выполняемую специалистом:
Методика чрескожной дилатационной трахеостомии (по Григгсу). Чрескожный доступ к дыхательным путям выполняют на уровне подперстневидного пространства (между перстневидным хрящом и первым кольцом трахеи или на уровне от второго до четвертого кольца трахеи). Все методики предусматривают кожный разрез, но он не должен превышать размер устанавливаемой трубки.
Несмотря на то что применение дилатационных методик сопровождается меньшим числом осложнений, метод с применением режущего инструмента имеет своих сторонников. Преимущества последнего метода заключаются в том, что его можно применять в экстренных обстоятельствах, легче ввести трахеостомическую трубку с манжетой, и он дает возможность завести трубку большего диаметра, чем при методике последовательной дилатации. Чрескожную процедуру следует выполнять при установленной эндотрахеальной трубке или ларингеальной маске.
-
Интубируют трахею или устанавливают окологортанный воздуховод для проведения вентиляции. Параметры вентиляции настраивают так, чтобы компенсировать неизбежную утечку воздуха во время процедуры.
-
Развязывают тесьму, фиксирующую на месте эндотрахеальную трубку, подтягивают и на протяжении всей процедуры удерживают ее рукой.
-
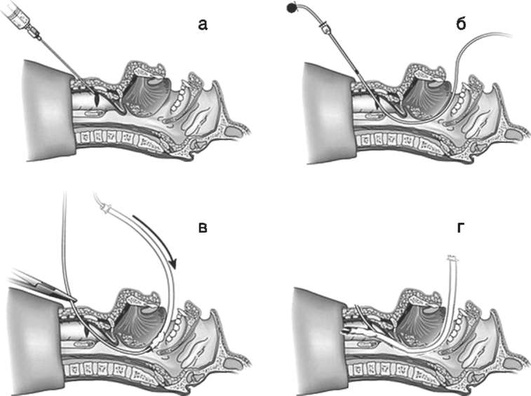
Идентифицируют анатомические ориентиры шеи. Определив область трахеальных колец, врач производит в выбранном месте пункцию иглой со шприцем, заполненным водой. Иглу продвигают вперед, осуществляя аспирацию. Появление пузырьков воздуха свидетельствует о том, что игла в трахее (рис. 2.61, а). Пункцию и положение иглы следует контролировать с помощью бронхоскопа.
-
Шприц и иглу удаляют, с помощью аспирации проверяют, что канюля осталась в трахее. Через канюлю вводят проводник, и канюлю удаляют (рис. 2.61, б). Небольшой претрахеальный расширитель вводят по проводнику в трахею, затем удаляют (рис. 2.61, в).
-
Специальный дилатационный зажим надевают на проводник, продвигают в трахею (рис. 2.61, г). Нельзя закрывать зажим на проводнике. Вводят кончики зажима в трахею, располагают кольца зажима краниально и разводят их. Раскрытие дилатационного зажима расширяет переднюю трахеальную стенку до размера трахеостомической трубки. Вытаскивают зажим в раскрытом состоянии (рис. 2.61, д).
-
Трубку нанизывают на проводник и продвигают в трахею. После этого проводник и обтуратор удаляют, оставляя трахеостомическую трубку на месте. Раздувают манжету трубки для герметизации (рис. 2.61, е). Трахеостомическую трубку фиксируют, удаляют эндотрахеальную трубку.
Ранние осложнения трахеостомии:
-
кровотечение из поверхностных или глубоких тканей - требуется предварительное обследование на предмет нарушений со стороны системы гемостаза;
-
пневмоторакс и пневмомедиастинум - почти всегда требуется кратковременное дренирование;
-
неправильный ход трахеостомической трубки (расслоение межфасциальных пространств или подкожного пространства шеи) - требуются реинтубация, ревизия раны, возможна тяжелая гипоксия;
Поздние осложнения трахеостомии:
Алгоритм действий в случае трудных дыхательных путей у пациентов в отделении реанимации и интенсивной терапии
В случае прогнозирования возможных трудностей при выполнении интубации трахеи у пациентов в ОРИТ в качестве наиболее безопасного метода следует рассмотреть возможность выполнения интубации трахеи в сознании под местной анестезией рото- и гортаноглотки с применением гибких интубационных эндоскопов, оптических стилетов или видеоларингоскопов со специальными клинками.
Интубация трахеи без применения медикаментов приемлема для пациентов в глубокой коме, без рефлексов, в апноэ, с гипосистолией, и данная ситуация описывается как «аварийные верхние дыхательные пути».
При отсутствии прогнозируемых трудностей методом выбора при интубации пациентов в ОРИТ является быстрая последовательная индукция с проведением максимально возможной преоксигенации, введением гипнотика, фентанила и релаксанта, последующим выполнением приема Селлика и проведением интубации трахеи через 60 с.
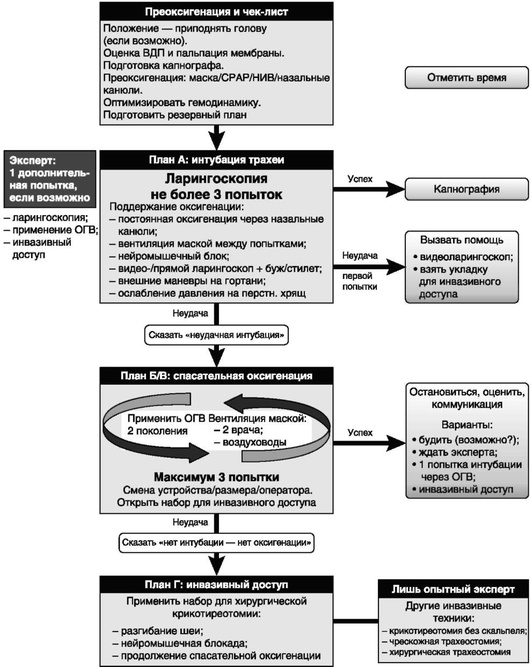
Ключевые особенности выполнения интубации трахеи пациентам в ОРИТ представлены ниже в табл. 2.30, и они определяют алгоритм действий в случае неудачной первой попытки интубации (рис. 2.62). Важным отличием данного алгоритма является тщательная подготовка пациента, оборудования, команды к предстоящей интубации. Данный этап регламентирован специальным чек-листом. Подготовка пациента включает обеспечение надежного венозного доступа, оптимизацию положения пациента, оценку дыхательных путей пациента и пальпацию перстне-щитовидной мембраны, преоксигенацию, аспирацию желудочного содержимого через установленный назогастральный зонд, устранение гиповолемии, выбор метода индукции. Подготовка оборудования предполагает обеспечение мониторинга, проверку ЭТТ, ларингоскопов, аспиратора, наличия бужей и стилетов, НГВ, наличие набора для инвазивного доступа. Подготовка членов команды заключается в определении ролей в процессе выполнения интубации, выборе специалиста для возможного выполнения инвазивного доступа к верхним дыхательным путям (ВДП). Подготовка к возможным трудностям заключается в формулировке резервных планов действий в случае неудачи первоначального плана интубации трахеи. В алгоритме также сделан акцент на минимизацию количества и длительности попыток выполнения интубации при сохранении приемлемого уровня оксигенации пациентов, немедленное применение альтернативных средств для ларингоскопии с высокой частотой успеха (видеоларингоскопы со специальным клинком), своевременное использование НГВ с каналом для дренирования желудка и возможностью выполнения интубации через них для снижения риска развития аспирации и гипоксемии.
| Факторы, влияющие на успех интубации трахеи в ОРИТ | Проблемы |
|---|---|
Факторы обстановки в ОРИТ |
|
Инфраструктура |
Неудобный доступ к голове пациента, мало места вокруг, плохое освещение, отсутствие квалифицированной помощи |
Обстановка |
НГВ, гибкие эндоскопы, видеоларингоскопы могут быть недоступны |
Время |
Экстренная интубация может понадобиться в любое время суток |
Факторы пациентов |
|
Оценка ВДП |
Трудная или невозможна вследствие дефицита времени или отсутствия контакта с пациентом |
Изменения анатомии |
Травма лица, ожоги, травма позвоночника, абсцессы и т.д. |
Риск аспирации |
Полный желудок, парез ЖКТ на фоне критического состояния пациентов, экстренный характер интубации |
Неэффективная преоксигенация |
Шунты, снижение ФОЕ, нарушение вентиляционно-перфузионных отношений |
Быстрая десатурация |
Отсутствие резервов О2, гипердинамия кровообращения |
Гемодинамическая нестабильность |
Вследствие заболевания |
Отказ от интубации и пробуждение пациента невозможно |
Отказ от интубации невозможен в силу необходимости обеспечения проходимости ВДП и проведения ИВЛ |
Факторы персонала |
|
Подготовка |
Слабая подготовка, плохое знание новых и альтернативных методик и устройств |
Опыт |
На дежурстве интубацию могут выполнять молодые доктора без помощи старшего коллеги |
Стресс |
Все факторы могут вызывать стрессовое состояние врача |
Катетеризация центральных вен
Показания к установке центрального венозного катетера (ЦВК).
-
Потребность во введении инфузионных сред или лекарственных препаратов при невозможности обеспечения требуемого объема, скорости, эффективности и безопасности инфузионной и/или медикаментозной терапии за счет катетеризации периферических вен и/или внутрикостного введения.
-
Гемодинамический мониторинг (баллонные, термодилюционные и другие методы мониторинга).
-
Проведение длительной вазопрессорной, инотропной, противоаритмической и химиотерапии.
-
Проведение ЗПТ и других способов экстракорпоральной гемокоррекции.
-
Проведение экстракорпоральных методов поддержки кровообращения и дыхания.
-
Введение гиперосмолярных и/или обладающих раздражающим и/или повреждающим действием растворов (в том числе ПП).
Противопоказания к установке ЦВК.
Состояние, требующее индивидуализированного принятия решения. ДВС-синдром и прочие врожденные и приобретенные коагулопатии при высоком риске геморрагических осложнений[2].
Рекомендация
-
Концентрация тромбоцитов менее 50 × 109/л и/или увеличение АЧТВ более чем на 30% по отношению к нормальному значению, и/или МНО более чем 1,8, и/или концентрация фибриногена менее 1,0 г/л являются граничными значениями, при снижении и превышении которых катетеризация центральной вены допустима, лишь если риск отказа от данной манипуляции может превышать риск возможных осложнений и смертельного исхода при установке ЦВК.
Следует с крайней осторожностью относиться к катетеризации на фоне двух- и трехкомпонентной антитромбоцитарной терапии, даже на фоне показателей гемостазиограммы, находящихся в нормальных значениях. Вместе с тем необходимо помнить, что экстренная коррекция коагулопатии может быть ассоциирована с риском таких осложнений, как тромбоз, респираторный дистресс-синдром (РДС) и передача трансмиссивных инфекций. В случае крайней необходимости выполнения центрального венозного доступа на фоне коагулопатии могут быть рассмотрены методики удаленного доступа [периферически имплантируемый центральный венозный катетер (Peripherally-Inserted Central Venous Catheter) - PICC)] и/или методика микропункции.
ВЫБОР КАТЕТЕРА
-
Внутрикостную иглу вводят по экстренным и жизненным показаниям сроком до 24 ч для проведения противошоковых и/или реанимационных мероприятий, если безуспешны двукратная попытка введения катетера в периферическую вену и не представляется возможным введение катетера в магистральный сосуд.
-
Краткосрочный периферический венозный катетер вводят в поверхностные вены по экстренным, срочным и плановым показаниям сроком до 72 ч эксплуатации, для введения изотонических растворов и медикаментозных средств.
-
Краткосрочный ЦВК вводят по экстренным и плановым показаниям сроком на 14-28 дней для проведения интенсивной терапии и введения гипер- и гипоосмоляльных, кислых и щелочных растворов.
-
Среднесрочный периферически вводимый ЦВК (Peripherally-Inserted Central Venous Catheter - PICC) вводят сроком от 6 дней до 1 года для проведения интенсивной инфузионной терапии и введения гипер- и гипоосмоляльных, кислых и щелочных растворов.
-
Долгосрочный туннелируемый ЦВК вводят по плановым показаниям сроком на 1-6 мес для проведения инфузионной терапии, введения химио-препаратов, антибиотиков, ПП, для эксплуатации 7 раз в неделю.
-
Долгосрочный имплантируемый ЦВК (Port-a-Cath - PORT) вводят по плановым показаниям для проведения инфузионной терапии, введения химиопрепаратов, антибиотиков, ПП сроком на 6-24 мес при эксплуатации до 4 раз в неделю.
ОСНОВНЫЕ ПОЛОЖЕНИЯ Выбор доступа
В соответствии с приказом Минздрава России от 23.07.2010 №541н «Об утверждении единого квалификационного справочника должностей руководителей, специалистов и служащих», врач анестезиолог-реаниматолог определяет показания и производит катетеризацию центральных вен. При выборе внутривенного доступа, типа катетера и количества просветов в нем врач, устанавливающий ЦВК, учитывает характер заболевания, анатомическую область места доступа, длительность и интенсивность терапии, риски осложнений, включая инфекционные и иные индивидуальные особенности пациента.
Внутреннюю яремную вену рекомендуется катетеризировать, если требуется проведение эндокардиальной кардиостимуляции, установки катетера Свана-Ганца или если предполагаемая продолжительность его нахождения в вене менее пяти суток. В остальном данный доступ не имеет преимуществ перед катетеризацией подключичной вены и несет более высокий риск инфекционных осложнений, особенно у пациентов с дефицитом массы тела (ИМТ менее 24 кг/м2). Подключичную вену рекомендуется катетеризировать, если ожидается нахождение катетера в венозном русле более пяти суток, что обусловлено значимо меньшим риском инфекционных осложнений и лучшим комфортом для пациента. Нахождение катетера в подключичной вене более 28 сут опасно в связи с риском развития стеноза вены. При планировании длительного нахождения катетера в подключичиной вене следует выбирать катетеры, предназначенные для длительного нахождения в вене (PICC, PORT).
Катетеризация бедренной вены имеет высокий риск развития флеботромбоза, поэтому ее следует рассматривать, если попытки катетеризации подключичной вены и/или внутренней яремной вены оказались неудачными или какая-либо медицинская технология подразумевает катетеризацию бедренной вены. В связи с повышением риска инфекционных осложнений катетеризация бедренной вены не рекомендуется у пациентов с избыточной массой тела (ИМТ более 28 кг/м2).
Для проведения ГД с ожидаемой продолжительностью более 3 нед предпочтение рекомендуется отдавать временной катетеризации (по убывающей): правой внутренней яремной вены, бедренной вены, левой внутренней яремной вены, подключичной вены. В случае временного доступа для ГД с ожидаемой продолжительностью менее 4 нед с последующей установкой перманентного катетера через внутреннюю яремную вену можно также рассмотреть возможность катетеризации подключичной вены.
Профилактика катетер-ассоциированных инфекций
Развитие инфекции является наиболее частым осложнением при установке и эксплуатации ЦВК. Риск инфекции кровотока меняется в зависимости от типа внутри-сосудистого устройства, анатомической области введения катетера, продолжительности эксплуатации катетера [при стоянии катетера более 7 дней риск развития катетер-ассоциированных инфекций составляет OR = 5,48 (95% ДИ; 2,50-11,63)], а также использования профилактических стратегий, достоверных с позиции доказательной медицины. Профилактика катетер-ассоциированных инфекций кровотока (КАИК) регламентирована СанПиН 2.1.3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность», Федеральными клиническими рекомендациями «Профилактика катетер-ассоциированной инфекции кровотока и уход за центральным венозным катетером (ЦВК)» (2017), Национальным стандартом Российской Федерации ГОСТ Р 52623.3-2015, «Технологии выполнения простых медицинских услуг. Манипуляции сестринского ухода» (п. 12 - технология выполнения простой медицинской услуги «Уход за сосудистым катетером»).
При постановке и работе с ЦВК используют антисептики для рук только на спиртовой основе, которые для достижения оптимальной антимикробной активности должны иметь в составе от 75 до 80% объемного содержания этанола, изопропанола, н-пропанола, как правило, в сочетании этих продуктов.
Необходимый уровень деконтаминации кожи рук может быть достигнут только при соблюдении базовых условий:
-
коротко подстриженные ногти, отсутствие лака и искусственных ногтей;
-
отсутствие повреждений кожи рук, небольшие царапины и порезы должны быть заклеены водонепроницаемым пластырем;
-
нанесение достаточного количества антисептика (в соответствии с инструкцией к препарату);
-
выполнение техники обработки рук: средство равномерно распределяют на коже рук со всех сторон до тех пор, пока антисептик полностью не испарится, обращая особое внимание на кончики пальцев, большие пальцы, межпальцевые промежутки.
Перед введением ЦВК врач и его ассистент проводят хирургическую обработку рук. Для обработки кожи рекомендуется использовать спиртосодержащие препараты на основе гуанидинов [хлоргексидин (Хлоргексидин биглюконат♠)]. Обработку поля проводят стерильной салфеткой, обильно смоченной антисептиком, протирают кожу концентрически от центра к периферии на площади диаметром около 30 см в течение 30 с. Обработку кожи повторяют три раза, для каждого раза используя новую стерильную салфетку. Введение катетера начинают после того, как антисептик самостоятельно полностью испарится с кожи и кожа станет сухой. Не вытирайте и не промокайте влажную кожу. Кожу, обработанную антисептиком, можно пальпировать только в стерильных перчатках.
При введении катетера медицинские работники выполняют максимальные барьерные меры предосторожности: надевают шапочку, лицевую маску, стерильный халат и стерильные перчатки, накрывают пациента стерильной хирургической простыней с отверстием для операционного поля. Для катетеризации используют готовые наборы, выбирая катетеры с минимально достаточным количеством просветов, канюль и коннекторов.
Диаметр вены изменяется в зависимости от положения и волемического статуса пациента. При катетеризации внутренней яремной, подключичной вен, если это не противопоказано, пациент должен быть помещен в положение Тренделенбурга для увеличения диаметра вены и уменьшения риска воздушной эмболии. При катетеризации бедренной вены головной конец поднимают для затруднения оттока от вен нижних конечностей.
Размер вводимого венозного катетера определяет врач. Размер катетера не должен превышать 1/3 диаметра кровеносного сосуда, в который вводят ЦВК. Внутривенные катетеры, обозначаемые размерами G, вводят следующим образом:
Внутривенные туннелируемые катетеры и имплантируемые катетеры-порт измеряются в Fr (френч). 1 Fr равен 0,33 мм. Катетеры Бровиака:
В зависимости от характеристики пациентов ориентировочный метод катетеризации сосудов связан с 60-95% успеха. Осложнения катетеризации центральных вен включают попадание в артерию, развитие гематомы, гемоторакса, пневмоторакса, инфекции, артериовенозной фистулы, воздушной эмболии, повреждение нерва, травмы грудного протока (левая сторона), внутрипросветное рассечение и прокол аорты (табл. 2.31). Частота механических осложнений возрастает в 6 раз, когда выполняется более чем три попытки одним и тем же оператором.
Осложнение |
Вид сосудистого доступа |
||
|---|---|---|---|
Внутренняя яремная вена |
Подключичная вена |
Бедренная вена |
|
Пневмоторакс, % |
0,1-0,2 |
1,5-3,1 |
- |
Гемоторакс, % |
- |
0,4-0,6 |
- |
Развитие инфекции (на 1000 дней катетеризации) |
8,6 |
4 |
15,3 |
Тромбоз (на 1000 дней катетеризации) |
1,2-3 |
0-13 |
8-34 |
Пункция артерии,% |
3 |
0,5 |
6,25 |
Смещение катетера |
Низкий риск (в нижнюю полую вену через правое предсердие) |
Высокий риск (во внутреннюю яремную вену, противоположную подключичной вене) |
Низкий риск |
Диаметр вены изменяется в зависимости от положения и волемического статуса пациента. При катетеризации внутренней яремной, подключичной вен, если это не противопоказано, пациент должен быть помещен в положение Тренделенбурга для увеличения диаметра вены и уменьшения риска воздушной эмболии. Проба Вальсальвы также увеличивает диаметр вен и особенно полезна у пациентов с гиповолемией. При катетеризации бедренной вены головной конец поднимают для затруднения оттока от вен нижних конечностей.
МАНИПУЛЯЦИЯ
У детей операцию введения/туннелирования/имплантации ЦВК проводят под общей анестезией, у взрослых - с использованием инфильтрационной анестезии местными анестетиками. Общая анестезия взрослому пациенту может быть проведена по его выбору.
Наиболее часто используется методика установки ЦВК по проводнику по Сельдингеру. После местной анестезии кожи и подкожной клетчатки проводят пункцию сосуда. Пункционную иглу на шприце с раствором вводят в направлении сосуда под углом, не превышающим 45°, что снижает последующую вероятность избыточного перегиба катетера. Наклонив наружный конец иглы к коже, прокалывают переднюю стенку сосуда. Если игла проходит обе стенки сразу, кончик иглы попадает в просвет сосуда только при движении ее в обратном направлении. Попадание в сосуд подтверждают аспирацией крови в шприц. Иглу наклоняют еще более полого, снимают шприц (или используют боковой канал) и вставляют металлический проводник, кончик которого продвигают в просвет сосуда на 10-15 см в центральном направлении. Проводник обычно имеет загнутый J-образный конец, предназначенный для уменьшения риска повреждения сосудистой стенки, а также для облегчения постановки катетера в извитые сосуды.
Осторожно продвигая проводник, необходимо оценить наличие сопротивления. При правильном положении иглы в сосуде сопротивления быть не должно. Фиксируют проводник в просвете сосуда, а иглу извлекают наружу. На наружный конец проводника надевают дилататор, соответствующий диаметру вводимого катетера. Аккуратное натяжение кожи и вращательные движения дилататора облегчают его проведение и предотвращают перегиб проводника. Дилататор вводят, продвигая по проводнику на 2-3 см в просвет сосуда. После удаления дилататора на наружный конец проводника надевают катетер и, продвигая его центрально, вводят катетер далее в сосудистое русло, после чего проводник удаляют и дальнейшее продвижение катетера осуществляют без него. Необходимо придерживать проводник до постановки катетера на требуемую глубину, а также следить, чтобы проводник не смещался вместе с катетером. При использовании интродьюсера его надевают на проводник после удаления дилататора и вводят в сосуд; следующий этап - на наружный конец проводника надевают катетер и, продвигая его дистально, вводят в интродьюсер и далее в сосуд, затем извлекают проводник.
К катетеру присоединяют шприц, еще раз проверяют обратный ток крови. Катетер фиксируют к коже швом, накладывают повязку.
Наиболее подходящим местом для расположения внутреннего конца ЦВК является нижняя треть верхней полой вены, близко к месту соединения верхней полой вены и правого предсердия. Это значительно снижает риск таких осложнений, как тромбоз и инфекция. Внутренний конец катетера не должен входить в правое предсердие. Продвижение катетера в предсердие создает риск осложнения - гемоперикарда. Расположение внутреннего конца катетера в верхней трети верхней полой вены повышает риск тромбообразования до 86%.
ПОКАЗАНИЯ К УДАЛЕНИЮ ВЕНОЗНОГО КАТЕТЕРА
Необходимо удалить периферический венозный катетер, если у пациента наблюдаются признаки флебита (гипертермия, припухлость, покраснение или уплотнение венозной стенки), инфекции, есть признаки неисправности катетера.
Незамедлительно следует удалить ЦВК, если отпала необходимость в его применении; если ЦВК установлен в экстренной ситуации без соблюдения асептических процедур, необходимо максимально быстро заменить катетер, но не позднее чем через 48 ч. Нужно удалить ЦВК, если у пациента наблюдаются признаки инфицирования катетера, стойкой окклюзии катетера, повреждения целостности катетера, экстравазации.
ПРИНЦИПЫ УЛЬТРАЗВУКОВОЙ НАВИГАЦИИ ПРИ КАТЕТЕРИЗАЦИИ СОСУДОВ
Использование ультразвуковой навигации увеличивает общий уровень безопасности и качества катетеризации сосудов, однако не исключает возникновение осложнений. При наличии технической возможности, надлежащей подготовки и опыта оператора, для уменьшения частоты осложнений катетеризацию внутренней яремной вены рекомендуется проводить с использованием ультразвукового контроля. Пункцию и катетеризацию внутренней яремной вены (с учетом возможных ограничений и противопоказаний) при наличии возможности и надлежащей подготовки рекомендуется выполнять в условиях предварительной визуализации вены и прилежащих анатомических структур с разметкой и/или прямого динамического контроля пункции, положения проводника и финального визуального подтверждения положения сегмента катетера, доступного для ультразвуковой визуализации. Преимущество в использовании ультразвукового контроля при катетеризации подключичной и бедренной вен в настоящее время не имеет убедительной доказательной базы и требует дальнейших исследований.
Требования к оборудованию: портативный (переносной) ультразвуковой аппарат с линейным высокочастотным датчиком (не менее 8 MHz), с опцией допплеровского исследования.
Техника катетеризации под контролем ультразвука
Ультразвуковая навигация при катетеризации сосудов может быть проведена в режиме реального времени (прямой способ) и с помощью статического ультразвукового осмотра (непрямой способ), при котором ультразвук используется для идентификации сосудов и разметки места ввода иглы. Катетеризацию под ультразвуковым контролем в реальном времени обычно могут выполнять один или два оператора. Если катетеризацию выполняет один оператор, то недоминирующей рукой он держит датчик, а доминирующей - управляет иглой. Визуально успешную пункцию подтверждают аспирацией крови, датчик откладывают в сторону и проводят традиционную катетеризацию вены. Если катетеризацию осуществляют двое, то один выполняет ультразвуковую навигацию области центральной вены в режиме реального времени, а другой - катетеризацию.
Алгоритм ультразвуковой навигации при катетеризации сосудов:
Осмотр анатомии места пункции, верификация и выбор сосуда для катетеризации
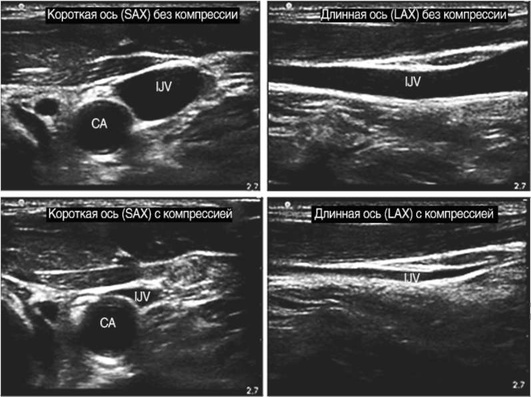
С учетом вариабельности анатомии, выявления возможных тромбозов осмотр места пункции лучше проводить предварительно, еще до обработки места пункции антисептиком. Проведение осмотра требует знаний и навыков оптимизации изображения и интерпретации получаемой ультразвуковой картинки. Двухмерное изображение нужного сосуда обычно получают либо по длинной (продольной) [long axis (LAX)], либо по короткой (поперечной) [short axis (SAX)] оси; у каждого метода есть свои преимущества и недостатки. Визуализируют взаиморасположение сосудов (лучше при использовании поперечного сканирования (короткой оси), верифицируют артерию и вену (поверхностное надавливание, цветовое допплеровское картирование, импульсный допплер). Ультразвук позволяет определить размеры сосуда, выявить его низкое наполнение (гиповолемию).
Основным приемом различить вену от артерии является признак сжимаемости вены при небольшом внешнем поверхностном надавливании (рис. 2.63).
Включение цветового допплеровского картирования помогает отличить вену от артерии. Необходимо помнить, что цвет не определяет характер кровотока (венозный или артериальный), а зависит от направления потока (от датчика или к датчику). По умолчанию аппарат красным цветом маркирует поток крови, направленный к датчику, а синим - от датчика. Изменение наклона датчика может приводить к изменению цвета сосуда на экране ультразвукового аппарата. При строго перпендикулярной постановке датчика к оси сосуда одновременно могут быть различные цвета или цвет может отсутствовать, поскольку аппарат не может определить направление тока крови (рис. 2.64).
Подтверждение проходимости венозного сосуда проводят с помощью небольшого поверхностного надавливания. Отсутствие сжимаемости вены свидетельствует о наличии тромба. Нужно помнить, что у пациентов с очень низким АД (систолическое АД <60 мм рт.ст.) артерия также может сжиматься.
Выполнить пункцию сосуда с использованием прямого или непрямого методов.
Ультразвуковая навигация для обеспечения сосудистого доступа наиболее эффективна в режиме реального времени (прямой способ). Ультразвуковой аппарат необходимо расположить так, чтобы и место пункции у пациента, и ультразвуковой экран были хорошо видны врачу [по направлению выполнения манипуляции (рис. 2.65)].
Пациент должен находиться в стандартном для выполнения вмешательства положении. Принципы асептики и антисептики должны быть соблюдены. Датчик должен находиться в защитном чехле, недопустимо использовать незащищенный датчик в операционном поле.
Пункцию сосуда выполняют при визуализации сосуда либо по длинной оси [long axis (LAX)], либо по короткой [short axis (SAX)]. Изображение в SAX-обзоре позволяет одновременно визуализировать срез иглы и окружающие анатомические структуры, однако данная проекция не отображает всю длину иглы. При катетеризации вены по SAX кончик иглы визуализируют на экране в виде точки только в месте пересечения иглы и плоскости сканирования. В процессе пункции продвижения иглы не видно, поэтому основной проблемой катетеризации становится отклонение иглы от желаемой траектории. Считается технически более простой манипуляцией, но менее безопасной по сравнению с катетеризацией по LAX. Катетеризация под контролем ультразвука в LAX-обзоре дает возможность визуализировать всю иглу и глубину введения. Для катетеризации вены по LAX необходимо выполнить продольное сканирование вены. При пункции и катетеризации вены по LAX продвижение кончика и тела иглы визуально контролируют в течение всего времени пункции вены, также контролируется заведение проводника в вену. Считается более безопасной методикой, но технически более сложной. Необходимо подтвердить положение иглы в сосуде до заведения катетера (рис. 2.66).
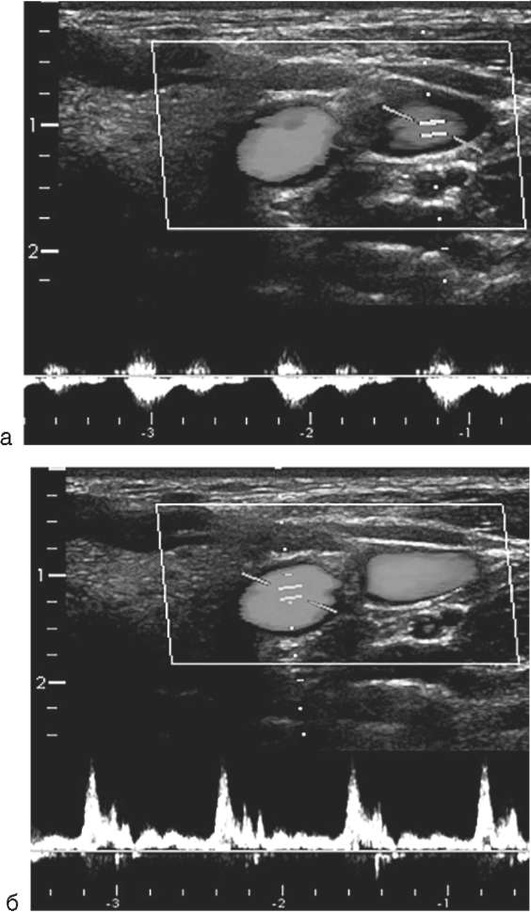
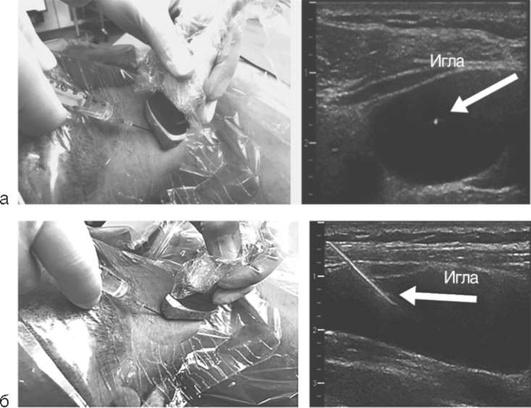
Также ультразвуковой осмотр необходимо выполнить на этапах после заведения проводника и после заведения катетера для подтверждения их правильного расположения. Визуализацию целесообразно выполнить по длинной и короткой осям (рис. 2.67).
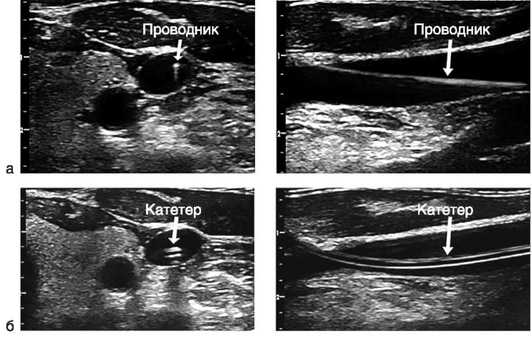
Для контроля места расположения кончика катетера внутри сосуда необходимо использовать рентгеноконтрастные катетеры и рентгенологический метод верификации. При обзорной рентгенографии в прямой проекции тень катетера должна находиться в проекции верхней или нижней полой вены. При наличии катетера, не предназначенного для проведения ГД, в верхней полой вене его кончик должен находиться как минимум на 2 см выше верхней границы правого предсердия. Допускается нахождение катетеров, установленных через левые брахиоцефальные вены в проекции левого венозного плечеголовного ствола (безымянная вена). Допускается более глубокое положение катетеров для ГД (в проекции правого предсердия), что обусловлено потребностью в высокой скорости потока крови.
Зафиксировать катетер к коже можно лигатурой или специальным устройством для бесшовной фиксации. Врач, установивший ЦВК, оформляет медицинскую документацию. Запись должна включать показания к катетеризации, дату и время введения ЦВК, тип внутривенного устройства, его размер (G/Fr), длину катетера, анатомическую область, место доступа, антисептик, использованный для хирургической обработки операционного поля, наличие и характер осложнений или их отсутствие при катетеризации, дополнительные рекомендации по уходу за катетером, Ф.И.О. врача, осуществившего постановку катетера, и его подпись. Выполнение медицинского вмешательства регистрируют в соответствующем журнале учета.
Внутренняя яремная вена
Преимущества: низкий риск повреждения плевры и легких, не требует остановки реанимационных мероприятий, возможно введение крупных интродьюсеров и катетеров, более простая методика катетеризации.
МЕТОДИКА
Для снижения риска воздушной эмболии, увеличения наполнения и лучшего контурирования внутренней яремной вены пациента укладывают в положение Тренделенбурга с головой, повернутой в сторону, противоположную пункции. Внутренняя яремная вена расположена в переднебоковом положении от внутренней сонной артерии у 92% пациентов, у 1% - более 1 см латеральнее сонной артерии, у 2% - медиальнее сонной артерии, у 5,5% - кнаружи. Вариабельность расположения дополнительно усложняет сосудистый доступ при использовании слепого метода пункции внутренней яремной вены. Ультразвуковая навигация позволяет визуализировать взаимоотношение сосудов. Вероятность перекрытия внутренней яремной веной сонной артерии увеличивается при повороте головы в контралатеральную сторону. Описаны три варианта доступа к внутренней яремной вене: передний, центральный и задний (рис. 2.68). При всех используют одни и те же анатомические ориентиры и технику, но места пункции и направление иглы различны. Идентифицируют анатомические ориентиры, особенно угол нижней челюсти, обе головки грудино-ключично-сосцевидной мышцы, ключицу, наружную яремную вену и трахею.
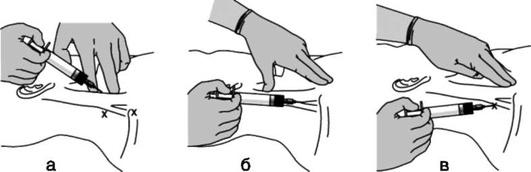
Центральный доступ. Кожу пунктируют в верхушке треугольника, образованного двумя ножками грудино-ключично-сосцевидной мышцы и ключицей. Пульсацию внутренней сонной артерии обычно отмечают на 1-2 см медиальнее этой точки, ниже или сразу медиальнее грудинной головки грудино-ключично-сосцевидной мышцы. После инфильтрации кожи иглой 22 G эту иглу потом используют для локализации внутренней яремной вены: это может снизить вероятность пункции внутренней сонной артерии иглой большего диаметра. Левой рукой оператор пальпирует (не смещая) внутреннюю сонную артерию, а правой вводит поисковую иглу в верхушке треугольника (или чуть каудальнее) под углом от 30 до 45° к фронтальной плоскости в направлении соска на стороне пункции. После устранения всех кожных складок иглу ровно продвигают, постоянно поддерживая отрицательное давление в шприце; пункция вены происходит на глубине 3-5 м. Если этого не произошло с первой попытки, сохраняя отрицательное давление в шприце, иглу слегка подтягивают, так как кончик иглы часто оказывается в просвете вены при подтягивании. Если первая попытка оказалась безуспешной, еще раз оценивают положение пациента и анатомические ориентиры. Необходимо исключить все, что могло бы уменьшить просвет внутренней яремной вены. При последующих попытках направление иглы может быть немного более латеральным или медиальным по сравнению с направлением первой попытки, но при этом оно не должно совпасть с плоскостью внутренней сонной артерии. Если не удались три попытки, то вряд ли будут успешными и остальные, вероятность же осложнений возрастет.
После пункции вены поисковую иглу можно либо извлечь и ввести иглу большого диаметра в идентифицированной плоскости, либо оставить на месте и ввести большую иглу прямо над ней. Во втором случае следует тщательно избегать (по возможности полностью) давления на вену, так как это может уменьшить размер внутренней яремной вены и затруднить катетеризацию.
Если не получается свободно провести проводник далее кончика иглы, его следует извлечь из иглы, присоединить шприц, вновь добиться свободного обратного тока крови и, сохраняя его, привести шприц и иглу в плоскость, более параллельную вене. После этого проводник должен пройти свободно. Если сопротивление все же остается, вращение проводника во время введения часто позволяет решить проблему, однако избыточные усилия ведут только к осложнениям. Катетер вводят в вену на 12-17 см (15-19 см при пункции слева).
Передний доступ. Приблизительно в 5 см от угла нижней челюсти и грудины, на 1 см кнутри латеральной границы грудинной головки грудино-ключично-сосцевидной мышцы, осторожно пальпируют сонную артерию указательным и средним пальцами левой руки, иглу вводят на 0,5-1 см латеральнее точки пульсации. Иглу направляют под углом 30-45° к фронтальной плоскости и каудально, параллельно сонной артерии, в направлении соска на стороне пункции. Пункция происходит на глубине 2-4 см. Если первая попытка оказалась неудачной, следующую следует предпринять под углом 5° латеральнее, потом очень осторожно - медиальнее, но никогда не пересекая плоскость сонной артерии.
Задний доступ. Анатомический ориентир - наружная яремная вена. Иглу вводят на 1 см дорсальнее точки пересечения наружной яремной вены с задним краем грудино-ключично-сосцевидной мышцы или на 5 см краниальнее ключицы вдоль ключичной головки грудино-ключично-сосцевидной мышцы. Иглу направляют каудально и вентрально на яремную вырезку под углом 45° к сагиттальной и 15° к горизонтальной плоскости. Пункция происходит на глубине 5-7 см. Если первая попытка оказалась неудачной, при следующей иглу следует перенаправить краниальнее.
УЛЬТРАЗВУКОВАЯ НАВИГАЦИЯ
Проводят ипсилатеральное сканирование сосудов в поперечной плоскости. Идентифицируют внутреннюю яремную вену по принципам, изложенным выше. Диаметр внутренней яремной вены изменяется в зависимости от положения и волемического статуса пациента. Пункцию вены проводят по короткой или длинной оси (рис. 2.69). Появление крови в шприце свидетельствует о том, что игла попала в просвет внутренней яремной вены. Отделяют шприц от иглы и проводят катетеризацию вены по методу Сельдингера.
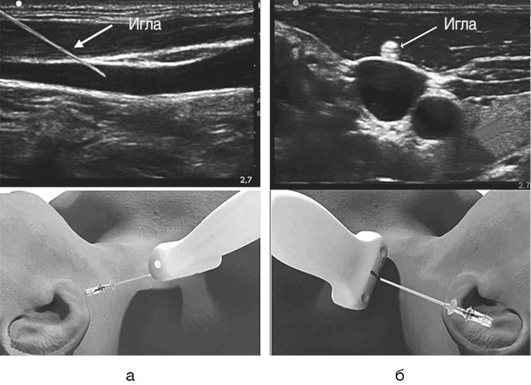
Подключичная вена
Преимущества: стабильно идентифицируемые анатомические ориентиры, проще - уход за длительно стоящим катетером, сравнительно меньшее число инфекционных осложнений и относительно комфортна для пациента.
Недостатки: близость верхушки легкого повышает риск пневмоторакса, миграция катетера во внутреннюю яремную вену, катетеризация требует остановки реанимационных мероприятий.
МЕТОДИКА
Пациент в положении лежа на спине с опущенным головным концом под углом 15-30°. Руки пациента располагаются вдоль туловища, голова повернута в сторону, противоположную пунктируемой.
Существует несколько вариантов доступа из различных точек над- и подключичной областей.
В подключичной зоне выделяют:
При катетеризации из точки Обаньяка указательный палец левой руки оператор устанавливает на яремную вырезку, большой - в место пересечения ключицы и I ребра, которое обычно лежит немного медиальнее границы наружной и средней трети ключицы (рис. 2.70). Угол этого пересечения обычно определяют как место, где возможна наиболее глубокая в этой зоне пальпация. Кожу пунктируют на 1-2 см латеральнее этой точки. Местная анестезия должна включать инфильтрацию надкостницы ключицы. Место пункции кожи должно отстоять от ключицы не менее чем на 1 см. Пункция слишком близко к ключице вынуждает либо натягивать кожу, либо сгибать иглу, либо вводить ее под недостаточно острым углом к горизонтальной плоскости. Иглу на шприце с изотоническим раствором натрия хлорида вводят в направлении на кончик пальца в яремной вырезке, практически горизонтально. По достижении ключицы иглу немного подтягивают и слегка увеличивают угол к горизонтальной плоскости. Это движение повторяют до идентификации нижнего края ключицы. После этого игла «ныряет» под ключицу, и ее продвигают, максимально следуя нижней поверхности ключицы, в прежнем направлении. Срез иглы ориентирован вверх. С момента входа под ключицу изменять направление иглы нельзя - высок риск повредить ее срезом стенку сосуда или даже плевру на протяжении. В этот момент пациента просят задержать дыхание на выдохе. Глубина пункции варьирует в зависимости от особенностей пациента и обычно составляет 5-7 см. Иногда происходит прокалывание обеих стенок вены, в этом случае кровь в шприце может появиться после подтягивания иглы. Если первая попытка не удалась, при следующей иглу направляют чуть краниальнее. Если неудачна третья попытка, следует выбрать другой доступ, так как многократное использование одного доступа одним оператором может привести к осложнениям. После получения стабильного обратного тока крови срез иглы поворачивают на 90° по направлению к сердцу. Это облегчит введение проводника. Иглу плотно фиксируют левой рукой, правой - отсоединяют шприц. Проводник по методике Сельдингера заводят по игле на 15 см, иглу удаляют. Остальная часть процедуры описана выше. После окончания процедуры необходимо выполнить рентгенографию грудной клетки или УЗИ для исключения пневмоторакса или попадания катетера во внутреннюю яремную вену.
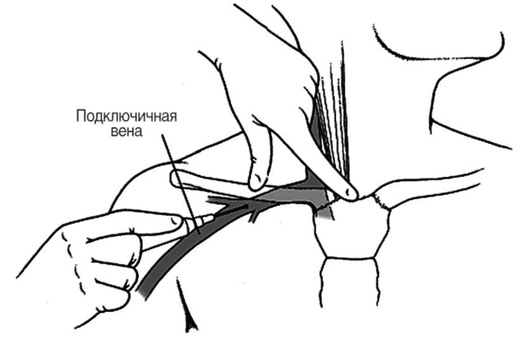
УЛЬТРАЗВУКОВАЯ НАВИГАЦИЯ
Поскольку костная ткань ключицы у взрослых непроницаема для ультразвука, основная особенность катетеризации подключичной вены из подключичного доступа под контролем ультразвука заключается в том, что визуализацию и пункцию вены проводят до перехода вены под ключицу. Пациента укладывают на спину, руки вдоль тела, голова повернута в противоположную сторону. Датчик ориентирует изображение подключичной вены по SAX во фронтальной плоскости. Для облегчения поиска вены выполняют ее сканирование в поперечной плоскости от подмышечной впадины до перехода под ключицу (рис. 2.71).
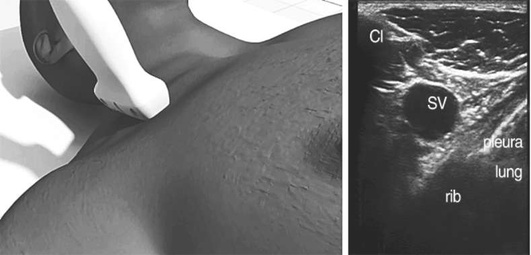
Вена появляется как гипоэхогенная эхолоцируемая структура под ключицей. Оптимальным местом пункции является место перехода вены под ключицу. У астеничных людей плевральная полость может находиться в непосредственной близости от подключичной вены. Важно различать подключичную вену и подключичную артерию. Анатомически под ключицей сначала скрывается артерия, затем вена. Определению подключичной вены может способствовать умеренное надавливание датчиком или пальцем - вена будет сжиматься. Включение цветового допплера с наклоном латерально приведет к тому, что артериальный кровоток на экране будет отображаться синим (поток крови движется от датчика), в то время как венозный кровоток будет красным (поток крови движется к датчику). Пункцию вены производят по короткой оси. Появление крови в шприце свидетельствует о том, что игла попала в просвет внутренней яремной вены. Отделяют шприц от иглы и проводят катетеризацию вены по методу Сельдингера.
Бедренная вена
Преимущества катетеризации бедренной вены: простота техники манипуляции, отсутствие риска пневмоторакса, возможность вводить крупные интродью-серы и катетеры.
Недостатки: высокая частота попадания в артерию, инфицирования и тромбоза; ограничивает сгибание ноги в тазобедренном суставе.
ТЕХНИКА
В верхней части бедренного треугольника бедренная вена лежит медиальнее бедренной артерии, поверхностно, ограничиваясь от кожи только поверхностной и собственной фасциями бедра. Это взаиморасположение общей бедренной артерии и бедренной вены находится в непосредственной близости от паховой связки, дистальнее будет происходить значительное перекрытие сосудов, при этом артерия будет расположена над веной.
Положение пациента - лежа на спине, бедро пациента находится либо в нейтральном положении, либо немного отводится и ротируется кнаружи. Отведение и внешняя ротация бедра увеличивают доступность общей бедренной вены по сравнению с укладкой ноги строго в срединном положении. Подъем головного конца увеличивает площадь поперечного сечения общей бедренной вены. Поверхностным ориентиром для идентификации бедренной вены является точка максимальной пульсации бедренной артерии на 1-2 см ниже середины паховой связки. При необходимости в месте пункции волосы сбривают.
Точка для пункции бедренной вены у взрослых расположена непосредственно под паховой связкой, на 1 см медиальнее пульсации бедренной артерии, у новорожденных и детей - по медиальному краю бедренной артерии. Острие иглы помещают в место пункции на коже таким образом, чтобы шприц с иглой были направлены кра-ниально, поворачивают их немного кнаружи и приподнимают над фронтальной плоскостью на 30-45°. При введении иглы в венозный сосуд в шприце создают незначительное разрежение. Обычно на глубине 2-4 см от поверхности кожи игла попадает в бедренную вену. Катетеризацию осуществляют по методу Сельдингера (рис. 2.72).
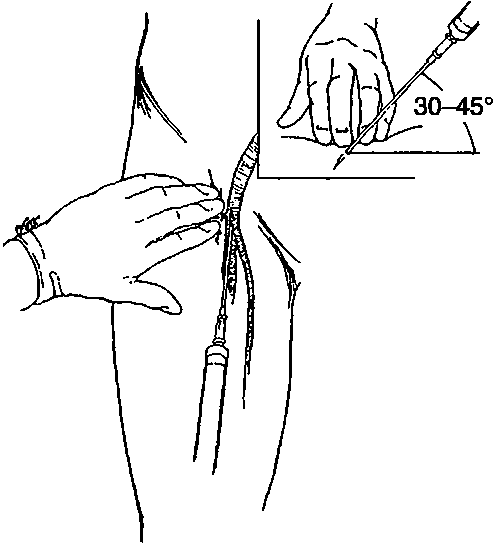
УЛЬТРАЗВУКОВАЯ НАВИГАЦИЯ
Датчиком осуществляют визуализацию бедренных сосудов в поперечной плоскости. Определяют бедренную артерию и медиальнее расположенную бедренную вену. Катетеризацию чаще проводят по SAX (рис. 2.73), но возможны и разворот датчика в продольное сканирование и катетеризация по LAX.
Катетеризация артерий
Показания.
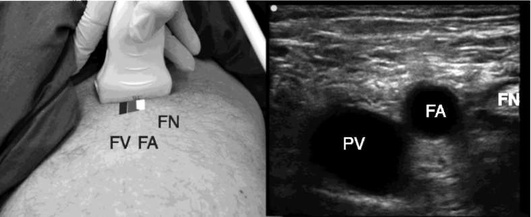
ОБЩИЕ ПОЛОЖЕНИЯ
Доступ к артериальному руслу включает катетеризацию лучевой, подмышечной, бедренной артерий и артерии тыла стопы. Катетеризации плечевой артерии следует избегать, поскольку она не имеет коллатерального кровотока. Катетеризацию артерии можно выполнить четырьмя способами:
Предпочтительное место доступа зависит от опыта оператора, показаний и ожидаемой продолжительности использования доступа.
ЛУЧЕВАЯ АРТЕРИЯ
Множественные анастомозы лучевой и локтевой артерий формируют три ладонные дуги, образуя систему коллатерального кровообращения. Состояние коллатерального кровообращения оценивают с помощью теста Алена: исследователь одновременно прижимает лучевую и локтевую артерии и просит пациента сжимать и разжимать пальцы кисти в кулак до тех пор, пока ладонь не побледнеет, и оставить их в разжатом положении (полусогнутом, а не резко выпрямленном, что может дать ошибочный результат). Затем одну из артерий освобождают и засекают время восстановления естественного цвета ладони. Процедуру повторяют с другой артерией. Нормальное время - до 7 с (позитивный результат); от 8 до 14 c - двойственный результат; 15 с и более - негативный результат (коллатеральный кровоток недостаточен, и катетеризация противопоказана).
Методика (рис. 2.74)
Кисть укладывают в положение разгибания под углом 30-60°, для чего под запястье подкладывают ватно-марлевый валик, а кисть фиксируют бинтом, избегая избыточного отведения большого пальца. Ладонную поверхность запястья обрабатывают и обкладывают в соответствии с правилами асептики и приблизительно 0,5 мл 0,5-1% раствора лидокаина инфильтрируют с обеих сторон артерии. Лидокаин уменьшает дискомфорт пациента и вероятность артериального вазоспазма. Для катетеризации лучевой артерии чаще используют методику катетеризации на игле. Применяют тефлоновый катетер длиной 4-5 см на игле 20 G. Прокол делают под углом 30-60° к коже приблизительно на 3-5 см проксимальнее дистальной складки запястья. Иглу и катетер продвигают до появления в павильоне обратного тока крови. Уменьшают наклон иглы и продвигают еще на 1-2 мм. Небольшое дополнительное продвижение необходимо для того, чтобы в артерию вошел и катетер. Затем катетер продвигают до павильона твердыми равномерными поступательно-вращательными движениями. Правильное положение катетера подтверждается пульсирующим обратным током крови после удаления иглы. Если первая попытка не удалась, последующие попытки следует предпринимать проксимальнее. Существуют наборы, снабженные проводником для облегчения проведения катетера в артерию.
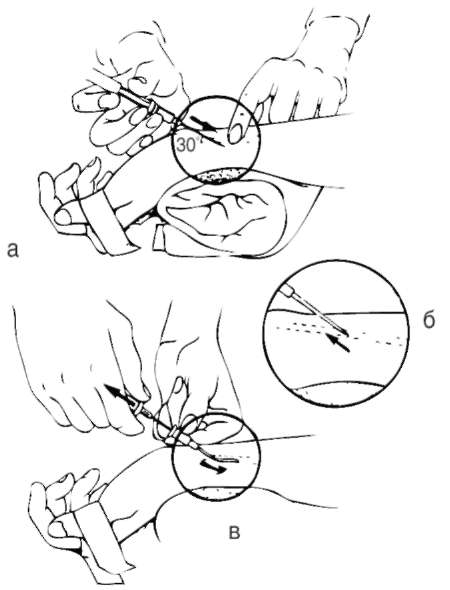
БЕДРЕННАЯ АРТЕРИЯ
Это следующий выбор, если не удалась или противопоказана катетеризация лучевой артерии. Бедренная артерия часто пальпируется тогда, когда другие артерии пальпировать не удается, ее катетеризация несложна.
Методика
Артерия проходит под паховой связкой, на границе внутренней и средней ее трети, на прямой линии, соединяющей лобок, и передней верхней подвздошной костью. Обычно используют методику Сельдингера. Положение пациента - лежа на спине, бедро пациента находится либо в нейтральном положении, либо, так же как и для катетеризации бедренной вены, немного отводится и ротируется кнаружи. Обработка места пункции может потребовать стрижки (бритье может травмировать эпидермис) волос лобка. Кожу пунктируют на 3-5 см каудальнее паховой связки для минимизации риска забрюшинной гематомы или перфорации кишки. Иглу ориентируют срезом вверх краниально под углом 45°. Когда получен обратный ток артериальной крови, иглу и шприц опускают к коже для облегчения введения проводника. Он должен входить гладко, но минимальные манипуляции и вращательные движения могут потребоваться, если проволочный проводник встречает сопротивление у кончика иглы или после вхождения в сосуд. Препятствовать введению проводника могут отслойка участков интимы срезом иглы или атеросклеротические бляшки.
В последнем случае катетеризация этой артерии может оказаться невозможной. Если проводник не проходит за кончик иглы, его следует подтянуть и восстановить обратный ток крови, продвинув иглу, или выполнить пункцию повторно. Затем вводят проводник, иглу удаляют, делают скальпелем надрез кожи в точке пункции. Катетер заводят по проводнику до павильона и проводник удаляют. Катетер фиксируют швом.
Ультразвуковая навигация
Ультразвуковой контроль при катетеризации артерий улучшает успех и сокращает сроки катетеризации, снижает количество осложнений по сравнению со слепыми методиками (рис. 2.75).
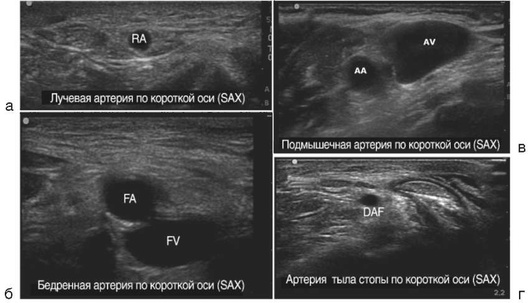
Идентификацию артериального кровотока проводят при двухмерном и допплеровском исследовании. При 2D-ЭхоКГ артерии визуализируются пульсирующими и несжимающимися при небольшом внешнем давлении датчика. Добавление цветового допплеровского картирования демонстрирует фазовый поток крови либо в SAX-, либо в LAX-ориентации. Включение импульсного допплера в просвете артерии демонстрирует типичный систолически-диастолический паттерн артериального кровотока. Методики катетеризации применяются такие же, как и при катетеризации вен.
Осложнения. К осложнениям интраартериального доступа относятся гематома, спазм артерии, тромбоз артерии, воздушная эмболия и тромбоэмболия, некроз кожи над катетером, повреждение нервов, инфекция, потеря пальцев (вследствие ишемического некроза), непреднамеренное внутриартериальное введение препаратов. Факторами риска являются длительная катетеризация, гиперлипидемия, многократные попытки катетеризации, принадлежность к женскому полу, применение экстракорпорального кровообращения, использование вазопрессоров. Риск развития осложнений снижают такие меры, как уменьшение диаметра катетера по отношению к просвету артерии, постоянная поддерживающая инфузия раствора гепарина натрия со скоростью 2-3 мл/ч, уменьшение частоты струйных промываний катетера и тщательная асептика. Адекватность перфузии при катетеризации лучевой артерии можно непрерывно контролировать путем пульсоксиметрии, размещая датчик на указательном пальце ипсилатеральной кисти.
Внутрикостный доступ
ПОКАЗАНИЯ К ВНУТРИКОСТНОЙ ИНФУЗИИ
Состояния, когда требуется немедленный сосудистый доступ, а обеспечение стандартного внутривенного доступа невозможно.
Противопоказания к внутрикостной инфузии
Преимущества
МЕСТО ПУНКЦИИ
Наиболее распространенной точкой для введения иглы является проксимальный отдел большеберцовой кости, поскольку имеется плоская широкая поверхность, тонкий слой мягких тканей, находится далеко от дыхательных путей и грудной клетки, что позволяет использовать его при реанимации. У взрослых пациентов (40 кг и более) одобрены три области внутрикостного доступа (ВКД): дистальный и проксимальный эпифизы большеберцовой кости и головка плечевой кости. У детей (до 39 кг и менее) - проксимальный и дистальный эпифизы большеберцовой кости, дистальный эпифиз бедренной кости. Для обеспечения внутрикостного доступа используют специальные иглы и устройства (рис. 2.76).
Глубина введения иглы: 0-3 года - 0,5-1,0 см; 3-6 лет - 1-1,5 см; 6-12 лет - 1,5 см, взрослые - 2,5 см, либо рассчитывают по массе тела: 3-39 кг - 1,5 см; 40 кг и более - 2,5 см.
ТЕХНИКА ВНУТРИКОСТНОГО ДОСТУПА С ПОМОЩЬЮ СИСТЕМЫ EZ-IO
-
-
бугристость большеберцовой кости - найти бугристость большеберцовой кости и пропальпировать точку, расположенную на два пальца (у новорожденного и грудного ребенка - на один палец) дистальнее бугристости между передним и задним краем большеберцовой кости (либо отступить от середины бугристости большеберцовой кости на 1 см внутрь);
-
бугристость головки плечевой кости - руку пациента необходимо согнуть в локтевом суставе и привести к телу. Разделить плечевой сустав тремя линиями: передней, средней и задней. Между передней и средней линиями определить бугристость головки плечевой кости;
-
мыщелок большеберцовой кости - определить медиальный мыщелок боль-шеберцовой кости и отступить от него на три пальца вверх.
-
-
Убедиться, что драйвер и игла надежно соединены. Игла крепится за счет магнитного коннектора. Снять с иглы защитный колпачок.
-
Установить драйвер к месту установки под углом 90° по отношению к кости. Аккуратно надавливать на драйвер и иглу до тех пор, пока игла не соприкоснется с костью.
-
Убедиться, что над кожей видны как минимум 5 мм длины катетера.
-
Перфорировать верхний слой кости, нажимая на кнопку «Пуск» и оказывая мягкое стабильное давление вниз. Не прилагать излишних усилий!
-
Отпустить кнопку «Пуск» и закончить процедуру установки, если достигнута необходимая глубина или ощущается внезапное сопротивление или потеря сопротивления до входа в костномозговое пространство.
-
Убедиться в стабильности катетера. Выполнить аспирационную пробу (не всегда положительна).
-
Ввести болюс 0,9% раствора натрия хлорида 10 мл при использовании взрослого набора. При использовании детского набора - болюс 5 мл.
-
Убедиться в правильной позиции иглы (проверить один или несколько признаков):
СРОКИ ИСПОЛЬЗОВАНИЯ
Устройство внутрикостного доступа является альтернативой традиционному внутривенному, рекомендуется его использовать на срок не более 24 ч. После установления внутривенного сосудистого доступа внутрикостный доступ необходимо сразу удалить.
ОСЛОЖНЕНИЯ
Долгосрочный имплантируемый центральный венозный катетер [порт-система (PORT)]
Порт-система (PORT) - медицинское устройство, предназначенное для введения препаратов, дренирования, забора крови и т.д. Состоит из катетера, помещенного в сосуд или полость, и соединенного с ним резервуара. Вся система располагается подкожно и обеспечивает постоянный венозный, артериальный, перитонеальный, спинальный или плевральный доступ. Для инъекций используется исключительно игла Губера с особой формой острия, которая не повреждает порт.
ПРЕДНАЗНАЧЕНИЕ
Имплантируемые порт-системы для венозного доступа используются для многократного внутривенного введения химиопрепаратов, антибиотиков, противовирусных препаратов, ПП, переливания или забора крови. Некоторые модели имплантируемых порт-систем поддерживают процедуру ввода контрастного вещества под давлением при проведении КТ. Артериальные порт-системы используют при необходимости проведения регионарной химиотерапии и введении препарата внутриартериально. Эпидуральные или спинальные порт-системы предназначены для введения обезболивающих препаратов в спинальное или эпидуральное пространство. Перитонеальные порт-системы применяют для интраперитонеального введения химиопрепаратов, промывания, дренирования асцита или плеврита.
МЕТОДИКА ИМПЛАНТАЦИИ ЧРЕСКОЖНЫМ МЕТОДОМ
-
Введите иглу в выбранную вену, проверьте положение по обратному току крови.
-
Введите J-образный проводник в вену через иглу, проверьте положение и удалите иглу.
-
Введите дилататор и интродьюсер (может быть с разрушаемой оболочкой) через проводник легкими вращательными движениями.
-
Промойте и заполните катетер изотоническим раствором натрия хлорида и введите его через интродьюсер до необходимой глубины до входа в правое предсердие, удалите инродьюсер (могут быть наборы для катетеризации сосуда без интродьсера).
-
Подготовьте место для порта: через разрез на коже длиной не более 2,5 см сформируйте «подкожный карман». Внутри «кармана» накладывают лигатуры на фасцию, которые берутся на «держалки». На них подвешивается камера порта для обеспечения ее надежной фиксации.
-
Отрежьте коннектор Люэр от катетера и соедините катетер с туннелером.
-
С помощью туннелера проведите катетер от места пункции к месту, где будет находиться порт. Убедитесь, что катетер не перекрутился. Отрежьте от катетера необходимую длину (под прямым углом).
-
Промойте порт изотоническим раствором натрия хлорида. Наденьте на катетер соединительную фиксирующую муфту, с помощью нее соедините катетер с портом.
-
Поместите катетер и порт в подкожный карман; лигатуры, на которых висела камера порта, завязываются. Проконтролируйте положение катетера и порта в подкожном кармане во избежание его перегибов и перекрутов.
-
Прежде чем ушить кожный разрез в месте имплантации порта, убедитесь в проходимости катетера (возможность аспирации и ирригации), а также определите местоположение кончика катетера (с помощью рентгенили ЭКГ-контроля).
-
Разрез послойно ушивают. На сутки устанавливают выпускник. Инфузия через иглу Губера в порт может быть начата сразу после установки.
МЕТОДИКА ИМПЛАНТАЦИИ ХИРУРГИЧЕСКИМ МЕТОДОМ (ВЕНЕСЕКЦИЯ)
-
Определите выбранный сосуд, возьмите на лигатуры, затем скальпелем произведите надрез.
-
Катетер промывают раствором натрия хлорида (0,9%), после чего вставляют в вену с помощью веноподъемника или дилататора (интродьюсера).
-
Подготавливают подкожный карман. Дальнейшие шаги такие же, как и при имплантации чрескожным методом.
ТЕХНИКА ПРОВЕДЕНИЯ ИНФУЗИИ ПРИ ПОМОЩИ ПОРТ-СИСТЕМ
После обработки кожи антисептическим раствором устанавливают иглу Губера. Ее острие имеет специальное строение: оно не прокалывает силиконовую мембрану, а лишь раздвигает ее материал, сохраняя целостность. За счет этого возможно многократное использование порт-системы. Далее следует проверка проходимости катетера. К игле присоединяют шприц и аспирируют - в шприце должна появиться кровь. Если этого не происходит, через шприц вводят 20 мл изотонического раствора натрия хлорида. О восстановлении проходимости катетера свидетельствует отсутствие отека и болезненности, свободное введение всего объема изотонического раствора натрия хлорида. Иглу Губера подсоединяют к инфузионной системе, фиксируют при помощи пластыря или специальной наклейки. Если порт-система установлена правильно, инфузия безболезненна. При возникновении боли процедуру прекращают.
После завершения инфузии порт-системы промываются изотоническим раствором натрия хлорида. Устанавливают «замок» с антикоагулянтом. После извлечения иглы Губера кожу обрабатывают раствором антисептика, при необходимости накладывают давящую повязку.
ОСЛОЖНЕНИЯ УСТАНОВКИ И ЭКСПЛУАТАЦИИ ПОРТ-СИСТЕМ
Интраоперационные осложнения:
Ранние послеоперационные осложнения (возникающие в течение 12 дней после имплантации):
Поздние послеоперационные (возникающие спустя 12 дней после имплантации):
Нарушение герметичности системы, вызванное:
Прочие осложнения, повлекшие невозможность эксплуатации:
Долгосрочный туннелируемый центральный венозный катетер
Методика длительной катетеризации с формированием подкожного туннеля была впервые предложена в Сиэтле в 1973 г. и затем была усовершенствована Хикманом и соавт. в 1979 г., которые снабдили катетер дакроновой манжетой. Туннелированные катетеры (например, Бровиака, Хикмана, Грошонга, Квинтона) устанавливаются чрескожным или хирургическим способом, при этом катетер проводится под кожей на расстояние 10-15 см от места его введения в вену. Все перечисленные варианты катетеров снабжены дакроновой манжетой, которая имплантируется под кожу и позволяет более плотно фиксировать катетер, обеспечивая облитерацию части туннеля путем стимуляции пролиферации фибробластов в течение нескольких недель после катетеризации. Катетеры типа Грошонга имеют овальный просвет и снабжены чувствительным к давлению клапаном, перекрывающим просвет катетера, когда он не используется. В то же время клапан позволяет провести инфузию или забор пробы крови при аспирации шприцем.
Среднесрочный периферически вводимый центральный венозный катетер (PICC)
Термин PICC - аббревиатура от англ. Peripherally-Inserted Central Venous Catheter (периферически вводимый центральный венозный катетер). Эти катетеры называются так, потому что вводятся в одну из периферических вен на руке, но при этом кончик катетера проводится до центральной вены (верхней полой вены).
Предпочтительными венами для введения PICC являются подкожная медиальная вена руки, подкожная латеральная вена руки, плечевая вена и срединная локтевая вена.
PICC различаются по материалу, из которого они изготовлены (полиуретан, силикон); типу дистального конца катетера (открытый дистальный конец с клапаном на проксимальном конце и закрытый дистальный конец с дистальным клапаном); количеству просветов (одно-, двух-, трехпросветные).
При выборе катетера нужно учитывать, что мягкие силиконовые катетеры (типа Groshong) более длительно могут находиться в сосудистом русле, однако обладают более низкой скоростью вливания вязких препаратов (компоненты крови, ПП) и мягкий материал катетера требует бережного обращения (при перевязке может быть поврежден).
МЕТОДИКА ИМПЛАНТАЦИИ ПЕРИФЕРИЧЕСКИ ВВОДИМОГО ЦЕНТРАЛЬНОГО ВЕНОЗНОГО КАТЕТЕРА
Подготовка к установке
-
Выполните ультразвуковой осмотр вен обеих рук с целью выбора вены для катетеризации.
-
Измерьте расстояние от намеченного места введения до необходимого места позиционирования кончика катетера по схеме: от места введения до подмышечной впадины, затем от подмышечной впадины до правого грудино-ключичного сочленения (при катетеризации как справа, так и слева), затем от правого грудино-ключичного сочленения до правого края грудины в третьем межреберном промежутке.
Установка PICC
-
Наложите венозный жгут на верхнюю часть предплечья рядом с подмышечной впадиной (жгут можно затянуть непосредственно перед началом пункции после проведения обработки кожи и обкладывания стерильным материалом). Помните: основная причина инфекционных осложнений - пренебрежение правилами асептики, антисептики и недостаточные барьеры при имплантации PICC.
-
Промойте и заполните все просветы катетера изотоническим раствором натрия хлорида.
-
Обрежьте катетер согласно приведенным размерам (с дистальной стороны - при имплантации катетера с открытым концом и проксимальным расположением клапана; при имплантации катетера с закрытым концом и дистальным расположением клапана модификацию длины проводят после заведения катетера на необходимую глубину и извлечения стилета). Соблюдайте инструкции от производителя, чтобы определить правила модификации длины катетера (помните о необходимости позиционирования стилета и недопустимости его обрезания при модификации длины катетера). Окончание стилета должно находиться внутри катетера и быть расположено не более чем в 1 см от обрезанного кончика катетера (особенно это важно при использовании магнитной навигации с помощью системы Sherlock). Выход кончика стилета за пределы кончика катетера в сочетании с перегибами и чрезмерным усилием может привести к повреждению сосудов, повреждению стилета, трудностям удаления, отделению кончика стилета, потенциальной эмболии и риску травмирования пациента.
-
Используйте ультразвуковую навигацию при пункции выбранной вены. Попадание в сосуд подтверждается аспирацией крови.
-
Проведите расширитель и оболочку интродьюсера единым блоком по проводнику вращательными движениями с небольшой амплитудой. Небольшой разрез рядом с проводником облегчает введение расширителя и оболочки интродьюсера.
-
Извлеките проводник и расширитель, оставив оболочку интродьюсера на месте. Закройте пальцем отверстие оболочки интродьюсера для минимизации потери крови и риска аспирации воздуха.
-
Медленно вводите катетер до достижения расчетного расстояния (или по данным магнитной навигации).
-
Извлеките оболочку разделяющегося интродьюсера и снимите ее с катетера.
-
Извлеките стилет согласно инструкции производителя катетера.
-
Нельзя извлекать стилет с силой. При высоком сопротивлении катетер может быть поврежден. Если возникает сопротивление или катетер собирается складками, прекратите извлечение стилета. Выдвиньте катетер и стилет вместе приблизительно на 2 см и повторите попытку извлечения стилета.
-
После извлечения стилета проведите катетер до нужного положения.
-
Выполните аспирацию, чтобы подтвердить проходимость катетера, промойте катетер 0,9% раствором натрия хлорида.
-
Зафиксируйте катетер в соответствии с указаниями производителя или протоколом учреждения.
-
С помощью рентгенографического исследования грудной клетки проверьте правильность положения кончика катетера.
Катетеризация мочевого пузыря и цистостомия
ПОКАЗАНИЯ К КАТЕТЕРИЗАЦИИ
МЕТОДИКА
Руки врача должны быть стерильными. Катетеризацию проводят в положении больного лежа на спине. Половой член закрывают стерильной салфеткой, обнажают головку и обрабатывают ее раствором антисептика, левой рукой его несколько натягивают перпендикулярно поверхности тела. После этого стерильный эластичный катетер, смазанный стерильным глицеролом (Глицерином♠) или вазелиновым маслом, правой рукой или с помощью пинцета медленно вводят в мочеиспускательный канал. На уровне мембранозного отдела катетер нередко встречается с непреодолимым препятствием. Это объясняется спазмом наружного сфинктера мочевого пузыря в ответ на болевое раздражение уретры. Необходимо отвести катетер обратно на 0,5-1,0 см и подождать несколько минут для того, чтобы пациент адаптировался; его необходимо успокоить и попросить глубже дышать. После этого, как правило, катетер беспрепятственно вводят в мочевой пузырь и выводят мочу. При необходимости оставления катетера в мочевом пузыре на некоторое время лучше воспользоваться катетером Foley. После введения катетера в мочевой пузырь необходимо заполнить его баллон 15-20 мл изотонического раствора натрия хлорида, нитрофурала (Фурацилина♠) или стерильной воды и подсоединить к нему мочеприемник.
У женщин катетеризацию проводят в положении лежа на спине с разведенными и полусогнутыми в коленях ногами. Наружные половые органы обрабатывают раствором антисептика. Вход во влагалище, особенно при наличии выделений, закрывают стерильной салфеткой. Левой рукой разводят в стороны большие и малые половые губы. Правой рукой стерильный и смазанный глицеролом (Глицерином♠) или стерильным вазелиновым маслом эластичный катетер вводят через наружное отверстие уретры в мочевой пузырь до появления из катетера мочи.
Если катетеризация мочевого пузыря эластичным катетером оказалась невыполнимой, необходимо использовать металлический катетер. У мужчин, вследствие высокого риска повреждения уретры или создания ложного хода, выведение мочи металлическим катетером разрешено только врачам-урологам.
При стриктуре уретры, наличии в ней опухоли, инородного тела или камня катетеризация может стать технически невыполнимой. Категорически противопоказано выполнять катетеризацию, если причиной задержки мочи является острый простатит или разрыв уретры. Появление уретроррагии во время катетеризации также является основанием для прекращения манипуляции. Во всех этих случаях методом выбора является надлобковая цистостомия или капиллярная пункция мочевого пузыря. Принимая решение о проведении цистостомии, врач должен быть абсолютно уверен в достаточном увеличении объема мочевого пузыря.
Показания к цистостомии
ТЕХНИКА ВЫПОЛНЕНИЯ
Для этой манипуляции используют специальные одноразовые троакарные системы или обычный полостной троакар. После бритья кожи в надлобковой области обрабатывают операционное поле раствором антисептика и обкладывают надлобковую область стерильными салфетками. Под местной анестезией по средней линии живота на 3-4 см выше верхнего края лонного сочленения производят разрез кожи, подкожной клетчатки и апоневроза длиной 1,0-1,5 см. Троакаром выполняют прокол передней стенки мочевого пузыря перпендикулярно ей. Если система одноразовая, удаляют стилет, фиксируют трубку к коже нерассасывающимися нитями и накладывают асептическую повязку. Затем трубку соединяют с мочеприемником. Если для троакарной цистостомии используют полостной троакар, после пункции мочевого пузыря стилет удаляют из тубуса, а в мочевой пузырь через тубус вводят полихлорвиниловую или силиконовую трубку с двумя боковыми отверстиями на пузырном конце. После этого тубус извлекают, а дренажную трубку фиксируют к коже.
При отсутствии условий для троакарной цистостомии может быть проведена капиллярная пункция мочевого пузыря. С этой целью после обработки кожи антисептиком стерильной иглой длиной 8-10 см прокалывают переднюю брюшную стенку по средней линии на 2-3 см выше верхнего края лонного сочленения и переднюю стенку мочевого пузыря. Игла должна располагаться строго перпендикулярно передней брюшной стенке. При появлении в шприце мочи иглу продвигают вперед еще на 2-3 см. После эвакуации мочи иглу удаляют, место вкола закрывают стерильной повязкой.
УХОД ЗА НАДЛОБКОВЫМ КАТЕТЕРОМ
После установки возможны спазмы мочевого пузыря. Их можно уменьшить, подтянув трубку до контакта с передней стенкой пузыря и продвинув его затем на 2 см назад в мочевой пузырь. При постоянном спазме мочевого пузыря применяют антихолинергические препараты (например, гиосциамин). Данное лечение следует прекратить перед удалением эпицистостомы для предупреждения задержки мочи. Закрытие цистостомического канала происходит обычным путем после удаления трубки. Длительное стояние эпицистостомы может вести к формированию хода, на закрытие которого потребуется несколько дней. Если канал не закрывается, может потребоваться декомпрессия мочевого пузыря через уретральный катетер.
ПРОТИВОПОКАЗАНИЯ
ОСЛОЖНЕНИЯ
Баллонная тампонада пищевода и желудка
ПОКАЗАНИЯ
Кровотечение из варикозно расширенных вен (ВРВ) пищевода, когда ни лигирование, ни склеротерапия технически невозможны, недоступны в настоящий момент или оказались безуспешными.
ОБЩИЕ ПОЛОЖЕНИЯ
-
Трехпросветный зонд (один просвет для аспирации из желудка, два - для раздувания баллонов) описали Сенгстакен и Блэкмор в 1950 г. (рис. 2.77). Существует ряд модификаций, отличающихся размером баллонов и количеством каналов и портов (Миннесота-Линтона).
-
Точный анатомический диагноз необходимо установить до введения любого типа баллонного зонда. Тяжелые кровотечения из верхних отделов ЖКТ, ошибочно приписанные варикозным венам пищевода на фоне очевидных признаков хронических заболеваний печени другой природы, составляют до 40% случаев.
-
Сочетание фармакотерапии (октреотида) с вазоактивными препаратами (вазопрессином с нитроглицерином) и баллонной тампонадой позволяет остановить кровотечение в 90% случаев. Установка зонда не должна прерывать интенсивную терапию, назначенную пациенту.
Интубация трахеи абсолютно показана при декомпенсации гемодинамики и/или энцефалопатии. Снижает вероятность аспирационной пневмонии, облегчает эвакуацию мокроты и крови, упрощает применение седативных препаратов и анальгетиков, без которых большинство больных плохо переносят этот зонд. Седативные препараты, тем не менее, надо назначать с большой осторожностью, так как у большинства этих пациентов нарушен печеночный метаболизм.
-
Промывание желудка и двенадцатиперстной кишки и эвакуация их содержимого облегчают выполнение эндоскопии, уменьшают риск аспирации и могут остановить кровотечение другого, непищеводного происхождения. Диагностическая эндоскопия должна быть выполнена, как только пациент стабилизируется после жидкостного замещения потерь в целом.
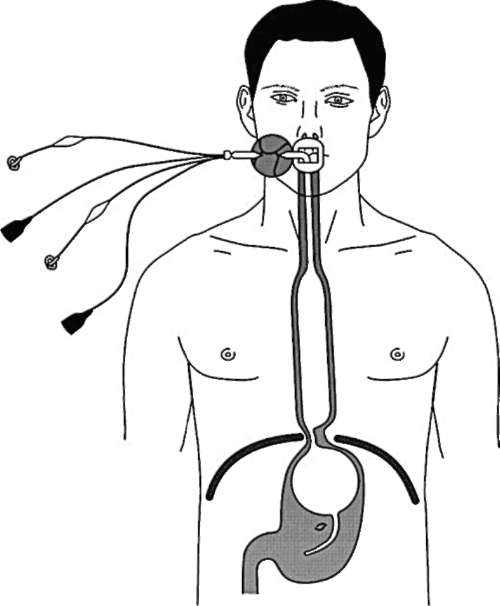
МЕТОДИКА УСТАНОВКИ ЗОНДА
Все просветы должны быть проходимыми, а баллоны следует предварительно раздуть и проверить на герметичность. Зонд целиком покрывают лубрикантом. Его можно ввести как через нос, так и через рот, но назальный путь не рекомендуют при коагулопатии. Зонд вводят в желудок. Положение зонда верифицируют аускультацией в эпигастрии с одновременным введением в желудочный канал зонда воздуха. Желудочный баллон раздувают объемом воздуха не более чем 80 мл и выполняют рентгенографию, захватывающую верхнюю часть живота и нижнюю часть грудной клетки. Если желудочный баллон расположен ниже диафрагмы, его следует медленно дополнительно раздуть воздухом до объема 250-300 мл. Желудочный баллон зонда Миннесота можно раздуть до 450 мл. Порт после раздувания желудочного баллона следует закупорить. Кровотечение нередко останавливается уже только после раздувания желудочного баллона без применения тракции, но у пациентов с профузным кровотечением тракция необходима. Если кровотечение продолжается, следует раздуть пищеводный баллон до давления приблизительно 45 мм рт.ст. Это давление следует мониторировать и поддерживать. Некоторые авторы раздувают пищеводный баллон всем пациентам сразу после введения.
МЕТОДЫ ФИКСАЦИИ И ТРАКЦИИ
Фиксация и тракция зонда зависят от пути его введения. Если зонд установлен через нос, тракцию следует выполнять строго по оси носового хода, так как в этой зоне легко возникают некрозы кожи и хрящей. Если необходима тракция, к зонду крепят шнур, переброшенный через блок ортопедической рамы над кроватью. Эта система позволяет постоянно поддерживать тракцию определенной массы (500-1500 г).
УХОД И МОНИТОРИНГ
Желудочный просвет зонда присоединяют к устройству для прерывистого отсасывания. У зонда Миннесота есть пищеводный просвет, который можно присоединить к такому же устройству (с низким отрицательным давлением). Ослабление или наполненность баллона должен контролировать опытный персонал через 1 ч после раздувания и далее периодически. Зонд должен оставаться на месте не менее 24 ч. Тампонаду желудочным баллоном можно поддерживать постоянно до 48 ч. Пищеводный баллон, однако, следует сдувать на 30 мин каждые 8 ч. Положение зонда нужно контролировать рентгенологически каждые 24 ч или чаще, если есть признаки его смещения (рис. 2.78). У постели пациента должны быть ножницы на случай необходимости срезать порт баллона для быстрой декомпрессии, так как баллон может мигрировать и стать причиной острой обструкции дыхательных путей.
УДАЛЕНИЕ ЗОНДА
После того как остановилось кровотечение, сначала сдувают пищеводный баллон; желудочный баллон оставляют раздутым еще на 24-48 ч. Если признаков кровотечения нет, желудочный баллон сдувают, а зонд оставляют на месте еще на 24 ч. Если кровотечение возобновляется, соответствующий баллон раздувают снова. Зонд удаляют, если никаких признаков кровотечения нет.
ОСЛОЖНЕНИЯ
Частота осложнений, ставших прямой причиной смерти, варьирует от 0 до 20%. Описаны случаи обструкции какого-либо из баллонных портов, создающих условия для невозможности их сдувания. Иногда для удаления зонда необходимо оперативное вмешательство.
ПРОТИВОПОКАЗАНИЯ
Операции на пищеводе или близлежащих структурах в недавнем прошлом.
Поясничная пункция
Пункцию проводят с диагностической и лечебной целью, а также для спинальной анестезии. Осуществляют в операционной, перевязочной или в палате со строгим соблюдением правил асептики.
Для пункции необходимо иметь под рукой 0,5% спиртовой раствор хлоргексидина, 0,5% раствор прокаина (Новокаина♠), шприцы 5 и 10 мл, иглы к ним, иглы для поясничной пункции, водяной манометр, стерильные конусовидные пробирки, тупферы, салфетки, бактерицидный пластырь.
ПОЛОЖЕНИЕ ПАЦИЕНТА
При удовлетворительном состоянии - сидя в согнутом положении, уложив предплечья больного на его бедра, чтобы резче обозначались и разошлись остистые отростки позвонков, или лежа на боку с приведенными к животу коленями и согнутой головой, расположенной в одной горизонтальной плоскости с туловищем (рис. 2.79, 2.80). Важно, чтобы спина больного находилась строго во фронтальной, а остистые отростки - в сагиттальной плоскости.
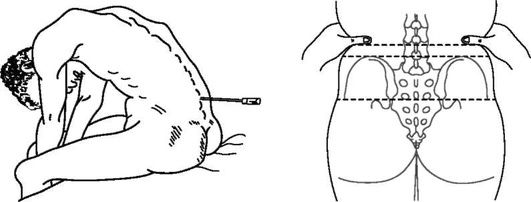
ТЕХНИКА
Кожу обрабатывают 0,5% спиртовым раствором хлоргексидина. Использование йодсодержащих антисептиков не рекомендовано, поскольку есть мнение, что попадание с иглой в спинномозговой канал даже незначительных количеств йода может сопровождаться сильными головными болями. Операционное поле следует обложить стерильным бельем. Пункцию наиболее безопасно проводить между III и IV поясничными позвонками, так как спинной мозг (СМ) заканчивается у взрослых на уровне II поясничного позвонка. Кроме того, расстояние между паутинной оболочкой и корешками конского хвоста на этом уровне довольно велико и равняется 3-4 мм [19]. При определении уровня пункции ориентируются на линию, соединяющую наиболее высокие точки гребней подвздошных костей, которая соответствует расположению остистого отростка IV поясничного позвонка (см. рис. 2.79). С помощью тонкой иглы и 0,25-0,5% раствора лидокаина создают «лимонную корочку» в месте прокола. Не рекомендуется вводить большое количество местного анестетика в подкожную клетчатку, так как это затрудняет прощупывание межкостного промежутка. Фиксируя место укола ногтевой фалангой пальца левой руки, вводят специальную иглу с мандреном перпендикулярно коже или под небольшим углом кверху соответственно расположению остистых отростков, посередине расстояния между ними строго в сагиттальной плоскости (срединный доступ). Длина иглы - 8-12 см, диаметр - 0,5-1,0 мм, острый конец ее скошен под углом 45°.
ПРИМЕЧАНИЕ
В настоящее время, чтобы уменьшить травму твердой мозговой оболочки и вероятность остаточных головных болей, используют тонкие иглы 25-29 G (Гейч) с карандашным кончиком. Пункционную иглу вводят в строго сагиттальной плоскости, она проникает через кожу, подкожную клетчатку, связки над остистыми отростками и между ними, желтую связку, твердую и паутинную оболочки спинного мозга на глубину 4-7 см у взрослых. Направление иглы у детей должно быть перпендикулярное, у взрослых - под небольшим углом, открытым в каудальном направлении. Прокол твердой мозговой оболочки сопровождается ощущением преодоления препятствия - игла «проваливается». После этого из иглы извлекают мандрен. Появление свободно вытекающих капель спинномозговой жидкости свидетельствует, что конец иглы находится в субарахноидальном пространстве.
В зависимости от величины давления в подпаутинных пространствах головного и спинного мозга спинномозговая жидкость вытекает каплями или струйно. В последнем случае мандрен из иглы удаляют не полностью и извлечение жидкости проводят по каплям. Изъятие ликвора шприцем опасно - это может привести к смещению стволового отдела ГМ, нарушению дыхания и сердечно-сосудистой деятельности. При отсутствии блокады ликворных путей извлечение 5-10 мл жидкости неопасно для больного. После завершения пункции иглу быстро удаляют, кожу в области вкола смещают, место укола смазывают йодом и заклеивают бактерицидным пластырем.
Диагностическую поясничную пункцию проводят для исследования состава спинномозговой жидкости, ее цвета, прозрачности, для определения ликворного давления и временного его снижения, проведения ликвородинамических проб, введения в подпаутинное пространство контрастных веществ при миелографии или воздуха при пневмоэнцефалографии для уточнения характера заболеваний или повреждений СМ и ГМ. Диагностические поясничные пункции целесообразнее проводить в горизонтальном положении больного во избежание возможных осложнений, связанных с колебаниями ликворного давления и смещением мозга. Для измерения ликворного давления после появления спинномозговой жидкости к пункционной игле тотчас же присоединяют водный манометр. Он представляет собой градуированную стеклянную трубочку длиной 30-40 см с диаметром просвета 1-2 мм, изогнутую под углом 90°. На горизонтальное колено надевают короткую резиновую трубку с канюлей, которая должна плотно подходить к пункционной игле. После присоединения канюли к игле спинномозговая жидкость заполняет просвет манометра, который удерживается в вертикальном положении. Установившийся уровень ликвора в трубочке показывает высоту давления: за нулевую точку отсчета берется уровень поясничной пункции. В норме в поясничном отделе оно колеблется от 150 до 200 мм вод.ст. (11-14,7 мм рт.ст.) при горизонтальном положении, в положении сидя за счет гидростатического давления оно повышается до 250-300 мм вод.ст. Давление ликвора при отсутствии манометра можно установить ориентировочно по скорости его вытекания - в норме 60-70 капель в минуту. После измерения давления извлекают 2-3 мл жидкости для исследования и измеряют конечное давление. В норме оно снижается на 10-15 мм вод.ст. При блоке субарахноидального пространства конечное давление может снизиться до нуля. При патологических процессах в спинномозговом канале иногда приходится прибегать к поэтапным пункциям над и под патологическим очагом. Нужно учитывать, что расстояние между паутинной оболочкой и корешками на уровне III-V поясничных позвонков равно 3-4 мм, а в грудном отделе промежуток между паутинной оболочкой и СМ составляет всего 1-1,5 мм. Ввиду особенностей расположения остистых отростков грудных позвонков при пункции в грудном отделе иглу следует направлять косо вверх под углом 30-50°.
Забор спинномозговой жидкости на исследование осуществляют в 2-3 пробирки: первую - для исследования белка и глюкозы (одновременно исследуют кровь), вторую - для подсчета количества клеток (цитоз), третью - для микробиологического, серологического или иммунологического исследования. Нормальный состав ликвора указан в табл. 2.32.
Белок |
0,15-0,45 г/л |
Альбумин |
0,1-0,3 г/л |
Цитоз, количество клеток |
3-5 в 1 мм3 |
Эритроциты, × 1012/л |
Отсутствуют |
Глюкоза |
3-5 ммоль/л |
Лечебные поясничные пункции проводят для выведения жидкости из суб-арахноидального пространства или для введения в него лекарственных веществ. Поясничный прокол проводят с лечебной целью при менингите, энцефалите, ЧМТ, спинальной травме и др.
ПРОТИВОПОКАЗАНИЯ К ПОЯСНИЧНОЙ ПУНКЦИИ
Окклюзионная водянка ГМ со вторичными стволовыми симптомами; ВЧГ; водянка, обусловленная объемным процессом в височной или лобной доле с симптомами смещения в тенториальное отверстие, объемным процессом в задней черепной ямке и другими причинами, которые чреваты дислокацией и ущемлением ствола мозга при извлечении ликвора.
КЛИНИКО-ИНСТРУМЕНТАЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ К ПОЯСНИЧНОЙ ПУНКЦИИ
Нарастающий двусторонний мидриаз, анизокория, застойный диск зрительного нерва, наличие признаков дислокации на КТ ГМ, смещение срединных структур мозга при эхоэнцефалоскопии.
ОСЛОЖНЕНИЯ ПОЯСНИЧНОЙ ПУНКЦИИ
-
Если из иглы начинает вытекать жидкость, окрашенная свежей кровью, что бывает вызвано повреждением иглой кровеносного сосуда в подпаутинном пространстве, а не в результате субарахноидального внутричерепного кровоизлияния, то при отсутствии противопоказаний следует продолжить эвакуацию жидкости. Обычно после извлечения 3-5 мл жидкость становится прозрачной и бесцветной.
Если в момент проникновения иглы в подпаутинное пространство больной внезапно ощущает острую стреляющую боль, иногда иррадиирующую в ногу, то это означает, что игла травмирует корешок конского хвоста СМ. Иглу необходимо слегка отвести назад.
-
Постпункционная головная боль (до 25% случаев) проявляется сильной головной болью, особенно в затылочной области, может сопровождаться головокружением, тошнотой, рвотой, ригидностью затылочных мышц, симптомом Кернига. Эти симптомы обычно исчезают бесследно довольно быстро, но могут держаться и неделями. Причиной цефалгии, по мнению большинства авторов, служит длительное истечение спинномозговой жидкости через прокол в твердой оболочке, который заживает рубцом спустя 8-10 дней. По данным других авторов, причина цефалгии и менингизма кроется в раздражении мозговых оболочек вследствие воспалительного процесса, что подтверждается изменением состава спинномозговой жидкости при повторной пункции - увеличенное количество белка, появление клеточных элементов.
-
Парезы черепно-мозговых нервов (отводящего, глазодвигательного, слухового) появляются как симптомы натяжения («провисание» ГМ).
-
Смертельный исход возможен в случае тяжелых мозговых заболеваний, преимущественно при объемных образованиях задней черепной ямы (опухоль, абсцесс) и продолжающегося внутричерепного кровоизлияния из разорвавшейся аневризмы внутричерепного сосуда. В этих случаях после пункции быстро снижается давление в субарахноидальном пространстве СМ. Стволовые отделы ГМ, смещаясь каудально и блокируя пути оттока ликвора, приводят к острой желудочковой гипертензии и нарушению кровообращения в стволе мозга, которые являются причиной нарушений дыхания и сердечной деятельности.
ЛИКВОРОДИНАМИЧЕСКИЕ ПРОБЫ
Данные пробы проводят для определения проходимости подпаутинного пространства СМ, выявления компрессии СМ гематомой, позвоночным диском, костными отломками, инородными телами. Они основаны на взаимодействии между ликворным и венозным давлением, так как при повышении венозного давления в норме повышается и давление ликвора, и наоборот.
Проба Квеккенштедта (повышение ликворного давления при сдавлении яремных вен на шее). Больному, находящемуся в горизонтальном положении, производят поясничный прокол и измеряют начальное давление, после чего следят за манометром. В течение 5-6 с пальцами достаточно сильно сдавливают на шее яремные вены больного. Вследствие быстрого повышения давления в синусах твердой мозговой оболочки и венах ГМ происходит сдавление желудочков мозга, цистерн и подоболочечных пространств, что при полной проходимости подпаутинного пространства сопровождается повышением ликворного давления в 2-3 раза по сравнению с первоначальным. Вслед за прекращением сдавления вен ликворное давление быстро снижается до исходного уровня (отрицательная проба). При блоке субарахноидального пространства на уровне шейного и грудного отделов СМ подъема уровня ликворного давления не наблюдается (положительная проба). Замедление, невысокий подъем (20-30 мм вод.ст.) и снижение ликворного давления указывают на частичное блокирование субарахноидального пространства. В этом случае после окончания сдавления вен шеи давление спинномозговой жидкости не возвращается к исходному.
Проба Пуссепа. Ассистент сгибает голову больного к груди на несколько секунд, что при полной проходимости подпаутинного пространства СМ вызывает быстрый подъем ликворного давления. При разгибании головы давление возвращается к исходному. С помощью проб Квеккенштедта и Пуссепа искусственно повышают ВЧД, проверяя проходимость субарахноидального пространства.
Проба Стукея. Искусственно увеличивают внутрипозвоночное венозное давление. Надавливая на переднюю брюшную стенку в области пупка кулаком или ладонью до ощущения пульсации брюшной аорты у позвоночника в течение 20-25 с, ассистент сдавливает нижнюю полую вену. Вследствие затруднения оттока венозной крови из эпидуральных вен поясничного и нижнегрудного отделов позвоночника гидростатическое давление в подпаутинном пространстве повышается в два раза. При полной проходимости после прекращения сдавливания нижней полой вены давление снижается до начального (отрицательная проба Стукея). Когда имеется ликворный блок, давление в подпаутинном пространстве не изменяется (положительная проба Стукея).
Перикардиоцентез
ПОКАЗАНИЯ
ОБЩИЕ ПОЛОЖЕНИЯ
-
Может быть экстренным, неотложным и плановым. Экстренный перикардиоцентез (нет реакции на вазопрессоры и объемозамещающую терапию, признаки тампонады сердца при УЗИ) выполняют немедленно. Неотложный перикардиоцентез (вазопрессоры и инфузия эффективны, но необходимы постоянно) допускает подготовку пациента и оборудования. Плановый перикардиоцентез (гемодинамика стабильна) выполняют в оптимальных условиях с максимальной визуализацией (УЗИ, ЭхоКГ, рентгенография, КТ).
-
Выпот, накапливающийся быстро (минуты или часы), может быть причиной декомпенсации гемодинамики при объеме 250 мл или менее. Обычно локализован сзади. Выпот, накапливающийся медленно (дни или недели), может достигать 2000 мл или более без существенных нарушений гемодинамики с симптомами сдавления прилегающих структур (такими как кашель, дисфагия, чувство быстрого насыщения).
-
Тампонада сердца верифицируется с помощью ультразвука в В-режиме; основным признаком является сжатие правосторонних камер: систолический коллапс правого предсердия и диастолический коллапс правого желудочка (ПЖ).
-
Выполняют в стерильных условиях. Необходимы шприц 5 или 10 мл и игла 25 G, 1% раствор лидокаина [без эпинефрина (Адреналина♠)], атропин, скальпель, шприц 20 мл, игла 18 G длиной 8 см без среза, стерильный клипс-электрод, электрокардиограф, монитор. Сочетание его с визуализирующими методиками (ЭКГ, УЗИ, ЭхоКГ) значительно повышает успешность.
-
Успешное разрешение тампонады подтверждает быстрое улучшение гемодинамики: снижение внутриперикардиального давления до уровней между +3 и -3 мм рт.ст., снижение давления в правом предсердии и появление разницы между диастолическим давлением ПЖ и ЛЖ, усиление, повышение АД и снижение парадоксальной пульсации до 10 мм рт.ст. или менее. Улучшение можно наблюдать после удаления 50-100 мл жидкости. Если после удаления жидкости давление в правом предсердии остается повышенным, следует думать о констриктивном процессе.
-
По завершении процедуры необходимо выполнить рентгенографию грудной клетки для исключения пневмоторакса и ЭхоКГ для оценки адекватности дренирования перикарда.
-
Существует несколько вариантов длительного дренирования полости перикарда. Заболевания перикарда с констриктивным компонентом, гнойный перикардит, ячеистое или заднее скопление, которые дренировать не удалось, и быстро возобновляющиеся скопления - показания к хирургическому вмешательству.
МЕТОДИКА (СУБКСИФОИДНЫЙ ДОСТУП)
-
Подготовка пациента. Положение - лежа на спине, головной конец приподнят до 45°. При выраженном нарушении дыхания может потребоваться полное вертикальное положение.
-
Выбор места введения иглы. Пальпаторно локализуют мечевидный отросток и границу левого реберного угла. Точка укола на 0,5 см левее мечевидного отростка и на 0,5-1 см ниже реберного угла. Лучше пальпаторно определить расстояние от поверхности кожи до задней поверхности ребра: в дальнейшем это поможет при введении иглы. Обычно это расстояние составляет 1-2,5 см и увеличивается при ожирении или большом животе.
-
Подготовка места введения иглы. После обработки кожи и инфильтрации 1% раствором лидокаина [без эпинефрина (Адреналина♠)] в точке пункции делают надрез кожи скальпелем. Это облегчает введение иглы без среза.
-
Введение иглы. Иглу берут доминирующей рукой (оператор-правша должен стоять справа от пациента, левша - слева) и вводят в разрез под мечевидным отростком. Угол укола (угол иглы с кожей) должен составлять приблизительно 45° (рис. 2.81). Кончик иглы направляют вверх, на левое плечо пациента. Продвигают иглу, чередуя аспирацию с введением лидокаина, пока ее кончик не выйдет за задний край ребра, обычно в пределах 2,5 см от поверхности кожи. Если игла контактировала с костью, после аспирации вводят лидокаин для очистки кончика иглы и анестезии надкостницы. Затем иглу проводят за задний (реберный) угол.
-
Направление иглы. Угол между иглой и кожей уменьшают до 15°, как только кончик иглы прошел за задний край ребра. Это будет угол доступа к перикарду; кончик иглы, тем не менее, все еще должен быть направлен на левое плечо пациента. Угол должен составлять 15° независимо от возвышенности грудной клетки (сидит ли пациент под углом 45° или вертикально) (рис. 2.82).
-
Продвижение иглы. Медленно продвигают иглу, чередуя аспирацию с введением 1% раствора лидокаина. Если применяют ЭКГ-наведение, на павильон иглы накладывают стерильный клипс-электрод, предупреждая блокирование просвета иглы. Записывают исходную кривую в V отведении и постоянно ее мониторируют по мере продвижения иглы для выявления подъема интервала S-T или преждевременных сокращений желудочков (признак контакта иглы с эпикардом). Иглу продвигают по экстраплевральному пути до следующих признаков: оператор ощущает провал и из полости перикарда начинает поступать жидкость (обычно 6-7,5 см от поверхности кожи), в этот момент возможны вазовагальные реакции, требующие внутривенного введения атропина; в V отведении ЭКГ наблюдают подъем интервала S-T или преждевременные сокращения желудочков при контакте кончика иглы с эпикардом. Если это произошло, иглу немедленно (и осторожно) подтягивают к поверхности кожи с аспирацией. Следует избегать любых боковых движений, так как они могут повредить сосуды перикарда. Если после первого изменения положения иглы жидкости не получено совсем, иглу извлекают полностью.
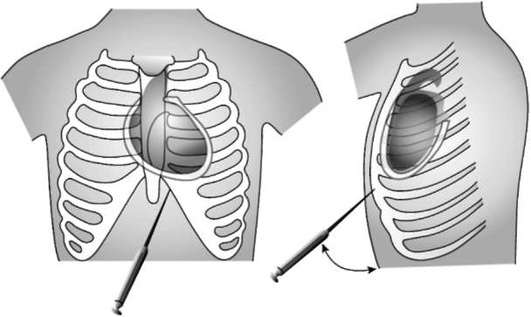
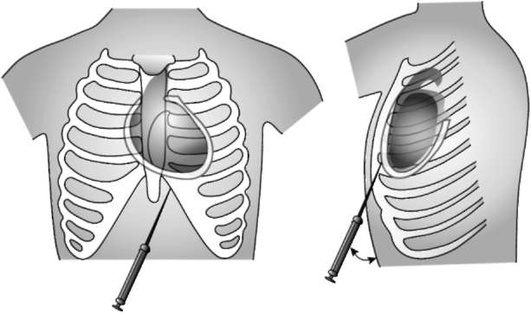
Факторы риска: малый объем выпота (<250 мл), заднее скопление, ячеистый выпот, максимальный размер переднего свободного пространства (по ЭхоКГ) менее 10 мм, коагулопатия, выполнение процедуры без визуализации.
Осложнения: пункция сердца, остановка сердца, вторичные гемоперикард,
ИМ, пневмоторакс, аритмия, травма органов брюшной полости, повреждения коронарных сосудов, инфекция, формирование свища, ОЛ.
Дренирование плевральной полости
Введение дренажной трубки в плевральную полость для эвакуации воздуха или жидкости в целях сохранения отрицательного внутригрудного давления, расправления легкого и предотвращения роста внутри грудной клетки потенциально смертельных уровней давления.
ПОКАЗАНИЯ
Профилактика у пациентов с проникающей травмой грудной клетки перед началом ИВЛ и/или анестезии. Экстренная декомпрессия внутривенным катетером большого диаметра (14-16 G) во втором межреберье по среднеключичной линии еще до рентгенографического подтверждения напряженного пневмоторакса может быть жизненно необходимой.
ПРОТИВОПОКАЗАНИЯ/ФАКТОРЫ РИСКА
-
Наличие в анамнезе процессов, способных вызвать плевральные сращения на дренируемой стороне (склерозирующие процедуры, плевродез, плеврэктомия или торакотомия).
-
После пневмонэктомии дренаж следует ставить выше торакотомного разреза, так как диафрагма нередко поднимается до этого уровня.
-
Возможность грыжевого выпячивания содержимого брюшной полости через диафрагму у пациентов с тупой травмой живота или колото-резаными ранениями в области диафрагмы.
МЕТОДИКА
Стерильная процедура. Необходимы дренажные трубки, раствор местного анестетика, длинный изогнутый зажим, скальпель, ножницы, шовный материал.
-
Пациент лежит на спине, дренируемая сторона слегка приподнята. Руку этой стороны закладывают за голову. Обычно трубку устанавливают в четвертом или пятом межреберье по передней подмышечной линии. Альтернативной точкой (для декомпрессии пневмоторакса) служит второй межреберный промежуток по среднеключичной линии, но из косметических соображений и в связи с массивностью грудных мышц первый доступ для взрослых предпочтителен.
-
Кожу обрабатывают раствором антисептика и обкладывают простынями, включая сосок, который служит ориентиром. Зону диаметром 2-3 см инфильтрируют раствором местного анестетика до образования «лимонной корочки» на два поперечных пальца ниже планируемого к пенетрации межреберного промежутка (это позволяет создать непрямой подкожный канал, по которому пойдет трубка и смещение которого после ее удаления будет препятствовать попаданию в плевральную полость воздуха).
-
В инфильтрированной зоне делают поперечный разрез и дополнительно инфильтрируют анестетиком ткани, через которые пойдет трубка, особенно надкостницу ребер выше и ниже намеченного промежутка.
-
Для подтверждения локализации воздуха или жидкости выполняют торакоцентез в предполагаемом месте введения дренажной трубки. Если воздуха или жидкости при аспирации не получено, следует повторно оценить анатомию и повторить рентгенографию, УЗИ или КТ грудной клетки.
-
В выбранном межреберном промежутке зажимом проделывают короткий туннель. После тупого разделения межреберных мышц сомкнутый зажим осторожно проводят сквозь париетальную плевру, придерживаясь верхнего края нижележащего ребра во избежание повреждения сосудисто-нервного пучка вышележащего ребра. Зажим заводят на глубину не более 1 см во избежание повреждения внутригрудных структур и раскрывают приблизительно на 2 см (рис. 2.83, 2.84).
-
Пальцем, введенным в плевральную полость, обследуют анатомические образования и выявляют плевральные сращения при их наличии. Разделять можно только легко поддающиеся сращения. Разделенные мощные сращения могут надорвать легкое и стать причиной потенциально опасного кровотечения.
-
Дренаж вводят по направлению к верхушке при пневмотораксе и к диафрагме для удаления жидкости. Необходимо убедиться, что все отверстия находятся внутри плевральной полости. При введении дренажной трубки следует избегать применения силы или ненужного давления.
Положение дренажа подтверждается потоком воздуха (наблюдаемом в виде конденсата на внутренней поверхности прозрачного дренажа) или жидкости из него. Затем его тщательно пришивают к коже. Для того чтобы после удаления дренажа можно было закрыть отверстие, стянув швы, обычно применяют горизонтальный матрацный шов. Накладывают герметизирующую повязку с вазелином, а трубку соединяют с дренажной системой и тщательно фиксируют бинтом и/или пластырем к повязке и пациенту. Все соединения дренажной системы должны быть проверены на прочность и также тщательно зафиксированы.
ВВЕДЕНИЕ ДРЕНАЖА И УХОД ЗА НИМ
После установки дренажа выполняют рентгенографию грудной клетки. Дренаж присоединяют к герметичной системе с калиброванным накопителем и водяным замком, позволяющей поддерживать отрицательное давление в плевральной полости и избегать попадания туда воздуха. Отсасывание обычно устанавливают на уровне 15-20 мл воды и поддерживают до прекращения утечки воздуха.
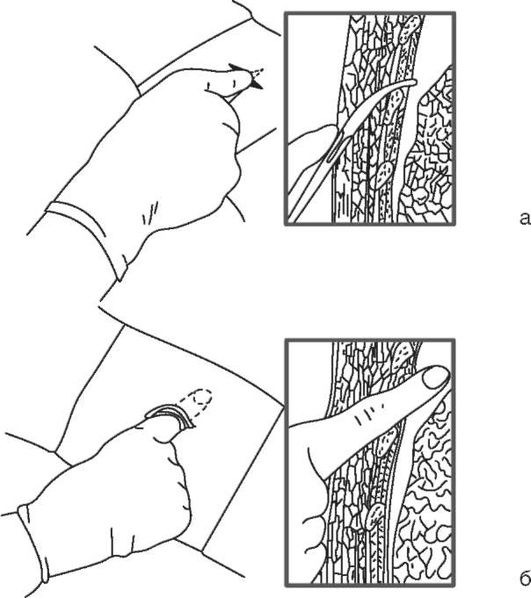
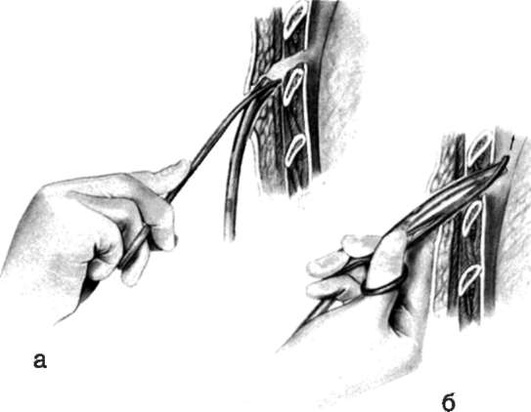
При продолжительном дренировании дренажная трубка и трубки системы должны быть свободны от перегибов, не должны оказываться под чем-либо и их никогда нельзя пережимать. Трубку можно очень осторожно «сдоить», имея в виду, что это может генерировать отрицательное давление до 1500 мм рт.ст. и тем самым повредить прилежащие ткани. Ирригация трубки нежелательна. Повязку следует менять каждые 2-3 дня или по необходимости чаще. Адекватное обезболивание обязательно для облегчения активации и кашля, улучшающих расправление легкого.
Повторная рентгенография грудной клетки необходима для контроля за состоянием легкого и возможной миграцией проксимального отверстия дренажа за пределы плевральной полости (в результате чего развивается пневмоторакс или подкожная эмфизема). Если это произошло, а патологический процесс еще не скорректирован, показана замена дренажной трубки, особенно при наличии подкожной эмфиземы. Ни в коем случае нельзя вновь вводить трубку в плевральную полость, и при необходимости ее замены это целесообразно сделать в другом месте, но не через то же самое отверстие.
УДАЛЕНИЕ ДРЕНАЖА
Дренаж удаляют после разрешения пневмоторакса или скопления жидкости. После соответствующей аналгезии трубку удаляют на глубоком вдохе пациента, одновременно закрывая отверстие герметизирующей марлевой повязкой с вазелином. В этой точке в плевральной полости может быть только отрицательное давление. Это минимизирует попадание в нее воздуха. Сразу после удаления и через 24 ч выполняют контрольную рентгенографию грудной клетки.
ОСЛОЖНЕНИЯ
Во избежание отека легкого вследствие его расправления на пораженной стороне после большого хронического скопления жидкости удалять ее следует дробно, ограничив первое извлечение объемом не более 1 л в течение 30 мин.
Список литературы
-
De Jong A., Molinari N., Terzi N. et al. Development and validation of the MACOCHA intubation score in a multicenter cohort study // Am. J. Respir. Crit. Care Med. 2013. Vol. 187, N 8. P. 832-839.
-
Higgs A., McGrath B.A., Goddard C. et al. Guidelines for the management of tracheal intubation in critically ill adults // Br. J. Anaesth. 2018. Vol. 120. P. 323-352.
-
Myatra S.N., Ahmed S.M., Kundra P. et al. The All India Difficult Airway Association 2016 guidelines for tracheal intubation in the intensive care unit // Indian J. Anaesth. 2016. Vol. 60. P. 922-930.
-
Saugel B., Scheeren T.W.L., Teboul J.-L. Ultrasound-guided central venous catheter placement: a structured review and recommendations for clinical practice // Crit. Care. 2017. Vol. 21. P. 225.
-
Brass P., Hellmich M., Kolodziej L. et al. Ultrasound guidance versus anatomical landmarks for internal jugular vein catheterization // Cochrane Database Syst. Rev. 2015. Vol. 1. CD006962.
-
Brass P., Hellmich M., Kolodziej L. et al. Ultrasound guidance versus anatomical landmarks for subclavian or femoral vein catheterization // Cochrane Database Syst. Rev. 2015. Vol. 1. CD011447.
-
Анестезиология-реаниматология : клинические рекомендации / под ред. И.Б. Заболотских, Е.М. Шифмана. М. : ГЭОТАР-Медиа, 2016. С. 914-947.
-
Профилактика катетер-ассоциированных инфекций кровотока и уход за центральным венозным катетером (ЦВК) : клинические рекомендации / Национальная ассоциация специалистов по контролю инфекций, связанных с оказанием медицинской помощи (НП «НАСКИ»). М., 2017.
-
Межрегиональная общественная организация «Общество врачей и медицинских сестер «Сепсис Форум». Январь, 2018. 44 с. URL: http://nasci.ru/_resources/directory/313/common/KR_KAIK.pdf.
-
Frykholm P., Pikwer A., Hamrnarskjöld F. et al. Clinical guidelines on central venous catheterisation. Swedish Society of Anesthesiology and Intensive Care Medicine // Acta Anaesthesiol. Scand. 2014. Vol. 58. P. 508-524.
-
Khwaja A. KDIGO clinical practice guidelines for acute kidney injury // Nephron Clin. Pract. 2012. Vol. 120. P. 179-184.
-
Hoffman T., du Plessis M., Prekupec M.P. et al. Ultrasound-guided central venous catheterization: A review of the relevant anatomy, technique, complications and anatomical variations // Clin. Anat. 2017. Vol. 30, N 2. P. 237-250.
-
Troianos C.A., Hartman G.S., Glas K.E. et al. Special articles: guidelines for performing ultrasound guided vascular cannulation: recommendations of the American Society of Echocardiography and the Society Of Cardiovascular Anesthesiologists // Anesth. Analg. 2012. Vol. 114, N 1. P. 46-72.
-
Stoy W., Platt T., Lejeune D. Mosby’s EMT-basic texbook. 2nd ed. St. Louis, 2011, Mosby.
-
Knill R.L. Difficult laryngoscopy made easy with a «BURP» // Can. J. Anaesth. 1993 Mar. Vol. 40, N 3. Р. 279-282.
-
Griggs W.M., Worthley L.I., Gilligan J.E. et al. A simple percutaneous tracheostomy technique // Surg. Gynecol. Obstet. 1990. Vol. 170. Р. 543-545.
-
Иргер И.М. Нейрохирургия : учебник для мед. ин-тов. 2-е изд., перераб. и доп. М. : Медицина, 1982. 432 с.
-
Лахин Р.Е. Регионарная анестезия // Общая и частная анестезиология / под ред. А.В. Щеголева. СПБ. : СпецЛит, 2018. Т. 1. С. 97-201.
-
Корячкин В.А. Нейроаксиальные блокады. СПб. : ЭЛБИ-СПб, 2013. 544 с.