Неврология : национальное руководство : в 2-х т. / под ред. Е. И. Гусева, А. Н. Коновалова, В. И. Скворцовой. - 2-е изд., перераб. и доп. - Москва : ГЭОТАР-Медиа, 2022. - Т. 1. - 880 с. - (Серия "Национальные руководства"). - ISBN 978-5-9704-6672-8. |
Аннотация
Во втором издании национального руководства значительное внимание уделено современным методам профилактики, диагностики, фармакотерапии заболеваний нервной системы, а также немедикаментозным методам их лечения. Отдельные разделы посвящены клиническим рекомендациям по основным синдромам и заболеваниям.
В подготовке настоящего издания принимали участие ведущие специалисты-неврологи.
Руководство предназначено неврологам, нейрохирургам, кардиологам, терапевтам, врачам общей практики и представителям других медицинских дисциплин, а также студентам старших курсов медицинских высших учебных заведений, интернам, ординаторам, аспирантам.
8.5.1. Деменция
Деменция (от лат. de — утрата, mentos — ум; синоним — слабоумие) — приобретенные устойчивые полифункциональные КН (ухудшение памяти, внимания, праксиса, гнозиса, речи, абстрагирования, способности к планированию и контролю поведения и др.), которые выражены в значительной степени, определяются на фоне сохранного сознания, продолжаются не менее 6 мес, имеют причиной органическое поражение головного мозга и не связаны с другими психическими нарушениями.
Приобретенный характер КН при деменции свидетельствует о том, что это состояние развивается в результате какого-либо произошедшего в течение жизни поражения головного мозга. Деменция представляет собой значительное снижение когнитивных функций по сравнению с исходным индивидуально нормальным уровнем. Этим деменция отличается от изначальной недоразвитости когнитивных функций (олигофрении).
Устойчивость нарушений подразумевает, что они присутствуют в течение определенного продолжительного времени. Так, в соответствии с рекомендациями Международной классификации болезней 10-го пересмотра (МКБ-10) диагноз синдрома деменции правомочен при длительности когнитивных расстройств соответствующей тяжести не менее 6 мес. До этого срока диагноз может быть сформулирован предположительно.
Полифункциональный характер подразумевает нарушение нескольких когнитивных функций, например памяти и речи, памяти и гнозиса или внимания и способности к абстрагированию и т.д. При этом нарушение каждой когнитивной функции выражено в значительной степени. Ранее нарушение памяти считалось обязательным для диагноза деменции, однако в настоящее время постулируется, что диагноз правомерен и в отсутствие значимых нарушений памяти, что, впрочем, встречается редко (например, при лобно-височной деменции).
Значительная степень нарушений подразумевает их отчетливое негативное влияние на повседневную жизнь, то есть когнитивные расстройства вызывают затруднения по крайней мере в одной из следующих сфер деятельности: профессиональная деятельность, социальная жизнь, повседневный быт, самообслуживание. При отсутствии таких затруднений следует говорить не о деменции, а о недементных (субъективных, легких или умеренных) когнитивных нарушениях.
КН при деменции выявляются на фоне сохранного сознания, то есть они не связаны с помрачением сознания. Этим деменция отличается от делирия.
По определению в основе деменции всегда лежит органическое поражение головного мозга. Оно не обязательно связано с его структурным повреждением. Головной мозг может страдать вследствие системных дисметаболических расстройств (так называемая дисметаболическая энцефалопатия, например, при гиповитаминозе В12, гипотиреозе, нежелательных эффектах некоторых лекарственных препаратов и т.д.). Своевременное устранение метаболических нарушений нередко приводит к полному или частичному восстановлению когнитивных функций. В таких случаях говорят об обратимой деменции.
Следует отметить, что тяжелая депрессия также может приводить к выраженным когнитивным расстройствам, которые в разной степени устраняются при ее эффективном лечении.
В новой классификации психических расстройств Американской психиатрической ассоциации (DSM-V), принятой в 2013 г., термин «деменция» отсутствует. Нейрокогнитивные расстройства разделяются на большое нейрокогнитивное расстройство (англ. major neurocognitive disorder), легкое нейрокогнитивное расстройство (англ. mild neurocognitive disorder) и делирий.
Критериями большого нейрокогнитивного расстройства обозначены существенные КН, препятствующие независимости пациента и не вызванные делирием или другим психическим расстройством. Как и тяжелые когнитивные расстройства по нашей классификации, большое нейрокогнитивное расстройство может ограничиваться нарушениями одной когнитивной функции.
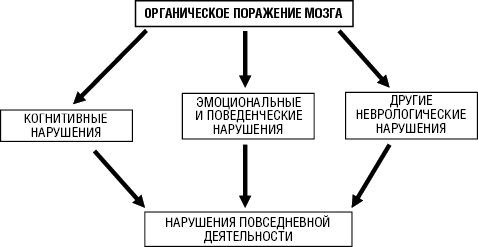
Клиническая картина деменции обычно складывается из когнитивных, поведенческих, эмоциональных, психотических (галлюцинации, бред) расстройств и нарушений повседневной деятельности.
КН представляют собой клиническое ядро любой деменции, поэтому их наличие обязательно для постановки диагноза.
Самым частым видом когнитивных расстройств при деменциях различной этиологии бывают нарушения памяти. Выраженные и прогрессирующие нарушения памяти, например, основной симптом БА.
Нарушения внимания и управляющих функций являются основной клинической характеристикой сосудистых КН вследствие микроангиопатии, деменции с тельцами Леви, а также заболеваний с преимущественным поражением подкорковых базальных ганглиев (БП, болезнь Гентингтона, болезнь Вильсона–Коновалова и др.).
Для лобно-височной дегенерации (лобно-височная деменция) наиболее типично сочетание нарушений управляющих функций и прогрессирующих речевых расстройств по типу амнестической или динамической афазии. При этом память на события жизни, ориентировка в пространстве длительное время остается сохранной.
При дисметаболической энцефалопатии в наибольшей степени страдает внимание: уменьшается скорость реакции, снижается темп познавательной деятельности, характерны повышенная утомляемость при умственной работе и отвлекаемость. Это может проявляться синдромом делирия. Дефицит тиамина может приводить к развитию энцефалопатии Вернике–Корсакова, которая проявляется выраженными нарушения памяти на текущие и недавние события, менее выраженными нарушениями памяти на отдаленные события, конфабуляциями.
Эмоциональные нарушения при когнитивных расстройствах присутствуют почти всегда, но различаются по качеству и степени в зависимости от причины и тяжести основного патологического состояния. При недементных когнитивных расстройствах и легкой деменции в наибольшей степени распространены тревога и депрессии. Они присутствуют приблизительно у 40% пациентов с начальными стадиями БА и у 60–80% пациентов с сосудистыми когнитивными расстройствами. По мере усугубления когнитивного дефекта тревога и депрессия обычно регрессируют, сменяясь эмоциональным уплощением, поведенческими расстройствами.
Поведенческие нарушения — патологическое изменение поведения больного, доставляющее беспокойство ему самому и/или окружающим его лицам. Как и эмоциональные нарушения, поведенческие расстройства не обязательны для постановки диагноза деменции, но их встречают весьма часто (приблизительно у 80% пациентов на развернутых стадиях дементирующих заболеваний). Поведенческие нарушения обычно развиваются на стадии умеренной деменции.
К наиболее распространенным поведенческим нарушениям относятся следующие.
-
Апатия: снижение мотиваций, уменьшение целенаправленной деятельности, затруднение включения в деятельность, бедность и уплощенность эмоциональных реакций, индифферентность, снижение интересов к любой активности.
-
Бесцельная двигательная активность — хождение из угла в угол, бродяжничество, перекладывание вещей с места на место и др.
-
Нарушения сна — инсомния, гиперсомния, синдром захода солнца (дневная сонливость и психомоторное возбуждение по ночам).
-
Нарушения пищевого поведения — снижение или повышение аппетита, изменение пищевых пристрастий (например, повышенная тяга к сладкому), гиперорализм (постоянное жевание, сосание, причмокивание, плевки, поедание несъедобных предметов и др.).
-
Некритичность — утрата чувства дистанции, нескромные или нетактичные вопросы и замечания, сексуальная несдержанность.
Психотические нарушения.
-
Бред — устойчивые ложные умозаключения. Наиболее типичны бред ущерба (родственники обворовывают или замышляют что-то недоброе), ревности, двойников (супруга заменили внешне очень похожим недоброжелателем), бред по типу «я не у себя дома».
-
Галлюцинации, простые или сложные, чаще зрительные, в виде образов людей или животных, реже слуховые.
Нарушения повседневной деятельности представляют собой интегральный результат когнитивных и сопутствующих симптомов деменции, психических и неврологических нарушений, связанных с основным заболеванием головного мозга (рис. 8.2). Под термином «повседневная деятельность» понимают профессиональную, социальную, бытовую активность пациента, самообслуживание. О наличии нарушений повседневной деятельности свидетельствуют невозможность или существенные затруднения на работе, в социальной жизни, выполнении домашних обязанностей, пользовании бытовой техникой, а на тяжелых стадиях — при самообслуживании. Наличие нарушений повседневной деятельности свидетельствует о большей или меньшей утрате больным независимости, о необходимости посторонней помощи.
Диагностические критерии деменции по МКБ-10.
Диагностические критерии деменции (большое нейрокогнитивное расстройство) по DSM-V.
-
Значительное снижение по сравнению с прежним уровнем одной или нескольких когнитивных функций (внимание, управляющие функции, память, речь, праксис, гнозис, социальный интеллект), которое подтверждается:
-
КН лишают пациента независимости в повседневной жизни (как минимум, в сложных ее видах, например, при осуществлении финансовых операций или приеме лекарств).
-
КН не связаны с другими психическими расстройствами, например, депрессией или шизофренией.
При большинстве церебральных заболеваний с клиникой деменции когнитивные расстройства носят прогрессирующий характер. В зависимости от степени ограничения самостоятельности пациента выделяют легкую, умеренную и тяжелую стадию деменции (рис. 8.3).
На этапе легкой деменции пациенты полностью адаптированы в пределах своей квартиры и ближайшего района, но испытывают затруднения на работе, при ориентировании в малознакомой местности, вождении автомобиля, выполнении расчетов, совершении финансовых сделок и других сложных видах деятельности. Ориентировка в месте сохранена, но может страдать ориентировка во времени. Критика к своему состоянию частично утрачивается. Сужается круг интересов, что связано с неспособностью поддерживать более сложные в интеллектуальном отношении виды активности. Поведенческие нарушения нередко отсутствуют, в то время как расстройства тревожно-депрессивного круга встречаются очень часто. Весьма характерно заострение преморбидных личностных особенностей (например, бережливый человек становится жадным и т.п.).
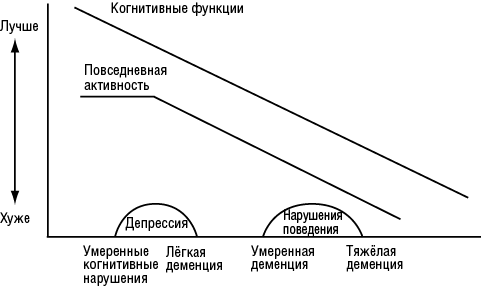
Возникновение трудностей в пределах собственного дома — признак перехода на стадию умеренной деменции. Сначала возникают сложности при пользовании бытовой техникой (так называемые нарушения инструментальной повседневной деятельности). Больные разучиваются готовить еду, пользоваться телевизором, телефоном, дверным замком и др. Возникает необходимость в посторонней помощи: сначала лишь в отдельных ситуациях, а затем — большую часть времени. В стадии умеренной деменции больные, как правило, дезориентированы во времени и, частично, в месте, но ориентированы в собственной личности. Отмечают значительное снижение критики: больные в большинстве случаев отрицают наличие у себя каких-либо нарушений памяти или других высших мозговых функций. Весьма характерны (но не обязательны) поведенческие расстройства, способные достигать значительной выраженности: раздражительность, агрессивность, бредовые идеи, неадекватное двигательное поведение и др. По мере дальнейшего прогрессирования патологического процесса начинают появляться трудности при самообслуживании (одевание, выполнение гигиенических процедур).
Тяжелая деменция характеризуется нарастающей беспомощностью больного в большинстве бытовых ситуаций, что вызывает необходимость постоянной посторонней помощи. В этой стадии постепенно регрессируют бред и другие поведенческие расстройства. Больные полностью дезориентированы в месте и времени, может страдать ориентировка в собственной личности. Присутствуют выраженные нарушения праксиса, гнозиса и речи. Значительная выраженность когнитивных расстройств делает дифференциальную диагностику между различными нозологическими формами деменции весьма затруднительной в данной стадии. Присоединяются расстройства тазовых функций. Финальные стадии деменции характеризуются утратой речи, отсутствием познавательной деятельности, невозможностью самостоятельно ходить, недержанием мочи и неврологическими симптомами декортикации.