Акушерство : национальное руководство / под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского. - 2-е изд. , перераб. и доп. - Москва : ГЭОТАР-Медиа, 2022. - 1080 с. - (Серия "Национальные руководства"). - 1080 с. (Серия "Национальные руководства") - ISBN 978-5-9704-6632-2. |
Аннотация
В подготовке настоящего издания в качестве авторов-составителей, научных редакторов и рецензентов участвовали ведущие специалисты акушеры-гинекологи - сотрудники Научного центра акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова Минздрава России, Российского национального исследовательского медицинского университета им. Н.И. Пирогова, Первого Московского государственного медицинского университета им. И.М. Сеченова, Московского областного НИИ акушерства и гинекологии, Российского университета дружбы народов, Российской медицинской академии непрерывного профессионального образования, Московского государственного медико-стоматологического университета им. А.И. Евдокимова и др. Все рекомендации прошли этап независимого рецензирования.
Руководство предназначено врачам женских консультаций, родильных домов, студентам старших курсов медицинских вузов, интернам, ординаторам, аспирантам.
52.2. КРОВОТЕЧЕНИЕ В ПОСЛЕДОВОМ И РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ
Кровотечение в последовом и раннем послеродовом периоде наиболее опасное осложнение родов.
Эпидемиология
Частота кровотечений в последовом периоде составляет 5-8%.
Код по МКБ-10
О72 Послеродовое кровотечение
O72.0 Кровотечение в третьем периоде родов. Кровотечение, связанное с задержкой, приращением или ущемлением плаценты
O72.1 Другие кровотечения в раннем послеродовом периоде. Кровотечение после рождения плаценты. Послеродовое кровотечение (атоническое)
O73.0 Задержка плаценты без кровотечения (приращение плаценты без кровотечения)
КРОВОТЕЧЕНИЕ В ПОСЛЕДОВОМ ПЕРИОДЕ
Причины кровотечения в последовом периоде родов:
Нарушение отделения плаценты и выделения последа
Нарушение отделения плаценты и выделения последа наблюдается при:
Этиология и патогенез
Аномалии, особенности строения и прикрепления плаценты к стенке матки, часто способствуют нарушению отделения и выделения последа.
Для отделения плаценты имеет значение площадь соприкосновения с поверхностью матки. При большой площади прикрепления, относительно тонкой или кожистой плаценты (placenta membranacea), незначительная толщина плаценты препятствует физиологическому отделению ее от стенок матки. Плаценты, имеющие форму лопастей, состоящие из двух долей, имеющие добавочные дольки, отделяются от стенки матки с затруднением, особенно при гипотонии матки.
Нарушение отделения плаценты и выделения последа может быть обусловлено местом прикрепления плаценты; в нижнем маточном сегменте (при низком расположении и предлежании), в углу или на боковых стенках матки, на перегородке, над миоматозным узлом.
В указанных местах мускулатура неполноценна и не может развить силы сокращений, необходимой для отделения плаценты.
Ущемление последа после отделения плаценты происходит при задержке его в одном из маточных углов или в нижнем сегменте матки, что чаще всего наблюдается при дискоординированных схватках в последовом периоде.
Нарушение выделения родившегося последа может быть ятрогенным при неправильном ведении послеродового периода. Несвоевременная попытка выделения последа, массаж матки, в том числе по Креде-Лазаревичу, потягивание за пуповину, введение больших доз утеротонических препаратов нарушают физиологическое течение третьего периода, правильную последовательность сокращений различных отделов матки.
Одной из причин нарушения отделения плаценты и выделения последа является гипотония матки.
При гипотонии матки последовые схватки или слабые, или отсутствуют длительное время после рождения плода. В результате нарушается как отделение плаценты от стенки матки, так и выделение последа; при этом возможно ущемление плаценты в одном из маточных углов или нижнем маточном сегменте матки. Последовый период характеризуется затяжным течением.
Клиническая картина
Клиническая картина нарушения отделения плаценты и выделения последа зависит от наличия участков отделившейся плаценты. Если плацента не отделяется на всем протяжении, то клинически определяют отсутствие признаков отделения плаценты в течение длительного времени и отсутствие кровотечения.
Чаще встречается частичное отделение плаценты, когда тот или иной участок отделяется от стенки, а остальная часть остается прикрепленной к матке. В указанной ситуации сокращение мышц на уровне отделившейся плаценты недостаточно для того, чтобы пережать сосуды и остановить кровотечение из плацентарной площадки. Основные симптомы при частичном отделении плаценты - отсутствие признаков отделения плаценты и кровотечение. Кровотечение возникает через несколько минут после рождения ребенка. Кровь жидкая, с примесью сгустков различной величины, вытекает толчками, неравномерно. Задержка крови в матке и во влагалище нередко создает ложное представление о прекращении или отсутствии кровотечения, вследствие чего мероприятия, направленные на остановку его, могут запаздывать. Иногда кровь скапливается в полости матки и во влагалище, а затем выделяется сгустками после наружного определения признаков отделения плаценты. При наружном исследовании признаки отделения последа отсутствуют. Дно матки находится на уровне пупка или выше, отклонено вправо. Общее состояние роженицы зависит от степени кровопотери и быстро меняется. При отсутствии своевременной помощи возникает геморрагический шок.
Клиническая картина нарушения выделения ущемившегося последа такая же, как при нарушении отделении плаценты от стенки матки (также сопровождается кровотечением).
Диагностика
Жалобы на кровяные выделения различной интенсивности.
Лабораторные исследования при кровотечении в последовом периоде:
Данные физикального исследования:
При истинном врастании хориона невозможно отделить плаценту от стенки без нарушения ее целостности. Нередко истинное врастание плаценты устанавливают только при гистологическом исследовании матки, удаленной в связи с предполагаемой гипотонией и массивным кровотечением в послеродовом периоде.
Инструментальные методы. Точно определить вариант патологического прикрепления можно при целенаправленном УЗИ во время беременности и ручном отделении плаценты в последовом периоде.
Травмы родовых путей
Кровотечение из разрывов мягких тканей родовых путей бывает выраженным при повреждении сосудов.
Разрывы шейки матки сопровождаются кровотечением при нарушении целостности нисходящей ветви маточной артерии (при боковых разрывах шейки).
При низком прикреплении плаценты и выраженной васкуляризации тканей нижнего сегмента матки даже небольшие травмы шейки могут приводить к массивному кровотечению.
При травмах влагалища кровотечение возникает из разрывов варикозно расширенных вен, a. vaginalis или ее ветвей. Кровотечение возможно при высоких разрывах с вовлечением сводов и основания широких маточных связок, иногда a. uterinae.
При разрывах промежности кровотечение происходит из ветвей a. pudendae. Разрывы в области клитора, где развита сеть венозных сосудов, также сопровождается сильным кровотечением.
Диагностика
Диагностика кровотечения из разрывов мягких тканей не представляет затруднений за исключением повреждений глубоких ветвей a. vaginalis (кровотечение может симулировать маточное). О разрыве a. vaginalis могут свидетельствовать гематомы мягких тканей влагалища.
Дифференциальная диагностика
При дифференциальной диагностике учитывают следующие признаки кровотечения из разрывов мягких тканей:
Дефекты гемостаза
Особенности кровотечения при дефектах гемостаза - отсутствие сгустков в крови, вытекающей из половых путей.
Лечение и тактика ведения беременных с патологией III периода родов
Цель лечения- остановка кровотечения, которая осуществляется за счет:
Последовательность мероприятий при задержке отделения плаценты и отсутствии кровяных выделений из половых органов:
-
катетеризация мочевого пузыря (нередко вызывает усиление сокращений матки и отделение плаценты);
-
пункция или катетеризация локтевой вены, внутривенное введение кристаллоидов с целью адекватной коррекции возможной кровопотери;
-
введение утеротонических препаратов через 15 мин после изгнания плода (окситоцин в/в капельно 5 ЕД в 500 мл 0.9% раствора натрия хлорида);
-
при появлений признаков отделения плаценты - выделения последа одним из принятых способов (Абуладзе, Креде-Лазаревича);
-
при отсутствии признаков отделения плаценты в течении 20-30 мин на фоне введение сокращающих средств, производят ручное отделение плаценты и выделения последа. Если во время родов применяли эпидуральную анестезию, ручное отделение плаценты и выделение последа производят до окончания действия анестетика. Если в родах обезболивание не применяли, указанную операцию проводят на фоне внутривенного обезболивающих средств (пропофол). После удаления последа матка обычно сокращается, плотно обхватываю руку. Если тонус матки не восстанавливается, дополнительно вводят утеротонические препараты, производят бимануальную компрессию матки, вводя правую руку в передний свод влагалища (рис №1);
-
при подозрении на истинное врастание плаценты необходимо прекратить попытку отделения во избежание массивного кровотечения и прободения матки.
Последовательность мероприятий при кровотечении в третьем периоде родов:
-
катетеризация мочевого пузыря. Пункция или катетеризация локтевой вены с подключением внутривенных инфузий;
-
определение признаков отделения плаценты (Шредера, Кюстнера-Чукалова, Альфельца);
-
при положительных признаках отделения последа делают попытку выделить послед по Креде-Лазаревичу, сначала без обезболивания, потом на фоне обезболивания;
-
при отсутствии эффекта от наружных методов выделения последа необходимо произвести ручное отделение плаценты и выделение последа.
В послеоперационном периоде необходимо продолжить в/в введение утеротонических препаратов и время от времени аккуратно, без чрезмерного давления, производить наружный массаж матки и выжимание из нее сгустков крови.
Кровотечение вследствие разрывов шейки матки, клитора, промежности и влагалища останавливают путем немедленного зашивания и восстановления целостности тканей. На разрывы мягких родовых путей швы накладывают после выделения последа. Исключение составляют разрывы клитора, восстановление целостности которого возможно сразу после рождения ребенка. Видимое кровотечение из сосудов раны промежности после эпизиотомии останавливают наложением зажимов, а после удаления последа из матки - ушиванием. При обнаружении гематомы мягких тканей производится их вскрытие и прошивание. При выявлении кровоточащего сосуда, производят его лигирование. Проводят нормализацию гемостаза.
При кровотечении, обусловленным нарушением гемостаза, проводят его коррекцию.
Профилактика
Рациональное ведение родов; использование регионарного обезболивания. Бережное и правильное ведение третьего периода родов. Исключение необоснованных потягиваний за пуповину матки.
КРОВОТЕЧЕНИЕ В РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ
Эпидемиология
Частота кровотечения в раннем послеродовом периоде составляет 2,0-5,0% от общего количества родов. По времени возникновения различают ранние и поздние послеродовые кровотечения. Ранним или первичным считается послеродовое кровотечение, возникшее в течение 24 ч после родов, позже этого срока оно классифицируется как позднее или вторичное.
Кровотечение в течение 2 ч после родов возникает по следующим причинам:
Для определения обобщенного понимания этиологии кровотечения можно использовать схему 4Т (табл. 52-1):
Задержка частей последа в полости матки
Задержка частей последа в полости матки препятствует ее нормальному сокращению и пережатию маточных сосудов.
Причиной задержки частей плаценты в матке может стать частичное плотное прикрепление или приращение долек последа. Задержка оболочек чаще всего связана с неправильным ведением послеродового периода, в частности, с чрезмерным форсированием рождения последа. Задержку оболочек также наблюдают при их внутриутробном инфицировании, когда легко нарушить их целостность.
Определить задержку частей последа в матке после его рождения не составляет труда. При осмотре последа выявляют дефект тканей плаценты, отсутствие оболочек, рваные оболочки.
Нахождение частей последа в матке может привести к инфицированию или кровотечению, как в раннем, так и в позднем послеродовом периоде. Иногда массивное кровотечение возникает после выписки из родильного дома на 8-21-е сутки послеродового периода (позднее послеродовое кровотечение).
Выявление дефекта последа (плаценты и оболочек), даже при отсутствии кровотечения является показанием к ручному обследованию и опорожнению полости матки.
Гипотония и атония матки
Классификация
Гипотония матки - уменьшение тонуса и сократительной способности мышц матки. Обратимое состояние.
Атония матки - полная потеря тонуса и ее сократительной способности.
В настоящее время считается нецелесообразно разделять кровотечение на атоническое и гипотоническое.
Принято определение «гипотоническое кровотечение».
| Причина Τ | Этиологический процесс | Клинические факторы риска |
|---|---|---|
Нарушение сократительной функции матки («Т» - тонус) |
Перерастяжение матки |
Многоводие |
Многоплодие |
||
Крупный плод |
||
«истощение» сократительной способности миометрия |
Быстрые роды |
|
Затяжные роды |
||
Высокий паритет (>5 родов) |
||
Инфекционный процесс |
Хориоамнионит |
|
Лихорадка в родах |
||
Функциональные/ анатомические особенности матки |
Миома матки, пороки развития матки |
|
Предлежание плаценты |
||
Задержка тканей в полости матки («Т» - ткань) |
Задержка частей последа |
Дефект последа |
Оперированная матки |
||
Высокий паритет |
||
Плотное прикрепление плаценты |
||
Врастание плаценты |
||
Задержка сгустков крови в полости матки |
Гипотония матки |
|
Травмы родовых путей («Т» - травма) |
Разрывы шейки матки, влагалища, промежности |
Быстрые роды |
Оперативные вагинальные роды |
||
Травматический разрыв матки во время кесарева сечения |
Неправильное положение плода |
|
Низкое расположение предлежащей части |
||
Разрыв матки |
Оперированная матка |
|
Выворот матки |
Высокий паритет |
|
Расположение плаценты в дне матки |
||
Нарушение коагуляции («Т» - тромбин) |
Врожденные заболевания (гемофилия А. Болезнь Виллеб-ранда) |
Наследственные коагулопатии |
Заболевания печени |
||
Приобретенные при беременности: идиопатическая тромбо-цитопения, тромбоцитопения с преэклампсией, ДВС-синдром (преэклампсия, антенатальная гибель плода, тяжелая инфекция, эмболия околоплодными водами). |
Гематомы и/или кровоточивость (в том числе в местах инъекции) |
|
Преэклампсия, эклампсия, HELLP-синдром |
||
Антенатальная гибель плода |
||
Хориоамнионит |
||
Дородовое кровотечение |
||
Лечение антикоагулянтами |
Не образуется сгусток крови |
Осложнения, приводящие к указанным состояниям приведены в таблице.
Клиническая картина
Основные симптомы гипотонии матки;
Кровь при гипотонии матки сначала выделяется со сгустками, как правило, после наружного массажа матки. Матка дряблая, верхняя граница может доходить до пупка и выше. Тонус может восстановиться после наружного массажа, затем вновь снизиться, кровотечение возобновляется. При отсутствии своевременной помощи кровь теряет способность к свертыванию. В соответствии с величиной кровопотери возникают симптомы геморрагического шока (бледность кожных покровов, тахикардия, гипотония и т.д.).
Диагностика
Диагностика гипотонического кровотечения не вызывает трудностей. Дифференциальный диагноз следует проводить с травмой матки и половых путей.
Лечение
Цель лечения - остановка кровотечения.
Остановку кровотечения при гипотонии следует проводить одновременно с мероприятиями по коррекции кровопотери и гемостаза.
Очередность мероприятий при остановке кровотечений, представлена на рис. 52-2.

При кровопотере в пределах 300-400 мл после подтверждения целостности последа, производят наружный массаж матки, одновременно вводят утеротонические препараты (окситоцин 5 ЕД в 500 мл NaCl раствора 0,9%) или карбетоцин 1 мл (в/в медленно), мизопростол (миролют) 800-1000 мкг per rectum однократно. На низ живота кладут пузырь со льдом.
При кровопотери более 400.0 мл или при наличии дефекта последа, под в/в обезболиванием или продолжающейся эпидуральной анестезией, производят ручное обследование матки, при необходимости бимануальную компрессию матки.
В процессе оказания помощи при остановке кровотечения можно прижать брюшную аорту к позвоночнику через брюшную стенку. При этом уменьшается приток крови к матке. В последующем проверяют тонус матки наружными методами и продолжают внутривенно вводить утеротоники.
При кровотечении объемом 1000-1500 мл и более, выраженной реакции женщины на меньшую кровопотерю, необходима эмболизация маточных сосудов или лапаротомия. Наиболее оптимальным в настоящее время, при наличии условий следует считать при эмболизацию маточных артерий по общепринятой методике. При отсутствии условий для эмболизации маточных артерий производится лапаротомия.
В качестве промежуточного метода при подготовке к операции ряд исследований предполагают внутриматочную тампонаду гемостатическим баллоном. Алгоритм использования гемостатического баллона представлен в приложении. При обильном маточном кровотечении не следует тратить время на введение гемостатического баллона, а приступать к лапаротомии, или, если есть возможность, к ЭМА.
При лапаротомии на первом этапе при наличии опыта или сосудистого хирурга осуществляют перевязку внутренних подвздошных артерий (техника перевязки внутренних подвздошных артерий представлена в приложении).
Если нет условий, то накладывают швы на маточные сосуды или производят компрессию матки с помощью гемостатических швов по одному из методов B-Lynch, Перейра, Hayman. Cho, Радзинскому В.Е (технику см. в приложении). При перерастяжении нижнего сегмента на него накладывают стягивающие швы (Курцер М.А).
Эффект от наложения шва продолжается 24-48 ч. При продолжающемся кровотечении производят экстирпацию матки. При лапаротомии используется аппарат для реинфузии крови из разрезов и брюшной полости.
Своевременное выполнение органосохраняющих методов позволяет достичь гемостаза в большинстве случаев. В условиях продолжающегося кровотечения и необходимости перехода к радикальному вмешательству, они помогают снизить интенсивность кровотечения и общий объем кровопотери.
Выполнение органосохраняющих методов остановки послеродового кровотечения является обязательным условием. Только отсутствие эффекта от вышеперечисленных мероприятий является показанием для радикального вмешательства - экстирпации матки.
Органосохраняющие способы хирургического гемостаза у большинства не приводят к развитию осложнений. После перевязки внутренних подвздошных и яичниковых артерий кровоток в маточных артериях восстанавливается у всех пациенток к 4-5-м суткам, что соответствует физиологическим значениям.
Профилактика
-
Пациентам, входившим в группу риска по кровотечению, обусловленному гипотонией матки, в конце второго периода родов внутривенно вводят окситоцин.
-
При наследственных и врожденных дефектах гемостаза план ведения родов намечают совместно с гематологами. Принцип лечебных мероприятий заключается во введении свежезамороженной плазмы и глюкокортикоидов.
Информация для пациентки
Пациентки, входящие в группу риска кровотечения, должны быть предупреждены о возможности кровотечения в родах.
При массивном кровотечении возможна экстирпация матки.
Если есть возможность, вместо перевязки сосудов и удаления матки, производят эмболизацию маточных артерий.
Весьма целесообразно переливание собственной крови из брюшной полости.
При разрывах матки и мягких родовых путей производят ушивание, при нарушении гемостаза - коррекцию.
Кровотечение во время беременности и родов.
Методы терапии
В родах физиологическая кровопотеря составляет 300-500 мл - 0,5% от массы тела; при кесаревом сечении - 750-1000 мл.; при плановом кесаревом сечении с гистерэктомией - 1500 мл; при экстренной гистерэктомии - до 3500 мл.
Массивное акушерское кровотечение определяют как потерю более 1000 мл крови, или >15% ОЦК, или >1,5% массы тела.
Тяжелым угрожающим жизни кровотечением считают:
Определение объема кровопотери
Визуальная оценка субъективна. Недооценка составляет 30-50%. Объем меньше среднего переоценивают, а большой объем потери недооценивают. В практической деятельности большое значение имеет определение величины объема теряемой крови:
-
использование мерной емкости дает возможность учесть излившуюся кровь, но не позволяет измерить оставшуюся в плаценте (приблизительно 153 мл). Неточность возможна при смешивании крови с околоплодными водами и мочой;
-
гравиметрический метод - определение разницы массы операционного материала до и после использования. Салфетки, шарики и пеленки должны быть стандартного размера. Метод не свободен от ошибки при примешивании околоплодных вод. Ошибка этого метода в пределах 15%.
-
кислотно-гематиновый метод - вычисление объема плазмы с помощью радиоактивных изотопов, с использованием меченых эритроцитов, наиболее точный, но более сложный и требует дополнительного оборудования.
В связи со сложностью точного определения кровопотери, большое значение имеет реакция организма на кровопотерю. Учет этих компонентов является основным для определения объема необходимой инфузии (табл. 52-2).
Показатели |
Класс кровотечения |
|||
|---|---|---|---|---|
1 |
2 |
3 |
4 |
|
Кровопотеря, мл |
1000 |
1000-1500 |
1500-2100 |
2100 |
ОЦК |
≤15 |
15-25 |
25-35 |
≥35 |
массы тела |
≤1,5 |
1,5-2,5 |
2,5-3,5 |
≥3,5 |
ЧСС/мин |
N |
≤100 |
100-120 |
120-160 |
Систолическое АД, мм. рт.ст. |
N |
≥100 |
80-100 |
<60-80 |
Пульсовое давление, мм. рт.ст. |
≥30 |
≤30 |
≤30 |
Значительно снижено |
ШИ (Шоковый индекс) |
0,5-0,7 |
0,85-1,0 |
1,0-1,5 |
≥1,5 |
Заполнение капилляров, с |
≤2 |
≥2 |
≥2 |
Не определяется |
Частота дыхания в минуту |
N |
≥20 |
30-50 |
|
Диурез |
N |
Снижен |
Олигурия |
Анурия |
Сознание |
N |
N |
Беспокойство, возбуждение |
Заторможенность, сопор |
Тяжесть/стадия шока |
Нет |
Легкий/! |
Умеренный/!! |
Тяжелый/!!! |
Диагностика
Вследствие увеличения ОЦК и СВ, беременные способны переносить существенную кровопотерю с минимальными изменениями гемодинамики до поздней стадии. Поэтому помимо учета теряемой крови особое значение приобретают косвенные признаки гиповолемии. У беременных длительно сохраняются компенсаторные механизмы, и они способны, при адекватной терапии перенести, в отличие от небеременных, значительную потерю крови.
Основной признак снижения периферического кровотока - тест заполнения капилляров, или симптом белого пятна. Выполняют его путем прижатия ногтевого ложа, возвышения большого пальца или другого участка тела в течение 3 секунд до появления белого окрашивания, свидетельствующего о прекращении капиллярного кровотока. После окончания прижатия розовая окраска должна восстановиться менее чем за 2 секунды. Увеличение времени восстановления розовой окраски ногтевого ложа более 2 секунд отмечают при нарушении микроциркуляции.
Снижение пульсового давления и шокового индекса является более ранним признаком гиповолемии, чем систолическое и диастолическое АД, оцениваемое порознь.
Шоковый индекс - отношение ЧСС к величине систолического АД, изменяющийся при кровопотере 1000 мл и более. Нормальные величины - 0,5-0,7.
Снижение диуреза при гиповолемии часто предшествует другим признакам нарушения кровообращения. Адекватный диурез у пациентки, не получающей диуретики, говорит о достаточном кровотоке во внутренних органах. Для измерения темпа диуреза достаточно 30 мин:
Следует также оценивать частоту дыхания и состояние сознания до проведения ИВЛ.
Интенсивная терапия (ИТ) акушерских кровотечений требует координированных действий, которые должны быть быстрыми и, по возможности, одновременными. Проводится она совместно с анестезиологом - реаниматологом на фоне мероприятий по остановке кровотечения.
ИТ (реанимационное пособие) осуществляется по схеме АВС: дыхательные пути(Aiгway), дыхание (Breathing), кровообращение (Ciгculation).
После оценки дыхания обеспечивается адекватная подача кислорода: интраназальные катетеры, масочная спонтанная или искусственная вентиляция. После оценки дыхания пациентки и начала ингаляции кислорода производят оповещение и мобилизацию для предстоящей совместной работы акушеров - гинекологов, акушерок, операционных сестер, анестезиологов-реаниматологов, медицинских сестер-анестезисток, экстренной лаборатории, службы переливания крови.
При необходимости вызывают сосудистого хирурга и специалистов по ангиографии. Одновременно обеспечивается надежный венозный доступ. Используют периферические катетеры 14Y (315 мл/мин) или 16Y (210 мл/мин).
При спавшихся периферических венах производится венесекция или катетеризация центральной вены.
При геморрагическом шоке или кровопотере более 40% ОЦК показана катетеризация центральной вены (предпочтительно - внутренней яремной вены), желательно многопросветным катетером, что обеспечивает дополнительный внутривенный доступ для инфузии и позволяет контролировать центральную гемодинамику. В условиях нарушения свертывания крови предпочтителен доступ через кубитальную вену.
При установке венозного катетера необходимо взять достаточное количество крови для определения исходных параметров коагулограммы, концентрации гемоглобина, гематокрита, количества тромбоцитов, проведения проб на совместимость при возможной гемотрансфузии. Следует произвести катетеризацию мочевого пузыря и обеспечить минимальный мониторинг гемодинамических показателей: ЭКГ, пульсоксиметрии, неинвазивного измерения АД. Все измерения следует документировать. Необходимо учитывать кровопотерю.
В интенсивной терапии массивного кровотечения ведущее значение принадлежит инфузионной терапии (ИТ)
Цель инфузионной терапии - восстановление:
Приблизительный объем инфузионных сред в зависимости от объема кровопотери представлен в табл. 52-3.
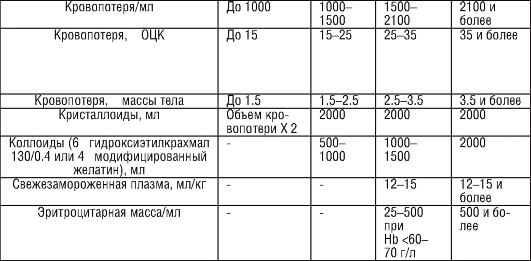
При исходном нарушении гемостаза терапия, направлена на устранение причины. Во время инфузионной терапии оптимальным является сочетание кристаллоидов и коллоидов, объем которых определяется величиной кровопотери. Предпочтительны следующие коллоиды - ГЭК - 4%, модифицированный желатин.
Важное значение имеет скорость введения растворов. Критического давления (60-70 мм. рт.ст.) следует достигать как можно быстрее. Адекватные значения цифр АД достигаются при И.Т >90 мм рт.ст. В условиях снижения периферического кровотока и гипотензии неинвазивное измерение АД может быть неточным, в этих случаях предпочтительно инвазивное измерение АД.
Первоначальное возмещение ОЦК проводят со скоростью 3 л в течение 515 мин под контролем ЭКГ, АД, сатурации, теста заполнения капилляров, КОС крови и диуреза. Дальнейшую терапию можно проводить либо дискретно по 250500 мл за 10-20 мин с оценкой гемодинамических параметров, либо с постоянным мониторингом ЦВД.
Отрицательные значения ЦВД свидетельствуют о гиповолемии, однако они возможны и при положительных значениях ЦВД, поэтому более информативен ответ на объемную нагрузку, который проводят путем инфузии со скоростью 1020 мл/мин в течение 10-15 мин. Повышение ЦВД более 5 см вод. ст. указывает на сердечную недостаточность или гиперволемию, незначительный прирост значений ЦВД, или его отсутствие свидетельствуют о гиповолемии. Для получения достаточного для восстановления тканевой перфузии давления заполнения левых отделов сердца могут потребоваться довольно высокие значения ЦВД(10-12 см. вод. ст. и выше)
Критерий адекватного восполнения дефицита жидкости в циркуляции - ЦВД и почасовой диурез. Пока ЦВД не достигнет 12-15 см. вод. ст. и почасовой диурез не станет >30 мл/ч пациентка нуждается в проведении И.Т.
Дополнительными показателями адекватности инфузионной терапии и тканевого кровотока являются:
-
сатурация смешанной венозной крови, целевые значения 70% и более;
-
физиологические значения КОС крови. Клиренс лактата: желательно снижение его уровня на 50% в течение 1-го часа; ИТ. продолжают до уровня лактата менее 2 ммоль/л;
-
концентрация натрия в моче менее 20 моль/л, соотношение осмолярности моча/плазма крови более 2, осмолярность мочи более 500 мОсм/кг - признаки продолжающегося нарушения перфузии почек.
При интенсивной терапии необходимо избегать гиперкапнии, гипокапнии, гипокалиемии, гипокальциемии, перегрузки жидкостью и излишней коррекции ацидоза бикарбонатом натрия.
Восстановление кислородтранспортной функции крови. Показания к гемотрансфузии:
У пациенток с массой тела 70 кг одна доза эритроцитарной массы повышает концентрацию гемоглобина приблизительно на 10 г/л, гематокрит - на 3%. Для определения необходимого количества доз эритроцитарной массы (n) при продолжающемся кровотечении и концентрации гемоглобина 60-70 г/л удобен ориентировочный расчет по формуле:
n=(100x[Hb]/15,
где n - необходимое количество доз эритроцитарной массы, [Hb] - концентрация гемоглобина.
При гемотрансфузии желательно использовать систему с лейкоцитарными фильтрами, что способствует уменьшению вероятности иммунных реакций, обусловленных трансфузией лейкоцитов.
Альтернатива трансфузии эритроцитарной массы: интраоперационная аппаратная реинфузия крови (трансфузия собранных во время операции и отмытых эритроцитов).
Относительное противопоказание для ее применении - наличие околоплодных вод. Для определения у новорожденных резус-положительного фактора крови, резус-отрицательной родильнице необходимо ввести увеличенную дозу иммуноглобулина человека антирезус Rho[D], так как при использовании этого метода возможно попадание фетальных эритроцитов.
Коррекция гемостаза. Во время лечения пациентки с кровотечением функция системы гемостаза наиболее часто страдает под влиянием препаратов для инфузии, при коагулопатии разведения, потребления, и потери. Коагулопатия разведения имеет клиническое значение при замещении более 100% ОЦК, проявляется снижением содержания плазменных факторов свертывания. На практике коагулопатию разведения трудно отличить от ДВС-синдрома. Для нормализации гемостаза используют ниже приведенные препараты.
Свежезамороженная плазма. Показанием для переливания свежезамороженной плазмы является:
Начальная доза составляет 12-15 мл/кг, повторные дозы - 5-10 мл/кг. Скорость трансфузии СЗП - не менее 1000-1500 мл/ч, при стабилизации коагуляционных показателей скорость уменьшают до 300-500 мл/ч. Желательно использовать свежезамороженную плазму, прошедшую лейкоредукцию.
Криопреципитат, содержащий фибриноген и фактор VIII, показан как дополнительное средство для лечения нарушений гемостаза при содержании фибриногена <1 г/л. Обычная доза составляет 1-1.5 ЕД /10 кг (8-10 пакетов). Цель - повышение концентрации фибриногена >1 г/л.
Тромбоконцентрат. Возможность трансфузии тромбоцитов рассматривают в следующих случаях:
Одна доза тромбоконцентрата повышает уровень тромбоцитов приблизительно на 5000/мм3 . Обычно применяют 1 ЕД/ 10 кг (5-8 пакетов).
Антифибринолитики. Транексамовая кислота и апротинин ингибируют активацию плазминогена и активность плазмина. Показание для применения антифибринолитиков - патологическая первичная активация фибринолиза. Для диагностики этого состояния используют тест на лизис эуглобулинового сгустка с активацией стрептокиназой или 30-минутный лизис при тромбоэластографии.
Концентрат антитромбина III. При снижении активности антитромбина III менее 70% показано восстановление противосвертывающей системы с помощью переливания свежезамороженной плазмы или концентрата антитромбина III. Активность антитромбина III необходимо поддерживать в пределах 80-100%.
Рекомбинантный активированный фактор VIIа был разработан для лечения эпизодов кровотечения у пациентов с гемофилией А и В. В качестве эмпирического гемостатика препарат успешно применяют при различных состояниях, связанных с неконтролируемыми тяжелыми кровотечениями. В связи с недостаточным количеством наблюдений, окончательно не определена роль рекомбинантного фактора VII А в лечении акушерских кровотечений.
Препарат может быть использован после стандартных хирургических и медикаментозных средств остановки кровотечения.
Условия применения:
Возможный протокол применения (по Собещчик и Бреборович);
Адреномиметики. Используют при кровотечении по следующим показаниям:
Параллельно с восполнением ОЦК возможно болюсное введение 5-50 мг эфедрина, 50-200 мкг фенилэфрина или 10-100 мгк эпинефрина. Титровать эффект лучше путем внутривенной инфузии:
Диуретики. Петлевые или осмотические диуретики не следует использовать в остром периоде во время проведения ИТ. Усиление мочеотделения, вызванное их применением, будет снижать ценность мониторинга диуреза или восполнения ОЦК. Более того стимуляция диуреза повышает вероятность развития ОПН. По этой же причине нежелательно применение растворов, содержащих глюкозу, так как заметная гипергликемия впоследствии может вызвать осмотический диурез. Фуросемид (5-10 мг внутривенно) показан только для ускорения начала мобилизации жидкости из межклеточного пространства, которая должна возникать приблизительно через 24 ч после кровотечения и операции.
Поддержание температурного баланса. Гипотермия нарушает функцию тромбоцитов и снижает скорость реакций каскада свертывания крови (10% на каждый градус Цельсия снижения температуры тела). Кроме того, ухудшается состояние сердечно-сосудистой системы, транспорт кислорода (смещение кривой диссоциации Hb-Ch влево), элиминация лекарств печенью. Крайне важно согревать как внутривенные растворы, так и пациентку. Центральную температуру необходимо поддерживать близкой к 35°.
Положение операционного стола. При кровопотере оптимально горизонтальное положение стола.
Обратное положение Тренделенбурга опасно из-за возможности ортостатической реакции и снижения МК, а в положении Тренделенбурга - повышение СВ непродолжительно и сменяется его снижением за счет увеличения постнагрузки.
Терапия после остановки кровотечения. После остановки кровотечения И.Т. продолжают до восстановления адекватной перфузии тканей. Цели:
-
поддержание систолического АД более 100 мм рт.ст. (при предшествующей гипертензии более 110 мм рт.ст.);
-
поддержание концентрации гемоглобина и гематокрита на достаточном для транспорта кислорода уровне;
-
нормализация гемостаза, электролитного баланса, температуры тела (>36°);
-
обратное развитие ацидоза, снижение концентрации лактата до нормы.
Проводят профилактику, диагностику и лечение возможных проявлений полиорганной недостаточности.
При дальнейшем улучшении состояния до среднетяжелого, адекватность восполнения ОЦК можно проверить с помощью ортостатического теста. Пациентка спокойно лежит в течение 2-3 минут, затем отмечают показатели АД и ЧСС. Пациентке предлагают встать (вариант с вставанием более точен, чем с присаживанием в кровати). При появлении симптомов церебральной гипоперфузии, то есть головокружения или предобморочного состояния, следует прекратить проведение теста и уложить пациентку. Если указанных симптомов нет, через 1 мин после подъема отмечают показатели ЧСС. Тест считают положительным при увеличении ЧСС более 30 уд/мин или наличии симптомов церебральной перфузии. Из-за незначительной вариабельности изменения АД не учитывают. Ортостатический тест позволяет выявить дефицит ОЦК на 15-20%. Его проведение не нужно и опасно при гипотензии в горизонтальном положении и признаках шока.
Показания к ИВЛ и экстубации трахеи решают анестезиологи и реаниматологи.
Список литературы
-
Акушерство. Национальное руководство. Под редакцией Айламазяна Э.К. Кулакова В.Е. Савельевой. Г.М 2007.
-
Интенсивная терапия. Национальное руководство под редакцией Гельфанда Б.Р, Салтанова А.И. 2009.
-
Karrie E., Francois and Michael R., Folev. Anterpertum and postpartum hemorrhage obstetrics: Normal and problem pregnancies. Yabbie SY. Simpson JR., at al. Saunders 2012.
-
B-lynch, Coker, Zawal AH. The B-lynch surgical technique for control of massive postpartum hemorrhage: an alternative of hysterectomy; five cases reported. Obstetrics gynecol. 104; 275; 1997.
-
Silver RM., Landon MB., Rouse DJ., et al; Maternal morbidity associated with multiple repeat ceaserean deliviries. Obst. gynecol. 107; 206; 2006.
-
Silvergelid AJ; immunologic blood transfucion reaction. www.uptodate.com. Accesed May 2006.
-
Fridley JL: Oxygen carriers as alternative to red cell transfusion. www.uptodate.com Accesed June 2006.