Скорая медицинская помощь. Клинические рекомендации / под ред. С. Ф. Багненко. - Москва : ГЭОТАР-Медиа, 2022. - 896 с. - ISBN 978-5-9704-6594-3. |
Аннотация
Настоящее издание клинических рекомендаций (протоколов) оказания скорой медицинской помощи содержит информацию о диагностике и лечении наиболее распространенных заболеваний и состояний, встречающихся на догоспитальном этапе оказания скорой медицинской помощи, а также на госпитальном этапе в стационарном отделении скорой медицинской помощи. Клинические рекомендации (протоколы) оказания скорой медицинской помощи были утверждены правлением Российского общества скорой медицинской помощи и профильной комиссией по специальности «Скорая медицинская помощь» Минздрава России в 2014–2015 гг.
Издание предназначено медицинским работникам, оказывающим скорую медицинскую помощь вне медицинской организации и в стационарных условиях, а также студентам, обучающимся в медицинских образовательных учреждениях среднего, высшего и дополнительного профессионального образования.
21.10. Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при острых отравлениях у детей
Ю.С. Александрович, К.В. Пшениснов, Е.А. Алексеева, Л.Р. Селимзянова
Определение
Отравление (интоксикация) — острое или хроническое, угрожающее жизни состояние, развивающееся вследствие взаимодействия организма человека и яда. Отравление может развиться в результате поступления яда из внешней среды (экзогенные яды), а также в результате насыщения организма токсинами, вырабатывающимися в нем при нарушении функций органов и систем (эндогенные яды).
Яд — вещества биологического (животного или растительного) и антропогенного происхождения, которые при воздействии на живые организмы, в том числе на человека, могут вызывать отравления: смерть или различные нарушения биохимических, физиологических, генетических, психических и иных процессов и функций.
Коды по МКБ-10
Т36 Отравление антибиотиками системного действия.
Т37 Отравление другими противоинфекционными и противопаразитарными средствами системного действия.
Т38 Отравление гормонами, их синтетическими заменителями и антагонистами, не классифицированное в других рубриках.
Т39 Отравление неопиоидными аналгезирующими, жаропонижающими и противоревматическими средствами.Т40 Отравление наркотиками и психодислептиками (галлюциногенами).
Т41 Отравление анестезирующими средствами и терапевтическими газами.
Т42 Отравление противосудорожными, седативными, снотворными и противопаркинсоническими средствами.
Т43 Отравление психотропными средствами, не классифицированное в других рубриках.
Т44 Отравление препаратами, действующими преимущественно на вегетативную нервную систему.
Т45 Отравление препаратами преимущественно системного действия и гематологическими агентами, не классифицированное в других рубриках.
Т46 Отравление препаратами, действующими преимущественно на сердечно-сосудистую систему.
Т47 Отравление препаратами, действующими преимущественно на органы пищеварения.
Т48 Отравление препаратами, действующими преимущественно на гладкую и скелетную мускулатуру и органы дыхания.
Т49 Отравление препаратами местного действия, влияющими преимущественно на кожу и слизистые оболочки, и средствами, используемыми в офтальмологической, отоларингологической и стоматологической практике.
Т50 Отравление диуретиками и другими неуточненными лекарственными средствами, медикаментами и биологическими веществами.
Классификация
Классификация отравлений представлена в табл. 21-19.
| По времени действия токсина | По причине и месту возникновения | По тяжести |
|---|---|---|
|
|
|
В педиатрической практике чаще всего встречаются острые случайные отравления. Хронические и подострые интоксикации в педиатрической практике крайне редки.
Острые отравления — это заболевания химической этиологии, развивающиеся при однократном поступлении в организм человека химических веществ в токсической дозе, способной вызвать нарушения витальных функций и развитие угрожающих жизни или критических состояний.
Наиболее часто лекарственные отравления у детей вызывают препараты, которые представлены ниже:
Чаще всего отравления лекарственными препаратами встречаются у детей от 1 года до 6 лет и у подростков (14–18 лет).
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ ВЫЕЗДНЫМИ БРИГАДАМИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
Диагностика
Диагностика острых отравлений у детей на догоспитальном этапе основывается на четырех ключевых моментах.
-
Анамнезе (достоверно установленный факт приема токсикантов или отсутствие родителей с ребенком на момент ухудшения его состояния).
-
Выявлении специфических симптомов и синдромовОсобенности клинических проявлений при отравлении различными лекарственными средствами представлены в табл. 21-20.
| Препараты | Патогномоничные симптомы и особенности отравлений |
|---|---|
Антикоагулянты непрямого действия (варфарин, дикумарол, крысиный яд) |
|
â-Адреноблокаторы |
|
Барбитураты |
|
Бензодиазепины |
|
Дигоксин (сердечный гликозид) |
|
Изониазид (препарат для лечения туберкулеза) |
|
Клофелин |
|
Ксантины (теофиллин, аминофиллин, теобромин, кофеин, теофедрин) |
|
Метиловый спирт |
|
Метгемоглобино- образователи (калия перманганат, анилиновые красители, нитриты, нитробензол) |
|
Наркотические анальгетики |
|
Парацетамол |
|
Препараты железа |
|
Препараты пиперазина (используются при лечении энтеробиоза и аскаридоза) |
В тяжелых случаях отмечаются нарушения зрения, угнетение сознания вплоть до комы. Мышечная гипотония сменяется генерализованными клонико-тоническими судорогами. Могут отмечаться нарушения гемодинамики (артериальная гипотензия, тахикардия). Поражение кожи : характерна уртикарная сыпь |
Салицилаты |
|
Трициклические антидепрессанты |
|
Фенотиазины (аминазин, тизерцин, трифтазин, тиоридазин) |
|
ФОС, ингибиторы АХЭ |
|
Хинин |
|
Хинидин (противоаритмический препарат) |
Жизнеугрожающие нарушения ритма сердца (желудочковые экстрасистолии, фибрилляция желудочков) вплоть до полной остановки сердца |
Хлоралгидрат (аналог этанола) |
Обладает мощным седативным эффектом (сон на протяжении 4–5 ч) |
Цианиды |
|
Этиловый спирт, суррогаты алкоголя |
|
Этиленгликоль |
|
Учитывая, что большинство лекарственных препаратов оказывают влияние на медиаторные системы организма, основные цели выездной бригады скорой медицинской помощи — выявить основной медиаторный синдром (табл. 21-21), лежащий в основе клинической картины отравления, и провести целенаправленную патогенетическую терапию.
| Синдром | Препараты | ЧСС | АД | Зрачок | Влажность кожи | Перистальтика 7+Хронопозитивные синдромы |
|---|---|---|---|---|---|---|
Антихолинергический |
Атропин, Димедрол♠ |
↑ |
↑ |
↑↑ |
↓↓ |
↓↓ |
Адренергический |
Аминофиллин, ингибиторы моноаминоксидазы |
↑↑ |
↑↑↑ |
↑↑↑ |
↑- |
↓- |
á-Адренолитический |
Аминазин |
↑↑ |
↓↓ |
↑↑ |
↑↓ |
↓↓ 7+Хрононегативные синдромы |
Холинергический |
Холиномиметики, сердечные гликозиды, барбитураты |
↓ |
↓ |
↓↓↓ |
↑↑ |
↑↑ |
â-Адреноблокирующий |
â-Блокаторы |
↓↓ |
↓ |
- |
↑ |
↑- |
Симпатолитический |
Клофелин, верапамил, кордарон, героин |
↓↓↓ |
↓↓↓ |
↓ |
↓ |
↓- |
На этапе первичного осмотра крайне важно оценить уровень сознания, эффективность самостоятельного дыхания и гемодинамики, поскольку именно устранение витальных нарушений является основной целью выездной бригады скорой медицинской помощи. Необходимо также проверить состояние слизистой оболочки полости рта и кожи вокруг рта на предмет ожога, а также обратить внимание на симптомы стридора (возможный ожог верхних дыхательных путей или гортани). Следует уточнить, нет ли среди ближайшего окружения ребенка других детей с подобными симптомами.
Для определения причины отравления внимательно осматривают одежду ребенка (рвотные массы, их цвет, запах, карманы одежды ребенка на предмет нахождения в них порошков, таблеток и т.д., запах изо рта, от одежды при отравлении ароматическими веществами). Врач, вызванный к ребенку с подозрением на отравление, обязан собрать рвотные массы, если они есть (не промывные воды желудка! ) и вместе с найденными предполагаемыми ядами (если они есть) отправить на токсикологическую экспертизу.
Данные физикального осмотра также могут помочь в выяснении этиологии отравления (табл. 21-22).
Дифференциальную диагностику острых отравлений у детей в первую очередь проводят с нейроинфекцией (менингитом, энцефалитом), гипо- и гипергликемией, тяжелой черепно-мозговой травмой.
| Симптомы | Типичные случаи |
|---|---|
Запах |
Керосин, мышьяк, фосфор, органофосфаты (чесночный запах), камфора, хлоралгидрат, алкоголь |
Потливость |
Повышение : парацетамол, органофосфаты, цианиды (горький миндаль) и салицилаты. Понижение : атропин |
Лихорадка |
Салицилаты, антихолинергические препараты, керосин, камфора |
Гипотермия |
Опиаты, барбитураты |
Кома |
Барбитураты, опиаты, диазепам, салицилаты, органофосфаты, СО, керосин, антиконвульсанты, трициклические антидепрессанты |
Делирий |
Салицилаты, антигистаминные препараты, барбитураты |
Атаксия |
Пиперазин, керосин, антихолинергические препараты, фенотиазины, антигистаминные препараты, органохлорины |
Аномальные движения |
Фенотиазины |
Судороги |
Органофосфаты, органохлорины, фенотиазины, фенол, камфора, амфетамин, атропин, керосин, антигистаминные препараты, аминофиллин, бензилбензоат, салицилаты, стрихнин, свинец |
Зрачки |
Миоз : опиаты, органофосфаты, хлоралгидрат, ранняя стадия отравления барбитуратами. Мидриаз : атропин, антигистаминные препараты, симпатомиметики |
Ожоги рта |
Едкие вещества, йод |
Сердечные аритмии |
Дигиталис, фенол, фенотиазины, теофиллин, керосин, СО, трициклические антидепрессанты |
Тахикардия |
Атропин, теофиллин |
Брадикардия |
Дигиталис, â-блокаторы, хинидин |
Гастроинтестинальные |
Растительные продукты (касторовое масло), железо, камфора, нафталин, парацетамол, салицилаты, пищевые яды; геморрагический гастроэнтерит — железо, салицилаты, фенол, мышьяк; флюоресцирующая рвота — фосфор |
Паралитический илеус |
Опиаты, антихолинергические препараты |
Респираторные |
Гипервентиляция : салицилаты, атропин. Гиповентиляция : барбитураты, опиаты. Дистресс : керосин. Отек легких и липоидная пневмония : нефтепродукты |
Гематурия |
Нафталин, змеиный яд (укус) |
Гипотензия |
Железо, барбитураты, антихолинергические препараты, фенотиазины, опиаты, фосфор |
Анемия (бледность) |
Железо, нафталин, свинец, змеиный яд (укус) |
Желтуха |
Мышьяк, железо, нафталин, фосфор, парацетамол |
Лечение
На догоспитальном этапе лечение проводят по четырем основным направлениям.
При угнетении сознания до уровня комы любой степени тяжести обязательно проводят интубацию трахеи и искусственную вентиляцию легких. В случае невозможности интубации трахеи устанавливают ларингеальную маску или в крайнем случае воздуховод. При отсутствии ларингеальной маски искусственную вентиляцию легких проводят с помощью маски и самонаполняющегося мешка (типа АМBU).
В случае артериальной гипотензии и шока проводят противошоковую терапию, включающую стартовую волемическую нагрузку [0,9% раствор натрия хлорида в объеме 20 мл/кг или коллоиды (препараты желатина, гидроксиэтилкрахмалов) в той же дозе и при необходимости вазопрессоры (допамин, эпинефрин)].При отсутствии эффективного самостоятельного дыхания обязательно проводят искусственную вентиляцию легких.
Для удаления невсосавшегося яда почти в 100% случаев используют промывание желудка, стимуляцию рвоты и назначение сорбентов.
Стимуляция рвоты (D)
Следует помнить, что стимуляция рвоты любыми способами наиболее эффективна в течение ближайших минут и неэффективна спустя 1 ч после отравления, поэтому рвота как способ удаления невсосавшегося яда должна использоваться сразу после попадания токсигена в организм ребенка.
Стимуляция рвоты категорически противопоказана при угнетении сознания и отравлениях веществами, для которых характерны обжигающие испарения [нефтепродукты, пестициды (растворителем у них является бензин), сильные кислоты, щелочи (например, отбеливатели белья, аккумуляторная кислота и т.д.)].
Рвоту можно вызвать, надавливая на корень языка или заднюю стенку глотки шпателем или ложкой.
При использовании рвоты как метода терапии отравлений следует помнить, что риск развития побочных эффектов рвотных средств очень высок, причем наиболее грозными из них являются такие, как:
Промывание желудка ©
Промывание желудка, как и использование рвотных средств, эффективно в пределах ближайших минут и неэффективно в пределах 1 ч после отравления.
Промывание желудка противопоказано при угнетении сознания (возможно только после интубации трахеи) и отравлении веществами, для которых характерны обжигающие испарения (нефтепродукты, сильные кислоты, щелочи).
Разовый объем жидкости для промывания желудка должен составлять 10 мл/кг теплой воды. Процедуру повторяют максимум трижды до чистых промывных вод.
Общий объем жидкости для промывания желудка не должен превышать 150 мл/кг. Объем выходящей жидкости должен приблизительно соответствовать объему введенной.
Диаметр зонда для промывания желудка должен составлять 24–28 по шкале Шарьера (8–9 мм). Глубина введения желудочного зонда у детей в зависимости от возраста представлена в табл. 21-23 и на рис. 21-5.
| Возраст ребенка | Диаметр зонда, мм | Глубина введения зонда, см |
|---|---|---|
Новорожденный |
3 |
20 |
До 3 мес |
4 |
25 |
До 1 года |
6 |
28 |
2 года — 5 лет |
10 |
30 |
Более 5 лет |
12 |
35 |
9–14 лет |
15 |
40–50 |
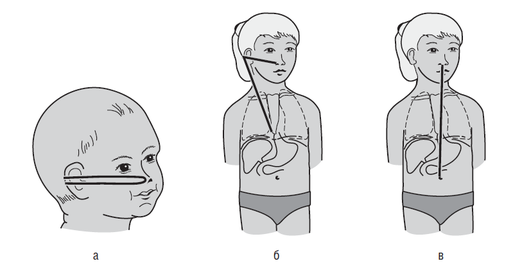
Методика зондирования желудка
-
Положение пациента — лежа или сидя (зависит от возраста ребенка и его реакции на манипуляцию).
-
Голову ребенка необходимо нагнуть несколько вперед независимо от положения тела. Попросить его глубоко дышать.
-
Стерильный зонд смочить нейтральной жидкостью: водой или чаем. Масло лучше не использовать!
-
Ввести зонд через нос или рот быстрым, но осторожным движением. При введении зонда просят пациента глотать.
-
Ввести зонд на необходимую глубину (см. рис. 21-5).
-
Временно зафиксировать и проверить правильность расположения зонда.
При правильном положении по зонду поступает желудочное отделяемое.
Также для определения правильности положения зонда можно использовать пробу с введением воздуха. Быстро ввести в зонд 5–10 мл воздуха и одновременно провести аускультацию в области желудка. При положении зонда в желудке выслушивается четкий сильный шум в момент введения воздуха.
Следует обязательно осмотреть полость рта, так как зонд может свернуться!
При постановке зонда через рот его закрепляют в углу рта. Пластырь крепят к щеке. При постановке зонда через нос пластырь крепят к спинке носа.
Сорбенты
При отравлениях у детей наиболее часто используются активированный уголь и препараты, изготовленные на основе лигнированной древесины (лигнин гидролизный).
Активированный уголь
Активированный уголь является универсальным сорбентом, однако он также наиболее эффективен в течение первых минут после поступления токсигена и неэффективен спустя 1 ч после отравления.
Также следует помнить, что в некоторых случаях он неэффективен (табл. 21-24).
| Эффективен | Неэффективен |
|---|---|
Хлорпропамид Циклоспорин Дигоксин Метотрексат Фенобарбитал Фенитоин Салицилаты Теофиллин Трициклические антидепрессанты |
Кислоты Щелочи Борная кислота Бромиды Цианиды Этанол Препараты железа Йодиды Карбонат лития Соли тяжелых металлов |
Однократная стартовая доза активированного угля составляет 1–2 г/кг массы тела с поддержанием эффекта 0,25–0,5 г/кг каждые 4–6–12–24 ч. Назначают его до вызывания рвоты, промывания желудка, аспирации.
Активированный уголь противопоказан при непроходимости ЖКТ и угнетении сознания без интубации трахеи, а также в случае проглатывания едких веществ.
Следует отметить, что назначение активированного угля не является обязательным на догоспитальном этапе (C, 2+).
На догоспитальном этапе единственным методом терапии, направленным на удаление всосавшегося яда, является инфузионная терапия, которую проводят из расчета 10 мл/кг в час (С). В качестве растворов для инфузии используются сбалансированные кристаллоидные растворы. Оптимальным раствором для инфузии при отравлениях у детей является меглюмина натрия сукцинат (противопоказан у детей до 1 года!) (D).
Основные антидоты и их дозы в зависимости от возраста ребенка представлены в табл. 21-25.
Особенности лечения наиболее распространенных отравлений у детей на догоспитальном этапе
Наиболее часто у детей встречаются отравления органическими кислотами (уксусной, щавелевой), едкими щелочами (средствами бытовой химии), перманганатом калия, нафазолином и парацетамолом. В летнее время достаточно часто встречаются укусы змеи (гадюки).
| Токсическое вещество | Антидот | Способ применения |
|---|---|---|
Наркотики |
Налоксон |
Вводят внутривенно. Стартовая доза у подростков — 0,4 мг (1 мл). У детей младшего возраста — 0,01 мг/кг. При отсутствии эффекта через 2 мин дополнительно вводят 0,3 мг/кг |
Варфарин, дикумарол, средства от грызунов |
Менадион (витамин К1 ) |
Вводят внутривенно в дозе 2–5 мг/кг. Учитывая интенсивный метаболизм препарата, показаны повторные инъекции |
Фосфорорганические соединения, ингибиторы ацетилхолинэстеразы |
Атропин |
Вводят внутривенно в стартовой дозе 0,05 мг/кг (1–4 мг). В дальнейшем — каждые 2–5 мин в дозе 2 мг до достижения эффекта |
Метгемоглобинообра-зователи |
Метиленовый синий |
Вводят внутривенно в виде 1% раствора в дозе 1–2 мг/кг. При необходимости повторяют в той же дозе. У грудных детей суточная доза не должна превышать 4 мг/кг |
Парацетамол, токсические продукты обмена (летальный синтез) |
Ацетилцистеин (не позднее 36 ч после отравления) |
Пациентам с массой тела до 20 кг ацетилцистеин вводят внутривенно капельно. Стартовая доза — 150 мг/кг в 3 мл/кг 5% раствора глюкозы♠ в течение 15 мин. В дальнейшем препарат вводят в дозе 50 мл/кг в 7 мл/кг 5% раствора глюкозы в течение 40 мин и затем в дозе 100 мг/кг в 14 мл/кг 5% раствора декстрозы в течение 16 ч. Для более крупных детей объем декстрозы можно увеличить. Если имеются признаки токсического поражения печени, по прошествии 20 ч инфузию ацетилцистеина необходимо продолжить |
Клофелин♠ |
Метокло-прамид |
Доза насыщения — 0,5 мг/кг. Поддерживающая доза — 0,25 мг/кг за 4–5 ч |
Гидразиновые производные [изониазид, грибы рода Gyromitra (строчки), содержащие гирометрин], этиленгликоль |
Пиридоксин (витамин В6 ) |
1 г пиридоксина на 1 г гидразина (70–375 мг/кг). При отравлении этиленгликолем доза пиридоксина составляет по 50 мг каждые 6 ч до устранения ацидоза |
Бензодиазепины |
Флумазенил |
Стартовая доза — 0,05–0,1 мг/кг. Суточная доза — 1–10 мг. NB! Действие флумазенила развивается через 1–2 мин и продолжается в течение 2–5 ч |
Препараты железа |
Дефероксамин |
Стартовая доза — внутривенно 15 мг/(кг×ч) с последующим снижением через 4–6 ч (максимальная доза — 80 мг/кг в сутки, не более 6 г/сут). Прекратить инфузию при достижении стабильного состояния больного и уровне железа в сыворотке крови ниже 60 мкмоль/л |
Отравления органическими кислотами
Клиническая картина складывается из симптомов химического ожога ротоглотки и пищевода, при выраженном отеке мягких тканей ротоглотки может развиваться дыхательная недостаточность по обструктивному типу. В тяжелых случаях может отмечаться желудочное кровотечение с явлениями шока.
Симптомы
Мероприятия скорой медицинской помощи на догоспитальном этапе
-
Реанимационные мероприятия при нарушении витальных функций (обеспечение проходимости верхних дыхательных путей, адекватного дыхания и кровообращения).
-
Аналгезия (при выраженной боли — наркотические анальгетики в возрастных дозах).
-
Зондовое промывание желудка водой (после предварительного обезболивания):
-
Инфузия 0,9% раствора натрия хлорида в дозе 10 мл/кг за час.
Отравления едкими щелочами
Клиническая картина, такая же, как и при отравлениях органическими кислотами, складывается из симптомов химического ожога ротоглотки и пищевода; при выраженном отеке мягких тканей ротоглотки может развиваться дыхательная недостаточность по обструктивному типу. В тяжелых случаях может отмечаться желудочное кровотечение с явлениями шока.
Симптомы
Мероприятия скорой медицинской помощи на догоспитальном этапе
-
Реанимационные мероприятия при нарушении витальных функций (обеспечение проходимости верхних дыхательных путей, адекватного дыхания и кровообращения).
-
Аналгезия (при выраженной боли — наркотические анальгетики в возрастных дозах).
-
Зондовое промывание желудка (после предварительного обезболивания):
-
Инфузия 0,9% раствора натрия хлорида в дозе 10 мл/кг за час.
Отравление перманганатом калия
Симптомы
Мероприятия скорой медицинской помощи на догоспитальном этапе
-
Реанимационные мероприятия при нарушении витальных функций (обеспечение проходимости верхних дыхательных путей, адекватного дыхания и кровообращения).
-
Промыть ротовую полость 5% раствором аскорбиновой кислоты или лимонным соком.
-
Адекватное обезболивание (при выраженной боли — наркотические анальгетики в возрастных дозах).
-
Зондовое промывание желудка (после предварительного обезболивания).
-
-
аскорбиновой кислоты — вводят внутривенно струйно в возрастной дозе (табл. 21-26). Предварительно разводят на растворе глюкозы. Детям до 6 мес не назначают!
-
| Возраст | Доза, мл |
|---|---|
7–12 мес |
0,75 |
1–3 года |
1–2 |
4–6 лет |
2–3 |
7–14 лет |
3–6 |
Отравление нафазолином
Симптомы
Мероприятия скорой медицинской помощи на догоспитальном этапе
Отравление парацетамолом
Симптомы
-
В первые 12–24 ч возникают тошнота, рвота, обильное потоотделение.
-
Через 24–36 ч после приема появляются увеличение и болезненность печени, желтуха, гипербилирубинемия, гипераммониемия, удлинение протромбинового времени. Активность аминотрансфераз в сыворотке достигает максимума на 3–4-е сутки после отравления и при отсутствии печеночной недостаточности возвращается к норме в течение недели. Гепатотоксическими свойствами обладают и метаболиты парацетамола.
-
Тяжесть отравления парацетамолом нельзя оценить по начальным симптомам. Повреждение печени возможно при однократном приеме 3 г парацетамола 2–3-летним ребенком (примерно 150 мг/кг). У подростков токсическая доза превышает 8 г.
Мероприятия скорой медицинской помощи на догоспитальном этапе
-
Реанимационные мероприятия при нарушении витальных функций (обеспечение проходимости верхних дыхательных путей, адекватного дыхания и кровообращения).
-
Зондовое промывание желудка (после предварительного обезболивания).
-
Прием активированного угля (в ближайшие 4 ч после отравления!).
-
При отравлении парацетамолом тяжелой степени (в том числе при количестве принятого парацетамола 150 мг/кг и более или при сохранении токсической концентрации парацетамола в сыворотке крови через 4 ч) используется антидот — ацетилцистеин (табл. 21.24). Противопоказаны индукторы синтеза ферментов (фенобарбитал).
-
Инфузия 0,9% раствора натрия хлорида в дозе 10 мл/кг за час.
Отравление ядом змей (укус гадюки)
Симптомы
Мероприятия скорой медицинской помощи на догоспитальном этапе
-
Реанимационные мероприятия при нарушении витальных функций (обеспечение проходимости верхних дыхательных путей, адекватного дыхания и кровообращения).
-
Адекватное обезболивание (наркотические анальгетики в возрастных дозах при интенсивной боли).
-
Инфузия 0,9% раствора натрия хлорида в дозе 10 мл/кг за 30 мин.
-
Назначение антигистаминных препаратов в возрастной дозе (табл. 21-27).
-
Назначение кальция глюконата в дозе 100 мг/кг внутривенно болюсно.
| Препарат | Доза |
|---|---|
Хлоропирамин (2% раствор) |
1 мес–1 год — 5 мг (0,25 мл). 1 год–6 лет — 10 мг (0,5 мл). Старше 6 лет — 10–20 мг (0,5–1,0 мл). Максимальная суточная доза — 2 мг/кг |
Клемастин |
0,0125 мг/кг |
Чего нельзя делать
Дальнейшее ведение пациента, показания к медицинской эвакуации в стационар
Показания к госпитализации в стационар у детей с любыми острыми отравлениями.
Прогноз
Прогноз в большинстве случаев острых отравлений у детей благоприятный.
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ГОСПИТАЛЬНОМ ЭТАПЕ В СТАЦИОНАРНОМ ОТДЕЛЕНИИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
Диагностика
В условиях СтОСМП диагностика острых отравлений у детей основывается на тех же принципах, что и на догоспитальном этапе. Основным отличием является проведение лабораторного и токсикологического исследований (клинический и биохимические анализы крови, коагулограмма, общий анализ мочи, токсикологическое исследование мочи и крови), позволяющих выявить признаки поражения внутренних органов и достоверно установить причину отравления.
Лечение
Лечение основано на коррекции имеющихся нарушений витальных функций (искусственная вентиляция легких, противошоковая терапия) и использовании специфических антидотов, если они имеются.
Чего нельзя делать
Выписывать пациента из стационара в течение суток с момента отравления, так как риск отсроченных осложнений крайне высок.
Дальнейшее ведение пациента: показания к госпитализации в специализированное отделение стационара, амбулаторному лечению по месту жительства, госпитализации на койки краткосрочного пребывания в СтОСМП.
Всех детей с острыми отравлениями обязательно госпитализируют в токсикологические отделения или, при их отсутствии, в соматические педиатрические отделения.
При наличии угрожающих жизни или критических состояний пациентов госпитализируют в отделение реанимации и интенсивной терапии.
В СтОСМП могут находиться только подростки с острыми отравлениями этанолом без нарушения жизненно важных функций.
При отравлении этанолом в условиях СтОСМП проводятся следующие мероприятия.
Прогноз
Прогноз в большинстве случаев благоприятный.
Список литературы
-
Александрович Ю.С. Интенсивная терапия критических состояний у детей / К.В. Пшениснов, В.И. Гордеев. — СПб.: Изд-во Н-Л., 2014. — 976 с.
-
Александрович Ю.С. Гордеев В.И., Пшениснов К.В. Неотложная педиатрия. — СПб.: СпецЛит, 2010. — 568 с.
-
Клиническая токсикология детей и подростков: В 2 т. / И.В. Маркова, В.В. Афанасьев, Э.К. Цыбулькин. — СПб., 1999. — 400 с.
-
Верещагин Е.И., Дырул А.К., Кольцов О.В. и др. Клиническая физиология в интенсивной педиатрии: Учебное пособие / Под ред. А.Н. Шмакова, В.Н. Кохно. — Новосибирск: Сибмедиздат НГМУ, 2012. — 488 с.
-
Курек В.В., Кулагин А.Е. Руководство по неотложным состояниям у детей. — М.: Мед. лит., 2008. — 464 с.
-
Роджерс М., Хелфаер М. Руководство по педиатрии. Неотложная помощь и интенсивная терапия. — СПб.: Питер, 1999. — 1120 с.
-
Селбст С.М., Кронэн К. Секреты неотложной педиатрии / Под общ. ред. Н.П. Шабалова; пер. с англ. — М.: МЕДпресс-информ, 2006. — 480 с.
-
Скорая медицинская помощь: Национальное руководство / Под ред. С.Ф. Багненко, М.Ш. Хубутия, А.Г. Мирошниченко и др. — М.: ГЭОТАР-Медиа, 2015. — 888 с.
-
Современная неотложная помощь при критических состояниях у детей. Практическое руководство / Под ред. К. Макуэйя-Джонса, Э. Молинекус, Б. Филлипс и др.; пер. с англ. / Под общ. ред. Н.П. Шабалова. — М.: МЕДпресс-информ, 2009. — 464 с.
-
Оказание стационарной помощи детям (Руководство по ведению наиболее распространенных болезней детского возраста). Карманный справочник. — 2-е изд. — Женева: Всемирная организация здравоохранения, 2013. — 412 с.
-
Part 17: First Aid: 2010 American Heart Association and American Red Cross Guidelines for First Aid / D. Markenson, J.D. Ferguson, L. Chameideset al. // Circulation. — 2010. — Vol. 122. — S934–S946.
-
Dart R.C., Borron S.W., Caravatiet E.M. al. Expert consensus guidelines for stocking of antidotes in hospitals that provide emergency care // Annals of Emergency Medicine. — 2009. — Vol. 54, № 3. — P. 386–394.