Сосудистая хирургия В. С. Савельева : национальное руководство. Краткое издание / под ред. И. И. Затевахина, А. И. Кириенко. - Москва : ГЭОТАР-Медиа, 2022. - 608 с. (Серия "Национальные руководства") - ISBN 978-5-9704-6536-3. |
Аннотация
Второе издание руководства по сосудистой хирургии носит имя академика В.С. Савельева, личность которого будет оказывать влияние на работу хирургов в обозримом будущем.
В книге существенно переработаны большинство глав, отражены результаты современных научных исследований и актуальные клинические рекомендации. Появились новые авторы и новые разделы. В конце глав представлены ключевые моменты, что поможет читателю сконцентрировать внимание на основных аспектах проблемы.
Руководство предназначено врачам-хирургам, интернам, клиническим ординаторам, аспирантам, студентам старших курсов медицинских вузов.
Глава 10. Острая артериальная непроходимость
И.И. Затевахин, В.Н. Шиповский, А.В. Матюшкин, М.Ш. Цициашвили
Острая артериальная непроходимость (ОАН) - патологическое состояние, характеризующееся внезапным прекращением кровотока по магистральной артерии, которое проявляется острой ишемией кровоснабжаемого органа. В клинической практике речь чаще всего идет об острой непроходимости артерий конечностей. В преобладающем большинстве наблюдений ОАН вызывает эмболия или тромбоз. Несмотря на причины и особенности клинического течения, ОАН сопровождается отсутствием либо значительным ухудшением артериального кровотока в конечности, что создает реальную угрозу ее жизнеспособности.
ТЕРМИНОЛОГИЯ
Эмболия - острая окклюзия артериального русла, чаще всего тромбом, мигрировавшим с током крови из сердца или крупных сосудов, в которых произошло первичное образование тромботических масс.
Тромбоз - как причина острой артериальной непроходимости формируется непосредственно на измененной (атеросклероз или тромбангиит) сосудистой стенке, при этом, как правило, уже наблюдается сужение артерии в этой зоне.
Ишемия - совокупность изменений в тканях органа, связанных с их гипоксией в результате недостаточного поступления кислорода, обусловленного уменьшением притока крови. Если проходимость артериального сосудистого русла не будет своевременно восстановлена, ишемия может привести к некрозу участков мышечной ткани, частичной или тотальной гангрене конечности.
Коды по МКБ-10
ПРОФИЛАКТИКА
Профилактика ОАН заключается в предотвращении тромбоза при атеросклеротическом поражении аорты и магистральных артерий конечностей путем регулярного приема пациентами дезагрегантных препаратов (малых доз ацетилсалициловой кислоты, клопидогрела) и своевременной хирургической коррекции пораженных атеросклерозом сосудов. Предотвращение артериальной эмболии возможно с помощью широкого использования современных консервативных и хирургических способов лечения ИБС, острого инфаркта миокарда, оперативного лечения тяжелых клапанных пороков сердца и аневризм аорты, адекватной антиаритмической терапии, проведением эффективной антикоагулянтной профилактики у пациентов с мерцательной аритмией и клапанными протезами сердца.
КЛАССИФИКАЦИЯ
И.И. Затевахин, А.И. Кириенко
Этиология ОАН.
Выраженность ишемии (табл. 10-1).
Острая ишемия |
Степень ишемии |
Клинические признаки* |
Данные УЗДГ (уровень лодыжки) |
|
|---|---|---|---|---|
артериальный кровоток |
венозный кровоток |
|||
Неугрожающая |
I |
Онемение, парестезии, боль |
Определяется |
Определяется |
Угрожающая |
IIА |
Парез |
Определяется |
Определяется |
IIБ |
Паралич |
Не определяется |
Определяется |
|
IIВ |
Субфасциальный отек |
Не определяется |
Определяется |
|
Необратимая |
IIIА |
Дистальная контрактура, некротические дефекты |
Не определяется |
Не определяется |
IIIБ |
Тотальная контрактура, некротические дефекты |
Не определяется |
Не определяется |
|
*Указаны только основные симптомы, появляющиеся на каждой из стадий. Они добавляются к симптомам, характерным для предыдущих фаз.
Течение ишемии:
Осложнения:
ПАТОФИЗИОЛОГИЯ ИШЕМИЧЕСКИХ РАССТРОЙСТВ
Нарушения макрогемодинамики ведут к резкому ухудшению микроциркуляции. Быстро развивается гипоксия тканей, в связи с этим нарушаются все виды обмена, возникает МА, связанный с образованием избыточного количества недоокисленных продуктов обмена. Вслед за этим происходят качественные изменения функционального состояния нервно-мышечного аппарата конечности, выраженные структурные и метаболические нарушения тканей. Как следствие нарушения клеточной проницаемости развивается субфасциальный отек мышц со значительным сдавлением тканей, находящихся в фасциальном футляре, что, в свою очередь, еще больше ухудшает тканевый кровоток. Нарушение проницаемости клеточных мембран, влекущее гибель клеток, приводит к выходу внутриклеточных ионов калия в межклеточную жидкость и затем в кровь, вследствие чего возникает гиперкалиемия. В ишемизированных тканях конечности появляются активные ферменты (кинины, креатинфосфокиназа), а при тяжелой ишемии в результате разрушения мышечных клеток в межтканевой жидкости накапливается миоглобин. В пораженных конечностях формируются условия для местного тромбообразования: стаз крови, ацидоз, присутствие активных клеточных ферментов. Развивается тромботическое состояние, которое характеризуется гиперкоагуляцией, гиперагрегацией и торможением фибринолиза. Образование макроагрегатов форменных элементов и микротромбов в мелких артериях и капиллярах значительно усугубляет ишемию и способствует развитию необратимых изменений тканей конечности, а при попадании в центральный кровоток обусловливает легочную недостаточность. В мелких, а в 5-8% случаев - и в крупных магистральных венах также образуются тромбы, которые могут приводить к ТЭЛА.
ПАТОФИЗИОЛОГИЯ ПОСТИШЕМИЧЕСКОГО СИНДРОМА
Изменения в организме, возникающие после хирургического восстановления кровообращения в конечности, принято называть постишемическим синдромом. Его тяжесть, как правило, прямо пропорциональна степени ишемии конечности, но также зависит от полноты восстановления кровообращения и компенсаторных возможностей организма. Условно постишемические расстройства можно разделить на общие и местные.
Местные нарушения характеризуются возникновением или усилением отека дистальных отделов конечности. Отек охватывает мышцы голени, поскольку они находятся в плотном фасциальном футляре, развивающийся отек дополнительно сдавливает их, еще более усугубляя ишемию. Клинически ишемический отек характеризуется плотностью различной степени и выраженной болезненностью мышц при пальпации.
Внезапное поступление оксигенированной крови к ишемизированным мышцам вызывает появление и освобождение свободных радикалов кислорода и дальнейшее повреждение клеток. Поступление в организм большого количества недоокисленных продуктов из очага ишемии ведет к общему ацидозу. Миоглобин из разрушенной мышечной ткани выводится почками. Миоглобинурия в условиях ацидоза способствует развитию миоглобинурического тубулярного нефроза. Ацидоз и поступление большого количества токсичных продуктов из поврежденных тканей служат причиной развития сердечно-сосудистой недостаточности.
ЗАБОЛЕВАНИЯ, ПРИВОДЯЩИЕ К АРТЕРИАЛЬНОЙ ЭМБОЛИИ
Чаще всего (90-96%) источником эмболии служат пороки сердца, кардиомиопатии, острый инфаркт миокарда, постинфарктные аневризмы ЛЖ, аорты и артерий. У 60-80% пациентов наблюдают аритмии.
Тромбы правых отделов сердца и венозного русла могут стать источником артериальной эмболии только при наличии патологического сообщения правой и левой половин сердца в результате неза-ращения межжелудочковой или межпредсердной перегородки. Такие эмболии наблюдаются крайне редко. Казуистические случаи эмболии составляют нетромботические субстанции - фрагменты опухолей, катетеров, стентов.
ПРИЧИНЫ РАЗВИТИЯ ОСТРОГО АРТЕРИАЛЬНОГО ТРОМБОЗА
Наиболее частая причина острых тромбозов - атеросклероз. Реже фоновыми заболеваниями служат облитерирующий тромбангиит и неспецифический аортоартериит. Случаи 0АH, возникшие после травмы (тупой или проникающей), как правило, обусловлены формированием тромба дистальнее поврежденной (и завернувшейся) интимы.
ЛОКАЛИЗАЦИЯ АРТЕРИАЛЬНОЙ ОККЛЮЗИИ
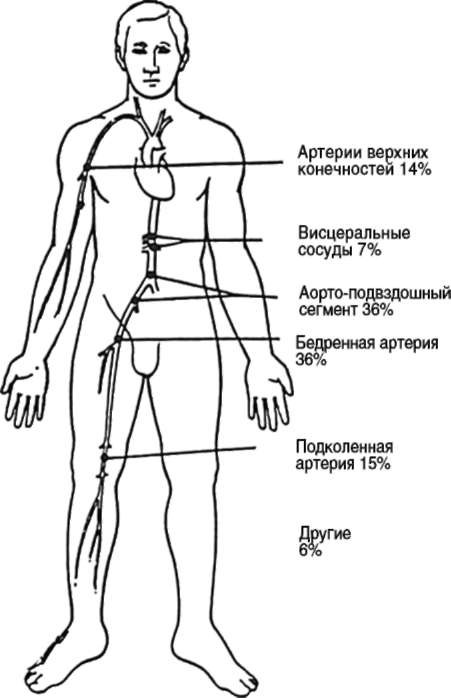
Эмболическая окклюзия чаще всего локализуется в зоне бифуркаций - местах деления артерий, дистальнее которой калибр сосудов значительно уменьшается (рис. 10-1). В 25% случаев наблюдают множественные эмболии артерий большого круга кровообращения. Выделяют комбинированные эмболии - поражение сосудов двух конечностей и более; этажные - несколько эмболов окклюзируют на разных уровнях артерии одной и той же конечности; согетанные - характерно одновременное поражение артерий конечности и висцеральных артерий либо церебральных сосудов.
В случаях острого тромбоза уровень окклюзии зависит от локализации предшествующего поражения артериальной стенки в «излюбленных» местах локализаций атеросклеротических бляшек.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Клиническая картина ОАН проявляется синдромом острой ишемии конечности, который отличается полиморфизмом. Для него характерны следующие симптомы.
-
Боль в пораженной конечности - в большинстве случаев первый признак ОАН. Особенно ярко выражен болевой синдром при эмболиях.
-
Чувство онемения, похолодания, парестезии - патогномоничные симптомы ОАН.
-
Изменение окраски кожных покровов - почти во всех случаях выявляют бледность кожного покрова пораженной конечности. Впоследствии присоединяется синюшный оттенок, который может превалировать. При тяжелой ишемии появляется «мраморный» рисунок кожи.
-
Отсутствие пульсации артерий дистальнее окклюзии. Пальпаторное определение пульсации артерий конечности позволяет точно определить проксимальный уровень артериальной окклюзии без каких-либо дополнительных инструментальных методов исследования.
-
Снижение температуры кожи - наиболее выражено в дисталь-ных отделах конечности.
-
Расстройство поверхностной и глубокой чувствительности - от легкого снижения до полной анестезии.
-
Нарушения активных движений в конечности характерны для выраженной ишемии, проявляются в виде снижения мышечной силы (пареза) или отсутствия активных движений (паралича).
-
Болезненность при пальпации ишемизированных мышц наблюдают в условиях тяжелой ишемии, это неблагоприятный прогностический признак.
-
Субфасциальный отек голени - признак тяжелой ишемии. Характеризуется чрезвычайной плотностью, не распространяется выше коленного сустава. Отек может охватывать все мышцы голени, то есть быть тотальным, или ограничиться передней либо задней группой мышц.
-
Ишемическая мышечная контрактура свидетельствует о начинающихся некробиотических симптомах. Различают дистальную (частичную), при которой пассивные движения невозможны лишь в дистальных суставах конечности, и тотальную (полную) контрактуру.
ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА
Время обследования больного с ОАН крайне ограниченно, в связи с этим необходимо использовать наиболее информативные методики, позволяющие уточнить уровень, характер и распространенность окклюзии; установить состояние магистральных артерий, расположенных как проксимально, так и дистально по отношению к тромбу или эмболу.
УЗ-допплеровское исследование включает аускультативный анализ кровотока и измерение регионарного систолического давления на разных уровнях. Градиент давления указывает на острую окклюзию и уровень ее расположения.
УЗ-дуплексное ангиосканирование позволяет оценить состояние сосудистой стенки и просвета артерий, дистальных по отношению к окклюзии, наличие или отсутствие в них кровотока даже в тех случаях, когда при ангиографии визуализация их отсутствует.
Рентгеноконтрастная ангиография целесообразна для уточнения диагноза и выбора метода лечения пациентов с исходной хронической артериальной недостаточностью, при подозрении на сочетанную или этажную эмболию. Показания для ее выполнения: несоответствие между уровнем отсутствия пульса и границей ишемии; трудности дифференциальной диагностики между эмболией и тромбозом, артериальным спазмом, планирование вида и объема оперативного лечения.
Поиск источника эмболии может потребовать использования ЭКГ, рентгенографии грудной клетки и шейного отдела позвоночника, ЭхоКГ, чреспищеводного УЗИ, КТ и МРТ.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Для установления характера ОАН необходимо прежде всего провести дифференциальную диагностику между эмболией, острым тромбозом, эмболией на фоне атеросклероза, артериальным спазмом, а также исключить острый илиофеморальный флеботромбоз. Труднее всего отличить от эмболии формы молниеносно протекающих венозных тромбозов, известных под названиями «голубая флегмазия» («псевдоэмболический флебит»), которые сопровождаются резким артериальным спазмом. Острое расслоение аорты также может симулировать эмболию бифуркации аорты.
ПРИМЕРЫ ФОРМУЛИРОВКИ ДИАГНОЗА
-
ИБС, постинфарктная аневризма левого желудочка, мерцательная аритмия, недостаточность кровобращения II степени, эмболия бифуркации аорты, ишемия нижних конечностей: IIIА степени справа и IIБ степени слева.
-
Общий атеросклероз, ИБС, стенокардия напряжения, облитерирующий атеросклероз аорты и артерий нижних конечностей, острый тромбоз левой бедренной артерии, ишемия I степени.
-
Ревматический митральный порок сердца с преобладанием стеноза, мерцательная аритмия, эмболия правой плечевой артерии, ишемия IIБ степени.
ЛЕЧЕНИЕ
Цель лечения ОАН - восстановление кровообращения в конечности и сохранение ее жизнеспособности.
Медикаментозное лечение. Консервативную терапию применяют у пациентов с ОАН в качестве самостоятельного способа лечения либо в сочетании с оперативным вмешательством, для предоперационной подготовки и послеоперационного ведения. Как самостоятельный метод консервативное лечение назначают при абсолютных или относительных противопоказаниях к операции.
Хирургическое лечение пациентов с ОАН целесообразно проводить в специализированных отделениях сосудистой хирургии. Операции в большинстве случаев выполняют в экстренном порядке.
Хирургическая тактика. Характер диагностических и лечебных мероприятий определяют по выраженности ишемии пораженной конечности (табл. 10-2).
| Степень ишемии | Эмболия | Острый тромбоз | Эмболия? Острый тромбоз? |
|---|---|---|---|
I* |
Экстренная или отсроченная до 24 ч операция |
Обследование (УЗДГ, УЗДС, ангиография). Консервативная терапия или реваскуляризирующая операция |
|
IIА* |
Экстренная эмболэктомия |
Срочное обследование (до 24 ч). Реваскуляризирующая операция |
|
IIБ |
Экстренная реваскуляризирующая операция |
||
IIВ |
Экстренная реваскуляризирующая операция + фасциотомия |
||
IIIА |
Экстренная реваскуляризирующая операция + фасциотомия, некрэктомия. Отсроченная ампутация |
||
IIIБ |
Первичная ампутация |
||
*Для ишемии I и IIА степени тактика определена как для стабильного течения ишемии. При прогрессировании ишемии показана экстренная операция.
Абсолютные противопоказания к оперативному лечению - агональное состояние пациента или его крайне тяжелое общее состояние при ишемии I степени. Относительные противопоказания к оперативному лечению - тяжелые сопутствующие заболевания (острый инфаркт миокарда, инсульт, неоперабельные опухоли и т.д.) при легкой ишемии (I степени) и отсутствии ее прогрессирования.
При тотальной ишемической контрактуре конечности (ишемия IIIБ степени) восстановительная операция противопоказана в связи с развитием некорригируемого синдрома включения кровотока. Экстренная первичная ампутация конечности выступает в качестве единственной возможной меры спасения жизни пациента.
Эмболэктомия может быть прямой или непрямой. Под прямой эмболэктомией подразумевают удаление эмбола через доступ, располагающийся непосредственно к зоне острой окклюзии (рис. 10-2). Непрямой эмболэктомией (рис. 10-3) называют удаление эмболов и тромботических масс из проксимально или дистально расположенных сегментов через артериотомию поверхностных и легкодоступных артерий (сосудистым кольцом или баллонным катетером). Распространению метода непрямой тромбэктомии способствовало внедрение в практику баллонных катетеров Фогарти, что привело к стандартизации оперативных доступов для эмболэктомии из артерий нижних и верхних конечностей.
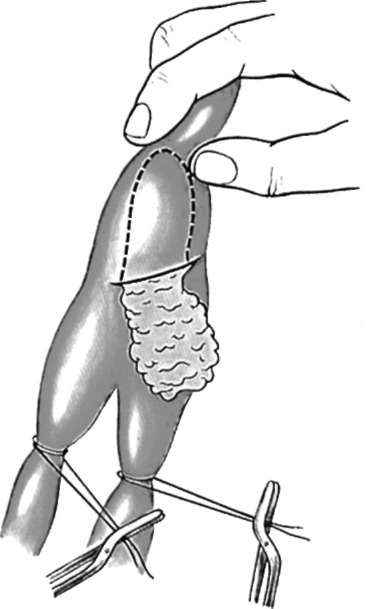
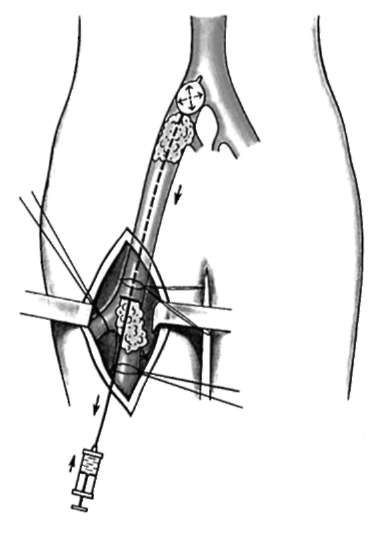
ОСОБЕННОСТИ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВ ПРИ ОСТРЫХ ТРОМБОЗАХ
Оперативные вмешательства при острых тромбозах принципиально отличаются от таковых при эмболиях, поскольку одновременно с тромбэктомией необходимы те или иные артериальные реконструкции. Спектр оперативных вмешательств включает разные виды эндартерэктомий (открытую, полуоткрытую, закрытую), шунтирование и протезирование (см. главы 7 и 8).
АМПУТАЦИЯ
В случае невозможности восстановления кровотока при ОАН и развитии гангрены выполняют ампутацию конечности. Кроме того, клинически достоверно установлено, что реваскуляризация конечности, находящейся в тотальной контрактуре (ишемия IIIБ стадия), несовместима с жизнью из-за развития тяжелейшего постишемического синдрома, поэтому при ней также производят ампутацию.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
У больных с ОАН на разных этапах оказания лечебной помощи могут развиться следующие осложнения: артериальная гипотензия, остановка сердца, легочная недостаточность, острая почечная недостаточность. Особую настороженность необходимо проявлять по отношению к больным, оперированным с ишемией II-III степени. Пациентам, у которых до операции отмечали мышечную контрактуру (IIIА степень), следует катетеризировать мочевой пузырь и измерять почасовой диурез. Анурия или нарастающая олигурия в сочетании с гиперазотемией и темно-вишневой окраской мочи свидетельствуют о миоглобинурическом нефрозе, что может потребовать гемодиализа, а при сомнительной жизнеспособности конечности - немедленной ампутации. Может наблюдаться легочная недостаточность за счет микроэмболизации сосудистого русла легких, а иногда в связи с клинически значимой ТЭЛА.
ЭНДОВАСКУЛЯРНЫЕ ВМЕШАТЕЛЬСТВА
У больных с ОАН можно использовать эндоваскулярные процедуры самостоятельно или в сочетании с прямыми операциями на сосудистом русле. К наиболее перспективным направлениям данного вида лечения относится лекарственный регионарный тромболизис. Если после тромболизиса обнаруживают стенотическое поражение артерий, целесообразно выполнение баллонной ангиопластики с последующим стентированием сосуда. Чрескожные аспирационная и механическая тромбэктомии - альтернативные нехирургические методики. Комбинация этих методик с лекарственным тромболизисом может существенно ускорить растворение сгустка, что очень важно при выраженной острой ишемии, когда время восстановления кровотока играет ключевую роль.
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ
В ближайшем послеоперационном периоде всем пациентам назначают гепарин натрия с последующим переходом на непрямые антикоагулянты, которые им рекомендуют принимать в течение 3-6 мес. Больным, перенесшим тромбоэмболии, требуется многолетняя или пожизненная антикоагулянтная терапия.
ПРОГНОЗ
Осложнения включают 10-15% кровотечений, до 25% высоких ампутаций, до 20% случаев почечной недостаточности. Уровень летальности больных с ОАН колеблется от 15 до 20%.
КЛЮЧЕВЫЕ МОМЕНТЫ
-
Основными причинами развития острой непроходимости аорты и артерий конечностей являются тромбоз и эмболия. Тромбоз, как правило, возникает на фоне стенозирующего атеросклеротического поражения различных отделов артериального русла. Источником эмболии чаще всего (90-96%) служат пороки сердца, кардиомиопатии, острый инфаркт миокарда, постинфарктные аневризмы левого желудочка, проксимальные аневризмы аорты и артерий. При этом у 60-80% больных наблюдается аритмия.
-
Тактика лечения острой артериальной непроходимости и выбор метода оперативного пособия зависят от степени острой ишемии конечностей, которую оценивают на основании клинической классификации.
-
Тяжесть состояния пациентов с острой непроходимостью аорты и ее магистральных ветвей зависит от выраженности ишемии конечностей, длительности артериальной окклюзии и фоновых заболеваний сердечно-сосудистой системы. Восстановление магистрального кровотока в длительно ишемизированных тканях чревато развитием постишемического синдрома, который может проявляться почечной, дыхательной и сердечно-сосудистой недостаточностью, а также нарастающим субфасциальным отеком конечностей.
-
Основной метод лечения острой артериальной непроходимости - хирургический, консервативная терапия допустима лишь при не угрожающей ишемии конечности, обусловленной острым тромбозом магистральных артерий. Важнейшей составляющей такого лечения служит антикоагулянтная терапия.
-
Перспективными направлениями хирургического лечения острой непроходимости аорты и ее ветвей представляются чрескожные эндоваскулярные вмешательства (аспирационная и механическая тромбэктомия) в сочетании с регионарным тромболизисом. К сожалению, пока они не являются полноценной альтернативой традиционным открытым оперативным вмешательствам.
РЕКОМЕНДУЕМАЯ ЛИТЕРАТУРА
-
Савельев В.С., Затевахин И.И., Степанов Н.В. Острая непроходимость бифуркации аорты и магистральных артерий конечностей. М.: Медицина, 1986. 302 с.
-
Затевахин И.И., Цициашвили М.Ш. и др. Острая артериальная непроходимость. Клиническая классификация и тактика лечения. Ангиология и сосудистая хирургия. 2002. № 8(2). Р. 74-78.
-
Национальные рекомендации по диагностике и лечению заболеваний артерий нижних конечностей. 2019. 89 с. Опубликовано на сайте Российского общества ангиологов и сосудистых хирургов (http://www.angiolsurgery.org).
-
European Society for Vascular Surgery (ESVS) 2020 Clinical Practice Guidelines on the Management of Acute Limb Ischaemia // European Journal of Vascular and Endovascular Surgery. 2020. Vol. 59. № 2. Р. 173-218.
-
Berridge D.C., Kessel D.O., Robertson I. Surgery versus thrombolysis for initial management of acute limb ischaemia. Cochrane Database Syst Rev. 2013: CD002784.
-
Byrne R.M., Taha A.G., Avgerinos E. et al. Contemporary outcomes of endovascular interventions for acute limb ischemia // J. Vasc. Surg. 2014. № 59 (4). Р. 988-995.