Терапевтическая стоматология : национальное руководство / под ред. Л. А. Дмитриевой, Ю. М. Максимовского. - 2-е изд., перераб. и доп. - Москва : ГЭОТАР-Медиа, 2021 |
ISBN 978-5-9704-6097-9 |
Аннотация
Второе издание национального руководства по терапевтической стоматологии входит в серию практических руководств по основным медицинским специальностям, включающих всю основную информацию, необходимую врачу для непрерывного дополнительного образования. В настоящем руководстве освещены современные вопросы профилактики, диагностики, фармакотерапии и лечения стоматологических заболеваний в терапевтической стоматологии.
Во второе издание включены гнатологические аспекты комплексного лечения пародонтологических больных, малоинвазивные методы лечения кариеса, новинки в реставрации, методиках коррекции цвета зубов и эндодонтии. Авторами руководства раскрыты актуальные вопросы пародонтологии и болезней периапикальных тканей. В материалы данной книги внесены актуальные для терапевтической стоматологии сведения о зубосохраняющих технологиях, новых аспектах гигиены полости рта.
В подготовке настоящего издания в качестве авторов и рецензентов принимали участие ведущие специалисты-стоматологи страны.
Руководство предназначено врачам-стоматологам, студентам старших курсов медицинских вузов, интернам, ординаторам, аспирантам.
КЛАССИФИКАЦИЯ И ОБЩАЯ ХАРАКТЕРИСТИКА МАТЕРИАЛОВ
Материалы для лечения и восстановления зубов в клинике терапевтической стоматологии отличаются химической природой и особенностями применения, обладают широким диапазоном свойств (рис. 5-1, см. цв. вклейку).
Краткая история развития пломбировочных материалов. Типы пломбировочных материалов по химической природе
Пломбирование как метод восстановления анатомической формы и функции зубов, разрушенных кариозным процессом, известно человечеству с незапамятных времён. В литературе описано применение свинца в качестве пломбировочного материала в I в. н.э. Существует предположение, что термин «пломба» произошёл от латинского названия свинца - «plumbum». С XVIII в. началось бурное развитие стоматологии, что, по-видимому, связано с ускорением развития физики и химии в этот период и с появлением новых материалов и технологий.
Рассматривая этапы развития технологии изготовления пломбировочных материалов на протяжении всей их истории, можно заметить, что, выбирая подходящий субстрат для пломбирования зубов, предпочтение отдавали тем, которые обладали определённой пластичностью при нормальных комнатных условиях. Видимо, поэтому первые пломбировочные материалы - металлы с пластическими свойствами, т.е. способные принимать нужную форму и заполнять полость зуба путём пластического деформирования.
Именно поэтому с большим энтузиазмом восприняли стоматологи новый пломбировочный материал - ртутно-серебряную амальгаму, предложенную в 1826 г. в Париже. Однако амальгама, как и любой другой металл или сплав, не позволяла воссоздать внешний вид натурального зуба. Только появление нового класса материалов - цементов открыло возможность восстановления зубов с учётом эстетических требований.
В 1870 г. появились цинк-фосфатные цементы, несколькими годами позднее - силикатные, и образовалась новая группа материалов для восстановления зубов (рис. 5-2).
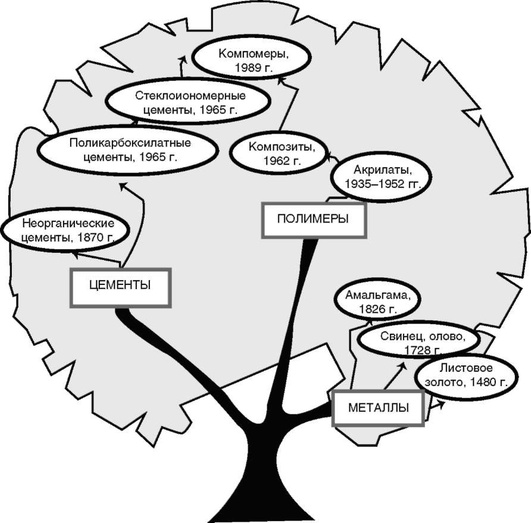
Рис. 5-2. Основные вехи развития материалов для восстановления (пломбирования) зубов - «дерево» стоматологических материалов
Стоматологические цементы сегодня - широкий класс материалов, применяемых не только для пломбирования или восстановления зубов, но и для многих других целей: фиксации несъёмных зубных протезов, пломбирования корневых каналов зубов, для изолирующих прокладок под пломбы, для временного пломбирования.
Таким образом, с конца XIX в. как две ветви одного дерева восстановительной стоматологии сосуществовали два химически различных вида пломбировочных материалов - амальгама и цемент. Со временем, с ростом числа наблюдений и накоплением клинического опыта, практическая стоматология стала выявлять недостатки этих двух веществ. Специалисты в течение десятилетий искали материал, который бы обладал прочностью и надёжностью амальгамы, но при этом отвечал эстетическим требованиям. Большие надежды были связаны с новым видом пломбировочных материалов, который появился приблизительно в середине XX в. на волне блестящих достижений химии синтетических полимеров.
История полимерных пломбировочных материалов начинается в 40-х годах ХХ в. Попытки устранить такие недостатки полимерных материалов, как значительная усадка при отвердении пломбы, повышенный коэффициент теплового расширения и вследствие этого краевая проницаемость, привели исследователей к мысли ввести в состав пломбировочного материала инертный наполнитель. Это оказалось не так просто осуществить, но многолетние исследования привели к созданию наполненных материалов на полимерной основе - композитов.
Следующим шагом в развитии полимерных стоматологических материалов было использование метода фотополимеризации для отвердения композитных пломб сначала под действием ультрафиолетового, а затем голубого света из видимой части спектра.
Важная веха в развитии стоматологических восстановительных материалов - разработка метода предварительного травления эмали для повышения прочности адгезионного соединения между восстановительным материалом и твёрдыми тканями зуба.
Период с конца 60-х годов XX в. до начала 70-х исследователи характеризуют как наиболее творческий в истории развития пломбировочных материалов. Именно в то время был разработан новый вид материалов, в какой-то степени сочетающий в себе особенности полимеров и цементов, получивший название полимерных цементов (поликарбоксилатных или полиалкенатных). Поликарбоксилатный цемент открыл новое интересное направление в стоматологии. Продолжением стало создание стеклоиономерных цементов - материалов с необычными свойствами. Они подобны композитам, но дисперсный наполнитель в них принимает участие в реакции затвердевания материала.
Попытки соединить преимущества композитных и стеклоиономерных материалов привели к созданию нового класса веществ, обладающих двойным механизмом затвердевания: за счёт реакции полимеризации аналогично полимерным композитам и за счёт кислотно-основной реакции подобно иономерным цементам. Они получили название компомеры.
ОСНОВНЫЕ ТРЕБОВАНИЯ
Изложенная кратко история развития стоматологических материалов для восстановления зубов рассказывает о том, как проходили поиски идеального пломбировочного материала. Он должен быть стабилен в среде полости рта и прочен, чтобы противостоять нагрузкам при функционировании зубочелюстной системы, удобен и технологичен для выполнения всех необходимых процедур при восстановлении повреждённого зуба, по всем физико-механическим показателям должен приближаться к твёрдым тканям восстанавливаемого натурального зуба.
Требования к пломбировочным материалам можно разделить на биологические, физико-механические и технологические. К биологическим относят биосовместимость, т.е. материал не должен оказывать вредного или повреждающего, механического, химического или термического действия на пульпу, окружающие твёрдые ткани зуба и слизистые оболочки рта. Кроме того, он должен оказывать на сохранившиеся ткани укрепляющее и оздоравливающее действие.
Среди физико-механических требований следует выделить следующие: материал должен иметь и сохранять в течение всего срока службы прочностные и деформационные свойства, сопоставимые со свойствами твёрдых тканей зуба. Он не должен поглощать жидкости полости рта, не должен растворяться под действием среды полости рта, должен иметь показатели теплопроводности, термического расширения, близкие к показателям натурального зуба, обладать высокими и стабильными в условиях полости рта адгезионными свойствами по отношению к тканям зуба.
Эстетические требования: материал должен иметь цвет, полупрозрачность и флуоресценцию такие же, как окружающие его натуральные ткани зуба. Он должен полироваться с образованием глянцевой блестящей поверхности. Материал пломбы должен сохранять эти свойства на протяжении всего срока службы.
Технологические свойства заключаются в том, что материал в исходном состоянии должен иметь консистенцию, удобную для заполнения им полости зуба, он должен сохранять её в течение времени, необходимого для смешивания компонентов материала, заполнения им полости зуба, придания ему необходимой формы. Он должен переходить из пластичного в стабильное твёрдое состояние в условиях полости рта за время, не превышающее 5-8 мин.
Стоматологическая амальгама
ОПРЕДЕЛЕНИЕ И ОБЩАЯ ХАРАКТЕРИСТИКА
Амальгамы - сплавы, металлические системы, в состав которых в качестве одного из компонентов входит ртуть. В зависимости от количественного соотношения ртути и других металлов амальгамы при 37 °С могут быть жидкими, полужидкими и твёрдыми. В стоматологической практике наибольшее распространение получили серебряные амальгамы.
Основная область применения амальгамы в стоматологии - восстановление жевательных зубов, в некоторых случаях её применяют для восстановления культи зуба под коронку. Амальгаму применяют в восстановительной стоматологии около 150 лет. Такой длительный период применения этого материала связан с его положительными свойствами: непосредственно после смешивания он пластичен и быстро затвердевает при температуре 37 °С, практически не даёт усадки, отличается высокой твёрдостью и износостойкостью и обеспечивает наиболее длительный срок службы пломб. В настоящее время применение амальгамы в стоматологии значительно сократилось. В результате последних достижений материаловедения для восстановления или реставрации жевательных зубов стали с успехом применять композиты.
СОСТАВ И МЕХАНИЗМ ОТВЕРДЕНИЯ
Вплоть до 1960 г. химический состав и микроструктура сплавов для стоматологической амальгамы оставались такими же, как у наиболее удачных амальгам, впервые предложенных в 1895 г. Традиционные сплавы содержат от 66 до 73% серебра по весу, олова - от 25 до 29%, количество меди в их составе может доходить до 6% весовых, а цинка - 2% массы. В составе сплава может быть до 3% ртути. В конце 60-х годов были разработаны сплавы для амальгамы с повышенным содержанием меди. Для работы в клинической практике материал поступал в виде комплекта «порошок-жидкость». Порошок сплава для амальгамы получали путём токарной обработки слитка с последующим размалыванием и просеиванием. Такой тип порошка сплава называют опилками. Жидкостью служила ртуть, серебристый металл с плотностью 13,52 г/см3 и температурой плавления 38,97 °С.
Процесс образования амальгамы (амальгамирование) состоит в смачивании металла ртутью, после чего они взаимно проникают друг в друга, образуя сплав. При этом возникают интерметаллические соединения металлов (серебра, олова) с ртутью, которые образуют твёрдые растворы, участвуют в структурировании амальгам и влияют на их свойства. Непосредственно после амальгамирования порошок сплава сосуществует с жидкой ртутью, придавая смеси пластичную консистенцию. По мере растворения оставшейся ртутью частиц сплава продолжается рост γ1- и γ2-фаз. По мере исчезновения ртути амальгама затвердевает.
Реакции амальгамирования и фазовая структура обычной амальгамы показаны на рис. 5-3.
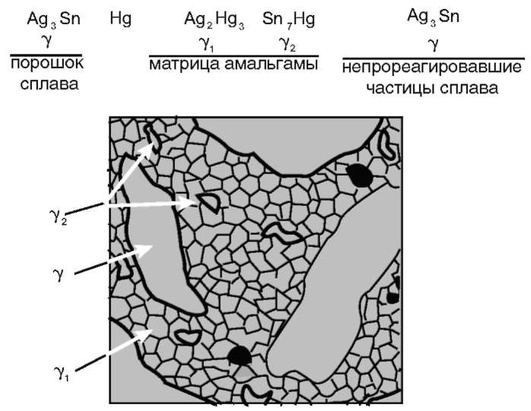
Рис. 5-3. Реакция амальгамирования и фазовая структура традиционной амальгамы
После завершения реакции амальгамирования остатки частиц высокоплавкого сплава серебро-олово (фаза γ) внедрены в матрицу, образованную продуктами реакции с ртутью. В большинстве традиционных амальгам обе фазы образуют непрерывную структуру. Образование её чрезвычайно важно, так как фаза γ2 склонна к коррозии, и её следует расценивать как слабое звено в большинстве традиционных стоматологических амальгам.
Для всех высокомедных амальгам характерно или отсутствие, или существенное снижение содержания фазы γ2, потому что олово скорее реагирует с медью, чем с ртутью, предотвращая образование фазы олово-ртуть.
КЛАССИФИКАЦИЯ И СВОЙСТВА
На рис. 5-4 представлена классификация сплавов для стоматологической амальгамы. В основу классификации положены форма частиц сплава и содержание в нём меди.
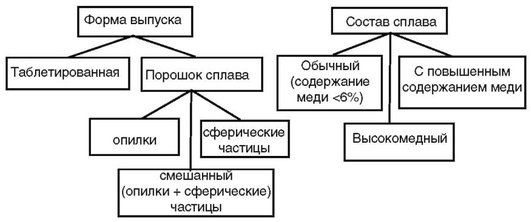
Рис. 5-4. Классификация сплавов для амальгамы
Обычный или традиционный сплав в виде опилок, выпускаемый в продажу, содержал смесь частиц различного размера, для того чтобы оптимизировать способность порошка к уплотнению. Размер частиц уменьшился (до 30 мкм), когда появились так называемые сферические сплавы. Для сферической амальгамы характерны снижение отношения ртуть/сплав и значительное уменьшение давления при конденсации. В настоящее время выпускают аппараты - амальгамо-смесители - для быстрого смешивания материала, улучшающие условия работы в стоматологическом кабинете.
К показателям физико-механических свойств амальгамы относят прочность при сжатии через час, ползучесть (или сопротивление статической нагрузке) и размерные изменения.
Реакция затвердевания носит временный характер. Только через 24 ч прочность на сжатие амальгамы достигает значений, которые соответствуют величинам большинства окклюзионных нагрузок. Если принять жевательную нагрузку за 750 Н, а площадь контакта 2 мм2, то прочность на сжатие должна быть порядка 380 МПа. Такую прочность на сжатие имеют большинство амальгам после окончательного затвердевания.
Основные требования к сплаву для приготовления амальгам установлены рекомендациями ИСО 1559. Форма выпуска сплава - порошок или таблетка. Сплав должен содержать не менее 65% серебра и не более 29% олова. Допускают введение модифицирующих добавок (Cu, Zn, Hg и др.). Амальгама должна иметь минимальную прочность при сжатии через 1 ч 60 МН/м2 и через 24 ч не менее 300 МН/м2, текучесть через 24 ч - 0±0,2%. Амальгама должна быть готова для пломбирования (конденсации в полости) не позже чем через 1,5 мин после начала растирания порошка сплава с ртутью.
МЕТАЛЛИЧЕСКИЕ БЕЗРТУТНЫЕ ПЛОМБИРОВОЧНЫЕ МАТЕРИАЛЫ
Для радикального решения проблем, связанных с применением токсичной ртути, были предложены принципиально новые составы, содержащие в качестве жидкого компонента смесь галлия и индия, которая полностью заменяла ртуть. На основе легкоплавкового металла галлия (температура плавления 29,785 °С) можно получить затвердевающие при комнатной температуре пломбировочные материалы с необходимым комплексом свойств.
Возможность использования галлиевых амальгам для стоматологических целей была установлена в 1930 г. Галлий практически безопасен для пациента и медицинского персонала, так как при пломбировании зубов не происходит выделения его паров. Несмотря на то что эти сплавы называют галлиевыми, в их состав входит не только этот элемент, так как для понижения температуры плавления ниже комнатной к нему нужно добавить определённое количество индия и олова.
Стоматологические цементы
НЕОРГАНИЧЕСКИЕ ЦЕМЕНТЫ. СОСТАВ, НАЗНАЧЕНИЕ И СВОЙСТВА НЕОРГАНИЧЕСКИХ ЦЕМЕНТОВ
Понятие стоматологического цемента
Цемент - порошкообразный материал, который при смешивании с определённым количеством воды приобретает тестоватую консистенцию, через некоторое время на воздухе или в воде (гидравлический тип цементов) превращается в твёрдое камневидное тело. Таким образом, классический цемент - материал на водной основе, однако новые композиции стоматологического назначения, появившиеся относительно недавно, относят к цементам на основании их назначения, а не состава, поэтому понятие цемента в стоматологии стало более широким и не столь строгим.
Классификация и краткая характеристика классов
Цементы классифицируют по химическому составу, способу твердения и назначению (рис. 5-5).
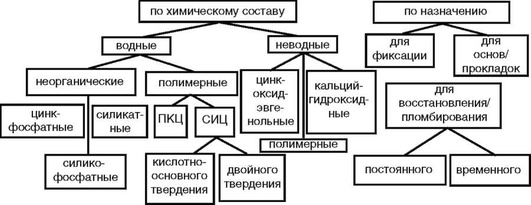
Рис. 5-5. Классификация стоматологических цементов. ПКЦ - поликарбоксилатные цементы, СИЦ - стеклоиономерные или стеклополиалкенатные цементы
Цинк-фосфатные цементы основаны на реакции взаимодействия порошка оксидов металлов (основной компонент - оксид цинка) и водного раствора фосфорной кислоты, который может содержать ионы металлов. Их применяют для фиксации зубных протезов и аппаратов, а также для подкладок под пломбы при восстановлении зубов и для временного пломбирования.
Силикатные цементы основаны на реакции взаимодействия порошка алюмосиликатного стекла и водного раствора фосфорной кислоты, который может дополнительно содержать ионы металлов. Их широко применяли для восстановления передних зубов, они были единственным восстановительным материалом, обеспечивающим эстетичность восстановления, вплоть до появления полимерных композитов.
Силикофосфатные цементы основаны на реакции взаимодействия порошка кислоторастворимого алюмосиликатного стекла и оксидов металлов (в основном оксида цинка) с водным раствором фосфорной кислоты, который может содержать ионы металлов. В зависимости от соотношения порошка и жидкости эти цементы применяют для фиксации зубных протезов и ортодонтических аппаратов к твёрдым тканям зубов или для временного пломбирования.
Цинк-поликарбоксилатные цементы основаны на реакции взаимодействия оксида цинка с водными растворами полиакриловой кислоты. Их применяют в качестве временных пломбировочных материалов или для фиксации зубных протезов и аппаратов на зубах, соответственно изменяя соотношение порошка и жидкости.
Стеклянные полиалкенатные цементы (стеклополиалкенатные или стеклоиономерные) основаны на реакции взаимодействия порошка кальций-алюмофторсиликатного стекла и водного раствора полиалкеновых кислот или порошкообразной смеси алюмосиликатного стекла и сухой полимерной кислоты с водой или водным раствором винной кислоты. Эти полупрозрачные цементы применяют для эстетичных восстановлений зубов, для фиксации, для основ или прокладок, а также для герметизации ямок и фиссур зубов. Стеклоиономерный цемент, по определению его создателей, представляет собой гибридный материал, сочетающий в себе свойства силикатных и цинк-поликарбоксилатных цементов.
Существенно повысить прочность и кислотостойкость стеклополиалкенатных или стеклоиономерных цементов, а также осуществить более чёткий контроль процесса твердения на практике удалось с помощью введения нового вида полимерных цементов - стеклоиономерных цементов, способных дополнительно затвердевать по механизму фотополимеризации за счёт добавления особых компонентов. В зависимости от соотношения в составе цемента карбоксильных групп и групп с двойными связями, имеющих свойство отвердевать при облучении светом, их называют стеклоиономерными цементами, модифицированными полимерами (преобладание карбоксильных кислотных групп) или компомерами (преобладание групп с двойными связями).
К неводным цементам (составам на масляной основе) относят цинкоксид-эвгенольные цементы. Эти материалы предназначены для временной фиксации протезов, прежде всего вкладок (I тип), и для постоянного или долговременного применения (II тип). Цинкоксидэвгенольный цемент - продукт взаимодействия оксида цинка и эвгенола, после затвердевания он превращается в относительно твёрдый материал, который также применяют для временного пломбирования, пломбирования корневых каналов и фиксации. Этот цемент обычно выпускают в виде двух паст, основной и катализаторной, в первой содержится оксид цинка с растительным или минеральным маслом, а во второй, катализаторной, - гвоздичное масло или эвгенол, наполнитель, ланолин и добавки.
Салицилатные системы - цементы, содержащие гидроксид кальция, который образует затвердеваемую систему при взаимодействии с салицилатными эфирами с образованием хелатных соединений подобно реакциям в системах оксид цинка-эвгенол. Их применяют также в виде двух паст: одна - с гидрокcидом кальция, а другая - жидкий салицилатный эфир и наполнители, в состав дополнительно вводят рентгеноконтрастную добавку. Причём в системе в избытке содержится гидроксид кальция для получения щёлочного рН, придающего материалу антибактериальные и реминерализующие свойства. Этот цемент применяют в глубоких полостях для эффективной защиты пульпы.
Цинк-фосфатный цемент - старейший материал для фиксации, часто служит стандартом, с которым сравнивают более новые разработки.
Традиционно комплект цинк-фосфатного цемента состоит из порошка и жидкости. Основное составляющее цинк-фосфатного порошка - оксид цинка. Важный компонент - оксид магния. Обычно он содержится в количестве около 10%. Кроме того, порошок может содержать малые добавки других оксидов, например висмута и кремния. Жидкость - раствор, содержащий фосфорную кислоту, воду, фосфат алюминия и иногда фосфат цинка. Металлические соли добавляют в раствор для снижения скорости реакции при смешивании порошка и жидкости. Количество воды существенно влияет на степень ионизации активных компонентов жидкости. Это важный ингредиент, так как он влияет на скорость и характер реакции взаимодействия порошок-жидкость. Хотя составы жидкости различных марок цементов похожи, это не означает, что они заменяемы и их можно использовать с различными порошками.
Основные компоненты состава неорганических цементов представлены в табл. 5-1.
Таблица 5-1. Основные компоненты неорганических цементов
Наименование цемента |
Порошок, % массы |
Жидкость, % массы |
|||||||
ZnO |
MgO |
SiO2 |
Al2O3 |
F |
P2O5 |
ZnO |
Al2O3 |
H2O |
|
Цинк-фосфатный |
75-90 |
5-13 |
До 5 |
До 2,5 |
- |
39-45 |
8-12 |
3-6 |
37-50 |
Силикатный |
- |
- |
29-47 |
15-35 |
5-15 |
38-44 |
2-6 |
0,5-7 |
55-43 |
Силикофосфатный |
силикатного+5-40 фосфатного |
35-40 |
3-9 |
3-6 |
58-40 |
||||
При смешивании порошка оксида цинка с фосфорной кислотой быстро образуется твёрдое вещество со значительным выделением тепла. Однако оксид цинка обычно обрабатывают, чтобы снизить его активность. Точная природа полученного твёрдого продукта этой реакции до конца не ясна. Раньше предполагали, что образуется третичный фосфат цинка (минерал гопеит) как конечный продукт. Однако последние исследования опровергают это представление. Дезактивированный порошок оксида цинка реагирует с жидкостью вначале с образованием аморфной цементной матрицы ортофосфата цинка, без образования кислых промежуточных фосфатов. Через несколько минут образуются кристаллиты гопеита, но только на поверхности цементных частиц. Таким образом, затвердевающий материал содержит в качестве матрицы аморфный фосфат цинка, который связывает непрореагировавшие частицы оксида цинка вместе с кристаллитами гопеита, образуя поверхность цементной массы. Эту реакцию твердения в стоматологических цементах модифицируют добавлением алюминия и цинка к жидкости. Образованный в результате реакции отвердения аморфный фосфат цинка связывает вместе в единый материал непрореагировавшие частицы оксида цинка и другие компоненты порошка. Таким образом, вещество имеет структуру, в которой остаточные частицы оксида цинка зацементированы в фосфатной матрице.
Основные причины широкого использования этих материалов в повседневной клинической практике - их хорошие манипуляционные свойства, способность затвердевать в течение короткого времени, превращаясь из текучей композиции в относительно прочный твёрдый материал. Для материалов этого класса характерно то, что их свойства зависят от соотношения порошок/жидкость; чем больше первого компонента, тем прочнее цемент, ниже его растворимость и остаточная кислотность.
Цемент - хрупкий материал, поэтому его прочность при растяжении намного ниже прочности при сжатии и составляет всего от 5 до 7 МПа. Модуль упругости (жёсткости) - около 13 ГПа.
Показатели свойств неорганических цементов, нормированные международным и российским стандартами, представлены в табл. 5-2.
Таблица 5-2. Свойства неорганических цементов на водной основе
Класс неорганического цемента |
Назначение |
Основные показатели свойств неорганических цементов |
|||||
толщина плёнки, мкм |
чистое время твердения, мин |
прочность при сжатии, мпа |
кислотная эрозия, мм/ч |
непрозрачность, % |
|||
минимум |
максимум |
||||||
Цинк-фосфатный |
Для фиксации |
25 |
2,5 |
8 |
70 |
1,0 |
- |
Цинк-фосфатный |
Для основы или прокладки |
- |
2 |
6 |
70 |
1,0 |
- |
Силикатный |
Для восстановления |
- |
2 |
6 |
190 |
0,05 |
35-90 |
Силикофосфатный |
Для восстановления |
- |
2 |
6 |
190 |
0,05 |
35-90 |
Применение силикатных цементов значительно сократилось в настоящее время в связи с появлением полимерных композитов для восстановления передних зубов, а позднее и с разработкой стеклоиономерных цементов.
В состав порошка силикатных цементов входят оксид кремния, оксид алюминия, фторсодержащие соединения, такие, как фториды натрия, кальция и алюминия. Все перечисленные ингредиенты сплавляют при температуре около 1400 °С с образованием стекла. Фторидные соединения в составе шихты играют роль флюса, т.е. добавки, снижающей температуру плавления стекла. В состав силикатных цементов входит кислоторастворимое стекло. Жидкость - водный раствор фосфорной кислоты с добавкой регулирующих рН буферных солей. При смешивании порошка стекла с жидкостью на поверхность стеклянных частиц воздействует кислота, высвобождая ионы кальция, алюминия и фтора. Ионы металла взаимодействуют с фосфорной кислотой с образованием фосфатов, которые, осаждаясь, образуют матрицу цемента. Исключение составляют фторидные соли. Химические механизмы, действующие в силикатных цементах, очень похожи на таковые в стеклоиономерных материалах. Основная разница между ними заключается в существенном различии химической природы жидкостей в этих цементах или, другими словами, кислотных компонентов. Подобно большинству хрупких материалов силикатные цементы относительно прочны при сжатии, но при растяжении их прочность мала. Они склонны к растворению или дезинтеграции, которые могут проявляться в клинической практике в виде эрозии поверхности пломб из силикатных цементов.
Силикофосфатные цементы - комбинация силикатных и фосфатных цементов. Их применяют в клинике уже много лет. Включение в состав силикатного стекла придаёт им некоторую степень прозрачности, повышает их прочность, также эти материалы способны выделять фториды.
Полимерные цементы на водной основе
СОСТАВ И ОСНОВНЫЕ СВОЙСТВА ПОЛИКАРБОКСИЛАТНОГО ЦЕМЕНТА
В 60-70-е годы прошлого века возник новый вид пломбировочных материалов, в какой-то степени сочетающий в себе особенности полимеров и цементов, получивший в литературе название полимерных цементов (поликарбоксилатных или полиалкенатных). Впервые такой материал был предложен в 1968 г. при глубоком изучении проблемы адгезии в стоматологии. В качестве полимерной основы была взята полиакриловая кислота ввиду хорошей адгезионной способности этого соединения по отношению к твёрдым тканям зуба.
Неорганические цементы не обладают специфической адгезией к твёрдым тканям зуба и к металлам. Цинк-поликарбоксилатный цемент стал первым водо-основным цементом, способным соединяться с образованием истинно адгезионных связей с зубной структурой.
Поликарбоксилатные цементы - системы порошок-жидкость. Жидкость - водный раствор полиакриловой кислоты или её сополимера с другими ненасыщенными кислотами, такими, как итаконовая и малеиновая кислоты (рис. 5-6).
Молекулярная масса поликислот колеблется в диапазоне от 30 000 до 50 000. Концентрация кислоты в растворе может изменяться от одной марки цемента к другой, но обычно её количество составляет около 40%.
Поликарбоксилатные цементы по составу и технологии производства порошка похожи на цинк-фосфатные цементы. Порошки содержат в основном оксид цинка с добавкой оксида магния. Последний иногда может быть заменён оксидом олова. Возможны добавки других оксидов. В порошке может также содержаться небольшое количество фторида олова, позволяющего регулировать время твердения и улучшить манипуляционные свойства.
Таким образом, комплекты поликарбоксилатного цемента представляют собой раздельно хранимые порошок и жидкость, при смешивании которых образуется цементная масса, затвердевающая в течение 4-9 мин при комнатных условиях. Реакция твердения включает растворение поверхностного слоя частиц порошка кислотой, в результате выделяются ионы цинка, магния и олова, которые связывают полимерные цепи через карбоксильные группы. Эти ионы реагируют с карбоксильными группами соседних поликислотных цепей, и в результате образуется поперечно сшитая полисолевая структура цемента. Затвердевший цемент содержит аморфную матрицу, в которой распределены непрореагировавшие частицы порошка. По внешнему виду эта микроструктура похожа на микроструктуру цинк-фосфатного цемента.
Как упоминалось выше, принципиальное свойство поликарбоксилатных цементов - способность химически соединяться со структурой зуба. Её механизм до конца не ясен, но, возможно, он похож на затвердевание. Полиакриловая кислота способна реагировать посредством карбоксильных групп с кальцием гидроксилапатита. Известно, что в эмали больше неорганического компонента и она однороднее дентина, поэтому прочность приклеивания поликарбоксилатных цементов к эмали выше, чем к дентину. Прочность адгезионной связи поликарбоксилатных цементов с зубом зависит от времени и быстро растёт в течение первых 30 мин приблизительно до 7 МПа.
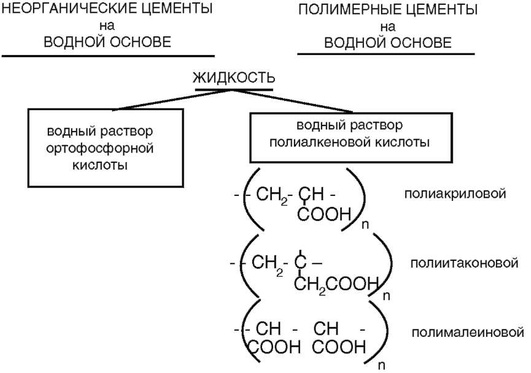
Рис. 5-6. Основные компоненты жидкости неорганических и полимерных цементов
СОСТАВ, МЕХАНИЗМ ТВЕРДЕНИЯ И СВОЙСТВА СТЕКЛОПОЛИАЛКЕНАТНЫХ ЦЕМЕНТОВ
Изобретение стеклополиалкенатных цементов датируют 1969 г., а первая публикация об этом материале появилась в 1971 г. Стеклополиалкенатный цемент, или, как его назвали авторы, стеклоиономерный цемент, - гибридный материал, не только органический и минеральный, сочетающий в себе свойства стоматологических силикатных и цинк-поликарбоксилатных цементов. Стеклополиалкенатный цемент (СПАЦ) - цемент, твердеющий по кислотно-основному механизму, в результате образуется гидрогелевая соль в качестве связующей матрицы в структуре твёрдого цемента. Основание в этой системе - порошок кальций-алюмосиликатного стекла, содержащего фториды, причём варианты составов стёкол очень многообразны. В то же время можно перечислить основные компоненты стёкол для СПАЦ, представленные в первоначальном составе цемента его создателями: оксид кремния, оксид алюминия и фтористый кальций (рис. 5-7).
От соотношения этих главных компонентов существенно изменяется качество полученного стекла: при высоком содержании оксида кремния (более 40%) стекло получается прозрачным, а при высоком содержании фторида кальция или алюминия - непрозрачным. Оптимальным соотношением оксидов алюминия и кремния считают соотношение, равное 0,75:1, соответственно, чем больше оксида алюминия, тем более интенсивно будет разрушаться стекло, высвобождая ионы, связывающие поликислоту СПАЦ. Именно это свойство стёкол новых цементов дало им название стеклоиономерных.

Рис. 5-7. Основные компоненты состава стеклополиалкенатных цементов
Принципиальное составляющее цемента - полиэлектролит, вещество, обладающее свойствами как электролита, так и полимера. Обычно к таким веществам относят водорастворимые полимеры. Полиэлектролиты, применяемые в СПАЦ, относятся к классу полиалкеновых кислот, исходя из этого международный стандарт МС (ИСО) 9917 и стандарт России ГОСТ Р 51744-2001 рекомендуют использовать для этого класса материалов название «стеклополиалкенатные цементы». Полимерные кислоты включают гомополимеры или сополимеры ненасыщенных моно-, ди- и трикарбоновых кислот, чаще всего полиакриловую кислоту (см. рис. 5-6). Из встречаемых в составах СПАЦ поликислот можно также назвать полиитаконовую и полималеиновую кислоты. Поликислота может быть представлена в комплекте цемента в виде концентрированного водного раствора (от 40 до 50% концентрации) или содержаться в сухом виде в порошке цемента. В последнем случае цемент получают, смешивая порошок с водой или водным раствором винной кислоты.
Молекулярная масса полиакриловой кислоты и концентрация её в водном растворе также влияет на прочностные показатели СПАЦ. Повышение молекулярной массы и концентрации поликислоты сокращают время твердения и повышают прочность цемента. Однако при этом повышается вязкость жидкости и пасты смешанного цемента, что ведёт к ухудшению его манипуляционных свойств. Следует также иметь в виду, что вода в жидкости цемента имеет значение для процесса его твердения и оказывает влияние на весь комплекс свойств СПАЦ. Это не только реакционная среда процесса твердения, она играет роль в гидратации реакционных продуктов, полиалкенатных солей и силикагеля. Большое количество воды в системе приводит к ослаблению цемента и медленному твердению. Лучше уменьшить содержание воды, насколько позволяют манипуляционные свойства цементной массы.
Добавка винной кислоты в состав СПАЦ позволила устранить существенный недостаток материала - медленное растянутое твердение. Кроме того, винная кислота препятствует нарастанию вязкости раствора полиэлектролита при его хранении.
При смешивании порошка и жидкости с образованием пасты поверхность стеклянных частиц подвергается действию полимерной кислоты. Кальцевые, алюминиевые, фторидные и другие ионы выщелачиваются в водную среду. Макромолекулы полиакриловой кислоты сшиваются этими ионами, прежде всего ионами кальция, с образованием твёрдой массы. В течение последующего времени (до 24 ч) формируется новая фаза, в которой ионы алюминия скрепляют цементную структуру, что приводит к повышению жёсткости и прочности цемента.
Фториды не участвуют в формировании структуры цемента, некоторые из них могут соединяться с кальцием или натрием с образованием соответствующих солей, равномерно распределённых в затвердевшем цементе.
Во время «созревания» цемента сохранившаяся в нём вода частично гидратирует непрореагировавшие частицы стеклянного порошка, образуя силикагель в виде оболочки, в которую заключаются остаточные частицы стекла. Таким образом, твёрдый цемент имеет характерную структуру, в которой содержатся распределённые в матрице из кальциевых и алюминиевых полимерных солей частицы непрореагировавшего порошка в оболочке из силикагеля.
Существенно повысить прочность и кислотостойкость СПАЦ, а также осуществить более чёткий контроль процесса отвердения на практике удалось с введением стеклоиономерных цементов с добавлением полимеров, твердеющих по механизму радикальной полимеризации, чаще всего инициируемой световым облучением. Для этого в состав СПАЦ были добавлены некоторые вещества с функциональными, способными к полимеризации группами, которые позволили осуществить дополнительный процесс отвердевания. Он помогал защитить цемент на ранних этапах кислотно-основной реакции твердения от влияния влаги и ускорить процесс образования твёрдого материала, в котором, как предполагается, без помех мог продолжаться процесс созревания СПАЦ по его основному механизму твердения. В жидкости, входящей в комплект модифицированного СПАЦ, обычно содержатся вода, полиакриловая кислота, или кислота, некоторые карбоксильные группы в которой замещены метакрилатными или монометилметакрилатными радикалами, которые и включаются в реакцию полимеризации. Вначале при твердении этого материала происходит полимеризация этих групп, однако окончательный процесс созревания цемента происходит за счёт постепенной реакции кислотно-основного типа до достижения конечных прочностных свойств цемента.
Полимерные материалы для восстановления зубов
СОСТАВ И МЕХАНИЗМ ЗАТВЕРДЕВАНИЯ ПОЛИМЕР-МОНОМЕРНЫХ КОМПОЗИЦИЙ ДЛЯ ПЛОМБИРОВАНИЯ. НЕДОСТАТКИ И ПУТИ СОВЕРШЕНСТВОВАНИЯ
В конце 40-х годов ХХ в. появилась возможность непосредственно восстанавливать коронки зубов полимерами благодаря разработкам так называемых самотвердеющих акриловых материалов. Порошок этих материалов представлял собой окрашенный суспензионный гомоили сополимер, содержащий компонент окислительно-восстановительной системы для затвердевания при невысоких температурах - инициатор пероксид бензоила, в количестве, превышающем содержание инициатора в базисных материалах холодного отвердевания и составляющем около 1,5%. Жидкость самотвердеющих пластмасс содержала мономер или смесь мономеров, активатор окислительно-восстановительной системы, иногда бифункциональный мономер в качестве сшивающего агента для образования сетчатой структуры полимера. Компоненты окислительно-восстановительной системы обеспечивают затвердевание полимер-мономерной композиции при невысоких температурах, от комнатных до температуры полости рта, по механизму реакции радикальной полимеризации. Первичные свободные радикалы инициатора образуются при взаимодействии пероксида бензоила с восстановителем-активатором, как правило, диметил-р-толуидином (рис. 5-8).
Клинические наблюдения за зубами, восстановленными акриловыми полимерами, дали противоречивые результаты. Отмечали преимущества этих материалов, такие, как эстетичность и устойчивость в среде полости рта (нерастворимость), особенно заметные при сравнении с силикатными цементами. В то же время выявленные отрицательные свойства этих материалов, прежде всего нарушение краевого прилегания и краевая проницаемость, недостаточные прочность при сжатии, изнашиваемость и изменения в цвете, были настолько существенны, что ставили под сомнение саму возможность их дальнейшего применения в восстановительной стоматологии.
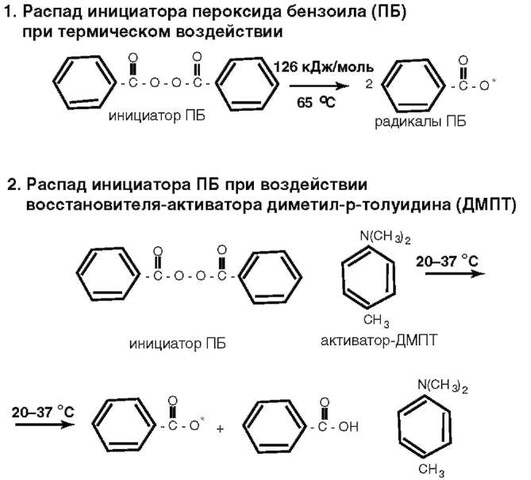
Рис. 5-8. Реакции инициирования радикальной полимеризации: 1 - под действием нагревания; 2 - при взаимодействии компонентов ОВС - инициатора ПБ и активатора ДМПТ.
ОПРЕДЕЛЕНИЕ, ОСНОВНЫЕ КОМПОНЕНТЫ СОСТАВА КОМПОЗИТОВ
Несмотря на выявленные в процессе клинического применения серьёзные недостатки полимерных пломбировочных материалов, положительные свойства стимулировали продолжение работ по их совершенствованию. Результаты этих работ привели к созданию нового класса стоматологических материалов на полимерной основе - композитов.
Композитные материалы для восстановления зубов - наиболее молодой и развивающийся класс материалов в стоматологии. Согласно литературным данным, первый стоматологический композитный материал был запатентован в 1962 г. Полимер первого композита содержал ароматический диметакрилатный мономер (Бис-ГМА), называемый также по имени его создателя мономером Боуэна (рис. 5-9). В качестве основного компонента полимерного связующего в композитах, даже самых современных, по-прежнему выступает мономер Бис-ГМА. Его получают в результате реакции взаимодействия бисфенола А и глицидилметакрилата. Позднее в качестве связующего начали использовать уретандиметакрилаты, а затем вещества, получаемые при взаимодействии алифатических уретанов и Бис-ГМА, так называемые Бис-ГМА уретаны. Строго говоря, перечисленные вещества нельзя назвать мономерами. Это, скорее, олигомеры, представляющие собой вязкие смолоподобные жидкости, поэтому в состав композитного связующего потребовалось дополнительно ввести разбавители, способные полимеризоваться при затвердевании пломбировочного композитного материала. Наиболее распространённый разбавитель - диметакрилат триэтиленгликоля.
Композит - пространственное сочетание или комбинация по крайней мере двух различных по физико-химической природе материалов, которые имеют достаточно чёткую границу раздела, и эта комбинация имеет новые показатели свойств, отличные от каждого из составляющих материалов в отдельности.
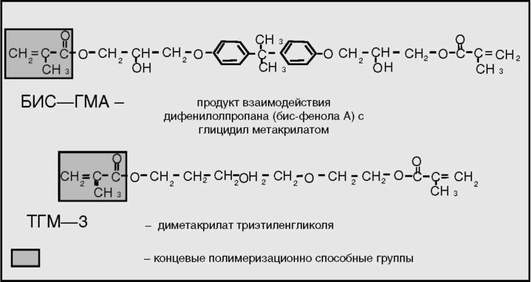
Рис. 5-9. Структурные формулы Бис-ГМА и мономера-разбавителя ТГМ-3
Согласно модели композитная структура состоит из трёх основных фаз: наполнителя, связующего вещества (органической матрицы) и межфазного слоя (рис. 5-10).
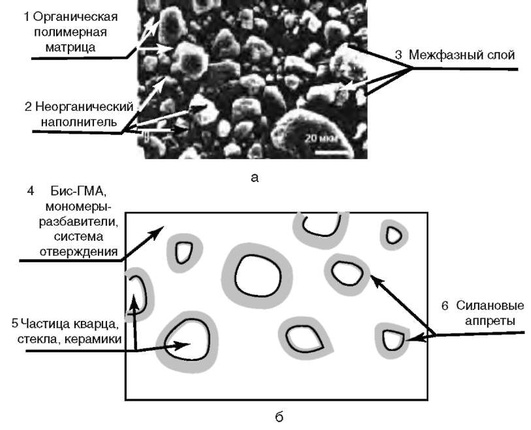
Рис. 5-10. Структура композита: а - микрофотография; б - схематичное представление. 1 - непрерывная фаза - полимерная матрица; 2 - дисперсная фаза - неорганический наполнитель; 3 - межфазный слой; 4 - Бис-ГМА, мономеры-разбавители, система отверждения; 5 - частицы кварца, стекла, керамики; 6 - силановые аппреты
В непрерывной фазе матрицы с определённой закономерностью распределена дискретная фаза наполнителя. Связующее вещество (полимер или полимерная матрица) обеспечивает текучесть и пластичность материала в процессе формирования пломбы, а после затвердевания - стабильность формы, монолитность, герметичность, необходимые материалу для создания функциональной полноценности восстановленного зуба.
Введение неорганических наполнителей в связующее на основе метакриловых мономеров позволяет прежде всего уменьшить усадку при полимеризации, которая для Бис-ГМА составляет около 7% (объёмных), а для мономеров-разбавителей типа диметакрилового эфира триэтиленгликоля-3 - 10-12, вместо 20% полимеризационной усадки метилметакрилата.
Наиболее распространённое химическое соединение, применяемое в качестве наполнителя в композитных материалах, - диоксид кремния в виде различных его модификаций. Хорошо зарекомендовало себя в качестве наполнителя молотое бариевое алюмоборсиликатное стекло. Применяют также стёкла с другим составом. Принципиальное значение для качества композита имеет размер частиц наполнителя. Насколько важен этот показатель, свидетельствует тот факт, что размер частиц наполнителя взят за основу в ряде классификаций стоматологических композитов.
В результате адсорбционного взаимодействия вблизи каждой частицы наполнителя образуется пограничный слой с изменёнными по отношению к остальной части полимерной матрицы свойствами. Этот слой называют межфазным, толщина его составляет примерно 10-30 нм (100-300 Å), но несмотря на очень малый размер он в значительной степени определяет свойства композита. В его пределах свойства изменяются непрерывно, невозможно провести чёткую границу раздела между этим слоем и основным полимером матрицы.
Межфазный слой в композитах создаётся взаимодействием жидкого связующего и твёрдой поверхности частицы наполнителя. Для осуществления этого взаимодействия частицы неорганического наполнителя обрабатывают специальными химическими соединениями, так называемыми связывающими агентами или аппретами. Основное назначение аппретов - создание достаточно стабильного и водостойкого адгезионного соединения между наполнителем и полимерным связующим. Известно достаточно много таких аппретов, представляющих собой кремнийорганические бифункциональные соединения - силаны (рис. 5-11).
Большое значение для эффективного применения аппретов имеет не только выбор химического соединения для этой цели, но и способ нанесения его на поверхность тонкодисперсного наполнителя.
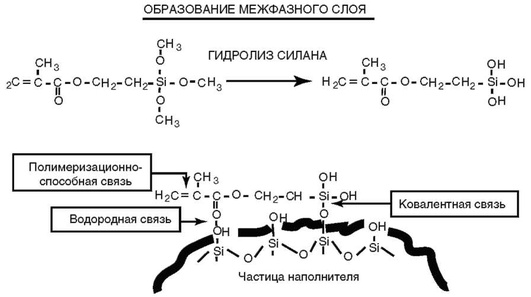
Рис. 5-11. Применение силана для образования межфазного слоя в композитах
Классификация и основные свойства композитных материалов
КЛАССИФИКАЦИЯ КОМПОЗИТОВ. ПРЕИМУЩЕСТВА И НЕДОСТАТКИ КОМПОЗИТОВ
Наиболее полная классификация композитов построена на трёх основных принципах: дисперсность наполнителя, способ отвердения органической матрицы и назначение материала (рис. 5-12).
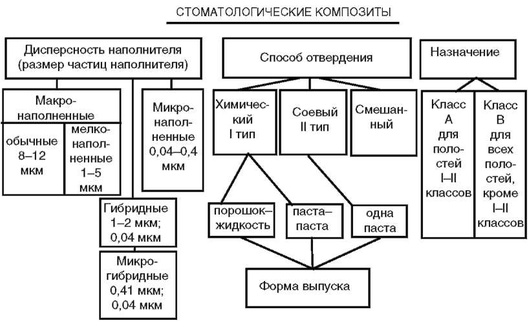
Рис. 5-12. Классификация стоматологических композитов
Если не разделять восторгов некоторых авторов, насчитавших уже свыше 5 поколений композитных стоматологических материалов, а попытаться выделить принципиальные шаги в развитии композитов из многочисленных модификаций их составов, то можно назвать три поколения композитов. Первое - композитные материалы в форме «порошок-жидкость», где порошок - чаще молотый кварц с довольно крупными частицами (10-70 мкм), а система затвердевания - традиционная окислительно-восстановительная с пероксидом бензоила в качестве инициатора и активатором диметилпаратолуидином. Второе - композиты в форме «паста-паста», которую удалось разработать благодаря достижениям в технологии производства композитов, а также разработки эффективных систем ингибирования, что позволяло хранить достаточно долго в катализаторной пасте материала совместно инициатор и полимеризационно способные мономеры. Третье поколение - композиты в форме «одной пасты», готовой для применения, твердеющей под действием энергии света. Эти материалы, называемые светоили фотоотвердевающие, получили широкое распространение в настоящее время.
Относительно недавно стоматологические восстановительные материалы пополнились новым классом, отличающимся от ранее известных способом затвердевания. Он включает два механизма: представленный выше механизм светового отвердевания композитов и химическую реакцию между стеклоиономером и полимером с карбоксильными группами, представляющую собой основу отвердевания стеклоиономерных цементов. Новый класс получил название «компомеры» (производное от двух слов - композит и иономер), иногда их называют материалами с двойным механизмом затвердевания. Появились композитные материалы, в состав которых введены компоненты для химического и светового отвердения. В качестве наполнителя в них может содержаться иономерное стекло, способное во влажных условиях полости рта выделять фториды. Таким образом, к существующим классам композитов добавились материалы со смешанным механизмом отвердевания.
СВОЙСТВА КОМПОЗИТОВ
Механические свойства композита определяются либо преимущественно одним из компонентов композитной структуры, либо их взаимодействием. Так, прочность при растяжении и изгибе, модуль эластичности, предел текучести, остаточная деформация при разрушении в основном определяются природой полимерной матрицы и свойствами межфазного слоя. На прочность при сжатии, поверхностную твёрдость наполнитель влияет в большей степени. Потери при истирании обычно связаны с твёрдостью наполнителя, но зависят также от его дисперсности и качества межфазного слоя.
Более высокая прочность мелконаполненных композитов на сжатие и растяжение связана с более высоким объёмным содержанием в них наполнителя. В микро-наполненных композитах уменьшение его доли приводит к снижению модуля упругости этих материалов. Микронаполненные композиты рекомендуют применять в тех участках коронки восстанавливаемого зуба, где величина напряжения, возникающая на границе зуб-пломба при деформации последней, ниже.
Микротвёрдость композитов прямо связана с величиной объёмной фракции содержащегося в них твёрдого неорганического наполнителя. Также она зависит от степени полимеризации полимерного связующего в материале. Твёрдость композитов уступает таковой эмали, но равна или даже выше, чем у дентина.
Физические свойства. По теплопроводности все композиты близки к эмали и дентину, это свойство у них намного ниже, чем у стоматологической амальгамы. Колебания температуры в полости рта и связанные с ними размерные изменения композита приводят к повышению напряжения на границе раздела зуб-пломба, повышая вероятность появления краевой щели и окрашивания по границе пломбы. Этот эффект в большей степени характерен для микронаполненных композитов с большой долей полимерной матрицы, чем для композитов с мелким наполнителем или гибридных.
Водопоглощение и растворимость. Для полимерной матрицы свойственно поглощать воду, это приводит к некоторому набуханию композита в воде, но его степень недостаточна, чтобы скомпенсировать полимеризационную усадку. Понижение поверхностной твёрдости и износостойкости композита в условиях полости рта связано с его водопоглощением. Вследствие этого микронаполненные композиты с большей объёмной фракцией матрицы имеют огромную величину поглощения и легче окрашиваются водорастворимыми красителями. Показатель растворимости полимерных композитов колеблется от 1,5 до 2% от первоначальной массы материала.
Величина усадки прямо пропорциональна объёмному содержанию полимерной матрицы в композите, и, таким образом, усадка у микронаполненных композитов больше, чем у наполненных мелкими частицами и у гибридных композитов. Для первых типична усадка около 2-4% объёмных единиц, для сравнения - у мелко-напоненных она составляет от 1,0 до 1,7%.
Цветостойкость. Изменения цвета полимерных пломбировочных материалов, их потемнение или пожелтение часто объясняли содержанием в их составе третичного амина в качестве активатора, для которого характерно образование окрашенных продуктов в результате окисления. Для светоотвердевающих систем, не содержащих аминных катализаторов, характерно долгое сохранение первоначального цвета.
Рентгеноконтрастность. Для диагностических целей рентгеноконтрастность восстановительных материалов должна быть несколько выше, чем у естественной эмали зуба. Придать материалу рентгеноконтрастность можно введением в наполнитель элементов с высоким атомным числом, таких, как барий, стронций и цирконий.
Стандарты восстановительных материалов на полимерной основе, ГОСТ Р 51202-98 и международный ИСО 4049, включают требования к технологическим (манипуляционным), физико-механическим, адгезионным и эстетическим свойствам материалов (табл. 5-3).
Таблица 5-3. Свойства композитных материалов для восстановления зубов (нормы ГОСТ Р 51202-98 и ИСО 4049)
Наименование свойства |
Тип композитного материала |
|
Тип 1 |
Тип 2 |
|
Физико-механические свойства |
||
Прочность при изгибе, МПа, не менее |
50 |
50 |
Диаметральная прочность, МПа, не менее |
34 |
34 |
Водопоглощение, мкг/мм3, не более |
50 |
50 |
Адгезионная прочность в соединении с тканями зуба, МПа, не менее |
7 |
7 |
Глубина отвердевания, мм, не менее |
- |
2 |
Технологические свойства |
||
Рабочее время, мин, не менее |
1,5 |
- |
Время отвердевания, мин, не более |
5 |
- |
Эстетические свойства |
||
ΔЕ по CIELab, не более |
2,5 2,5 |
|
Коэффициент прозрачности, % |
10-25 для дентина 30-60 для эмали |
|
Адгезивы и адгезионные системы в восстановительной стоматологии
ОСНОВНЫЕ ПОКАЗАТЕЛИ ЭФФЕКТИВНОСТИ АДГЕЗИВОВ
Главное назначение адгезивов - образовывать надёжное соединение между композитной пломбой и стенками полости в зубе, сформированной стоматологом. Следует отметить, что, несмотря на все достижения в разработке композитов, их затвердение сопровождается усадкой. По данным многочисленных исследований, величина полимеризационной усадки композитов колеблется и может достигать 3-5% объёмных единиц. Усадка композита приводит к образованию сжимающей силы, направленной в глубь композитного материала. Она может превышать силу сцепления композита со стенками полости восстанавливаемого зуба, в результате на границе пломбы и тканей зуба образуется краевая щель, которая, в свою очередь, приводит к изменению цвета по границе пломбы, проникновению микрофлоры, повышенной чувствительности и в конце концов к вторичному кариесу.
Для улучшения краевого прилегания пломбы к стенкам препарированной полости зуба и предназначены адгезионные системы, включающие собственно адгезивы, вспомогательные средства и технику применения данных систем.
Применение адгезива или адгезионного агента, обладающего достаточно высокой текучестью, направлено на заполнение углублений и неровностей стенки препарированной полости и микропор, образованных травлением. После затвердения и наложения композитного пломбировочного материала адгезив образует на границе раздела механо-химическую связь, создавая плотное соединение на границе «пломба-зуб» в основном за счёт так называемых тяжей (tags).
Следует отметить, что стоматологические адгезивы применяют в настоящее время не только в терапевтической стоматологии, но и во многих других областях. Их используют для фиксации несъёмных зубных протезов в ортопедии, для крепления брекетов и различных других ортодонтических аппаратов и для других целей восстановительной стоматологии. Данная глава посвящена принципиальным составам и свойствам адгезивов, применяемых для восстановления зубов в терапевтической практике.
Согласно требованиям назначения стоматологические адгезивы должны:
ИСТОРИЯ РАЗВИТИЯ И ПОКОЛЕНИЯ СТОМАТОЛОГИЧЕСКИХ АДГЕЗИВОВ
В последние годы были разработаны и выпущены многочисленные варианты адгезивов и адгезионных систем, к сожалению, многие из них не смогли выдержать проверку временем. Сейчас различают около 5 поколений стоматологических адгезионных систем, созданных почти за 50 лет развития восстановительной стоматологии (табл. 5-4).
Таблица 5-4. Исторические этапы развития стоматологических адгезивов и методик адгезионного восстановления или реставрации зубов. Поколения стоматологических адгезивов
| Название этапа развития или наименование поколения | Год создания или введения в практику |
|---|---|
Методика или техника протравливания эмали зуба для образования микромеханического адгезионного соединения «полимер-эмаль зуба» |
1955 |
Синтез мономера Бис-ГМА как основного компонента в адгезивах химического отвердевания |
1962 |
Создание адгезивов, затвердевающих под действием света |
1970 |
Создание адгезионных систем для дентина |
1978 |
Создание адгезионных систем для одноэтапного способа применения на основе многофункциональных гидрофильных мономеров |
1985-1990 |
СОСТАВ АДГЕЗИОННЫХ СИСТЕМ ДЛЯ ЭМАЛИ И ДЕНТИНА
Несмотря на разнообразие выпускаемых в настоящее время стоматологических адгезивов и систем, можно выделить следующие общие или принципиальные компоненты их состава.
Средства или составы для кондиционирования, химической очистки препарированной полости
Эти средства используют с целью удаления инертного поверхностного слоя твёрдых тканей зуба, изменения параметров смачивания и создания условий для микромеханической адгезионной связи. Для эмали и дентина они могут различаться. Для эмали - наиболее старые из применяемых средств - травящие растворы, позволяющие придать поверхности эмали определённую микрошероховатость избирательным растворением части её структуры (рис. 5-13).
Травящий раствор в раннем варианте представлял собой 30-37% водный раствор ортофосфорной кислоты, а позднее - гель 37% фосфорной кислоты.

Рис. 5-13. Пример микромеханической адгезионной связи: а - микрофотография поверхности протравленной эмали; б - схема проникновения адгезива в микропространства эмали с образованием полимерных тяжей
Для дентина проблема кондиционирования сложнее, недаром адгезионные системы для дентина появились значительно позже, чем для эмали. Это прежде всего связано с различием строения этих природных тканей. Эмаль и дентин - гетерогенные ткани, содержащие минеральную и органическую, коллагеновую фазы. Зрелая эмаль зуба человека содержит 96% минералов, 1% органических веществ и 3% воды по массе. Минеральная фаза состоит из миллионов мелких кристаллов гидроксилапатита формулы Ca10(PO4)6(OH)2, плотно упакованных в виде призм, соединённых в единую структуру органической матрицей.
Соединение адгезивов с дентином и цементом зуба представляют большую трудность, так как это более «живые» ткани зуба, они менее однородны и содержат 50% неорганического материала (гидроксилапатита), 30% - органического (в основном коллагена) и 20% - жидкости. Высокое содержание жидкостей в дентине требует определённых подходов для получения адгезионного соединения между ним и полимерным восстановительным материалом. Наличие дентинных канальцев, в которых движется жидкость, с одной стороны, препятствует образованию адгезионного соединения, с другой - они могут служить пунктами для закрепления в них ретенции, адгезива.
Образование адгезионной связи с дентином осложняется наличием на его поверхности после препарирования так называемого смазанного или загрязнённого изменённого слоя. Нельзя также упускать из виду возможность проникновения через дентинные канальцы химических веществ из адгезивов и восстановительных материалов в пульпу с последующим неблагоприятным воздействием на неё. По всем этим перечисленным причинам создание адгезивов для дентина значительно более сложная задача, чем для эмали.
Серьёзная проблема для адгезии с дентином - различный уровень давления между ним и пульпой на дне кариозной полости, вызывающий истечение жидкости из дентинных канальцев. Это обстоятельство не позволяет добиться полного высушивания полости. В то же время избыточное высушивание дентина может привести к необратимому повреждению пульпы.
Указанные особенности строения дентина и его непосредственная связь с пульпой зуба через дентинные канальцы определили особенности проведения его подготовки, кондиционирования перед нанесением адгезива. Для травления дентина были предложены менее концентрированные кислотные растворы минеральной ортофосфорной кислоты - 10-15%.
Для кондиционирования дентина предложены и другие составы: растворы азотной, лимонной и других кислот с добавкой хлорида железа, растворы оксалатов железа и алюминия, этилендиаминтетрауксусной кислоты (ЭДТА) и другие карбоксилсодержащие и хелатообразующие вещества.
Было обнаружено, что после кислотного травления на поверхности деминерализованного дентина оставался слой переплетённых коллагеновых волокон и гидрофильные полимерные составы были способны проникать туда с образованием после затвердевания гибридного, пропитанного полимером дентина. Таким образом, кондиционеры-очистители поверхности препарированнного дентина разрушают, растворяют и удаляют так называемый загрязнённый или смазанный слой (smear layer) и открывают дентинные канальцы, частично растворяя минерализованные структуры.
Праймеры или подслои
Они обеспечивают условия для смачивания гидрофильной поверхности препарированного дентина гидрофобным полимерным адгезивом. В качестве этих средств применяют бифункциональные мономеры метакрилового типа с реакционно способными гидрофильными группами общей формулы М-R-X, разбавленные водосовместимыми летучими растворителями. Водорастворимые мономеры в составах праймера за счёт хорошего смачивания растекаются по поверхности дентина, проникают в дентинные канальцы и группы «Х», вступают в реакции с функциональными группами гидрофильного дентина. Оставшиеся на поверхности ненасыщенные метакрилатные группы «М» вступают затем в сополимеризацию с аналогичными метакриловыми группами мономеров, содержащихся в составах гидрофобных адгезивов (для эмали). Разделительная группа «R» должна обеспечивать необходимую гибкость молекулам праймера, создавая условия для проявления химической активности реакционных групп. Если эта молекула слишком жёсткая (из-за ограничений её пространственного строения), у неё может отсутствовать способность найти наиболее выгодную конформацию для взаимодействия, что приведёт в лучшем случае к нарушениям механизма связи, а в худшем к тому, что для связи будет доступно только ограниченное число мест.
Адrезив (гидрофобный полимерный адrезив, или адrезив для эмали)
Состав такого адгезива аналогичен составам органической матрицы композитов, основным компонентом связующего служат мономеры Бис-ГМА, уретан-диметакрилатов, в состав входят мономеры-разбавители типа диметакрилата триэтиленгликоля, компоненты систем отвердевания, химического - ПБ-ДМПТ и светового - КХ и алифатический амин.
Большинство последних составов дентинных адгезивов представляют собой смесь Бис-ГМА и гидроксиэтилметакрилата. Введение последнего помогает улучшить смачивание адгезивом поверхности дентина.
В зависимости от типа отвердения адгезив выпускают в виде двух отдельно хранящихся жидкостей для химического или одной жидкости для светового отвердения.
В 1990-е годы новым направлением в развитии адгезионных систем стало применение комбинированных универсальных составов на основе гидрофильных мономеров, сочетающих функции кондиционера-очистителя, праймера и адгезива. Такие системы упрощали методику применения адгезионных материалов в практике, сводя способ применения систем к двух- и даже одноэтапному. Возникли варианты адгезионных систем, отличающиеся техникой применения и составом компонентов адгезионной системы (рис. 5-14).
Для упрощения процедуры создания адгезионного соединения с дентином в настоящее время наметилась тенденция создания гидрофильных многофункциональных и самотравящих мономеров, таких, как монофосфат пентаакрилата (ПЕНТА-Р) (рис. 5-15).
Насколько надёжна и долговечна адгезионная связь, образованная современной адгезионной техникой, пока открытый вопрос, так как ещё мало знаний о механизмах деструкции, которые, возможно, могут иметь место в соединении дентин-коллаген-полимер.
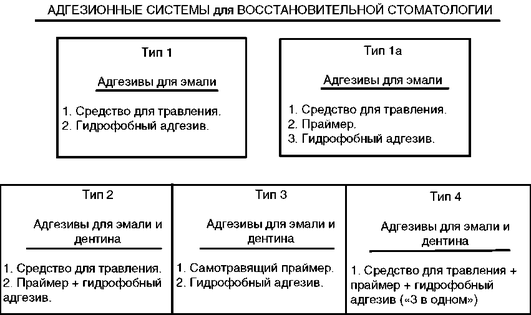
Рис. 5-14. Классификация современных стоматологических адгезивов
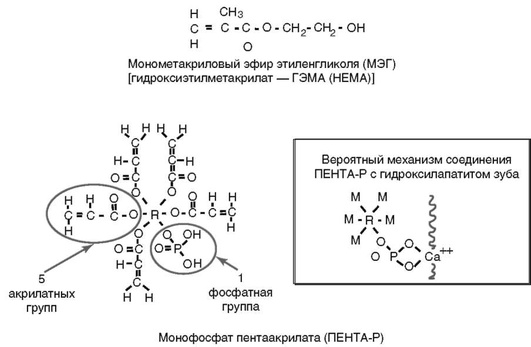
Рис. 5-15. Мономеры праймеров МЭГ (ГЭМА) и ПЕНТА-Р
Материалы для профилактики стоматологических заболеваний
КЛАССИФИКАЦИЯ МАТЕРИАЛОВ ДЛЯ ПРОФИЛАКТИКИ
Профилактика в стоматологии - система государственных, социальных, гигиенических и медицинских мер, направленных на обеспечение высокого уровня здоровья населения и предупреждения болезней.
Стоматологи преимущественно участвуют в реализации медицинских мер профилактики. Проведение большинства мероприятий, включённых в систему профилактики стоматологических заболеваний, невозможно без применения стоматологических материалов и средств, которые отражены в нашей классификации материалов по назначению. Это относится ко всем уровням профилактики, и такие средства, как зубные пасты для гигиены полости рта, растворы для полосканий, аппликационные средства (герметики, лаки, гели), дают определённые положительные результаты и в первичной, и во вторичной профилактике. Устойчивая адгезионная связь пломбировочного материала с твёрдыми тканями зуба в условиях полости рта определяет эффективность восстановительного лечения и вносит существенный вклад в систему вторичной профилактики. Можно предложить следующую классификацию стоматологических материалов профилактического назначения (рис. 5-16).
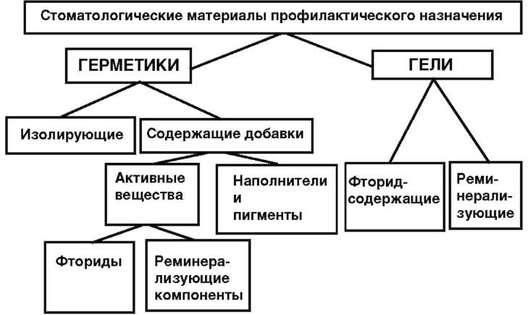
Рис. 5-16. Классификация материалов для профилактики кариеса зубов
ОСНОВНЫЕ ПРЕДСТАВЛЕНИЯ О МЕХАНИЗМЕ ПРОФИЛАКТИЧЕСКОГО ДЕЙСТВИЯ ГЕРМЕТИКОВ, ФТОРСОДЕРЖАЩИХ И РЕМИНЕРАЛИЗУЮЩИХ МЕСТНЫХ ПРОФИЛАКТИЧЕСКИХ СРЕДСТВ
Многочисленные исследования доказали эффективность применения полимерных материалов для профилактики кариозного поражения зубов. Этот эффект был обнаружен и подтверждён при первичной профилактике кариеса жевательных поверхностей зубов, когда на них наносили тонкий слой полимерного изолирующего покрытия, запечатывающего или герметизирующего бороздки и фиссуры зуба - места, наиболее уязвимые для кариозного поражения. Такие изолирующие покрытия и получили названия герметиков или силантов (sealants).
Предполагают, что профилактическое действие полимерных материалов при герметизации углублений и фиссур зубов основано на создании ими физического барьера на поверхности зуба от неблагоприятных внешних факторов. Известно, что полноценная изоляция поверхности зуба от ротовых жидкостей металлической коронкой, как правило, исключает развитие кариеса (рис. 5-17).
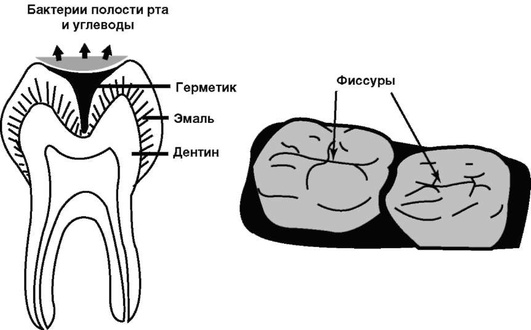
Рис. 5-17. Схематичное представление расположения герметика для профилактики кариеса жевательных зубов. Герметики в основном представляют жидкотекучие полимеризационно способные композиции, которые наносят на окклюзионные поверхности жевательных зубов. В зависимости от химического состава можно выделить 3 основных типа герметиков: цианакрилатные, полиуретановые и эпоксиакрилатные, последние преимущественно на основе Бис-ГМА
Основной мономер, применяемый в составах современных герметиков, - Бис-ГМА. Иногда вводят небольшое количество неорганического наполнителя, чтобы повысить износостойкость. Композиции герметиков на основе Бис-ГМА отвердевают химическим способом или под действием света. Первые герметики на подобной основе в 60-70-х годах ХХ в. отвердевали под УФ-светом. Перед нанесением жидкой мономерной композиции поверхность эмали протравливают 37% раствором ортофосфорной кислоты. После нанесения жидкий герметик под действием капиллярных сил проникает в углубления и фиссуры зуба. Происходит также его проникновение или пенетрация в микропространства, возникшие в результате протравливания эмали, с образованием после отвердения так называемых тяжей, которые соединяют герметик с зубной поверхностью микромеханическим путём. Глубокая пенетрация композиции герметика в жидком состоянии происходит благодаря малым величинам поверхностного натяжения жидкости и контактного угла, т.е. за счёт хорошего смачивания. Полимерные тяжи могут проникать в поры эмали на глубину от 10 до 20 мкм.
Применение адгезивов при восстановлении коронок зубов в основном связано с целями вторичной профилактики, конкретно - со снижением краевой проницаемости по границе пломба-зуб.
Наряду с общими методами введения фторирующих и реминерализующих компонентов широко используют и дают хорошие результаты местные средства профилактики.
Наиболее изучен и представлен в литературе в многочисленных публикациях механизм взаимодействия фторидов с зубной эмалью. Воздействие фторидов приводит к замещению ионов гидроксила в гидроксилапатите и образованию фторапатита, который характеризуется более выраженными кристаллическими свойствами и очень незначительной растворимостью в ротовых жидкостях и кислых средах.
Предполагают, что в решётке гидроксилапатита замещаются не только ОН-ионы, но и ионы СО32- (карбоната). Этот процесс может протекать двояко:
-
медленно - по реакции взаимодействия низких концентраций фтора с гидроксилапатитом;
-
быстро - за счёт практически мгновенной реакции взаимодействия концентрированных растворов фтора с компонентами зубной ткани, при данной реакции происходит поверхностное размягчение эмали и образование покровного слоя из фторида кальция, который затем медленно растворяется, служа резервуаром или депо фтора (рис. 5-18).

Рис. 5-18. Основные реакции фторидов с гидроксилапатитом зубной ткани. Основные компоненты реминерализующих средств - соли кальция, фосфаты и фториды, способные образовывать ионизированную форму. Эти компоненты входят в состав гидроксилапатита эмали и необходимы для её воссоздания и укрепления. Было показано, что восстановление деминерализованной ткани зуба может быть осуществлено при использовании простых растворов, содержащих ионы кальция и фосфата на уровне, близком к их содержанию в слюне. Присутствие фтора в реминерализующем растворе в таких низких концентрациях, как 1 мкг/л, значительно увеличивает скорость реминерализации
Следует подчеркнуть, что этот процесс зависит от состава и концентрации реминерализующих агентов, а также от времени поддержания их оптимальных концентраций на поверхности зубных тканей. Значительного времени удержания реминерализующих и/или противокариозных агентов удаётся достичь при использовании полимерных связующих в качестве основы местных аппликационных средств. К таким основам относят природные смолы, полиэлектролитные комплексы, синтетические полимеры на основе Бис-ГМА. Есть примеры использования в качестве основы профилактического средства альгинатного материала, который известен в основном как материал для снятия оттисков.
Относительно новое направление в развитии материалов для местных аппликационных профилактических средств - создание полимерных герметиков и композитных материалов, содержащих активные добавки кариеспрофилактического и реминерализующего назначения.
Можно представить следующий ряд местных средств для профилактики кариеса и реминерализации зубов: растворы, гели, лаки и твёрдые герметики (рис. 5-19).
Этот ряд характеризуется повышением времени удержания средства на поверхности зубов в направлении от растворов до герметиков, при этом скорость диффузии действующих реминерализующих и фторирующих ионов в них соответственно падает.
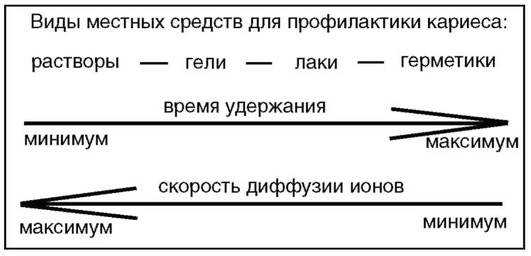
Рис. 5-19. Характеристика материалов для местных профилактических средств
Эффективность профилактического действия материалов для местных средств зависит от:
КОМПОНЕНТЫ СРЕДСТВ ДЛЯ ЧИСТКИ ЗУБОВ
Для профилактики заболеваний зубов используют гигиенические средства (пасты, гели и порошки). Глубокую очистку зубов осуществляют методом отбеливания с применением специальных отбеливающих средств (рис. 5-20).
В литературе в основном описывают пасты, предназначенные для ежедневного домашнего применения. Значительно меньше сведений о профессиональных пастах и средствах для очищения поверхности зубов. Известно применение так называемого хэнди-бластера (ручного пескоструйного пистолета), эффективно удаляющего зубной налёт при обработке поверхности зуба струёй абразивного порошка, как правило, на основе питьевой соды. Применяют пасты для удаления пятен с поверхностей зубов с изменённым цветом, очищения от продуктов коррозии пломб из амальгамы, удаления различных зубных отложений. Типичные компоненты зубных паст, регулирующие их основные свойства, приведены в табл. 5-5.
Таблица 5-5. Основные компоненты и свойства зубных порошков и паст
| Наименование свойства | Компоненты для регулирования данного свойства |
|---|---|
Очищающие |
Абразивные Растворяющие Поверхностно-активные вещества |
Антимикробные |
Антисептики Бактерицидные добавки |
Лечебно-профилактические |
Фторидные соли Реминерализующие вещества Растительные добавки Витамины |
Органолептические: агрегатная стабильность, пластичность, гидрофильность, приятный вкус, запах |
Полимерные связующие Глицерин Отдушки, ароматизаторы, пищевые красители |
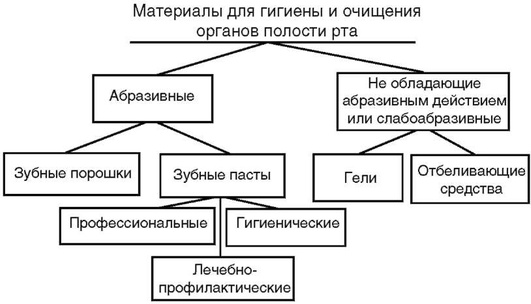
Рис. 5-20. Классификация материалов для очищения органов полости рта
ОСНОВНЫЕ ПРЕДСТАВЛЕНИЯ О МЕХАНИЗМЕ ОТБЕЛИВАНИЯ ЗУБОВ
К самым известным отбеливающим средствам относят пероксид водорода и хлорсодержащие вещества. Хотя процесс отбеливания сложный, его основную часть составляет процесс окисления, в результате которого органический материал в конце концов превращается в двуоксид углерода и воду. Разница в процессах окисления, происходящих при отбеливании и горении, заключается в скорости их протекания и количестве образующихся промежуточных продуктов. В отличие от горения отбеливание медленно превращает органическое вещество в химические полупродукты, которые по цвету светлее первоначальных.
В процессе отбеливания проходят окислительно-восстановительные реакции. При этом окислительный агент (например, пероксид водорода) имеет свободные радикалы с неспаренными электронами, которые он отдаёт, восстанавливаясь, а восстановительный агент, поверхность, подвергающаяся отбеливанию, принимает электроны и окисляется.
Пероксид водорода, как окислительный агент, способен разлагаться на два свободных радикала НО2 (более сильный радикал) и О (более слабый). Для того чтобы увеличить образование более сильного радикала НО2, среду (воду) подщелачивают, оптимальный рН - в диапазоне от 9,5 до 10,8. Важно, чтобы при нанесении отбеливающего агента поверхность зубов была сухая и очищенная от отложений.
В процессе отбеливания пероксид водорода диффундирует через органическую матрицу эмали и дентина и взаимодействует с большинством органических молекул. При окислении они расщепляются с образованием более простых и менее окрашенных структур (рис. 5-21). В начальной стадии отбеливания сильно окрашенные циклические соединения углерода раскрывают циклы и превращаются в цепочечные молекулы более светлого цвета. Эти соединения с углеродными двойными связями обычно окрашены в менее интенсивный жёлтый цвет, в процессе дальнейшего отбеливания двойные связи раскрываются с образованием гидроксильных групп (типа спиртов), полученные соединения обычно бесцветные. Таким образом, по мере продолжения отбеливания материал светлеет.
В дальнейшем наступает состояние, когда в материале присутствуют только гидрофильные и бесцветные структуры. Такое состояние предложено называть точкой насыщения. Затем осветление материала резко замедляется, и если продолжать процесс, то начнётся разрушение основной углеродной цепи протеинов и других углеродсодержащих продуктов. Соединения с гидроксильными группами (обычно бесцветные) расщепляются, разрушая материал до ещё более простых составляющих. Конечный результат процесса отбеливания, как и других окислительных процессов, заключается в разрушении и утрате зубной эмали. Следовательно, стоматологу важно знать, что процесс отбеливания должен быть остановлен до точки насыщения.
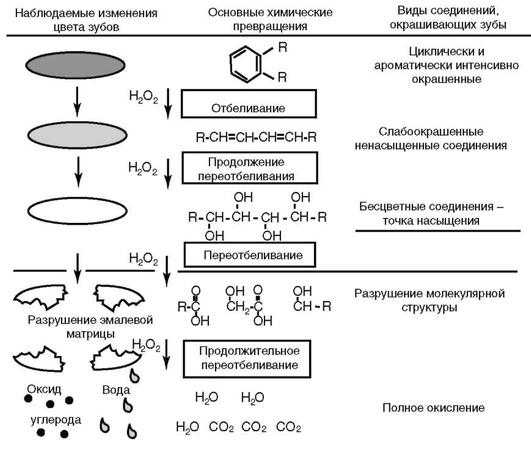
Рис. 5-21. Схематичное представление процесса отбеливания зубов
Материалы для пломбирования корневых каналов зубов
ОСНОВНЫЕ ТРЕБОВАНИЯ И КЛАССИФИКАЦИЯ МАТЕРИАЛОВ ДЛЯ ПЛОМБИРОВАНИЯ КОРНЕВЫХ КАНАЛОВ
Осложнения кариозного заболевания могут привести к вовлечению в патологический процесс тканей пульпы зуба. В таких случаях проводят эндодонтическое лечение. Эндодонт - комплекс тканей пульпы и дентина. Общепризнано, что для получения положительного результата необходимо выполнение как минимум трёх условий: удаление инфицированных тканей пульпы и корневого дентина, полноценная обработка (препарирование) стенок корневого канала на всём протяжении от устья, находящегося на дне полости коронки зуба, до апекса (верхушки корня); плотное герметичное пломбирование корневого канала. Последнее условие особенно важно, так как позволяет не только блокировать выход инфекции за пределы корня зуба, но и воздействовать на состояние тканей периодонта. Нарушение герметичности приводит к проникновению микроорганизмов в корневой канал и их распространению в окружающие ткани корня зуба и периапикальные ткани. Таким образом, успешное окончание эндодонтического лечения заключается в непроницаемом для бактерий, полном и постоянном закрытии системы корневого канала биосовместимым материалом. Другими словами, свойства материалов для пломбирования корневых каналов зубов и правильная технология их применения во многом обеспечивают успех эндодонтического лечения.
Все требования к материалам для пломбирования корневых каналов зубов традиционны для всех стоматологических материалов. К биологическим требованиям относят биосовместимость с окружающими живыми тканями и организмом в целом, т.е. материал не должен оказывать раздражающего действия на ткани периодонта, при этом обладать определённым стимулирующим действием на процессы регенерации в тканях периодонта, помимо этого пломбировочный материал должен обладать бактерицидным и бактериостатическим действием.
К физико-механическим требованиям относят следующие: материал должен быть практически безусадочным в процессе затвердевания и обладать постоянством объёма в твёрдом состоянии, не рассасываться под воздействием тканевых жидкостей и быть непроницаемым для них, не окрашивать твёрдые ткани зуба или зуб в целом, обладать адгезионными свойствами по отношению к стенкам корневого канала, т.е. к дентину корневого канала.
К технологическим или манипуляционным свойствам материалов для пломбирования корневых каналов зуба относят возможность легко вводить их в тонкий канал (диаметром 0,5-1,7 мм у устья и 0,3-1,0 мм у верхушки-апекса). Материал должен хорошо прилегать к стенкам канала и иметь консистенцию, обеспечивающую плотное заполнение корневого канала на всём его протяжении, т.е. обладать способностью заполнять его без пустот, в случае необходимости легко выводиться из него. Материал должен медленно или продолжительно затвердевать; быть рентгеноконтрастным.
Известны 3 вида пломбировочных материалов для корневых каналов: нетвердеющие или медленно (более 72 ч) твердеющие пасты, твердеющие материалы, преимущественно цементы, и твёрдые штифты (рис. 5-22).
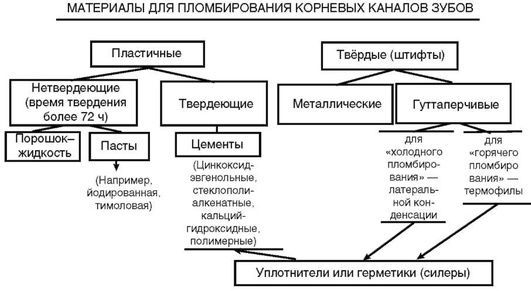
Рис. 5-22. Классификация материалов для пломбирования корневых каналов зубов
Пластичные нетвердеющие материалы представляют собой композиции, основу которых составляют оксид цинка или каолин (наполнители), глицерин или вазелин (связующее или основа). В состав паст вводят различные антисептические добавки: тимол, формалин, фенол, сульфаниламиды, антибиотики и др. К этой группе относят йодоформную, тимоловую, риваноловую пасты. Однако они имеют существенные недостатки: быстро рассасываются, проницаемы для тканевых жидкостей, легко вымываются из верхней части корневого канала. Πо этим причинам такие пасты не применяют для пломбирования каналов в постоянных зубах, а только во временных (молочных).
В качестве твердеющих пломбировочных материалов применяют цементы, амальгамы, пасты с природными и синтетическими связующими, способными твердеть в условиях полости рта. Tак, известно применение для пломбирования корневых каналов таких материалов, как цинкоксидэвгенольные и цинк-фосфатные цементы. Известно применение материала на основе эпоксидных смол, который устойчив, не растворяется и не окрашивает зуб.
Однако пастообразные материалы (медленно и быстротвердеющие), в том числе и цементы, вызывают определённые трудности в клиническом применении. К ним относят возможность включения воздушных пустот в процессе заполнения пастой корневого канала, усадка при твердении пломбировочного материала, приводящая к проницаемости запломбированного канала, вероятность введения избыточного количества материала (выход пломбировочного материала за верхушку корня). Πо этим причинам в современной эндодонтии пасты и цементы уже не играют ведущей роли в классе материалов для пломбирования корневых каналов.
ГУТТАПЕРЧЕВЫЕ ШТИФТЫ ДЛЯ ПЛОМБИРОВАНИЯ КОРНЕВЫХ КАНАЛОВ
Вместо пастообразных материалов в свое время были предложены готовые формы для заполнения корневых каналов - штифты, которые изготавливали из различных металлов: золота, серебра, титана. К недостаткам штифтов относится то, что готовый штифт, например, жёсткий серебряный, не может плотно закрыть просвет канала на всём его протяжении, так как корневые каналы зубов не имеют, как правило, строгих геометрических форм. В связи с этим применяют специальные материалы-уплотнители (называемые также герметиками или силерами), в качестве которых можно использовать цементы или полимерные герметики.
Наиболее современный тип материала для эндодонтического лечения - гуттаперчевые штифты. Гуттаперча - это сгущённый млечный сок гуттаперчевого дерева, который добывают в Малайзии, Индонезии или Южной Америке. При комнатной или невысокой температуре 60% гуттаперчи имеют кристаллическую структуру, остальная часть аморфная. Для гуттаперчи характерны свойства полимерных веществ, например вязкоэластичность. Обычно быстрое охлаждение расплава этого вещества приводит к кристаллизации его в β-форму транс-полиизопрена, это свойство используют в технологии производства большинства его коммерческих марок. При медленном постепенном охлаждении гуттаперчи, разогретой до температуры выше 65 °С со скоростью 0,5 °С/сек, она переходит в α-форму, текучую и слишком мягкую для конденсации её в канале корня зуба.
В составе штифтов для пломбирования корневых каналов содержится около 20% гуттаперчи, примерно 66% оксида цинка в качестве наполнителя, около 11% сульфатных солей металлов для придания штифтам рентгеноконтрастности и около 3% пластификаторов (воски и смолы).
Гуттаперча в качестве материала для пломбирования каналов корня зуба имеет хорошие свойства: обладает биоинертностью, лёгким антибактериальным эффектом, легко вводится в канал, и её несложно при необходимости удалить, не имеет усадки, влагоустойчива, рентгеноконтрастна и не окрашивает ткани зуба. Среди недостатков выделяют сложность стерилизации (её можно подвергать только дезинфекции), невозможность достичь абсолютного уплотнения в канале и необходимость дополнительного применения уплотнительных композиций.
Уплотнители, герметики или cилepы, - материалы, применяемые в небольшом количестве для герметизации системы корневого канала. Требования к ним такие же, как и к пластичным материалам для пломбирования корневых каналов. Самый распространённый уплотнитель - цинкоксидэвгенольный цемент. Также применяют стеклоиономерные цементы и цементы на основе гидроксида кальция.
Несмотря на многочисленные методы эндодонтического лечения и ряд достаточно эффективных материалов, особенно гуттаперчевых штифтов в сочетании с уплотнителями-герметиками, традиционное лечение с пломбированием корневого канала может оставлять инфицированную дельту в апикальной части корня, в которой может содержаться более 20 боковых ответвлений с соответствующим числом микроотверстий. В таком случае пломбирование канала нельзя признать герметичным. Для решения этой проблемы в 1998 г. был предложен новый метод под названием «Депофорез гидроксида меди-кальция». При депофорезе под действием электрического поля в течение нескольких минут из суспензии гидроксида меди-кальция, которой предварительно заполняют корневой канал и в которую погружают катод прибора для депофореза (анод помещают за щекой пациента), происходит транспорт суспензии через все ответвления дельты вплоть до отверстий. Из транспортируемого состава выпадает осадок гидроксида двухвалентной меди Cu(OH)2, который способен закупоривать все отверстия. Новый метод пока активно изучают и рекомендуют в тех случаях, когда возникают значительные трудности в лечении традиционными способами.
НОРМЫ ПОКАЗАТЕЛЕЙ КАЧЕСТВА МАТЕРИАЛОВ, УСТАНОВЛЕННЫЕ СТАНДАРТАМИ
Свойства материалов для пломбирования корневых каналов регламентированы стандартами (международными и российским). В пересмотренной редакции международного стандарта № 6876 1986 г. и соответствующему ему ГОСТ Р 51059-97 (ИСО 6876-86) «Материалы для заполнения (или герметизации) корневых каналов зубов» было исключено разделение материалов на типы твердеющих и нетвердеющих. В разделе стандарта, представляющем область его применения, указывалось, что он распространяется на материалы, используемые для постоянного пломбирования корневого канала с штифтами и без них (табл. 5-6). Требования стандарта к готовым формам для пломбирования корневых каналов изложены в МС 6877.2 «Штифты стоматологические для пломбирования каналов корня».
Таблица 5-6. Технические требования к материалам для пломбирования корневых каналов зубов (нормы стандартов)
| Наименование стандарта | Время твердения, мин | Толщина плёнки, мкм | Текучесть, мм | Рентгено-контрастность | Растворимость в воде, % | Изменение объёма, % | Длина штифта, мм | Конусность |
|---|---|---|---|---|---|---|---|---|
Материалы для заполнения (герметизации) корневых каналов зубов (к.к.з) ГОСТ Р 51059 МС № 6876 |
±10 от времени, указанного изготовителем |
≤50 |
≥20 |
≥3 мм Al |
≤3 |
≤1 усадки; ≤0,1 расширения |
- |
- |
Штифты для стоматологического пломбирования к.к.з. МС № 6877.2 |
- |
- |
- |
≥6 мм Al |
- |
- |
28±5 |
0,02 мм/мм (2%) |
СПИСОК ЛИТЕРАТУРЫ
-
Гернер М.М. и др. Стоматологические пломбировочные материалы. - Киев: Здоров?я, 1985 - 234 с.
-
Жулёв Е.Н. Материаловедение в ортопедической стоматологии. Учебное пособие. - Н.-Новгород: НГМА, 2000. - 136 с.
-
Копейкин В.Н., Демнер Л.М. Зубопротезная техника. - М.: Триада-Х, 2003. - 416 с.
-
Крег Р. и др. Стоматологические материалы. Свойства и применение / Р. Крег, Дж. Пауэрс, Дж. Ватага. - М.: МЕДИ, 2005. - 455 с.
-
Макаров К.А., Штейнгарт М.З. Сополимеры в стоматологии. - М.: Медицина, 1982 - 247 с.
-
Макеева И.М. Восстановление зубов светоотвердевающими композитными материалами. - М., 1997.
-
Материаловедение в стоматологии / Под общ. ред. А.И. Рыбакова. - М.: Медицина, 1984. - 230 с.
-
Николишин А.К. Восстановление (реставрация) и пломбирование зубов современными материалами и технологиями. - Полтава, 2001. - 176 с.
-
Нурт Р. Основы стоматологического материаловедения. - М.: КМК-Инвест, 2002. - 333 с.
-
Справочник по стоматологии / Под общ. ред. В.М. Безрукова. - М.: Медицина, 1998. - 339 с.
-
Трезубов В.Н. и др. Ортопедическая стоматология. Прикладное материаловедение - СПб.: Специальная литература, 1999. - 467 с.
-
Goldstein R.E., Garber D.A. Complete Dental Bleaching. - Chicago: Quintessence Publishers, 1988.
-
William J. O?Brien. Dental materials. Properties and Selection. - Quintessence Publ. Co, 2002. - 234 p.
-
Wilson A.D., McLean J.W. Glass-Ionomer Cement. - Chicago: Quintessence Publishers, 1988.