Хирургическая стоматология : национальное руководство / под ред. А. А. Кулакова. - Москва : ГЭОТАР-Медиа, 2021. |
ISBN 978-5-9704-6001-6 |
Аннотация
В национальном руководстве, посвященном амбулаторной хирургической стоматологии, представлены все разделы этой дисциплины с учетом последних достижений медицинской науки и практики.
Приведены организационные и юридические аспекты работы амбулаторной хирургической помощи, методы обследования больных, раздел об обезболивании, удалении и сохранении зубов, а также изложены принципы лечения заболеваний пародонта с использованием современных биоматериалов. Отдельно рассмотрены принципы и сроки установки имплантатов после удаления зубов.
В руководстве должное внимание уделено этиологии, патогенезу, патологической анатомии, клинической картине, диагностике, лечению и профилактике одонтогенных, специфических и неодонтогенных инфекционных болезней и опухолей. С современных позиций обсуждены вопросы патологий слизистой оболочки полости рта, их диагностики и лечения. Большое место в книге занимают главы, посвященные амбулаторным хирургическим вмешательствам у детей.
Издание предназначено врачам-стоматологам общей практики, челюстно-лицевым хирургам, ординаторам, обучающимся по основным профессиональным образовательным программам высшего образования - подготовки кадров высшей квалификации по специальности 31.08.74 "Стоматология хирургическая", а также студентам старших курсов медицинских вузов.
В национальном руководстве, посвященном амбулаторной хирургической стоматологии, представлены все разделы этой дисциплины с учетом последних достижений медицинской науки и практики.
16.5.2.1. КОРНЕВАЯ (РАДИКУЛЯРНАЯ) КИСТА
Корневая киста является самой распространенной одонтогенной приобретенной кистой, в основе развития которой лежит воспалительный процесс в периапикальных тканях. Корневую кисту обнаруживают в области разрушенного или ранее леченного зуба, возле зубов с перенесенным травматическим повреждением; реже в области удаленного зуба (резидуальная киста). Морфогенетически киста связана с апикальным хроническим гранулематозным периодонтитом и ростом очага одонтогенной инфекции.
Растет киста медленно, в течение длительного времени, незаметно для пациента, не вызывая у него неприятных ощущений. Рост корневых кист направлен в сторону наименьшего сопротивления, то есть в сторону более тонкой кортикальной пластинки. Кортикальная пластинка истончается, формируется выбухание кости.
Особенности клинического течения во многом зависят от зуба, который явился причиной развития патологического процесса, и анатомических особенностей строения челюсти. На верхней челюсти корневые кисты развиваются в 3 раза чаще, чем на нижней (рис. 16.22, 16.23). Рост кист на верхней челюсти также более выражен, чем на нижней: компактная костная ткань на верхней челюсти легко поддается деформации, рост кисты возможен в сторону преддверия полости рта, полости носа, верхнечелюстного синуса.
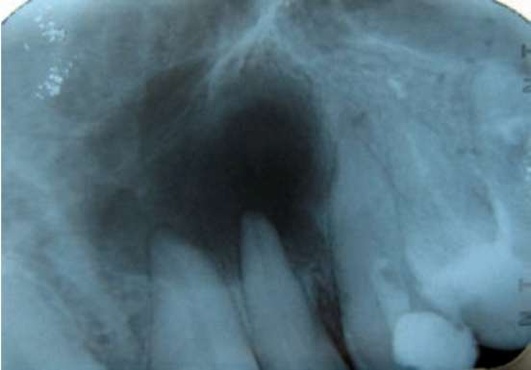
Рис. 16.22. Радикулярная киста верхней челюсти (1)
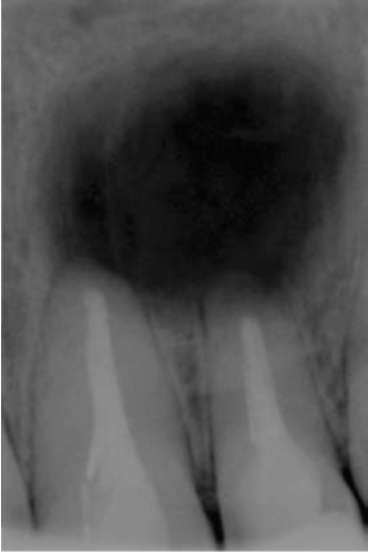
Рис. 16.23. Радикулярная киста верхней челюсти (2)
На нижней челюсти плотное компактное вещество оказывает сопротивление росту кисты, поэтому киста формируется в вестибулярном направлении; кпереди и кзади от моляров, равномерно раздвигая слои коркового вещества с двух сторон, при этом оттесняется нижнечелюстной канал; также кзади и кверху, разрушая угол и ветвь челюсти; как правило, с язычной стороны изменений не отмечается.
Развитие корневой кисты в области нижних резцов, клыков и премоляров в большинстве случаев проходит в вестибулярном направлении; в области моляров, где слои компактной пластинки примерно одинаковые с обеих сторон, киста равномерно раздвигает их, придавая телу нижней челюсти и альвеолярной части челюсти форму веретена. При этом киста продолжает расти кпереди и кзади, сдавливает губчатое вещество и вызывает его атрофию. При росте кисты может происходить оттеснение нижнечелюстного канала книзу. Если киста исходит от корней нижнего третьего моляра, она обычно развивается в направлении кзади и кверху, разрушая угол и ветвь челюсти.
Кисты, развивающиеся из периапикальных очагов верхних центральных резцов, продвигаются в вестибулярном направлении. Кисты, исходящие от вторых резцов, постепенно разрушают слой компактной пластинки с нёбной стороны. При наличии у верхних центральных резцов длинных корней киста может отодвигать вверх нижнюю стенку грушевидного отверстия, обусловливая образование валика на дне полости носа (валик Гербера).
При выраженной пневматизации верхнечелюстного синуса и расположении корней верхних моляров и премоляров в проекции дна верхнечелюстного синуса кистозное образование может постепенно врастать в синус, оттесняя его дно вверх и внутрь. При высоком своде нёба растущая киста равномерно раздвигает обе кортикальные пластинки и щелевидно распространяется вверх, вперед и назад, вызывая атрофию губчатого вещества в пределах нескольких зубов и деформируя верхнечелюстной синус.
В начальной стадии рост кисты бессимптомный, незаметный для пациента, случайно выявляется при лучевых методах диагностики, лечении или удалении зубов. Пациент может указывать на чувство тяжести в области причинного зуба.
Вторая стадия течения заболевания характеризуется появлением клинически выраженных признаков деформации челюстных костей и мягких тканей лица в виде выбухания альвеолярного отростка округлой формы. Появляющаяся деформация верхней или нижней челюсти вызывает асимметрию лица, которая во многом зависит от локализации и размеров кисты. При объективном обследовании может наблюдаться сглаженность или выбухание переходной складки свода преддверия полости рта округлой формы, с четкими границами. Покрывающая кисту слизистая оболочка в цвете не изменена. При резком истончении наружной кортикальной пластинки при пальпации возникает так называемый симптом пергаментного хруста (симптом Дюпюитрена), при отсутствии кости наблюдается симптом флюктуации. При локализации корневой кисты вблизи сосудисто-нервного пучка возможно возникновение болевой реакции и/или развитие тригеминальной невропатии - симптома Венсана.
Границы выбухания четкие, размер зависит от длительности развития кисты. Зубы, расположенные в пределах кисты, могут быть смещены. При перкуссии причинного зуба возникает тупой звук. Электроодонтодиагностика интактных зубов, расположенных в проекции кисты, выявляет снижение электровозбудимости пульпы вследствие сдавления кистой нервных окончаний.
Киста, достигающая значительных размеров, истончает основание нижней челюсти и может привести к возникновению патологического перелома. Киста, граничащая с верхнечелюстным синусом, имеет различное соотношение с ее дном: прилегающая к дну синуса (киста прилегает к неизмененному костному дну синуса), оттесняющая синус (киста истончает нижнюю стенку синуса и куполообразно смещается в ее сторону) и проникающая в синус (костная перегородка отсутствует, определяется куполообразная мягкотканная тень на фоне верхнечелюстного синуса). Озлокачествления корневых кист не наблюдают.
Корневые кисты иногда могут быть диагностированы при нагноении их содержимого и развитии воспалительного процесса в окружающих тканях по типу периостита. Осложнениями нагноившихся кист могут быть формирование абсцессов, флегмон, свищей. Локализация кисты в боковых отделах верхней челюсти может привести к развитию одонтогенного синусита.
По данным лучевых методов диагностики корневая киста определяется как очаг деструкции костной ткани овальной или округлой формы с четкими, ровными, иногда склерозированными контурами, в полость которой обращен корень причинного зуба. Периодонтальная щель со стороны кисты отсутствует, резорбции корня, как правило, нет (рис. 16.24). Взаимоотношение корней соседних зубов с кистой может варьировать. Если корни вдаются в полость кисты, на рентгенограмме периодонтальная щель отсутствует вследствие резорбции замыкательной пластинки лунок этих зубов. Если же периодонтальная щель определяется, то эти зубы только проецируются на область кисты, а их корни частично или полностью располагаются в одной из стенок челюсти. В некоторых случаях корни соседних зубов могут раздвигаться растущей кистой. В отличие от гранулемы, для корневой кисты характерно наличие склеротического ободка по контуру. При присоединении вторичного воспалительного процесса (нагноившаяся киста) четкость контуров нарушается, могут появляться свищевые ходы.
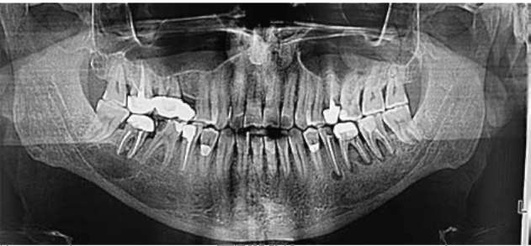
Рис. 16.24. Радикулярная киста нижней челюсти от зуба 4.7
Если после удаления причинного зуба киста остается нераспознанной и продолжается ее рост, то эти кисты называются остаточными (резидуальными). Резидуальные кисты могут встречаться как на верхней, так и на нижней челюсти. Остаточные кисты иногда достигают больших размеров и снижают прочность кости, способствуя развитию перелома при травме челюсти.
Диагностика корневой кисты обычно не вызывает затруднений, проводится на основании характерной клинико-рентгенологической картины. В сомнительных случаях диагностическое значение имеют пункция костной полости в области пораженного участка кости челюсти и цитологическое исследование. При пункции корневой кисты будет получена прозрачная опалесцирующая жидкость янтарного цвета с кристаллами холестерина.
Микроскопически оболочка корневой кисты представлена фиброзной тканью различной толщины, внутренняя поверхность выстлана многослойным плоским неороговевающим эпителием. В результате воспаления иногда он может отсутствовать, и тогда внутренняя поверхность представлена грануляционной тканью.
Дифференциальную диагностику корневых кист челюстей проводят с хроническим гранулематозным периодонтитом, зубосодержащей кистой, кератокистой, амелобластомой и другими одонтогенными опухолями и опухолеподобными поражениями челюстей.
Лечение корневых кист челюстей хирургическое. К оперативным методам лечения корневых кист челюстей относятся цистэктомия, цистотомия, пластическая цистэктомия, двухэтапное вмешательство. Показания к применению той или иной операции зависят от размера, локализации кисты и количества зубов, вовлеченных в патологический процесс.
Причинные однокорневые зубы сохраняют, при этом проводят эндодонтическое лечение корневого канала и герметичную реставрацию коронковой части зуба. Если киста располагается близко к шейке зуба, то такой зуб удаляют, поскольку после резекции верхушки корня он не будет выдерживать нагрузку. Многокорневой зуб, как правило, удаляют, поскольку проведение зубосохраняющих операций в боковых отделах челюстей затруднено в связи с анатомическими особенностями строения челюстей и ограниченностью доступа.
Интактные зубы, проецирующиеся в зоне кисты и имеющие периодонтальную щель, обязательно должны подвергаться электроодонтодиагностике. Пониженная реакция зуба на ток после операции может нормализоваться. Если реакция зубов при электроодонтодиагностике на ток отсутствует и/или по данным лучевой диагностики отмечается отсутствие периодонтальной щели, то в таких зубах проводится эндодонтическое лечение.
Цистэктомия - это радикальная операция, при которой проводят полное удаление оболочки кисты с последующим ушиванием раны наглухо. Показания к операции следующие.
-
Киста небольших размеров, расположенная в пределах 1-2 интактных зубов.
-
Обширная киста нижней челюсти, при которой отсутствуют зубы в ее зоне и сохранена достаточная толщина (до 1 см) основания челюсти, препятствующая развитию патологического перелома.
-
Киста небольших размеров на верхней челюсти, не имеющая зубов в этом участке, с сохраненной костной стенкой дна полости носа, а также прилегающая к верхнечелюстному синусу или оттесняющая его без явлений одонтогенного синусита.
Техника проведения цистэктомии.
-
Под местной анестезией на вестибулярной поверхности альвеолярной кости проводится дугообразный, прямоугольный или трапециевидный разрез слизистой оболочки и надкостницы, обращенный своим основанием к переходной складке. При разрезе рассекают слизистую оболочку, соединительную ткань и надкостницу. Форма лоскута зависит от расположения и размеров кисты, резорбции костной ткани по отношению к альвеолярному отростку/части челюсти. Размер лоскута должен превышать размеры кисты: он должен свободно перекрывать костный дефект, линия швов не должна совпадать с границами дефекта.
-
Распатором отслаивают слизисто-надкостничный лоскут от кости, обнажая при этом наружную переднюю костную стенку кисты.
-
Над кистой в проекции верхушки корня, в случае сохранения целостности кортикальной пластинки, с помощью фрезы в нескольких точках в проекции границ кисты высверливают отверстия, которые затем соединяют между собой и удаляют переднюю костную стенку кисты. При наличии узуры в костной ткани на уровне верхушки корня причинного зуба проводится ее расширение с помощью фрезы до диаметра кисты. Размер костного дефекта должен быть достаточным для удаления кисты и резекции верхушки корня.
-
Кюретажной ложкой отделяют оболочку кисты от подлежащей кости.
-
Для выделения оставшейся оболочки кисты проводят резекцию верхушки корня зуба, выступающего в полость кисты, вровень с костью так, чтобы корень не выступал в полость кисты, и кисту вместе с резецированной верхушкой корня зуба удаляют.
-
Острые костные края сглаживают твердосплавным бором или фрезой. Образовавшаяся костная полость подвергается тщательному визуальному и инструментальному исследованию на предмет полного удаления оболочки кисты и отсутствия сообщения полости кисты с прилегающими анатомическими образованиями - верхнечелюстным синусом, полостью носа, полостью рта.
-
Слизисто-надкостничный лоскут укладывают на место, послеоперационную рану ушивают на себя наглухо.
В целях профилактики гнойно-воспалительных осложнений назначают антибактериальную, противовоспалительную, десенсибилизирующую терапию. Местно проводится орошение линии швов растворами антисептиков. Швы снимают на 7-10-й день после завершения эпителизации раны.
Заживление послеоперационного костного дефекта происходит путем организации кровяного сгустка, как после удаления зуба. При дефектах больших размеров восстановление костной ткани происходит длительно (от 1 до 2 лет), рентгенографически определяется участок разряжения, который постепенно уменьшается в размерах и в дальнейшем восстанавливается.
Цистотомия. Метод цистотомии заключается в удалении передней стенки кисты большого размера. Создаваемое отверстие должно соответствовать наибольшему диаметру полости кисты, при этом полость будет сообщаться с преддверием или собственно полостью рта. В результате операции устраняется внутрикистозное давление и, как следствие, начинаются аппозиционный рост кости, постепенное уплощение, уменьшение полости и почти полное ее исчезновение. Преимуществами цистотомии являются сравнительная простота оперативного вмешательства, незначительная травматичность, безопасность. Недостатками данного оперативного вмешательства являются длительное сохранение постоперационного дефекта и необходимость в его тщательной гигиенической обработке.
Показания к цистотомии следующие.
Предоперационная подготовка зубов к цистотомии, в отличие от цистэктомии, касается только причинного зуба, остальные зубы, расположенные в зоне кисты, после операции остаются прикрытыми ее оболочкой.
Техника проведения цистотомии.
-
Под местной анестезией проводят дугообразный разрез слизистой оболочки и надкостницы, обращенный своим основанием к переходной складке. Форма и величина разреза зависят от размеров кисты, резорбции костной ткани по отношению к альвеолярной кости челюсти.
-
Распатором отслаивают слизисто-надкостничный лоскут, обнажая при этом наружную переднюю костную стенку кисты. Передняя кортикальная пластинка, как правило, истончена.
-
После обнажения костной стенки над кистой с помощью фрезы создают трепанационное отверстие, размер которого не должен быть меньше диаметра кисты, поскольку в процессе заживления происходит сужение костного дефекта.
-
Образованный лоскут вворачивают в полость кисты и проводят ее тампонаду йодоформным тампоном, который прижимает лоскут к стенке кисты.
В целях профилактики гнойно-воспалительных осложнений назначают антибактериальные, десенсибилизирующие и противовоспалительные препараты. Необходимо полоскать полость рта растворами антисептиков.
Через 7 дней извлекают йодоформный тампон, подвернутый лоскут срастается со стенкой кисты. Замену йодоформного тампона проводят 1 раз в неделю. К концу 3-й недели края раны эпителизируются и образуется добавочная полость, сообщающаяся с преддверием или полостью рта. По мере аппозиционного роста костной ткани дно кистозной полости уплощается и выравнивается со слизистой оболочкой.
Пластическая цистэктомия - это операция, при которой полностью удаляют оболочку кисты, но операционную рану не ушивают. При данном методе из полости кисты создается дополнительная бухта полости рта или его преддверия. В образовавшийся костный дефект вворачивают слизисто-надкостничный лоскут, который фиксируют йодоформным тампоном. Применяют пластическую цистэктомию в случае нагноения зубосодержащей кисты или кератокисты, при рецидиве кисты, нагноении или отсутствии гарантии первичного заживления раны после цистэктомии.
Двухэтапная операция - это вариант хирургического вмешательства, сочетающий оба основных вида операций, при котором на первом этапе проводят декомпрессионную операцию по типу цистотомии, а на втором этапе, после восстановления истонченной или отсутствующей костной ткани, проводят цистэктомию. Эту методику проводят при обширных кистах, являющихся пороком развития зубообразовательного эпителия (зубосодержащая киста и кератокиста), способных к рецидивированию и перерождению. Также показанием к операции на верхней челюсти служит корневая киста, сопровождающаяся разрушением костного дна полости носа, на нижней челюсти - занимающая тело и ветвь.
На первом этапе создают сообщение с полостью рта по типу цистотомии, но меньшего диаметра, однако достаточное для осуществления оттока из кистозной полости на продолжительный срок. Второй этап операции проводят через различные промежутки времени, в среднем от полугода до 1,5-2,0 лет. За этот период происходит значительное уменьшение кистозной полости за счет восстановления кости и устраняются угроза патологического перелома нижней челюсти и опасность перфорации верхнечелюстного синуса. Двухэтапная операция является сберегающей, малотравматичной, проводится в амбулаторных условиях, позволяет сохранить контуры и размеры челюсти, несмотря на обширность поражения.
При нагноении корневой кисты оперативное лечение осуществляется в два этапа: проводится вскрытие гнойного очага в месте наибольшего истончения костной стенки, дренируется полость кисты, а после стихания острых воспалительных явлений проводится хирургическое лечение по той или иной методике по показаниям.