Хирургическая стоматология : национальное руководство / под ред. А. А. Кулакова. - Москва : ГЭОТАР-Медиа, 2021. |
ISBN 978-5-9704-6001-6 |
Аннотация
В национальном руководстве, посвященном амбулаторной хирургической стоматологии, представлены все разделы этой дисциплины с учетом последних достижений медицинской науки и практики.
Приведены организационные и юридические аспекты работы амбулаторной хирургической помощи, методы обследования больных, раздел об обезболивании, удалении и сохранении зубов, а также изложены принципы лечения заболеваний пародонта с использованием современных биоматериалов. Отдельно рассмотрены принципы и сроки установки имплантатов после удаления зубов.
В руководстве должное внимание уделено этиологии, патогенезу, патологической анатомии, клинической картине, диагностике, лечению и профилактике одонтогенных, специфических и неодонтогенных инфекционных болезней и опухолей. С современных позиций обсуждены вопросы патологий слизистой оболочки полости рта, их диагностики и лечения. Большое место в книге занимают главы, посвященные амбулаторным хирургическим вмешательствам у детей.
Издание предназначено врачам-стоматологам общей практики, челюстно-лицевым хирургам, ординаторам, обучающимся по основным профессиональным образовательным программам высшего образования - подготовки кадров высшей квалификации по специальности 31.08.74 "Стоматология хирургическая", а также студентам старших курсов медицинских вузов.
В национальном руководстве, посвященном амбулаторной хирургической стоматологии, представлены все разделы этой дисциплины с учетом последних достижений медицинской науки и практики.
А.М. Панин, А.М. Цициашвили
Обследование больного является одной из самых важных составляющих всего процесса лечения. Конечной целью обследования является постановка диагноза и определение показаний и противопоказаний к оказанию ХСП. В медицине выделяют основные методы обследования и дополнительные (специальные, вспомогательные). Исторически сложилось, что появление дополнительных методов обследования напрямую связано с развитием научно-технического прогресса, возможностями (или их отсутствием) внедрения новых технологий в лечебно-диагностический процесс. Современные дополнительные методы обследования вывели диагностику заболеваний на новый уровень, тем самым повысив качество лечения. В то же время, несмотря на современность, дополнительные методы обследования ни в коем случае не заменяют основных методов, а лишь их дополняют. В данной главе речь пойдет об основных методах обследования как об универсальных для любой медицинской специальности с особенностями осмотра больных хирургического профиля. Вспомогательные методы обследования будут рассмотрены в соответствующих главах книги, касающихся конкретных заболеваний.
Обследование больного стоматологического хирургического профиля входит в предоперационный период. Это время от поступления больного в отделение хирургической стоматологии до начала операции. Продолжительность этого периода может быть разной и зависит от характера заболевания, тяжести состояния больного и срочности операции.
По характеру заболеваний в хирургической стоматологии можно выделить несколько больших групп: воспалительные процессы твердых и мягких тканей, травматические повреждения, онкологические заболевания, аномалии развития тканей челюстно-лицевой области. Данные заболевания могут протекать у больного как по отдельности, так и параллельно. Исходя из этого все этапы обследования должны быть направлены на диагностику и дифференциальную диагностику между этими группами заболеваний. По итогам должна быть определена необходимость назначения дополнительных методов обследования, в том числе привлечения специалистов смежных специальностей, установлен диагноз, определены показания к операции (абсолютные, относительные), объем и характер операции (радикальные, паллиативные, одномоментные, многомоментные, симультанные, диагностические, повторные и т.д.), срочность проведения операции (экстренные, срочные, плановые), противопоказания, обусловленные общим и местным состоянием больного, вид обезболивания, условия проведения операции (амбулаторное отделение, стационар).
Отдельной группой можно выделить лечение пациентов, готовящихся к протезированию зубных рядов. Все операции в данном случае являются плановыми, восстановительными и проводятся по относительным показаниям.
На этапах обследования больного стоматологического хирургического профиля требует внимания оценка его общего состояния. Это имеет важность ввиду специфики хирургических методов лечения, которые имеют анестезиологическое сопровождение (местное обезболивание, общее обезболивание, комбинированное обезболивание), что по отдельности и в совокупности влияет на общее состояние больного. Степень тяжести общего состояния больного может являться одним из показаний к выбору объема и тактики хирургического лечения, метода обезболивания и вопроса о проведении лечения в амбулаторных условиях или в условиях многопрофильного стационара. Принято выделять следующие степени тяжести состояния больного (табл. 2.1):
Таблица 2.1. Оценка степени тяжести состояния больного
Удовлетворительное - сознание ясное, витальные функции не нарушены или анизорефлексия |
Средней тяжести - сознание ясное или оглушение, витальные функции сохранены или нарушение их по одному параметру, умеренные очаговые и стволовые симптомы, прогноз благоприятный |
Тяжелое - оглушение, сопор, умеренное нарушение витальных функций по 1-2 показателям, очаговые и стволовые симптомы, эпилептические припадки, угроза для жизни значительная |
Крайне тяжелое - кома I-II, грубое нарушение витальных функций по нескольким параметрам, грубые очаговые и стволовые симптомы, децеребрационная ригидность, угроза для жизни максимальная |
Терминальное - кома III, критическое нарушение витальных функций, очаговые симптомы не выявляются, прогноз неблагоприятный |
В подавляющем большинстве случаев за амбулаторной ХСП обращаются больные, у которых общее состояние удовлетворительное.
Определение общего состояния больного складывается из оценки:
-
степени сознания больного (ясное, беспокойное, ступор, сопор, кома);
-
температуры тела (в пределах нормы, субфебрильная, фебрильная, пиретическая, гиперпиретическая);
-
состояния кожного покрова (нормального цвета, бледный, гиперемированный, с признаками сыпи, кровоизлияний);
-
подкожно-жировой клетчатки (дефицит, умеренно выраженная, ожирение);
-
частоты сердечных сокращений/пульс (норма, брадикардия, тахикардия);
Определение большинства данных показателей не требует специального оснащения. Дополнительно для оценки общего состояния больного используют лабораторные методы исследования. В целом данному разделу посвящены отдельные учебные пособия, поэтому здесь мы кратко остановимся на технике определения частоты сердечных сокращений, АД.
Определение частоты сердечных сокращений проводят, как правило, пальцевым методом. Для этого располагают указательный и средний пальцы в области ямки, образованной вдавлением кожи между лучевой костью и сухожилиями мышц-сгибателей и расположенной на вентральной поверхности запястья, несколько проксимальнее от возвышения большого пальца кисти (рис. 2.1). Для обнаружения пульсации может потребоваться незначительное надавливание. Далее вычисляют количество пульсаций в течение 15 с и умножают показатель на четыре.
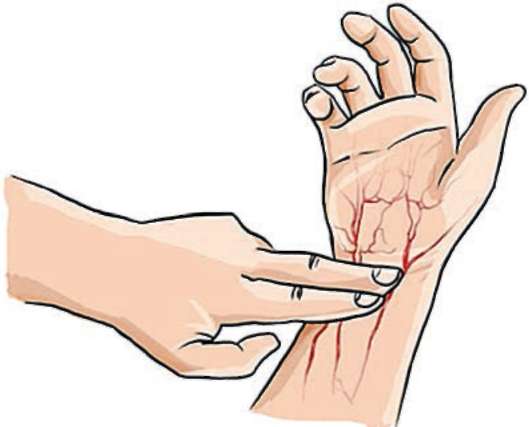
Рис. 2.1. Определение частоты сердечных сокращений
Определение АД: надувную манжетку сфигмоманометра накладывают на предплечье больного. Стетоскоп с плоской диафрагмой помещают в локтевую ямку, где предварительно можно пропальпировать место пульсации плечевой артерии. С помощью резинового баллона сфигмоманометра накачивают манжетку воздухом приблизительно до уровня давления 160-180 мм рт.ст. (возможно больше - до момента, пока при затянутом винте не будут аускультироваться никакие звуки). После этого медленно ослабляют винт, выпуская воздух из манжеты (рис. 2.2). Аускультативно фиксируют момент появления звуков (систолическое давление) и их прекращения (диастолическое давление).
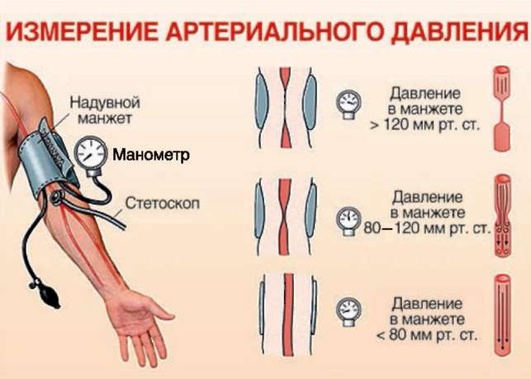
Рис. 2.2. Измерение артериального давления
К основным методам обследования относятся следующие.
2.1. ВНЕШНИЙ ОСМОТР
2.1.1. Опрос
2.1.1.1. ВЫЯСНЕНИЕ ЖАЛОБ НА МОМЕНТ ОБРАЩЕНИЯ К ВРАЧУ
Цель проведения опроса - выяснение жалоб больного и сбор анамнеза. Кроме того, опрос является началом установки контакта между врачом и пациентом. На сегодняшний день при оформлении медицинской документации перед опросом принято проводить анкетирование больных по форме, предложенной Всемирной организацией здравоохранения (ВОЗ). Данный способ сбора информации является весьма удобным, но ни в коем случае не заменяет собой основные приемы обследования.
При опросе первое, что выясняет врач и на что ориентируется в дальнейшем, - это жалобы больного. При этом следует помнить, что жалобы больного относят к субъективным показателям.
Наиболее частая жалоба, с которой больные обращаются в отделение хирургической стоматологии, - это боль. Характеристики болей должны быть выяснены максимально четко и конкретно в соответствии со следующими пунктами.
-
Характер и интенсивность боли (острая, ноющая, колющая, режущая, тупая, пульсирующая, усиливающаяся при воздействии внешних/внутренних факторов).
-
Причина возникновения (самопроизвольная, возникающая вследствие воздействия внешних/ внутренних факторов).
-
Распространение (в конкретном участке/зубе, иррадиирущая в другие участки/зубы).
-
Время возникновения (в течение дня, ночью, конкретное время суток).
Припухлость является следующей по частоте жалобой, с которой больные обращаются в отделение хирургической стоматологии. При предъявлении жалоб на припухлость необходимо определить:
2.1.1.2. СБОР АНАМНЕЗА ЗАБОЛЕВАНИЯ
Данный этап опроса пересекается с этапом выяснения жалоб и, по сути, является ознакомлением с развитием заболевания, то есть всего временного промежутка - от первого момента возникновения жалоб, с которыми обратился пациент, до его обращения в отделение хирургической стоматологии. Необходимо рассмотреть каждую жалобу, каждый симптом в его развитии:
2.1.1.3. СБОР АНАМНЕЗА ЖИЗНИ
На данном этапе следует расспросить больного об условиях труда, быта, наличии вредных привычек, наследственности, перенесенных инфекционных заболеваниях.
Критическую важность имеет выяснение сопутствующих заболеваний (в том числе аллергической природы) у больного, что зачастую связано с определенными трудностями:
-
испытывая чувство страха и тревоги перед возможным предстоящим лечением, больные могут «забывать» предупреждать о наличии у них сопутствующих заболеваний;
-
больные могут умышленно скрывать наличие у них других заболеваний, так как думают, что им будет отказано в помощи или они будут направлены в другое медицинское учреждение;
-
на фоне беспокоящих жалоб основного заболевания больные могут не придавать значения наличию у них сопутствующих заболеваний и не считают нужным предупреждать об их наличии;
-
больные могут сами не знать о наличии у них сопутствующих заболеваний.
Опасность сопутствующих заболеваний заключается в том, что они могут сопровождать ход основного (в данном случае стоматологического) заболевания. Некоторые сопутствующие заболевания являются факторами риска и могут приводить к осложнениям различной природы и степени при оказании СП, в особенности хСп, так как она сопровождается проведением (минимум) местного обезболивания, нарушением целостности покровных тканей, кровопотерей.
2.1.2. Собственно осмотр
2.1.2.1. ОПРЕДЕЛЕНИЕ ИЗМЕНЕНИЯ КОНФИГУРАЦИИ ЛИЦА
Осмотр является первым приемом объективного обследования больного. На этапе собственно осмотра врач оценивает изменения визуально. При определении изменений конфигурация лица следует помнить о том, что лицо человека в норме несимметрично. Больные могут ощущать припухлость или другие формы изменения конфигурации лица, что является субъективным показателем, и собственно осмотр направлен на объективизацию данных жалоб. Традиционно осмотр проводят при фронтальном расположении лица больного. Более приемлемым приемом, позволяющим добиться более объективных данных, является расположение врача за головой больного. Больной сидит в кресле, врач располагается за головой больного в положении стоя. Через середину носа проводится воображаемая вертикальная линия, разделяющая лицо больного на левую и правую половины, которые сравниваются между собой (рис. 2.3).
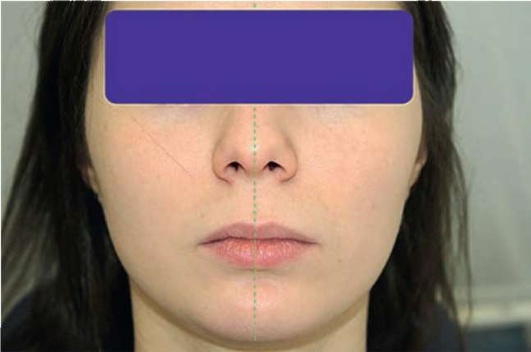
Рис. 2.3. Определение изменения конфигурации лица
2.1.2.2. ОЦЕНКА СОСТОЯНИЯ КОЖНОГО ПОКРОВА
При оценке состояния кожного покрова, даже при отсутствии изменений конфигурации лица, обязательно следует обращать внимание на его цвет, наличие ссадин, царапин, следов травм, гематом, высыпаний (первичных и вторичных элементов).
2.1.2.3. ОЦЕНКА СОСТОЯНИЯ КРАСНОЙ КАЙМЫ ГУБ
При оценке состояния красной каймы губ следует обращать внимание на цвет, увлажненность губ, их консистенцию. Особого внимания требует оценка рельефа губ и уголков рта. Наличие неких возвышений может встречаться в норме. В то же время очень серьезного отношения требует присутствие любых высыпаний - и первичных, и вторичных элементов, которые могут свидетельствовать о наличии, к примеру, герпетического поражения (разной степени выраженности). В случаях планового оказания помощи при наличии подобных высыпаний или при наличии сомнений в их дифференциальной диагностике следует отложить прием до более детального выяснения обстоятельств (рис. 2.4, а, б).
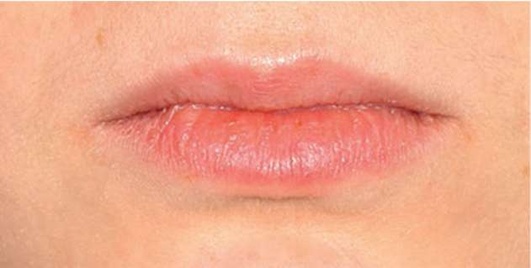
Рис. 2.4, а. Оценка состояния красной каймы губ
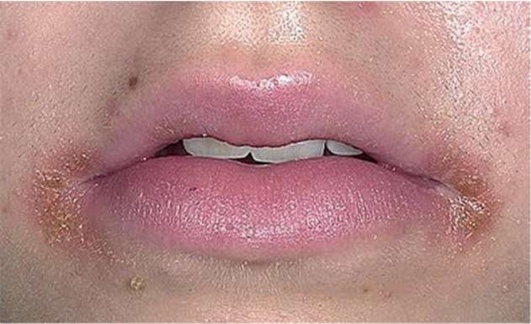
Рис. 2.4, б. Высыпания на губах
2.1.3. Пальпация мягких тканей лица
Пальпация является клиническим методом исследования, который позволяет определить физические свойства тканей, их чувствительность с помощью осязания. Пальпацию можно проводить пальцами одной руки, при этом второй рукой удерживать голову больного в нужном положении. В некоторых случаях предпочтительна бимануальная пальпация (пальцами обеих рук).
2.1.3.1. ПАЛЬПАЦИЯ В ОБЛАСТИ ПРЕДЪЯВЛЯЕМЫХ ЖАЛОБ/ОЧАГА ЗАБОЛЕВАНИЯ
Предпочтительно начинать пальпацию по принципу «от здорового участка к больному». Это связано с тем, что пальпация в области очага заболевания/ предъявляемых жалоб может привести к иррадиации болей или интенсивность боли может оказаться настолько высокой, что любое прикосновение в здоровой зоне будет восприниматься пациентом как боль. Таким образом, при пальпации кожного покрова отмечают наличие болевых ощущений, их интенсивность, степень, иррадиацию; отмечают консистенцию тканей: мягкоэластическую, плотно-эластическую, плотную; любые неровности, утолщения и уплотнения; собирается ли кожа в складку или нет; наличие очагов размягчения, спаянности кожи с подлежащими тканями, подвижность кожного покрова, флюктуацию (симптом наличия жидкости в замкнутой полости); дополнительно при подозрении на травму - симптом ступеньки; дополнительно при подозрении на новообразование - консистенцию новообразования, размеры, подвижность, характер поверхности (рис. 2.5, а, б).

Рис. 2.5, а. Припухлость в области мягких тканей лица
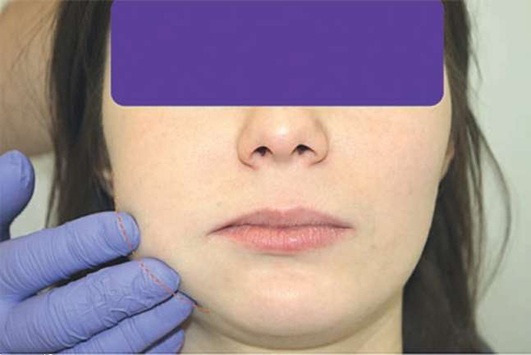
Рис. 2.5, б. Пальпация в области предъявляемых жалоб
2.1.3.2. ПАЛЬПАЦИЯ РЕГИОНАРНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ
При пальпации лимфатических узлов следует обращать внимание на болезненность, их консистенцию, подвижность, характер поверхности, спаянность с кожей, размер. Как правило, в норме лимфатические узлы не пальпируются (рис. 2.6, а-ж).
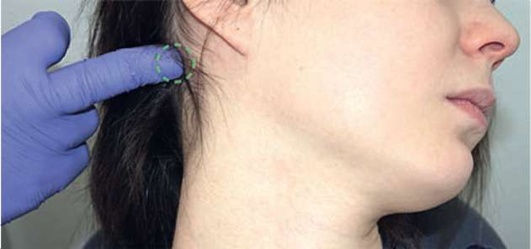
Рис. 2.6, а. Палец в проекции затылочного лимфатического узла
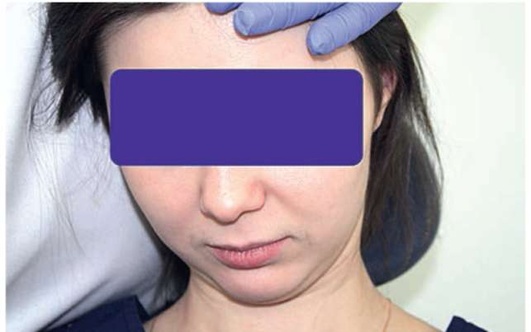
Рис. 2.6, б. Положение головы пациента для проведения пальпации подчелюстных лимфатических узлов справа
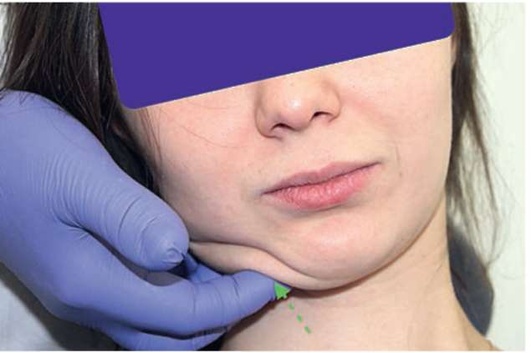
Рис. 2.6, в. Положение головы пациента для проведения пальпации подчелюстных лимфатических узлов справа
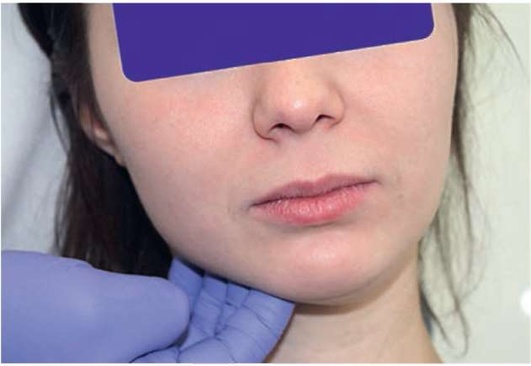
Рис. 2.6, г. Пальпация подчелюстных лимфатических узлов справа
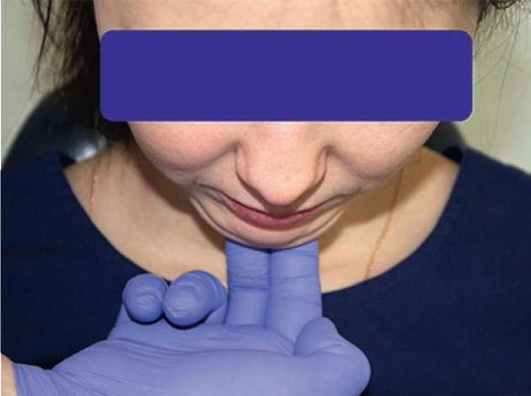
Рис. 2.6, д. Пальпация подподбородочных лимфатических узлов
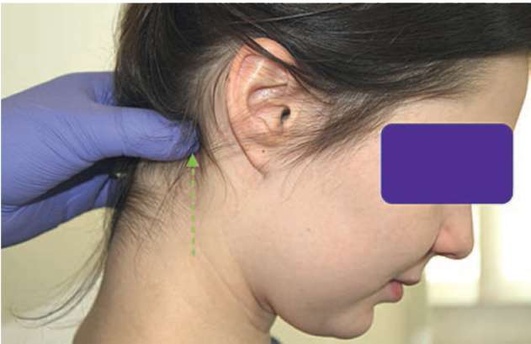
Рис. 2.6, е. Пальпация затылочных лимфатических узлов
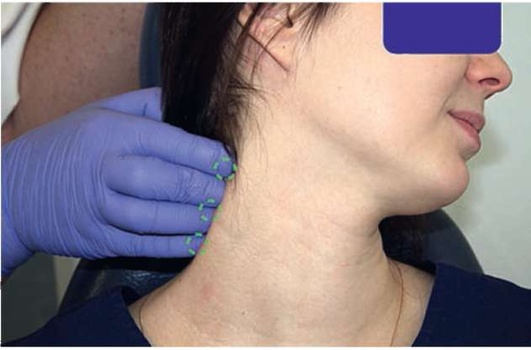
Рис. 2.6, ж. Пальпация задней группы шейных лимфатических узлов
2.1.3.3. ПАЛЬПАЦИЯ СТРУКТУР ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
Пальпацию структур ВНЧС проводят пальцами обеих рук. Указательные пальцы располагают кпереди от козелка уха слева и справа соответственно и просят пациента медленно открывать и закрывать рот. При этом тактильно отмечают степень подвижности суставных головок, появление при этом болезненности, симметричность движений, смещение суставной головки в сторону от центральной линии, наличие щелчков, хрустов. Отмечают объем боковых движений сустава. Определяют степень открывания рта. Для этого просят пациента открыть рот максимально широко и оценивают расстояние между центральными резцами верхней и нижней челюсти. Условной нормой считается степень открывания на 4,5-5,5 см (три пальца) (рис. 2.7, а-д).
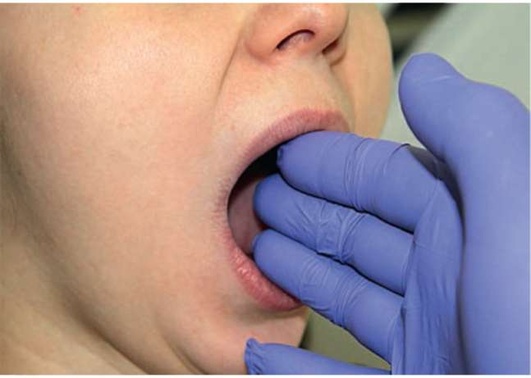
Рис. 2.7, а. Пальпация височно-нижнечелюстного сустава - открывание рта
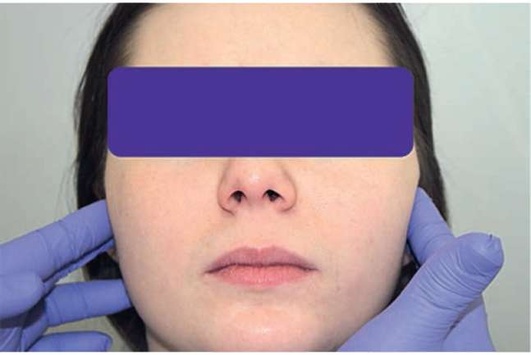
Рис. 2.7, б. Двусторонняя сравнительная пальпация латеральных полюсов височно-нижнечелюстного сустава

Рис. 2.7, в. Указательный палец в проекции головки мыщелкового отростка нижней челюсти
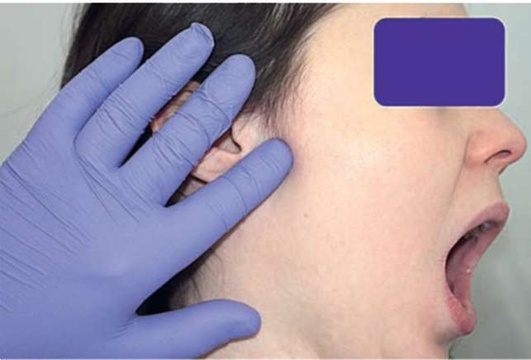
Рис. 2.7, г. Пальпация биламинарной зоны височно-нижнечелюстного сустава
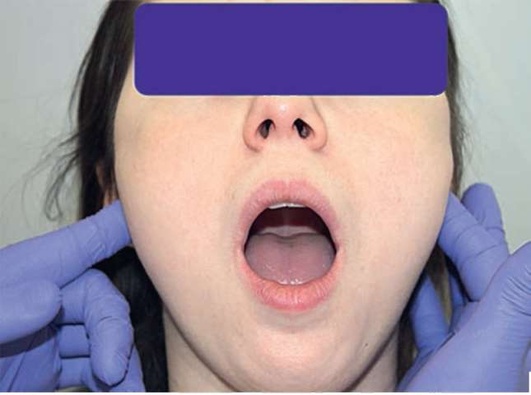
Рис. 2.7, д. Двусторонняя сравнительная пальпация биламинарной зоны височно-нижнечелюстного сустава
2.1.3.4. ПАЛЬПАЦИЯ МЕСТА ВЫХОДА ВЕТВЕЙ ТРОЙНИЧНОГО НЕРВА
При пальпации мест точек выхода периферических ветвей тройничного нерва определяют их чувствительность (рис. 2.8, а-в).
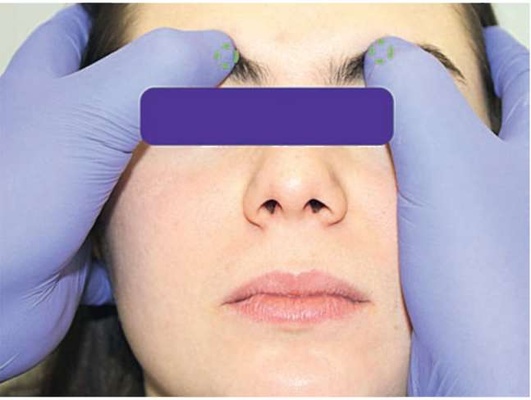
Рис. 2.8, а. Пальпация мест выхода периферических ветвей тройничного нерва
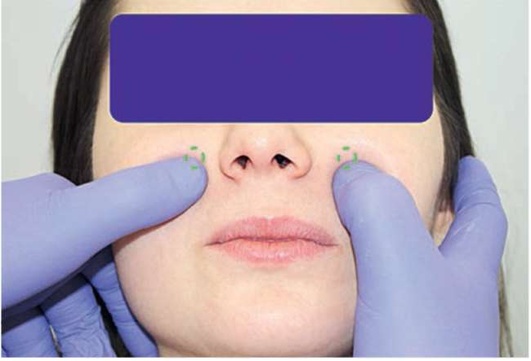
Рис. 2.8, б. Пальпация мест выхода периферических ветвей тройничного нерва
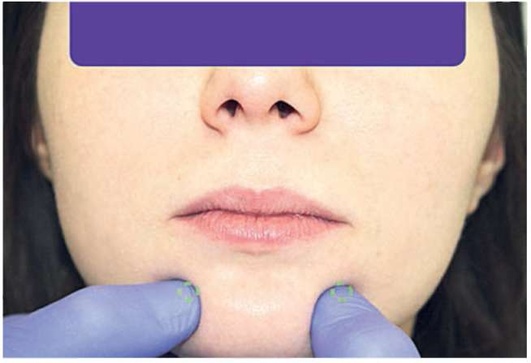
Рис. 2.8, в. Пальпация мест выхода периферических ветвей тройничного нерва
2.1.3.5. ПАЛЬПАЦИЯ МЫШЕЧНОГО АППАРАТА
При наружной пальпации мышечного аппарата обращают внимание на болезненность. Проводят прощупывание брюшек и точек прикрепления височных, жевательных, грудино-ключично-сосцевидных мышц. Перпендикулярно ходу движения волокон мышцы проводят пальцевое надавливание и отмечают наличие болезненности (рис. 2.9, а-р).
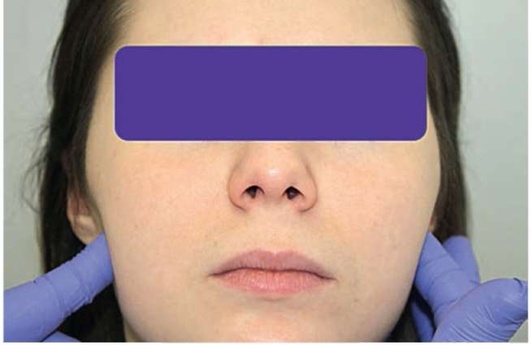
Рис. 2.9, а. Двусторонняя сравнительная пальпация поверхностной части собственно жевательных мышц
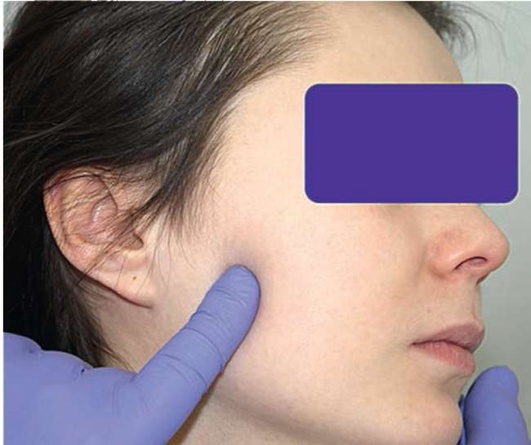
Рис. 2.9, б. Указательный палец в проекции поверхностной части собственно жевательной мышцы
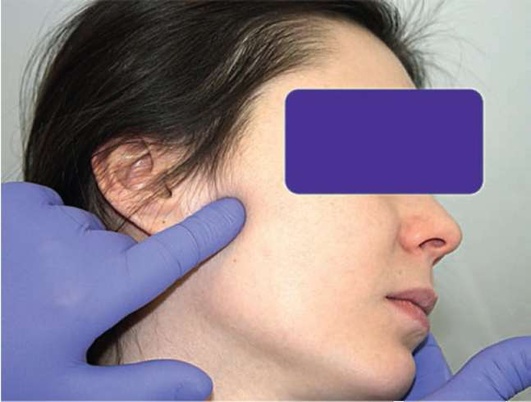
Рис. 2.9, в. Указательный палец в проекции глубокой части собственно жевательной мышцы
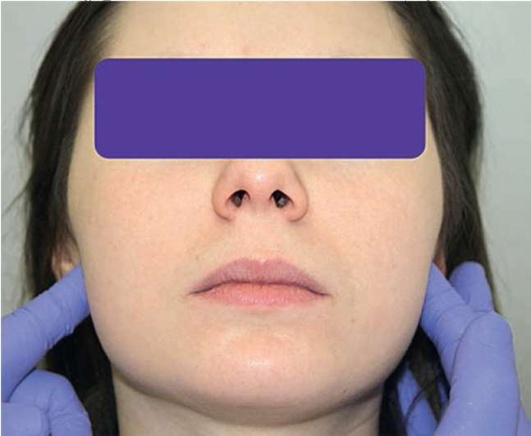
Рис. 2.9, г. Двусторонняя сравнительная пальпация глубокой части собственно жевательной мышцы
Рис. 2.9, д. Двусторонняя сравнительная пальпация передних пучков височной мышцы
Рис. 2.9, е. Двусторонняя сравнительная пальпация средних пучков височной мышцы
Рис. 2.9, ж. Двусторонняя сравнительная пальпация задних пучков височной мышцы
Рис. 2.9, з. Указательный палец в проекции переднего пучка височной мышцы
Рис. 2.9, и. Указательный палец в проекции среднего пучка височной мышцы
Рис. 2.9, к. Указательный палец в проекции заднего пучка височной мышцы
Рис. 2.9, л. Наружная пальпация нижнего полюса медиальной крыловидной мышцы
Рис. 2.9, м. Наружная пальпация «букета» Риолана
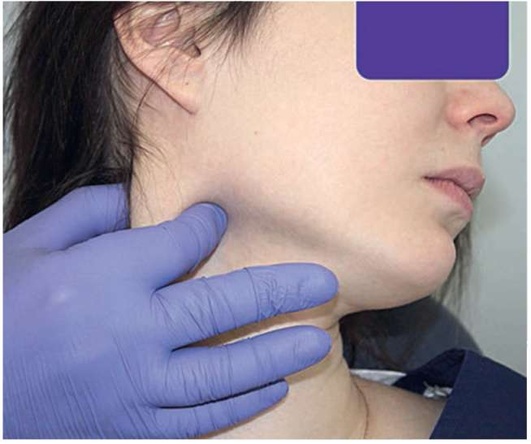
Рис. 2.9, н. Пальпация верхней части медиальной головки грудино-ключично-сосцевидной мышцы

Рис. 2.9, о. Пальпация средней части медиальной головки грудино-ключично-сосцевидной мышцы
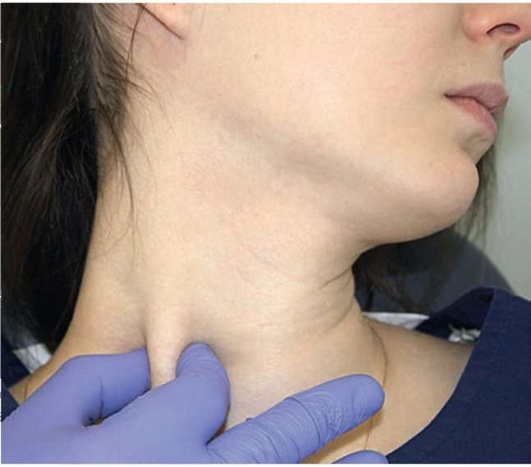
Рис. 2.9, п. Пальпация нижней части медиальной головки грудино-ключично-сосцевидной мышцы
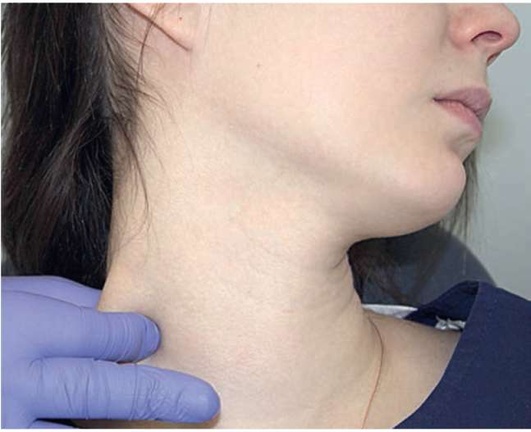
Рис. 2.9, р. Пальпация латеральной головки грудино-ключично-сосцевидной мышцы
2.2. ОСМОТР ПОЛОСТИ РТА
2.2.1. Собственно осмотр преддверия и полости рта* Осмотр полости рта начинают с преддверия (рис. 2.10).
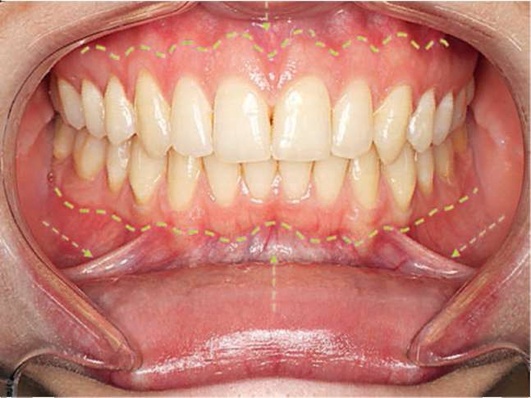
Рис. 2.10. Преддверие полости рта Для этого пациента просят расслабить мышцы и с помощью шпателя отводят верхнюю губу, нижнюю губу, щеки, после чего просят пациента открыть рот и переходят к осмотру полости рта (рис. 2.11).
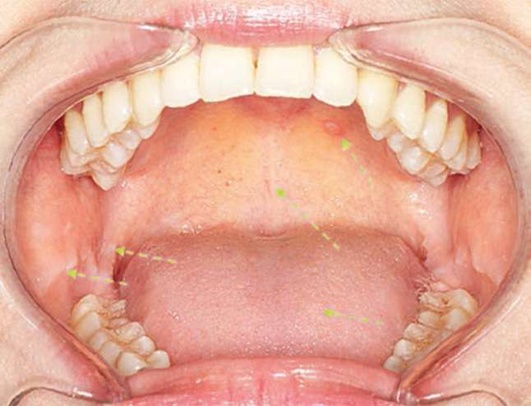
Рис. 2.11. Полость рта
При этом отмечают цвет слизистой оболочки, ее увлажненность, наличие высыпаний (первичных, вторичных элементов), уровень прикрепления уздечек верхней и нижней губы, языка, естественные тяжи, наличие припухлости, участков гиперемии. Осмотр языка рекомендовано проводить с использованием марлевого тампона. Просят пациента высунуть язык, с помощью марлевого тампона врач фиксирует язык пальцами и, перемещая язык в боковые стороны, оценивает боковые поверхности и область между боковой поверхностью языка и внутренней поверхностью альвеолярной части нижней челюсти на предмет щелевидных язв.
2.2.2. Пальпация
2.2.2.1. ПАЛЬПАЦИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА (В ТОМ ЧИСЛЕ В ОБЛАСТИ ПРЕДЪЯВЛЯЕМЫХ ЖАЛОБ / ОЧАГА ЗАБОЛЕВАНИЯ)
Пальпацию слизистой оболочки полости рта проводят, начиная с пальпации наружной и внутренней поверхности альвеолярной части и тела нижней челюсти, подъязычной области, наружной и внутренней поверхности альвеолярного отростка верхней челюсти, области твердого нёба. Обращают внимание на наличие неровностей, уплотнений, провалов. При наличии очага заболевания (в области предъявляемых жалоб) следует обращать внимание на консистенцию участка слизистой оболочки, болезненность, состоятельность твердых структур, спаянность с окружающими тканями.
2.2.2.2. ПАЛЬПАЦИЯ ОРГАНОВ ПОЛОСТИ РТА (ЯЗЫКА, СЛЮННЫХ ЖЕЛЕЗ)
Пальпацию языка проводят, фиксируя его пальцами с помощью марлевого тампона. Обращают внимание на плотность тканей, консистенцию, болезненность, наличие выбуханий. При пальпации СЖ используют марлевый тампон, которым просушивают область устья протока СЖ, после чего переходят к бимануальной пальпации, располагая пальцы одной руки снаружи, а другой - в полости рта. Движениями от железы к устью протока стимулируют слюноотделение (рис. 2.12, а, б; 2.13, а-в).

Рис. 2.12, а. Осмотр языка

Рис. 2.12, б. Осмотр боковой поверхности языка
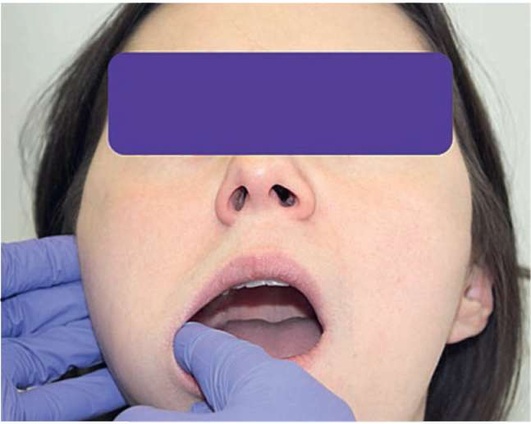
Рис. 2.13, а. Бимануальная пальпация области протока околоушной слюнной железы
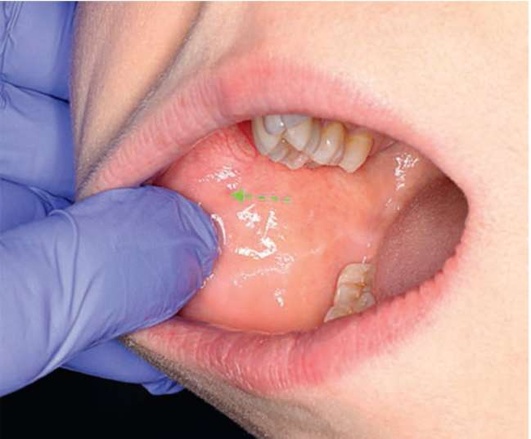
Рис. 2.13, б. Внутриротовая пальпация области протока и устья околоушной слюнной железы
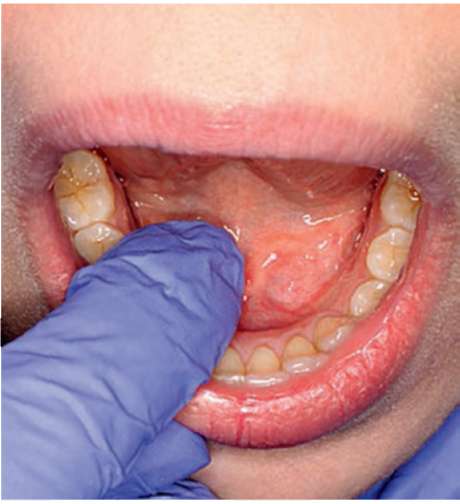
Рис. 2.13, в. Бимануальная пальпация области подчелюстной и подъязычной слюнных желез
2.2.2.3. ПАЛЬПАЦИЯ МЫШЕЧНОГО АППАРАТА
При внутриротовой пальпации можно провести пальцем по мягкому нёбу от правой нёбной дужки к левой, при этом отметив болезненность в области крыловидных мышц. Указательный палец располагают против латеральной стенки глотки на дуге мягкого нёба. Мягко продвигают палец выше и латеральнее, прижимая крыловидные мышцы к внутренней поверхности середины ветви нижней челюсти (рис. 2.14, а-г).
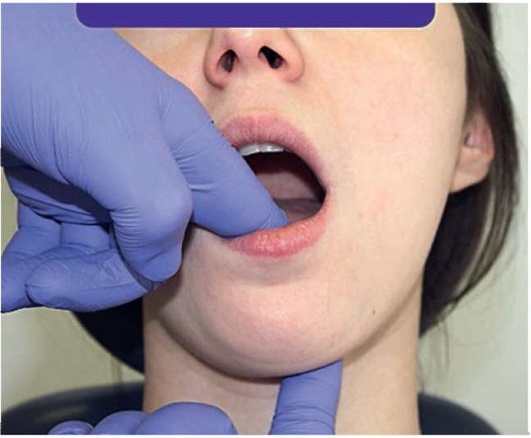
Рис. 2.14, а. Бимануальная пальпация переднего брюшка двубрюшной мышцы / переднего отдела дна полости рта
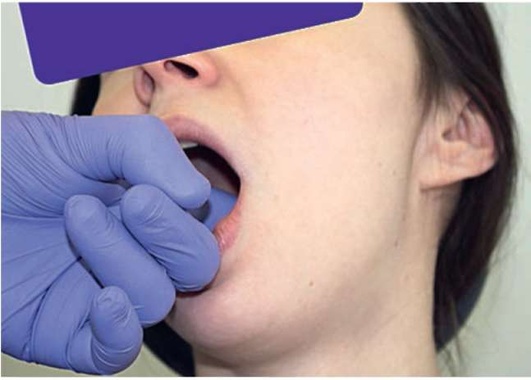
Рис. 2.14, б. Внутриротовая пальпация медиальной крыловидной мышцы слева
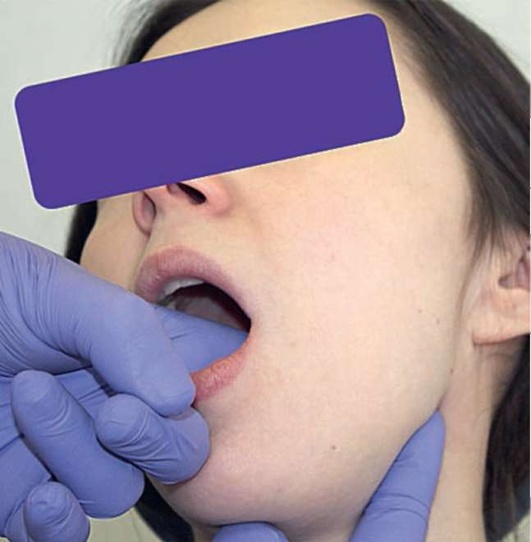
Рис. 2.14, в. Бимануальная пальпация «букета» Риолана
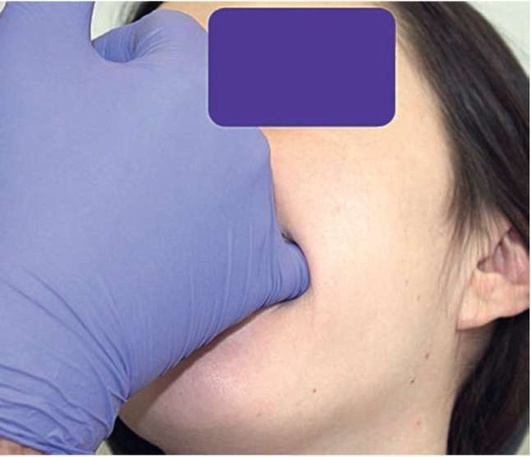
Рис. 2.14, г. Внутриротовая пальпация латеральной крыловидной мышцы слева
2.2.3. Перкуссия и зондирование зубов (в том числе в области предъявляемых жалоб/очага заболевания), определение степени их подвижности
Традиционно в стоматологическом лотке в хирургическом отделении находятся стоматологический пинцет, шпатель и несколько марлевых тампонов. При этом в зависимости от клинической ситуации могут дополнительно потребоваться стоматологическое зеркало, стоматологический и пародонтологиче-ский зонды.
По рекомендуемой ВОЗ последовательности осмотр и все манипуляции с зубами принято проводить начиная с 1-го до 4-го сегментов. При этом оценивают каждый имеющийся зуб в отдельности. С помощью шпателя отводят щеку и пинцетом проверяют последовательно каждый зуб на подвижность. Аналогично можно оценивать наличие кариозных полостей, степень разрушенности зубов, болезненность при перкуссии (рис. 2.15, а-е).

Рис. 2.15, а. Смотровой лоток

Рис. 2.15, б. Вертикальная перкуссия зуба
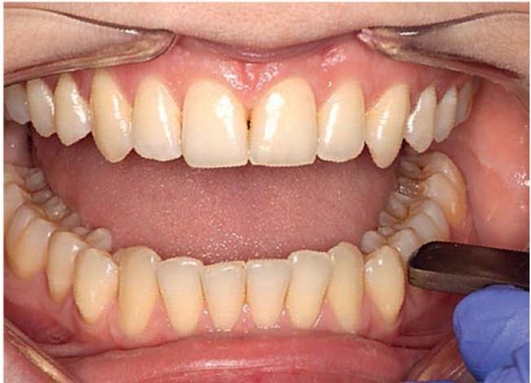
Рис. 2.15, в. Горизонтальная перкуссия зуба
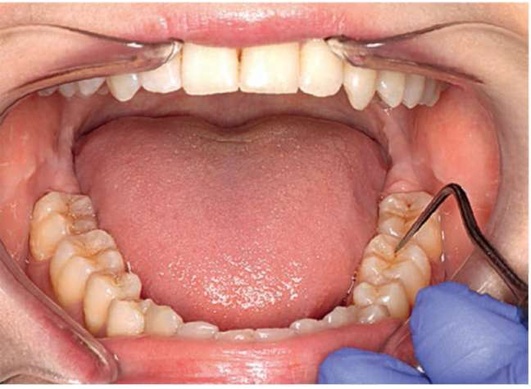
Рис. 2.15, г. Зондирование
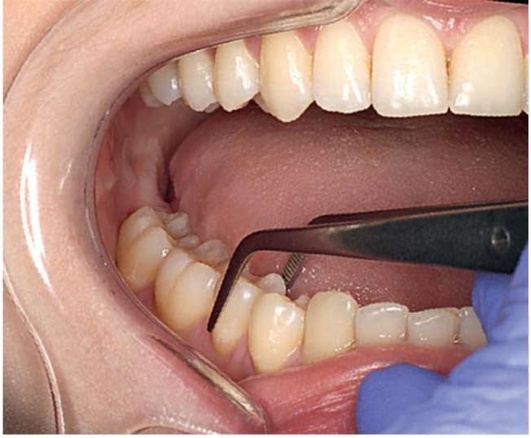
Рис. 2.15, д. Определение подвижности зуба
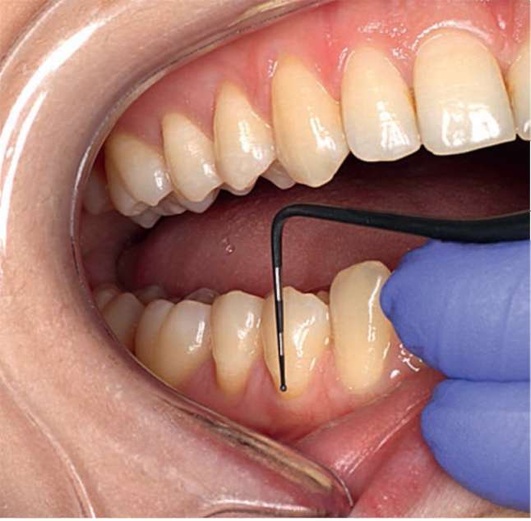
Рис. 2.15, е. Зондирование зубодесневой борозды
СПИСОК ЛИТЕРАТУРЫ
-
Кишкун А.А. Диагностика неотложных состояний: Руководство. М.: ГЭОТАР-Медиа, 2019. 736 с.
-
Мак-Конаки Я. Анестезиологическое обеспече-ние и периоперационное ведение пациентов высокого риска: пер. с англ. / Под ред. А.Г. Яворовского. М.: ГЭОТАР-Медиа, 2019. 608 с.
-
Челюстно-лицевая хирургия: Национальное руководство / Под ред. А.А. Кулакова. М.: ГЭОТАР-Медиа, 2019. 692 с.
-
Звартау Э.Э. Диагностика и лечение гнойно-воспалительных заболеваний челюстно-лицевой локализации / Под ред. А.И. Яременко. СПб.: Человек. 256 с.
-
Стоматология и челюстно-лицевая хирургия. Запись и ведение истории болезни / Под ред. О.О. Яну-шевича, В.В. Афанасьева. М.: ГЭОТАР-Медиа, 2019. 176 с.
-
Челюстно-лицевая хирургия: Учебник / Под ред. А.Ю. Дробышева, О.О. Янушевича. М.: ГЭОТАР-Медиа, 2018. 880 с.
-
Афанасьев В.В. Травматология челюстно-лицевой области: Руководство. Библиотека врача-специалиста. М.: ГЭОТАР-Медиа, 2010. 256 с.
-
Сажин А.В., Климиашвили А.Д. Общая хирургия: Учебник. М.: МИА, 2019. 424 с.
-
Гостищев В.К. Общая хирургия: Учебник. М.: ГЭОТАР-Медиа, 2015. 728 с.
-
Барк К., Бургорф В., Хеде Н. Болезни слизистой оболочки полости рта и губ. Клиника, диагностика и лечение: Атлас. М.: Медицинская литература, 2020. 448 с.
-
Робустова Т.Г. Хирургическая стоматология: Учебник. М.: Медицина, 2003. 504 с.
-
Рабинович С.А. Седация в стоматологии. М.: Лига, 2013. 224 с.
-
Сильвермен С., Эверсоул Л.Р., Трулав Э.Л. Заболевания полости рта. М.: МЕДпресс, 2010. 472 с.