Детская пульмонология : национальное руководство
Детская пульмонология : национальное руководство / под ред. Б. М. Блохина. - Москва : ГЭОТАР-Медиа, 2021. - 960 с. (Серия "Национальные руководства") - ISBN 978-5-9704-5857-0 |
Аннотация
В национальном руководстве "Детская пульмонология" рассмотрены особенности анатомии дыхательных путей, специфика нарушений мукоцилиарного клиренса. Освещены вопросы генетики, хирургии, онкологии, паразитологии, фтизиатрии, сомнологии. Представлена информация о механизмах, обеспечивающих поддержание функции дыхания в норме и при патологии, об изменении функциональных показателей регуляции и ритма дыхания, а также о наиболее характерных вариантах нарушений дыхания. Структурированы сведения по этиологии, патогенезу органов дыхания, приведены современные рекомендации по профилактике, диагностике, лечению респираторных заболеваний, обобщен опыт отечественных и зарубежных педиатрических школ.
Описаны респираторная терапия при острой дыхательной недостаточности, вопросы физиологии дыхания. Большое внимание уделено асфиксии новорожденных, аспирационному синдрому, приступам апноэ, аномалиям развития. Рассмотрены различные интерстициальные болезни, в том числе идиопатический легочный фиброз, интерстициальные пневмонии, саркоидоз. В книгу вошли сведения о фармакотерапии при бронхитах, пневмониях, облитерирующем бронхиолите, грибковых заболеваниях легких, легочной форме муковисцидоза, хроническом легочном сердце и легочной гипертензии, бронхиальной астме, а также о ведении больных с инфекционными и обструктивными заболеваниями легких.
Издание предназначено врачам-педиатрам, ординаторам, студентам медицинских вузов.
ГЭОТАР-Медиа
Б.М. Блохин, И.П. Лобушкова
Кашель - частый симптом как в амбулаторной, так и госпитальной практике. Он служит одним из основных поводов для обращения пациентов, особенно раннего возраста, за медицинской помощью. Большинство острых и хронических бронхолегочных заболеваний почти всегда сопровождаются кашлем, а пациенты с хроническим кашлем неясной этиологии составляют 10-38% больных в практике педиатра.
КОДЫ ПО МКБ-10
Единой классификации кашля в настоящее время нет. МКБ-10 относит кашель к следующим рубрикам.
ПАТОГЕНЕЗ
Основная роль кашля заключается в очищении и восстановлении проходимости дыхательных путей. Знание основных закономерностей причин и особенностей механизма возникновения кашля у детей - необходимое условие повседневной работы врача-педиатра.
Кашель (от лат. tussis) - защитный сложнорефлекторный акт, характеризующийся резким нарастанием внутригрудного давления (за счет синхронного напряжения дыхательной и вспомогательной мускулатуры) при закрытой голосовой щели с последующим ее открытием и толчкообразным форсированным выдохом, при котором из дыхательных путей удаляется их содержимое. В основе кашля лежит сложный рефлекс с афферентными путями от кашлевых рецепторов к так называемому кашлевому центру в стволе головного мозга и эфферентным звеном рефлекса, которые передают импульс к эффекторам, включающим дыхательные мышцы.
Афферентная часть рефлекторной дуги кашлевого рефлекса образована волокнами тройничного, языкоглоточного, верхнего гортанного и блуждающего нервов. Кашлевой рефлекс обычно инициируется стимуляцией чувствительных нервных окончаний ротовой полости, придаточных пазух носа, гортани, голосовых связок, глотки, наружного слухового прохода, евстахиевой трубы, трахеи и ее бифуркации, мест деления бронхов (бронхиальные шпоры), плевры, перикарда, диафрагмы, дистальной части пищевода и желудка. Схема дуги кашлевого рефлекса представлена на рис. 16.1.
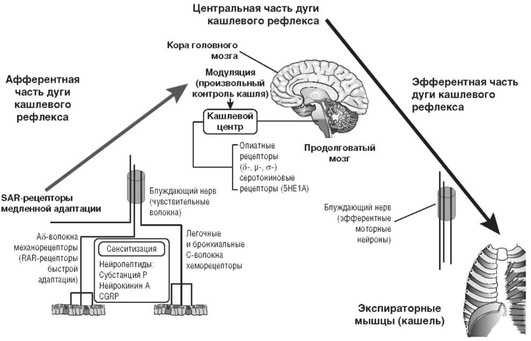
Кашлевые рецепторы, локализующиеся в дыхательных путях, представлены двумя типами нервных окончаний:
-
быстро адаптирующиеся, или ирритантные, рецепторы, реагирующие на механические, термические и химические раздражители и расположенные в проксимальных отделах респираторного тракта;
-
С-волокна, или С-рецепторы, стимулируемые различными провоспалительными медиаторами (PG, брадикинины, субстанция Р и др.) и локализующиеся более дистально.
Наиболее чувствительные рефлексогенные зоны в дыхательных путях:
По направлению к дистальным отделам бронхиального дерева плотность кашлевых рецепторов уменьшается; одновременно они становятся более чувствительными к раздражающим воздействиям, вызывающим кашель.
Возникающий при раздражении рефлексогенных зон импульс передается через афферентные волокна в кашлевой центр, расположенный в продолговатом мозге. Рефлекторная дуга замыкается эфферентными волокнами возвратного гортанного, диафрагмального и спинномозговых нервов, идущих к мышцам-эффекторам грудной клетки, диафрагмы и брюшного пресса.
Кашель начинается с глубокого вдоха, после которого закрывается голосовая щель и сокращаются дыхательные мышцы. За счет синхронного напряжения дыхательной и вспомогательной мускулатуры при закрытой голосовой щели нарастает внутригрудное давление, сужаются трахея и бронхи. При открытии голосовой щели резкий перепад давления создает в суженных дыхательных путях стремительный поток воздуха (форсированный толчкообразный выдох), увлекающий за собой слизь и инородные частицы. Содержимое из легких при кашле не поступает через нос, так как во время кашля носовую полость закрывает мягкое нёбо.
Основные раздражители кашлевых рецепторов:
Один из патогенетических механизмов развития кашля у детей - образование трудноотделяемой вязкой мокроты.
В слизистой оболочке бронхов выделяют поверхностный эпителий, базальную мембрану, собственную пластинку, мышечный и подслизистый слой. Поверхностный эпителий состоит из четырех основных типов клеток (реснитчатых, бокаловидных, промежуточных и базальных) и продуцирует бронхиальный секрет (слизь), выполняющий защитную функцию. Слизь на 90-95% состоит из воды (с растворенными в ней ионами) и макромолекулярных соединений, а именно:
-
высоко- и низкомолекулярных нейтральных и кислых гликопротеинов (муцинов), которые обусловливают вязкий характер секрета (2-3%);
-
сложных белков плазмы - альбуминов, глобулинов, плазматических гликопротеинов (молекулы которых связаны между собой дисульфидными и водородными связями), IgA, IgG, (2-3%);
-
антипротеолитических ферментов - α1 -антихимотрипсина, α1 -АТ (1-2%). По физико-химической структуре бронхиальный секрет - многокомпонентный коллоидный раствор, состоящий из двух фаз (золя и геля), определяющих реологические свойства мокроты (вязкость, эластичность, текучесть). Суточный объем бронхиального секрета в норме составляет 10-150 мл, в среднем - 0,1-0,75 мл на 1 кг массы тела.
При воспалительном процессе в дыхательных путях происходит перестройка слизистой оболочки, в том числе эпителия. Значительно увеличивается количество бокаловидных клеток, изменяется физико-химический характер слизи, повышается ее вязкость, что приводит к нарушению дренажной функции дыхательных путей. Нарушается мукоцилиарный клиренс, обусловленный функционированием ресничек мерцательного эпителия и оптимальным количеством, качеством и транспортабельностью слизи. В этом случае возникает кашель как экстренный механизм усиления очищающей функции бронхов. В физиологических условиях кашель играет лишь вспомогательную роль в процессах очищения дыхательных путей, поскольку основными механизмами санации являются мукоцилиарный клиренс и перистальтика мелких бронхов (рис. 16.2).
КЛАССИФИКАЦИЯ
Различают физиологический и патологический кашель. Физиологический кашель обеспечивает механизм выведения трахеобронхиального секрета. Патологический, или неадекватный тяжелый кашель, вызывает многочисленные осложнения.
При оценке кашля необходимо обращать внимание на следующие его характеристики:
При дифференциальной диагностике кашля очень важно различать его временные характеристики. По длительности кашель различают:
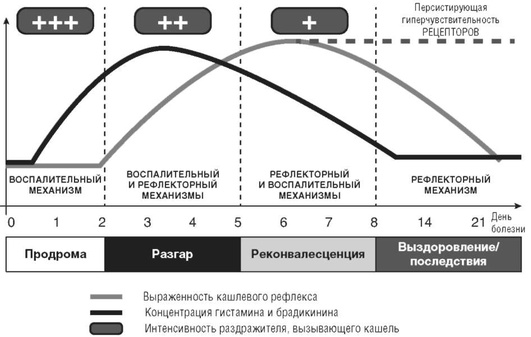
Однако устоявшихся градаций нет. Так, по мнению некоторых исследователей, у детей младше 14 лет хроническим следует считать кашель длительностью более 3 нед (табл. 16.1). Российские педиатры, обсуждая этот вопрос в рамках педиатрического респираторного общества, сошлись во мнении, что у детей кашель длительностью 4-8 нед следует считать затяжным, а более 8 нед - хроническим.
| Характеристики | Формы | Причины |
|---|---|---|
По длительности |
Острый (продолжительность - 1-3 нед) |
ОРИ, коклюш, инородные тела в дыхательных путях и др. |
Подострый (продолжительность - 3-8 нед) |
Постинфекционная гиперреактивность дыхательных путей |
|
Хронический (продолжительность - свыше 8 нед) |
БА, синусит, ГЭРБ |
|
По времени появления |
Утренний |
Хроническое воспаление верхних дыхательных путей |
Дневной |
ОРИ |
|
Вечерний |
При бронхитах, пневмонии |
|
Ночной |
Ночное усиление тонуса блуждающего нерва и повышение его возбудимости |
|
По характеру |
Продуктивный (влажный) |
Сопровождается выделением мокроты |
Непродуктивный (сухой) |
Выделения мокроты нет |
|
По ритму |
Покашливание |
Ларингиты, трахеобронхиты |
Серия кашлевых толчков |
Легочно-бронхиальный кашель |
|
Приступообразный |
Инородное тело в дыхательных путях, коклюш, БА и др. |
|
По тембру |
Короткий и осторожный |
Сухие плевриты, пневмония |
Лающий |
Острый стеноз гортани |
|
Сиплый |
Воспаление голосовых связок |
|
Беззвучный |
Изъязвление голосовых связок, их отек, общая резкая слабость |
Кашель может иметь различный характер. Если он кратковременный и не повторяющийся, то это может быть проявлением нормальной защитной реакции. Редкие кашлевые толчки физиологичны, так как удаляют скопление слизи из гортани. Здоровые дети кашляют в среднем 10-15 раз в сутки, чаще в утренние часы. Однако чаще кашель свидетельствует о наличии болезни. Частота и интенсивность кашля обусловлены силой раздражителя, его локализацией и возбудимостью кашлевых рецепторов, которая зависит от формы заболевания, фазы течения болезни и характера патологического процесса.
ФАКТОРЫ РИСКА
Факторы риска:
-
частое и длительное пребывание в запыленном помещении или в помещении, содержащем взвесь химических продуктов, порошков, муки;
-
нарушение санитарно-гигиенических правил уборки и содержания помещения;
-
наличие в анамнезе хронических заболеваний дыхательных путей - верхних (аденоиды, серная пробка, длинная увуля, хронический синусит) и нижних (бронхоэктазы, трахеобронхиальная дискинезия);
-
наличие в анамнезе хронических заболеваний других систем (острая левожелудочковая недостаточность вследствие ишемической болезни сердца, ГЭРБ, психические нарушения);
-
прием лекарственных препаратов (ингибиторы ангиотензин-превращающего фермента, β-адреноблокаторы, цитостатики);
-
наличие гельминтозов (аскаридоз, токсакороз). Факторы, влияющие на интенсивность и характер кашля:
-
люди, работающие в закрытом, малопроветриваемом помещении и скученном коллективе;
Патологический кашель возникает у взрослого человека и у ребенка от огромного множества причин. Известные отечественные пульмонологи А.Г. Чучалин и В.Н. Абросимов насчитали 53 возможные причины возникновения патологического кашля. Изучение причин и особенностей патологического кашля чрезвычайно важно для диагностики и дифференциальной диагностики респираторных и других заболеваний, сопровождаемых патологическим кашлем.
ЭТИОЛОГИЯ
Причины возникновения острого кашля.
Причины возникновения хронического кашля.
-
-
рак легкого или хронические болезни верхних дыхательных путей;
-
левожелудочковая недостаточность, возникающая на фоне ишемической болезни сердца или пороков сердца;
-
психические нарушения в сочетании со стрессовыми ситуациями (например, при выступлении перед большой аудиторией);
-
прием некоторых лекарственных препаратов (ингибиторов ангиотензин-превращающего фермента, β-адреноблокаторов, цитостатиков).
-
Виды кашля и основные причины его возникновения представлены в табл. 16.2.
| Вид кашля | Основные причины |
|---|---|
Лающий, сухой |
Ларингит, стеноз гортани, папилломатоз гортани |
Затяжной, сухой, приступообразный (часто боли за грудиной) |
Коклюш у подростков, трахеобронхит |
Сухой, болезненный |
Сухой плеврит, начало пневмонии |
С «металлическим» оттенком |
Сдавление трахеи (сосуд, опухоль), изменение гортани |
«Стаккато», отрывистый, звонкий |
Хламидийная пневмония у детей в возрасте 1-6 мес |
Дневной, 1-5 раз в минуту, сухой с«металлическим» оттенком |
Психогенный кашель, в том числе после ОРВИ, исчезает ночью, во время еды, разговора |
Затяжной, в основном утренний |
Назофарингит: затекание слизи в гортань, сухость - дыхание ртом |
Стихающий после откашливания |
Бронхит - не глубокий, пневмония - более глубокий, нечастый |
Мучительный с вязкой мокротой |
МВ: приступы длительные, но без реприз |
Кашель с репризами |
Коклюш |
«Глубокий» на слух |
Пневмония |
Ночной, реже днем |
ГЭР |
Спастический на фоне обструкции (малопродуктивный, навязчивый) |
БА, обструктивный бронхит, бронхиолит |
Ночной спастический |
БА или ее эквивалент |
При физической нагрузке |
Признаки бронхиальной гиперреактивности - БА или ее эквивалент |
При приеме пищи |
Дисфагия или бронхопищеводный свищ (часто обилие мокроты) |
При глубоком вдохе |
Повышение ригидности легких (альвеолит, фиброз), бронхиальная гиперреактивность |
Кашель с синкопами |
Следствие снижения венозного притока и сердечного выброса |
Учитывая чрезвычайное многообразие причин кашля, очень важно проведение дифференциальной диагностики и определение наиболее вероятной причины кашля.
ОСТРО ВОЗНИКШИЙ КАШЕЛЬ
Остро возникший кашель характерен для острого вирусного катара верхних дыхательных путей, а также для воспаления в гортани (ларингит, круп), трахее (трахеит), бронхах (бронхит) и легких (пневмонии). Кашель вначале сухой, непродуктивный (не ведет к отхождению мокроты), навязчивый. При ларингите и трахеите он приобретает лающий характер.
Сухой кашель сопровождает першение в горле при ларингите.
Влажный кашель характерен для развернутой картины бронхита, его толчки заканчиваются отхождением мокроты (у маленьких детей это воспринимается на слух), возникая вновь при ее накоплении. Отхождение мокроты субъективно воспринимается как облегчение.
В дифференциальной диагностике остро возникшего кашля важно убедиться в его связи с инфекцией (повышение температуры, наличие катарального синдрома). У ребенка с признаками ОРИ осиплость голоса, затруднение вдоха, лающий кашель указывают на поражение гортани с возможной угрозой асфиксии (круп).
Влажные хрипы в обоих легких указывают на бронхит: у старших детей они обычно крупно- и среднепузырчатые, у маленьких нередко мелкопузырчатые, что позволяет поставить диагноз бронхиолита. При пневмонии кашель обычно бывает влажным, глубоким с первых часов болезни.
СПАСТИЧЕСКИЙ КАШЕЛЬ
Спастический кашель характерен для БА, а у детей первых лет жизни - при ООБ или бронхиолите при ОРЗ. Повышение чувствительности бронхиального дерева к инфекции у детей связано с бронхиальной гиперреактивностью, аллергической предрасположенностью, а также недостаточностью мукоцилиарного клиренса вследствие повреждения мерцательного эпителия, повышенной вязкости слизи, сужения диаметра бронхов. При перечисленных выше заболеваниях хрипы сопровождаются удлинением выдоха, что свидетельствует о наличии бронхиальной обструкции. Спастический кашель обычно малопродуктивен, навязчив, часто имеет в конце свистящий обертон.
В случае внезапного появления кашля, в том числе спастического, без признаков ОРИ, следует подумать и об инородном теле в дыхательных путях, особенно у ребенка, ранее не имевшего спастического кашля (рис. 16.3). В этом случае характерен приступ коклюшеподобного кашля - навязчивого, но не сопровождающегося репризами. Такой кашель может длиться непродолжительное время, при продвижении инородного тела в более мелкие бронхи кашель может прекратиться.
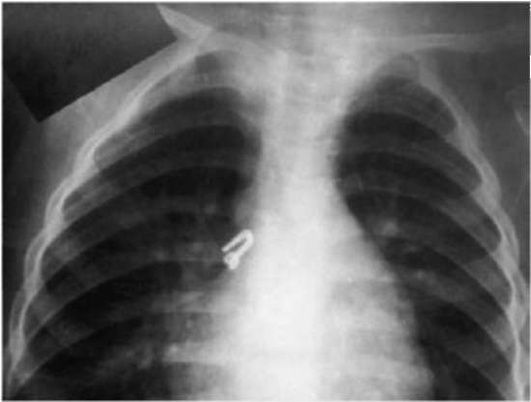
Несмотря на типичную картину и анамнестические данные, до сих пор ранняя диагностика аспирации инородного тела на практике вызывает затруднения. Только у 32% детей раннего возраста инородные тела выявляли в 1-е сутки. У большей части пациентов (51,6%) их выявляли в срок позднее месяца, и основным симптомом у этой группы детей был кашель. Следует иметь в виду, что отсутствие изменений на рентгенограмме легких не может полностью исключить данную патологию.
ЗАТЯЖНОЙ КАШЕЛЬ
Затяжной кашель (длительностью более 3 нед) встречается достаточно часто, его причины перечислены в табл. 16.3.
| Причины | ||
|---|---|---|
респираторные и инфекционные причины |
неинфекционные болезни органов дыхания |
внереспираторные причины |
|
|
|
Чаще всего затяжной кашель связан не столько с воспалительным процессом как таковым, сколько с постинфекционной гиперпродукцией мокроты и нередко с гиперчувствительностью кашлевых рецепторов. У грудных детей после обструктивного бронхита сохранение гиперсекреции слизи при повышении кашлевого порога обуславливает редкий влажный кашель в течение 4 нед и более; его отличительная особенность - наличие «хрипотцы» (клокочущих звуков в грудной клетке, слышимых на расстоянии, которые исчезают после кашля и возникают вновь по мере накопления мокроты). Мокрота из трахеи и гортани у грудных детей эвакуируется более редкими кашлевыми толчками, когда просвет бронхов будет почти полностью перекрыт. Кашель, связанный с гиперсекрецией, постепенно стихает - как по частоте, так и по интенсивности.
При этом следует исключить кашель, связанный с привычной аспирацией пищи вследствие дисфагии, - наиболее частую причину затяжного кашля у грудных детей, вскармливаемых как грудью, так и искусственно. Дисфагия может быть следствием пареза мягкого нёба, глоточной мускулатуры, а также незрелости глотательного рефлекса. Аспирация пищи происходит либо во время ее приема, либо позже, при желудочно-пищеводном рефлюксе. Рефлюкс без дисфагии обычно не сопровождается поражением глубоких отделов дыхательных путей. Аспирация ведет к химическому повреждению слизистой оболочки бронха, развитию бронхоспазма, размножению бактериальной флоры (часто кишечной), развитию пневмонии. Установление факта дисфагии требует обычно наблюдения за процессом кормления, поскольку не всякая мать фиксирует внимание на связи кашля с приемом пищи. Помимо «поперхивания», «закашливания» во время еды, для аспирации пищи характерно появление хрипов, которые быстро исчезают или меняют свою локализацию и интенсивность после кашлевого толчка. При рефлюксе отмечается кашель после срыгивания, часто ночью. Признаки бронхита обычно появляются с 1-го месяца жизни, иногда после ОРИ, с умеренной одышкой, часто удлиненным выдохом, рассеянными сухими и влажными хрипами, глубоким, продуктивным кашлем. Бронхитические явления часто непостоянны. На этом фоне может определяться участок укорочения перкуторного звука и локальных хрипов (в 70% над правой верхней долей) (рис. 16.4).
Еще одной причиной кашля может быть ГЭРБ. Ее частота, по данным разных авторов, варьирует в пределах 3,2-24%. Путем одновременного применения 24-часовой pH-метрии и туссографии была доказана связь кашля с эпизодами рефлюкса у больных с ГЭРБ. В данном случае кашель возникает при раздражении парасимпатических рецепторов пищевода. К его особенностям относят связь с приемом определенных продуктов, со сменой положения тела, отсутствие в ночное время, возникновение после приема пищи.
Однако роль ГЭРБ в развитии затяжного и хронического кашля у детей на настоящий момент до конца не ясна и обсуждается. Существует мнение, что повышение внутрибрюшного давления во время кашля может способствовать забросу желудочного содержимого в пищевод, тем самым кашель будет скорее причиной ГЭР, чем следствием, что требует дальнейшего изучения. В некоторых исследованиях была установлена роль ГЭР не только как триггера в патогенезе БА у детей, но и как фактора, отягощающего ее течение.
Целая группа причин, вызывающих кашель, объединена понятием «синдром постназального затекания». В этом случае происходит затекание слизи в глотку вследствие ринита или синусита (рис. 16.5, см. цв. вклейку). Термином «синдром постназального затекания» обозначают клинические ситуации, характеризующиеся воспалительным процессом в верхних дыхательных путях (носоглотка, нос, ОНП), при которых отделяемое из носа стекает по задней стенке глотки в трахеобронхиальное дерево, попадает в вестибулярный отдел гортани, где происходит механическая стимуляция афферентной части дуги кашлевого рефлекса, что и вызывает появление кашля. Кашель при синдроме постназального затекания сухой, но больные характеризуют его как продуктивный, обычно возникает ночью или утром, когда ребенок встает с постели. Днем, в вертикальном положении тела, слизь, стекая, рефлекторно проглатывается. В отличие от кашля при бронхите, он не сопровождается хрипами в легких, часто имеет характер поверхностного и исчезает при лечении процесса в носоглотке.
Осведомленность врачей в отношении данного синдрома важна, поскольку кашель при этом состоянии трактуют не всегда правильно и зачастую приписывают ошибочно хроническому бронхиту. Этот синдром присутствует у 20-34% больных детей с хроническим кашлем.
ДЛИТЕЛЬНЫЙ (ПОСТОЯННЫЙ) КАШЕЛЬ
Длительный (постоянный) кашель возникает при хронических болезнях органов дыхания, что сразу же отличает его от описанных выше видов кашля. Конечно, он может усиливаться или ослабевать в отдельные периоды времени, но принципиально важно, что ребенок практически постоянно кашляет.
Влажный постоянный кашель возникает при большинстве гнойных заболеваний легких, сопровождающихся образованием большого количества мокроты.
Постоянный сухой кашель с изменением голоса может вызывать папилломатоз гортани.
Длительным постоянным может быть психогенный кашель (вокальные тики) - это невротическое состояние, проявляющееся приступообразным сухим кашлем, не связанным с патологией бронхолегочной системы. Наиболее частая причина развития психогенного кашля - гипервентиляционный синдром (ГВС), при котором отмечается увеличение легочной вентиляции неадекватно уровню газообмена в организме. На фоне стрессовых ситуаций, при разговоре, выполнении физических нагрузок у таких детей появляется ощущение нехватки воздуха, в результате чего они начинают часто и глубоко дышать, а это, в свою очередь, провоцирует приступ кашля. Дебют психогенного кашля чаще приходится на возраст 3-7 лет. Такой кашель в основном характерен для детей и подростков. Вокальные тики рассматривают как проявление невротического соматоформного расстройства. Психогенный кашель характеризуется непродуктивностью, нередко возникает в нестандартных для больного ситуациях (поход в школу или детский сад и др.), в дневное время и исчезает во сне, во время еды, разговора. Кашель проявляется дыхательным дискомфортом в виде чувства неудовлетворенности вдохом, который больные описывают как одышку, нехватку воздуха и даже удушье. Психогенный кашель возникает обычно как реакция на стрессовые ситуации в семье и школе, становясь затем привычным. У части детей такой кашель имеет характер тика или проявления обсессивно-компульсивного расстройства (синдрома Туретта). В этих случаях можно выявить и другие респираторные феномены: принюхивание, вздохи, прочищение гортани, хрюканье.
Типичные проявления психогенного кашля - демонстративность, громкая речь, обилие сопутствующих жалоб и кашель в специфических ситуациях. Новый приступ кашля можно спровоцировать, коснувшись неприятной ребенку темы. Диагноз психогенного кашля подтверждают отрицательной пробой с бронходилататорами, пробным лечением ИГК.
ДИАГНОСТИКА ПРИЧИН КАШЛЯ
Для постановки диагноза пациенту с кашлем врач должен тщательно собрать анамнез, проанализировать данные физикального обследования и результаты лабораторно-инструментальных исследований.
-
Сбор анамнеза - это один из наиболее важных этапов постановки диагноза. Необходимо выяснить:
-
Клинический осмотр и физикальное обследование пациента. Необходимо обязательно провести полный осмотр ребенка с оценкой состояния кожного покрова и лор-органов, перкуссией грудной клетки и пальпацией органов брюшной полости.
-
Рентгенография грудной клетки обязательна при подозрении на пневмоторакс, наличии трахеопищеводного свища, затяжном кашле, плохо поддающемся терапии, кровохарканье. Рентгенография позволяет выявить некоторые признаки возможных причин кашля:
-
УЗИ верхнечелюстных пазух и рентгенография ОНП. Проводят при подозрении на синуситы и гаймороэтмоидиты.
-
Анализ показателей ФВД. Обязателен при подозрении на обструктивные болезни, в том числе БА. При ремиссии показатели внешнего дыхания могут быть в норме.
-
Исследование мокроты. Позволяет определить этиологию процесса, а также оценить чувствительность возбудителя при подборе антибактериальной терапии.
-
Бронхоскопия. У детей этот метод используют редко. Однако он необходим при ряде состояний, в том числе для исключения новообразований и инородных тел.
-
Консультации аллерголога, пульмонолога, инфекциониста, кардиолога, оториноларинголога.
ЛЕЧЕНИЕ
После решения диагностических задач относительно причин кашля крайне важно использование дифференцированных подходов к терапии кашля у детей. При выборе препарата для лечения кашля необходимо учитывать этиологическую причину, наличие бронхообструкции, отягощенный аллергический анамнез, а также сведения о ранее применяемых лекарственных препаратах.
Цели лечения
Основные направления лечения включают:
Врач должен уметь управлять кашлем, оптимизировать процесс удаления мокроты, используя рациональные методы терапии. В тех случаях, когда кашель ведет к удалению мокроты, подавлять его нецелесообразно. Практически лечение кашля как такового требуется лишь в редких случаях, когда он существенно нарушает жизнедеятельность больного.
Выбор метода лечения
Для правильного выбора противокашлевого лечения необходимо:
-
оценить характер кашля (продуктивность, интенсивность, степень влияния на состояние больного);
-
на основании анамнестических, физикальных и при необходимости дополнительных лабораторных и/или инструментальных исследований определить причину кашля и характер бронхиального секрета (слизистый или гнойный, степень вязкости, «подвижности», количество и т.д.), выявить наличие или отсутствие бронхоспазма;
-
учесть фармакологические характеристики противокашлевых препаратов. Эффективность терапии прежде всего зависит от правильно и своевременно установленного диагноза заболевания (табл. 16.4).
| Характер | Основные причины | Терапия |
|---|---|---|
Острый |
ОРЗ верхних дыхательных путей |
|
ОРЗ нижних дыхательных путей |
|
|
Аспирация, инородное тело |
Ревизия дыхательных путей, удаление аспирата, инородного тела |
|
Подострый |
Коклюш |
|
Риносинуситы, синуситы, аденоидит |
|
|
Хронический |
БА |
|
Синдром постназального затекания |
|
|
ГЭР. Психогенный кашель |
Лечение основного заболевания |
Выбор терапии кашля у детей следует начинать с устранения его причины. Первоочередной должна стать этиотропная терапия основного заболевания, которое имеет свою специфику в каждом конкретном случае. Патогенетическая терапия кашля, особенно у детей, требует дифференцированного и тщательно обоснованного подхода, что обусловлено особенностями детского организма.
Немедикаментозное лечение
Немедикаментозное методы лечения кашля включают:
Медикаментозное лечение
В настоящее время врачи располагают большим количеством противокашлевых средств. Из большого списка лекарственных средств для лечения кашля необходимо использовать препараты с доказанной эффективностью и безопасностью.
С точки зрения доказательной медицины в настоящее время убедительные аргументы в пользу высокой эффективности в сочетании с безопасностью для большинства препаратов, используемых в терапии кашля при респираторных заболеваниях у детей, отсутствуют. Это, по мнению ряда авторов, вероятно, связано с недостаточным числом исследований и с их неудовлетворительным дизайном. Так, например, результаты исследований, включенных в опубликованный в 2014 г. Кокрейновский систематический обзор, посвященный безрецептурным препаратам в лечении кашля, свидетельствуют о сопоставимой с плацебо эффективности большинства используемых для терапии кашля безрецептурных препаратов при достаточно высоком риске развития нежелательных эффектов - тошноты, рвоты, сонливости, головной боли (табл. 16.5)
| Препарат или группа | Эффект | Источник |
|---|---|---|
Этиотропные лекарственные средства |
||
Антибиотики |
Отсутствуют достоверные отличия при применении антибиотиков в проявлении симптомов ОРИ или острого гнойного ринита по сравнению с применением плацебо |
Кокрейновские обзоры |
Противовирусные средства |
Не более эффективны, чем плацебо |
Кокрейновский обзор |
Глюкокортикоиды |
||
Низкие дозы глюкокортикоидов |
В настоящее время нет доказательств, поддерживающих необходимость использования ИГК для лечения подострого кашля у детей |
Кокрейновский обзор |
Лекарственные средства, применяемые при лечении острого кашля |
||
Муколитические средства |
||
Бромгексин, амброксол |
В настоящее время нет достаточных доказательств, чтобы рекомендовать муколитические средства для лечения пневмонии |
Кокрейновский обзор |
Ацетилцистеин и карбоцистеин |
Характеризуются ограниченной эффективностью и недостаточной безопасностью у детей старше 2 лет |
Кокрейновские обзоры |
Кодеин |
Препараты, содержащие кодеин, нельзя использовать у детей раннего возраста |
Кокрейновский обзор |
Декстрометорфан |
Эффективность не превосходит плацебо |
Плацебо-контролируемое исследование |
Антигистаминные средства |
||
Антигистаминные средства |
Не более эффективны, чем плацебо. Препараты, содержащие антигистаминные средства, нельзя использовать у детей раннего возраста |
Кокрейновские обзоры |
Антигистаминные средства со средствами, уменьшающими отек слизистой |
Не более эффективны, чем плацебо |
Кокрейновские обзоры |
Антигистаминные средства со средствами, уменьшающими отек слизистой, и анальгетиками |
Комбинация характеризуется несколько большей эффективностью, чем плацебо, при лечении взрослых и детей старшего возраста. Но ее применение сопровождается большим риском развития побочных эффектов. Не существует доказательств эффективности данной комбинации у детей раннего возраста |
Кокрейновский обзор |
Классификация лекарственных средств, в настоящее время используемых при лечении кашля у детей, представлена на рис. 16.6.
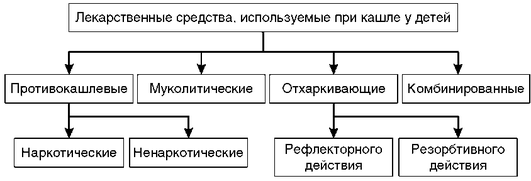
Клинические проявления кашля у детей варьируют от сильного мучительного, сопровождающегося рвотой, беспокойством и/или болевым синдромом, нарушающим сон и самочувствие ребенка, до незаметного постоянного покашливания, почти не оказывающего влияния на самочувствие и поведение. В последнем случае ребенок обычно не нуждается в специальном противокашлевом лечении, но выяснить причины кашля тем не менее необходимо (табл. 16.6).
| Средства | Основные показания к применению | Ограничения к назначению и противопоказания |
|---|---|---|
Центрального действия |
Сухой, навязчивый кашель, сопровождающийся болевым синдромом (сухой плеврит, коклюш и др.) |
Продуктивный кашель. Ранний возраст ребенка. Продуктивный кашель у детей с поражением ЦНС. Отек легких. Инородные тела. Аспирация |
Увлажняющие |
Непродуктивный кашель |
Сухой плеврит. Инородные тела дыхательных путей. Аспирация жидкостей. Отек легких |
Обволакивающие |
Непродуктивный кашель при ОРИ, ангине, обострении тонзиллита, фарингите и т.д. |
Нет |
Местноанестезирующие |
Проведение медицинских манипуляций на дыхательных путях |
Все другие ситуации |
Отхаркивающие |
Заболевания верхних отделов дыхательных путей. Инфекционно-воспалительные заболевания нижних отделов дыхательных путей у детей старше 3 лет. Кашель, ассоциированный с бронхоспазмом (в сочетании с бронхолитиками и противовоспалительными препаратами) |
Продуктивный кашель. Ранний возраст ребенка. Высокий риск развития аспирации. Бронхорея любой этиологии. Отек легких |
Муколитики |
Кашель, обусловленный трудностью отхождения вязкой и густой мокроты из дыхательных путей |
В зависимости от препарата. Одновременное использование с противокашлевыми средствами |
Противокашлевая терапия
Очевидно, что необходимость в подавлении кашля с использованием истинных противокашлевых препаратов у детей возникает крайне редко - при наличии сухого кашля, значительно снижающего качество жизни больного. Более того, при наличии у ребенка гиперпродукции вязкого секрета использование противокашлевого препарата может значительно ухудшить дренажную функцию бронхов, увеличить вероятность вторичного инфицирования, усугубить ДН.
Эффективная противокашлевая терапия у детей заключается не в подавлении кашля, а, по сути, в его усилении, при условии перевода кашля из сухого непродуктивного в продуктивный. Это в конечном счете приводит к улучшению дренажной функции бронхов, восстановлению проходимости дыхательных путей, устранению раздражения слизистой бронхов, прекращению кашлевого рефлекса.
В группе противокашлевых средств можно выделить:
К собственно противокашлевым препаратам относят лекарственные средства центрального и периферического действия (табл. 16.7)
| Препараты центрального действия | Препараты периферического действия | ||
|---|---|---|---|
наркотические |
ненаркотические |
местные анестетики |
смешанного действия |
Кодеин, морфин, этилморфин |
Бутамират, декстрометорфан, глауцин, окселадин и др. |
Лидокаин, бензокаин и др. |
Преноксдиазин (Либексин♠ ), леводропропизин и др. |
|
|
|
|
Противокашлевые препараты центрального действия (кодеин, морфин и др.) призваны подавить функцию кашлевого центра продолговатого мозга или связанных с ним других нервных центров мозга.
Препараты наркотического действия в педиатрии применяют крайне редко, только в условиях стационара и по особым показаниям: в основном при онкологических заболеваниях дыхательных путей (опиоидные препараты, декстрометорфан), для подавления кашлевого рефлекса при проведении бронхографии, бронхоскопии и при других хирургических вмешательствах.
В целом наиболее общим показанием к применению противокашлевых опиатов считают упорный, «истощающий» непродуктивный кашель, не купирующийся при использовании других противокашлевых средств.
Кодеин и его производные (этилморфин) имеют такие побочные эффекты, как сонливость, угнетение дыхания, запоры, тошнота, отек и зуд кожи.
Кодеин в организме в процессе метаболизма частично превращается в морфин и может вызвать зависимость при длительном применении. Не рекомендовано использовать кодеин для лечения детей в возрасте 12-18 лет, особенно страдающих ожирением, обструктивным апноэ (задержками дыхания во сне) или тяжелым заболеванием легких. Наличие этих факторов риска может увеличить вероятность развития серьезных проблем с дыханием при приеме препаратов с кодеином.
Ненаркотические препараты центрального действия используются шире, но, к сожалению, часто неправильно и необоснованно. Медицинское показание к их назначению - настоятельная необходимость в подавлении кашля. В педиатрии такая необходимость встречается редко. У детей раннего возраста (в первые 3 года жизни) она возникает при коклюше и в случаях очень интенсивного продуктивного кашля при излишне обильном и жидком бронхиальном секрете (бронхорея), когда появляется угроза аспирации. Данные препараты отличаются тем, что не вызывают привыкания и лекарственной зависимости.
К ненаркотическим средствам с противокашлевыми свойствами относится препарат Коделак Нео♠. В его составе присутствует активное вещество бутамира - противокашлевое неопиоидное средство центрального действия. По химическому составу и фармакологическим свойствам данное вещество не является алкалоидом опия, не вызывает угнетения дыхания и лекарственной зависимости. Бутамират оказывает умеренное бронходилатирующее и противовоспалительное действие, улучшает показатели спирометрии (снижает сопротивление дыхательных путей) и оксигенацию крови. Способствует подавлению сухого кашля, избирательно воздействуя на кашлевой центр; снижению частоты, силы и интенсивности кашлевых толчков при сухом кашле. В ходе исследований показано, что Коделак Нео♠ не уступает по эффективности в лечении кашля комбинации лекарственных средств, содержащих кодеин, но обладает лучшей безопасностью и переносимостью. Может применяться в начале заболевания, на этапе сухого кашля, и в период выздоровления, если наблюдается остаточный сухой кашель.
Декстрометорфан - синтетическое противокашлевое средство, по химической структуре и активности близкое к опиатам. Механизм действия в основном связан с подавлением кашлевого центра и блокадой NMDA-рецепторов в ЦНС. В отличие от метил- и этилморфина, не оказывает обезболивающего или успокаивающего эффекта. В терапевтических дозах не угнетает функцию реснитчатого эпителия бронхов, но в больших дозах может вызывать угнетение дыхательного центра, подобно опиатам.
Бутамират действует преимущественно на периферические звенья кашлевого рефлекса, угнетает рецепторы напряжения слизистой оболочки дыхательных путей и частично действует на ЦНС, не оказывая при этом выраженного влияния на дыхательный центр. Оказывает умеренное бронхорасширяющее, отхаркивающее и противовоспалительное действие.
Глауцин избирательно угнетает кашлевой центр продолговатого мозга, не вызывает угнетения дыхания и лекарственной зависимости. Обладает слабыми адреноблокирующими свойствами.
Окселадин оказывает избирательное влияние на кашлевой центр. В терапевтических дозах не подавляет дыхательный центр, не вызывает сонливости, не влияет на моторику кишечника.
В основе механизма действия противокашлевых средств периферического действия лежит торможение кашлевого рефлекса за счет снижения чувствительности рецепторов трахеобронхиального дерева. Некоторые из этих препаратов обладают местным анестезирующим действием и, выделяясь слизистой бронхов, способны уменьшать раздражение кашлевых рецепторов и ингибировать проведение нервных импульсов по С-волокнам. Эти препараты не угнетают дыхания, не вызывают привыкания и лекарственной зависимости.
К этой группе препаратов относят преноксдиазин, леводропропизин, типепидинρ , лидокаин и др.
Преноксдиазин оказывает анестезирующее влияние на слизистую оболочку дыхательных путей и умеренное бронхолитическое действие.
Леводропропизин оказывает преимущественно периферическое действие, уменьшая чувствительность дыхательных путей.
Типепидинρ воздействует на рецепторы слизистой оболочки дыхательных путей, частично влияя на неопиоидные пути регуляции центров продолговатого мозга.
Все противокашлевые средства противопоказаны детям младше 6 лет, поскольку их соотношение польза/риск неблагоприятно. Их использование также не рекомендуется у детей в возрасте 6-12 лет.
Доказано усиление действия данной группы препаратов при приеме блокаторов Н1 -гистаминовых рецепторов, транквилизаторов, снотворных. Эти лекарственные средства категорически противопоказаны при бронхообструкции, гиперпродукции трахеобронхиального секрета и при легочных кровотечениях.
Комбинированные препараты для подавления кашля обычно содержат не менее двух компонентов, один из которых - противокашлевой препарат центрального или периферического действия, другой - антигистаминное (фенилтолоксамин, трипролидин), мукокинетическое (гвайфенезин, терпингидрат), бронхолитическое (сальбутамол), спазмолитическое (левоментол), жаропонижающее (парацетамол) или антибактериальное (биклотимол) средство.
Противокашлевые ненаркотические средства центрального действия также показаны при кашле, связанном с раздражением слизистых верхних (надгортанных) отделов дыхательных путей вследствие инфекционного или ирритативного воспаления. В этих случаях эффект от их назначения обычно усиливается при сочетании с препаратами периферического действия с обволакивающим эффектом. Примером служит комбинация глауцин + эфедрин + [базилика обыкновенного масло]. Использование данного комбинированного препарата оправданно лишь при отсутствии выраженных изменений слизистой нижних отделов бронхиального дерева, так как входящий в него эфедрин «подсушивает» слизистую бронхов, повышает вязкость бронхиального секрета и усугубляет нарушение мукоцилиарного транспорта, а соответственно, усиливает непродуктивность кашля при наличии бронхита и пневмонии. Кроме того, эфедрин может оказывать возбуждающее действие на ЦНС, нарушая сон ребенка. Для данного препарата описаны такие негативные проявления, как тахикардия, повышение АД, тремор, возбуждение, сонливость, тошнота, рвота, запор, затруднение мочеиспускания, сыпь, повышенное потоотделение. Препарат противопоказан детям до 3 лет.
При назначении детям комбинированных противокашлевых препаратов следует учитывать возрастные ограничения, а также особенности каждого компонента препарата, побочные действия и противопоказания к применению.
В случаях психогенного кашля, когда возбуждение или тревога по поводу неуместности кашля провоцируют его еще больше, применяют успокаивающие (седативные) препараты.
Мукоактивная терапия
Мукоактивную, или протуссивную, терапию применяют у пациентов с продуктивным кашлем (то есть с кашлем с экспекторацией мокроты).
Лекарственные препараты, улучшающие откашливание мокроты, можно разделить на несколько групп:
Классификация мукоактивных лекарственных средств представлена в табл. 16.8.
| Группа | Механизм действия | Лекарственные препараты |
|---|---|---|
Мукокинетики |
Рефлекторного действия |
Препараты растительного происхождения (солодки корни, алтея корни, первоцвета весеннего корней экстракт, плюща листьев экстракт и др.) |
Препараты прямого действия - местные регидратанты и секретолитики |
Натрия хлорид, натрия гидрокарбонат, натрия бензоат, аммония хлорид |
|
Препараты прямого действия, действующие непосредственно на бронхиальные железы |
Калия йодид, натрия йодид, гвайфенезин, терпингидрат |
|
Муколитические препараты |
Действующие в просвете бронхов на дисульфидные связи мукополисахаридов и гликопротеинов мокроты |
Ацетилцистеин, эрдостеин |
Действующие в просвете бронхов на пептидные связи молекул белка и нуклеиновые кислоты |
Протеолитические ферменты (трипсин, химотрипсин, дорназа альфа) |
|
Нормализующие внутриклеточное образование бронхиального секрета |
|
|
Комбинированные препараты |
- |
Бромгексин + гвайфенезин + сальбутамол |
Препараты с опосредованным мукоактивным действием |
- |
|
Мукокинетическая терапия
Мукокинетики (отхаркивающие средства) призваны облегчить эвакуацию мокроты с кашлем при ее чрезмерной вязкости. По механизму действия выделяют рефлекторно действующие мукокинетики и мукокинетики резорбтивного действия (табл. 16.9).
| Рефлекторного действия | Резорбтивного действия | ||
|---|---|---|---|
растительного происхождения |
синтетического происхождения |
растительного происхождения |
синтетического происхождения |
Термопсиса ланцетного трава, алтея корни, солодки корни, корень истода, фиалки трава, багульника болотного побеги, плюща листьев экстракт |
Терпингидрат, натрия бензоат, натрия хлорид |
Тимьяна ползучего трава (Чабреца трава♠ ), девясила корневища и корни, Аниса обыкновенного плоды♠ , эфирные масла (мяты, эвкалипта, фенхеля) |
Калия йодид, натрия йодид, натрия гидрокарбонат, гвайфенезин |
Рефлекторно действующие препараты при приеме внутрь оказывают умеренное раздражающее действие на рецепторы желудка, что возбуждает рвотный центр продолговатого мозга, рефлекторно усиливают секрецию слюнных желез и слизистых желез бронхов.
К осмотически активным препаратам афферентного действия, удерживающим около себя воду, относят препараты на основе традиционно применяемых в медицине растений с отхаркивающими свойствами (солодка, алтей, багульник, душица, мать-и-мачеха, подорожник, росянка, сосновые почки, фиалка, тимьян, термопсис и др.).
Действующие вещества отхаркивающих средств растительного происхождения - алкалоиды и сапонины, которые способствуют регидратации слизи за счет увеличения транссудации плазмы, усилению моторной функции бронхов и отхаркиванию за счет улучшения бронхиальной проводимости.
Гидратирование мокроты приводит к ее лучшему скольжению по поверхности слизистой оболочки и лучшему отхаркиванию. Увеличение скорости движения слизи делает затруднительной инвазию микроба в слизистую оболочку. За счет повышения количества защитной слизи препараты оказывают обволакивающий эффект, что сопровождается противовоспалительным, репаративным и противокашлевым эффектом.
Препараты резорбтивного действия (натрия йодид, калия йодид, аммония хлорид, натрия гидрокарбонат и другие солевые препараты), всасываясь в желудочно-кишечном тракте, выделяются слизистой оболочкой бронхов и, увеличивая бронхиальную секрецию, разжижают мокроту и облегчают отхаркивание.
Йодосодержащие препараты также стимулируют расщепление белков мокроты при наличии лейкоцитарных протеаз, однако довольно часто вызывают аллергические реакции. При применении йодидов значительно увеличивается объем мокроты. Использование этих препаратов у детей нежелательно, так как отхаркивающий эффект йодидов наблюдается лишь при назначении их в дозах, близких к токсическим, что всегда опасно в детской практике.
Следует отметить, что на сегодняшний день фактически отсутствуют доказательные исследования по применению отхаркивающих препаратов в педиатрической практике, несмотря на то что некоторые из них издавна используются в медицине.
Растительное происхождение лекарственного препарата и понятие безопасности (безвредности) не всегда коррелируют между собой. Так, препараты ипекакуаны способствуют значительному увеличению объема бронхиального секрета, усиливают или вызывают рвотный рефлекс, усиливают деятельность дыхательного центра продолговатого мозга. Усиливает рвотный и кашлевой рефлексы и термопсиса ланцетного трава. Именно поэтому у детей первых месяцев жизни, а также у детей с поражением ЦНС использовать их не следует: они могут стать причиной аспирации, асфиксии, образования ателектазов или усилить рвоту, связанную с кашлем.
Анис, солодка и душица обладают довольно выраженным слабительным эффектом, и препараты на их основе не рекомендованы при наличии у больного ребенка диареи.
Ментол вызывает спазм голосовой щели, приводящий к острой асфиксии. Побочные действия ароматических органических производных (эфирные масла сосны, чабрец, эвкалипт, камфора, ментол) включают местные проявления, неврологические (судороги), ларингоспазм (ментол и эвкалипт), а прием 15 мл эфирного масла эвкалипта может быть даже смертельным.
В связи с перечисленными выше нежелательными эффектами не все препараты этой группы показаны для использования у детей.
Сегодня в педиатрии широко применяют средства растительного происхождения, которые по своему отхаркивающему и муколитическому эффекту не уступают синтетическим, а в некоторых случаях оказывают еще и дополнительное бронхолитическое и противовоспалительное действие.
Фитотерапия доступна каждому, но эффективность ее зависит от знаний и опыта врача. Уровень развития современной фармацевтической промышленности дает возможность выпускать фитопрепараты высокого качества, содержащие строго дозированное количество действующих веществ, что обеспечивает гарантированную безопасность и эффективность лечения растительными препаратами.
Фармакологическое действие лекарственных препаратов зависит от вида растения и определяется содержанием в них биологически активных веществ: алкалоидов, гликозидов (в том числе антрагликозидов, сердечных гликозидов, сапонинов, флавоноидов), фитонцидов, эфирных масел, кумаринов, дубильных веществ, смол (табл. 16.10).
| Препарат | Повышение секреции | Бронхолитическое действие | Противовоспалительное действие | Усиление моторики |
|---|---|---|---|---|
Алтея корни |
+ |
- |
- |
+ |
Корень ипекакуаны |
+ |
- |
- |
++ |
Солодки корни |
++ |
- |
+ |
+ |
Мать-и-мачехи листья |
- |
- |
+ |
+ |
Подорожника большого листья |
- |
- |
+ |
+ |
Мяты перечной листья |
+ |
+ |
- |
- |
Первоцвета весеннего корней экстракт |
+++ |
+ |
+ |
+++ |
Аниса обыкновенного плоды♠ |
+ |
- |
- |
- |
Плюща обыкновенного листьев экстракт |
++ |
+++ |
++ |
++ |
Термопсиса ланцетного трава |
+ |
+ |
+ |
- |
Эвкалипта прутовид-ного листья |
+ |
- |
+++ |
- |
Издавна при воспалительных заболеваниях дыхательных путей применяли плющ вьющийся (Hedera helix). Для изготовления препаратов на основе этого растения используют его сухие листья. Сейчас есть большое количество препаратов с различными экстрактами плюща, один из которых - Проспан♠ . Высокая терапевтическая эффективность и хорошая переносимость подтверждены многочисленными клиническими исследованиями и большим опытом применения (250 тыс. пациентов за более чем 50 лет). Активные ингредиенты сухого экстракта из листьев плюща, входящего в состав препарата, - тритерпеновые сапонины, которые представлены гедерагенином, α-гедерином и гедеракозидом. Особенно важны для механизма действия α-гедерина. Сапонины плюща стимулируют выработку секрета бокаловидными клетками слизистой оболочки бронхов, тем самым увеличивая объем секрета и улучшая его реологию. Сапонины способствуют увлажнению слизистой оболочки дыхательных путей, уменьшают вязкость секрета, облегчают подвижность ресничек, обладают доказанным бронхолитическим и противовоспалительным действием.
Муколитические препараты
Муколитические (или секретолитические) препараты в подавляющем большинстве случаев оптимальны при лечении болезней органов дыхания у детей. Муколитические препараты воздействуют на гель-фазу бронхиального секрета и эффективно разжижают мокроту, не увеличивая существенно ее количество.
Основной механизм действия современных муколитических средств - воздействие на характер секрета (снижение вязкости), объем и характер мобилизации мокроты через взаимодействие с эпителием бронхов и бронхиол.
Современная классификация мукоактивных препаратов проста и основана на их ключевом действии. Среди этой группы препаратов выделяют:
Наиболее часто используемые муколитические препараты разжижают мокроту в результате прямого воздействия активно действующих компонентов на трахео-бронхиальный секрет и/или слизистую оболочку респираторного тракта.
В табл. 16.11 представлена классификация муколитических препаратов по их влиянию на бронхиальную секрецию.
| Действие | Характеристика | Препараты |
|---|---|---|
Прямое |
Препараты, разрушающие полимеры слизи |
|
Непрямое |
Препараты, изменяющие биохимический состав и продукцию слизи |
Карбоцистеин |
Препараты, изменяющие адгезивность гелевого слоя |
Бромгексин, амброксол, натрия гидрокарбонат |
|
Препараты, влияющие на золевый слой и гидратацию |
Вода, соли натрия, калиевые соли |
|
Летучие вещества и бальзамы |
Пинены, терпены |
|
Препараты, стимулирующие гастропульмонарный рефлекс (рвотные) |
Аммония хлорид, натрия цитрат, гвайфенезин, ипекакуана |
|
Препараты, изменяющие активность бронхиальных желез |
β-Адреномиметики, антихолинергические препараты, глюкокортикоиды, антигистаминные, антилейкотриены |
|
Другие препараты |
Антибиотики, диуретики |
Муколитики существенно уменьшают вязкость слизи. При их назначении необходимо выполнять следующие условия:
-
больной должен дополнительно к физиологической норме выпивать еще 15-20% жидкости «на патологические потери»;
-
нельзя назначать препараты, обезвоживающие организм (например, мочегонные, слабительные и т.п.);
-
противопоказаны препараты, тормозящие кашлевой рефлекс и накапливающие бронхиальный секрет в дыхательных путях, а также блокаторы Н1 -гистаминовых рецепторов I поколения, которые сгущают мокроту.
Препараты протеолитических ферментов (трипсин, химотрипсин и др.) в настоящее время не используют. Это связано с риском серьезных нежелательных явлений при применении данных препаратов: они могут повреждать легочный матрикс и вызывать тяжелые нежелательные эффекты (бронхоспазм, кровохарканье, аллергические реакции). Исключение - препарат дорназа альфа, который применяют у больных МВ.
Дорназа альфа - рекомбинантная человеческая дезоксирибонуклеаза I - фермент, который селективно расщепляет ДНК, содержащуюся в вязком бронхиальном секрете у больных МВ. Препарат применяют только у больных МВ. Применение дорназы альфа у пациентов с бронхоэктазией, не обусловленной МВ, не рекомендовано. Ограничение к применению дорназы альфа - возраст до 5 лет; также она не показана пациентам с показателем ФЖЕЛ менее 40% нормы.
При выборе муколитической терапии учитывают характер поражения респираторного тракта. Муколитики широко используют в педиатрии при лечении заболеваний дыхательных путей, как острых (трахеиты, бронхиты, пневмонии), так и хронических (хронический бронхит, БА, врожденные и наследственные бронхолегочные заболевания, в том числе МВ). Назначение муколитиков показано и при болезнях лор-органов, сопровождающихся выделением слизистого и слизисто-гнойного секрета (риниты, синуситы). В то же время механизм действия отдельных представителей этой группы препаратов различен, поэтому муколитики обладают разной эффективностью.
Механизм действия муколитических препаратов прямого действия (ацетилцистеин, цистеин, месна и др.) основан на разрыве дисульфидных связей кислых мукополисахаридов мокроты, что способствует уменьшению вязкости слизи. Помимо этого, препараты способствуют синтезу глутатиона - ключевого звена антиоксидантной системы организма, что повышает защиту клеток от повреждающего воздействия свободно-радикального окисления, свойственного интенсивной воспалительной реакции.
Ацетилцистеин характеризуется многообразием лекарственных форм, что позволяет использовать препарат перорально, ингаляционно, интратрахеально, внутривенно и внутримышечно. В то же время отмечено, что при длительном приеме ацетилцистеина может снижаться продукция лизоцима и секреторного IgA. Этот препарат следует с осторожностью назначать пациентам с БОС, поскольку в трети случаев происходит усиление бронхоспазма.
В соответствии с решением Федерального агентства по лекарственным средствам и медицинской продукции Бельгии (FAMHP - от англ. Federal agency for medicines and health products), ацетилцистеин противопоказан детям младше 2 лет, поскольку он может вызвать парадоксальную бронхорею. Другие побочные эффекты препарата - тошнота, рвота, диарея.
Муколитические препараты на основе месны оказывают аналогичное ацетилцистеину действие, однако обладают большей эффективностью. Месну применяют исключительно для ингаляционного или интратрахеального введения. Данное вещество используют для облегчения отсасывания секрета из бронхов при проведении анестезии или интенсивной терапии.
В группу препаратов, нормализующих образование бронхиального секрета, входят бромгексин и амброксол, а также мукорегулятор карбоцистеин. Препараты данной группы оказывают смешанное, как муколитическое, так и секретомоторное, действие. Они повышают активность лизосом бокаловидных клеток эпителия дыхательных путей, вследствие чего происходит высвобождение лизосомальных ферментов, гидролизующих мукопротеиды и мукополисахариды. Восстановление мукоцилиарного клиренса осуществляется за счет стимуляции выработки нейтральных полисахаридов и сурфактанта. Помимо этого, восстанавливаются секреция IgA, количество сульфгидрильных групп, улучшается мукоцилиарный клиренс.
Муколитический эффект бромгексина связан с деполимеризацией кислых полисахаридов отделяемого бронхов и стимуляцией секреторных клеток слизистой бронхов, вырабатывающих секрет, содержащий нейтральные полисахариды. Препарат уменьшает вязкость мокроты, но по результатам исследований отмечен более низкий фармакологический эффект бромгексина по сравнению с его активным метаболитом - амброксолом. Он влияет на синтез бронхиального секрета, выделяемого клетками слизистой оболочки бронхов. Секрет разжижается путем расщепления кислых мукополисахаридов и ДНК, одновременно улучшается выделение секрета. Важная особенность амброксола - его способность увеличивать содержание сурфактанта в легких. Он потенцирует действие антибиотиков (амоксициллина, цефуроксима, эритромицина, доксициклина), способствует увеличению их концентрации в альвеолах, слизистой оболочке бронхов и трахеобронхиальном секрете. Препарат не провоцирует бронхообструкцию, что особенно значимо при использовании его ингаляционных форм. Это, а также противовоспалительный и иммуномодулирующий эффект позволяют применять амброксол у пациентов с гиперреактивностью дыхательных путей, в первую очередь при БА.
Европейское медицинское агентство (EMA, от англ. European medicines agency) повторно оценило терапевтический индекс (соотношение польза/риск) бромгексина и его метаболита амброксола в педиатрии и предупредило о развитии на них возможной реакции гиперчувствительности и кожных проявлений (редко, но иногда в тяжелой форме). Противопоказан прием бромгексина в форме сиропа детям младше 2 лет, а в форме таблеток - младше 3 лет. Кроме того, эффективность этих препаратов ограниченна. Все муколитики и отхаркивающие средства противопоказаны детям до 2 лет (гвайфенезин противопоказан детям младше 6 лет, может вызывать тошноту, рвоту, диарею, сонливость).
Карбоцистеин обладает одновременно мукорегулирующим и муколитическим эффектом. Механизм действия препарата связан с активацией сиаловой трансферазы бокаловидных клеток слизистой оболочки бронхов и нормализацией соотношения кислых и нейтральных сиаломуцинов бронхиального трансферазы секрета (восстановление вязкости и эластичности слизи). Мукорегуляторное действие состоит в уменьшении в слизистой бронхов избыточного количества бокаловидных клеток и снижении количества вырабатываемого ими секрета, что реализуется при длительном использовании препарата. Применение карбоцистеина сопровождается увеличением секреции IgA. Действие препарата реализуется на всем протяжении дыхательных путей (полость носа, придаточные пазухи носа, верхние и нижние дыхательные пути), имеющих сходное строение эпителия и характеризующихся наличием бокаловидных клеток.
В педиатрической практике при комплексном лечении органов дыхания, сопровождающихся кашлем, предпочтительнее использовать муколитические препараты, имеющие несколько лекарственных форм.
Ингаляционный путь - наиболее оптимальный способ введения лекарственных средств в дыхательные пути из-за быстрого поступления вещества непосредственно в бронхиальное дерево, его местной активности, снижения частоты и выраженности системных побочных эффектов. Диспергированное лекарственное вещество имеет большую активность и, попадая непосредственно в очаг поражения, вступает во взаимодействие с тканями.
К комбинированным отхаркивающим средствам для лечения продуктивного кашля относится препарат Коделак Бронхо♠ , обладающий муколитическим, отхаркивающим и противовоспалительным действием. Благодаря комбинированному составу препарат обеспечивает комплексное терапевтическое действие при влажном кашле с мокротой («продуктивном» и «малопродуктивном»), способствуя укорочению кашлевого периода и разрешению кашля.
Он показан при заболеваниях с затруднением отхождения мокроты: при остром и хроническом бронхите, пневмонии.
В состав препарата входят 3 основных компонента- амброксол, глицирризиновая кислота и экстракт термопсиса. Амброксол обладает секретомоторным, секретолитическим и отхаркивающим действием, увеличивает секрецию защитного сурфактанта в альвеолах, снижает вязкость мокроты и способствует ее отхожде-нию. Глицирризиновая кислота обладает противовоспалительным эффектом, что связано с потенцированием действия эндогенных глюкокортикоидов. Реализует свое противовирусное действие благодаря повышению активности естественных киллеров, способности индуцировать синтез интерферона, ингибированию активности фосфопротеинкиназы С. Экстракт термопсиса обладает отхаркивающим свойством, оказывая умеренное раздражающее действие на рецепторы слизистой оболочки желудка; рефлекторно повышает секрецию бронхиальных желез.
Учитывая этапность развития кашля при острых респираторных заболеваниях, можно рекомендовать следующий подход при выборе препарата для лечения кашля: в первые дни заболевания, в случаях когда наблюдается сухой изнуряющий кашель, может применяться противокашлевой препарат Коделак Нео♠ . В последующие дни, при влажном кашле, в том числе при кашле с затрудненным отхождением мокроты, может применяться комбинированный препарат с муколитическим и отхаркивающим действием Коделак Бронхо♠ .
Ингаляционный путь введения препаратов оптимален для проведения муколитической, бронхолитической и противовоспалительной терапии заболеваний, сопровождающихся кашлем.
Необходимо учитывать, что при ингаляции через маску муколитик способствует улучшению реологических свойств слизи из носоглотки, что является положительным при воспалении со стороны верхних дыхательных путей, но в то же время применение маски снижает дозу вещества, ингалируемого в бронхи. Именно поэтому у детей раннего возраста необходимо использовать маску соответствующего размера, а после 3 лет лучше использовать мундштук.
В лечении воспалительных заболеваний органов дыхания у детей и подростков рационально использовать муколитические препараты, комбинируя способы их доставки в зависимости от нозологической формы болезни и возраста ребенка.
Если у больного имеется одновременно несколько симптомов поражения трахеобронхиального дерева (например, кашель, наличие вязкой трудноотделяемой мокроты), целесообразно использовать комбинированные препараты. Они должны отвечать следующим требованиям:
-
препарат должен содержать не более трех активных ингредиентов из различных фармакологических групп и не более одного активного ингредиента из каждой фармакологической группы;
-
каждый активный ингредиент должен присутствовать в эффективной и безопасной дозе, позволяющей получать аддитивный, суммирующий или потенцирующий эффект;
-
препарат должен терапевтически соответствовать типу и тяжести симптомов, которые необходимо снять;
-
риск развития возможных побочных эффектов при комбинации не должен увеличиваться.
Комбинированные препараты имеют несколько разнонаправленных эффектов воздействия: муколитическое и мукорегуляторное в сочетании с веществами, оказывающими бронходилатирующее, противокашлевое и иммунорегулирующее действие.
Примером эффективной мукоактивной комбинации комбинированный препарат Аскорил♠ (бромгексин + гвайфенезин + сальбутамол), содержащий в своем составе муколитик (бромгексин), который оказывает отхаркивающее действие, увеличивает серозный компонент бронхиального секрета, активирует реснички мерцательного эпителия, снижает вязкость мокроты, увеличивает ее объем и улучшает отхождение; муколитик-мукокинетик (гвайфенезин) уменьшает поверхностное натяжение структур бронхолегочного аппарата, стимулирует секреторные клетки слизистой оболочки бронхов, вырабатывающие нейтральные полисахариды, снижает вязкость мокроты, активирует цилиарный аппарат бронхов, облегчает удаление мокроты и способствует переходу непродуктивного кашля в продуктивный; β2 -адреномиметик (сальбутамол) - бронхолитическое средство, стимулирует β2 -адренорецепторы бронхов. Предупреждает или устраняет спазм бронхов, снижает сопротивление в дыхательных путях, увеличивает жизненную емкость легких. Все компоненты обладают синергичным действием, улучшая мукоцилиарный клиренс, регулируя секрецию мокроты и ее реологические свойства, снижая избыточный тонус бронхов. В результате происходят быстрое очищение бронхов от измененного трахеобронхиального секрета и уменьшение/исчезновение кашля и бронхообструкции.
При затяжном течении респираторных заболеваний, сопровождающихся малопродуктивным кашлем, в качестве альтернативой системны антибактериальной терапии применяют местное комбинированное антимикробное средство - тиамфеникола глицинат ацетилцистеинат. Препарат обладает антибактериальной, муколитической, антиоксидантной и противовоспалительной активностью. Возможность ингаляционного применения препарата с помощью небулайзера значительно расширяет возможности его использования при респираторных заболеваниях, в частности в педиатрической практике.
Препараты с опосредованным противокашлевым действием (антигиста-минные, противоотечные, бронходилататоры, противовоспалительные препараты) имеют весьма ограниченные показания для лечения собственно кашля, однако важны для устранения ряда причин, его вызывающих.
Использование этих препаратов должно быть дифференцированным. К примеру, антигистаминные препараты, особенно I поколения, не рекомендуют применять при лечении кашля, так как их «высушивающее» действие на слизистую бронхов усиливает непродуктивный кашель, вызываемый и без того вязким характером секрета. Антигистаминные препараты, часто необоснованно назначаемые при респираторных заболеваниях, вызывают сонливость, желудочно-кишечные расстройства, а у маленьких детей - спутанность сознания и/или кардиореспираторную недостаточность.
В силу тех же причин у детей раннего возраста не применяют оральные противоотечные средства (деконгестанты), используемые при остром рините и кашле у взрослых. Побочные эффекты сосудосуживающих препаратов включают неврологические, психические и сердечно-сосудистые (при местном применении) нарушения, а также повышение АД, беспокойство или заторможенность (при приеме перорально).
Бронхолитики (сальбутамол, фенотерол, аминофиллин, теофиллин) применяют только в случаях, когда кашель ассоциирован с бронхоспазмом. Подавление кашля, сопровождающего обструктивный синдром, не должно быть самоцелью - применение симпатомиметиков, ликвидирующих бронхоспазм, способствует и прекращению кашля. Бронхорасширяющие (β2 -адреномиметики, антихолинерги-ки, теофиллин) и противовоспалительные средства (глюкокортикоиды), обладая общим противовоспалительным действием, сокращают и бронхиальную секрецию.
При необходимости противовоспалительную терапию дополняют бронхолитиками, а собственно противокашлевая терапия (чаще отхаркивающие препараты) играет лишь незначительную, вспомогательную роль.
Один из новых подходов в лечении кашля у детей - применение Ренгалина♠ (комбинированного релизактивного препарата на основе антител к брадикинину, гистамину и морфину). Он оказывает воздействие на различные звенья кашлевого рефлекса за счет модифицирующего влияния на эндогенные молекулы-мишени и их взаимосвязь с рецепторами. Эффективность препарата, подтвержденная ранее в экспериментальных и клинических исследованиях, обусловлена особой релиз-активностью, которая обеспечивается технологией его производства.
Действуя на различные звенья кашлевого рефлекса, Ренгалин♠ позволяет получить антитуссивный эффект в начальном периоде ОРИ (при сухом раздражающем кашле) и протуссивный («оптимизирующий кашель») эффект в последующем периоде заболевания. Показано, что компоненты препарата модифицируют активность лиганд-рецепторного взаимодействия эндогенных регуляторов с соответствующими рецепторами: антитела к морфину - с опиатными рецепторами; антитела к гистамину - с Н1 -гистаминовыми рецепторами; антитела к брадикинину - с В1 -рецепторами брадикинина. При этом совместное применение компонентов приводит к усилению противокашлевого эффекта. Кроме противокашлевого действия, комплексный препарат за счет входящих в него компонентов оказывает противовоспалительное, противоотечное, антиаллергическое, спазмолитическое (антитела к гистамину, антитела к брадикинину) и аналгезирующее (антитела к морфину) действие.
К вышеперечисленным средствам официальной или аллопатической медицины могут относиться комплексные гомеопатические препараты, один из которых - сироп Стодаль♠ . Препарат содержит прострел луговой (Pulsatilla), щавель курчавый (Rumex crispis), переступень белый (Bryonia dioica), рвотный корень (Ipecacacuanha), морскую губку (Spongia tosta), легочный мох (Sticta pulmonaria), рвотный камень (Antimonium tartaicum), миокарде (Myocarde), мексиканскую кошениль (Coccus cacti), росянку круглолистную (Drosera), толуанский сироп, сироп полигала. Входящие в его состав компоненты применяют при лечении различных видов кашля. Стодаль♠ обладает противовоспалительным, противокашлевым и противомикробным действием, что особенно важно при лечении кашля на начальном этапе заболевания.
Таким образом, лечение кашля у детей - актуальная, но непростая задача. При назначении препаратов, влияющих на кашель, необходимо учитывать основные этиологические и патогенетические факторы заболевания, механизмы фармакологического действия лекарственных средств, преморбидный фон и возраст ребенка, сочетанность поражения верхних и нижних дыхательных путей, характер и выраженность кашля, качество и количество отделяемой мокроты, наличие неблагоприятных факторов внешней среды, эффект от ранее проводимой терапии, комплаенс пациента. При выборе препарата в конкретной клинической ситуации необходимо учитывать показания к его назначению, цель терапии (купирование кашля, снижение частоты обострений, улучшение качества жизни) и использовать лекарственные средства с доказанной в клинических исследованиях эффективностью и с учетом безопасности для пациента.
Рациональное использование современных фармакологических препаратов обеспечивает эффективность проводимого лечения.
СПИСОК РЕКОМЕНДОВАННОЙ ЛИТЕРАТУРЫ
-
Блохин Б.М. Современный подход к решению проблемы кашля при острых респираторных инфекциях у детей // Вопросы современной педиатрии. 2016. Т. 15, № 1. С. 100-104.
-
Блохин Б.М. Заболевания органов дыхания у детей. В кн. Практическое руководство по детским болезням. Т. 9 / под общ. ред. В.Ф. Коколиной, А.Г. Румянцева. Москва : Медпрактика-М, 2007. 616 с.
-
Блохин Б.М., Лобушкова И.П., Мирзоев Т.Х. Диагностика, тактика и методы лечения кашля у детей // Русский медицинский журнал. Педиатрия. 2015. Т. 3. С. 3-7.
-
Геппе Н.А., Фарбер И.М., Великорецкая М.Д. Новое в терапии кашля при острых респираторных заболеваниях в педиатрической практике // Лечащий врач. 2017. № 9. С. 86.
-
Геппе Н.А., Кондюрина Г.Е., Галустян А.Н. Ренгалин - новый препарат для лечения кашля у детей. Промежуточные итоги многоцентрового сравнительного рандомизированного клинического исследования // Антибиотики и химиотерапия. 2014. Т. 59. № 7-8. С. 16-24.
-
Геппе Н.А., Малахов А.Б., Зайцева О.В. и др. Спорные и нерешенные вопросы в терапии кашля у детей в амбулаторной практике // Consilium Medicum. Педиатрия. 2017. № 4. С. 40-45.
-
Егорова О.А. Кашель у детей: современный этиопатогенетический взгляд на проблемы муколитической терапии // Consilium Medicum. Педиатрия. 2013. № 3. С. 48-54.
-
Зайцева О.В. Кашель у детей: рациональный выбор терапии // Медицинский совет. 2016. № 16. С. 72-77.
-
Зайцев А.А. Диагностические и лечебные алгоритмы ведения пациента с кашлем // Consilium Medicum. 2015. Т. 17, № 11. С. 72-73.
-
Зайцев А.А. Современный взгляд на фармакотерапию кашля // Практическая пульмонология. 2018. № 3. С. 88-94.
-
Захарова И.Н., Бережная И.В. Тактика педиатра при выборе препаратов при кашле у детей // Медицинский совет. 2016. № 16. С. 154-160.
-
Мельникова И.М., Удальцова Е.В., Мизерницкий Ю.Л. Алгоритмы дифференциальной диагностики заболеваний, сопровождающихся затяжным и хроническим кашлем у детей // Педиатрия. Журнал им. Г.Н. Сперанского. 2018. Т. 97, № 2. С. 8-18.
-
Коровина Н.А., Заплатников А.Л., Захарова И.Н., Овсянникова Е.М. Противокашлевые и отхаркивающие лекарственные средства в практике врача-педиатра: рациональный выбор и тактика применения. Москва : РМАПО, 2007. 48 с.
-
Колосова Н.Г. Кашель у детей. Диагностика и подходы к терапии // Русский медицинский журнал. 2018. № 10 (I). С. 40-43.
-
Косарев В.В., Бабанов С.А. Поражения легких, обусловленные воздействием лекарственных средств // Трудный пациент. 2013. № 2-3. С. 34-44.
-
Леонова М.В., Белоусов Д.Ю., Галицкий А.А. и др. Характеристика нежелательных лекарственных реакций ингибиторов ангиотензин-превращающего фермента у пациентов с артериальной гипертонией // Артериальная гипертензия. 2010. Т. 16, № 4. С. 1-6.
-
Малахов А.Б., Колосова Н.Г., Снегоцкая М.Н. Новые препараты в лечении кашля у детей // Эффективная фармакотерапия. Педиатрия. 2012. № 5. С. 24-28.
-
Мизерницкий Ю.Л., Мельникова И.М., Удальцова Е.В. Дифференциальная диагностика затяжного и хронического кашля у детей // Consilium Medicum. 2017. Т. 19, № 11. С. 7-16.
-
Неотложная педиатрия : национальное руководство / под ред. Б.М. Блохина. Москва : ГЭОТАР-Медиа, 2017. 832 с.
-
Парамонова Н.С., Сорокопыт З.В. Кашель у детей: современные подходы к диагностике и лечению // Журнал Гродненского государственного медицинского университета. 2011. Т. 1, № 33. С. 78-81.
-
Побединская Н.С., Рывкин А.И., Глазова Т.Г., Решетова Т.Г. Механизмы формирования высокой кашлевой готовности у детей с рецидивирующим бронхитом // Медицинский альманах. 2016. Т. 2, № 42. С. 84-86.
-
Радциг Е.Ю., Евсикова М.М. Кашель в практике врача-педиатра: мнение оториноларинголога о тактике лечения // Русский медицинский журнал. 2016. Т. 24, № 6. С. 384-385.
-
Розинова Н.Н., Мизерницкий Ю.Л. Орфанные заболевания легких у детей. Москва : Медпрактика-М, 2015. 240 с.
-
Савенкова М.С., Афанасьева А.А., Персиянинова Е.С. и др. Кашель у детей: пути решения проблем // Педиатрия. Consilium Medicum. 2017. № 3. С. 45-53.
-
Самойленко И.Г., Максимова С.М., Бухтияров Э.В. и др. Маски инородного тела дыхательных путей в практике педиатра // Здоровье ребенка. 2014. Т. 6, № 57. С. 100-102.
-
Самсыгина Г.А. Кашель у детей (патофизиология, клиническая интерпретация, лечение). Москва : ПедиатрЪ, 2016. 164 с.
-
Самсыгина Г.А. К вопросу о кашле и его лечении в детском возрасте // Фарматека. 2013. Т. 1, № 254. С. 81-84.
-
Сорогин В.П., Кузнецова Н.Е., Ефремова И.В. Пульмонология детского возраста: проблемы и решения. Москва : Медпрактика-М, 2013. С. 39-44.
-
Таточенко В.К. Болезни органов дыхания у детей : практическое руководство. Москва : ПедиатрЪ, 2012. 480 с.
-
Мельникова И.М., Удальцова Е.В., Мизерницкий Ю.Л. Кашель у детей: когда и как лечить? // Медицинский совет. 2017. № 1. С. 116-120.
-
Чучалин А.Г., Абросимов В.Н. Кашель. Москва : Эхо, 2012. 128 с.
-
Юлиш Е.И., Кривощуев Б.И. Синдром кашля у детей и его патогенетическое значение // Здоровье ребенка. 2011. № 7. С. 32-37.
-
Aksu O., Songür N., Songur Y. et al. Is gastroesophageal reflux contribute to the development chronic cough by triggering pulmonary fibrosis // Turk. J. Gastroenterol. 2014. N 25. Р. 48-53.
-
Allan G.M., Arroll B. Prevention and treatment of the common cold: making sense of the evidence // CMAJ. 2014. Vol. 186, N 3. P. 190-199.
-
Chalumeau M., Duijvestijn Y.C. Acetylcysteine and carbocysteine for acute upper and lower respiratory tract infections in paediatric patients without chronic bronchopulmonary disease // Cochrane database Syst. Rev. 2013. Vol. 5. CD003124.
-
Chang A.B., Oppenheimer J.J., Weinberger M. et al. Management of children with chronic wet cough and protracted bacterial bronchitis: CHEST Guideline and Expert Panel Report // Chest. 2017. Vol, 51. N 4. Р. 884-890.
-
Chang A.B., Glomb W.B. Guidelines for evaluating chronic cough in pediatrics: ACCP evidencebased clinical practice guidelines // Chest. 2006. Vol. 129. P. 260-283.
-
De Sutter A.I., van Driel M.L., Kumar A.A. et al. Oral antihistamine-decongestant-analgesic combinations for the common cold // Cochrane database Syst. Rev. 2012. Vol. 2. CD004976.
-
Dicpinigaitis P.V., Morice A.H., Birring S.S. et al. Antitussive drugs - past, present, and future // Pharmacol. Rev. 2014. Vol. 66, N 2. Р. 468-512.
-
Dirou S., Germaud P., Bruley des Varannes S. et al. Gastro-esophageal reflux and chronic respiratory diseases // Rev. Mal. Respir. 2015. Vol. 32, N 10. Р. 1034-1046.
-
Irwin R., French C., Chang A., Altman K. CHEST expert cough panel. Classification of cough as a symptom in adults and management algorithms: CHEST Guideline and Expert Panel Report // Chest. 2017. Vol. 153, N 1. P. 196-209.
-
Leconte S., Valentin S., Dromelet Е., De Jonghe М. Prolonged cough in pediatric population first line care, belgian guidelines // Open Respir. Med. J. 2017. Vol. 11. P. 54-66.
-
Li W., Ban C., Zhang J. Correlation study of cough variant asthma and mycoplasma pneumonia infection in children // Pak. J. Pharm. Sci. 2017. Vol. 30, N 3. Р. 1099-1102.
-
Paul I.M., Yoder K.E., Crowell K.R. Effect of dextromethorphan, diphenhydramine, and placebo on nocturnal cough and sleep quality for coughing children and their parents // Pediatrics. 2004. Vol. 114, N 1. Р. 85-90.
-
Pramono R.X., Imtiaz S.A., Rodriguez-Villegas E.A. Cough-based algorithm for automatic diag nosis of pertussis // PLoS One. 2016. Vol. 11, N 9. e0162128.
-
Shields M.D., Bush A., Everard M. et al. Recommendations for the assessment of cough in children // British thoracic society cough guideline group. Thorax. 2008. Vol. 63. P. 1-15.
-
Smith S.M., Schroeder K., Fahey T. Over the counter (OTC) medications for acute cough in children and adults in community settings // Cochrane Database Syst. Rev. 2014. Vol. 11. CD001831.
-
Weinberger М., Fischer А. Differential diagnosis of chronic cough in children // Allergy and asthma proceedings. 2014. Vol. 35, N 2. Р. 95-103.