Инсульт: пошаговая инструкция. Руководство для врачей
Инсульт : пошаговая инструкция. Руководство для врачей / М. А. Пирадов, М. Ю. Максимова, М. М. Танашян. - 2-е изд. , перераб. и доп. - Москва : ГЭОТАР-Медиа, 2020. - 288 с. - ISBN 978-5-9704-5782-5 |
Аннотация
Во втором издании руководства с современных позиций освещены диагностика, лечение и профилактика инсульта на различных этапах оказания медицинской помощи. Значительное внимание уделено вопросам реабилитации больных. Особую ценность представляет то, что рекомендации по выбору высокотехнологичных методов диагностики, лечения, реабилитации основываются на научных данных, имеющих высокий уровень доказательности. Дополнительно приведены новейшие североамериканские и европейские рекомендации, а также описана тактика диагностических и лечебных мероприятий при инсульте.
Издание адресовано врачам общей практики, врачам скорой медицинской помощи, неврологам, реаниматологам, нейрохирургам и другим специалистам, деятельность которых направлена на своевременное распознавание острых нарушений мозгового кровообращения и организацию эффективного лечения больных.
Терминология
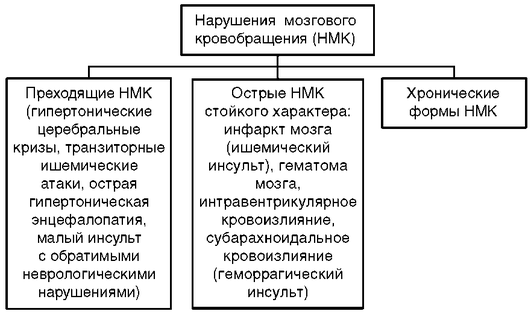
Периоды инсульта
| Острейший период | Острый период | Ранний восстановительный период | Поздний восстановительный период | Период остаточных явлений после инсульта | ||
|---|---|---|---|---|---|---|
Первые 4,5 ч |
Первые 24 ч |
Первые 5 сут |
Первые 28 дней |
Первые 6 мес |
От 6 мес до 1 года |
После 1 года с момента развития инсульта |
«Терапевтическое окно» |
Малый инсульт (нарушенные функции восстанавливаются в течение первых 3 нед заболевания) |
Инсульт со стойкими остаточными явлениями |
||||
Телефонное интервью c диспетчером скорой медицинской помощи
Диспетчер осуществляет прием вызовов, передачу вызовов на исполнение, управление выездными бригадами.
Тест Face-Arm-Speech-Time-Test
| F (face, лицо) | Асимметрия лица |
|---|---|
A (arm, рука) |
Слабость или неловкость в руке (и/или ноге) |
S (speech, речь) |
Нечеткость речи, невозможность назвать свое имя и фамилию |
Т (time, время) |
Острое развитие вышеописанных симптомов подразумевает немедленный вызов бригады скорой медицинской помощи и госпитализацию пациента в специализированный стационар |
Алгоритм действий при инсульте
Госпитальный этап
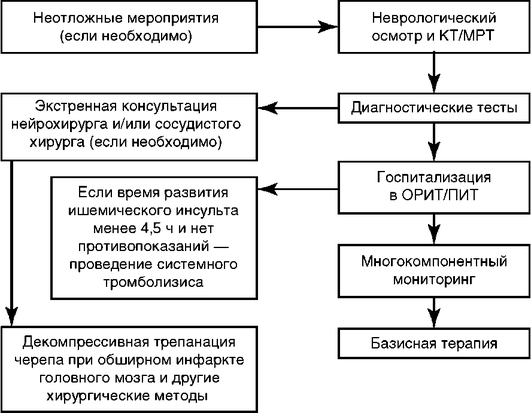
Догоспитальный этап
Основная задача оказания медицинской помощи больным с инсультом на догоспитальном этапе - поддержание жизненно важных функций и немедленная госпитализация пациента в специализированную клинику |
Неотложные мероприятия на догоспитальном этапе
|
Информация, которую необходимо получить от больного или окружающих на догоспитальном этапе
|
Неврологический осмотр и постановка диагноза острого нарушения мозгового кровообращения
Неврологический осмотр больного следует проводить только после выполнения всех указанных неотложных мероприятий.
|
Патологические состояния, при которых наиболее часто требуется проведение дифференциальной диагностики с острым нарушением мозгового кровообращения
|
Экстренная госпитализация
Противопоказания для госпитализации: агональное состояние пациента |
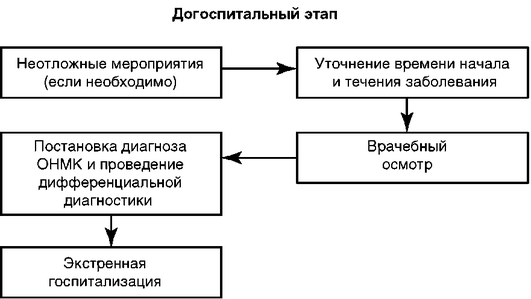
Госпитальный этап
Неотложные мероприятия (если необходимо)
|
Осмотр больных с острым нарушением мозгового кровообращения
|
Подтверждение диагноза острого нарушения мозгового кровообращения и определение его характера
|
Диагностические тесты
|
Показания для консультации других специалистов
Всех больных с инсультом должен осмотреть терапевт, офтальмолог (осмотр глазного дна), эндокринолог (при подозрении на гипогликемию или сахарный диабет). Экстренная консультация нейрохирурга и/или сосудистого хирурга показана при геморрагическом инсульте, инфаркте мозжечка, острой обструктивной гидроцефалии, а также при необходимости выполнения эндоваскулярных методов лечения (локального тромболизиса, механической тромбэктомии с помощью стентов-ретриверов). Плановая консультация нейрохирурга и сосудистого хирурга показана при ишемическом инсульте и ТИА в случаях гемодинамически значимого атеростеноза экстра- и/или интракраниальных артерий, их деформации с развитием септального стеноза |
Показания для госпитализации в отделение нейрореанимации
Во всех других случаях пациенты с инсультом или ТИА госпитализируются в палату интенсивной терапии отделения для больных с ОНМК с последующим переводом пациентов, которым не требуется неотложная реанимационная и нейрохирургическая помощь, в специализированное отделение для больных с нарушениями мозгового кровообращения |
Алгоритмы персонифицированного выбора метода реперфузии при ишемическом инсульте
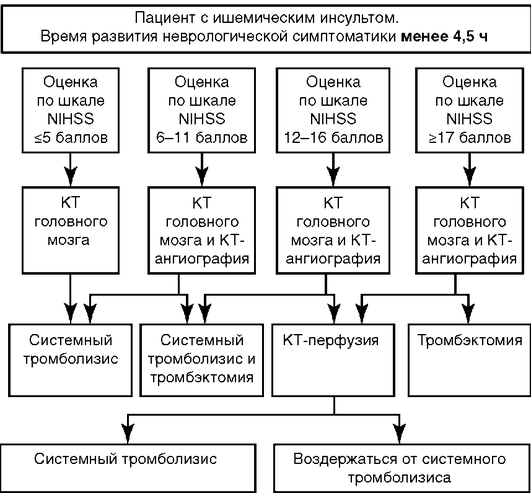
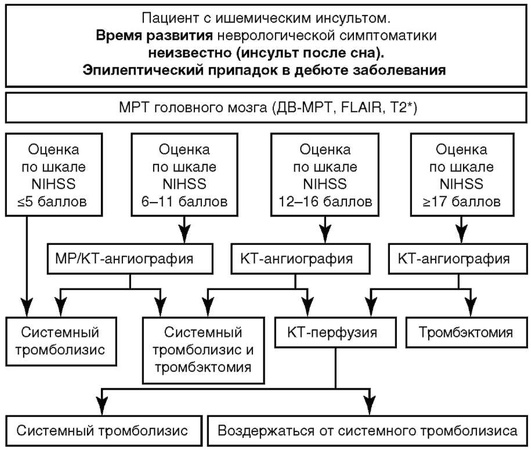
Системный тромболизис
Внутривенное введение алтеплазы (рекомбинантный тканевый активатор плазминогена) в суммарной дозе 0,9 мг/кг (максимальная доза - 90 мг; 10% всей дозы вводится внутривенно струйно в течение 1 мин, остальная часть - в течение последующих 60 мин внутривенно капельно) в первые 4,5 ч от начала ишемического инсульта (при условии соблюдения всех нижеследующих показаний) |
Показания для проведения системного тромболизиса
Время с момента ишемического инсульта до проведения системного тромболизиса 3 ч.
Время с момента ишемического инсульта до проведения системного тромболизиса 3-4,5 ч.
Время появления симптомов ишемического инсульта неизвестно (развитие инсульта во время сна). Временем начала инсульта считается момент, когда пациент последний раз помнит себя здоровым (или пациента видели здоровым).
Время с момента ишемического инсульта до проведения системного тромболизиса 4,5-9 ч.
Комбинированное использование диффузионной МРТ и перфузионной КТ/МРТ позволяет судить о сохранности нейронов в области пенумбры. С помощью перфузионной КТ/МРТ оценивается объем ткани мозга с пониженным кровотоком, а с помощью диффузионной МРТ - объем ткани мозга с необратимыми изменениями. Объем «ядра» инфаркта менее 70 мл. Соотношение объема пенумбры (объема ткани мозга с нарушенной перфузией) и объема «ядра» инфаркта (объема ткани мозга с патологической диффузией) - более 1,2. Расчет соотношения объема пенумбры и объема «ядра» инфаркта проводится с помощью автоматической программы |
Тромбэктомия с помощью стентов-ретриверов
В любой клинической ситуации у пациентов, соответствующих критериям проведения системного тромболизиса, необходимо выполнение именно его, даже в случае, если в последующем планируется тромбэктомия (класс рекомендаций I, уровень доказательности А). Тромбэктомия с помощью стентов-ретриверов проводится после системного тромболизиса в течение 6-16 ч (класс рекомендаций I, уровень доказательности А) и 6-24 ч (класс рекомендаций IIb, уровень доказательности B) с момента развития ишемического инсульта |
Показания для проведения тромбэктомии с помощью стентов-ретриверов в первые 6 ч с момента инсульта
|
Показания для проведения тромбэктомии с помощью стентов-ретриверов в первые 6-24 ч с момента инсульта (по данным исследований DAWN И DIFFUSE 3)
Для решения вопроса о проведении тромбэктомии с помощью стентов-ретриверов в первые 6-24 ч обследование пациентов с ишемическим инсультом, обусловленном окклюзией внутренней сонной артерии или средней мозговой артерии, включает использование специальных режимов - диффузионной МРТ и перфузионной КТ/МРТ. Инструментальное удаление тромба или эмбола может рассматриваться как альтернативный метод лечения при окклюзии экстра- и интракраниальных артерий и при противопоказаниях к системному тромболизису.
Расчет КТ/МРТ-показателей рекомендуется проводить с помощью программы RAPID. «Ядро» ишемии при перфузионной КТ соответствует области снижения rCBF менее 30% (по сравнению с контралатеральной стороной).
|
Декомпрессивная трепанация черепа при обширных инфарктах головного мозга
|
Хирургическое лечение при инфарктах мозжечка
Декомпрессия задней черепной ямки и удаление некротизированной ткани мозжечка являются методами выбора при его инфарктах, сопровождающихся резко выраженным отеком и острой обструктивной гидроцефалией |
Хирургическое лечение при гематомах головного мозга
Операции показаны для экстренного удаления гематом мозжечка объемом 10-15 см3 при диаметре их более 3 см или при возникновении симптомов вклинения, равно как и необходимость постановки вентрикулярного дренажа при острой окклюзионной гидроцефалии |
Основные принципы лечения субарахноидальных кровоизлияний
Хирургическое лечение аневризм (микрохирургическое клипирование, эндоваскулярное лечение) показано практически всем больным. Возможность хирургического лечения определяется тяжестью состояния пациентов |
Многокомпонентный мониторинг
|
Базисная (неспецифическая) терапия
Оксигенация При снижении pа О2 крови <65 мм рт.ст. или сатурации (рО2 ) <94% следует наладить введение кислорода через носовой катетер со скоростью 2-4 л/мин. Лабораторными критериями декомпенсированной дыхательной недостаточности, требующей респираторной поддержки, являются pа О2 менее 60 мм рт.ст. и pа СО2 более 50 мм рт.ст. При снижении уровня сознания <8 баллов по шкале комы Глазго независимо от газового состава артериальной крови также должна проводиться ИВЛ |
Артериальная гипертензия При уровне систолического АД не выше 220 мм рт.ст. и диастолического АД не выше 120 мм рт.ст. гипотензивная терапия не проводится. Снижать АД в тех случаях, когда оно превышает указанные величины, не следует более чем на 15-20% исходных. Перед началом тромболизиса целевые показатели АД составляют <185/110 мм рт.ст. |
Артериальная гипотензия При артериальной гипотензии [особенно если среднее АД менее 65 мм рт.ст.; среднее АД =(систолическое АД + 2 диастолических давления)/3] рекомендуется применение альфа-адреномиметика норэпинефрина 0,05-0,1 мкг/кг в минуту с постепенным увеличением дозы препарата на 0,05-0,1 мкг/кг в минуту до достижения эффекта и объемовосполняющих средств (крахмалов 130/04) |
Эпилептические припадки Для купирования эпилептических припадков рекомендуется использовать бензодиазепины короткого действия, вводимые внутривенно: диазепам (0,2-0,4 мг/кг), вальпроевая кислота (Конвулекс♠) (15 мг/кг в течение 5 мин, затем постоянная инфузия 1-2 мг/кг/ч). При неэффективности применяют вальпроевую кислоту (Депакин♠) (внутривенно 6 мг/кг в течение 3 мин с последующим переходом на 1-2 мг/кг в час) с последующим переходом на препараты пролонгированного действия (карбамазепин). В тяжелых случаях применяют тиопентал натрия (нагрузочная доза 2-4 мг/кг болюсно в течение 3-5 мин, затем в виде постоянной инфузии со скоростью 3-5 мг/кг в час), пропофол (1-3 мг/кг, затем 6-10 мг/кг в час), мидазолам (нагрузочная доза 10 мг; затем 0,4 мг/кг в час) |
Отек мозга Лечение отека мозга включает:
Недопустимо применять салуретики для лечения отека мозга, поскольку они не влияют на содержание жидкости в мозговой ткани, но резко ухудшают реологические свойства крови, повышая гематокрит. Глюкокортикоиды не доказали свою эффективность в качестве средств лечения отека мозга при инсульте, и применение их с этой целью неоправданно. При мониторинге ВЧД церебральное перфузионное давление должно поддерживаться выше 70 мм рт.ст. |
Контроль глюкозы крови
|
Задачи госпитального этапа
|
Региональный сосудистый центр
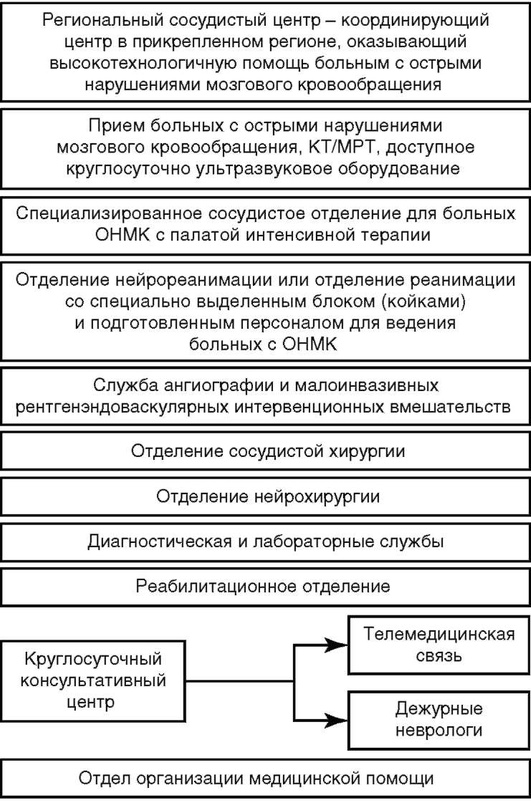
Система оказания медицинской помощи в сосудистом центре
|
Мультидисциплинарная бригада сосудистого центра и организация ее работы
Члены команды |
Обязанности |
Врачи
|
Неотложные мероприятия Сбор анамнеза. Оценка соматического и неврологического статуса. Оценка сознания по шкале комы Глазго. Оценка тяжести инсульта по шкале NIHSS. Определение диагностической стратегии. Оценка данных нейровизуализационного исследования. Определение показаний к проведению системного тромболизиса, эндоваскулярным методам лечения, нейрохирургическому лечению. Оценка лабораторных показателей. Проведение базисной (неспецифической) терапии. Проведение реперфузионной терапии. Проведение мероприятий по профилактике и лечению основных неврологических осложнений. Проведение мероприятий по профилактике и лечению экстрацеребральных осложнений. Оценка факторов риска развития повторного инсульта. Разработка стратегии ранней вторичной профилактики. Координация реабилитационных мероприятий |
Медицинские сестры, клинические лаборанты |
Участие в сортировке пациентов. Оценка жизненно важных функций (пульс, АД, частота сердечных сокращений). Регистрация ЭКГ. Транспортировка пациентов. Участие в оказании неотложной помощи. Общие медицинские мероприятия (наблюдение и уход за больными). Оценка основных лабораторных показателей, в том числе тест на беременность |
Логопеды (афазиологи) |
Оценка и лечение нарушений глотания и речи |
Врач-реабилитолог |
Оценка реабилитационного потенциала пациента. Разработка программы реабилитации и ее осуществление |
Основные направления профилактики повторного инсульта
|
Гипотензивная терапия Для оптимизации гипотензивной терапии необходимо исследовать состояние магистральных артерий головы. У больных, перенесших ТИА или ишемический инсульт, при гемодинамически значимом одностороннем стенозе ВСА АД не должно быть менее 130-150/70-80 мм рт.ст., при двустороннем окклюзирующем изменении ВСА - не ниже 150-180/70-80 мм рт.ст. У больных без патологии ВСА возможна нормализация АД (ниже 140/90 мм рт.ст.), но не менее 120 мм рт.ст. Наиболее предпочтительны следующие варианты комбинированной гипотензивной терапии: диуретик и ингибитор ангиотензинпревращающего фермента (блокатор ангиотензиновых рецепторов II типа) (AHA/ASA, 2018, ESO, 2008) |
Антитромботическая терапия Всем пациентам с некардиогенным эмболическим инсультом для уменьшения риска повторного инсульта и всех кардиоваскулярных осложнений показан постоянный прием тромбоцитарных антиагрегантов. С этой целью приемлемой терапией считают назначение ацетилсалициловой кислоты (75-150 мг/сут) или клопидогрела (75 мг/сут) либо дипиридамола (200 мг) в сочетании с ацетилсалициловой кислотой (25 мг) 2 раза в день в специально созданной лекарственной форме. Ургентная антикоагулянтная терапия с целью профилактики повторного инсульта, предотвращения неврологического ухудшения или улучшения прогноза не показана пациентам с ишемическим инсультом. Подкожное введение низкомолекулярных гепаринов рекомендуется для профилактики тромбоза глубоких вен у иммобилизированных больных, пациентов с сахарным диабетом, ожирением, а также с венозным тромбозом в анамнезе. Больным с кардиогенным эмболическим инсультом, ассоциированным с ФП, ревматическим митральным стенозом, протезированными клапанами сердца, инфарктом миокарда, кардиомиопатией со снижением фракции выброса левого желудочка <40% в сочетании с признаками тромбоза левого желудочка с целью вторичной профилактики тромбоэмболических осложнений рекомендован длительный (за исключением инфаркта миокарда, при котором сроки ограничены 6 мес) прием пероральных антикоагулянтов. Приемлемыми средствами при всех ситуациях являются антагонисты витамина К (варфарин), высокая терапевтическая активность которого продемонстрирована в многочисленных клинических исследованиях, с регулярным контролем МНО. При неклапанной ФП наряду с антагонистами витамина K препаратами выбора являются пероральные антикоагулянты нового поколения: дабигатрана этексилат, ривароксабан и апиксабан. При другой патологии сердца, ассоциированной с кардиогенным эмболическим инсультом, рекомендован прием тромбоцитарных антиагрегантов. Начало/возобновление пероральной антикоагулянтной терапии при кардиогенном эмболическом инсульте/ТИА определяется величиной инфаркта мозга и тяжестью инсульта. Пациентам с кардиогенными ТИА антикоагулянты можно назначать в первые 24 ч, при малом инсульте и неинвалидизирующем инсульте - через 3 дня. При средней величине инфаркта мозга и умеренно тяжелом инсульте пероральная антикоагулянтная терапия может быть начата/ возобновлена через 6 дней, при большом инфаркте мозга и тяжелых неврологических нарушениях - через 12 дней |
Гиполипидемическая терапия статинами В настоящее время гиполипидемическая терапия статинами рекомендуется с целью профилактики повторного инсульта больным, перенесшим инсульт или ТИА, а также больным с инсультом и ИБС или сахарным диабетом. Показаниями для отмены статинов являются: повышение креатинфосфокиназы в 5 раз и более и повышение трансаминаз в 3 раза и более (при выполнении двукратного контроля). Целевые уровни ЛПНП:
К хирургическим методам лечения при симптомных стенозах магистральных артерий головы относятся КЭ, транслюминальная баллонная ангиопластика со стентированием ВСА или ПА |
Методы реабилитации в остром периоде инсульта
В остром периоде инсульта могут использоваться следующие методы реабилитации:
Реабилитационные мероприятия в остром периоде инсульта не сводятся только к активизации больного, двигательной и речевой реабилитации, но выполняют контроль и коррекцию:
Элементы психотерапии включаются в занятия кинезотерапией, в практику логопеда-афазиолога, невролога-реабилитолога |
Нормативно-правовые акты, регламентирующие порядок и объем оказания медицинской помощи больным с нарушениями мозгового кровообращения
|