Офтальмология. Национальное руководство / под ред. Аветисова С. Э. , Егорова Е. А. , Мошетовой Л. К. , Нероева В. В. , Тахчиди Х. П. - Москва : ГЭОТАР-Медиа, 2019. - 752 с. - ISBN 978-5-9704-5125-0 |
Аннотация
Издание представляет собой сокращённую версию книги "Офтальмология. Национальное руководство", вышедшей под эгидой Общества офтальмологов России и Межрегиональной ассоциации врачей-офтальмологов России.
В книгу вошли общие и частные вопросы офтальмологии, содержащие объединённую согласованную позицию ведущих отечественных специалистов. Подробно описана клиническая картина заболеваний, даны рекомендации по диагностике, лечению и профилактике отдельных нозологических единиц, разработанные ведущими офтальмологами России.
В подготовке настоящего издания в качестве авторов-составителей участвовали специалисты-офтальмологи - сотрудники НИИ глазных болезней, МНИИ глазных болезней им. Гельмгольца, МНТК "Микрохирургия глаза" им. акад. С.Н. Фёдорова, РНИМУ им. Н.И. Пирогова, РМАНПО, кафедр офтальмологии ведущих вузов страны.
Предназначено врачам-офтальмологам, а также интернам, ординаторам, аспирантам, студентам старших курсов медицинских вузов.
6.2. ВРОЖДЁННЫЕ ЗАБОЛЕВАНИЯ СЛЕЗООТВОДЯЩИХ ПУТЕЙ
Врождённые аномалии горизонтальной части слезоотводящих путей встречаются в области слёзных точек и канальцев. Изменения слёзных точек могут быть в виде полной атрезии, сужения, деформации, закрытия мембранозной плёнкой, расщепления, дислокации, образования дополнительных точек.
Атрезии слёзных канальцев бывают самостоятельными или сочетаются с аномалиями слёзных точек.
К врождённым формам патологии вертикального отдела слезоотводящих путей относят:
В зависимости от выраженности слезотечения, локализации и степени нарушения слезопроведения больным может быть проведено хирургическое лечение - от восстановления проходимости слёзных точек и канальцев до создания нового искусственного пути слезооттока.
Дакриоцистит новорождённых, или врождённый дакриоцистит
Дакриоциститы у детей делят на первичные (врождённые) и вторичные (приобретённые). Первичные возникают в первые недели жизни в связи с патологией развития слезоотводящего аппарата. Вторичные развиваются у детей в более поздние сроки и обусловлены аномалиями, заболеваниями или повреждениями смежных со слёзными путями анатомических структур.
Тактика лечения врождённых и приобретённых дакриоциститов различна. При врождённых дакриоциститах, как правило, достаточно разрушить небольшое препятствие в устье носослёзного протока, при приобретённых необходима дакриоцисториностомия.
Код по МКБ-10
Q10.5. Врождённый стеноз и стриктура носослёзного протока.
Этиология и патогенез
Формирование слёзных путей завершается к концу 8-го месяца внутриутробного развития. До этого срока устье носослёзного протока закрыто тонкой плёнкой, а в его просвете находятся слущенный эпителий и слизь. У большинства детей плёнка с первым вдохом разрывается и носослёзный проток очищается.
Основной причиной развития врождённых дакриоциститов считают неоткрытие к моменту рождения (вследствие аномалии развития) устья носослёзного протока, который в таких случаях заканчивается слепым мешком. Заболеванию слезоотводящих путей также могут способствовать врождённые анатомические варианты их строения: узкое устье носослёзного протока, сужение места перехода слёзного мешка в проток, дивертикулы, складки, клапаны, костные гребни носослёзного канала. Большое значение для свободного сообщения носослёзного протока с полостью носа имеет строение устья носослёзного протока. В ряде случаев есть дополнительная патология носа, околоносовых пазух, глотки: риниты, искривления перегородки носа, аденоиды и другие поражения, что усугубляет дальнейшее течение процесса.
Немаловажная роль принадлежит условно-патогенной микрофлоре, которая проникает в стерильные слёзные пути новорождённых (в большинстве случаев к моменту рождения) из родовых путей матери, вызывая воспалительный процесс, образование сращений, что приводит к непроходимости протока, развитию дакриоцистита.
Клиническая картина
Через несколько дней после рождения детей отмечается незначительное слизисто-гнойное отделяемое в конъюнктивальной полости. Если не наступает самопроизвольного излечения с разрывом прикрывающей устье носослёзного протока плёнки и восстановлением оттока слезы, то процесс принимает хроническое течение. Заболевания слезоотводящих путей у детей могут быть причиной хронических конъюнктивитов, флегмон слёзного мешка и орбиты, поражений роговицы, септикопиемии и т.д.
Лечение
При врождённых дакриоциститах применяют тактику поэтапного лечения (табл. 6.1).
Массаж слёзного мешка необходимо проводить, стараясь эвакуировать его содержимое в сторону носа. Обученные этой манипуляции родители должны её делать ежедневно 2-3 раза в день. При отсутствии эффекта через 2-3 нед начинают промывание слезоотводящих путей.
Таблица 6.1. Поэтапное лечение врождённых дакриоциститов
| Вид лечения | Возраст, когда рекомендуется процедура | Частота процедуры | Продолжительность лечения |
|---|---|---|---|
Массаж слёзного мешка |
С рождения |
Ежедневно |
2-3 нед |
Промывание слёзных путей |
С 1 мес |
Через 1-2 дня |
1-2 нед |
Ретроградное зондирование носослёзного протока |
С 2 мес |
Через 5-7 дней |
2-3 нед |
Зондирование слёзных путей через слёзную точку |
С 4 мес |
Через 7 дней |
2-3 нед |
Эндоназальная дакриоцисториностомия |
С 2-3 лет |
- |
- |
Слёзоотводящие пути промывают стерильным раствором (например, 0,02% раствором фурацилина♠). Конец канюли вводят в слёзный мешок (рис. 6.1). Противоположную слёзную точку во время промывания желательно зажать, чтобы промывание проходило под повышенным давлением. Промывание проводят 2-3 раза в течение 2 нед.
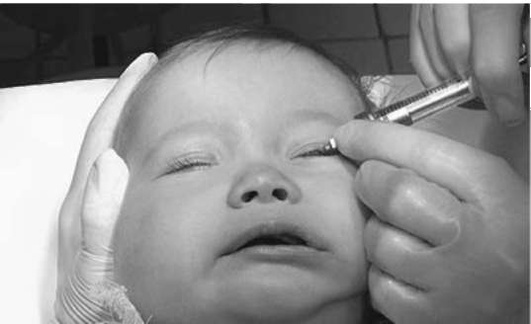
Рис. 6.1. Методика промывания слёзных путей
Эндоназальное ретроградное зондирование обычно производят детям старше 2 мес при отсутствии успеха от предшествующего лечения. Для зондирования применяют три пуговчатых зонда, концы которых отогнуты под прямым углом и имеют длину 3, 6, 8 мм (рис. 6.2).
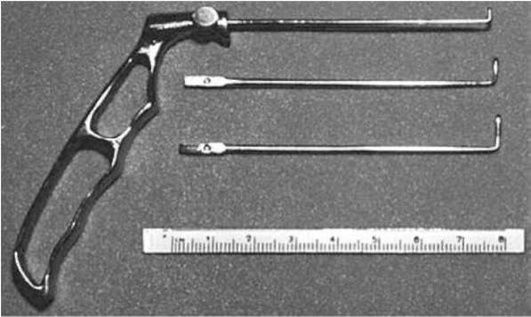
Рис. 6.2. Зонды Белоглазова для ретроградного зондирования
До 6-месячного возраста применяют зонд, отогнутый конец которого имеет длину 3 мм. У детей от 6-месячного возраста до 1 года - 6 мм, от 1 года до 1,5 года и при повторном зондировании детей старше 0,5 года - 8 мм. После зондирования слёзные пути промывают 0,02% раствором фурацилина♠ или антибиотика.
Для зондирования ребёнка пеленают и фиксируют в положении на спине. Манипуляцию проводят без анестезии. Зонд с отогнутым концом длиной 3 или 6 мм вводят по дну носа до половины длины нижнего носового хода под контролем зрения (рис. 6.3).
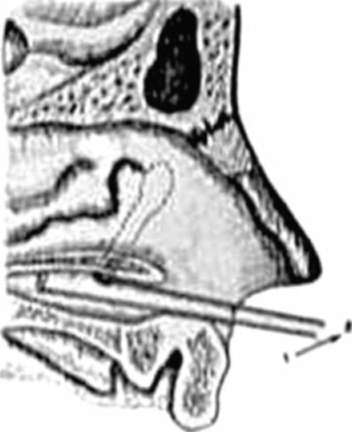
Рис. 6.3. Методика ретроградного зондирования зондом с отогнутым концом длиной 3 или 6 мм
При выведении, плотно прижимая к своду нижнего носового хода отогнутый конец пуговчатого зонда, перфорируют препятствие в устье носослёзного протока. Зонд извлекают. В соответствующую половину носа вводят ватный тампон на 30-40 мин. При ретроградном зондировании зондом с концом 8 мм конец зонда подводят под нижнюю носовую раковину, сам зонд направлен кверху кнаружи (к наружному углу глаза той же стороны) (рис. 6.4). Зонд медленно переводят из вертикального положения в горизонтальное, конец зонда входит в устье носослёзного протока и по нему ретроградно продвигают зонд при помощи небольшого усилия. Зонд извлекают движениями, обратными его введению.
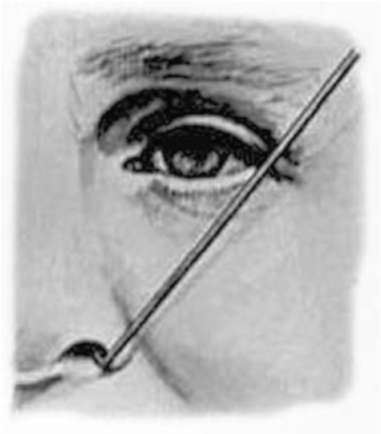
Рис. 6.4. Методика ретроградного зондирования зондом с отогнутым концом 8 мм
В случаях с положительным исходом обычно на 2-3-й день гноетечение и слезотечение прекращается и в дальнейшем лечении ребёнок не нуждается. При отсутствии эффекта повторное зондирование проводят через 7 дней. Троекратное зондирование оправданно до 6-месячного возраста. У детей старше 1,5 года эндоназальное зондирование малоперспективно, так как к этому возрасту почти всегда развивается облитерация всего носослёзного протока.
Зондирование слёзных путей через верхнюю слёзную точку осуществляют зондом Боумена № 1, который вводят, стараясь не травмировать слизистую оболочку слёзных путей, особенно в области естественных сужений (устье слёзных канальцев, шейка слёзного мешка) (рис. 6.5).
Перфорацию плёнки в устье носослёзного протока производят дву-, троекратным продвижением зонда в полость носа. При отсутствии эффекта зондирование повторяют через 7 дней до 3-4 раз. При безуспешности этого лечения детям старше 2,5- 3,0 года показана дакриоцисториностомия.
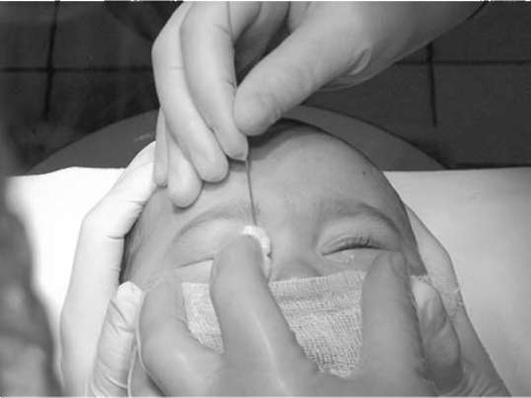
Рис. 6.5. Методика зондирования через слёзную точку