Маммаев, С. Н. Аритмии сердца. Тахиаритмии и брадиаритмии / Маммаев С. Н. , Заглиев С. Г. , Заглиева С. С. - Москва : ГЭОТАР-Медиа, 2019. - 240 с. (Серия "Библиотека врача-специалиста") - ISBN 978-5-9704-5080-2. |
Аннотация
Руководство посвящено актуальным вопросам диагностики и лечения аритмии сердца в клинической практике. В нем рассмотрены современные представления об этиологии, механизмах развития тахиаритмий и брадиаритмий. Особое внимание уделено электрокардиографической диагностике аритмий. Даны современные медикаментозные и немедикаментозные методы их лечения. В основу представленного материала положен анализ современных исследований по данной проблеме и собственных многолетних наблюдений.
Издание предназначено врачам-терапевтам, кардиологам, специалистам по функциональной диагностике и студентам старших курсов медицинских вузов.
Пароксизмальной тахикардией называют внезапно начинающийся и заканчивающийся приступ учащения сердечного ритма с частотой от 130 до 250 в минуту, импульсы для возникновения которого исходят из эктопического очага возбуждения.
В зависимости от места расположения эктопического очага различают тахикардию предсердную, атриовентрикулярную и желудочковую.
Первые две формы объединяют под названием «наджелудочковая (суправентрикулярная) пароксизмальная тахикардия», так как водитель ритма локализуется выше разветвления пучка Гиса. Кроме того, объединение их в одно название обусловлено тем, что трудно отличить АВ пароксизмальную тахикардию от предсердной ввиду того, что зубец Р плохо виден на ЭКГ, наслаивается на зубец Т предшествующего комплекса или даже на сегмент ST и зубец Т, регистрируясь после комплекса QRS.
По ЭКГ все пароксизмальные тахикардии делят на две группы: с нормальными (неуширенными) комплексами QRS и с уширенными желудочковыми комплексами (0,12 с и более). Тахикардия с уширенными комплексами QRS может быть как наджелудочковой (с нарушением внутрижелудочковой проводимости), так и желудочковой.
Важным признаком любой пароксизмальной тахикардии является постоянство ЧСС, то есть правильный ритм.
В основе развития различных форм пароксизмальной тахикардии лежат три механизма:
Пароксизмальные тахикардии, в основе которых лежит механизм re-entry, называют реципрокными.
НАДЖЕЛУДОЧКОВЫЕ ПАРОКСИЗМАЛЬНЫЕ ТАХИКАРДИИ
Причинами развития наджелудочковых пароксизмальных тахикардий могут быть как органическая патология сердца (ревматические пороки сердца, ИБС, гипертоническое сердце, миокардиты и миокардиопатии, легочное сердце), так и экстракардиальные факторы при практически здоровом сердце (симпатикотония, рефлекторные влияния со стороны патологически измененных внутренних органов, гормональные нарушения, курение, злоупотребление кофе, крепким чаем, алкоголем). Нередко наджелудочковые пароксизмальные тахикардии развиваются у лиц с синдромом WPW.
Клиническая картина. Чаще всего больные жалуются на внезапно появившийся приступ сильного сердцебиения без предшествующих предвестников, сопровождающийся слабостью, головокружением, повышенной потливостью, легкой одышкой, чувством тяжести в области сердца, иногда стенокардитическими болями. Реже тахикардия может сопровождаться тошнотой, рвотой и кратковременной потерей сознания, особенно в начале и в конце приступа. Очень характерным признаком является полиурия (симптом спастической мочи). Выраженность субъективных ощущений зависит от исходного состояния миокарда и продолжительности приступа. При объективном осмотре отмечаются бледность, влажность кожи, повышенная потливость, учащенный ритм с частотой 130-250 в минуту. Ритм обычно правильный. Тон I усиленный, тон II ослабленный. Пульс слабого наполнения, мягкий, нередко его нельзя сосчитать. Артериальное давление имеет тенденцию к снижению. Возможно развитие кардиогенного шока или острой левожелудочковой недостаточности.
ПРЕДСЕРДНАЯ ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ
При предсердной пароксизмальной тахикардии источник эктопического очага возбуждения расположен в различных участках предсердий, в связи с чем распространение импульса по предсердиям изменено по сравнению с нормой, поэтому зубец Р деформирован. При расположении эктопического очага близко к синусовому узлу он положительный, мало изменен, а при расположении эктопического очага в нижних отделах предсердий - он отрицательный в отведениях II, III, aVF и положительный в отведении aVR (рис. 8-1).
Интервал P-Q может быть нормальным. Однако, в связи с тем что в АВ-узел поступает большое количество импульсов с большой частотой и проводимость по АВ-узлу не успевает восстановиться, возможно развитие АВ-блокады I степени (P-Q более 0,20 с), а при очень большой частоте сердечных импульсов - АВ-блокады II степени (рис. 8-2).


Поскольку возбуждение по желудочкам распространяется обычным путем по пучку Гиса, желудочковые комплексы QRS не изменены. B редких случаях при предсердной тахикардии возможно появление аберрантных комплексов QRS, обусловленных преходящей блокадой ножек пучка Гиса (преимущественно правой ножки). При дифференциации необходимо иметь в виду наличие в анамнезе блокады до развития тахикардии. Кроме того, каждому аберрантному комплексу QRS предшествует зубец Р.
Важной клинико-электрокардиографической проблемой является также разграничение этой формы тахикардии от ТП. При дифференциальной диагностике учитывают форму интервалов Р-Р и Т-Р. При пред-сердной тахикардии эти интервалы изоэлектрические. При ТП вместо изолинии регистрируется пилообразная или волнистая линия.
Сегмент ST и зубец Т не изменены, за исключением больных ИБС, у которых во время тахикардии наблюдается снижение сегмента ST или инверсия зубца Т.
В зависимости от механизма развития и локализации источника аритмии выделяются четыре формы пароксизмальной тахикардии.
-
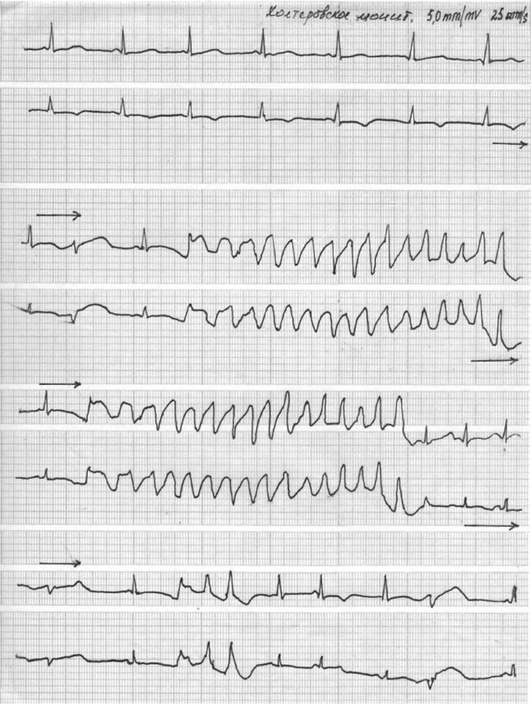
Синоатриальная реципрокная пароксизмальная тахикардия, обусловленная механизмом re-entry в синоатриальной зоне. Приступы кратковременные (от 5-20 комплексов до нескольких минут) (рис. 8-3).
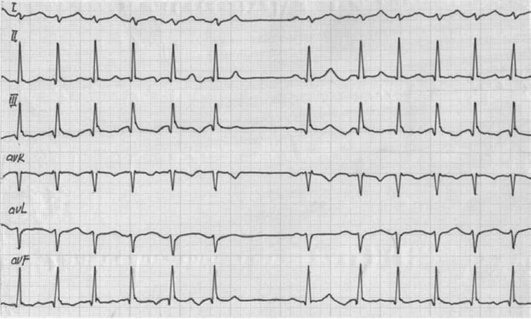
-
Реципрокная предсердная пароксизмальная тахикардия, обусловленная формированием механизма re-entry на ограниченном участке миокарда предсердий. Приступы относительно продолжительные, часто рецидивируют.
-
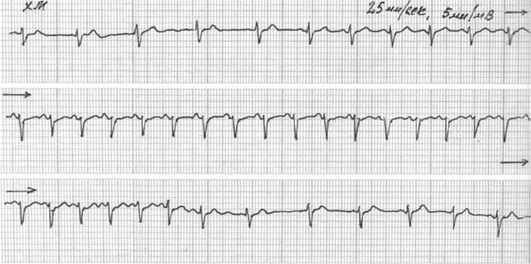
Эктопическая монофокусная предсердная пароксизмальная тахикардия. Эта форма пароксизмальной тахикардии вызывается аномальным автоматизмом или триггерной активностью эктопического очага в предсердиях. Для этой тахикардии характерно постепенное нарастание ЧСС (феномен «разогрева») в начале и постепенное снижение ЧСС (период «охлаждения») в конце приступа (рис. 8-4).
-
Эктопическая многофокусная предсердная пароксизмальная тахикардия. Эта форма пароксизмальной тахикардии обусловлена наличием нескольких эктопических центров автоматизма.
Особенности ЭКГ-изменений:
АТРИОВЕНТРИКУЛЯРНАЯ ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ
АВ-тахикардии включают два основных варианта - АВ узловую реципрокную тахикардию и АВ реципрокную тахикардию при синдроме преждевременного возбуждения желудочков с участием дополнительных путей проведения.
АТРИОВЕНТРИКУЛЯРНАЯ УЗЛОВАЯ ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ
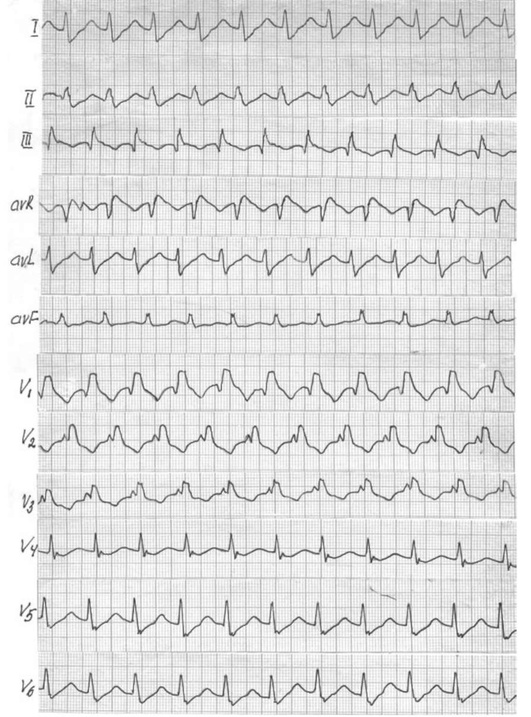
Для АВ-узловой тахикардии, при которой импульс циркулирует внутри АВ-узла, характерна одновременная деполяризация предсердий и желудочков, поэтому ретроградные зубцы Р сливаются с комплексами QRS и на ЭКГ их невозможно обнаружить (рис. 8-5).
Гораздо реже зубцы Р определяются сразу за комплексами QRS в виде псевдозубцов S в отведении II и псевдозубцов r (r ') в отведениях aVR и/или V1 .
Такая конфигурация предсердных зубцов обусловлена ретроградной активацией предсердий (рис. 8-6).
Поскольку волна возбуждения на желудочки распространяется нормальным путем по пучку Гиса, желудочковые комплексы QRS не изменены. Однако в редких случаях при АВ-тахикардии возможно появление аберрантных комплексов QRS, обусловленных преходящей блокадой ножек пучка Гиса или на фоне предшествующей блокады (рис. 8-7).


Нередко АВ пароксизмальная тахикардия возникает на фоне синдрома преждевременного возбуждения желудочков.
ЖЕЛУДОЧКОВАЯ ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ
При желудочковой пароксизмальной тахикардии эктопический очаг возбуждения расположен в пучке Гиса, ножках пучка Гиса или в периферических разветвлениях проводящей системы и сократительном миокарде желудочков.
В большинстве случаев причиной желудочковой пароксизмальной тахикардии является органическое поражение миокарда. Наиболее часто ЖТ наблюдается у больных ИБС, особенно у больных острым инфарктом миокарда или постинфарктной аневризмой стенки левого желудочка. Нередко ЖТ возникает при дилатационной кардиомиопа-тии, миокардитах, тиреотоксикозе, пороках сердца с недостаточностью кровообращения.
Возникновение ЖТ могут провоцировать сердечные гликозиды, симпатомиметики, ААП [хинидин, дизопирамид (ритмиленρ ), прокаинамид (Новокаинамид♠ )], нарушение электролитного обмена.
Выделяют также ЖТ при синдроме удлиненного интервала Q-T. При этом синдроме развивается тахикардия типа «пируэт» («пляска точек»), то есть полиморфная ЖТ.
Различают два вида синдрома удлиненного интервала Q-T - врожденный и приобретенный.
Врожденный синдром удлиненного интервала Q-T часто сочетается с глухонемотой. Приступ тахикардии возникает во время физической нагрузки, при эмоциональном напряжении, при зрительных или слуховых сигналах. Такую тахикардию называют адренергически зависимой. Прогноз очень серьезен, смертность высокая - до 70%.
Приобретенный синдром удлиненного Q-T в большинстве случаев развивается в результате лечения некоторыми ААП [хинидином, прокаинамидом (Новокаинамидом♠ ), дизопирамидом (ритмиленомρ )]. Факторами риска развития тахикардии являются гипокалиемия, брадикардия.
Одной из причин развития ЖТ может быть аритмогенная дисплазия правого желудочка, при которой происходит замещение части миокарда правого желудочка жировой и фиброзной тканью. Форма желудочковых комплексов во время тахикардии напоминает блокаду левой ножки пучка Гиса (ЛНПГ).
Критериями диагноза аритмогенной дисплазии правого желудочка являются увеличение размеров правого желудочка, участков гипокинезии и дискинезии, снижение фракции выброса правого желудочка, выявленные с помощью эхокардиографии. Для подтверждения необходима биопсия миокарда. Проведение магнитно-резонансной томографии позволяет выявить замещение миокарда правого желудочка жировой тканью.
Очень редко желудочковая пароксизмальная тахикардия регистрируется у лиц без органического поражения сердца, ее называют идиопатической. Классическим вариантом этой формы является непрерывно рецидивирующая тахикардия.
Клиническая картина. Субъективные и объективные проявления при желудочковой пароксизмальной тахикардии зависят от частоты и продолжительности приступа, основного заболевания и гемодинамических нарушений. При небольшой частоте и продолжительности клинические проявления слабовыражены или даже могут не влиять на самочувствие больного, проявляясь только электрокардиографическими изменениями; при большой частоте желудочковой тахикардии развиваются гемодинамические нарушения в виде кардиогенного шока и острой сердечной недостаточности. Выраженное уменьшение ударного и минутного объема сердца вследствие короткой диастолы и понижения кровенаполнения желудочков приводит к резкому снижению артериального давления и ишемии всех органов.
При ЖТ кровоток мозга уменьшается на 40-75% и проявляется слабостью, адинамией, головокружением, эпизодами потери сознания, нарушением зрения, судорогами и афазией.
Понижение почечного кровотока приводит к олигурии, анурии и развитию почечной недостаточности.
Нарушение кровообращения в органах желудочно-кишечного тракта сопровождается метеоризмом, диспепсией, язвенными поражениями желудочно-кишечного тракта, развитием кишечной непроходимости.
Снижение коронарного кровотока может привести к возникновению приступов стенокардии, увеличению зоны некроза при инфаркте миокарда. ЖТ значительно чаще, чем наджелудочковая тахикардия, приводит к развитию сердечной недостаточности или усугублению ранее имеющейся сердечной недостаточности.
При объективном осмотре ЧСС варьирует в пределах от 130 до 220 в минуту. Частота не меняется при физической нагрузке и раздражении вагуса. Ритм правильный. Отмечаются колебания звучности I тона, который периодически может усиливаться (пушечный тон).
Неодновременное сокращение желудочков и закрытие клапанов приводит к выраженному расщеплению тонов у верхушки сердца. Яремные вены пульсируют с меньшей частотой по сравнению с частотой артериального пульса из-за диссоциации между сокращениями предсердий и желудочков.
ЭЛЕКТРОКАРДИОГРАФИЧЕСКИЕ ПРИЗНАКИ
Для желудочковой пароксизмальной тахикардии характерны следующие электрокардиографические признаки.
-
Интервалы R-R сильно укорочены. ЧСС - до 130-220 в минуту, ритм правильный или слегка неправильный. Разница между интервалами R-R - от 0,02 до 0,03 с.
-
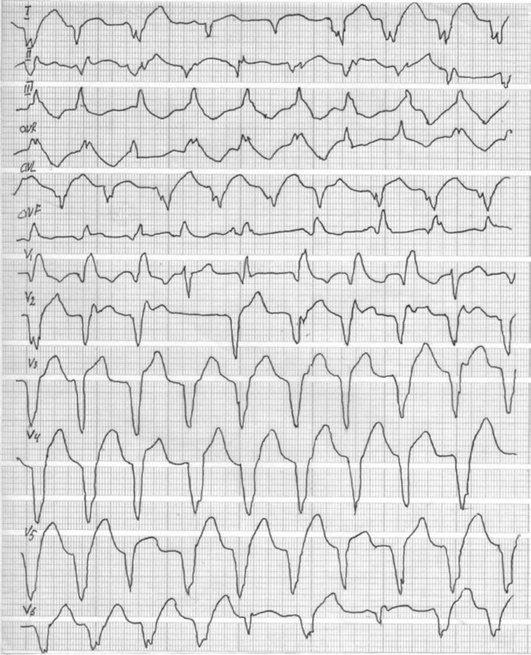
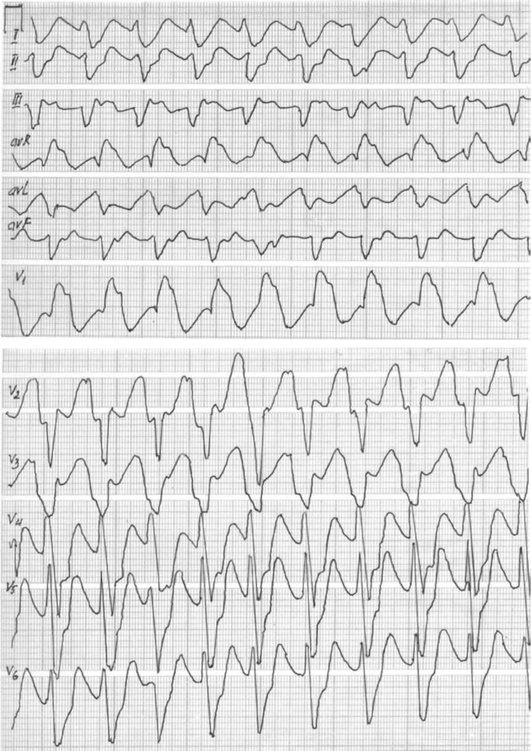
Комплекс QRS при желудочковой пароксизмальной тахикардии деформирован и уширен, его продолжительность превышает 0,12 с и в большинстве случаев составляет 0,15-0,18 с. Сегмент ST и зубец Т, так же как и при желудочковой экстрасистолии и блокадах ножек пучка Гиса, располагаются дискордантно по отношению к основному зубцу комплекса QRS.
-
Важным электрокардиографическим признаком желудочковой пароксизмальной тахикардии является АВ-диссоциация, обусловленная независимым друг от друга возбуждением предсердий и желудочков. Это связано с тем, что эктопические импульсы, возникающие в желудочках, не проводятся ретроградно через АВ-узел к предсердиям. Предсердия возбуждаются обычным путем, и положительный зубец Р наслаивается на различные моменты систолы и диастолы желудочков. На ЭКГ при этом могут регистрироваться неизмененные положительные зубцы Р, которые следуют друг за другом через равные промежутки времени. Никакой закономерной взаимосвязи между зубцами Р и комплексами QRS не выявляется.
-
При желудочковой пароксизмальной тахикардии, несмотря на наличие АВ-диссоциации, синусовый импульс может достигать АВ-узла в тот момент, когда тот не находится в рефрактерной фазе. В этом случае синусовый импульс может быть проведен к желудочкам и вызвать их одиночное возбуждение. На ЭКГ в этих случаях на фоне измененных комплексов регистрируется одиночный нормальный комплекс QRS. Этот комплекс QRS всегда связан с предшествующим положительным зубцом Р и следует за ним через обычный интервал P-Q. Этот так называемый желудочковый захват является одним из важных признаков желудочковой пароксизмальной тахикардии. 5. Иногда при желудочковых захватах синусовый импульс достигает желудочков одновременно с эктопическим возбуждением, исходящим из желудочков. На ЭКГ комплекс QRS имеет промежуточный вид между синусовыми сокращениями и уширенными эктопическими комплексами. Начальная часть комплекса QRS обусловлена синусовым импульсом, а конечная часть уширена и деформирована, поскольку желудочки возбуждаются эктопическим импульсом. Такие комплексы называют сливным сокращением. Перед сливным сокращением регистрируется нормальный положительный зубец Р с обычным интервалом P-Q. Несмотря на то что желудочковые захваты и сливные комплексы являются важными признаками желудочковой пароксизмальной тахикардии, их отсутствие не исключает желудочковый характер тахикардии (рис. 8-8).
Принято различать следующие ЭКГ-формы желудочковой парок-сизмальной тахикардии.
-
Мономорфную , при которой комплекс QRS в одном и том же отведении имеет одинаковую форму, то есть не меняется от одного цикла к другому (рис. 8-9).
-
Полиморфную, при которой форма комплекса QRS разная в одном и том же отведении:
-
В зависимости от продолжительности пароксизмальной тахикардии различают:
-
1) неустойчивую желудочковую пароксизмальную тахикардию - это три последовательных комплекса и более желудочкового происхождения, продолжающиеся 30 с или менее;
-
2) устойчивую желудочковую пароксизмальную тахикардию, продолжающуюся более 30 с (рис. 8-12);
-
3) хроническую, или постоянно возвратную (непрерывно рецидивирующую), ЖТ, когда повторяющиеся мономорфные тахикардические ряды (пробежки) отделяются друг от друга одним или несколькими синусовыми комплексами (рис. 8-13);
-
4) идиопатическую желудочковую пароксизмальную тахикардию с комплексом QRS типа блокады правой ножки пучка Гиса и отклонением ЭОС влево (верапамилочувствительная);
-
5) желудочковую пароксизмальную тахикардию при аритмоген-ной дисплазии правого желудочка с комплексами типа блокады ЛНПГ.
-


В зависимости от места возникновения различаются следующие виды желудочковой пароксизмальной тахикардии.
-
Левожелудочковая тахикардия, при которой ЭКГ напоминает левожелудочковые экстрасистолы или блокаду правой ножки пучка Гиса и представлена в отведениях V1 -V2 зубцом R , а в левых грудных отведениях V5 -V6 преобладает зубец S (см. рис. 8-12).
-
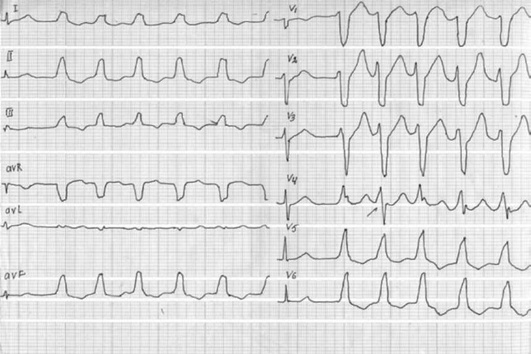
Правожелудочковая тахикардия, при которой ЭКГ напоминает блокаду ЛНПГ и представлена в отведениях V5 -V6 зубцом R, а в правых грудных отведениях V1 -V2 доминирующим является зубец S или QS (рис. 8-14).

Дифференциальная диагностика. Желудочковую пароксизмальную тахикардию в основном приходится дифференцировать от суправентрикулярной формы тахикардии. Трудности дифференциации обусловлены тем, что при суправентрикулярной пароксизмальной тахикардии, сочетающейся с предшествующей блокадой ножек пучка Гиса, синдромом Вольфа-Паркинсона-Уайта или с аберрантным проведением, желудочковый комплекс QRS уширен.
При дифференциальной диагностике важную информацию можно получить, анализируя тахикардические желудочковые комплексы QRS: ширину QRS -при наджелудочковых пароксизмальных тахикарди-ях с тахизависимой блокадой ножки не превышает 0,12 с; комплексы QRS при желудочковой тахикардии шире 0,12 с; электрическую ось QRS - отклонение влево, скорее, указывает на ЖТ; форму комплексов - конкордантные мономорфные комплексы QRS в отведениях V1 -V6 (вверх или вниз) весьма характерны для ЖТ.
Комплексы QRS в виде блокады правой ножки пучка Гиса: моно- (R ) или двухфазные (RR ', qR, QRS, RS ) комплексы в отведении V1 позволяют диагностировать ЖТ, если такие комплексы не регистрировались до приступа; трехфазные комплексы QRS (RsR ' , RSR ' , rSR ') типичны для суправентрикулярной пароксизмальной тахикардии, при этом в отведениях I, V6 регистрируются зубцы q, отражающие нормальный ход возбуждения межжелудочковой перегородки. Сегмент QS в отведении I - признак ЖТ. Комплексы QRS в отведении при левоже-лудочковой тахикардии имеют вид rS, QS, при суправентрикулярной пароксизмальной тахикардии - qRS (R/S >1).
Комплексы QRS в виде блокады ЛНПГ: в отведении V1 для ЖТ характерно расширение начального зубца r более 30 мс и интервала от начала r до надира зубца S более 60 мс, а также зазубренность на нисходящем колене зубца S. В отведении комплексы QR и QS встречаются только при ЖТ.
Дифференциально-диагностические признаки желудочковой и наджелудочковой тахикардии с аберрацией желудочкового комплекса представлены в табл. 8-1.
Признаки |
Форма тахикардии |
|
|---|---|---|
наджелудочковая |
желудочковая |
|
Возраст |
Преимущественно молодой |
Чаще пожилой и старше |
Этиология |
У практически здоровых лиц, реже - при органической патологии сердца |
Почти всегда при тяжелом поражении миокарда (инфаркте миокарда, интоксикации сердечными гликозидами, миокардитах, кардиомио-патиях) |
Ритм |
Правильный |
Незначительная аритмия (с разницей между интервалами R-R 0,02-0,03 с) |
Сердечные тоны |
Одинаковой звучности |
Колебания звучности I тона, который периодически может усиливаться (пушечный тон). Выраженное расщепление обоих тонов у верхушки |
Венозный пульс |
Одинаковая частота венозного и артериального пульса |
Яремные вены пульсируют с меньшей частотой по сравнению с частотой артериального пульса |
Кардиогенный шок, острая сердечная недостаточность |
Наблюдаются сравнительно редко |
Часто и в выраженной степени |
Спастическая моча |
Характерный симптом |
Не наблюдается |
Синокаротидная проба |
Часто положительная |
Отрицательная |
ЭКГ: зубец Р |
При предсердной тахикардии каждому комплексу QRS предшествует зубец Р, при атрио-вентрикулярной либо сливается с ним, либо следует за ним, за исключением:
|
Полная атриовентрикулярная диссоциация |
QRS |
Нормальной формы и ширины, кроме:
|
Уширение более 0,14 с |
Отклонение электрической оси сердца |
При аберрантном проведении - тенденция к отклонению вправо |
Резкое отклонение влево |
Желудочковые захваты и сливные комплексы |
Отсутствуют |
Часто |