Неотложная педиатрия : национальное руководство / под ред. Б. М. Блохина. - Москва : ГЭОТАР-Медиа, 2017. - 832 с. : ил. - 832 с. - ISBN 978-5-9704-5044-4. |
Аннотация
Руководство по неотложной педиатрии подготовлено авторским коллективом, члены которого имеют большой клинический опыт работы в различных областях медицины и в преподавании. С современных позиций освещены вопросы проведения немедленных реанимационных мероприятий (ILS) и расширенной сердечно-легочной реанимации, мероприятий неотложной медицинской помощи, клинической диагностики и лечения угрожающих жизни состояний при различной патологии у детей. Национальное руководство по неотложной педиатрии предназначено для врачей-педиатров, врачей общей практики, оказывающих неотложную помощь детям, для врачей скорой медицинской помощи, интернов, врачей-ординаторов и может быть использовано студентами медицинских вузов для углубления знаний в данной области неотложной медицины.
В развитых странах несчастные случаи выступают ведущей причиной детской смертности и инвалидизации детей, особенно в мегаполисах. Ежедневно от несчастных случаев погибает 15 детей. Согласно данным Детского фонда Организации Объединенных Наций (ЮНИСЕФ - от англ. United Nations International Children’s Emergency Fund), структура несчастных случаев достоверно зависит от возраста: дети от 1 года до 4 лет чаще всего погибают от утопления, для детей 5-10 лет главная угроза - несчастные случаи на дорогах, основные причины смерти подростков - убийства и самоубийства.
Как видно из табл. 26-1, детская смертность от внешних причин в России чрезвычайно высока, а существующая информация не адекватна масштабу проблемы. Высокий уровень летальности от внешних причин - одно из главных объяснений чрезвычайно низкой ожидаемой продолжительности жизни в России и огромного отставания нашей страны по этому показателю состояния общества от большинства развитых стран.
Причины |
Абсолютное число |
В расчете на 100000 населения соответствующего возраста и пола |
||||
|---|---|---|---|---|---|---|
2000 г. |
2005 г. |
2008 г. |
2000 г. |
2005 г. |
2008 г. |
|
Все виды транспортных несчастных случаев |
1646 |
1278 |
1023 |
6,3 |
5,9 |
4,9 |
Случайные утопления |
1731 |
1151 |
756 |
6,5 |
5,3 |
3,6 |
Случайные удушения |
927 |
832 |
692 |
3,5 |
3,9 |
3,3 |
Несчастные случаи с огнем |
501 |
412 |
313 |
1,9 |
1,9 |
1,5 |
Случайные отравления алкоголем |
16 |
12 |
11 |
0,1 |
0,1 |
0,1 |
Прочие случайные отравления |
596 |
478 |
364 |
2,2 |
2,2 |
1,7 |
Самоубийства |
507 |
275 |
238 |
1,9 |
1,3 |
1,1 |
Самоубийства среди мальчиков |
404 |
206 |
148 |
3,0 |
1,9 |
1,4 |
Убийства |
582 |
371 |
236 |
2,2 |
1,7 |
1,1 |
Повреждения с неопределенными намерениями |
588 |
587 |
512 |
2,2 |
2,7 |
2,4 |
Всего умерших от внешних причин |
8389 |
6190 |
4765 |
32,2 |
28,8 |
22,8 |
Внешние причины смерти вносят весьма значительный вклад в смертность детей и подростков. Для детей после первого года жизни это вообще основной класс причин смерти. По оценкам самых разных специалистов, уровень детской смертности от внешних причин в России один из самых высоких в мире (табл. 26-2).
| Причины | Количество погибших |
|---|---|
Попадание инородного тела в естественные отверстия |
6060 |
Падения на поверхности одного уровня |
2060 |
Случайное утопление в искусственном водоеме |
302 |
Случайное удушение |
6069 |
Случайные несчастные случаи, вызванные воздействием дыма, огня и пламени |
7285 |
Повреждения с неопределенными намерениями (отравления, удушения, травмы) |
39693 |
Контакт с острыми и тупыми предметами с неопределенными намерениями |
11997 |
Несчастные случаи, вызванные огнестрельным оружием |
173 |
Все внешние причины смерти |
193 774 |
Согласно оценкам ВОЗ, в мире детская смертность от внешних факторов наиболее высока в России, Молдавии и Казахстане.
Именно поэтому снижение детской и подростковой смертности от внешних причин - один из главных резервов снижения общей смертности детей и подростков.
Утопление
Под утоплением понимают смерть от асфиксии вследствие погружения всего тела или лица в жидкую среду, чаще воду. Утопление может наступить в воде разного состава и температуры (холодной, горячей, пресной, соленой), а также в вязких жидкостях и веществах различной консистенции (ил, грязь, болотная жижа, растворы органических и неорганических соединений и др.).
По данным Всероссийского общества спасения на водах в России, за год в среднем гибнет 14,5 тыс. человек. Это 9 несчастных случаев на 100 тыс. человек в год. Детей погибает до 3000 человек (т.е. 15-20% общего числа жертв), из них половина в возрасте до 7 лет. Для сравнения: в Германии гибель на водоемах составляет не более одного человека на 100 тыс. населения.
К утоплению приводят различные причины: переохлаждение, переутомление, перегревание, переоценка собственных сил, панический страх.
Причины, приводящие к утоплению детей и подростков, следующие.
-
Недостаточный опыт держаться на воде, неумение плавать, истощение и утомление у детей и подростков, которые преувеличивают свое умение плавать.
-
Отсутствие надзора за детьми, незнание опасностей при купании и неумение выйти из создавшегося критического положения.
-
Плавание вблизи судоходного фарватера (водные завихрения могут увлечь пловца под дно корабля или лодки).
-
Алкогольное или наркотическое опьянение подростков с потерей самоконтроля.
-
Большая ударная волна в штормовую погоду: водные массы образуют над дном моря мощный водный поток, который сбивает с ног ребенка и несет его вглубь моря.
-
Прыжки с высоты и внезапный удар области живота о водную поверхность (происходят раздражение перитонеальных нервных окончаний и нарушение кровообращения в области n. splanchnicus, в результате чего может развиться рефлекторный травматический шок).
-
Лабиринтный криз: внезапное головокружение при нырянии, потеря ориентировки, кратковременная потеря сознания (раздражение аппарата равновесия в костном лабиринте внутреннего уха в результате внезапного попадания холодной воды, прободения барабанной перепонки под влиянием перепада водного давления).
-
Сильный удар головой и телом о различные предметы, находящиеся в воде (камень, дно бассейна и др.), с травмой шейного отдела позвоночника (чаще CV ), переломом основания черепа.
-
Повреждения внутренних органов (разрыв печени, селезенки, переполненного пищей желудка), вывихи суставов, переломы костей в результате резкого увеличения гидростатического и динамического давления воды при быстром погружении тела на глубину.
-
Внезапное погружение в холодную воду, когда в результате разницы температуры воды и перегретого тела происходит раздражение рецепторов кожи, слизистых оболочек верхних дыхательных путей и среднего уха, что может привести к нарушению и остановке системного кровообращения.
-
Обострение в момент купания заболеваний, сопряженных с нарушением сознания: приступ эпилепсии, обморок, гипертонический криз с нарушением мозгового кровообращения, коронарная недостаточность, острая боль и др.
-
Укусы, ожоги, поражение электрическим током вследствие контакта с животными и растениями в водоемах (болевой шок, попадание яда, кровотечение при травме, испуг и др.).
-
Нарушение правил подводного плавания и дайвинга, плавание с помощью простой маски с загубником (незначительная аспирация воды может вызвать спазм мышц гортани, панику и потерю самообладания).
-
Утоплению способствует предварительный прием пищи (рвота и аспирация).
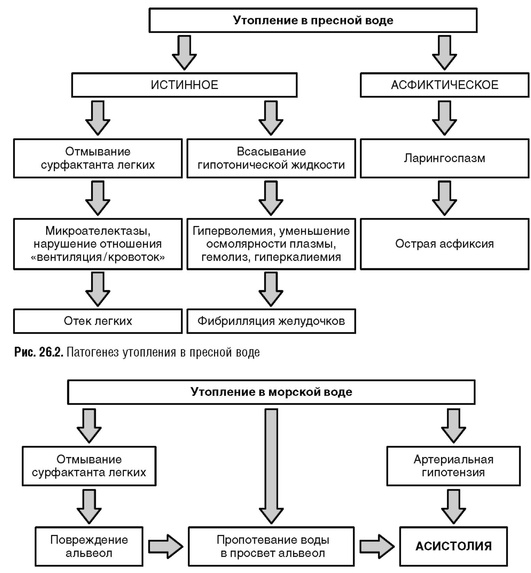
В патогенезе утопления в пресной воде имеют значение два фактора: отмывание сурфактанта из легочных альвеол и быстрое всасывание гипотоничной воды из альвеол в сосудистое русло (гиперволемия), что приводит к микроателектазам, гипоксии, отеку легких, а в постреанимационном периоде - к гемолизу и ОПН.
Утопление в морской воде сопровождается пропотеванием воды в просвет альвеол и развитием гиповолемии и артериальной гипотензии после оживления. Различают четыре вида утопления:
Патологические изменения при утоплении в зависимости от солевого состава и температуры воды представлены в табл. 26-3 и на рис. 26-1 - 26-4.
| Нарушения гомеостаза | В морской воде | В пресной воде |
|---|---|---|
Гипоксия и гиперкапния |
+ |
+ |
Гемолиз эритроцитов |
- |
+ |
ОЦК |
Снижен |
Увеличен |
Анемия |
- |
+ |
Гематокрит |
Повышен |
Снижен |
Содержание калия в плазме |
Не изменено |
Увеличено |
Содержание натрия в плазме |
Увеличено |
Резко снижено |
Соотношение «калий/натрий» в плазме |
Не изменено |
Повышено |
Отек легких |
Ранний |
Поздний |
Причина остановки кровообращения |
Асистолия |
ФЖ |
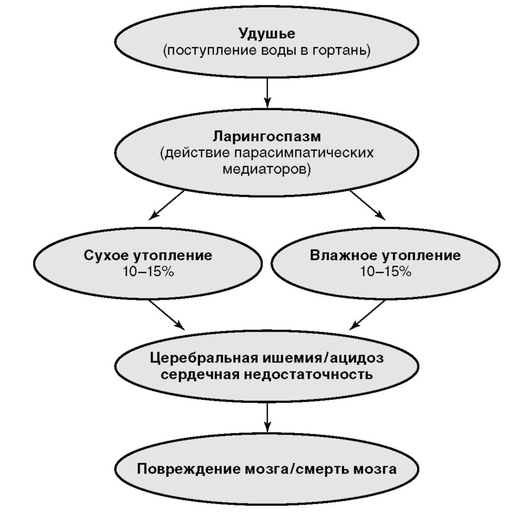
Истинное утопление. На долю истинного утопления приходится 75-95% всех несчастных случаев на воде. При этом происходит аспирация жидкости в дыхательные пути и легкие, а затем поступление ее в кровь. Основной признак - проникновение жидкости в легкие (см. рис. 26-2).
При попадании под воду утопающий активно сопротивляться и задерживает дыхание до 1-1,5 мин. Более длительная задержка дыхания приводит к гиперкапнии, что сопровождается возбуждением дыхательного центра, непроизвольными дыхательными движениями под водой, в результате чего в легкие попадает вода, и у тонущего быстро развивается гипоксия с потерей сознания. Вода, поступая в альвеолы, частично проникает в сосудистое русло, что приводит сначала к остановке кровообращения в результате ФЖ, а затем и дыхания. Этим объясняется выраженный цианоз кожного покрова и видимых слизистых оболочек («синее» утопление). Набухают вены шеи и конечностей, происходят кровоизлияния в конъюнктиву. В результате гиперволемии развивается отек легких - изо рта и носа выделятся пенистая жидкость, нередко с розовой окраской. Для истинного утопления характерны резкое увеличение объема легких, их вздутие и спазм бронхиол, что значительно затрудняет ИВЛ.
Патофизиологические изменения, наступающие при истинном утоплении, зависят от количества аспирированной воды и ее солевого состава. Летальной считается аспирация более 20 мл воды на 1 кг массы тела.

Асфиктическое утопление (5-20% всех случаев утоплений) происходит без аспирации воды и связано с возникновением рефлекторного ларингоспазма при попадании воды на голосовые связки (см. рис. 26-2). При этом типе утопления вода в легкие не поступает вообще или проникает в небольшом количестве. Наиболее часто асфиктическое утопление наблюдается у пострадавших, которые сразу погружаются на дно, быстро теряя сознание (дети, женщины, подростки в состоянии алкогольного или наркотического опьянения, лица с острым нарушением мозгового кровообращения, острым инфарктом миокарда, переломом шейного отдела позвоночника при нырянии). Асфиктическое утопление обычно возникает в сильно загрязненной, хлорированной воде или в воде, содержащей химические примеси, песок, ракушки, водоросли, ил и другие взвешенные частицы; при этом вода в большом количестве поступает в желудок. Вода не проникает в легкие, так как ее не пропускает сомкнувшаяся голосовая щель («сухое» утопление). Пострадавший умирает при явлениях механической асфиксии. Ложнореспираторные вдохи при спазмированной голосовой щели значительно снижают внутриальвеолярное и внутригрудное давление, что приводит к выходу жидкости и белка из сосудистого русла в альвеолы с образованием стойкой пушистой пены, заполняющей дыхательные пути (отек легких). Прекращение кровообращения наступает по типу ФЖ и развивается через 5-15 мин после остановки дыхания. Цианоз при асфиктическом утоплении выражен в меньшей степени, чем при истинном.
Синкопальное утопление. Если при истинном и асфиктическом утоплении пострадавшие цианотичны, то при синкопальном утоплении у них отмечаются выраженная бледность, мраморность кожного покрова за счет спазма периферических сосудов, в связи с чем такое утопление называют «бледным». Утопление происходит быстро, легкие не успевают наполниться водой, поэтому отек легких, как правило, не развивается. В нетяжелых случаях синкопального утопления сознание может быть сохранено, но пострадавшие возбуждены, отмечается мышечная дрожь, частая рвота. В более тяжелых случаях сознание спутано или отсутствует, наблюдаются судороги, расширение зрачков, клокочущее дыхание, тахипноэ. При длительном пребывании под водой дыхание редкое с участием вспомогательных мышц. Остановка дыхания и кровообращения происходит одновременно.
Вторичное утопление возникает после выведения пострадавшего из состояния клинической смерти и временного улучшения, часто во время транспортировки или на госпитальном этапе. Вторичное утопление характеризуется резким ухудшением состояния пострадавшего в связи с повторным отеком легких и нарастающей сердечно-сосудистой недостаточностью, присоединением тяжелой пневмонии. Первые признаки вторичного утопления - учащение дыхания, рефлекторный кашель, появление пенистой розовой мокроты, боль в груди, головная боль, чувство страха.
Кроме перечисленных выше видов утопления выделяют понятие «смерть в воде». Это результат заболевания человека (инфаркт миокарда, инсульт, эпилептический приступ), а следовательно, причинной связи с утоплением не имеет.
Неотложная помощь
При тахипноэ, брадикардии, нарушении сознания и судорогах необходимо очистить ротоглотку от слизи и обеспечить поддержание проходимости дыхательных путей после удаления воды из легких и желудка. С этой целью пострадавшего следует положить на бок и надавливать ладонью на верхнюю часть живота или уложить его лицом вниз и, обхватив туловище руками в области живота, приподнимать вверх, выдавливая воду. Содержимое желудка необходимо удалить с помощью зонда для предотвращения аспирации. Назоили орогастральный зонд оставляют в желудке для декомпрессии. Необходимо исключить травму шейного отдела позвоночника, которая проявляется парадоксальным дыханием, вялостью, артериальной гипотензией, брадикардией. Пострадавшему показаны оксигенотерапия 100% кислородом через лицевую маску, противосудорожные препараты (табл. 26-4).
Утопление при сохранении сознания |
Оценка тяжести состояния |
Мониторинг витальных параметров (ЧД, ЧСС, АД) |
|
Пульсоксиметрия, ЭКГ |
|
Избавление от мокрой одежды, горячее питье, теплое укутывание |
|
При отсутствии сознания, нарушении дыхания, гипосистолии или остановке кровообращения |
Катетеризация вены |
СЛР и ранняя электрическая дефибрилляция |
|
Использование металлизированного одеяла (серебристой стороной к пострадавшему) для предотвращения потерь тепла |
|
Оксигенотерапия FiO2 = 1,0 |
|
При возбуждении, судорогах |
Диазепам в дозе 0,3 мг/кг внутривенно или внутримышечно |
При развитии отека легких |
Применение алгоритма купирования некардиогенного отека легких: дыхание под положительным давлением (положительное давление в конце выдоха, спонтанное дыхание с положительным давлением на выдохе, ПДКВ) 4-6 см вод.ст., преднизолон в дозе 2-5 мг/кг внутривенно |
При артериальной гипотензии менее 20% систолического АД |
Катетеризация вены |
Инфузионная терапия: натрия хлорид 0,9% 20 мл/(кг x ч), гидроксиэтилкрахмал 6% - 20 мл/кг; при отсутствии эффекта - допамин в дозе 5-15 мкг/(кг x мин) микроструйно; преднизолон в дозе 2 мг/кг внутривенно |
|
Показания к интубации трахеи: признаки неврологического ухудшения; SpO2 менее 90% при оксигенотерапии FiO2 = 1,0 и возрастном МОД. Если пациенту требуется интубация трахеи, необходимо установить назо- или орогастральный зонд. Если интубация не требуется, показана оксигенотерапия с поддержанием SpO2 не ниже 94% |
|
Иммобилизация шейного отдела позвоночника (в случае травмы) |
|
Мониторинг сердечного ритма, особенно в случае переохлаждения |
|
Реанимационные мероприятия следует продолжать, пока температура тела не достигнет 32-35 °С |
|
При коме |
Интубация трахеи |
Перед интубацией: атропин в дозе 20 мкг/кг (0,05 мл на 1 год жизни) внутривенно; мидазолам в дозе 0,1-0,15 мг/кг или диазепам в дозе 0,2 мг/кг внутривенно; кетамин в дозе 1 мг/кг внутривенно |
|
Санация верхних дыхательных путей |
|
ИВЛ/ВВЛ с ПДКВ 5-6 см вод.ст. |
|
Инфузионная терапия: гидроксиэтилкрахмал 6% в дозе 20 мл/кг |
|
При отсутствии эффекта - допамин в дозе 5-15 мкг/(кгхмин) микроструйно |
|
Этилметилгидроксипиридина сукцинат (Мексидол♠) в дозе 1-5 мл внутривенно |
Примечание. ВВЛ - вспомогательная искусственная вентиляция легких, МОД - минутный объем дыхания.
При сохранении спонтанного дыхания проводят вентиляцию легких под постоянным положительным давлением в дыхательных путях через маску, используя 100% кислород. При остановке дыхания показаны интубация трахеи и ИВЛ с положительным давлением в конце выдоха 4-6 см вод.ст. При отеке легких показана ингаляция 100% кислорода, пропущенного через раствор пеногасителя (33% раствор этанола).
Брадикардия служит показанием к назначению атропина, причем при наличии показаний к экстренной интубации трахеи атропин вводят вместе с диазепамом.
Пострадавшим с гипотермией СЛР проводят параллельно с мероприятиями по согреванию до температуры тела более 32 °С.
Эффективность проводимой терапии оценивают по нормализации окраски кожного покрова, восстановлению самостоятельного дыхания, стабилизации АД.
Следует отметить, что у детей при утоплении остаточные неврологические расстройства после оживления нередко отсутствуют в связи с быстрым развитием гипотермии, способствующей большей устойчивости ЦНС к гипоксии, сохранением в дыхательных путях некоторого объема воздуха при развитии ларингоспазма и развитием рефлекторной брадикардии с усилением кровотока в головном мозге и сердце.
Термические поражения
ОБЩЕЕ ПЕРЕГРЕВАНИЕ
Перегревание - значительное повышение температуры тела под влиянием внешних тепловых факторов. Для перегревания необходимы либо повышенная температура окружающей среды, либо прямое воздействие солнечных лучей, приводящее к задержке тепла в организме на фоне максимального напряжения физиологических механизмов теплоотдачи. Для снижения температуры тела расширяются сосуды кожи, усиливается потоотделение, наступает гипервентиляция вследствие тахипноэ. Происходит дегидратация по гипертоническому типу со снижением ОЦК за счет плазменного объема. Уменьшаются ударный объем сердца, периферический сосудистый тонус и АД. Развивается церебральная гипоксия с судорогами.
Патологическое влияние окружающей среды усиливают неадекватная одежда и высокая относительная влажность атмосферы. Перегретая на солнце одежда становится дополнительным источником тепла, а чрезмерное укутывание может препятствовать перспирации. Высокая относительная влажность окружающей среды также уменьшает перспирацию, а следовательно, и теплоотдачу (испарение 1 мл воды через кожный покров соответствует потере 1 кДж тепла).
Различают классическое перегревание и перегревание при физических нагрузках (Exertional Heatstroke). Перегревание при физических нагрузках встречается у детей, ведущих очень подвижный образ жизни, спортсменов, солдат на марше и др. (табл. 26-5).
| Характеристика | Классический тепловой удар | Тепловой удар при физической нагрузке |
|---|---|---|
Начало |
2-3 дня |
Несколько часов |
Возраст |
Пожилые и малоподвижные люди |
Здоровые активные люди, спортсмены, солдаты, дети |
Факторы риска |
Нет кондиционера |
Интенсивные нагрузки, особенно без акклиматизации, питье пресной воды |
Кожа |
Горячая и сухая |
Влажная, усиленное потоотделение |
Синдром, похожий на тепловой удар, может развиться после применения некоторых ЛС и химических веществ (кокаин, фенциклидин, ингибиторы моноаминоксидазы, амфетамины). Злокачественный нейролептический синдром развивается у 3% пациентов, что обусловлено снижением дофаминергической передачи.
Злокачественная гипертермия может развиться у генетически предрасположенных пациентов (тип наследования - аутосомно-доминантный с переменной пенетрантностью, частота синдрома - 1 на 20000 человек) в результате воздействия некоторых анестетиков. Механизм такой злокачественной гипертермии заключается в наркозно-индуцированном потенцировании выхода ионов кальция из скелетных мышц, приводящем к ускорению сокращения мышц и повышению скорости обмена веществ.
Перегревание - стадийный процесс, заканчивающийся опасным для жизни состоянием - тепловым ударом. Различают следующие клинические проявления перегревания организма:
Тепловой удар - сложный синдром, характеризуемый термическими повреждениями многих систем организма, особенно ЦНС. Температура тела повышается в результате одновременного воздействия эндогенных и экзогенных факторов. Очень высокая температура тела, наблюдаемая при тепловом ударе, связана прежде всего с нарушением равновесия между теплопродукцией и теплоотдачей.
Факторы, предрасполагающие к развитию теплового удара
Характерные симптомы перегревания - прекращение потоотделения, угнетение сознания и жизненно важных центров. В зависимости от особенностей организма различают асфиктическую, паралитическую и психопатическую формы теплового удара (табл. 26-6).
| Стадия | Клиническая картина |
|---|---|
Мышечные спазмы |
Обычно возникают у детей старше 1 года. В жару при подвижном образе жизни и питье пресной воды у ребенка возникает изолированный дефицит натрия хлорида, проявляемый болезненными спазмами мышц конечностей. Температура тела обычно не выходит за пределы нормы, повышена потливость, жажды нет |
Начальная стадия |
Характерны повышенная возбудимость, головная боль, тошнота, учащение стула, повышение АД. Температура тела нормальная или умеренно повышена, кожа гиперемирована |
Ирритативно-сопорозная стадия |
Характерны адинамия, усиление головной боли, рвота, атаксия, сопор, тахикардия, тахипноэ, снижение АД. Потоотделение сохранено, кожа гиперемирована |
Тепловой удар (крайняя степень перегревания) |
Развивается терминальное состояние с декомпенсацией функций жизненно важных органов и систем. Основные признаки - потеря сознания и прекращение потоотделения. Кожа мертвенно-бледная, сухая, горячая на ощупь; температура тела существенно повышена |
Асфиктическая форма: преобладает угнетение дыхательного и сосудодвигательного центров. Дыхание частое и поверхностное, пульс нитевидный; возникают тахикардия, акроцианоз, а затем - апноэ и остановка сердца |
|
Паралитическая форма: характерны коллапс, атаксия, затем судороги, возникающие каждые 3-5 мин. Развивается отек мозга, судороги урежаются, ребенок впадает в вялую кому с последующей остановкой сердца и дыхания |
|
Психопатическая форма: через 5-6 ч после воздействия повышенной температуры появляются бред и галлюцинации, затем судороги и параличи |
Тепловой удар - наиболее тяжелая и опасная форма перегревания, сопровождаемая у детей высокой летальностью. Смертность при тепловом и солнечном ударе варьирует от 7 до 13% в зависимости от возраста, длительности гипертермии и оперативности неотложных мероприятий.
Тепловой удар следует исключать у любого ребенка, который потерял сознание в условиях сильного теплового воздействия или при температуре тела более 40 °С.
Прогностически неблагоприятные симптомы перегревания (предикторы развития теплового удара):
Для теплового удара характерны тепловые повреждения структуры и функции различных органов и систем организма: клеточная деструкция вследствие денатурации белков, разжижение и деструкция липидов клеточных мембран, гипоксия. Гипоксия обусловлена как ростом потребности в кислороде, так и снижением тканевой перфузии, вызванной шоком. Геморрагический диатез, который часто наблюдается при тепловом ударе, возникает в результате термической инактивации факторов свертывания крови, деструкции тромбоцитов, некроза печени и ДВС-синдрома. Иногда у больных с тепловым ударом развивается рабдомиолиз, особенно при выраженной физической активности, с гиперкалиемией, миоглобинемией и миоглобинурией. У 5-25% пострадавших развивается ОПН вследствие канальцевого некроза.
Температура тела у ребенка может быть лабильной в течение нескольких недель после перенесенного теплового удара.
У детей до 1 года тепловой удар развивается быстрее и протекает тяжелее. У 20% пострадавших остаются остаточные повреждения головного мозга, а у некоторых больных сохраняется почечная недостаточность.
Солнечный удар - особая форма теплового удара, возникающая при прямом воздействии солнечных лучей на голову ребенка. Стадии и формы солнечного удара в целом аналогичны тепловому удару. В отличие от теплового удара при солнечном ударе в большей степени страдает ЦНС и более выражены неврологические симптомы и психопатологические изменения. Клиническая картина часто отсрочена (например, возможно развитие симптомов в ночное время).
Ранние признаки солнечного удара - вялость, тошнота, снижение остроты зрения, покраснение лица, повышение температуры тела, учащение дыхания и пульса. В дальнейшем отмечаются потеря сознания, бред, галлюцинации, снижение ЧСС. При отсутствии помощи возможна смерть ребенка при явлениях остановки сердца и дыхания.
Неотложная помощь
Необходимо вывести пострадавшего из зоны воздействия высоких температур, освободить от верхней одежды, приподнять голову. Испарительное охлаждение наиболее удобно и считается наиболее быстрым. Кожу ребенка постоянно смачивают водой или обертывают тело влажной простыней, энергично обдувают (например, вентилятором). Холодные компрессы (лед) на голову, подмышечную и паховую область особенно эффективны при солнечном ударе.
При наличии сознания проводят пероральную регидратацию холодными комплексными солевыми растворами (Регидрон♠ , Цитраглюкосолан♠ ) или минеральной (не пресной!) водой из расчета 10 мл/кг.
При отсутствии сознания, невозможности пероральной регидратации вследствие рвоты, систолическом АД ниже 90 мм рт.ст. показаны катетеризация периферической вены и введение полиионных растворов (Рингер лактат♠ , Трисоль♠ , Хлосоль♠ , Ацесоль♠ , Лактасол♠ и др.) в дозе 20 мл/(кг х ч). При снижении систолического АД ниже 70 мм рт.ст. микроструйно вводят допамин в дозе 8-12 мкг/ (кгх мин). Последовательность неотложных мероприятий при воздействии на ребенка высокой температуры окружающей среды (перегревание) представлена в табл. 26-7.
При тяжелом состоянии назначают ГК (преднизолон), при судорожном синдроме - диазепам, мидазолам. При остановке дыхания и кровообращения проводят СЛР.
Госпитализация обязательна при тепловом и солнечном ударе, судорожном синдроме, нарушении сознания, снижении АД, а также при отсутствии эффекта или недостаточной эффективности проводимой терапии. Госпитализируют пострадавшего в соматическое или реанимационное отделение с приподнятым головным концом.
Тепловые судороги |
Оценка тяжести состояния |
Мониторинг витальных параметров (ЧД, ЧСС, АД) |
|
Пульсоксиметрия |
|
ЭКГ |
|
Глюкометрия |
|
Солевые растворы, содержащие натрия хлорид для оральной регидратации (Регидрон♠) |
|
Тепловое истощение |
Внешнее охлаждение до температуры тела 38,5 °С |
Катетеризация вены с введением натрия хлорида в дозе 20 мл/(кгхч) |
|
Тепловой удар |
Оксигенотерапия FiO2 = 0,5 |
Катетеризация вены с введением натрия хлорида в дозе 20-30 мл/(кгхч) внутривенно капельно, преднизолона в дозе 2 мг/кг |
|
При необходимости интубации трахеи атропин не применять! |
|
Перед интубацией: мидазолам в дозе 0,1-0,15 мг/кг или диазепам в форме 0,5% в дозе 0,2 мг/кг внутривенно; кетамин 1 мг/кг внутривенно |
|
Санация верхних дыхательных путей |
|
ИВЛ/ВВЛ |
Примечание. ВВЛ - вспомогательная искусственная вентиляция легких.
ТЕРМИЧЕСКИЕ ОЖОГИ
Под термическим ожогом подразумевают последствия воздействия высокой температуры (открытого пламени, горячего жидкого или твердого вещества) на кожу и подлежащие ткани.
На Украине и в странах СНГ ожоговая патология продолжает оставаться одной из наиболее актуальных и социально важных проблем детского травматизма, ввиду того что структура ожогового травматизма значительно изменилась в сторону утяжеления травмы и увеличения удельного веса глубоких поражений. Дети составляют многочисленный тяжелый контингент хирургических стационаров (14,0 на 10000 детского населения). Анализ данных смертности показывает, что чаще всего дети погибают при пожарах (93%), причем в подобных случаях возникает обширный ожог как кожного покрова, так и дыхательных путей. Половину погибших составляют дети до 4 лет - это ведущая причина смерти на дому в данной возрастной категории. Второе месте по частоте занимают термические ожоги жидкостями (5,4%); на остальные ожоги (контактные, химические или электрические) приходится 1,6%. Если пострадавшие в возрасте от 3 до 17 лет чаще получают ожоговые травмы в результате пожара, то дети до 3 лет - бытовые ожоги жидкостью и пищей.
Ожог кипятком составляет 70% всех термических травм у детей. Глубина поражения при ожоговой травме зависит от температуры повреждающего агента и времени его воздействия на кожный покров. Все ожоги классифицируют по глубине поражения на поверхностные и глубокие (табл. 26-8).
| Степень ожога | Клиническая картина поражения |
|---|---|
Поверхностные ожоги |
|
I |
Гиперемия и отек в области поражения, жгучая боль |
II |
Гибель и отслойка наружных слоев эпидермиса на фоне резко выраженного отека и гиперемии кожи, образование пузырей, наполненных жидкостью |
IIIA |
Тонкий сухой светло-коричневый или белесовато-серый струп, на поверхности которого часто бывают обрывки эпидермиса вскрывшихся ожоговых пузырей. Могут быть пузыри, но они большого размера (до десятков и сотен миллилитров содержимого в одном пузыре), напряженные, нависающие, нередко имеют сливной характер. Если пузыри разрушены или удалены, раневая поверхность имеет пестрый вид с чередованием серых и белых участков с розовыми вкраплениями. Дном раны служит оставшаяся неповрежденная часть дермы с ее эпителиальными элементами (потовыми, сальными железами, их протоками, фолликулами корней волос). Болевая и тактильная чувствительность снижена или отсутствует. При повреждении высокотемпературными источниками (ожоги электродугой, воспламенение паров бензина, газа) погибший эпидермис может быть фиксирован к частично погибшей дерме, тогда раневая поверхность имеет бурый или «шоколадный» цвет с отсутствием капиллярного пульса и болевой чувствительности. Погибший эпидермис отслаивается, что может служить диагностическим тестом |
Глубокие ожоги |
|
IIIБ |
Полная гибель кожи (эпидермиса и дермы). Пораженный участок представляет собой сухой плотный струп темно-коричневого цвета. При ожогах пламенем виден просвечивающий рисунок поверхностных тромбированных вен. При действии горячих жидкостей, пара струп имеет серо-матовый цвет и тестоватую консистенцию (колликвационный некроз) |
IV |
Некроз кожи и глубжележащих тканей (подкожной клетчатки, мышц, костей). Местные изменения такие же, как при ожогах IIIБ степени, но струп более плотный и объемный, черного цвета, с признаками обугливания |
В случаях поверхностных легких ожогов с небольшой зоной поражения кожи и слизистых оболочек наблюдаются преимущественно местные нарушения, общее состояние организма изменяется мало.
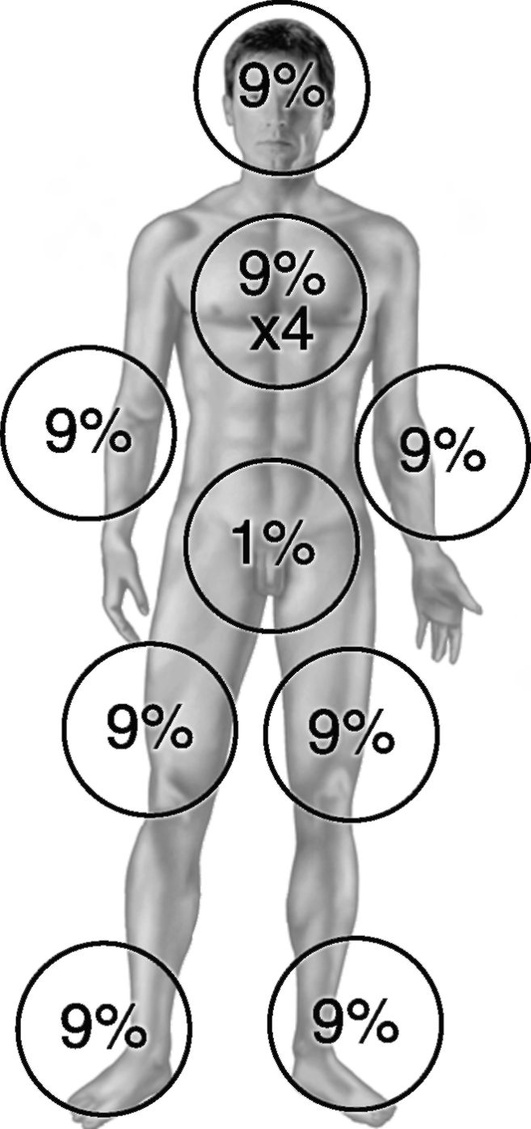
Для определения площади поражения применяют различные способы. Один из самых распространенных - правило «девяток» (рис. 26-5).
У детей соотношение между различными частями тела меняется с возрастом, поэтому лучше ориентироваться по площади ладони пациента, которая приблизительно соответствует 1% поверхности тела. Более точный расчет поверхности ожога у детей (по Лунду и Броудеру) в процентах к поверхности тела представлен в табл. 26-9.
Части тела |
Возраст |
||||
|---|---|---|---|---|---|
новорожденные |
1 год |
5 лет |
10 лет |
15 лет |
|
Голова |
20 |
17 |
13 |
10 |
8 |
Шея |
2 |
2 |
2 |
2 |
2 |
Грудь |
10 |
10 |
10 |
10 |
10 |
Живот |
8 |
8 |
8 |
8 |
8 |
Спина |
11 |
11 |
11 |
11 |
11 |
Ягодицы (обе) |
5 |
5 |
5 |
5 |
5 |
Половые органы |
1 |
1 |
1 |
1 |
1 |
Плечи (оба) |
8 |
8 |
8 |
8 |
8 |
Предплечье (оба) |
5 |
5 |
5 |
5 |
5 |
Кисти (обе) |
5 |
5 |
5 |
5 |
5 |
Ладонь (одна) |
1 |
1 |
1 |
1 |
1 |
Бедра (оба) |
11 |
13 |
16 |
18 |
19 |
Голени (обе) |
9 |
10 |
11 |
12 |
13 |
Стопы (обе) |
5 |
5 |
5 |
5 |
5 |
Помимо определения площади и глубины ожога существенное значение в оценке тяжести состояния имеет наличие или отсутствие поражения функционально важных областей: кистей, стоп, лица и промежности.
При поверхностных ожогах от 10 до 20% поверхности тела и при глубоких ожогах от 5 до 10% поверхности тела развивается ожоговая болезнь с грубым нарушением всех жизненно важных функций организма, обмена веществ, нередко со смертельным исходом. Ожоговая болезнь сопровождается шоком, высокой лихорадкой, истощением организма пострадавшего. Ожоги IIIБ и IV степени заживают с образованием фиброзных рубцов и определяют тяжесть ожоговой болезни.
В раннем детском возрасте, в отличие от взрослых, ожоговый шок может возникать даже при поверхностных ожогах площадью 3-5% поверхности тела, а у детей в возрасте старше 4-5 лет - 5-10%. Ожоговая болезнь у детей протекает тем тяжелее, чем меньше возраст ребенка.
При термическом ожоге дыхательных путей к общей площади поражения кожи добавляют 10-15%. Во всех случаях ингаляционных ожогов у детей следует подразумевать угрозу прогредиентного развития ожогового шока.
Ожоговый шок наступает сразу вслед за ожоговой травмой.
Выделяют четыре периода течения ожоговой болезни:
Ожоговый шок - общая реакция организма на сверхсильный стресс в виде болевого раздражения кожных нервных окончаний травмирующим агентом.
Помимо болевого компонента, пусковыми механизмами развития ожогового шока служат потеря большого количества плазмы через кожные дефекты, сгущение крови и поступление в организм продуктов распада поврежденных тканей. Длительность течения ожогового шока на фоне интенсивной терапии составляет 2-3 сут. Без проведения интенсивной противошоковой терапии, направленной на коррекцию жизненно важных функций организма, спасти пораженного практически невозможно.
В отличие от других видов шока, ожоговый шок у детей имеет свои особенности.
-
Длящаяся 1-2 ч эректильная фаза. В этой фазе пораженный ребенок беспокоен, дезориентирован. У него отмечается двигательное и речевое возбуждение. АД нормальное или повышено.
-
Относительно долго остающееся в норме, а иногда повышенное АД за счет выброса в кровь адреналина в ответ на сильное и продолжительное раздражение болевых рецепторов. Адреналин вызывает спазм периферических сосудов, что приводит к подъему АД и выступает компенсаторным механизмом самозащиты. На последующих стадиях этот механизм играет негативную роль, так как в результате длительного спазма сосудов ухудшается кровоснабжение тканей. Раннее снижение АД при ожоговом шоке считают плохим прогностическим признаком и расценивают как срыв компенсаторных механизмов.
-
Быстрый выход в кровь калия из разрушенных тканей и гемолизированных эритроцитов за счет местной тканевой гипертермии при воздействии высокой температуры. Разрушенный миоглобин тканей и эритроцитов забивает почечные канальцы, способствуя развитию почечной недостаточности. Высокое содержание калия в крови может привести к нарушениям ритма, проводимости и сократимости сердечной мышцы.
-
Быстрое нарастание выраженности сгущения крови, которое приводит к замедлению ее циркуляции по мелким сосудам, тромбообразованию и усугублению гипоксии органов и тканей.
Вслед за эректильной фазой шока развивается торпидная фаза, обусловленная торможением коры головного мозга. В зависимости от тяжести ожогового шока торпидная фаза длится 24-72 ч. В этой фазе дети заторможены, сонливы, в контакт вступают медленно, отвечают односложно. Как и при любом шоке, обожженные остаются в сознании до развития необратимых изменений в последней стадии шока. Отсутствие сознания не характерно для ожогового шока и может быть обусловлено ЧМТ, отравлением токсичными продуктами горения при пожаре (табл. 26-10).
| Признак | I степень | II степень | III степень |
|---|---|---|---|
Сознание |
Ясное |
Заторможенность |
Спутанное или отсутствует |
Кожный покров |
Обычные |
Бледные, легкий цианоз губ, ногтевых пластинок |
Серые, пепельные, выражен цианоз губ, ногтевых лож |
Жажда |
Есть |
Есть |
Есть |
Рвота |
Редкая |
Частая |
Очень частая |
Дыхание |
Нормальное |
Учащено |
Частое, поверхностное |
Температура тела |
Нормальная |
Понижена |
Понижена |
Индекс Франка |
30-70 ед. |
70-120 ед. |
120 ед. |
При ожоговом шоке часто возникают жажда, рвота, озноб, похолодание конечностей. При тяжелом шоке быстро развивается парез кишечника, сопровождаемый метеоризмом. Диурез снижается вплоть до развития анурии. При ожогах пламенем возможно появление бурой или черной мочи с запахом гари (макрогемоглобинурия).
Ожоги верхних дыхательных путей утяжеляют течение ожогового шока. На ингаляционную травму указывают осиплость голоса, одышка, кашель, жалобы на боли в горле, ожог слизистой оболочки губ, языка, зева, носа, опаленность волос в области рта и носа. Ожоги верхних дыхательных путей часто бывают при пожарах в закрытых помещениях, где создается высокая температура горения (комната, автомобиль).
О тяжести ожогового шока у детей судят по индексу Франка, при этом ожог 1% поверхности тела эквивалентен:
При ингаляционном ожоге к вычисленному индексу Франка добавляют 20 ед. Прогноз для жизни у детей при ожогах представлен в табл. 26-11.
| Индекс Франка | Прогноз |
|---|---|
До 30 |
Благоприятный |
30-60 |
Относительно благоприятный |
61-90 |
Сомнительный |
Более 90 |
Неблагоприятный |
Химические ожоги
При химических ожогах, т.е. при ожогах, вызванных кислотами, щелочами и другими сильнодействующими веществами, поражающее действие может распространяться не только на кожу, но и на полость рта и носа, гортань, трахею, бронхи, пищевод, желудок, кишечник и другие органы. Внешние проявления повреждений тканей при воздействии химических реагентов не всегда отражают их глубину и тяжесть. При воздействии на кожу щелочных реагентов повреждение тканей развивается в связи с их ощелачиванием (металлический натрий, едкий калий, каустическая сода, негашеная известь и др.), что приводит к образованию мягкого и влажного струпа, а пораженные участки кожи и слизистых оболочек приобретают белесоватый оттенок. Повреждения при действии окислителей (серная кислота, перманганат калия, хромовая кислота, гипохлорит натрия и др.) происходит по типу сухого некроза, поэтому струп сухой и плотный.
Если ядовитые вещества попадают внутрь, возникает химический ожог слизистой оболочки полости рта, горла, пищевода, желудка, а иногда и кишечника. При этом появляются выраженная боль по ходу пищеварительного тракта, мучительная рвота с примесью крови, желудочно-кишечное кровотечение, кровавая диарея. При попадании внутрь наиболее опасные химические ожоги вызывают щелочи, концентрированные растворы нашатырного спирта. При ожоге пищевода щелочными растворами интоксикация выражена слабо и на первый план в клинической картине выходит симптоматика глубокого поражения его стенок.
Неотложная помощь
При термических ожогах охлаждение места ожога и окружающей поверхности кожи холодной водой (15-20 °С) до исчезновения боли проводят, для того чтобы остановить процесс повреждения кожи. У детей орошение водой проводят не менее 10 мин, у подростков - в течение 30 мин. Необходимо освободить поврежденные участки кожи от одежды до того, как она остынет, срезая неприлипшую одежду вокруг участка повреждения и не вскрывая пузырей, чтобы не создавать условий их инфицирования. Мероприятия медицинской помощи при термических ожогах представлены в табл. 26-12.
Термические ожоги и ожоговый шок без симптоматики развития шока |
Оценка тяжести состояния |
Мониторинг витальных параметров (ЧД, ЧСС, АД) |
|
Охлаждение обожженных участков водой |
|
Обезболивание: при площади поражения менее 9% (у детей до 5 лет менее 5%) вводят метамизол натрия в форме 50% раствора в дозе 10 мг/кг; при площади поражения более 9% вводят фентанил в дозе 2 мкг/кг или кетамин в дозе 2 мг/кг в/в; при площади поражения более 15% дополнительно назначают диазепам в форме 0,5% раствора в дозе 0,3 мг/кг или фентанил в дозе 1-2 мкг/кг |
|
Освобождение поврежденного участка тела от одежды (одежду не снимать - разрезать), определение ориентировочной глубины и поверхности повреждения (запрещается убирать с пораженной поверхности части обгоревшей одежды!) |
|
Наложение влажной асептической повязки с нитрофуралом (Фурацилин♠) или 0,25% раствором дикаина, при больших ожоговых поверхностях ребенка необходимо завернуть в стерильную пеленку или простыню |
|
При ожоговом шоке III-IV (снижение систолического АД более 20%) показаны: оксигенотерапия FiO2 = 1,0; катетеризация вены с введением преднизолона в дозе 3 мг/кг в/в и натрия хлорида 0,9% в дозе 30 мл/(кг x ч) |
При ожоге кожи IIIA степени и площадью поражения более 9% у детей, как правило развивается ожоговый шок, поэтому для обезболивания внутривенно вводят наркотические анальгетики.
Детей с ожоговой травмой следует госпитализировать в специализированный стационар, что улучшает прогноз выживаемости и значительно снижает уровень инвалидизации (табл. 26-13).
| Возраст | Характер ожоговой травмы |
|---|---|
Новорожденные |
Ожоги I, II, IIIA степени при площади поражения более 1% поверхности тела |
Дети до 3 лет |
Ожоги I, II, IIIA степени площадью свыше 3% поверхности тела |
Дети от 3 лет и старше |
Ожоги I, II, IIIA степени площадью более 5% поверхности тела |
Дети любого возраста |
Ожоги IIIБ-IV степени площадью более 1% поверхности тела |
Дети любого возраста |
Ожоги IIIБ-IV степени области лица, головы, шеи, половых органов, кистей, стоп, суставов площадью более 0,5% поверхности тела |
Дети любого возраста |
Ожог дыхательных путей и отравление угарным газом, независимо от площади, глубины и локализации ожога |
Дети любого возраста |
Электротравма |
При химических ожогах кожи негашеной известью ее очищают, обрабатывают 20% раствором сахара. При поражении кожи фтористоводородной кислотой необходимо промывание водой, подкожное введение и смачивание пораженной поверхности 10% раствором глюконата кальция. Введение глюконата кальция продолжают до прекращения боли. Терапевтический эффект данного препарата обусловлен преципитацией ионов фтора в поврежденных тканях. Глюконат кальция внутривенно применяют в случаях отравления и химических ожогов, вызванных щавелевой кислотой. При поражении фенолом кожу промывают водой и смазывают оливковым маслом, а при формировании струпа обрабатывают глицерином.
При ожогах половых органов и промежности уже на догоспитальном этапе рекомендована катетеризация мочевого пузыря в связи с быстрым развитием отека тканей, сопровождаемого задержкой мочеиспускания.
Активная инфузионная терапия ожогов на догоспитальном этапе, особенно в раннем возрасте, не практикуется, так как гиповолемия за счет плазморрагии развивается обычно через 4-6 ч. Инфузионная терапия необходима при ожоговом шоке, когда гемодинамические нарушения появляются уже в первые минуты травмы.
Детям и подросткам с ожогами II-IV степени тяжести проводят экстренную профилактику столбняка в соответствии с их вакцинальным статусом.
При ингаляционном ожоге дыхательных путей и при тяжелом ожоге лица целесообразны интубация трахеи, определение концентрации карбоксигемоглобина и газов крови.
При термических ожогах век и глазного яблока в конъюнктивальную полость закапывают анестезирующие вещества - 3-5 капель 0,25% раствора прокаина (Новокаин♠ ) или 2% раствора лидокаина. На область глаз накладывают асептическую бинокулярную повязку.
При химических ожогах промывание холодной водой следует проводить не менее 20 мин. В некоторых случаях (контакт с металлическим натрием, негашеной известью, концентрированными кислотами) промывание водой противопоказано, так как вода усиливает химический ожог кожи с расширением площади поражения. Если ожог вызван химическим веществом в виде сухого порошка перед промыванием водой его необходимо удалить путем механического очищения.
ХОЛОДОВАЯ ТРАВМА
Общее переохлаждение - патологический синдром, возникающий вследствие длительного воздействия низких температур на весь организм и приводящий к уменьшению температуры тела ниже 35 °С.
В России от воздействия низкой температуры ежегодно погибает 1,6-1,8 тыс. людей, что в структуре общей смертности населения составляет 0,07% (в основном это мужчины в возрасте старше 20 лет в состоянии алкогольного опьянения). На долю детей среди погибших приходится около 15%. Для сравнения: в США первичная гипотермия служит причиной около 600 смертельных случаев в год. В европейских странах с холодным климатом (в Норвегии, Дании, Швеции, Финляндии, Исландии), согласно данным о структуре смертности, летальные исходы от воздействия низких температур не регистрируются. Американские исследователи рассмотрели около 74 млн смертей, случившихся в 13 странах мира с 1985 по 2012 г., и рассчитали, что из них 7,3% связаны с холодной погодой и лишь 0,4% - с жаркой.
В 2005 г. N.В. Mathur и соавт. показали, что летальность у детей после перенесенной тяжелой гипотермии составляет 80%, а после незначительной гипотермии - 39,3%. Если же умеренная гипотермия сочетается с гипогликемией (авторы рассматривают вторую как осложнение первой), летальность увеличивается практически в 2 раза и достигает 71,4%.
Почти в 50% случаев смерти от общего переохлаждения пострадавшие замерзают при температуре воздуха выше 4 °С. Следует отметить, что переохлаждение очень быстро наступает у новорожденных вследствие незрелости системы терморегуляции.
Охлаждающими факторами обычно выступают воздух, вода или их взаимодействие. В ледяной воде смертельное охлаждение развивается в течение 30 мин, а на воздухе при 0 °С - в течение 10-12 ч. Вероятность и интенсивность общего переохлаждения значительно повышаются на фоне алкогольного опьянения, физического переутомления, психического возбуждения. Дети склонны к переохлаждению вследствие относительно большой поверхности тела. Нередко переохлаждение у них наступает даже после длительного погружения в воду температурой 20-24 °С, причем мокрая одежда и ветер увеличивают риск гипотермии (табл. 26-14).
Повышенная влажность воздуха и ветреная погода в холодное время года |
Нарушение кровообращения конечностей от сдавливания их тесной обувью |
Повышенная потливость ног |
Промокшая одежда и обувь |
Алкогольное и наркотическое опьянение |
Истощение организма, переутомление, авитаминоз, голод |
Отморожение - локальное повреждение тканей в результате продолжительного воздействия низкой температуры. Местное повреждение может возникнуть при температуре как выше, так и ниже точки замерзания воды. В основе патогенеза отморожения лежат нервно-сосудистые реакции, которые приводят к повышению вязкости крови в сочетании с длительным спазмом артериол под влиянием холода с последующим их тромбозом, прекращением кровообращения, аноксией тканей и нарушением тканевого обмена вплоть до некроза. Повреждение сосудистого русла возможно в течение 1-2 ч воздействия холода на конечности.
Выраженность холодового поражения прямо связана с длительностью пребывания пострадавшего в условиях низкой температуры. Чаще страдают нижние конечности. Как правило, патологический процесс не выходит за пределы голеностопного, а на верхних конечностях - лучезапястного сустава. В первую очередь страдают открытые участки тела: уши, нос и щеки.
Механизмы терморегуляции перестают функционировать при температуре тела ниже 30 °С, при этом организм начинает зависеть только от внешнего источника тепла. Почечная дисфункция и снижение концентрации АДГ приводят к выработке большого количества низкоконцентрированной мочи (холодовой диурез), что в сочетании с потерей жидкости из интерстициальной ткани служит причиной развития гиповолемии. Сужение сосудов в сочетании с гипотермией может маскировать гиповолемию, внезапная манифестация которой при согревании (расширение сосудов) способна привести к кардиогенному шоку и остановке сердца.
Погружение в холодную воду может вызвать рефлекс погружения, который приводит к сужению сосудов в мышцах, при этом кровь шунтируется к жизненно важным органам (сердце, мозг). Рефлекс наиболее отчетливо проявляется у маленьких детей и помогает выжить. Переохлаждение в результате полного погружения в ледяную воду может защитить головной мозг от гипоксии за счет снижения метаболизма, поэтому возможно выживание даже после длительной остановки сердца из-за сильного переохлаждения. При переохлаждении быстро наступают нейрогуморальные нарушения, сопровождаемые истощением коры надпочечников.
При общем охлаждении организма различают две основные фазы развития патологического процесса - фазу компенсации и фазу декомпенсации терморегуляции с падением температуры тела.
В первой фазе охлаждения организм реагирует напряжением своих функций, направленных на увеличение теплопроизводства. Это достигается усилением, в том числе и учащением, деятельности сердца, нарастанием глубины и ЧД, истощением энергетических ресурсов. Ограничение теплоотдачи происходит в значительной степени за счет спазма периферических сосудов.
Благодаря усилению теплопродукции и уменьшению теплоотдачи на некоторое время сохраняется нормальная температура тела. Однако в связи с истощением энергетических запасов это равновесие вскоре нарушается, температура тела начинает снижаться. Постепенно угасают жизненные функции: ослабевают сила сердечных сокращений и ЧСС, замедляется ритм и уменьшается ЧД, прогрессируют расстройства кровообращения. Значительно изменяются функции ЦНС. Вслед за кратковременным возбуждением начинается торможение, которое постепенно охватывает все отделы нервной системы.
Первые признаки охлаждения организма - ощущение озноба, мелкая дрожь, «гусиная кожа», синюшный оттенок кожного покрова и слизистых оболочек, повышение тонуса мышц, страх, беспокойство и усиленная подвижность. Затем у пострадавшего возникает безразличие к окружающему. Притупляются зрение и слух. В ряде случаев отмечаются бред, спутанность сознания, галлюцинации, бессвязная речь, судороги, непроизвольное мочеиспускание. В дальнейшем наблюдаются тяжелое бессознательное состояние, выраженная бледность кожи и слизистых оболочек. Начинается окоченение. Клиническая смерть наступает при падении ректальной температуры ниже 25 °С. Прекращение специфической деятельности клеток и органов при понижении температуры тела до 25-20 °С считают обратимым процессом, перспективным для восстановления.
Выделяют три степени переохлаждения, причем клиническая картина поражения коррелирует с температурой тела (табл. 26-15).
| Степени переохлаждения | Клиническая картина |
|---|---|
I степень - адинамическая (охлаждение до 32-30 °С) |
Характерны заторможенность, выраженная одышка, мышечная дрожь. Речь затруднена, скандирована. Движения скованные, но сохраняется ограниченная способность к самостоятельному перемещению. Кожа бледная с синюшным оттенком, можно обнаружить признаки усиления функций сердечно-сосудистой системы (тахикардия, АГ) |
II степень - ступорозная (охлаждение до 29-28 °С) |
Характерна резкая заторможенность с гипорефлексией, речь отсутствует, пострадавший дезориентирован в пространстве. Выражена ригидность мускулатуры (характерная поза скрючившегося человека), дрожи нет. Самостоятельные движения невозможны. Возникают брадикардия, артериальная гипотензия. Дыхание редкое, поверхностное |
III степень - коматозная (охлаждение до 27-26 °С) |
Характерны кома, гипорефлексия, тризм жевательной мускулатуры, тонические судороги. Реакция зрачков на свет резко ослаблена или утрачена. Выражена брадикардия, АД не определяется. Дыхание редкое, поверхностное, возможны патологические ритмы дыхания типа Чейна-Стокса. Клиническая смерть обусловлена ФЖ. Замерзание может закончиться оледенением |
В патогенезе переохлаждения играют роль спазм периферических сосудов с соответствующими трофическими и метаболическими нарушениями. Мышечная дрожь, с одной стороны, играет защитную роль (выработка тепла), с другой стороны, приводит к истощению энергетических запасов и усугубляет метаболические расстройства. Интенсивность дрожи резко снижается при температуре тела ниже 31 °С, параллельно уменьшается чувство холода.
Выделяют острое, подострое и медленное общее охлаждение организма (табл. 26-16).
| Скорость охлаждения | Характеристика |
|---|---|
Острое |
Смертельный исход возможен в течение 1 ч. Обычно такое охлаждение происходит в воде с температурой от 0 до 10 °С, при одновременном действии влаги и холодного воздуха с ветром |
Подострое |
Смертельный исход возможен в течение 4 ч. Может наблюдаться при охлаждении на воздухе в комбинации с высокой влажностью, физическим утомлением, алкогольным опьянением, кровопотерей и др. |
Медленное |
Смертельный исход возможен после 4 ч воздействия сниженной температуры среды. Такое охлаждение происходит при действии воздуха, когда тело защищено одеждой или снежной массой |
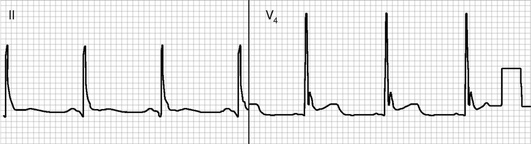
На ЭКГ при гипотермии наблюдается расширение комплекса QRS, что свидетельствует о замедлении внутрижелудочковой проводимости, в комбинации с депрессией или элевацией сегмента ST и инверсией зубца Г. Удлинение систолы и замедление проводимости могут увеличивать интервал R-R и вести к развитию АВ-блокады степени. Задержка реполяризации при понижении температуры тела проявляется на ЭКГ удлинением интервала Q-T, которое может регистрироваться в течение нескольких часов и даже дней после согревания, а АВ-блокада может развиваться спустя несколько суток после восстановления нормальной температуры тела. Из-за гипотермии происходит снижение активности ферментов, в результате чего нарушается функционирование K+ /Nа+-насоса, происходит снижение автоматизма и возникновение брадикардии. Эта брадикардия не обусловлена вагусным влиянием и рефрактерна к атропину. На ЭКГ (рис. 26-6) часто определяются J -волны (волны Осборна) в виде необычного комплекса QRS, куполообразного сегмента ST, инверсии зубца Г («верблюжий горб»). Этот феномен связан с нарушением ранней реполяризации желудочков. Такие изменения часто ошибочно трактуют как инфаркт миокарда или изменения вследствие гипокальциемии при угасании электрической активности сердца. Волна Осборна лучше идентифицируется в латеральных прекардиальных отведениях. Считается, что зубец Осборна патогномоничен для гипотермии. Ряд наблюдений доказывает связь феномена Осборна с последующей ФЖ (предиктор возникновения фатальной электрической нестабильности миокарда желудочков).
Непосредственной причиной смерти при переохлаждении в холодной воде служит острая сердечно-сосудистая недостаточность, а на воздухе - остановка дыхания, которая происходит при понижении температуры в продолговатом мозге до 23-24 °С.
Для термометрии необходимо использовать электронные термометры, а не ртутные, нижний предел температуры которых составляет 34 °С. Измерение температуры тела следует проводить в прямой кишке.
Отморожения могут быть поверхностными и глубокими. Выделяют следующие степени тяжести отморожения (табл. 26-17).
| Степень тяжести | Клиническая картина |
|---|---|
I |
Характерны побледнение кожи и потеря чувствительности, в том числе исчезновение ощущения холода и дискомфорта в поврежденной области. При отогревании появляются жжение, боль, зуд, покраснение и отек мягких тканей |
II |
На отечной коже бледно-синюшной окраски образуются пузыри различной величины, наполненные желтоватой с геморрагическим оттенком жидкостью, распространяющиеся до кончиков пальцев. Болевая и тактильная чувствительность отсутствует в течение нескольких часов |
III |
Характерен тотальный некроз кожи и подлежащих тканей. Содержимое пузырей геморрагическое. Пузыри не распространяются до дистальных отделов пальцев. Капиллярное кровообращение отсутствует, снижена общая температура тела. Ткани после отогревания остаются твердыми |
IV |
Происходит омертвение всех слоев тканей, в том числе кости. Кожа багровая, быстро покрывается пузырями, наполненными жидкостью черного цвета. Поврежденная зона чернеет и мумифицируется, развивается сухая гангрена, а в случае присоединения инфекции - влажная гангрена. Отсутствуют все виды чувствительности. Способность конечности к движению сохраняется. Осложнением может быть рабдомиолиз с ОПН |
Следует подчеркнуть, что в условиях замерзания продолжительность клинической смерти значительно удлиняется.
Неотложная помощь
Недопустимо растирание отмороженных участков тела из-за возможности поверхностного повреждения и инфицирования кожи. При любой степени переохлаждения необходимо предотвратить дальнейшее охлаждение: снять мокрую одежду, защитить пострадавшего от ветра, внести в теплое помещение или автомашину. Если пострадавший в сознании, нужно дать ему теплое сладкое питье. Последующие мероприятия зависят от того, насколько серьезна гипотермия, есть ли нарушения гемодинамики. При стабильном состоянии ребенка оптимальным следует считать согревание со скоростью 1 °С/ч. Если переохлаждение не тяжелое, и нет значительного нарушения терморегуляции (есть дрожь, температура тела от 31 до 35 °С), лучше всего начать пассивное наружное согревание. С этой целью необходимо переодеть пострадавшего в сухую теплую одежду, завернуть в обычное одеяло или использовать специальное «космическое» одеяло, имеющее металлизированный отражающий слой для пассивного согревания (золотистой стороной внутрь), начать инфузионную терапию подогретыми растворами (табл. 26-18).
Общее переохлаждение организма |
Оценка тяжести состояния |
Мониторинг витальных параметров (ЧД, ЧСС, АД) |
|
ЭКГ |
|
Пульсоксиметрия |
|
Базовые реанимационные мероприятия |
|
Постепенное согревание до температуры тела 32-33 °С |
|
Катетеризация вены с последующим проведением инфузионной терапии теплыми (40 °С) кристаллоидными растворами в дозе 10-20 мл/(кг x ч) |
На пораженную конечность накладывают асептическую и термоизолирующую многослойную повязку. При II степени отморожения пузыри не вскрывают, кожу обрабатывают 96% раствором этанола, а при нарушении целостности стенки пузыря накладывают асептическую повязку. Следует подчеркнуть, что давящие повязки при отморожениях не накладывают, так как они способствуют деструкции тканей.
Рекомендовано придать пораженной конечности возвышенное положение, а пальцам кисти - функционально выгодную позицию.
В тяжелых случаях в целях профилактики надпочечниковой недостаточности внутримышечно или внутривенно вводят преднизолон в дозе 3-5 мг/кг.
При III-IV степени отморожения в стационарных условиях после адекватного обезболивания удаляют пузыри; при нарастании отека производят линейные насечки на коже (послабляющие разрезы), накладывают влажно-высыхающие повязки с антисептиками. При наличии некрозов проводят некрэктомию. Продолжают инфузионную терапию гидроксиэтилкрахмалом в дозе 10-20 мл/ (кг х сут) в сочетании с пентоксифиллином (Трентал♠ ) или ксантинола никотинатом в дозе 0,6 мг/(кгх ч) и подкожным введением гепарина в дозе 100-300 ЕД/ (кгх сут) в 4-6 приемов. В целях профилактики гнойных осложнений назначают антибиотики широкого спектра действия. Поражение электрическим током (электротравма)
Электротравма - повреждение организма электрическим током. Травмы могут быть обусловлены природным атмосферным электричеством - молнией.
Повреждения от молнии в настоящее время редки, основная масса зарегистрированных случаев электротравмы - повреждения от технического электричества. Повреждения возможны на любом участке электрической сети, но, как показывают статистические данные, только 46,7% всех электротравм относится к центральным установкам с токами высокого напряжения; остальные повреждения происходят на периферической сети - на установках с током низкого напряжения (не выше 220-250 В). Причины травматизма, ассоциированного с электричеством, сводятся к нарушению правил техники безопасности и индивидуальной защиты, неисправности приборов и оборудования.
На долю электротравм приходится 1-2,5% всех травматических повреждений и 2-3% случаев обращения детей за медицинской помощью.
В мире смертность от поражений электрическим током составляет 3-15%, а по количеству летальных исходов и инвалидизации электротравма занимает одно из первых мест. Согласно данным отечественных исследований, смертность при электротравме составляет 11,1%, причем при воздействии тока высокого напряжения - 22,4%, низкого - 16,8%.
На долю электротравмы в США приходится 1% всех смертей от несчастных случаев (около 1000 человек в год). Благодаря современным методам лечения смертность при электротравме снизилась до 3-15%, но частота ампутаций и обширных поражений мягких тканей, приводящих к инвалидности, по-прежнему высока. Более 60% погибших от электротравмы - мужчины, преимущественно от 20 до 34 лет. Примерно 1/3 пораженных током высокого напряжения составляют электрики, еще 1/3 - строители, остальные случаи не связаны с производством.
Из всех смертельных ожогов 1/3 приходится на повреждения электрическим током. Половина поражений током низкого напряжения происходит в быту, особенно часто при этом страдают дети.
Согласно данным Стэнфордского университета, наибольшее количество смертельных электротравм приходится на детей в возрасте до 6 лет и рабочих, профессии которых связаны с электрическим оборудованием.
При поражении молнией показатели смертности очень высоки: из 300 случаев в год 100 повреждений заканчиваются летальным исходом.
Поражение электрическим током может произойти при различных обстоятельствах (табл. 26-19).
Непосредственный контакт тела ребенка с источником электрического тока (в домашних условиях, на улице при обрыве электрического провода, открытых электрощитовых и др.) |
Дуговой контакт, когда ребенок находится в непосредственной близости от мощного источника тока, но не касается его (до 35 см) |
Воздействие шагового напряжения, возникающего между ногами из-за того, что они находятся на разном расстоянии от упавшего на землю провода |
Поражающее действие электротока зависит от его физических характеристик (силы тока и напряжения, вида и частоты), условий контакта и состояния организма. В табл. 26-20 представлена зависимость тяжести поражения от силы электрического тока.
| Сила тока, мА | Тяжесть поражения |
|---|---|
0,5 |
Не ощущается человеком |
1-4 |
Покалывание/восприятие |
3-4 |
Безопасный ток - дети |
6-8 |
Безопасный ток - женщины |
7-9 |
Безопасный ток - мужчины |
5-10 |
Боль в мышцах и судорожные сокращения, но руки можно оторвать от источника тока |
15-20 |
Тетания, сильное сокращение скелетной мускулатуры, руки невозможно оторвать от источника тока |
20-50 |
Боль в руках и груди, затруднение дыхания, паралич дыхательной мускулатуры, афония в результате ларингоспазма |
50-120 |
Мерцание желудочков |
Около 100 |
Потенциально опасно для жизни |
100-500 |
Практически всегда смертельно |
Поражение электрическим током высокого напряжения (1000 В и более) обусловливает тяжелые термические повреждения вплоть до обугливания.
При воздействии тока низкого напряжения на первый план выходят развитие сердечных аритмий, первичная и вторичная остановка дыхания, расстройства сознания, парестезии и параличи.
Поражение переменным током приводит к более тяжелым последствиям, чем воздействие постоянного тока.
Повреждение электрическим током складывается из четырех основных моментов:
Электрохимическое, тепловое и механическое воздействие на ткани приводит к ожогам кожного покрова, роговицы и конъюнктивы, расслоению тканей.
При прохождении электротока через головной мозг возможна мгновенная смерть вследствие блокады центров регуляции функций жизненно важных органов и систем; возникают сердечные аритмии, ФЖ, ОПечН, ларингоспазм, бронхоспазм, паралич диафрагмы, паралич дыхательной мускулатуры и ОПН. Поражение электротоком скелетной мускулатуры и сосудов сопровождается выраженным болевым синдромом, почечной недостаточностью, коллапсом. Электротравма способна вызывать неврологические расстройства: общемозговые (кома, судороги) и/или очаговые нарушения (парезы конечностей, эпилепсия), а также повреждение спинного мозга и нейропсихические расстройства.
Наряду с силой тока и длительностью его прохождения через тело пострадавшего большое значение имеют пути, по которым проходит электрический ток (петля). Различают 12 основных петель тока. Основное различие между электротравмами при разных петлях состоит в том, через какие органы прошел ток. Главными проводниками тока в организме служат не крупные сосуды, а мышечные массы вместе с питающей их капиллярной сетью, нервы, спинномозговая жидкость и лимфа. Опасность для жизни пострадавшего во многом зависит от петли тока. Например, петля, проходящая через нижние конечности, менее опасна, чем верхняя, когда ток проходит через обе верхние конечности, туловище и голову. Самая опасная - полная петля (обе руки и обе ноги), так как ток непременно проходит через сердце, вызывая смертельно опасные нарушения ритма.
Ожоги при электрическом поражении всегда глубокие, особенно при высоковольтном поражении. Проявляются они образованием плотного светлоили темно-коричневого некроза. Важно выявить точки входа и выхода тока, так как они могут дать информацию о характере электрической петли. Возможны вторичные ожоги пламенем от горящей одежды.
Выделяют четыре степени тяжести электротравмы (табл. 26-21).
| Степень тяжести | Клиническая картина |
|---|---|
I |
Ребенок в сознании, возбужден либо оглушен. Характерны тоническое сокращение мышц конечности, боль в области ожога кожи, тахипноэ и тахикардия, бледность кожи |
II |
Развивается тяжелый болевой синдром вплоть до шока, сознание может отсутствовать. Возможны различные нарушения ритма сердца. Вероятно появление судорог и дыхательной недостаточности. Ожоги более обширные и глубокие |
III |
Характерны кома, нарушения ритма сердца, шок, ОДН, ларингоспазм |
IV |
Клиническая смерть вследствие ФЖ сердца |
При поражении электрическим током возможна быстрая потеря сознания различной продолжительности и степени с торможением сердечно-сосудистого и дыхательного центров с развитием мнимой смерти (электрическая летаргия), в патогенезе которой роль играют угнетение функций продолговатого мозга, ФЖ и тетанический спазм дыхательных мышц.
Смерть при электротравме наступает из-за механической асфиксии, нарушения сердечной деятельности или шока (зачастую без внешних признаков ожога). Смертельный исход при электротравме наступает в результате:
К особенностям клинической смерти при электротравме у детей относится ее удлинение до 8-10 мин, что позволяет повысить эффективность реанимационных мероприятий.
Неотложная помощь
Первая помощь на месте происшествия - решающий фактор в спасении пострадавшего. Как правило, первую помощь оказывают лица, находящиеся вблизи от пострадавшего. Пострадавший, находясь в тяжелом состоянии, может все слышать, но не может говорить в результате спазма голосовой щели и афонии.
Необходимо прекратить контакт с источником электрического тока, для чего лучше централизованно отключить его с помощью рубильника на распределительном электрощите.
Провода снимают с пострадавшего сухими (!) предметами с низкой электропроводностью (деревянными, пластиковыми или резиновыми). Во избежание шагового напряжения под ноги следует подложить электроизолирующую ткань или дерево.
Следует строго соблюдать правила безопасности для спасателя: медицинскую помощь начинают оказывать только после того, как пострадавший будет изолирован от воздействия электрического тока.
При легком поражении ребенку показаны седативная терапия и обезболивание анальгетиками.
Для купирования болевого синдрома, который при электротравме может быть значительно выражен, применяют ненаркотические или наркотические анальгетики, при судорожном синдроме - диазепам или мидазолам.
В случае развития шока показаны катетеризация вены, инфузионная терапия, вспомогательное дыхание, мониторинг витальных показателей, купирование сопутствующих нарушений ритма сердца. Всем пострадавшим необходимо проведение ЭКГ, а при тяжелом состоянии - кардиомониторинг в течение первых суток лечения.
В табл. 26-22 представлена последовательность действий при оказании медицинской помощи пострадавшему с электротравмой.
Явления бронхоспазма купируют ингаляционным введением через небулайзер сальбутамола в дозе 1,25-2,5 мг, ипратропия бромида в дозе 125-250 мкг или Беродуала♠ (комбинация ипратропия бромида и фенотерола; детям до 6 лет - 10 капель, 6-12 лет - 20 капель, старше 12 лет - 20-40 капель) в 0,5-1,0 мл 0,9% раствора натрия хлорида.
При клинической смерти проводят комплекс реанимационных мероприятий с включением электрической дефибрилляции (4 Дж/кг) и ИВЛ. Как сказано выше, повысить эффективность реанимационных мероприятий при электротравме у детей позволяет такая особенность, как удлинение клинической смерти до 8-10 мин.
Поражение электрическим током и молнией |
Оценка тяжести состояния |
Мониторинг витальных параметров (ЧД, ЧСС, АД) |
|
Пульсоксиметрия |
|
ЭКГ |
|
Катетеризация вены |
|
Обезболивание: при I степени тяжести - 50% раствор метамизола натрия в дозе 10 мг/кг с 2% раствором хлоропирамина в дозе 0,15 мл на год жизни внутримышечно; при степени - фентанил в дозе 2 мкг/кг внутривенно |
|
При артериальной гипотензии: натрия хлорид 0,9% в дозе 20-30 мл/(кг x ч), гидроксиэтилкрахмал 6% в дозе 10 мл/кг внутривенно |
|
Купирование сопутствующих нарушений ритма сердца |
|
При III степени тяжести - интубация трахеи |
|
При IV степени - расширенная СЛР |
Госпитализация ребенка обязательна при любой степени поражения током. Транспортировку осуществляют только в положении лежа. Даже при хорошем самочувствии во время транспортировки у пострадавшего возможны внезапный спазм коронарных сосудов и смерть, поэтому сопровождающие должны быть постоянно готовы к проведению СЛР.
Острые ингаляционные поражения
Ведущее значение в изменении состояния пострадавших при пожаре имеет непосредственное повреждение слизистых оболочек респираторного тракта горячим воздухом и продуктами горения, а также ингаляционное отравление токсичными веществами, в том числе угарным газом.
В клинической картине преобладает обструкция верхних или нижних дыхательных путей, что обусловлено как рефлекторным ларинго- и/или бронхоспазмом, так и отеком легких.
Неотложная помощь при ингаляционном поражении продуктами горения
На месте пожара всем пострадавшим с дыхательными расстройствами показаны бронхолитическая терапия, ингаляционные или системные ГК.
Обязательны адекватное обезболивание, оксигенотерапия 100% увлажненным кислородом (FiO2 = 0,5-1,0). При наличии данных, указывающих на ожог верхних дыхательных путей, показана ранняя интубация трахеи (см. табл. 26-23).
Развитие симптомов ОДН - показание к госпитализации в отделение реанимации и интенсивной терапии.
ОТРАВЛЕНИЕ УГАРНЫМ ГАЗОМ
Оксид углерода (CO), или угарный газ, образует прочное соединение с гемоглобином - карбоксигемоглобин, в присутствии которого оксигемоглобин труднее отдает кислород тканям. Токсическое действие CO не ограничивается гипоксией тканей и сдвигом кривой диссоциации оксигемоглобина. CO связывает цитохромы, приводя к угнетению дыхания на уровне митохондрий, развитию молочнокислого ацидоза. Происходит демиелинизация белого вещества головного мозга с его отеком, некрозами, петехиальными кровоизлияниями. Характерна депрессия миокарда с развитием артериальной гипотензии.
Клиническая картина острого отравления угарным газом включает проявления нарастающей гипоксии ЦНС: ослабление внимания, нарушение восприятия света, головная боль, головокружения, шум в ушах. Кожа бледная или темно-вишневого (сине-багрового) цвета. Возможны некрозы кожи с образованием пузырей. Отмечаются тошнота, рвота, мышечная слабость, шок. Дыхание поверхностное, прерывистое. Часто наблюдаются потеря сознания, судороги. Причина смерти при отравлении угарным газом - отек легких и головного мозга.
Неотложная помощь
Тактика оказания медицинской помощи при отравлении СО и другими продуктами горения представлена в табл. 26-23.
Отравление окисью углерода, другими газами, дымами и парами без нарушения сознания |
Мониторинг витальных параметров (ЧД, ЧСС, АД) |
Пульсоксиметрия |
|
ЭКГ |
|
Глюкометрия |
|
Оксигенотерапия FiO2 = 1,0 (кроме отравления хлором) |
|
Ацизол♠ (цинка бисвинилимидазола диацетат) 6% 0,1 мл на год жизни внутримышечно при отравлении угарным газом |
|
Ларингоспазм, рефлекторный бронхоспазм |
Ингаляция через небулайзер будесонида (500-1000 мкг), Беродуала♠ (детям до 6 лет - 10 капель, 6-12 лет - 20 капель, старше 12 лет - 20-40 капель) |
Кома |
Интубация трахеи после введения атропина в дозе 10-20 мкг/кг (0,1% раствор в количестве 0,05 мл на год жизни) |
ИВЛ/вспомогательная ИВЛ |
|
Ожог верхних дыхательных путей |
Катетеризация вены или обеспечение внутрикостного доступа с введением: натрия хлорида 0,9% в дозе 10-20 мл/(кг x ч) внутривенно капельно; преднизолона в дозе 2-5 мг/кг или дексаметазона в дозе 0,3-0,5 мг/кг внутримышечно или внутривенно |
При нарастающей асфиксии - интубация трахеи |
|
Применение ларингеальной трубки противопоказано! |
|
Перед интубацией: атропин в дозе 20 мкг/кг или 0,05 мл 0,1% раствора на год жизни внутривенно (при оценке комы по ШКГ более 6 баллов); мидазолам в дозе 0,1-0,15 мг/кг или диазепам в дозе 0,2 мг/кг внутривенно; кетамин в дозе 1 мг/кг внутривенно (для линейных бригад); пропофол 2-3 мг/кг внутривенно (для специализированных бригад) |
|
Санация верхних дыхательных путей |
|
ИВЛ/вспомогательная ИВЛ |
|
Попытка интубации трахеи должна быть однократной |
Следует немедленно удалить пострадавшего из зоны поражения.
Обязательна ревизия верхних дыхательных путей. При угнетении дыхания показано вспомогательное дыхание. Оксигенацию проводят 100% кислородом.
Пострадавшего согревают, к голове прикладывают холод.
При развитии отека легких показаны интубация трахеи, ИВЛ под положительным давлением 4-6 см вод.ст., дегидратация (фуросемид, или Лазикс♠ , в дозе 1-2 мг/кг).
В условиях стационара показано проведение курса гипербарической оксигенации под давлением до 3 атм, что значительно снижает вероятность развития у детей отдаленных неврологических последствий отравления угарным газом.
Синдром длительного сдавления
Синдром длительного сдавления (краш-синдром) развивается при длительном, в течение нескольких часов, придавливании частей тела. После освобождения конечности может развиться эндотоксический шок. Освобожденная конечность увеличивается в объеме за счет отека, цвет ее багрово-синюшный, вскоре на коже могут появиться пузыри с геморрагическим содержимым. Быстро развивается ОПН вследствие токсического («средние молекулы», миоглобин) и циркуляторного поражения.
Классификация синдрома длительного сдавления, предложенная Э.А. Нечаевым и Г.Г. Савицким, представлена в табл. 26-24.
| Параметры | Характеристика |
|---|---|
Вид компрессии |
Раздавливание |
Сдавление прямое |
|
Сдавление позиционное |
|
Локализация |
Грудь, живот, таз, кисть, предплечье, стопа, голень, бедро |
Сочетание повреждений мягких тканей |
С повреждением внутренних органов |
С повреждением костей, суставов |
|
С повреждением магистральных сосудов, нервных стволов |
|
Осложнения |
Ишемия конечности - компенсированная, некомпенсированная, необратимая (по В.А. Корнилову) |
Со стороны внутренних органов и систем (инфаркт миокарда, пневмония, отек легких, жировая эмболия и др.) |
|
Гнойно-септические |
|
Степени тяжести |
Легкая |
Средняя |
|
Тяжелая |
|
Периоды компрессии |
Ранний |
Промежуточный |
|
Поздний |
|
Комбинации |
С ожогами, отморожениями |
С лучевой болезнью |
|
С отравлениями и др. |
Неотложная помощь. В связи с быстрым утяжелением состояния детей с краш-синдромом еще до освобождения конечности от сдавливания необходимо проведение седации. Артериальный жгут (в целях профилактики эндотоксического шока) должны накладывать только специально обученные сотрудники службы спасения (табл. 26-25).
После освобождения конечности на нее накладывают жгут. У детей рекомендовано накладывать жгут на срок до 30 мин, затем распускать на 1 мин и повторно накладывать на 30 мин вплоть до поступления ребенка в стационар.
Проводят тщательный осмотр пострадавшего ребенка для выявления у него переломов костей. Обеспечивают транспортную иммобилизацию пораженной конечности с обкладыванием ее специальными охлаждающими пакетами или льдом.
Во время транспортировки ребенка укладывают на щит в горизонтальном положении, а поврежденную конечность приподнимают на 15-30°.
Если у ребенка отсутствует сознание, есть нарушения дыхания |
Оценка тяжести состояния |
Мониторинг витальных параметров (ЧД, ЧСС, АД) |
|
Пульсоксиметрия |
|
ЭКГ |
|
Катетеризация вены |
|
Для предотвращения потерь тепла - использование металлизированного одеяла (серебристой стороной к пострадавшему) |
|
При сохранении сознания - горячее питье, теплое укутывание |
|
Оксигенотерапия FiO2 = 1,0 |
|
При возбуждении |
Диазепам в форме 0,5% раствора в дозе 0,1-0,3 мг/кг внутривенно или внутримышечно |
Метамизол натрия в форме 50% раствора в дозе 10 мг/кг или 0,1 мл на год жизни внутримышечно |
|
При артериальной гипотензии (систолическое АД менее 20%) |
Тугое пеленание (бинтование) пораженной конечности в дистально-проксимальном направлении, холод, транспортная иммобилизация конечности в приподнятом положении |
При шоке |
Катетеризация вены |
Инфузионная терапия: натрия хлорид 0,9%, глюкоза 5% - 10 мл/кг внутривенно капельно |
|
Допамин в дозе 1-4 мкг/(кг x мин) микроструйно |
|
При отсутствии эффекта - повышение дозы допамина до 5-15 мкг/(кг x мин) микроструйно |
|
Преднизолон в дозе 2 мг/кг внутривенно |
|
Если пациенту требуется интубация трахеи, установить назо- или орогастральный зонд |
|
Если интубация не требуется, показана оксигенотерапия с поддержанием SpO2 не ниже 94% |
|
Этилметилгидроксипиридина сукцинат (Мексидол♠) в дозе 1-5 мл внутривенно |
В целях предотвращения шока и улучшения микроциркуляции в почечной ткани в связи повышенной нагрузкой на почки, обусловленной массивной миоглобинурией, вводят кристаллоиды - 0,9% раствор натрия хлорида, 5% раствор глюкозы внутривенно капельно (под контролем АД). Инфузионную терапию сочетают с микроструйным введением допамина в дозе 1-4 мкг/(кг х мин) при сохраненном АД, а при явлениях шока - в дозе 5-12 мкг/(кгх мин).
При развитии ОПН пострадавшим с синдромом длительного сдавливания в условиях стационара проводят курсы плазмафереза и гемодиализа.
Укусы млекопитающих (собаки, кошки, дикие животные, грызуны)
Большинство укусов млекопитающих приходится на собак - около 80%, укусы кошек составляют 5-15%. На укусы грызунов приходится 2-5% случаев, других мелких животных - 1-3%.
Чаще всего от укусов страдают дети в возрасте от 5 до 14 лет, так как они не способны оценить агрессивность поведения животного. Существует два пика частоты укусов млекопитающими - между 1-4 годами и между 10 и 13 годами жизни. В США и Европе травмы от укусов собак и кошек занимают 5-е место среди всех причин обращения за экстренной помощью в педиатрии, составляя 1% всех случаев. Ежегодное количество детей, укушенных собакой или кошкой, которым потребовалась медицинская помощь, составляет 30-50 случаев на 100000 населения в возрасте 0-15 лет. Считается, что 25-40% детей хотя бы 1 раз в жизни были укушены собакой или кошкой. На укусы млекопитающих приходится 5% раневых повреждений в отделениях неотложной хирургической помощи.
Большинство укусов млекопитающих нефатальны, но требуют медицинской помощи. Смертельные укусы собак и других млекопитающих относительно редки. Наиболее опасны для детей собаки пород питбуль и ротвейлер, на долю которых приходится более 60% всех смертельных исходов, хотя общая доля этих собак в статистике укусов детей не превышает 2%. Около 50% укусов собак происходит в доме владельца собаки, т.е. потенциально предотвратимо. Укусы собак как следствие поведенческого взаимодействия между ребенком и собакой - особый тип домашних инцидентов. Детей редко кусают бродячие собаки или собаки, хозяева которых не известны ребенку или родителям (не более 20%).
Существенны различия по локализации повреждений. У взрослых 75% травм приходится на конечности (особенно на правую руку) и только у каждого 10-го на голову. У детей, напротив, в 65% случаев укусов самыми опасными являются укусы в голову и шею. Из всех случаев укусов в голову и шею 58-64% приходится на детей в возрасте до 10 лет. Именно поэтому среди погибших от укусов млекопитающих 70% составляют дети данной возрастной категории.
Укусы домашних грызунов (хомяки, морские свинки, шиншиллы, хорьки и др.) обычно поверхностны и не представляют серьезной угрозы здоровью. Укусы лисиц, енотов, скунсов, летучих мышей, бродячих собак и кошек имеют четкую связь с риском заболевания бешенством. Укусы обезьян могут иметь катастрофические последствия, по тяжести не уступают укусам собак (чаще всего они происходят в Индии, Индокитае, Африке, Южной Америке).
Большинство укусов не оставляют существенных последствий, но у 1-3% укушенных детей сохраняются стойкие функциональные или эстетические дефекты. Кроме того, у 5% детей развивается длительный (3 мес и более) посттравматический стрессовый синдром.
За счет высокого давления, создаваемого челюстями животного, происходит значительное повреждение тканей из-за их массивного раздавливания и размозжения, глубокого поражения.
Укушенные раны опасны не только механическим повреждением и кровотечением. От 4 до 25% ран, нанесенных млекопитающими, нагнаивается, примерно в 20% случаев развиваются тяжелые инфекции.
Инфекции могут быть вызваны практически любой группой патогенов (бактерии, вирусы, риккетсии, спирохеты, грибы). В полости рта собаки обитает до 64 видов бактерий, потенциально опасных для человека. Чаще всего раневую инфекцию вызывают микроорганизмы рода Pasteurella, преимущественно P. multocida и P. canis, которые служат причиной раневой инфекции в 50-75% случаев после укусов кошек и в 20-50% случаев после укусов собак. Из других возбудителей имеют значение стрептококки (35-45%), Staphylococcus aureus и другие стафилококки (30-40%), анаэробные микроорганизмы (Bacteroides spp., Fusobacterium spp., Porphyromonas spp, Propionibacterium spp. и др. - 20-30%). На когтях кошки часто обнаруживают Rochalimaea henselae (семейство Rickettsiaceae), которая вызывает доброкачественный лимфоретикулез (фелиноз). Нередко раневая инфекция бывает обусловлена патогенной флорой, присутствующей на коже человека.
В подавляющем большинстве случаев при укусах кошек и собак из раны высевают до пяти возбудителей, при этом в 50-63% случаев это аэробно-анаэробные ассоциации. Осложнения от укусов могут быть очень серьезными, вплоть до сепсиса. Укусы кошек (и особенно раны когтями) инфицированы чаще, чем укусы собак. Свыше 2 /3 укусов кошек приходится на верхние конечности, обычно кисти рук. Несмотря на то что у кошек сила сдавления челюстей слабее, чем у собак, за счет тонких и острых зубов у 85% детей возникают точечные колотые раны, подверженные в половине случаев инфицированию. Ранний (12 ч) и болезненный отек вокруг раны с лимфангиитом и аденопатией указывает на инфекцию пастереллами, в то время как более отдаленные проявления (более 48 ч) чаще всего ассоциированы с пиогенными микроорганизмами.
В процессе осмотра необходимо уточнить место ранения и его связь с сосудисто-нервными пучками, сухожилиями и суставами. При осмотре определяют признаки тяжести в зависимости от эстетических (укус лица, утрата ткани), функциональных (поражение нерва, глазного яблока, разрушение мышцы, разрыв и/или вывих сустава, разрыв оболочки сухожилий сгибателей) или инфекционных последствий (ушибленные и размозженные ткани, массивные экхимозы, отслойка тканей).
Для исключения риска инфицирования вирусом бешенства необходимо получить информацию о животном. Опасны укусы непривитых домашних животных и особенно диких животных. Бешенство наиболее распространено среди енотов, лисиц, скунсов, летучих мышей. Кролики, белки и другие грызуны редко бывают вирусоносителями. Бездомные собаки и кошки всегда относятся к группе риска инфицирования бешенством, пока не доказано, что животное здорово.
Об инфицированности вирусом бешенства свидетельствует агрессивность поведения животного. Согласно данным ВОЗ, большинство случаев смерти людей от бешенства происходит в результате укуса инфицированной бездомной собакой. От 30 до 60% жертв таких укусов - дети в возрасте до 15 лет. Ежегодно от бешенства умирают более 55 тыс. человек, основная причина - инфицирование слюной больных животных при укусах. Около 95% случаев смерти людей происходит в Азии и Африке. Передача инфекции осуществляется при укусе и ослюнении поврежденной кожи. При этом инфицированные животные могут быть заразными за 10 дней до появления у них первых признаков болезни.
Неотложная помощь
Часто ребенок находится в состоянии возбуждения, поэтому его следует успокоить, обеспечить адекватное обезболивание.
Необходимо как можно быстрее провести первичную обработку раны, для этого следует промыть рану большим количеством мыльной воды или физиологическим раствором, что сокращает время нахождения инфицированной слюны животного в ране, тем самым уменьшая риск развития инфекции. После промывания рану обрабатывают раствором антисептика, накладывают асептическую повязку с антисептическими препаратами. При кровотечении накладывают давящую повязку, при обширной травме проводят иммобилизацию конечности.
Хирургическое обследование раны обязательно при глубоком укусе, если он расположен вблизи сухожилия или сосудисто-нервного пучка. Полноценная ревизия раны не всегда возможна без наркоза, поэтому на догоспитальном этапе часто ограничиваются поверхностным осмотром и наложением асептической повязки.
В травматологическом пункте или стационаре проводят хирургическую обработку раны, которая служит эффективным средством предотвращения инфицирования. Чем быстрее проведена хирургическая обработка раны, тем меньше опасность инфицирования. Удаляют нежизнеспособные ткани, твердые частицы, кровяные сгустки. Рану обрабатывают антисептиками; эффективно орошение раны 0,9% раствором хлорида натрия с добавлением раствора антибиотика.
Роль антибиотиков в профилактике вторичной инфекции при укусе млекопитающих до конца не изучена, в настоящее время существует много противоречивых исследований. Большинство авторов рекомендуют ее для укусов, представляющих особый риск развития инфекции. Например, в недавних исследованиях показано статистически достоверное (на 44%) снижение частоты инфекционных осложнений при проведении пострадавшим антибиотикопрофилактики.
Поскольку первые симптомы инфекционного процесса появляются лишь спустя сутки после укуса, то в плане терапии следует ориентироваться на следующие факторы риска инфицированности раны.
С профилактической целью (в случае риска раневой инфекции), а также при лечении легких и среднетяжелых инфекций антибиотики назначают внутрь. Препаратом выбора как у детей, так и у взрослых считают амоксициллин, защищенный клавулановой кислотой, в дозе 50 мг/(кг х сут) в течение 7-10 дней. Альтернативные препараты - клиндамицин + фторхинолон (моксифлоксацин, левофлоксацин или ципрофлоксацин) взрослым или ко-тримоксазол (детям старше 2 мес) либо цефуроксим + метронидазол или клиндамицин. Доксициклин в качестве монотерапии применяют у взрослых пациентов и детей старше 12 лет с аллергией на β-лактамы, однако антианаэробная активность препарата низкая. Антибиотики детям с укушенными ранами при наличии клинической картины раневой инфекции назначают как можно раньше (в день обращения) в связи с высокой вероятностью быстрого развития осложнений с неблагоприятным прогнозом.
При тяжелом, требующем госпитализации течении инфекции парентерально назначают ингибитор-защищенные пенициллины (амоксициллин с клавулановой кислотой, ампициллин с сульбактамом, тикарциллин с клавулановой кислотой), карбапенемы, цефуроксим или цефотаксим в комбинации с клиндамицином или метронидазолом в возрастных дозах.
При укусе обезьяны рекомендована постконтактная профилактика валацикловиром или ацикловиром в течение 14 дней.
Наложение швов на рану остается предметом противоречивых суждений. В большинстве случаев при укусах собак и кошек раны следует обрабатывать и оставлять открытым на начальном этапе лечения. Не вызывает сомнения необходимость наложения швов на старую (более 48 ч) рану без признаков инфицирования. Когда рана имеет вид свежей и явно не загрязнена, можно сшить ее, не слишком сближая края, или наложить антисептическую повязку. В качестве альтернативы можно использовать пластырные кожные швы Стери-Стрип (Steri-Strip) или Тегастрип (Tegastrip), которые позволяют надежно свести края раны и предотвратить инфицирование. Раннее наложение швов желательно при укусе в область лица (после хирургической обработки) в целях уменьшения эстетических последствий.
При укусах животных существует риск инфицирования столбняком. Учитывая длительность инкубационного периода, экстренную иммунопрофилактику столбняка следует проводить как можно раньше (до 20-го дня с момента укуса), а также при заболевании столбняком. При проведении экстренной вакцинации против столбняка важно уточнить, иммунокомпетентен ли ребенок, выяснить его вакцинальный статус.
Независимо от срока, прошедшего после очередной прививки, детям и подросткам, имеющим документальное подтверждение о плановой вакцинации соответственно возрасту, экстренную иммунопрофилактику не проводят. Детям и подросткам, имеющим документальное подтверждение о проведении курса плановых профилактических прививок без последней возрастной ревакцинации, независимо от срока последней прививки вводят 0,5 мл адсорбированного столбнячного анатоксина. Аналогичную схему экстренной вакцинации применяют детям с 5-месячного возраста и подросткам с неизвестным прививочным анамнезом, а также имеющим по данным экстренного иммунологического контроля титр столбнячного антитоксина 1:80 или ниже в реакции пассивной гемагглютинации или в пределах 0,01-0,1 МЕ/мл по данным реакции нейтрализации токсина анатоксином.
Активно-пассивную профилактику столбняка проводят детям, получившим две вакцинации против столбняка более 5 лет назад, либо одну прививку более 2 лет назад. При этом вводят 1 мл адсорбированного столбнячного анатоксина, а затем другим шприцем в другой участок тела - иммуноглобулин противостолбнячный человеческий (250 МЕ), либо после проведения внутрикожной пробы противостолбнячную сыворотку (3000 МЕ). Все дети, получившие активно-пассивную профилактику столбняка, для завершения курса иммунизации в период от 6 мес до 2 лет должны быть ревакцинированы 0,5 мл адсорбированным столбнячным анатоксином или 0,5 адсорбированной дифтерийно-столбнячной вакциной в малой дозе (АДС-М). Не привитым по разным причинам детям до 5 мес вводят только 250 МЕ противостолбнячного человеческого иммуноглобулина. Если у ребенка ранее была зафиксирована аллергия на противостолбнячный анатоксин или сыворотку, их не используют.
При укусах бездомных собак, кошек, диких животных (особенно лисиц, енотов), а также грызунов риск заражения бешенством достаточно велик, что требует проведения постэкспозиционного лечения. При контакте ребенка с животным, у которого подозревают бешенство, следует принять срочные меры для нахождения, поимки и гуманного уничтожения такого животного. Необходимо начать постэкспозиционное лечение, которое прекращают только в том случае, если животное (собака или кошка) через 10 дней после контакта все еще остается здоровым. Животных, которые были уничтожены или умерли, необходимо протестировать на вирус, а результаты их обследования отослать в соответствующие ветеринарные службы и органы Роспотребнадзора.
Своевременная вакцинация (в течение первых 2-3 ч после травмы) предупреждает возникновение бешенства в 97-99% случаев.
Протокол профилактики бешенства зависит от категории экспозиции/контакта (табл. 26-26).
| Категории экспозиции | Характеристика |
|---|---|
I |
Прикосновение к животному, у которого подозревают бешенство, или его кормление при неповрежденной коже |
II |
Мелкие царапины без кровотечения в результате контакта или облизывание животным поврежденной кожи |
III |
Как минимум один укус, царапина, облизывание поврежденной кожи или другой контакт, повреждающий кожу, либо контакт с летучими мышами |
С момента появления признаков и симптомов бешенства излечение невозможно, заболевание всегда заканчивается смертельным исходом.
Постэкспозиционное лечение для профилактики бешенства включает промывание и дезинфекцию раны или места контакта с последующим как можно более ранним введением антирабической вакцины (табл. 26-27).
Все укусы, царапины, ослюнение кожного покрова и слизистых оболочек, нанесенные животными, явно страдающими бешенством, подозрительными на бешенство, а также неизвестными (категории II и III) |
Ранение предметами, загрязненными слюной или мозгом бешеных или подозрительных на бешенство животных |
Укусы через одежду, если она проколота или разорвана, через тонкую или вязаную одежду; укусы, ослюнение и нанесение царапин здоровым в момент контакта животным, если оно в течение 10-дневного срока наблюдения заболело, погибло или исчезло |
Укусы дикими грызунами |
Явное ослюнение или повреждение кожного покрова больным бешенством человеком |
Иммунокомпрометированные дети |
Вакцину вводят внутримышечно по 1 мл пятикратно: в день инфицирования, на 3-й, 7-й, 14-й и 28-й день. Такая схема всегда создает удовлетворительный иммунитет, поэтому серологическое исследование не проводят. ВОЗ рекомендует еще и шестую инъекцию антирабической вакцины через 90 дней после первой прививки.
Поражения, вызванные морской фауной
Различают ядовитые и неядовитые укусы морских животных и рыб. Неядовитые, но обширные повреждения могут наносить акулы, мурены, угри, барракуды и др. В этих случаях неотложную помощь проводят по стандартной схеме лечения ран: остановка кровотечения, восполнения ОЦК, обезболивание.
Медузы и полипы поражают токсической субстанцией, содержащейся в стрекательных клетках и вызывающей анафилактические реакции, иногда со смертельным исходом. При контакте с медузой у человека появляются сильное жжение и боль, гиперемия и отек кожи, иногда пузыри. Через 15-20 мин возникают боли в мышцах и суставах, озноб, чувство стеснения за грудиной, у некоторых лиц - бронхоспазм, кишечные расстройства. Эти явления стихают через 2-4 дня. Некоторые медузы (морская оса, физалия) содержат сильнодействующий нейропаралитический яд, который немедленно приводит к остановке дыхания и сердечной деятельности.
Неотложная помощь при развитии патологических симптомов вследствие контакта с медузами и полипами заключается в удалении медузы с кожи, обработке кожи 70% этанолом. Вводят антигистаминные препараты, проводят обезболивание ненаркотическими и наркотическими анальгетиками, противошоковые мероприятия. Не рекомендовано промывать место контакта с медузой пресной и морской водой. В первом случае происходит разрушение стрекательных клеток с выходом токсина, во втором - «оживление» высохших стрекательных клеток. При контакте с медузами, содержащими нейропаралитический яд, показано проведение СЛР.
Некоторые виды морских рыб (хвостокол, крылатка, скорпены, морской дракончик и др.), моллюски (конусы), голубой осьминог поражают человека уколом, содержащим нейропаралитический яд. Клиническая картина характеризуется местными явлениями воспаления (боль и эритема), удушьем, слабостью, брадикардией, судорогами, остановкой сердечной деятельности и дыхания.
Неотложная помощь
Неотложная помощь заключается в промывании раны морской водой. Для нейтрализации яда целесообразно поврежденную часть тела подержать в горячей воде (40-50 °С) в течение 30-90 мин. В первые 15 мин на пораженную конечность накладывают давящую повязку, показаны местная блокада прокаином, введение антигистаминных препаратов и анальгетиков, дезинтоксикационная терапия. При уколах некоторых видов морских ежей или ската рекомендовано раннее введение налоксона в качестве анальгетика-антагониста в дозе 0,01 мг/кг. При остановке сердца и дыхания проводят реанимационные мероприятия.
Отравление может вызвать употребление в пищу некоторых видов промысловых рыб, например тунца, морского окуня, скумбрии и др., которые питаются фитопланктоном, содержащим нейротоксический яд, - сигуатоксин. Заболевание получило название сигуатера. В клинической картине преобладают диспептические явления, онемение языка и губ, галлюцинации, нарушение температурной чувствительности, в тяжелых случаях - сердечно-сосудистая недостаточность, остановка дыхания.
Неотложная помощь при употреблении в пищу пассивно-ядовитых рыб заключается в троекратном промывании желудка водой из расчета 15-20 мл/кг, введении в желудок активированного угля в дозе до 1,0 г/кг. В качестве солевого слабительного назначают 10% раствор натрия сульфата в дозе 200-250 мг/кг. В тяжелых случаях показаны оксигенотерапия 50% кислородом, гемодилюция, СЛР.
Укусы ядовитых змей
Согласно данным ВОЗ, отравление змеиным ядом ежегодно регистрируют у 500 тыс. человек; летальным исходом такие отравления заканчиваются в 6-8% случаев. Наиболее ядовиты для человека представители четырех семейств: аспиды (кобра), гадюковые (гадюки, эфа, гюрза и гремучие змеи), ямкоголовые (щитомордник) и морские змеи (пеламида).
Выделяют две основные группы ядовитых змей: с «коротким зубом» (аспиды и некоторые ямкоголовые гремучники) и с «длинным зубом» (гадюкообразные, щитомордники). Первые содержат нейротоксин, который блокирует болевые ощущения и вызывает паралич дыхания и кровообращения. Вторые выделяют гематотоксин, приводящий к местному некрозу, резкой боли и развитию ДВС-синдрома (рис. 26-7). Некоторые виды ямкоголовых (каскавела, массасауга) содержат оба токсина.

Наиболее тяжело протекают отравления при укусе в голову и шею или при попадании яда непосредственно в кровь. При укусе аспидов и морских змей боль часто отсутствует, но в течение 20-30 мин состояние ребенка резко ухудшается, появляются слабость, чувство онемения в лице и туловище, коллапс (выброс гистамина). В последующем может развиться паралич и периферический парез, в том числе диафрагмы, что способно привести к асфиксии, остановке кровообращения. Укусы гадюковых и ямкоголовых змей характеризуются острейшими болями в месте укуса, резко выраженной местной реакцией, серозно-геморрагическим отеком конечности с переходом на туловище, развитием ДВС-синдрома и шока.
Неотложная помощь
При укусах гадюкообразных и щитомордника жгут накладывать нельзя, так как его наложение приводит к резкому ухудшению кровообращения в конечности. При укусах змей нельзя прижигать рану, разрезать и обкалывать место укуса любыми препаратами, поскольку это может привести к дополнительному инфицированию раны и усилению резорбтивного действия яда. Не рекомендовано отсасывание яда ртом вследствие риска поражения ядом спасателя через микротравмы полости рта.
Пострадавшего следует положить в тень с приподнятым ножным концом тела, выдавить и убрать яд, обработать рану спиртом или раствором бриллиантового зеленого, но не перманганатом калия, так как окислители усиливают повреждающее действие яда гадюки. Пораженную конечность нужно иммобилизировать, что снизит скорость распространения яда (в организме яд распространяется лимфогенным путем).
В табл. 26-28 представлен алгоритм неотложных медицинских мероприятий при укусах некоторых ядовитых змей.
Укусы змей (гадюки, щитомордник) |
Оценка тяжести состояния |
Мониторинг витальных параметров (ЧД, ЧСС, АД) |
|
Пульсоксиметрия |
|
Укладывание пострадавшего горизонтально |
|
Удаление содержимого раны путем выдавливания в первые 10 мин |
|
Обработка раны 3% раствором пероксида водорода и накладывание асептической повязки |
|
Иммобилизация поврежденной конечности |
|
Введение 50% раствора метамизола натрия в дозе 10 мг/кг или 0,1 мл/год внутримышечно, 2% раствора хлоропирамина в дозе 0,1 мл/год внутримышечно |
|
При интоксикации и признаках внутрисосудистого гемолиза |
Катетеризация вены с введением 0,9% раствор натрия хлорида внутривенно капельно со скоростью 20 мл/(кг x ч) |
При укусе аспидовых, в частности кобры, применяют моновалентную антитоксическую сыворотку «Антикобра» (Naja), а при укусе гадюк и щитомордника - поливалентную сыворотку против гадюковых «Bitis». Если информация о виде змеи достоверна, вводят моновалентную противозмеиную сыворотку, например «Антигюрза», «Антиэфа», сыворотку лошадиную против яда гадюки.
Вначале сыворотку вводят в разведении 1:100 внутрикожно в количестве 0,1 мл, затем, при отсутствии аллергической реакции, вводят 0,1 мл неразведенной сыворотки подкожно, а через 30 мин вводят всю дозу, т.е. 10-50 мл, внутримышечно в подлопаточную область (по методу Безредки). По жизненным показаниям противозмеиную сыворотку применяют внутривенно в дозе от 10-20 мл (500-1000 ЕД) до 70-80 мл после предварительного внутривенно или внутримышечно введения антигистаминных препаратов и преднизолона в дозе 5 мг/кг.
Введение сыворотки показано при признаках системного действия яда, развития ДВС-синдрома и тяжелого нарастающего восходящего отека. При нетяжелом течении отравления без явных соматических реакций антитоксическую противозмеиную сыворотку вводить нежелательно из-за высокого риска тяжелых аллергических реакций вплоть до анафилактического шока. При нарушении дыхания и кровообращения показаны проведение СЛР, лечение гиповолемического шока и ДВС-синдрома.
Укусы паукообразных, перепончатокрылых и других насекомых
СКОРПИОН, КАРАКУРТ, ТАРАНТУЛ
В месте ужаления скорпиона возникает резкая нестерпимая боль, которая сохраняется несколько часов, появляются пузырьки, наполненные жидкостью. Через 1 ч образуются темно-розовая точка, окруженная розовой каймой с небольшой припухлостью, лимфангиит, повышается температура тела. У пострадавшего быстро нарастают общетоксические явления - лихорадка, слабость, головокружение, а через 15-30 мин после ужаления появляются судороги, затрудненное дыхание и глотание, АГ, в тяжелых случаях - шок и остановка дыхания.
Яд скорпионов содержит нейротоксин, кардиотоксин и агглютинин. Единичный укол скорпиона для взрослого человека не представляет угрозы, но у детей известны случаи со смертельными исходами.
Укусы каракурта (черной вдовы) особенно часто происходят в периоды миграции самок паука, которые в нашей стране регистрируют в конце мая и начале июня (первая миграция) и в первые 20 дней июля (вторая миграция).
Яд нейротоксичен, оказывает курареподобное действие. Из-за малой болезненности укуса пациенты не связывают внезапную интоксикацию с укусом каракурта! На месте укуса видны только две красные точки на бледном фоне. Через 10-15 мин симптомы быстро прогрессируют, достигая максимума через 2 ч. Типичен феномен наслоения боли (в одном месте возникает боль разного характера). На фоне возбуждения появляются чувство страха, холодный пот, гиперемия лица, налитые кровью склеры, слезотечение, узкие зрачки, сухость языка. Выражена слабость в нижних конечностях, ребенок с трудом передвигается. Быстро наступают парез кишечника, спазм сфинктеров, задержка мочи. Постепенно развиваются токсигенная гипертензия, отек легких и кома. Смерть наступает на 1-2-е сутки, летальность достигает 4%.
Укус тарантула наименее токсичен. Клиническая картина похожа на ужаление скорпиона, но менее выражена. Неотложная помощь аналогична, но к месту укуса необходимо прикладывать лед.
Неотложная помощь
При укусе паукообразных яд выдавливают из ранки и вытирают салфеткой. Ранку обрабатывают антисептическим средством.
Для обезболивания при ужалении скорпиона применяют блокаду 0,5% раствором прокаина в количестве 5-10 мл, анальгетики. Пузырьки вскрывают, местно прикладывают тепло (от тепла яд разрушается).
При укусе каракурта вводят 25% раствор магния сульфата в дозе 0,2 мл/кг.
Введение антитоксической сыворотки по методу Безредки в объеме 10-20 мл при укусе скорпиона или 20-60 мл при укусе каракурта показано только в тяжелых случаях после внутривенного применения антигистаминных препаратов и ГК (преднизолон 2-5 мг/кг или дексаметазон 0,5 мг/кг). Очень важно противокаракуртовую сыворотку ввести в первый час после укуса. При укусах каракурта и ужалении скорпионом нужно обязательно госпитализировать ребенка.
УКУСЫ ПЕРЕПОНЧАТОКРЫЛЫХ И ДРУГИХ НАСЕКОМЫХ
При укусе пчелы и других перепончатокрылых насекомых (шмеля, осы, шершня и муравьев) может развиться реакция в виде локального покраснения кожи, появления умеренной боли, отечности и последующего зуда. К проявлениям системной анафилаксии относят генерализованную уртикарную сыпь, отек лица, зуд кожи, сухой кашель, диспепсию, развитие ларинго- и бронхоспазма, шок, отек легких, коматозное состояние. Летальный исход в случае развития системных проявлений анафилаксии возможен в течение первых 30 мин от момента укуса или ужаления.
В случае множественных укусов симптомы токсического поражения подобны системной анафилактической реакции.
Неотложная помощь
При множественных укусах важно удалить жало как можно раньше, так как сумка с ядом в ранке продолжает пульсировать, что приводит к большему его поступлению. К месту укуса или ужаления прикладывают холодные компрессы, лед (табл. 26-29).
Укусы перепончатокрылых насекомых |
Оценка тяжести состояния |
Мониторинг витальных параметров (ЧД, ЧСС, АД) |
|
Удаление жала |
|
Холод на место укуса |
|
При необходимости введение 50% раствора метамизола натрия в дозе 10 мг/кг и 2% хлоропирамина в дозе 0,1 мл/год |
|
При множественных укусах с явлениями интоксикации |
Катетеризация вены с введением 0,9% натрия хлорид внутривенно капельно со скоростью 20-30 мл/(кг x ч) |
При сохранении артериальной гипотензии - допамин в дозе 5-15 мкг/(кг x мин) микроструйно |
|
Преднизолон в дозе 2-5 мг/кг внутривенно |
|
Оксигенотерапия FiO2 = 0,5 |
|
При развитии явлений системной анафилаксии, отеке гортани |
Эпинефрин в дозе 10 мкг/кг внутривенно (в разведении 1:10!) |
Инфузионная терапия |
|
Интубация трахеи |
|
Перед интубацией: атропин в дозе 20 мкг/кг или 0,05 мл 0,1% раствора на год жизни внутривенно (при оценке комы по ШКГ более 6 баллов); мидазолам в дозе 0,1-0,15 мг/кг или диазепам в дозе 0,2 мг/кг внутривенно; кетамин в дозе 1 мг/кг в/в (для линейных бригад); пропофол 2-3 мг/кг в/в (для специализированных бригад) |
|
Санация верхних дыхательных путей |
|
ИВЛ / вспомогательная ИВЛ |
При локализации укуса в области конечности с развитием значительного отека ей придают возвышенное положение и иммобилизируют. Укус или ужаление в области ротовой полости может привести к обструкции верхних дыхательных путей.
При явлениях системной анафилаксии необходимо ввести внутривенно эпинефрин в дозе 10 мкг/кг в разведении 1:10 (0,01% раствор!) и обеспечить проведение инфузионной терапии - введение кристаллоидов со скоростью 20-30 мл/(кгхч). В случае выраженного бронхоспазма, не купированного введением эпинефрина, применяют ГК и бронхолитики. При сохранении АД и/или появления на коже аллергической сыпи (уртикарных элементов) возможно использование антигистаминных препаратов.
СПИСОК ЛИТЕРАТУРЫ
-
Багненко С.Ф., Верткин А.Л., Мирошниченко А.Г., Хубутия М.Ш. Руководство по скорой медицинской помощи. - М. : ГЭОТАР-Медиа, 2007. - 816 с.
-
Верткин А.Л., Багненко С.Ф. Руководство по скорой медицинской помощи. - М. : ГЭОТАР-Медиа, 2006. - 820 с.
-
Всемирный доклад о профилактике детского травматизма. - Женева : ВОЗ, 2008. - 122 с.
-
Кузнецова А.В., Осьминкин В.А., Пояркин С.Г. К вопросу судебно-медицинской диагностики переохлаждения у детей // Пробл. экспертизы в медицине. - 2004. - Т. 4, № 3. - С. 38-39.
-
Неотложная медицинская помощь : пер. с англ. / под ред. Дж. Э. Тинтиналли, Р.Л. Кроума, Э. Руиза. - М. : Медицина, 2001. - 1016 с.
-
Педиатрия. Неотложные состояния у детей / под ред. В.П. Молочного, М.Ф. Рзянкиной, Н.Г. Жила. - Ростов н/Д, 2006. - 413 с.
-
Руководство для врачей скорой медицинской помощи / под ред. В.А. Михайловича, А.Г. Мирошниченко. - СПб., 2005. - 704 с.
-
Руководство по педиатрии. Неотложная помощь и интенсивная терапия : пер. с англ. / под ред. М. Роджерса, М. Хелфаера. - СПб. : Питер, 1999. - 1120 с.
-
Руководство по тропическим болезням / под ред. А.Я. Лысенко. - М. : Медицина, 1983. - 511 с.
-
Фармакотерапия неотложных состояний : пер. с англ. / под ред. Э.Э. Звартау. - М.; СПб. : БИНОМ; Невский диалект, 1999. - 633 с.
-
Цыбулькин Э.К. Неотложная педиатрия в алгоритмах. - СПб. : Питер Ком, 1998. - 224 с.
-
Цыбулькин Э.К. Несчастные случаи у детей. Первая врачебная помощь на дому. - Ростовн/Д : Феникс, 1999. - 243 с.
-
Цыбулькин Э.К. Угрожающие состояния у детей. Экстренная врачебная помощь. - СПб. : Специальная литература, 2000. - 216 с.
-
Alisha Perkins Garth, N. Stuart Harris, Clifford S. Spanierman Animal Bites. - eMedicine Specialties, Dec 23, 2010.
-
Brian James Daley, A. Mariah Alexander. Snakebite. - eMedicine Specialties, Apr. 14, 2010.
-
C. Crawford Mechem Frostbite. - eMedicine Specialties, Feb. 5, 2010.
-
Jamie Alison Edelstein, James Li, Mark A. Silverberg, Wyatt Decker. Hypothermia. - eMedicine Specialties, Oct. 29, 2009.
-
Jamie Goodis, Erik D. Schraga.Thermal Burns. - eMedicine Specialties, Jun. 28, 2010.
-
Robert S. Helman, Rania Habal Heatstroke. - eMedicine Specialties, Oct. 26, 2010.
-
Suzanne Moore Shepherd, William H. Shoff Drowning. - eMedicine Specialties, Jun. 28, 2010.
-
Интенсивная терапия в педиатрии :в 2 т. Т. 1 : пер. с англ. / под ред. Дж.П. Моррея. - М. : Медицина, 1995. - 464 с.
-
Катэрино Дж.М., Кахан С. Медицина неотложных состояний. - М. : МЕДпресс-информ, 2005. - 336 с.