Оториноларингология
Оториноларингология : национальное руководство / под ред. В. Т. Пальчуна. - 2-е изд., перераб. и доп. - М. : ГЭОТАР-Медиа, 2020. - 1024 с. - (Серия "Национальные руководства"). - ISBN 978-5-9704-5007-9 |
Аннотация
В книгу вошли общие и частные вопросы оториноларингологии, содержащие объединённую, согласованную позицию ведущих отечественных специалистов.
Второе издание дополнено новыми главами о наследственных нарушениях слуха, полипозных риносинуситах, грибковых заболеваниях уха и глотки. Существенно переработаны разделы, касающиеся современных методов диагностики и лечения отосклероза, тотальной глухоты, болезней вестибулярного аппарата, гнойных заболеваний головы и шеи.
В подготовке руководства принимали участие ведущие специалисты - сотрудники ФГБОУ ВО "Российский национальный исследовательский медицинский университет им. Н.И. Пирогова" Минздрава России, ФГБОУ ДПО "Российская медицинская академия непрерывного профессионального образования" Минздрава России, ФГБУ "Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи" Минздрава России, ФГАОУ ВО "Первый Московский государственный медицинский университет им. И.М. Сеченова" Минздрава России (Сеченовский Университет), ГБУЗ "Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского" Департамента здравоохранения г. Москвы, ФГБУН "Российский научно-практический центр аудиологии и слухопротезирования" ФМБА России.
Руководство предназначено оториноларингологам, студентам старших курсов медицинских вузов, интернам, ординаторам, аспирантам.
Глава 11
Болезни уха
АНОМАЛИИ РАЗВИТИЯ УХА
В повседневной практике врачу любой специальности всё чаще приходится сталкиваться с врождёнными аномалиями развития тех или иных органов. Внимания требуют как функциональные, так и косметические аспекты. Как правило, аномалии сопровождаются значительными нарушениями функции слухового анализатора, что играет большую роль в формировании речи ребёнка и его психосоматического развития в целом, при двусторонней патологии ведёт к инвалидности. Важно хорошо знать различные вариации пороков, так как во многих случаях могут потребоваться многоэтапные вмешательства нескольких специалистов.
ОПРЕДЕЛЕНИЕ
Внешне пороки развития уха весьма вариабельны: от увеличения ушной раковины или отдельных её элементов (макротия) до полного отсутствия ушной раковины (микротия, анотия); дополнительные образования в околоушной области (ушные привески, околоушные свищи) либо неправильное положение ушной раковины. Ненормальным также считают угол 90° между ушной раковиной и боковой поверхностью головы (лопоухость).
Аномалии развития наружного слухового прохода (атрезии или стеноз), слуховых косточек, лабиринта - более тяжёлый врождённый порок с нарушением слуха.
КОД ПО МКБ-10
Q16 Врождённые аномалии [пороки развития] уха, вызывающие нарушение слуха.
Q17 Другие врождённые аномалии [пороки развития] уха.
Различают пороки развития наружного, среднего и внутреннего уха: микротия (Q17.2), макротия (Q17.1), выступающее ухо, или лопоухость (Q17.5), добавочная ушная раковина (Q17.0), околоушные свищи, стеноз и атрезия наружного слухового прохода (Q16.1), локальные пороки слуховых косточек (Q16.3), аномалии лабиринта и внутреннего слухового прохода (Q16.9).
ЭПИДЕМИОЛОГИЯ
По сводным данным отечественных и зарубежных авторов, врождённые пороки наружного и среднего уха наблюдаются примерно у 1 из 7000-15 000 новорождённых, чаще правосторонней локализации. Мальчики страдают в среднем в 2-2,5 раза чаще, чем девочки. Врожденные аномалии внутреннего уха встречаются в среднем 1:10000 и, как правило, бывают двусторонними.
ЭТИОЛОГИЯ
Большинство случаев пороков развития уха спорадические, однако около 15% носят наследственный характер.
КЛАССИФИКАЦИЯ
Существующие классификации врождённых пороков развития органа слуха построены по клиническим, этиологическим и патогенетическим признакам.
С.Н. Лапченко выделял локальные пороки, гипогенезию органа слуха (лёгкая, средняя, тяжёлая степень тяжести), дисгенезию органа слуха (лёгкая, средняя, тяжёлая степень тяжести), а также смешанные формы.
Классификация Р. Танзера включает пять степеней пороков.
H.F. Schuknecht в своей классификации атрезии слухового прохода разделяет на типы.
-
Тип A - атрезия в хрящевом отделе слухового прохода (показана меатопла-стика для предупреждения развития холестеатомы).
-
Тип B - атрезия как в хрящевом, так и в костном отделах слухового прохода, регистрируют снижение слуха II-III степени (хирургическая реабилитация не всегда бывает успешной).
-
Тип D - полная атрезия слухового прохода со слабой пневматизацией височной кости, сопровождается аномальным расположением канала лицевого нерва и капсулы лабиринта (выполнение слухоулучшающих операций противопоказано).
Несмотря на разнообразие представленных классификаций, большинство оториноларингологов отдают предпочтение классификации Маркса, согласно которой выделяют четыре степени деформации наружного и среднего уха.
Начиная со II степени, микротии сопровождаются аномалией развития наружного слухового прохода.
Классификации аномалий внутреннего уха.
КЛИНИЧЕСКАЯ КАРТИНА
Наиболее часто врождённые пороки развития органа слуха наблюдают при синдромах Конигсмарка, Голденхара, Тричера-Коллинза, Мебиуса, Нагера.
При синдроме Конигсмарка отмечают микротию, атрезию наружного слухового прохода, кондуктивную тугоухость. Наружное ухо представлено вертикально расположенным кожно-хрящевым валиком без наружного слухового прохода, лицо симметрично, пороков развития других органов не бывает (рис. 11-1, см. цв. вклейку).
При аудиометрии выявляют кондуктивную тугоухость III-IV степени. Наследование синдрома Конигсмарка происходит по аутосомно-рецессивному типу.
При синдроме Голденхара (окуло-аурикуло-вертебральная дисплазия, геми-фациальная микросомия) наблюдают микротию (рис. 11-2, см. цв. вклейку), макростомию, нарушение развития ветви нижней челюсти, аномалию позвонков в шейном и грудном отделах позвоночника (окципитация атланта, клиновидные позвонки, шейный синостоз, сверхкомплектные позвонки). Из других аномалий отмечают эпибульбарный дермоид, липодермоид, околоушные свищи, врождённую патологию сердца (45% случаев), врождённую расщелину губы и нёба (7%). Большинство случаев считают спорадическими, однако встречается аутосомно-доминантный, аутосомно-рецессивный и мультифакторный типы наследования. Проявления врождённых пороков развития уха варьируют от полной аплазии до умеренной деформации ушной раковины, смещённой вперёд и вниз. Ушные привески располагаются от козелка до угла рта. При аудиометрии выявляют кон-дуктивную тугоухость III-IV степени. В 40-50% случаев наблюдается гипоплазия канала лицевого нерва.
При синдроме Тричера-Коллинза (мандибулофациальный дизостоз) наблюдают антимонголоидный разрез глазных щелей, микрогнатию, макроглоссию, микротию (рис. 11-3, см. цв. вклейку). Другие проявления порока - гипоплазия больших пальцев и запястья, колобома нижнего века. Дистопию канала лицевого нерва выявляют чаще, чем при других синдромах. Тип наследования аутосомно-рецессивный. Аудиологически при выраженных проявлениях синдрома чаще диагностируют IV степень кондуктивной тугоухости.
Врождённые аномалии внутреннего уха внешне в большинстве случаев не проявляются.
ДИАГНОСТИКА
Инструментальные исследования
По мнению большинства авторов, первое, что следует сделать оториноларингологу при рождении ребёнка с аномалией уха, - оценить слуховую функцию. Для обследования детей раннего возраста применяют объективные методики исследования слуха - определение порогов методами регистрации коротколатентных СВП и ОАЭ; проведение акустической импедансометрии. У больных старше 4 лет остроту слуха определяют по разборчивости восприятия разговорной и шепотной речи, а также при тональной пороговой аудиометрии. Даже при односторонней аномалии и внешне здоровом втором ухе отсутствие нарушения слуховой функции должно быть доказано.
Микротия обычно сопровождается кондуктивной тугоухостью III степени (60-70 дБ). Однако могут наблюдаться меньшая или большая степень кондуктив-ной и сенсоневральной тугоухости.
Детей с рудиментарным слуховым проходом следует обследовать на наличие холестеатомы. Хотя визуализация затруднена, оторея, полип или боль могут быть первыми признаками холестеато-мы наружного слухового прохода. Во всех случаях обнаружения холестеатомы наружного слухового прохода больному показано хирургическое лечение.
В настоящее время для решения вопроса о хирургической реконструкции наружного слухового прохода и о выполнении оссикулопластики рекомендуют ориентироваться на данные исследования слуха и КТ височной кости.
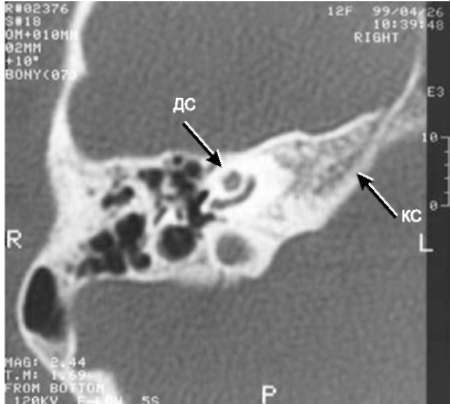
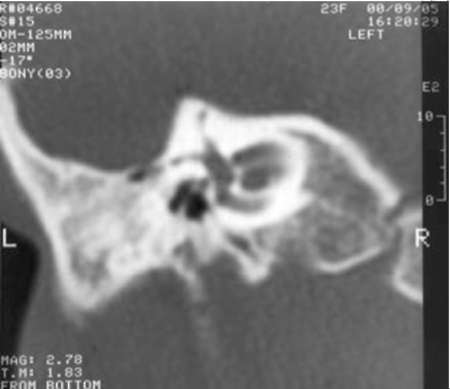
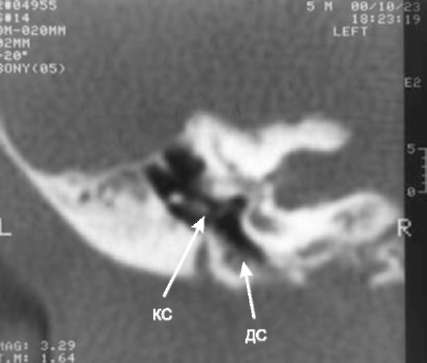
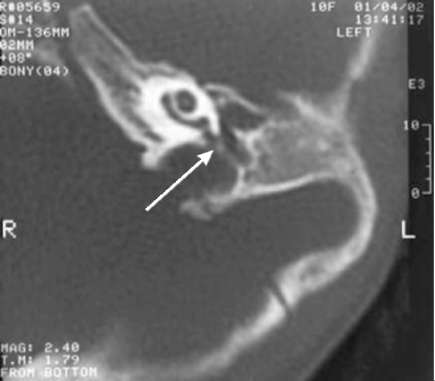
Подробные данные КТ височной кости при оценке структур наружного, среднего и внутреннего уха у детей с врождёнными атрезиями наружного слухового прохода необходимы для оценки технической возможности формирования наружного слухового прохода, перспективности улучшения слуха, оценки степени риска предстоящей операции. Ниже приведены некоторые типичные аномалии (рис. 11-4-11-8).
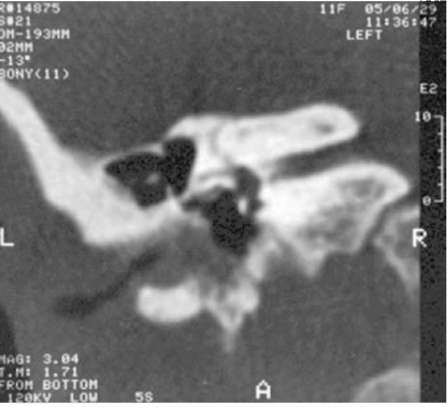
Врождённые аномалии внутреннего уха возможно подтвердить только по данным КТ височных костей. Наиболее частые из них - аномалия Мондини, стеноз окон лабиринта, стеноз внутреннего слухового прохода, аномалия полукружных каналов вплоть до их отсутствия. Иллюстрации представлены в главе 4.
Показания к консультации других специалистов
При врождённых пороках уха показаны медико-генетическое исследование и консультация челюстно-лицевого хирурга.
Основная задача медико-генетического консультирования любых наследственных заболеваний - диагностика синдромов и установление эмпирического риска. Консультант-генетик проводит сбор семейного анамнеза, составляет медицинскую родословную семьи консультирующихся, проводит обследования пробанда, сиб-сов, родителей и других родственников. Специфические генетические исследования должны включать дерматоглифику, кариотипирование, определение полового хроматина.
У больных с синдромами Тричера-Коллинза и Голденхара, помимо микротии и атрезии наружного слухового прохода, отмечают нарушения развития лицевого скелета из-за гипоплазии ветви нижней челюсти и височно-нижнечелюстного сустава. Таким больным показана консультация челюстно-лицевого хирурга и ортодонта для решения вопроса о необходимости ретракции ветви нижней челюсти. Коррекция врождённого недоразвития нижней челюсти значительно улучшает внешний вид больных. Таким образом, в случаях выявления микротии как симптома при наличии врождённой наследственной патологии зоны лица в реабилитационный комплекс больных с микротией должны быть включены консультации челюстно-лицевых хирургов.
Дифференциальная диагностика
Дифференциальная диагностика врождённых аномалий развития затруднительна только в случае локальных пороков развития слуховых косточек. Дифференцировать следует с экссудативным средним отитом, посттравматическим разрывом цепи слуховых косточек, опухолями среднего уха.
ЛЕЧЕНИЕ
Цели лечения
Улучшение слуховой функции, устранение косметического дефекта.
Немедикаментозное лечение
При двусторонней кондуктивной тугоухости нормальному речевому развитию ребёнка способствует ношение слухового аппарата с костным вибратором. Там, где имеется наружный слуховой проход, может быть использован стандартный слуховой аппарат.
У ребёнка с микротией существует такая же вероятность развития среднего отита, как и у здорового ребёнка, поскольку слизистая оболочка из носоглотки продолжается в слуховую трубу, среднее ухо и сосцевидный отросток. Известны случаи мастоидита у детей с микротией и атрезией наружного слухового прохода (необходимо хирургическое лечение).
Хирургическое лечение
Лечение больных с врождёнными пороками развития наружного и среднего уха, как правило, хирургическое, в тяжёлых случаях потери слуха выполняют слухопротезирование. При врождённых пороках внутреннего уха - слухопротезирование. Ниже приведены способы лечения наиболее часто наблюдаемых аномалий наружного и среднего уха.
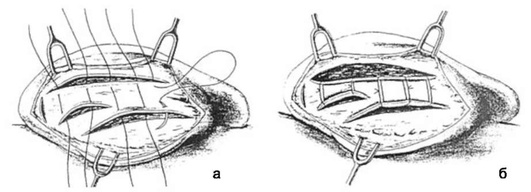
Аномалии развития ушной раковины, возникшие в результате чрезмерного роста (макротия), проявляются увеличением всей ушной раковины или её частей. Макротия обычно не влечёт за собой функциональных расстройств; её устраняют хирургическим путём (рис. 11-9).
Аурикулопластика при микротиях I степени. Особенность вросшей ушной раковины - её расположение под кожей височной области. Во время операции следует освободить верхнюю часть ушной раковины из-под кожи и закрыть кожный дефект. Для этого выполняют операции по способу F. Burian или Г. Кручинского.
Способ F. Burian предполагает разрез кожи над вросшей частью ушной раковины. Образовавшуюся рану черепа закрывают перемещённым кожным лоскутом, выкроенным из волосистой части головы, и фиксируют швами. На заднюю поверхность ушной раковины пересаживают свободный кожный лоскут.
Способ Кручинского-Груздевой. На задней поверхности сохранившейся части ушной раковины проводят языкообразный разрез так, чтобы длинная ось лоскута располагалась вдоль заушной складки. Иссекают участок хряща у основания и фиксируют его в виде распорки между восстановленной частью уха и височной областью. Дефект кожи восстанавливают выкроенным ранее лоскутом и свободным кожным трансплантатом. Контуры ушной раковины формируют марлевыми валиками.
При выраженном противозавитке (ухо Шталя) деформацию устраняют клиновидным иссечением латеральной ножки.
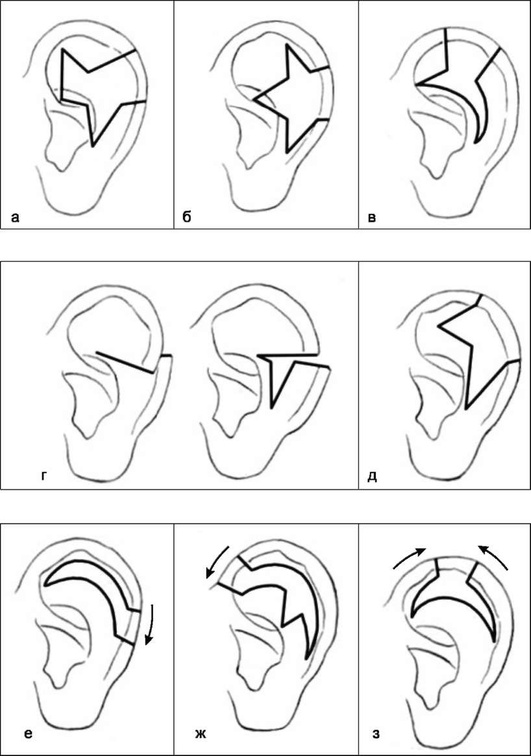
В норме угол между верхним полюсом ушной раковины и боковой поверхностью черепа составляет 30°, а угол между ладьёй и раковиной уха равен 90°. У больных с торчащими ушными раковинами эти углы увеличиваются до 90° и 120-160° соответственно. Для коррекции торчащих ушных раковин предложено множество способов. Наиболее распространён и удобен способ Конверсе-Танзера (рис. 11-10).
Производят S-образный разрез кожи по задней поверхности ушной раковины, отступив 1,5 см от свободного края. Обнажают заднюю поверхность хряща ушной раковины. Через переднюю поверхность иглами наносят границы противозавитка и его латеральной ножки. Разрезают хрящ ушной раковины, затем истончают его. Противозавиток и его ножку формируют непрерывным или узловыми швами в виде «рога изобилия».
Дополнительно из углубления ушной раковины выкраивают участок хряща 0,3×2 см, края разреза сшивают. Двумя П-образными швами ушную раковину фиксируют к мягким тканям сосцевидного отростка. Затем накладывают швы на кожную рану и марлевыми повязками формируют контуры ушной раковины.
Операция по Барски. На задней поверхности ушной раковины иссекают кожный лоскут элипсовидной формы. Обнажают хрящ, наносят два параллельных разреза, формируя хрящевую полоску, которую выворачивают в сторону передней поверхности ушной раковины. Затем накладывают швы, при затягивании которых формируется противозавиток. Кожу задней поверхности зашивают.
Способ К. Сибилёвой. На задней поверхности ушной раковины иссекают кожный лоскут элипсовидной формы, нижний разрез проводят по заушной складке. Краской и иглами наносят контуры противозавитка и его латеральной ножки. Иссекают полоски хряща по намеченным линиям шириной 1-2 мм на протяжении 3-4 мм. Дополнительно на хряще наносят параллельными разрезами ряд насечек. На края разрезов хряща накладывают непрерывный матрацный шов и ещё ряд матрацных швов, отступив от первой линии на 3-4 мм.
Операция по Г. Кручинскому. На задней поверхности ушной раковины иссекают кожный лоскут S-образной формы, отступив от края завитка на 1,5 см. При помощи краски и игл намечают направление будущего противозавитка и рассекают ушной хрящ. Кнаружи от первого разреза проводят ещё два параллельных разреза, а медиальнее - один дополнительный. Ушную раковину складывают, формируя противозавиток. Дополнительно иссекают полоску хряща по краю углубления ушной раковины. Рану зашивают. Противозавиток укрепляют двумя или тремя сквозными матрацными швами на марлевых валиках. Нити при этом проводят ниже полосок хряща, не пришивая его.
Операция по Д. Андреевой. На задней поверхности ушной раковины иссекают кожный лоскут веретенообразной формы. Двумя параллельными разрезами намечают серповидной формы полоску хряща шириной 3 мм. На свободные края накладывают два или три П-образных шва и натягивают их, формируя рельеф противозавитка. Этими же нитями ушную раковину фиксируют к надкостнице сосцевидного отростка.
Операция по А. Груздевой. На задней поверхности ушной раковины производят S-образный разрез кожи, отступив от края завитка на 1,5 см. Мобилизуют кожу задней поверхности до края завитка и заушной складки. Иглами наносят границы противозавитка и латеральной ножки противозавитка. Края рассечённого хряща мобилизуют, истончают и сшивают в виде трубки (тело противозавитка) и желоба (ножка противозавитка). Дополнительно из нижней ножки завитка иссекают клиновидный участок хряща. Противозавиток фиксируют к хрящу cavum chonha. Избыток кожи на задней поверхности ушной раковины иссекают в виде полоски. На края раны накладывают непрерывный шов. Контуры противозавитка укрепляют марлевыми повязками, фиксированными матрацными швами.
Меатотимпанопластика
Цель реабилитации больных с тяжёлыми пороками развития уха - сформировать косметически приемлемый и функциональный наружный слуховой проход для передачи звуков от ушной раковины до улитки с сохранением функции лицевого нерва и лабиринта. Первая задача, которую следует решить при разработке реабилитационной программы больного с микротией, - определение целесообразности и сроков проведения меатотимпанопластики.
Отбор больных на слухоулучшающую операцию. Решающими факторами при отборе больных следует считать результаты КТ височных костей. Н.А. Милешиной была разработана 26-балльная система оценки данных КТ височной кости у детей с атрезией наружного слухового прохода. В протокол вносят данные отдельно на каждое ухо (табл. 11-1).
Признаки КТ |
Кол-во возможных баллов |
Кол-во баллов |
|
Правое ухо |
Левое ухо |
||
Атрезия наружного слухового прохода |
2/1/0 |
||
Пневматизация сосцевидного отростка |
2/1/0 |
||
Размеры барабанной полости |
2/1/0 |
||
Наковально-молоточковый комплекс |
2/1/0 |
||
Наковально-стременной сустав |
2/1/0 |
||
Стремя |
4/2/0 |
||
Круглое окно |
4/2/0 |
||
Канал лицевого нерва |
4/2/0 |
||
Сигмовидный синус, яремная вена |
4/2/0 |
||
Всего получено баллов |
26 |
||
Примечание: 2/1 балл - лёгкая степень патологии; 0 баллов - тяжёлая степень патологии; 2/4 балла - норма. В свободные графы вносят данные на правое и левое ухо соответственно.
Так, например, больным с микротией любой степени и кондуктивной тугоухостью II-III степени, с незначительно уменьшенной (или обычных размеров) пневматизированной барабанной полостью, сосцевидной пещерой, дифференцируемыми и физиологически расположенными молоточком и наковальней при отсутствии патологии окон лабиринта, внутреннего уха и канала лицевого нерва, при количестве баллов, равном 18 и более, можно выполнять слухоулучшающую операцию - меатотимпанопластику.
У больных с микротией и кондуктивной тугоухостью III-IV степени, сопровождающейся грубой врождённой патологией слуховых косточек, окон лабиринта, третьей части канала лицевого нерва, при количестве баллов, равном 17 и менее, слухоулучшающий этап операции не будет эффективным. Этим больным рационально проводить только пластическую операцию по реконструкции ушной раковины.
Больным со стенозом наружного слухового прохода показано динамическое наблюдение с проведением КТ височных костей для исключения холестеатомы наружного слухового прохода и полостей среднего уха. При выявлении признаков холестеатомы больному должно быть проведено хирургическое лечение, направленное на удаление холестеатомы и коррекцию стеноза наружного слухового прохода.
Меатотимпанопластик (какналопластик) считается довольно трудной и недостаточно эффективной операцией, автор главы рекомендует придерживаться тактики проведения операции либо по Джарсдоферу, либо по Шукнехту (Schuknecht H.F.).
Меатотимпанопластика при изолированных атрезиях наружного слухового прохода по Джарсдоферу. Автор использует прямой доступ к среднему уху, что позволяет избежать образования большой сосцевидной полости и проблем по её заживлению, но рекомендует его только опытному отохирургу. Ушную раковину отводят кпереди, выделяют неотимпанальный лоскут из височной фасции, разрез надкостницы производят ближе к височно-нижнечелюстному суставу. Если удаётся обнаружить рудиментарную тимпанальную часть височной кости, начинают работать бором в этом месте вперёд и вверх (как правило, среднее ухо расположено непосредственно медиально). Формируется общая стенка между височно-нижнечелюстным суставом и сосцевидной отростком, которая впоследствии будет передней стенкой нового слухового прохода. Затем постепенно подходят к пластинке атрезии, истончают алмазными фрезами. Если среднее ухо не обнаружено на глубине 2 см, хирургу следует сменить направление.
После удаления пластинки атрезии элементы среднего уха становятся хорошо обозримы. Тело наковальни и головка молоточка, как правило, сращены, рукоятка молоточка отсутствует, шейка молоточка сращена с зоной атрезии. Длинная ножка наковальни может быть истончена, извита и расположена вертикально или медиально по отношению к молоточку. Стремя также вариабельно. Наилучшей ситуацией считают обнаружение пусть деформированных слуховых косточек, но работающих как единый механизм звукопередачи. В этом случае фасциальный лоскут укладывают на слуховые косточки без дополнительных опор из хряща. При работе бором следует оставлять небольшой костный навес над слуховыми косточками, что позволяет сформировать полость (слуховые косточки при этом оказываются в центральном положении).
Перед этапом наложения фасции анестезиологу следует уменьшить давление кислорода до 25% или перейти на вентиляцию комнатным воздухом, чтобы избежать «надувания» фасции. Если шейка молоточка фиксирована к зоне атрезии, мостик следует снести, но в последний момент, используя алмазную фрезу и малую частоту оборотов бора, во избежание травмы внутреннего уха.
В 15-20% случаев используют протезы, как и при обычных видах оссику-лопластики. В случаях фиксации стремени рекомендуют прекратить операцию формированием слухового прохода и неомембраны, а оссикулопластику отложить на 6 мес во избежание создания двух нестабильных мембран (неомембрана и мембрана овального окна), а также вероятности смещения протеза и травмы внутреннего уха.
Новый слуховой проход следует покрыть кожей, иначе в послеоперационном периоде очень быстро развивается рубцовая ткань. Расщеплённый кожный лоскут можно взять с внутренней поверхности плеча ребёнка дерматомом. Более тонкую часть кожного лоскута накладывают на неомембрану, более толстую фиксируют к краям слухового прохода. Расположение кожного лоскута - наиболее тяжёлая часть операции. Затем в слуховой проход вводят силиконовый протектор до неомембраны, что предотвращает смещение как кожного лоскута, так и неотимпанального и формирует канал слухового прохода.
Костный слуховой проход возможно сформировать только в одном направлении, в связи с чем следует садаптировать мягкотканную его часть в новом положении. Для этого допускается смещение ушной раковины вверх или кзади и вверх до 4 см. По границе раковины уха производят кожный С-образный разрез. Зону козелка оставляют интактной, используя её для закрытия передней стенки. После совмещения костной и мягкотканной частей слухового прохода ушную раковину возвращают в прежнее положение и фиксируют нерассасывающимися швами. На границе частей слухового прохода накладывают рассасывающиеся швы, позади-ушный разрез ушивают.
В среднем сроки госпитализации также составляют 16-21 день с последующим амбулаторным лечением до 2 мес. Понижение порогов звукопроведения на 20 дБ считают хорошим результатом.
В настоящее время широко используются операции по имплантации аппаратов костного звукопроведения для реабилитации слуховой функции у больных с атрезиями/стенозами наружного слухового прохода, наибольшее распространение сейчас имеют BAHA и ALPHA. Имплантация этих видов слуховых аппаратов возможна с 4-летнего возраста.
Аурикулопластика методами имплантации
В случаях, когда нижняя челюсть меньше на стороне поражения (особенно при синдроме Голденхара), первоначально следует провести реконструкцию уха, а затем нижней челюсти. В зависимости от методики реконструкции рёберный хрящ, взятый для каркаса ушной раковины, может быть использован и для реконструкции нижней челюсти. Если выполнение реконструкции нижней челюсти не планируется, то при аурикулопластике следует учесть наличие асимметричности скелета лицевого отдела черепа.
Важный момент в ведении таких больных - выбор времени хирургического вмешательства (при больших деформациях, где требуется рёберный хрящ, аури-кулопластику следует начинать в возрасте больного после 10 лет). В случае лёгких деформаций у грудных детей может быть выполнена нехирургическая коррекция путём наложения повязок.
Из предложенных методов хирургической коррекции микротий наиболее распространена многоэтапная аурикулопластика рёберным хрящом. Недостаток - высокая вероятность резорбции трансплантата. Из искусственных материалов применяют силикон и пористый полиэтилен.
Существует несколько способов реконструкции с использованием эндопро-тезов. Аурикулопластику следует выполнять первой по двум причинам. Первая причина - любая попытка реконструкции слуха сопровождается выраженным рубцеванием, что значительно снижает возможности использования кожи околоушной области (может потребоваться большее по объёму вмешательство для аури-кулопластики и возможен не вполне хороший косметический результат). Вторая причина - в случае одностороннего поражения наружный рудимент и привески воспринимаются как тяжёлая врождённая патология, в то время как нарушение слуха расценивают как что-то не заслуживающее внимания, так как за счёт здорового уха пациент хорошо слышит и развитие речи не страдает.
Поскольку хирургическую коррекцию микротии выполняют в несколько этапов, пациента или его родителей следует предупредить о потенциальном риске, включая и неудовлетворительный эстетический результат.
Отбор пациентов. Пациент должен быть достаточного возраста, телосложения и роста для того, чтобы можно было взять рёберные хрящи для каркаса ушной раковины. У худощавого пациента можно пропальпировать рёберно-хрящевое соединение и оценить величину хряща. Недостаточное количество рёберного хряща может препятствовать успеху операции. Рёберный хрящ можно забирать со стороны поражения, но предпочтительнее с противоположной. Тяжёлая местная травма или распространённый ожог височной области препятствуют операции в связи с распространённым рубцеванием и отсутствием волос. При наличии хронических инфекций деформированного или вновь сформированного слухового прохода хирургическое вмешательство следует отложить.
Предоперационная подготовка состоит в измерении ушной раковины аномального и здорового уха. При боковых измерениях определяют вертикальную высоту, расстояние от наружного угла глаза до ножки завитка, расстояние от наружного угла глаза до передней складки мочки. Ось ушной раковины совпадает с осью носа. При измерениях во фронтальной плоскости обращают внимание на высоту верхней точки ушной раковины по сравнению с бровью, а мочку рудимента сравнивают с мочкой здорового уха.
Кусочек рентгеновской плёнки прикладывают к здоровой стороне, наносят контуры здорового уха. Полученный образец в дальнейшем используют для создания каркаса ушной раковины из рёберного хряща. При двусторонней микротии образец создают по уху одного из родственников больного.
Аурикулопластика при холестеатоме. У детей с врождённым стенозом наружного слухового прохода существует высокий риск развития холестеатомы наружного и среднего уха. При обнаружении холестеатомы первой должна быть проведена операция на среднем ухе. В этих случаях при последующей аурику-лопластике используют височную фасцию (донорское место хорошо скрыто под волосами, а также может быть получен большой участок тканей для реконструкции на длинной сосудистой ножке, позволяющей убрать рубцы и неподходящие ткани и хорошо закрыть рёберный трансплантат). Сверху на рёберный каркас и височную фасцию накладывают расщеплённый кожный трансплантат.
Оссикулопластику проводят на этапе отведения реконструируемой ушной раковины либо после завершения всех этапов аурикулопластики с заушным доступом. Другой вид реабилитации слуховой функции - имплантация костного слухового аппарата.
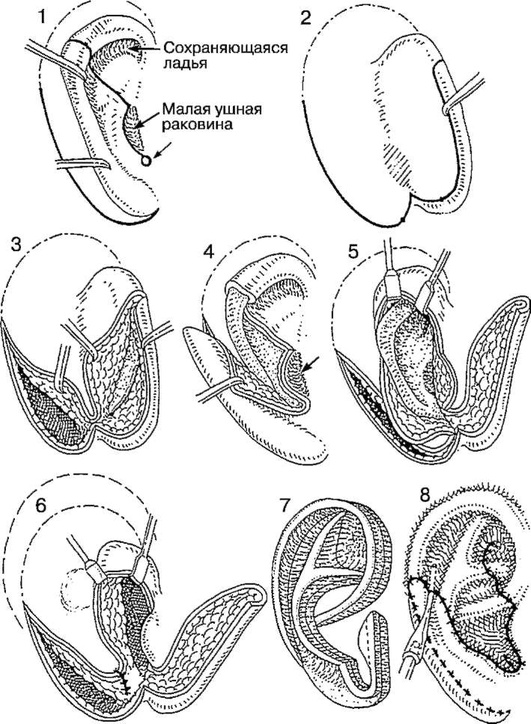
Аурикулопластика при микротии. Наиболее широко распространена методика хирургического лечения микротии по способу Танзера-Брента - многоэтапная реконструкция ушной раковины с использованием нескольких аутогенных рёберных трансплантатов.
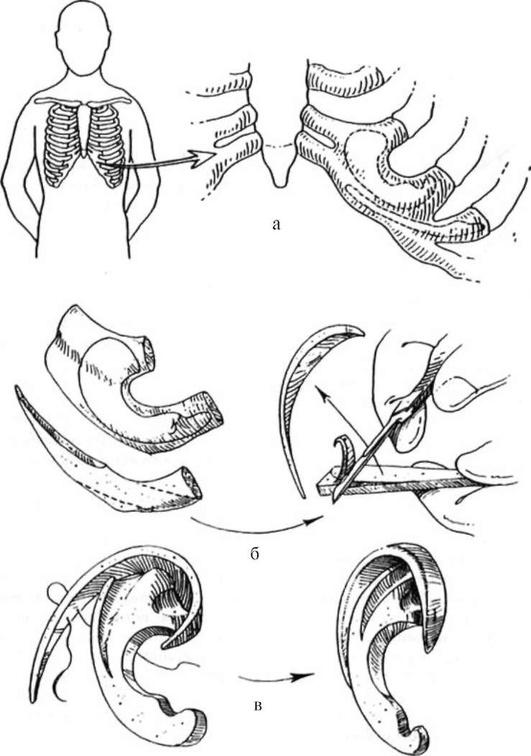
Первый этап заключается в трансплантации каркаса ушной раковины, формируемого из рёберных хрящей (рис. 11-11). Для забора рёберных хрящей производят разрез кожи и мягких тканей по краю рёберной дуги и обнажают хрящи VI, VII и VIII рёбер противоположной пороку развития уха стороны грудной клетки. Из сдвоенных хрящей VI и VII рёбер формируют тело ушной раковины и противоза-виток. Хрящ VIII ребра наиболее удобен для формирования завитка (рис. 11-12, см. цв. вклейку). Автор предпочитает наиболее рельефно формировать ножку завитка. Рану на грудной клетке ушивают, предварительно убедившись в отсутствии пневмоторакса.
Кожный карман для рёберного трансплантата формируют в околоушной области. Чтобы не нарушить васкуляризацию тканей, его следует формировать, уже имея приготовленный каркас будущей ушной раковины. Положение и размеры ушной раковины определяют по лекалу из рентгеновской плёнки со здоровой стороны при односторонней аномалии либо с ушной раковины родственников пациента при двусторонней микротии. В сформированный кожный карман вводят хрящевой каркас ушной раковины (рис. 11-13, см. цв. вклейку). Рудимент ушной раковины на этом этапе операции оставляют интактным.
Через 1,5-2 мес возможно проведение второго этапа реконструкции ушной раковины - переноса мочки ушной раковины в физиологическое положение.
На третьем этапе формируют отстоящую от черепа ушную раковину и заушную складку. Разрез проводят по периферии завитка, отступив несколько миллиметров от края. Ткани в заушной области стягивают кожными и фиксирующими швами, тем самым несколько уменьшая раневую поверхность; создаётся линия роста волос, значительно не отличающаяся от здоровой стороны. Раневую поверхность укрывают расщеплённым кожным трансплантатом, взятым с бедра в «зоне трусов». Если больному показана меатотимпанопластика, то её проводят на этом этапе аурикулопластики.
Заключительный этап аурикулопластики включает формирование козелка и имитацию наружного слухового прохода. Со здоровой стороны из области раковины выкраивают полнослойный кожно-хрящевой лоскут J-образным разрезом. Из области раковины на стороне поражения дополнительно удаляют часть мягких тканей для формирования углубления ушной раковины. Козелок формируют в физиологическом положении.
Недостатком метода выступает использование хрящей рёбер ребёнка для завитка, при этом существует высокая вероятность расплавления хрящевого каркаса в послеоперационном периоде (по данным разных авторов, до 13% случаев). Большую толщину и малую эластичность сформированной ушной раковины также считают недостатком.
Способ Танзера-Брента модифицировал С. Нагата (рис. 11-14, 11-15). Предложенные им кожные разрезы околоушной области и перенос мочки уха в горизонтальное положение производят уже на первом этапе реконструкции ушной раковины. Козелок в хрящевые элементы каркаса будущей ушной раковины включают сразу. Здесь также используют хрящи VI-VIII рёбер пациента, однако вероятность расплавления хрящевого аутотрансплантанта по сравнению с алло-трансплантатами меньше (до 7-14%).
Такое осложнение, как расплавление хряща, сводит на нет все попытки восстановления ушной раковины пациента, оставляя в области вмешательства рубцы и деформацию тканей, поэтому до настоящего времени ведутся постоянные поиски биологически инертных материалов, способных хорошо и постоянно сохранять приданную им форму у пациента практически пожизненно.
Метод Т. Ромо предполагает применение в качестве каркаса ушной раковины пористого полиэтилена; преимуществом метода считают стабильность создаваемых форм и контуров ушной раковины, а также отсутствие расплавления хряща. Разработаны отдельные стандартные фрагменты каркаса ушной раковины.
На первом этапе реконструкции производят имплантацию полиэтиленового каркаса ушной раковины под кожу и поверхностную височную фасцию, на втором этапе - отведение ушной раковины от черепа и формирование заушной складки.

Из возможных осложнений авторы отмечают неспецифические воспалительные реакции, потерю височно-теменного фасциального или свободного кожного лоскутов и экстракцию полиэтиленового каркаса.
Известно, что силиконовые имплантаты хорошо сохраняют форму, биологически инертны, в связи с чем их широко применяют в челюстно-лицевой хирургии. Н.А. Милешина с соавторами используют в реконструкции ушной раковины силиконовый каркас. Имплантаты, изготовляемые из мягкой, эластичной, биологически инертной, нетоксичной силиконовой резины, выдерживают любые виды стерилизации, сохраняют эластичность, прочность, не рассасываются в тканях и не изменяют формы. Имплантаты можно обрабатывать режущими инструментами, что позволяет корректировать их форму и размеры во время операции. Чтобы избежать нарушения кровоснабжения тканей, улучшить фиксацию и уменьшить вес имплантата, проводят его перфорирование по всей поверхности из расчёта 7-10 отверстий на 1 см2 (рис. 11-16, см. цв. вклейку).
Этапы аурикулопластики с силиконовым каркасом совпадают с этапами реконструкции, предложенными С. Нагата.
Использование готового силиконового имплантата исключает дополнительные травмирующие операции на грудной клетке в случаях реконструкции ушной раковины с использованием хрящевого аутотрансплантата, а также сокращает длительность операции. Силиконовый каркас ушной раковины позволяет получить ушную раковину, по контурам и эластичности близкую к нормальной (рис. 11-17, см. цв. вклейку), в то время как применение хрящевого аллотрансплантата в качестве каркаса ушной раковины имеет низкий эстетический результат. Однако при использовании силиконовых имплантатов следует помнить о возможности их отторжения.
Наиболее частыми осложнениями пластики ушной раковины рёберным хрящом бывают пневмоторакс и коллапс лёгкого при выделении рёберных хрящей и использовании их в качестве каркаса будущей ушной раковины. Другие осложнения связаны с компрессией на пересаженные ткани при неправильном наложении повязок в послеоперационном периоде, инфицированием раны через ранее сформированный наружный слуховой проход или во время операции. Наблюдают также послеоперационные гематомы, параличи лицевого нерва, НСТ, некроз пересаженных лоскутов, развитие келоидных рубцов.
W-образный разрез кожи околоушной области с целью формирования кармана для силиконового или хрящевого имплантата предупреждает экструзию каркаса ушной раковины. Для предупреждения нарушения питания пересаженных трансплантатов применяют раздельное формирование передней и задней поверхностей ушной раковины.
В настоящее время больным с грубыми пороками развития ушной раковины стало доступно эктопротезирование. Фиксаторы будущей ушной раковины могут быть расположены либо подкожно, либо чрезкожно в зависимости от производителя и предпочтений больного, а сама ушная раковина выполняется аллопласто-логом. В настоящее время, например, в Англии, данное вмешательство разрешено с 12-летнего возраста пациента.
Реабилитация пациента с врожденными аномалиями внутреннего уха в ряде случаев проводится методом кохлеарной имплантации, сведения о которой приведены в главе 8.
Дальнейшее ведение
Для улучшения питания пересаженных тканей рекомендуют парентеральное введение препаратов, улучшающих микроциркуляцию (реополиглюкин♠, пен-токсифиллин, винпоцетин, раствор аскорбиновой кислоты, раствор никотиновой кислоты), а также гипербарическую оксигенацию.
Для закрытия донорских поверхностей используются специальные стерильные лечебные салфетки. В области аурикулопластики, на грудной клетке и на донорских участках ягодиц возможно образование гипертрофированных рубцов. В этом случае назначают пролонгированные глюкокортикоиды, которые вводят в основание рубца, а также фонофорез с ферментами (коллагеназой, гиалуронидазой, ферментколом).
Возможно развитие послеоперационного стеноза наружного слухового прохода (20% случаев). В этих случаях автор не рекомендует применять мягкие протекторы в сочетании с мазями, содержащими глюкокортикоиды. При появлении тенденции к уменьшению размеров наружного слухового прохода рекомендуются курс эндаурального фонофореза с с мазью ферменткол (8-10 процедур) и введение пролонгированных кортикостероидов, например, кеналога в рубцующиеся ткани в зависимости от возраста пациента. Всего рекомендуется 2-3 курса рассасывающей терапии с интервалом 3-6 мес.
ПРОГНОЗ
Как правило, улучшение слуховой функции составляет 20-30 дБ, что при двусторонней аномалии требует слухопротезирования. Эстетическая коррекция в ряде случаев не удовлетворяет больного.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Балясинская Γ.Л., Богомильский М.Р., Овчинников Ю.М. Хирургическое лечение врождённых пороков развития наружного и среднего уха. - М., 1999. - С. 8-34.
Безруков В.М., Брусова Л.А. Руководство по хирургической стоматологии и челюстно-лицевой хирургии. - М., 2000. - С. 366.
Конигсмарк Б.В., Горлин Р.Д. Генетические и метаболические нарушения слуха. - М., 1980. - С. 67-95.
Кручинский Г.В. Пластика ушной раковины. - М., 1975. - 176 с.
Лапченко С.Н. Врождённые пороки развития наружного и среднего уха и их хирургическое лечение. - М., 1972. - 176 с.
Люлько В.К., Марченко В.М. Атлас операций на ухе. - Киев, 1989. - С. 5-71.
Милешина Н.А., Брусова Л.А., Дмитриев Н.С., Филиппкин М.А., Куриленков Г.В., Зеликович Е.И. Хирургическое лечение врождённых аномалий развития наружного и среднего уха: Пособие для врачей. - М., 2000. - 21 с.
Солдатов И.Б. Врождённые нарушения слуха. - М., 1978. - С. 328.
Таварткиладзе Г.А., Гвелисиани Т.Г. Клиническая аудиология. - М., 1999. - 45 с.
Черчейшвилли А.К. Аномалия развития уха: Руководство по оториноларингологии - М., 1960. - С. 267-283.
Bellucci R.G. Congenital aural malformation: Diagnosis and treatment // Otolaryngol. Clin. North Am. - 1981. - P. 95-124.
Brent B. Auricular repair with sculpted autogenous rib cartilage // Aurical and middle ear malformations, ear defects and their reconstruction. - 1998. - P. 17-30.
Convers J.M. Construction of the auricle in congential microtia // Plast. Reconstr. Surg. - 1963. - N 32(4). - P. 425.
Furnas D. Complications of surgery of the external ear // Clin. Plast. Surg. - 1990. - N 17(2). - P. 305-325.
Jahrsdoerfer R.A. My technique and results of middle ear reconstruction // Aurical and middle ear malformations, ear defects and their reconstruction. - 1998. - P. 203-206.
Kaban L.B., Evans C., Mulliken J.B., Murray J.E. Analysis and treatment of hemifacial microsomia // Current advances in oral and maxillofacial surgery: orthognatic surgery. - 1986. - P. 288-315.
Kruk J. Classification of congential anomalies of the auricles (Review of literature and the autho’s projects) // Acta Chir. Plast. - 1980. - N 22(1). - P. 76-72.
Nagata S. A new method of total reconstruction of the auricle for microtia // Plast Reconstr. Surg. - 1993. - N 93. - P. 187-201.
Nagata S. Modification of the stages in total reconstruction of the auricle. Part I. Grafting the three-dimensional costal cartilage framework for lobular-type microtia // Plast. Reconstr. Surg. - 1994. - N 93. - P. 231-242.
Romo T. Microtia Reconstruction Using a Porous Polyethylene Framework // Facial Plast. Surg. - 2000. - P. 15-22.
Schuknecht H.F. Congenital aural atresia and Congenital Middle Ear Cholesteatoma // Surgery of the Ear and Temporal Bone. - 1993. - P. 263-274.
Siegert R., Weerda H. Modifications in auricular reconstruction // Auricular and middle ear malformations, ear defects and their reconstruction. - 1998. - P. 35-38.
Swartz J.D., Harnsberger H.R. Imaging of the Temporal Bone. - N.Y.; Stuttgart: Thieme, 1998. - P. 497.
Tanzer R.C. Microtia // Plast. Reconstr. Surg. - 1982. - N 5(3). - P. 317-336.
Weerda H., Siegert R. Complications in Otoplastic Surgery and Their Treatment // Facial Plastic Surgery. - 1994. - N 10. - P. 287-295.
Weerda H., Siegert R. Classification and treatment of auricula malformations // Face. - 1995. - N 4. - P. 23-29.
СЕРНАЯ ПРОБКА
ОПРЕДЕЛЕНИЕ
Серная пробка - скопление ушной серы в наружном слуховом проходе, обтури-рующее его просвет; наблюдают при гиперсекреции серных желёз.
Ушная сера - смесь секрета сальных желёз, расположенных поверхностно, а также серных и апокриновых желёз, расположенных глубже в коже наружного слухового прохода. Сальные железы вырабатывают кожное сало (маслянистое вещество), в то время как серные железы вырабатывают белую молочную жидкость. В состав серы также входят и чешуйки кератина. Содержание липидов, Ig и лизоцима зависит от национальности. Кавказские и афроамериканские народности продуцируют серу с повышенным содержанием липидов (влажная сера), в то время как у азиатских народностей больше протеинов (сухая сера). Эволюционный механизм различий не ясен.
Сера защищает слуховой проход от повреждений. Липиды в серных массах предотвращают мацерацию при попадании воды в наружный слуховой проход. Хотя у мужчин pH серы наружного слухового прохода выше, чем у женщин, в целом кислая среда серы способствует подавлению роста бактерий и грибов.
КОД ПО МКБ-10
H61.2 Серная пробка.
ЛЕЧЕНИЕ
Ушную серу можно безопасно и легко удалить несколькими приёмами. Под контролем зрения при достаточном освещении серную пробку можно либо аспи-рировать, либо удалить кюреткой, а также вымыть с использованием шприца Жанэ (при наличии сведений об интактной барабанной перепонке с учётом повышенной податливости и риска перфорации у детей раннего возраста). Некоторые препараты способствуют смягчению серных масс (ремовакс, А-церумен♠).
Техника промывания. Наконечник спринцовки вводят неглубоко в слуховой проход к задневерхней стенке и направляют равномерную струю. Серная пробка целиком или частями выпадает в подставленный под ушную раковину больного почкообразный лоток. При неполном вымывании серной пробки процедуру можно провести через 2-3 дня ещё раз после повторного применения размягчающих щелочных капель.
Дальнейшее ведение
Следует информировать пациента о том, что для предупреждения формирования серной пробки не следует проводить самостоятельный туалет наружного слухового прохода средствами, способными нарушить естественную эвакуацию серных масс (как правило, это твёрдые широкие ушные палочки). Серные пробки формируются при неправильном туалете наружного слухового прохода и могут привести к временному снижению слуха. Удаление их может быть выполнено только при оториноларингологическом осмотре или при промывании.
ИНОРОДНЫЕ ТЕЛА НАРУЖНОГО СЛУХОВОГО ПРОХОДА
ОПРЕДЕЛЕНИЕ
Инородными телами наружного слухового прохода могут быть как различные предметы (косточки, семена, мелкие шарики, бусинки, листочки, батарейки, части гигиенических палочек и т.д.), так и насекомые (мухи, тараканы, жучки).
КОД ПО МКБ-10
T16 Инородное тело в ухе.
ЭПИДЕМИОЛОГИЯ
Инородные тела наружного слухового прохода наблюдают часто, особенно у детей.
ПРОФИЛАКТИКА
Наблюдение за детьми (не оставлять без присмотра мелкие предметы), разъяснительные беседы с родителями.
КЛИНИЧЕСКАЯ КАРТИНА
Наличие того или иного постороннего предмета в наружном слуховом проходе.
ДИАГНОСТИКА
Физикальное обследование
Для определения инородного тела в наружном слуховом проходе проводят отоскопию.
ЛЕЧЕНИЕ
Немедикаментозное лечение
Если инородное тело не склонно разбухать, то его удаляют при промывании уха, направляя струю в щель между инородным телом и стенкой слухового прохода. Если инородное тело способно разбухать и пролежало несколько дней, целесообразно предварительно закапывать спиртовые капли в наружный слуховой проход в течение 2-3 дней. Инородные тела растительного происхождения сморщиваются и при последующем промывании легче выталкиваются. Живые инородные тела предварительно уничтожают закапыванием масляных или спиртовых капель, а затем вымывают.
При отсутствии воспаления и признаков раздражения стенок наружного слухового прохода, при достаточном обзоре можно удалить инородное тело с помощью инструментов (зонд с загнутым концом, аттиковый зонд Воячека, кюретка). Крючок заводят за инородное тело параллельно стенке наружного слухового прохода, затем разворачивают на 90° и вытягивают инородное тело наружу.
Медикаментозное лечение
После удаления инородного тела слуховой проход тампонируют (повидон-йод, гиоксизон♠).
Хирургическое лечение
При вклинении инородного тела в барабанную полость удаление выполняют под наркозом, частично удаляя переднюю или заднюю стенки наружного слухового прохода.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Чаргейшвили А.К. Заболевания наружного уха: Руководство по оториноларингологии. - М.: Медгиз, 1960. - С. 45-49.
Wetmore R. Desease of external ear // Pediatric Otolaryngology. - N.Y.: Thieme, 2000. - P. 253-254.
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ НАРУЖНОГО УХА
Наружный отит
ОПРЕДЕЛЕНИЕ
Наружный отит - воспаление наружного слухового прохода вследствие изменения нормальной флоры или травмы мягких тканей слухового прохода с последующим инфицированием и воспалением, а также поражение ушной раковины.
КОД ПО МКБ-10
H60.3 Другие инфекционные наружные отиты.
H60.5 Острый наружный отит неинфекционный.
ЭПИДЕМИОЛОГИЯ
Заболевание встречается достаточно часто, однако точных эпидемиологических данных нет.
ПРОФИЛАКТИКА
Профилактика заключается в соблюдении правил туалета слухового прохода и личной гигиены.
КЛАССИФИКАЦИЯ
Выделяют острый и хронический наружный отит, а также ограниченный и диффузный.
К острой форме относят заболевание, начавшееся с острой боли, отёка, инфильтрации кожи наружного слухового прохода и околоушных тканей (наружный диффузный отит и фурункулёз).
ЭТИОЛОГИЯ
Развитию наружного отита способствуют повышенная влажность, купание, мацерация стенок наружного слухового прохода, высокая температура окружающей среды, локальная травма, потливость, аллергия, стрессы, изменение состава нормальных кожных липидов, отсутствие серы в наружном слуховом проходе, щелочная pH слухового прохода. Наиболее часто воспаление вызвано синегной-ной или кишечной палочкой, протеем и золотистым стафилококком.
ПАТОГЕНЕЗ
В начальной стадии наружного отита жара, влажность, мацерация могут привести к уменьшению количества серы или изменить pH слухового прохода. Эти изменения могут вызывать зуд, с последующими почёсываниями и травмированием кожи слухового прохода и внедрением бактерий. Инфицирование и развитие воспаления приводит к инфильтрации (отёку) стенок слухового прохода или его полной обструкции.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническими проявлениями наружного острого отита бывают боль, гноетечение. При полной обструкции больные отмечают снижение слуха.
ДИАГНОСТИКА
При сборе анамнеза следует обратить внимание на острое начало заболевания, боль и выделения из уха, а также на наличие эпизода туалета уха за 2-3 дня до появления боли.
Физикальное обследование
При физикальном обследовании выявляют напряжение околоушных тканей. Пальпация козелка и стенок слухового прохода болезненна. В тяжёлых случаях инфекция может распространиться через вырезку хряща слухового прохода на область околоушной железы с вовлечением позадиушных и перипаротидных лимфатических узлов.
Инструментальные исследования
При отоскопии выявляют покраснение кожи слухового прохода, инфильтрацию; просвет слухового прохода сужен и заполнен гнойно-эпидермальными массами (скудные выделения с запахом наиболее характерны для синегнойной палочки).
ЛЕЧЕНИЕ
Цели лечения
Подавление воспалительного процесса.
Медикаментозное лечение
Лечение включает системную антибактериальную терапию, осторожный туалет слухового прохода ватным ушным зондом или аспирацию содержимого. При неос-ложнённых формах острого бактериального наружного отита назначают ототопи-ческие препараты в виде ушных или глазных капель, содержащих хлорамфеникол, гентамицин, полимиксин B или ципрофлоксацин (детям - с ограничением) и глю-кокортикоиды; при отомикозе - амфотерицин B, клотримазол, окситетрациклин, полимиксин M. Для изменения pH слухового прохода рекомендуют применять такие антисептики, как салициловая или борная кислота, генциан виолет, 2% раствор пероксида водорода.
При тяжёлом течении наружного отита слуховой проход может быть настолько инфильтрированным и болезненным, что аспирация невозможна. В этих случаях следует осторожно ввести турунду в наружный слуховой проход (можно оставить на 48-72 ч) и на неё закапывать лекарства, что позволяет быстрее снять воспаление и расширить слуховой проход.
Использование спиртовых или кислотосодержащих капель стерилизует и восстанавливает pH слухового прохода и предупреждает рецидивы заболевания.
ПРОГНОЗ
Прогноз, как правило, благоприятный.
Фурункул наружного слухового прохода
ОПРЕДЕЛЕНИЕ
Фурункул наружного слухового прохода - это воспаление сальных желёз слухового прохода, вызываемое, как правило, Staphylococcus aureus.
КОД ПО МКБ-10
H60.0 Абсцесс наружного уха.
ЭПИДЕМИОЛОГИЯ
Заболевание встречается достаточно часто, однако точных эпидемиологических данных нет.
ПРОФИЛАКТИКА
Профилактика заключается в соблюдении правил туалета слухового прохода и личной гигиены.
ЭТИОЛОГИЯ
Основным возбудителем является Staphylococcus aureus.
КЛИНИЧЕСКАЯ КАРТИНА
Основные симптомы фурункула - сильная боль в ухе (распространяется на глаз, зубы, шею и усиливается при жевании) и зуд, а также резкая болезненность при надавливании на козелок и прикосновении к ушной раковине. Если фурункул большой, наступает обструкция слухового прохода, вызывая чувство заложенности и тугоухости.
ДИАГНОСТИКА
Правильная постановка диагноза основана на типичных жалобах больного.
Физикальное обследование
При осмотре выявляют локальную гиперемию и инфильтрацию на месте абсцесса - конусовидный воспалительный инфильтрат с некротическим стержнем.
Лабораторные исследования
При фурункулёзе слухового прохода или при сочетании с другими локализациями следует провести анализ крови и мочи пациента на содержание сахара.
Дифференциальная диагностика
В тяжёлых случаях при выраженных реактивных процессах в заушной области фурункул следует дифференцировать с мастоидитом. Так, для фурункула характерны интактная верхушка сосцевидного отростка, нормальная барабанная перепонка и отсутствие нарушения слуха.
ЛЕЧЕНИЕ
Показания к госпитализации
Нет.
Немедикаментозное лечение
Из средств физиотерапии эффективны магнитно-лазерное излучение, УВЧ и ультрафиолетовое облучение.
Медикаментозное лечение
Лечение заключается в назначении системных антибиотиков, в редких случаях - анальгетиков.
Местно назначаются мази левосин♠ или левомеколь♠.
Хирургическое лечение
Хирургическое лечение показано при абсцедировании; выполняют вскрытие в месте максимального выбухания и дренирование с последующим введением турунд с гипертоническим раствором до прекращения гноетечения и тех же мазей.
ПРОГНОЗ
Прогноз, как правило, благоприятный.
Экзема слухового прохода
ОПРЕДЕЛЕНИЕ
Экзема наружного слухового прохода - рецидивирующий нейроаллергический дерматоз, характеризующийся развитием серозного воспаления сосочкового слоя дермы и очагового спонгиоза эпидермиса наружного слухового прохода, проявляющийся зудом и протекающий по типу атопического, контактного и себорейного дерматита и псориаза.
КОД ПО МКБ-10
H60.5 Острый наружный отит неинфекционный.
КЛИНИЧЕСКАЯ КАРТИНА
Больные жалуются на зуд, некоторый дискомфорт, выделения из слухового прохода.
ДИАГНОСТИКА
Физикальное обследование
Для экземы характерны мацерация кожи слухового прохода, наличие эпидер-мальных масс или жидкости в слуховом проходе в течение длительного времени без признаков острой боли и выраженных реактивных изменений окружающих тканей.
Инструментальные исследования
При отоскопии определяют шелушение и мацерацию кожи слухового прохода, скудные выделения.
Показания к консультации других специалистов
Показана консультация дерматолога.
ЛЕЧЕНИЕ
Немедикаментозное лечение
Немедикаментозное лечение заключается в проведении частого туалета наружного слухового прохода.
Медикаментозное лечение
При лечении используют средства, восстанавливающие pH слухового прохода и выработку серы. Назначают подсушивающие, вяжущие и окисляющие средства в виде капель, а также капли с глюкокортикоидами.
Дальнейшее ведение
Как правило, лечение длительное.
Обтурирующий кератоз
ОПРЕДЕЛЕНИЕ
Обтурирующий кератоз - дерматоз, характеризующийся утолщением рогового слоя эпидермиса и, как следствие, закупоркой эпидермальными массами слухового прохода.
Обтурирующий кератоз отличается от холестеатомы, при которой происходит врастание чешуек эпидермиса в ограниченную часть периоста слухового прохода.
КОД ПО МКБ-10
H60.4 Холестеатома наружного уха.
КЛИНИЧЕСКАЯ КАРТИНА
Для заболевания характерны потеря слуха и острая сильная боль; поражение, как правило, двустороннее. Чаще наблюдается у детей младшего возраста.
ДИАГНОСТИКА
Физикальное обследование
При осмотре после удаления эпидермальных масс определяется утолщенная, но в целом нормальная барабанная перепонка и разлитое утолщение костных стенок слухового прохода.
При холестеатоме наружного слухового прохода барабанная перепонка также может быть интактной, однако определяются углубление и локальная эрозия стенки слухового прохода, латеральнее аnnulus tymρanicum.
ЛЕЧЕНИЕ
Периодическое механическое удаление эпидермальных масс. При наличии грануляций можно провести их удаление, прижигание или использовать глюко-кортикоидные капли.
Злокачественный наружный отит
СИНОНИМЫ
Нома ушной раковины и наружного слухового прохода.
ОПРЕДЕЛЕНИЕ
Злокачественный наружный отит - быстро распространяющаяся влажная гангрена, поражающая ушную раковину и слуховой проход; выявляют главным образом при истощающих заболеваниях.
КОД ПО МКБ-10
H60.2 Злокачественный наружный отит.
ЭТИОЛОГИЯ
В большинстве случаев возбудителем заболевания служит Pseudomonas aeruginosa.
ПАТОГЕНЕЗ
Злокачественный наружный отит начинается с инфицирования наружного слухового прохода, которое распространяется подкожно и может привести к остеомиелиту костей черепа. Заболевание, как правило, начинается в костно-хрящевом отделе наружного слухового прохода и распространяется в любом направлении. У детей встречается редко. Патологический процесс наиболее часто поражает переднюю стенку слухового прохода (тёмно-синее пятно кожи быстро чернеет, разрушается и даёт обильные зловонные выделения) и через вырезку хряща слухового прохода переходит на область между слуховым проходом и слюнной железой. Парез лицевого нерва вследствие злокачественного наружного отита чаще наблюдают у детей в силу анатомических возрастных особенностей (канал лицевого нерва проходит ближе к месту соединения костной и хрящевой частей наружного слухового прохода). Предрасполагающие факторы - сахарный диабет, иммунодефицит, онкологические заболевания.
КЛИНИЧЕСКАЯ КАРТИНА
Начальные проявления заболевания включают ушную боль, гноетечение из уха, припухлость и покраснение ушной раковины и предушной области. У детей заболевание прогрессирует быстрее, чем у взрослых, барабанная перепонка часто некротизирована, возможен парез лицевого нерва, стеноз слухового прохода и перихондрит, мезотимпанит с деструкцией слуховых косточек.
ДИАГНОСТИКА
Лабораторные исследования
Диагноз злокачественного наружного отита подтверждают путём определения возбудителя (Pseudomonas aeruginosa), не поддающегося лечению. Для заболевания также характерно увеличение СОЭ в анализах крови.
Инструментальные исследования
Среди инструментальных методов для диагностики заболевания применяют КТ с контрастированием и МРТ.
ЛЕЧЕНИЕ
Немедикаментозное лечение
Туалет слухового прохода, гипербарическая оксигенация.
Медикаментозное лечение
Лечение включает комбинацию внутривенной антибактериальной терапии двумя антибиотиками (с учётом чувствительности) в течение 2-3 нед.
Хирургическое лечение
В качестве хирургического лечения следует проводить широкое раннее удаление инфицированных тканей.
ПРОГНОЗ
Частота неблагоприятных исходов заболевания у взрослых составляет до 20%.
Келоид ушной раковины
Формирование келоида бывает следствием травмы при наличии предрасположенности. Как правило, келоид мочки уха развивается при инфицировании места пирсинга, распространяется медиально, растёт безболезненно. Возможно появление зуда как результата хронического воспаления. Лечение включает хирургическое иссечение и введение глюкокортикоидов.
Перихондрит ушной раковины
ОПРЕДЕЛЕНИЕ
Перихондрит - воспаление надхрящницы или тканей в окружности хряща. Перихондрит ушной раковины - результат инфицирования и воспаления ушной раковины вследствие травмы.
ЭТИОЛОГИЯ
Возбудителем заболевания чаще бывает Pseudomonas и смешанная флора.
ПАТОГЕНЕЗ
Вследствие травмы между хрящом и надхрящницей происходит скопление крови, которая инфицируется, в результате чего развивается хондрит и перихон-дрит.
КЛИНИЧЕСКАЯ КАРТИНА
Основными симптомами заболевания бывают боль, повышение температуры, покраснение, инфильтрация, деформация и флюктуация (при нагноении) меньшего или большего участка ушной раковины, за исключением мочки.
ЛЕЧЕНИЕ
Медикаментозное лечение
В ранней стадии перихондрита назначают антибиотики внутрь. При нагноении лучше использовать антибиотики, активные против грамотрицательной флоры.
Хирургическое лечение
При неблагоприятном течении заболевания возникает необходимость вскрытия нагноения. Следует помнить, что разрез хряща должен обеспечить достаточный отток. Так, на задней поверхности ушной раковины следует производить большие разрезы, на передней - малые, предпочтительнее перпендикулярные контурам ушной раковины для предупреждения обезображивающего сморщивания ушной раковины при расплавлении хряща. Поражённые ткани следует орошать раствором антибиотика. При неэффективности этого метода проводят удаление поражённых тканей (хряща и кожи).
Экзема ушной раковины
ОПРЕДЕЛЕНИЕ
Экзема ушной раковины чаще наблюдается у детей, страдающих экссудативным диатезом, рахитом, анемией, туберкулёзом, гнойным рецидивирующим или хроническим средним отитом. У детей чаще диагностируют мокрую форму экземы, у взрослых - сухую.
КЛИНИЧЕСКАЯ КАРТИНА
Из четырёх форм экземы (себорейная, микробная, профессиональная и «истинная») наиболее типична себорейная, поражающая волосистую часть головы и ушные раковины в виде жирных желтовато-серых чешуек при отсутствии тенденции к мокнутию. При инфицировании развиваются инфильтрация, боль, а также подъём температуры, пузырьки, наполненные серозной жидкостью. При вскрытии пузырьков образуются корочки, после удаления которых остаются эрозии. Слуховой проход суживается. Беспокоит зуд.
ЛЕЧЕНИЕ
Медикаментозное лечение
Лечение включает тщательную гигиеническую обработку поражённого участка спиртовыми растворами (водных растворов следует избегать). Мокнущие места подсушивать резорцинолом, бриллиантовым зелёным, 2% раствором нитрата серебра. Следует обратить внимание на общее состояние организма и провести лечение основного заболевания.
Опоясывающий лишай ушной раковины
СИНОНИМЫ
Герпетическое поражение наружного уха.
ОПРЕДЕЛЕНИЕ
Опоясывающий лишай ушной раковины - вирусное заболевание, проявляющееся сгруппированными мелкими красными высыпаниями на коже ушной раковины, слухового прохода и барабанной перепонке.
КОД ПО МКБ-10
B02 Опоясывающий лишай [Herpes zoster].
КЛИНИЧЕСКАЯ КАРТИНА
Пузырьки локализуются на задней поверхности ушной раковины, мочке или на козелке (соответственно поражён или тройничный нерв, или большой ушной нерв). Пузырьки сохраняются 5-7 дней, затем 2-3 нед отпадают корочки, иногда оставляя значительные дефекты кожи. Высыпанию пузырьков предшествует недомогание, головная боль, повышение температуры, боль в окружности ушной раковины. Иногда на 5-7-й день может развиться паралич лицевого и слухового нервов, ещё реже языкоглоточного, блуждающего и III-IV шейных нервов.
ЛЕЧЕНИЕ
Назначают обезболивающие средства (метамизол натрия, ибупрофен и аналоги), ацикловир внутрь и местно в виде мази, таблетки или раствор витамина B1. При поражении слухового или лицевого нервов - соответствующая терапия.
ПРОГНОЗ
При поражении слухового нерва прогноз неблагоприятный.
ОТОМИКОЗ
СИНОНИМЫ
Грибковое поражение уха, грибковый отит.
ОПРЕДЕЛЕНИЕ
Отомикоз (ОМ) - грибковое заболевание, обусловленное развитием на коже ушной раковины, стенках наружного слухового прохода, барабанной перепонке, в барабанной полости и послеоперационной полости среднего уха различного рода плесневых и дрожжеподобных грибов.
КОД ПО МКБ-10
Н 62.2 - наружный отит при микозе.
Н 60.8 - другие наружные отиты.
Н 66.3 - другие хронические гнойные средние отиты.
Н 74.8 - другие уточнённые болезни среднего уха и сосцевидного отростка.
В 48.8 - другие уточнённые микозы.
ЭПИДЕМИОЛОГИЯ
Удельный вес ОМ среди хронического отита другой этиологии составляет у взрослых до 18,6%, а в детском возрасте - до 26,3%. Различают наружный грибковый отит (62%), грибковый мирингит (1%), грибковый средний отит (20%) и грибковый средний послеоперационный отит (17%).
ПРОФИЛАКТИКА
Основные меры по профилактике отомикоза должны быть направлены на устранение факторов, имеющих значение в патогенезе грибкового заболевания и способствующих активации грибковой флоры, а именно: рациональная терапия топическими антибиотиками и кортикостероидами; коррекция гликемического профиля у больных сахарным диабетом, общеукрепляющая терапия, правильный туалет наружного слухового прохода.
СКРИНИНГ
Отомикроскопия при плесневых микозах.
Микроскопия нативного и окрашенного препарата - мазок/соскоб с кожи наружного слухового прохода, барабанной полости, послеоперационной полости.
КЛАССИФИКАЦИЯ
По локализации - наружный грибковый отит, грибковый мирингит, грибковый средний отит и грибковый средний послеоперационный отит. По характеру возбудителя - плесневой, дрожжеподобный. По клиническому течению - хронический.
ЭТИОЛОГИЯ
По данным многочисленных исследований в нашей климатической зоне основными возбудителями ОМ являются плесневые грибы рода Aspergillus и дрожжепо-добные грибы рода Candida. При этом аспергиллёз диагностируется в 65% случаев, кандидоз - в 30%. В отдельных случаях грибковое поражение уха вызывают грибы родов Penicillium, Mucor, Alterneria, Geotrichum, Kladosρorium и др., их доля составляет до 5% соответственно. В 15% случаев присутствует сочетанное поражение грибами родов Aspergillus и Candida.
При видовой идентификации выявляются следующие грибы: род Aspergillus - A.niger, A.jumugatus, A.orizae, A.flavus, A.ochraceus, A.versicolor, A.clavatus, A.glaucus, A.nidulans, A.terreus; род Candida - C.albicans, C.troρicalis, C.ρseudotroρicalis, C.krusei, C.glabrata, C.ρaraρsillosis, C.stellatoidea, C.intermedia, C.brumρti; род Penicillium - P.notatum. P.ρuberulum, P.tardum, P.nidulans, P.chermesinum, P.glaucus, P.chrisogenum, P.citrinum; и др.
ПАТОГЕНЕЗ
В основном все виды грибов, вызывающих микоз ЛОР-органов, относятся к группе условно-патогенных и вызывают заболевание только при определённых факторах, предрасполагающих к развитию и размножению грибов, обеспечивая их переход от сапрофитии к патогенности. В связи с этим важно знать предшествующие заболеванию условия, приводящие к реализации патогенных свойств грибов. Основными патогенетическими моментами возникновения микоза являются адгезия (прикрепление гриба к раневой поверхности, к коже и др.), колонизация гриба и его инвазивный рост.
Эндогенными факторами, предрасполагающими к возникновению микотиче-ского поражения, являются соматические заболевания. Сопутствующие им общее ослабление организма, нарушение обмена веществ, гиповитаминозы могут играть немаловажную роль в возникновении микоза. Кроме того, к возникновению грибковых осложнений могут привести лечение цитостатическими препаратами и лучевая терапия.
В патогенезе ОМ имеют значение различные эндогенные и экзогенные факторы. Основным экзогенным фактором при грибковом наружном отите является травма кожи в результате злоупотребления гигиеной наружного слухового прохода с применением ватных палочек и других «средств гигиены». Во время манипуляций в наружном слуховом проходе, проводимых пациентом самостоятельно, не только повреждается кожа наружного слухового прохода, но и удаляется ушная сера - основной фактор её защиты.
Другим немаловажным патогенетическим фактором в развитии ОМ является проводимая больным длительная общая и местная антибиотикотерапия, применение стероидов. Подавляя рост патогенной и нормальной бактериальной флоры, антибиотики тем самым способствуют развитию дисбиоза и активизации грибов. Применение кортикостероидов в больших дозировках приводит к снижению неспецифического и специфического иммунитета.
В патогенезе микотического заболевания послеоперационной полости уха в качестве причинного фактора в первую очередь следует назвать длительный воспалительный процесс в послеоперационной полости, сопровождающийся повреждением эпителия. При этом воспалительный экссудат, содержащий углеводы, белки, пептоны, минеральные соли и другие вещества, является хорошей питательной средой, а постоянная температура, влажность, свободный доступ воздуха в послеоперационную полость среднего уха представляют оптимальные условия для активизации и развития грибов. Пусковым механизмом возникновения микоза послеоперационной полости среднего уха могут явиться травма уха, в том числе и операционная, а также попадание нестерильной воды. Определённую роль здесь также играют неблагоприятные условия внешней среды: влажность, запылённость, производственный контакт с антибиотиками. Для грибкового отита характерно рецидивирующее течение.
КЛИНИЧЕСКАЯ КАРТИНА
Жалобы и клинические проявления при ОМ являются следствием вегетации определённых грибов в ухе и во многом обусловлены локализацией процесса. Основные жалобы при микотическом наружном отите - жидкие выделения (при кандидозе), образование корочек, пробок в наружном слуховом проходе (при аспергиллёзе), зуд, боль, заложенность уха. У отдельных больных в острой стадии могут быть жалобы на головную боль, повышение температуры тела, повышенную чувствительность ушной раковины, заушной области и наружного слухового прохода. При всех формах микотического наружного отита нарушение слуха или не выявляется, или оно незначительное по типу поражения звукопроводящего аппарата.
Клинические проявления при микотическом среднем отите характеризуются как симптоматикой воспалительного гнойного процесса среднего уха, так и самим микозом. Основными жалобами больных с микотическим средним отитом являются понижение слуха, наличие выделений из уха, периодический зуд в ухе, могут быть головокружения. Объективным признаком микотического поражения среднего уха является наличие специфического отделяемого, цвет и консистенция которого зависят от вида гриба-возбудителя. Нередко присоединяются явления наружного отита. Барабанная перепонка гиперемирована, инфильтрирована, с наличием перфораций различных размеров. Во всех случаях обозримая слизистая оболочка барабанной полости гиперемирована, инфильтрирована, иногда образуются грануляции.
При микозе послеоперационной полости среднего уха в последней отсутствует или резко замедлена эпителизация, стенки наружного слухового прохода гипе-ремированы, неравномерно инфильтрированы, неотимпанальная полость бывает заполнена патологическим отделяемым аналогичного вида, что и при ОМ другой локализации. Встречаются мелкие кровоточащие грануляции.
Течение ОМ длительное, с периодическими обострениями. Обострения характеризуются выраженной ушной болью, зудом, заложенностью уха, выделениями из него, головной болью, головокружением.
ДИАГНОСТИКА. КЛИНИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Анамнез
При опросе обязательно уточняют время начала заболевания и особенности течения.
У больных ОМ следует выяснить, не было ли ранее отита, микоза другой локализации, каковы периодичность, длительность и характер обострений. Учитывается ранее проводимое лечение (местное или общее), его эффективность: не было ли ухудшения состояния. Обязательно надо выяснить, лечились ли ранее больные антибиотиками, кортикостероидами, цитостатиками (длительность и интенсивность лечения), особенности производственных и бытовых условий, перенесённые ранее заболевания, аллергологический анамнез. У больных ОМ отмечается увеличение частоты обострений, отсутствие или незначительный эффект от стандартных методов лечения.
Инструментальные исследования
Основным методом диагностики грибкового отита является отоскопия.
При этом абсолютное предпочтение следует отдавать проведению отомикро-скопии, которая может быть осуществлена с помощью непрямого осмотра уха с использованием микроскопов и бинокулярных луп, применения эндоскопической техники.
При пенициллиозе процесс локализуется в хрящевом отделе наружного слухового прохода. Отмечается умеренная инфильтрация кожи наружного слухового прохода, не приводящая к полному закрытию его просвета. Барабанная перепонка в большинстве случаев гиперемирована, иногда поверхность барабанной перепонки эрозирована, может быть выпячивание, что создает ложное впечатление о наличии перфорации. Характерным и специфическим для пенициллиозного поражения наружного уха является вид патологического отделяемого, имеющего различные оттенки жёлтого цвета и в ряде случаев напоминающего ушную серу. Патологическое отделяемое расположено на всем протяжении наружного слухового прохода и может сочетаться с сухими корочками и плёнками.
При аспергиллёзном поражении наружный слуховой проход также сужен за счёт инфильтрации стенок, однако, в отличие от пенициллиоза, инфильтрация кожи более выражена в костном отделе. Почти во всех случаях в процесс вовлекается барабанная перепонка, отмечается её инфильтрация, утолщение, исчезновение опознавательных контуров. В ряде случаев наблюдаются грануляции. Патологическое отделяемое при аспергиллёзном поражении более обильное, чем при пенициллиозном и отличается по цвету. В большинстве случаев оно различных оттенков серого цвета, иногда с чёрными точками, может быть холестеатомо-или сероподобным, напоминает промокшую газету.
При кандидозном поражении наружного слухового прохода отмечается умеренное сужение наружного слухового прохода, более выраженное в хрящевом отделе, барабанная перепонка гиперемирована. Патологическое отделяемое более жидкой консистенции, чем при плесневом микозе, чаще беловатого цвета и творожистой консистенции. Процесс часто распространяется на кожу ушной раковины.
Лабораторные исследования
Грибковое поражение ЛОР-органов может быть заподозрено на основании данных оториноларингологического обследования, но решающее значение имеют микологические лабораторные методы исследования. При этом однократно полученные отрицательные результаты не указывают на отсутствие грибкового заболевания, поэтому при выраженных клинических признаках микоза необходимо произвести повторное исследование патологического отделяемого. И наоборот, единичный рост грибов в посеве не всегда свидетельствует о грибковом патологическом процессе.
Для отбора проб биологического материала на микологическое исследование при ОМ используют аттиковый зонд или ложку Фолькмана. Патологическое отделяемое желательно отбирать из глубоких отделов наружного слухового прохода под контролем увеличивающей оптики. Патологический материал помещается между двумя обезжиренными стерильными предметными стёклами и микроско-пируется под увеличением × 100, × 200, × 400.
Также выполняют микроскопию патологического отделяемого в присутствии 10% KOH. Кроме микроскопии нативного материала, производится микроскопическое исследование препаратов, окрашенных по Романовскому-Гимзе. Возможна люминесцентная микроскопия препарата, окрашенного калькофлюором белым. Микроскопическое исследование является наиболее информативным методом, надёжно идентифицирующим возбудителя заболевания.
Для микологической диагностики производят посевы патологического материала на элективные среды (Сабуро, Чапека и др.). Виды дрожжеподобных грибов рода Candida определяются по морфологическим признакам и характеру сбраживания сахаров. Посев материала осуществляют в 3 пробирки, в 9 посевных точек, после чего посевы помещают в термостат при температуре 27-30 'С. Через 6-7 дней при наличии микоза наблюдается сплошной рост грибов во всех посевных точках, при этом во всех пробирках выявляется однородный рост гриба одного вида. Видовая идентификация грибов Candida легко осуществима с применением методик посева на хромогенные питательные среды, позволяющие провести её по цвету колоний, выросших на чашке.
Таким образом, диагноз грибкового поражения ЛОР-органов ставится на основании:
Дифференциальная диагностика
Дифференциальную диагностику при ОМ необходимо проводить с бактериальным отитом, аллергическим отитом, экземой, новообразованиями и другими воспалительными процессами как наружного, так и среднего уха. Окончательный диагноз при ОМ ставится в результате комплексного микологического исследования.
Показания к консультации других специалистов
Для выявления этиопатогенетических факторов развития рецидивирующего ОМ показана консультация иммунолога - выявление и коррекция иммунодефи-цитных состояний, эндокринолога - выявление эндокринной патологии, коррекция эндокринопатии.
Пример формулировки диагноза
Хронический правосторонний наружный грибковый отит.
Микоз послеоперационной полости среднего уха (аспергиллёз). Обострение.
ЛЕЧЕНИЕ ОМ
Цель лечения - элиминация гриба - возбудителя микоза.
Показания к госпитализации
Осложнённые формы грибкового среднего отита. Лабиринтит.
Немедикаментозное лечение
Непременным условием проведения местной терапии является предварительная тщательная очистка уха от патологического отделяемого. Туалет уха производится только врачом при помощи аттикового зонда и ватника, смоченного антимикотическим препаратом или вакуум-экстракора.
Тщательному туалету уха придаётся особое значение, поскольку даже незначительное количество микотических масс заметно удлиняет время лечения и соответственно отодвигает сроки выздоровления.
При наружном микотическом отите большое значение придаётся очистке передненижнего отдела наружного слухового прохода. При среднем микотическом отите полностью удаляются микотические массы из области перфораций барабанной перепонки. При больших перфорациях с целью удаления микотических масс производится промывание барабанной полости антисептическими препаратами противогрибкового действия, в частности 0,1% хинозоловым спиртом, 0,01% раствором мирамистина. Аналогично поступают при лечении микоза послеоперационной полости среднего уха. До начала лечения при наличии полипов, грануляций производим их удаление или туширование 5-10% раствором азотнокислого серебра. При послеоперационном микозе тщательно очищается вся неотимпанальная полость, особенно в заднем отделе, за шпорой.
Все виды физиотерапевтического воздействия при грибковом отите противопоказаны.
Медикаментозное лечение
При терапии наружного отита, вне зависимости от возбудителя, целесообразно назначение местных лекарственных форм разных групп препаратов (табл. 11-2).
При кандидозном наружном отите показана комбинация 1% раствора клотрима-зола и 1% раствора нафтифина в виде аппликаций, продолжительностью 5-10 мин каждая 2 раза в сутки в течение 10-14 дней, с продолжением терапии в течение 14 дней после стихания клинических признаков и/или до получения 3-кратного отрицательного лабораторного анализа. При кандидомикозе возможно также применение бифоназола, миконазола, натамицина, эконазола или оксиконазола.
Локализация поражения |
Способ применения |
Виды грибов |
|
дрожжеподобные |
плесневые |
||
Наружное ухо |
Местно |
Нафтифин 1% раствор + клотримазол 1% раствор |
Нафтифин 1% раствор + хлорнитрофенол 1% раствор |
Среднее ухо |
Местно |
Нафтифин 1% раствор + клотримазол 1% раствор |
Нафтифин 1% раствор + хлорнитрофенол 1% раствор |
Внутрь |
Флуконазол, капсулы |
Итраконазол, капсулы |
|
Послеоперационная полость |
Местно |
Нафтифин 1% раствор + клотримазол 1% раствор |
Нафтифин 1% раствор + хлорнитрофенол 1% раствор |
Внутрь |
Флуконазол, капсулы |
Итраконазол, капсулы или тербинафин, таблетки |
|
При наружном отите, вызванном плесневыми грибами, препаратами выбора для проведения местного лечения являются хлорнитрофенол и 1% раствор нафти-фина, применяемые также в виде аппликаций на кожу наружного слухового прохода 2 раза в день продолжительностью по 5-10 мин каждая в течение 10-14 дней. Необходимо также продолжать лечение в течение 14 дней после стихания клинических признаков и/или до получения 3-кратного отрицательного лабораторного анализа.
Лечение грибкового среднего отита и микоза послеоперационной полости среднего уха, помимо местного воздействия, в обязательном порядке включает назначение системного противогрибкового препарата (табл. 11-3). Так, при кандидоз-ном поражении препаратом выбора является флуконазол. При микозе, вызванном плесневыми грибами, назначают итраконазол или тербинафин. Местная терапия схожа с таковой при лечении наружного грибкового отита.
| Препараты | Дозы и режимы применения |
|---|---|
Флуконазол |
Внутрь, 50-100 мг 1 раз в сутки в течение 14 дней |
Итраконазол |
Внутрь, 100 мг 1 раз в сутки в течение 10-14 дней |
Тербинафин |
Внутрь, 250 мг 1 раз в сутки в течение 16 дней |
Кетоконазол |
Внутрь, 200-400 мг 1 раз в сутки в течение 10-14 дней |
Критерием эффективности лечения является полное клиническое излечение в течение месяца, подтверждённое как клинической картиной, так и отрицательными результатами микологического исследования.
Исходя из того что ОМ склонен к рецидивированию, необходимо динамическое наблюдение за больными в течение 6 мес и проведение курса профилактического лечения. С целью профилактики необходимо один раз в неделю (в течение 4-6 нед) смазывание кожи наружного слухового прохода вышеуказанными анти-микотическими препаратами.
Ошибки и необоснованные назначения при отомикозе
Ошибки терапии отомикоза часто связаны с нарушениями режима применения препаратов, в частности недостаточной кратностью применения местных препаратов или недостаточной дозой и кратностью применения системных препаратов. Например, ошибочна отмена местной формы препарата до лабораторного и/или клинического излечения.
Непременным условием проведения местной терапии является предварительная тщательная очистка уха от патологического отделяемого. Туалет уха производится только врачом с помощью аттикового зонда и ватника, смоченного антимикотическим препаратом. Особое значение придаётся тщательному туалету уха, поскольку даже незначительное количество микотических масс заметно увеличивает длительность лечения и соответственно отдаляет выздоровление.
Промывание уха водными растворами приводит к рецидиву грибкового процесса, так как попадание воды в ухо активирует рост грибковой микрофлоры.
Закапывание спиртосодержащего лекарственного препарата в наружный слуховой проход может привести к более длительному нахождению лекарственного средства в наружном слуховом проходе и вызвать его раздражение, а при попадании на слизистую оболочку барабанной полости при среднем отите - резкую боль и усиление отёка слизистой оболочки, усугубление мукозита, появление грануляций. Введение в наружный слуховой проход турунды, пропитанной раствором лекарственного препарата, позволяет ограничить время его воздействия.
Часто встречающейся ошибкой является неверный выбор лекарственного средства при лечении различных видов микоза. Например, ошибочно назначение флуконазола при лечении плесневого микоза.
Назначения одного вида противогрибкового препарата при местной терапии бывает недостаточно, так как из предлагаемой комбинации препаратов для местного лечения один из них оказывает более фунгистатическое действие, другой более фунгициден.
Медикаментозное лечение особых групп пациентов
При беременности возможно применение местных противогрибковых препаратов. Назначение системной противогрибковой терапии беременной женщине допустимо только по витальным показаниям.
ПРОГНОЗ
При своевременном обращении и адекватной противогрибковой терапии прогноз благоприятный.
Дальнейшее ведение
Пациенты с грибковым отитом должны находиться на диспансерном учете у оториноларинголога с осмотрами 1 раз в 3 мес, а при благоприятном течении - 1 раз в полгода в течение 2 лет.
Пациенты с грибковым поражением глотки и гортани должны находиться на диспансерном учете у оториноларинголога с осмотрами 1 раз в 2 мес, а при благоприятном течении - 4 раза в год.
Пациенты с грибковым воспалением носа и околоносовых пазух должны находиться на диспансерном учете у оториноларинголога с осмотрами 1 раз в 3 мес, а при благоприятном течении - 2 раза в год.
Информация для пациента (краткие рекомендации)
При неэффективности «традиционных» методов лечения разных форм отита необходимо проведение микологического исследования. Избегать самостоятельного туалета наружного слухового прохода.
При первых признаках фарингита, развившегося на фоне тяжёлой соматической патологии, необходимо обратиться к врачу. Самолечение без соответствующей микробиологической диагностики приводит к хронизации процесса и образованию резистентных штаммов грибов - возбудителей ФМ .
При развитии ЛМ необходимо ограничить голосовые нагрузки, отказаться от курения. Следует ограничить приём очень горячей, холодной и острой пищи, спиртных напитков, не применять паровые ингаляции. Необходимо уделять внимание лечению сопутствующей патологии и находиться под наблюдением ЛОР-врача.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Крюков А.И., Кунельская В.Я., Шадрин Г.Б. Аспекты современной эпидемиологии ЛОР-микозов // Вестн. оториноларин. - 2011. - № 2. - С. 13-15.
Крюков А.И., Кунельская В.Я., Шадрин Г.Б. Микотические поражения ЛОР-органов // Лечебное дело. - 2011. - № 3. - С. 10-16.
Кунельская В.Я. Микозы в оториноларингологии. - М.: Медицина, 1989. - 320 с.: ил. Кунельская В.Я., Шадрин Г.Б. Эффективность и безопасность ступенчатой терапии наружного грибкового отита препаратом экзодерил // Вестн. оториноларин. - 2008. - № 5. - С. 60-63.
Кунельская В.Я. Современное состояние вопроса диагностики и лечения грибковых заболеваний ЛОР-органов // Вестн. оториноларин. - 2009. № 4. С. 75-79.
Кунельская В.Я., Шадрин Г.Б. Диагностика и лечение отомикоза // Справочник поликлинического врача. - 2010. - № 6. - С. 29-31.
Кунельская В.Я., Шадрин Г.Б. Грибковый средний отит. Рациональные методы комбинированной терапии // Успехи медицинской микологии. - 2013. - № 11. - С. 234-236.
Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. 2-е изд. - М.: Бионом, 2008. - 480 с.: ил.
Шадрин Г.Б. Современный лечебно-диагностический алгоритм при отомикозе // РМЖ. - 2011. - № 24. - С. 1492-1495.
ЭКССУДАТИВНЫЙ СРЕДНИЙ ОТИТ
СИНОНИМЫ
Секреторный или негнойный средний отит.
ОПРЕДЕЛЕНИЕ
Средний отит - отит, при котором поражены слизистые оболочки полостей среднего уха. Экссудативный средний отит характеризуется наличием экссудата и снижением слуха в отсутствие болевого синдрома при сохранной барабанной перепонке.
КОД ПО МКБ-10
H65 Негнойный средний отит.
H65.0 Острый средний серозный отит.
H65.1 Другие острые негнойные средние отиты.
H65.2 Хронический серозный средний отит.
H65.3 Хронический слизистый средний отит.
H65.4 Другие хронические негнойные средние отиты.
H65.9 Негнойный средний отит неуточнённый.
H66.9 Средний отит неуточнённый.
H67 Средний отит при болезнях, классифицированных в других рубриках. H67.0 Средний отит при бактериальных болезнях, классифицированных в других рубриках.
H67.1 Средний отит при вирусных болезнях, классифицированных в других рубриках.
H67.8 Средний отит при других болезнях, классифицированных в других рубриках.
ЭПИДЕМИОЛОГИЯ
Заболевание чаще развивается в дошкольном, реже в школьном возрасте. Болеют преимущественно мальчики. По данным М. Tos, 80% здоровых людей в детстве перенесли экссудативный средний отит. Следует отметить, что у детей с врождённой расщелиной губы и нёба заболевание возникает намного чаще.
За последнее десятилетие ряд отечественных авторов отмечает значительное увеличение заболеваемости. Возможно, имеет место не фактическое её повышение, а улучшение диагностики в результате оснащения сурдологических кабинетов и центров сурдоакустической аппаратурой и внедрением в практическое здравоохранение объективных методик исследования (импедансометрии, акустической рефлексометрии).
ПРОФИЛАКТИКА
Профилактика экссудативного среднего отита - своевременная санация верхних дыхательных путей.
КЛАССИФИКАЦИЯ
В настоящее время экссудативный средний отит по длительности заболевания подразделяют на три формы:
Учитывая трудности определения начала заболевания у детей дошкольного возраста, а также идентичность тактики лечения при острой и подострой формах экссудативного среднего отита, считают целесообразным выделять только две формы - острую и хроническую.
В соответствии с патогенезом заболевания приняты различные классификации его стадий. М. Tos (1976) выделяет три периода развития экссудативного среднего отита:
О.В. Стратиева и соавт. (1998) выделяют четыре стадии экссудативного среднего отита:
-
начальная экссудативная (начального катарального воспаления);
-
выраженная секреторная; по характеру секрета подразделяют на:
-
продуктивная секреторная (с преобладанием секреторного процесса);
-
дегенеративно-секреторная (с преобладанием фиброзно-склеротического процесса); по форме выделяют:
-
фиброзно-адгезивную (склеротическую). Н.С. Дмитриевым и соавт. (1996) предложен вариант, в основу которого положены аналогичные принципы (характер содержимого барабанной полости по физическим параметрам - вязкости, прозрачности, цвету, плотности), а отличие заключается в определении тактики лечения больных в зависимости от стадии заболевания.
Патогенетически выделяют IV стадии течения:
Лечебная тактика при I стадии экссудативного среднего отита: санация верхних дыхательных путей; в случае хирургического вмешательства через 1 мес после операции производят аудиометрию и тимпанометрию. При сохранении тугоухости и регистрации тимпанограммы типа С проводят мероприятия по устранению дисфункции слуховой трубы. Своевременно начатая терапия на катаральной стадии приводит к быстрому излечению заболевания, которое в этом случае можно интерпретировать как тубоотит. В отсутствие терапии процесс переходит в следующую стадию.
Лечебная тактика при II стадии экссудативного среднего отита: санация верхних дыхательных путей (если не была выполнена ранее); мирингостомия в передних отделах барабанной перепонки с введением вентиляционной трубки. Интраоперационно верифицируют стадию экссудативного среднего отита: на II стадии экссудат легко и полностью удалим из барабанной полости через мирин-гостомическое отверстие.
Лечебная тактика при III стадии экссудативного среднего отита: одномоментная с шунтированием санация верхних дыхательных путей (если не была осуществлена ранее); тимпаностомия в передних отделах барабанной перепонки с введением вентиляционной трубки, тимпанотомия с ревизией барабанной полости, отмыванием и удалением густого экссудата из всех отделов барабанной полости. Показания к одномоментной тимпанотомии - невозможность удаления густого экссудата через тимпаностому.
Лечебная тактика при IV стадии экссудативного среднего отита: санация верхних дыхательных путей (если не была проведена ранее); тимпаностомия в передних отделах барабанной перепонки с введением вентиляционной трубки; одномоментная тимпанотомия с удалением тимпаносклеротических очагов; мобилизация цепи слуховых косточек.
Данная классификация - алгоритм диагностических, лечебных и профилактических мероприятий.
ЭТИОЛОГИЯ
Если у детей основной причиной развития экссудативного среднего отита является патология носоглотки (а именно аденоидные вегетации), то у взрослых -патология полости носа. В некоторых случаях причиной заболевания могут быть ранние проявления туберкулёза и гранулематоза Вегенера.
Наиболее распространённые теории развития экссудативного среднего отита:
-
hydrops ex vacuo, предложенная A. Politzer (1878), согласно которой в основе заболевания лежат причины, способствующие развитию отрицательного давления в полостях среднего уха;
-
экссудативная, объясняющая образование секрета в барабанной полости воспалительными изменениями слизистой оболочки среднего уха;
-
секреторная, основанная на результатах изучения факторов, способствующих гиперсекреции слизистой оболочки среднего уха.
В начальной стадии заболевания плоский эпителий перерождается в секрети-рующий. В секреторной (период накопления экссудата в среднем ухе) развивается патологически высокая плотность бокаловидных клеток и слизистых желёз. В дегенеративной продукция секрета уменьшается благодаря их дегенерации. Процесс протекает медленно и сопровождается постепенным снижением частоты деления бокаловидных клеток.
Представленные теории развития экссудативного среднего отита - фактически звенья единого процесса, отражающего различные стадии течения хронического воспаления. Среди причин, приводящих к возникновению заболевания, большинство авторов акцентирует внимание на патологии верхних дыхательных путей воспалительного и аллергического характера. Необходимым условием для развития экссудативного среднего отита (пусковым механизмом) считают наличие механической обструкции глоточного устья слуховой трубы.
ПАТОГЕНЕЗ
Эндоскопическое обследование у больных с дисфункцией слуховой трубы показывает, что причина экссудативного среднего отита в большинстве случаев - нарушение путей оттока секрета из околоносовых пазух, в первую очередь из передних камер (верхнечелюстной, фронтальной, передних решётчатых), в носоглотку. В норме транспорт идёт через решётчатую воронку и лобный карман на свободный край задней части крючковидного отростка, затем на медиальную поверхность нижней носовой раковины с обходом устья слуховой трубы спереди и снизу; а из задних решётчатых клеток и клиновидной пазухи - сзади и сверху от тубарного отверстия, объединяясь в ротоглотке под действием силы тяжести. При вазомоторных заболеваниях и резко повышенной вязкости секрета замедлен мукоцили-арный клиренс. При этом отмечают слияние потоков до тубарного отверстия или патологические завихрения с циркуляцией секрета вокруг устья слуховой трубы с патологическим рефлюксом в её глоточное устье. При гиперплазии аденоидных вегетаций путь заднего потока слизи перемещается вперёд, также к устью слуховой трубы. Изменение естественных путей оттока может быть обусловлено и изменением архитектоники полости носа, особенно среднего носового хода и латеральной стенки полости носа.
При острых гнойных синуситах (особенно гайморитах) в связи с изменением вязкости секрета естественные пути оттока из околоносовых пазух также нарушаются, что приводит к сбрасыванию отделяемого к устью слуховой трубы.
Экссудативный средний отит начинается с образования вакуума в барабанной полости (hydroρs ex vacuo). В результате дисфункции слуховой трубы кислород всасывается, давление в барабанной полости падает и, как следствие, появляется транссудат. Впоследствии количество бокаловидных клеток увеличивается, в слизистой оболочке барабанной полости формируются слизистые железы, что ведёт к повышению объёма секрета. Последний легко удалим из всех отделов через тимпаностому. Высокая плотность бокаловидных клеток и слизистых желёз ведет к увеличению вязкости и плотности секрета, к переходу его в экссудат, который уже труднее или не представляется возможным эвакуировать через тимпаностому. На фиброзной стадии в слизистой оболочке барабанной полости преобладают дегенеративные процессы: бокаловидные клетки и секреторные железы подвергаются дегенерации, продукция слизи снижается, затем прекращается полностью, наступает фиброзная трансформация слизистой оболочки с вовлечением в процесс слуховых косточек. Преобладание в экссудате форменных элементов ведёт к развитию адгезивного процесса, а увеличение бесформенных - к развитию тимпано-склероза.
Безусловно, воспалительная и аллергическая патология верхних дыхательных путей, изменения местного и общего иммунитета влияют на развитие заболевания и играют большую роль в развитии рецидивирующей формы хронического экс-судативного среднего отита.
Пусковой механизм, как было упомянуто выше, - дисфункция слуховой трубы, которая может быть обусловлена механической обструкцией её глоточного устья. Чаще это происходит при гипертрофии глоточной миндалины, юношеской ангио-фиброме. Обструкция возникает и при воспалении слизистой оболочки слуховой трубы, провоцируемом бактериальной и вирусной инфекцией верхних дыхательных путей и сопровождающимся вторичным отёком.
КЛИНИЧЕСКАЯ КАРТИНА
Малосимптомное течение экссудативного среднего отита - причина позднего установления диагноза, особенно у детей раннего возраста. Заболеванию чаще предшествует патология верхних дыхательных путей (острая или хроническая). Характерно снижение слуха.
ДИАГНОСТИКА
Ранняя диагностика возможна у детей старше 6 лет. В этом возрасте (и старше) вероятны жалобы на заложенность уха, флюктуацию слуха. Болевые ощущения отмечаются редко, кратковременны.
Физикальное обследование
При осмотре цвет барабанной перепонки вариабелен - от белесоватого, розового до цианотичного на фоне повышенной васкуляризации. Можно обнаружить пузырьки воздуха или уровень экссудата за барабанной перепонкой. Последняя, как правило, втянута, световой конус деформирован, короткий отросток молоточка резко выступает в просвет наружного слухового прохода. Подвижность втянутой барабанной перепонки при экссудативном среднем отите резко ограничена, что довольно легко определить с помощью пневматической воронки Зигле. Физикальные данные варьируют в зависимости от стадии процесса.
При отоскопии на катаральной стадии выявляют втяжение и ограничение подвижности барабанной перепонки, изменение её цвета (от мутного до розового), укорочение светового конуса. Экссудат за барабанной перепонкой не виден, однако длительное отрицательное давление из-за нарушения аэрации полости создаёт условия для появления содержимого в виде транссудата из сосудов слизистой оболочки.
При отоскопии на секреторной стадии выявляют утолщение барабанной перепонки, изменение её цвета (до синюшного), втяжение в верхних и выбухание в нижних отделах, что считают косвенным признаком наличия экссудата в барабанной полости. В слизистой оболочке появляются и нарастают метапластические изменения в виде увеличения количества секреторных желёз и бокаловидных клеток, что приводит к образованию и накоплению слизистого экссудата в барабанной полости.
Для мукозной стадии характерно стойкое снижение слуха. При отоскопии выявляют резкое втяжение барабанной перепонки в ненатянутой части, её полную неподвижность, утолщение, цианоз и выбухание в нижних квадрантах. Содержимое барабанной полости становится густым и вязким, что сопровождается ограничением подвижности цепи слуховых косточек.
При отоскопии на фиброзной стадии барабанная перепонка истончена, атро-фична, бледного цвета. Длительное течение экссудативного среднего отита приводит к формированию рубцов и ателектазов, очагов мирингосклероза.
Инструментальные исследования
Основополагающий диагностический приём - тимпанометрия. При анализе тимпанограмм используют классификацию В. Jerger. В отсутствие патологии среднего уха и нормально функционирующей слуховой трубе давление в барабанной полости равно атмосферному, поэтому максимальную податливость барабанной перепонки регистрируют при создании в наружном слуховом проходе давления, равного атмосферному (принимают за исходное). Полученная кривая соответствует тимпанограмме типа А.
При дисфункции слуховой трубы в среднем ухе давление отрицательное. Максимальной податливости барабанной перепонки достигают при создании в наружном слуховом проходе отрицательного давления, равного таковому в барабанной полости. Тимпанограмма в такой ситуации сохраняет нормальную конфигурацию, но её пик смещается в сторону отрицательного давления, что соответствует тимпанограмме типа С. При наличии экссудата в барабанной полости изменение давления в наружном слуховом проходе не приводит к существенному изменению податливости. Тимпанограмма представлена ровной либо горизонтально восходящей в сторону отрицательного давления линией и соответствует типу В.
При диагностике экссудативного среднего отита учитывают данные тональной пороговой аудиометрии. Снижение слуховой функции у больных развивается по кондуктивному типу, пороги восприятия звука лежат в пределах 15-40 дБ. Нарушение слуха носит флюктуирующий характер, поэтому при динамическом наблюдении больного экссудативным средним отитом необходимо повторное исследование слуха. Характер кривой воздушного проведения на аудиограмме зависит от количества экссудата в барабанной полости, его вязкости и величины интратимпанального давления.
При тональной пороговой аудиометрии на катаральной стадии пороги воздушного звукопроведения не превышают 20 дБ, костного - остаются нормальными. Нарушение вентиляционной функции слуховой трубы соответствует тимпано-грамме типа С с отклонением пика в сторону отрицательного давления до 200 мм вод.ст. При наличии транссудата определяют тимпанограмму типа В, чаще занимающую среднее положение между типами С и В: положительное колено повторяет тип С, отрицательное - тип В.
При тональной пороговой аудиометрии на секреторной стадии выявляют кон-дуктивную тугоухость I степени с повышением порогов воздушного звукопроведе-ния до 20-30 дБ. Пороги костного звукопроведения остаются нормальными. При акустической импедансометрии можно получить тимпанограмму типа С с отрицательным давлением в барабанной полости свыше 200 мм вод.ст., однако чаще регистрируют тип В и отсутствие акустических рефлексов.
Для мукозной стадии характерно повышение порогов воздушного звукопрове-дения до 30-45 дБ при тональной пороговой аудиометрии. В некоторых случаях пороги костного звукопроведения повышаются до 10-15 дБ в высокочастотном диапазоне, что свидетельствует о развитии вторичной НСТ, преимущественно за счёт блокады окон лабиринта вязким экссудатом. При акустической импедансоме-трии регистрируют тимпанограмму типа В и отсутствие акустических рефлексов на стороне поражения.
На фиброзной стадии прогрессирует смешанная форма тугоухости: пороги воздушного звукопроведения повышаются до 30-50 дБ, костного - до 15-20 дБ в высокочастотном диапазоне (4-8 кГц). При импедансометрии регистрируют тим-панограмму типа В и отсутствие акустических рефлексов.
Следует обратить внимание на возможную корреляцию отоскопических признаков и типа тимпанограммы. Так, при втяжении барабанной перепонки, укорочении светового рефлекса, изменении цвета барабанной перепонки чаще регистрируют тип С. В отсутствие светового рефлекса, при утолщении и цианозе барабанной перепонки, выбухании её в нижних квадрантах, просвечивании экссудата определяют тип В тимпанограммы.
При эндоскопии глоточного отверстия слуховой трубы можно обнаружить гипертрофический грануляционный обструктивный процесс, иногда в сочетании с гиперплазией нижних носовых раковин. Именно это исследование даёт наиболее полную информацию о причинах возникновения экссудативного среднего отита. С помощью эндоскопии удаётся выявить достаточно большое разнообразие патологических изменений в полости носа и носоглотке, приводящее к дисфункции слуховой трубы и поддерживающее течение заболевания. Исследование носоглотки необходимо проводить при рецидиве заболевания для уточнения причины возникновения экссудативного среднего отита и выработки адекватной лечебной тактики.
Рентгенологическое исследование височных костей в классических проекциях у больных экссудативным средним отитом малоинформативно и практически не используют.
КТ височных костей - высокоинформативный метод диагностики; её необходимо проводить при рецидиве экссудативного среднего отита, а также на III и IV стадиях заболевания (по классификации Дмитриева Н.С.). КТ височных костей позволяет получить достоверную информацию о воздушности всех полостей среднего уха, состоянии слизистой оболочки, окон лабиринта, цепи слуховых косточек, костного отдела слуховой трубы. При наличии патологического содержимого в полостях среднего уха - его локализацию и плотность.
Дифференциальная диагностика
Дифференциальную диагностику экссудативного среднего отита проводят с заболеваниями уха, сопровождающимися кондуктивной тугоухостью при интакт-ной барабанной перепонке. Это могут быть:
-
аномалии развития слуховых косточек, при которых иногда регистрируют тимпанограмму типа В, значительное повышение порогов воздушного звуко-проведения (до 60 дБ), снижение слуха с рождения. Диагноз подтверждают окончательно после проведения мультичастотной тимпанометрии;
-
отосклероз, при котором отоскопическая картина соответствует норме, а при тимпанометрии регистрируют тимпанограмму типа А с уплощением тимпано-метрической кривой.
Иногда возникает необходимость дифференцировать экссудативный средний отит с гломусной опухолью барабанной полости и разрывом цепи слуховых косточек. Диагноз опухоли подтверждают рентгенологическими данными, исчезновением шума при сдавлении сосудистого пучка на шее, а также пульсирующей картиной тимпанограммы. При разрыве цепи слуховых косточек регистрируют тимпанограмму типа Е.
Пример формулировки диагноза
Двусторонний острый экссудативный средний отит, двусторонняя кондуктив-ная тугоухость I степени.
Левосторонний острый экссудативный средний отит, кондуктивная тугоухость слева I степени.
Двусторонний хронический экссудативный средний отит, двусторонняя кондук-тивная тугоухость II степени.
Правосторонний хронический экссудативный средний отит, кондуктивная тугоухость справа II степени.
ЛЕЧЕНИЕ
Тактика лечения больных экссудативным средним отитом: устранение причин, вызвавших нарушение функций слуховой трубы, а затем проведение лечебных мероприятий, направленных на восстановление слуховой функции и предотвращение стойких морфологических изменений в среднем ухе. При дисфункции слуховой трубы, вызванной патологией носа, околоносовых пазух и глотки, обязательным, первым этапом в лечении должна быть санация верхних дыхательных путей.
Цель лечения
Восстановление слуховой функции.
Показания к госпитализации
Немедикаментозное лечение
Продувание слуховой трубы:
В лечении больных экссудативным средним отитом широко применяют физиотерапию - внутриушной электрофорез с протеолитическими ферментами, стероидными гормонами. Предпочитают эндауральный фонофорез ацетилцистеина (8-10 процедур на курс лечения на I-III стадии), а также на сосцевидный отросток с гиалуронидазой (8-10 сеансов на курс лечения на II-IV стадии).
Медикаментозное лечение
Во второй половине прошлого столетия было доказано, что воспаление в среднем ухе при экссудативном среднем отите в 50% случаев носит асептический характер. Остальную часть составили больные, у которых из экссудата высеяли Haemophilus influenzae, Branhamella catarrhalis, Streptococcus pneumoniae, Staphylococcus aureus, Streptococcus pyogenes, поэтому, как правило, проводят антибактериальную терапию. Используют антибиотики того же ряда, что и при лечении острого среднего отита (амоксициллин + клавулановая кислота, макролиды). Однако вопрос включения в схему терапии экссудативного среднего отита антибиотиков остаётся дискутабельным. Их эффект составляет всего 15%, приём в сочетании с таблетиро-ванными глюкокортикоидами (в течение 7-14 дней) повышает результат терапии только до 25%. Тем не менее большинство зарубежных исследователей применение антибиотиков считают оправданным. Антигистаминные препараты (дифенги-драмин, хлоропирамин, хифенадин), особенно в сочетании с антибиотиками, тормозят формирование вакцинального иммунитета и подавляют неспецифическую антиинфекционную резистентность. Многие авторы для лечения острой стадии рекомендуют противовоспалительную (фенспирид), противоотёчную, неспецифическую комплексную гипосенсибилизирующую терапию, использование сосудосуживающих средств. Детям с IV стадией экссудативного среднего отита параллельно с физиотерапевтическим лечением вводят гиалуронидазу по 32 ЕД в течение 10-12 дней. В повседневной практике широко применяют муколитики в виде порошков, сиропов и таблеток (ацетилцистеин, карбоцистеин) для разжижения экссудата в среднем ухе. Курс лечения составляет 10-14 дней.
Непременное условие консервативной терапии экссудативного среднего отита - оценка результатов непосредственного лечения и контроль через 1 мес. Для этого проводят пороговую аудиометрию и акустическую импедансометрию.
Хирургическое лечение
В случае неэффективности консервативной терапии больным хроническим экс-судативным средним отитом проводят хирургическое лечение, цель которого - удаление экссудата, восстановление слуховой функции и предотвращение рецидива заболевания. Отохирургическое вмешательство производят только после или во время санации верхних дыхательных путей.
Миринготомия
Преимущества методики:
В связи с вышеперечисленным метод считают временной лечебной процедурой. Показание - экссудативный средний отит I стадии при выполнении хирургического вмешательства, направленного на санацию верхних дыхательных путей. Тимпанопункция имеет аналогичные миринготомии недостатки. Применение методов необходимо прекращать ввиду их неэффективности и высокого риска осложнений (травма слуховых косточек, окон лабиринта).
Тимпаностомия с введением вентиляционной трубки
Впервые идея тимпаностомии была выдвинута П. Политцером и Делби в XIX в., но только А. Армстронг внедрил шунтирование в 1954 г. Он использовал прямую копьевидную полиэтиленовую трубку диаметром 1,5 мм, оставив её на 3 нед у больного с неразрешающимся после консервативной терапии и миринготомии экс-судативным средним отитом. В дальнейшем отиатры усовершенствовали дизайн вентиляционных трубок, использовали лучшие материалы для их изготовления (тефлон, силикон, силастик, сталь, позолоченное серебро и титан). Клинические исследования, однако, не выявили значимых отличий в эффективности лечения при использовании разных материалов. Дизайн трубок зависел от задач лечения. На начальных стадиях применяли трубки для непродолжительной вентиляции (6-12 нед) А. Армстронга, М. Шепарда, А. Рейтера-Боббина. Пациенты, леченные с применением этих трубок (так называемых shot-term-трубок), которым показана повторная тимпаностомия, - кандидаты на операцию с использованием трубок длительного ношения (так называемые long-term-трубок) К. Леопольда, В. Мак-Кейба. В эту группу больных также входят дети с черепно-лицевыми аномалиями, фарингеальными опухолями после палаторезекции или облучения.
В настоящее время long-term-трубки выполняют из силастика с большим медиальным фланцем и гибкими краями для более лёгкого введения (J. Per-Lee, Т-образная, из серебра и золота, титана). Спонтанное выпадение long-term-трубок происходит крайне редко (для модификации Per-Lee - в 5% случаев), длительность ношения до 33-51 нед. Частота выпадения зависит от скорости миграции эпителия барабанной перепонки. Многие отохирурги отдают предпочтение тимпа-ностомии в передненижнем квадранте, в то время как К. Leopold с соавт. отметили, что трубки модификации Shepard предпочтительнее вводить в передневерхний квадрант, типа Reuter-Bobbin - в передненижний. И.Б. Солдатов (1984) предлагает шунтировать барабанную полость через разрез кожи наружного слухового прохода на ограниченном участке его задненижней стенки путём отсепаровки её вместе с барабанной перепонкой, устанавливая полиэтиленовую трубку через этот доступ. Некоторые отечественные авторы формируют мирингостомическое отверстие в задненижнем квадранте барабанной перепонки с помощью энергии углекислого лазера. По их мнению, отверстие, постепенно уменьшаясь в размерах, полностью закрывается через 1,5-2 мес без признаков грубого рубцевания. Также для миринготомии применяют низкочастотный ультразвук, под действием которого происходит биологическая коагуляция краёв разреза, в результате чего практически отсутствует кровотечение, уменьшается вероятность инфицирования.
Миринготомия с введением вентиляционной трубки в передневерхнем квадранте
Оборудование: операционный микроскоп, ушные воронки, прямая и изогнутые микроиглы, микрораспатор, микрофорцепт, микронаконечники к отсосу диаметром 0,6; 1,0 и 2,2 мм. Операцию выполняют у детей под общим обезболиванием, у взрослых - под местным.
Операционное поле (околоушное пространство, ушная раковина и наружный слуховой проход) обрабатывают по общепринятым правилам. Изогнутой иглой рассекают эпидермис впереди рукоятки в передневерхнем квадранте барабанной перепонки, отслаивают от среднего слоя. Циркулярные волокна барабанной перепонки рассекают, а радиальные раздвигают микроиглой. При правильном соблюдении этих условий миринготомическое отверстие приобретает овальную форму, размеры которого корректируют микрораспатором в соответствии с калибром вентиляционной трубки.
После миринготомии отсосом удаляют экссудат из барабанной полости: жидкую составляющую без затруднений в полном объёме; вязкую посредством разжижения введением в барабанную полость растворов ферментов и муколитиков (трипсин/химотрипсин, ацетилцистеин). Иногда необходимо неоднократно проводить эту манипуляцию до полного удаления экссудата из всех отделов барабанной полости. При наличии мукоидного, не поддающегося эвакуации экссудата, устанавливают вентиляционную трубку.
Трубку берут микрощипцами за фланец, подводят к миринготомическому отверстию под углом, а край второго фланца вставляют в просвет мирингостомы. Микрощипцы удаляют из наружного слухового прохода, и изогнутой микроиглой, нажимая на цилиндрическую часть трубки на границе со вторым фланцем, находящимся снаружи барабанной перепонки, её фиксируют в мирингостомическом отверстии. После процедуры промывают полость 0,1% раствором дексаметазона, вводят 0,5 мл его шприцем; в наружном слуховом проходе повышают давление с помощью резиновой груши. При свободном прохождении раствора в носоглотку операцию заканчивают. При непроходимости слуховой трубы отсасывают лекарственное средство и вводят сосудосуживающие препараты; давление в наружном слуховом проходе вновь повышают с помощью резиновой груши. Такие манипуляции повторяют до достижения проходимости слуховой трубы. При такой технике не происходит самопроизвольного несвоевременного выпадения трубки благодаря её плотному облеганию между фланцами радиальными волокнами среднего слоя барабанной перепонки.
Установлением дренажа в передневерхний отдел барабанной перепонки удаётся не только достигнуть оптимальной вентиляции барабанной полости, но и избежать возможной травмы цепи слуховых косточек, что возможно при фиксации трубки в задневерхнем квадранте. Кроме того, при таком варианте введения ниже риск развития осложнений в виде ателектаза и мирингосклероза, а сама трубка оказывает минимальное влияние на звукопроведение. Вентиляционную трубку удаляют по показаниям в различные сроки, в зависимости от восстановления проходимости слуховой трубы по результатам тимпанометрии.
Локализация мирингостомического разреза может быть различной: 53% оториноларингологов накладывают тимпаностому в задненижнем квадранте, 38% - в передненижнем, 5% - в передневерхнем и 4% - в задневерхнем квадранте. Последний вариант противопоказан из-за высокой вероятности травмы слуховых косточек, формирования ретракционного кармана или перфорации в этой зоне, которая ведёт к развитию наиболее выраженной тугоухости. Нижние квадранты предпочтительнее для наложения тимпаностомы в виду меньшего риска травмы промонториальной стенки. В случаях генерализованного ателектаза единственно возможное место введения вентиляционной трубки - передневерхний квадрант.
Шунтирование барабанной полости при экссудативном среднем отите высокоэффективно в плане удаления экссудата, улучшения слуха и профилактики рецидива только на II (серозной) стадии (по классификации Дмитриева Н.С. и соавт.) при условии диспансерного наблюдения в течение 2 лет.
Тимпанотомия
После наложения тимпаностомы в передневерхнем квадранте барабанной перепонки делают инъекцию раствором лидокаина 1% на границе задневерхней стенки наружного слухового прохода с целью облегчения отсепаровки меа-тотимпанального лоскута. Тяпочным ножом под увеличением операционного микроскопа разрезают кожу наружного слухового прохода, отступив на 5 мм от барабанного кольца по задневерхней стенке в направлении от 12 до 6 ч по схеме циферблата. Микрораспатором отсепаровывают меатальный лоскут, изогнутой иглой выделяют барабанное кольцо с перепонкой. Весь полученный комплекс отводят кпереди до достижения хорошего обозрения окон лабиринта, промонто-риальной стенки и слуховых косточек; доступа к гипотимпануму и надбарабан-ному углублению. Экссудат удаляют отсосом, барабанную полость промывают ацетилцистеином (или ферментом), после чего вновь эвакуируют отделяемое. Особое внимание уделяют надбарабанному углублению и расположенному в нём наковально-молоточковому сочленению, так как именно в этом месте часто наблюдают муфтообразное отложение оформленного экссудата. По окончании манипуляции барабанную полость промывают раствором дексаметазона, меа-тотимпанальный лоскут укладывают на место и фиксируют полоской резины от хирургической перчатки.
Дальнейшее ведение
В случае установления вентиляционной трубки больного предупреждают о необходимости предохранения оперированного уха от попадания воды. После её удаления информируют о возможности рецидива экссудативного среднего отита и необходимости визита к сурдологу-оториноларингологу после любого эпизода воспалительного заболевания носа и верхних дыхательных путей.
Аудиологический контроль проводят через месяц после хирургического лечения (отоскопия, отомикроскопия, при показаниях оценка проходимости слуховой трубы). При нормализации остроты слуха и функции слуховой трубы через 2-3 мес вентиляционную трубку удаляют.
После проведённого лечения необходимо длительное, тщательное и грамотное диспансерное наблюдение оториноларингологом и сурдологом, поскольку заболевание склонно к рецидивированию. Представляется рациональным дифференцировать характер наблюдения за больными соответственно установленной стадии экссудативного среднего отита.
В случае I стадии, после первого этапа лечения и при II стадии первый осмотр с аудиометрическим контролем следует проводить через 1 мес после санации верхних дыхательных путей. Среди особенностей у детей можно отметить появление пятна полулунной формы в передних квадрантах барабанной перепонки и регистрацию тимпанограммы типа С при акустической импедансометрии. Наблюдение за детьми в дальнейшем следует осуществлять один раз в 3 мес в течение 2 лет.
После проведённого шунтирования барабанной полости первый осмотр больного следует осуществлять также через 1 мес после выписки из стационара. Из показателей отоскопии следует обратить внимание на степень инфильтрации барабанной перепонки и её цвет. По результатам тимпанометрии в режиме исследования проходимости слуховой трубы можно судить о степени её восстановления. В дальнейшем аудиологический контроль осуществляют один раз в 3 мес в течение 2 лет.
На местах введения вентиляционных трубок у больных со II и III стадиями экс-судативного среднего отита возможно появление мирингосклероза.
При отоскопии у больных с IV стадией экссудативного среднего отита можно ожидать появления ателектазов барабанной перепонки, перфораций, вторичной НСТ. При наличии этих осложнений следует проводить курсы рассасывающей, стимулирующей и улучшающей микроциркуляцию терапии: инъекции гиалурони-дазы, ФиБС, стекловидного тела внутримышечно в возрастной дозе, фонофорез с гиалуронидазой эндаурально (10 процедур).
При всех стадиях излеченного экссудативного среднего отита больного или его родителей предупреждают об обязательном аудиологическом контроле после эпизодов длительного ринита любой этиологии или воспаления среднего уха, так как эти состояния могут спровоцировать обострение заболевания, несвоевременная диагностика которого приводит к развитию более тяжёлой стадии.
Американские отоларингологи рекомендуют наблюдать за больными экссуда-тивным средним отитом с сохранённой тимпанограммой типа В не более 3-4 мес; далее показана тимпаностомия. Этот временной рубеж в России до настоящего времени на практике не преодолён.
В случаях рецидива заболевания перед повторным хирургическим вмешательством рекомендуют провести КТ височных костей с целью оценки состояния слуховой трубы, верификации наличия экссудата во всех полостях среднего уха, сохранности цепи слуховых косточек, исключения рубцового процесса в барабанной полости.
Примерные сроки нетрудоспособности зависят от стадии течения заболевания и составляют 6-18 дней.
ПРОГНОЗ
Динамика в I стадии заболевания и адекватное лечение приводят к полному излечению пациентов. Первичная диагностика экссудативного среднего отита во II и последующих стадиях и, как следствие, запоздалое начало терапии ведут к програ-диентному увеличению числа неблагоприятных исходов. Отрицательное давление, перестройка слизистой оболочки в барабанной полости обусловливают изменения структуры как барабанной перепонки, так и слизистой оболочки. Первичные их изменения создают предпосылки к развитию ретракций и ателектаза, мукозита, иммобилизации цепи слуховых косточек, блокаде лабиринтных окон.
-
Ателектаз - втяжение барабанной перепонки вследствие длительной дисфункции слуховой трубы.
-
Атрофия - истончение барабанной перепонки, сопровождающееся ослаблением или прекращением её функции вследствие перенесённого воспаления.
-
Мирингосклероз - наиболее частый исход течения экссудативного среднего отита; характеризуется наличием белых образований барабанной перепонки, расположенных между эпидермисом и слизистой оболочкой последней, развивающийся вследствие организации экссудата в фиброзном слое. При хирургическом лечении очаги легко отслоить от слизистой оболочки и эпидермиса без выделения крови.
-
Ретракция барабанной перепонки. Появляется вследствие длительного отрицательного давления в барабанной полости, может локализоваться как в ненатянутой части (pars flaccida), так и в натянутой (pars tensa), быть ограниченной и диффузной. Атрофичная и втянутая барабанная перепонка провисает. Ретракция предшествует формированию ретракционного кармана.
-
Адгезивный средний отит. Характеризуется рубцеванием барабанной перепонки и пролиферацией фиброзной ткани в барабанной полости, иммобилизацией цепи слуховых косточек, что ведёт к атрофическим изменениям в последних, вплоть до некроза длинного отростка наковальни.
-
Тимпаносклероз - образование тимпаносклеротических очагов в барабанной полости. Чаще располагаются в эпитимпануме, вокруг слуховых косточек и в нише окна преддверия. При хирургическом вмешательстве тимпаносклероти-ческие очаги отслаиваются от окружающих тканей без выделения крови.
-
Тугоухость. Проявляется кондуктивной, смешанной и нейросенсорной формами. Кондуктивная и смешанная, как правило, обусловлены иммобилизацией цепи слуховых косточек рубцами и тимпаносклеротическими очагами. НСТ - следствие интоксикации внутреннего уха и блокады окон лабиринта.
Перечисленные осложнения могут быть изолированными или в различных сочетаниях.
Создание алгоритма лечения больных, в зависимости от стадии экссудативного среднего отита, позволило достигать восстановления слуховой функции у большинства больных. В то же время наблюдения за детьми с экссудативным средним отитом в течение 15 лет показали, что у 18-34% больных развиваются рецидивы. Среди наиболее значимых причин отмечают сохранение проявлений хронического заболевания слизистой оболочки полости носа и позднее начало лечения.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Дмитриев Н.С., Милешина Н.А., Колесова Л.И. Экссудативный средний отит у детей: Метод. рекомендации. - М., 1996. - № 96/2. - 20 с.
Дмитриев И.С., Мамедов А.А., Милешина Н.А. и др. Профилактика нарушений слуха у детей с врождёнными аномалиями развития твёрдого и мягкого нёба: Метод. рекомендации. - М., 2001. - № 2000/233. - 20 с.
Детская оториноларингология. Руководство для врачей / Под ред. М.Р. Богомильского, В.Р. Чистяковой. - М.: Медгиз, 2005.
Стратиева О.В., Ланцов А.А., Арефьева Н.А. Экссудативный средний отит. - Уфа, 1998.
Таваркиладзе Г.А. О методике и результатах звукопроводящей системы при экссудатив-ном среднем отите // Журн. ушн., нос., горл. бол. - 1997. - № 4. - С. 95-98.
Deguine C., Pulec I. Long test ventilation myringostomy // Ear. Nose. Ghrout J. - 1993. - Vol. 72. - P. 327.
Hemlin C. Secretory otitis media Bacteriology and immunology of the nasopharynx // Acta Otolar. Stockh. - 1994. - N 13. - P. 17-28.
Moller H., Tos M. Point and period prevalence of otitis media with effusion evaluated by daily tympanometry // J. Laryngol. Otol. - 1990. - Vol. 104. - N 12. - P. 937-941.
Paρarella M., Froymovich О. Surgical advances in trating otitis media // Ann. Otol. Rhinol. Laryngol. - 1994. - Vol. 109 (3). - P. 49-53.
Recent Advances in Otitis Media // Proceedings of the Eighth Symposium, June 3-7, 2003, Ft. Lauderdale, Florida.
ОСТРЫЙ СРЕДНИЙ ОТИТ
ОПРЕДЕЛЕНИЕ
Острый средний отит - острое воспалительное заболевание, характеризующееся вовлечением в патологический процесс слизистой оболочки среднего уха (слуховой трубы, барабанной полости, пещеры и воздухоносных ячеек сосцевидного отростка).
КОД ПО МКБ-10
Н66.9 Острый средний отит (БДУ).
J10±Н67.1 Острый средний отит при гриппе.
Н66.0 Острый гнойный средний отит.
ЭПИДЕМИОЛОГИЯ
Острый средний отит относится к наиболее частым осложнениям внебольнич-ных инфекций верхних дыхательных путей у детей и в настоящее время занимает доминирующее место в структуре патологии детского возраста. Это обусловлено высокой распространённостью острых респираторных заболеваний, играющих существенную роль в патогенезе острого среднего отита и составляющих до 90% всей детской инфекционной патологии. Заболеваемость гриппом на 100 000 детей в возрасте до 1 года составляет 2362 случая, 1-2 лет - 4408 и 3-6 лет - 5013 случаев. Острое воспаление среднего уха возникает у 18-20% детей, болеющих острой респираторно-вирусной инфекцией.
В течение первого года жизни хотя бы один эпизод острого среднего отита диагностируют у 62% детей, а у 17% повторяется до трёх раз. К 3-летнему возрасту острый средний отит переносят 83%, к 5 годам - 91%, а к 7 - 93% детей.
В России острое воспаление среднего уха ежегодно переносят около 10 млн человек. Частота острого среднего отита среди детского населения в европейских странах достигает 10%, в США это заболевание ежегодно регистрируется у 15% детского населения. Удельный вес острого среднего отита в структуре заболеваний органа слуха составляет 30%. Почти у каждого пятого (18%) ребёнка с острым средним отитом регистрируют тяжёлое или осложнённое течение заболевания. У 12% больных развивается поражение нейроэпителиальных клеток спирального органа с последующей сенсоневральной тугоухостью и глухотой.
ПРОФИЛАКТИКА
Первичная профилактика острого среднего отита заключается в предупреждении острых респираторных заболеваний. Большое значение имеет реализация санитарно-гигиенических мероприятий, направленных на устранение переохлаждения, соблюдение правил личной гигиены, закаливание организма.
Вторичная профилактика представляет собой комплекс мер, направленных на предупреждение обострений имеющихся хронических заболеваний верхних дыхательных путей, восстановление физиологических механизмов носового дыхания и вентиляционной функции слуховой трубы. В первую очередь речь идёт о больных с нарушениями внутриносовых анатомических структур, гипертрофией глоточной миндалины, хронической очаговой инфекцией в околоносовых пазухах и нёбных миндалинах. Большое значение в этом плане приобретает своевременная элиминация очагов хронической инфекции (кариес, тонзиллит, синусит), коррекция иммунной недостаточности и других системных нарушений.
Важную роль играет диспансеризация, систематические медицинские осмотры, уровень информированности пациентов о причинах возникновения и клинических проявлениях острого воспаления среднего уха, возможных осложнениях этого заболевания.
КЛАССИФИКАЦИЯ
Острый средний отит отличается определённой последовательностью развития патологического процесса и симптоматики. С практической точки зрения целесообразно различать три стадии типичного течения острого среднего отита.
I стадия катарального воспаления. Для данной стадии характерны жалобы на боль в ухе, повышение температуры тела, снижение слуха; при осмотре выявляются втянутость и инъекция сосудов (гиперемия) барабанной перепонки. Общее состояние (слабость, недомогание и др.) в значительной мере определяется выраженностью симптомов острого респираторного заболевания.
II стадия гнойного воспаления:
-
неперфоративная. Пациенты отмечают нарастание боли, недомогания, слабости, увеличение гипертермии, выраженное снижение слуха. При осмотре выявляются выпячивание, интенсивная гиперемия барабанной перепонки;
-
перфоративная. Для данной стадии характерны наличие гнойного экссудата в наружном слуховом проходе, «пульсирующий рефлекс», уменьшение боли, снижение температуры, уменьшение выраженности симптомов интоксикации.
III стадия разрешения процесса. Возможные исходы:
ЭТИОЛОГИЯ
Основными этиологическими факторами острого среднего отита являются Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pyogenes, Staphylococcus aureus. Определённую роль в возникновении острого среднего отита играет вирусная инфекция. Это, в частности, подтверждается данными о корреляции показателей частоты респираторных инфекций и острого среднего отита, высокой частотой (59%) обнаружения вирусов в носоглотке больных острым воспалением среднего уха.
ПАТОГЕНЕЗ
Воздействие патогенов (вирусов, бактерий) на слизистую оболочку носа и носоглотки при острых респираторных заболеваниях инициирует каскад морфо-функциональных сдвигов, которым принадлежит ключевая роль в развитии воспалительных изменений в среднем ухе и формировании клинических проявлений острого среднего отита. Последовательное развитие воспалительных изменений в среднем ухе при острых респираторных заболеваниях (наиболее частой причины острого среднего отита) связано с повреждающим действием вирусов и бактерий на мерцательный эпителий начальных отделов респираторного тракта и слуховой трубы. Основную роль в возникновении острого воспаления среднего уха играют провоспалительные медиаторы, которые контролируют интенсивность и направленность иммунных реакций, а также обеспечивают реализацию важнейших эффектов воспалительной реакции (увеличение сосудистой проницаемости, усиление секреции слизи, миграцию в очаг воспаления лейкоцитов и их дегрануляцию и др.). Клиническими эквивалентами перечисленных нарушений являются гиперемия, отёк слизистой оболочки носа и носоглотки, нарушение физиологических путей транспорта отделяемого слизистой оболочки, скопление назофарингеально-го секрета в области глоточного устья слуховой трубы, формирование носоглоточ-но-тубарного рефлюкса и дисфункции слуховой трубы. Закономерным следствием морфофункциональных сдвигов является быстрое снижение интратимпанального давления и парциального давления кислорода в барабанной полости, нарушение циркуляции воздуха, транссудация жидкости из микроциркуляторного русла, микробная контаминация полостей среднего уха, последовательное развитие островоспалительных изменений. В этих условиях резко возрастает вероятность суперинфекции, затяжного течения воспалительного процесса и формирования осложнений.
Факторы риска возникновения острого среднего отита у детей:
Кроме этого, следует учитывать несостоятельность иммунных механизмов организма ребёнка, физиологические (транзиторные) иммунодефицитные состояния новорождённых.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина характеризуется появлением жалоб на боль, заложенность и ощущение шума в ухе, снижение слуха, аутофонию. У новорождённых и детей первого года жизни отмечаются следующие симптомы: беспокойство, нарушение сна, вскрикивания, стремление лежать на больной стороне, отказ от еды, возможно срыгивание. Температура тела достигает 38 'C и выше. Прогрессирование воспалительного процесса сопровождается усилением боли, выраженным ухудшением слуха, нарастанием симптомов интоксикации. Наблюдается стойкое повышение температуры (до 39-40 'C), ребёнок становится апатичным, не реагирует на игрушки, отказывается от еды, возникает ночное беспокойство, крик. На этой стадии развития острого среднего отита возбуждение может смениться адинамией, учащается срыгивание, появляется «беспричинная» рвота, могут возникать подёргивания и кратковременные судороги. Отоскопические изменения характеризуются выраженной гиперемией и выбуханием барабанной перепонки, обусловленными давлением экссудата.
Вследствие давления и протеолитической активности экссудата происходит истончение и формируется перфорация барабанной перепонки, сопровождающаяся гноетечением из уха. При этом наблюдается уменьшение интенсивности болевых ощущений, постепенное снижение температуры, исчезновение симптомов интоксикации. Сохраняется нарушение слуха. После удаления из наружного слухового прохода гноя при отоскопии часто выявляется «пульсирующий рефлекс» - толчкообразное (пульсирующее) поступление гноя из барабанной полости через небольшое перфорационное отверстие в барабанной перепонке. В дальнейшем, при благоприятном течении воспалительного процесса, отмечается уменьшение и исчезновение гнойных выделений из уха, нормализация общего состояния больного. При отоскопии определяют отсутствие экссудата в наружном слуховом проходе, остаточные явления гиперемии, инъекцию сосудов барабанной перепонки, небольшую перфорацию, которая в большинстве случаев самостоятельно закрывается. При благоприятном течении заболевания происходит постепенное восстановление слуха.
Нередко встречается атипичное течение острого среднего отита. При этом в одних случаях острое воспаление среднего уха может сопровождаться отсутствием болевого синдрома, выраженной температурной реакции, наличием мутной, слегка утолщённой с плохо определяемыми опознавательными ориентирами барабанной перепонки. В других - бурным повышением температуры (до 39-40 °C), резкой болью в ухе, ярко выраженной гиперемией барабанной перепонки, быстрым нарастанием интоксикации, появлением неврологической симптоматики (рвоты, положительных симптомов Кернига, Брудзинского), признаков мастоидита и других отогенных осложнений. Несмотря на благоприятное в большинстве случаев течение острого среднего отита, существует высокая вероятность развития отогенных осложнений. Во многом это обусловлено недостаточностью иммунного ответа у детей раннего возраста, возрастными особенностями строения среднего уха, патогенностью и вирулентностью этиологически значимой микрофлоры.
ДИАГНОСТИКА
Физикальное обследование
Диагноз острого среднего отита в типичных случаях обычно не представляет затруднений и базируется на результатах анализа жалоб, анамнестических сведений (боль в ухе, заложенность, ощущение шума в ухе, снижение слуха). Резкая боль в ухе у детей раннего возраста сопровождается беспокойством, гиперкинезами.
Лабораторные исследования
В периферической крови определяют нейтрофильный лейкоцитоз, увеличение СОЭ.
Инструментальные исследования
В зависимости от стадии острого среднего отита при отоскопии может определяться втянутость и ограничение подвижности барабанной перепонки с инъекцией сосудов (I стадия катарального воспаления); выраженная гиперемия и выбухание барабанной перепонки, обусловленные давлением экссудата (IIа стадия гнойного воспаления); «пульсирующий рефлекс», представляющий собой толчкообразное (пульсирующее) поступление гноя из барабанной полости через небольшое перфорационное отверстие в барабанной перепонке в наружный слуховой проход (IIб стадия гнойного воспаления).
При обследовании больных с острым средним отитом следует иметь в виду высокую вероятность развития у них различных осложнений. В связи с этим следует обращать внимание на наличие (отсутствие) таких признаков, как пастоз-ность кожных покровов в заушной области, сглаженность заушной складки, оттопыренность ушной раковины, наличие припухлости (флюктуации) в заушной области (антрит, мастоидит); асимметрия лица (отогенный неврит лицевого нерва); менингиальные симптомы (отогенный менингит и др.).
Показания к консультации других специалистов
Показанием к консультации других специалистов (невролога, нейрохирурга, офтальмолога и др.) является осложнённое течение острого среднего отита.
Пример формулировки диагноза
Правосторонний острый средний отит (I стадия). Левосторонний острый гнойный средний отит (неперфоративная стадия). Левосторонний острый средний отит (стадия разрешения).
ЛЕЧЕНИЕ
Цели лечения
Регресс воспалительных изменений в среднем ухе, нормализация слуха и общего состояния больного, восстановление трудоспособности.
Показания к госпитализации
Показанием к госпитализации является возраст больного до двух лет, а также независимо от возраста тяжёлое и(или) осложнённое течение острого среднего отита.
Немедикаментозное лечение
Противовоспалительным и болеутоляющим действием на начальных этапах развития воспалительного процесса в среднем ухе обладают физиотерапевтические методы воздействия: соллюкс, УВЧ, согревающий компресс на околоушную область.
Медикаментозное лечение
В первой стадии заболевания показано назначение ушных капель, обладающих местным противовоспалительным и аналгезирующим действием, интраназальных сосудосуживающих средств (деконгестантов), обеспечивающих восстановление носового дыхания и проходимости слуховой трубы.
Эффективность местного применения антибиотиков в виде ушных капель при остром среднем отите требует подтверждения. В первую очередь это связано с тем, что при закапывании раствора антибиотика в наружный слуховой проход его концентрация в полостях среднего уха не достигает терапевтических значений. Кроме того, следует помнить о риске возникновения осложнений на внутреннее ухо при применении капель, содержащих ототоксические антибиотики.
При наличии воспалительных изменений в полости носа целесообразны осторожные промывания носа 0,9% раствором хлорида натрия, эвакуация (аспирация) назального секрета.
Жаропонижающие препараты применяются при повышении температуры до 39 °C и выше.
Системная антибактериальная терапия показана во всех случаях среднетяжёлого и тяжёлого течения острого среднего отита, а также у детей в возрасте до 2 лет и у пациентов с иммунодефицитными состояниями. При лёгком течении [отсутствие выраженных симптомов интоксикации, болевого синдрома, гипертермии (до 38 °C)] от назначения антибиотиков можно воздержаться. Однако при отсутствии положительных сдвигов в развитии заболевания на протяжении суток следует прибегнуть к антибиотикотерапии. При эмпирической антибиотикотерапии острого среднего отита предпочтение следует отдавать препаратам, спектр действия которых перекрывает устойчивость наиболее вероятных возбудителей заболевания. Кроме этого, антибиотик в эффективной концентрации должен накапливаться в очаге воспаления, обладать бактерицидным действием, отличаться безопасностью и хорошей переносимостью. Важно также, чтобы пероральные антибиотики обладали хорошими органолептическими свойствами, были удобны для дозирования и приёма.
При эмпирической антибактериальной терапии острого среднего отита препаратом выбора является амоксициллин. Альтернативными препаратами (назначаются при аллергии к β-лактамам) являются современные макролиды. При отсутствии клинической эффективности в течение 2 сут, а также пациентам, получавшим антибиотики в течение последнего месяца, целесообразно назначение амоксициллина + клавулановой кислоты, альтернативными препаратами являются цефалоспорины II-III поколения.
При лёгком и среднетяжёлом течении показано пероральное применение антибиотиков. При тяжёлом и осложнённом течении процесса антибактериальную терапию необходимо начинать с парентерального введения препарата, а после улучшения состояния больного (через 3-4 сут) рекомендуется переходить на пероральный приём (так называемая ступенчатая антибиотикотерапия).
Длительность антибактериальной терапии при неосложнённом течении обычно составляет 7-10 дней. У детей в возрасте до 2 лет, а также у больных с отягощён-ным анамнезом, тяжёлым течением заболевания, наличием отогенных осложнений сроки применения антибиотиков могут быть увеличены до 14 дней и более.
Обязательна оценка эффективности антибиотикотерапии через 48-72 ч. При отсутствии положительной динамики в течении острого среднего отита необходима смена антибиотика.
Важным компонентом патогенетической коррекции изменений слизистой оболочки слуховой трубы и полостей среднего уха является ограничение действия провоспалительных медиаторов, с этой целью возможно назначение фенспирида.
Хирургическое лечение
При отсутствии спонтанной перфорации барабанной перепонки у больных острым гнойным средним отитом (острый средний отит, IIа стадия), нарастании (сохранении) гипертермии и признаков интоксикации показан парацентез барабанной перепонки.
Примерные сроки нетрудоспособности при неосложнённом течении заболевания составляют 7-10 дней, при наличии осложнений - до 20 дней и более.
Дальнейшее ведение
При рецидивирующих острых средних отитах показано обследование носоглотки с целью оценки состояния глоточной миндалины, устранения назальной обструкции и вентиляционных расстройств слуховой трубы, связанных с аденоидными вегетациями. Также необходимы консультации аллерголога и иммунолога.
Информация для пациента должна содержать рекомендации по правильному выполнению лечебных назначений и манипуляций (применение ушных капель, промывание носа) в домашних условиях, мерах профилактики простудных заболеваний.
ПРОГНОЗ
Прогноз при неосложнённом течении и адекватном лечении острого среднего отита благоприятный. При наличии осложнений, сопутствующих заболеваний прогноз определяется распространённостью процесса, тяжестью состояния больного, степенью компенсации сопутствующих заболеваний, а также своевременностью и адекватностью лечебных мероприятий.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Коровина Н.А., Таточенко В.К. Острые респираторные заболевания: определение и терминология // Острые респираторные заболевания у детей: лечение и профилактика. - М., 2004. - С. 6-7.
Очкасов А.В. Защищённые антибиотики при тяжёлых формах острых средних гнойных отитов у детей // Актуальные вопросы оториноларингологии детского возраста и фармакотерапии болезней ЛОР-органов. - М., 2001. - С. 44-46.
Πальчун В.Т., Кунельская Л.Н., Кислова Н.М. Ургентная патология и оказание неотложной помощи больным в ЛОР-клинике 1 ГКБ // Материалы Российской конференции оторино-лар. «Современные проблемы заболеваний верхних дыхательных путей и уха». - М., 2002. - С. 64-66.
Bluestone C.D. Otitis media // Otolaryngol. Head Neck Surg. - 1992. - Vol. 106. - N 1. - P. 2-4.
Страчунский Л.С., Богомильский М.Р. Антибактериальная терапия острого среднего отита у детей // Актуальные вопросы оториноларингологии детского возраста и фармакотерапии болезней ЛОР-органов. - М., 2001. - С. 36-39.
Вaraibar R. Incidence and risk factors of acute otitis media in children // Clin. Microb. Infect. - 1997.- N 3. - Р. 13-22.
Homoe P. Otitis media in Greenland. Studies on historical, epidemiological, microbiological and immunological aspects // J. Circumpolar Health. - 2001. - N 60 (Suppl. 2). - Р. 1-5.
Vesa S., Kleemola M., Blomqvist S. et al. Epidemiology of documented viral respiratory infections and acute otitis media in a cohort of children followed from two to twenty-our months of age // Pediatr. Infect. Dis. - 2001. - Vol. 20. - N 6. - P. 574-581.
ХРОНИЧЕСКИЙ ГНОЙНЫЙ СРЕДНИЙ ОТИТ ОПРЕДЕЛЕНИЕ
Хронический гнойный средний отит - серьёзное заболевание с наличием бактериальной инфекции в среднем ухе. Как правило, это следствие нелеченого острого среднего отита, особенно в первые 5 лет жизни ребёнка, когда сформировавшиеся поствоспалительные изменения в слизистой оболочке и структурах среднего уха способствуют хронизации процесса. ВОЗ даёт следующее определение хронического гнойного среднего отита: наличие постоянного отделяемого из уха через перфорацию в барабанной перепонке более 2 нед. В том же докладе ВОЗ отмечено, что ассоциация оториноларингологов настаивает на увеличении этого срока до 4 нед. Обычно без адекватного лечения при хроническом отите выделение гнойного отделяемого наблюдают в течение месяцев и даже лет. Патологический процесс приводит к деструкции костных структур среднего уха и прогрессирующему снижению слуха. Несмотря на применение антибактериальной терапии, хронический гнойный средний отит остаётся основной причиной нарушений слуха. Кроме того, этот процесс может привести к таким серьёзным инфекционным осложнениями, как мастоидит, менингит, абсцесс мозга, тромбозы синусов. Большое число анатомических структур претерпевает изменения при каждом обострении хронического гнойного среднего отита. Именно из-за угрозы развития этих осложнений, необходимости сохранения анатомических структур следует соблюдать строгий алгоритм диагностики и лечения данного заболевания.
КОД ПО МКБ-10
H66.1 Туботимпанальный гнойный средний отит.
H66.2 Хронический эпитимпано-антральный гнойный средний отит.
ЭПИДЕМИОЛОГИЯ
По данным ВОЗ, хроническим гнойным средним отитом страдают 65-330 млн человек, 60% из них (39-200 млн) имеют значительное снижение слуха.
ПРОФИЛАКТИКА
Профилактика хронического гнойного среднего отита состоит в своевременном и рациональном лечении острого среднего отита.
СКРИНИНГ
Скрининговым методом выявления хронического гнойного среднего отита считают отоскопию.
КЛАССИФИКАЦИЯ
По клиническому течению и тяжести заболевания выделяют 2 формы хронического гнойного среднего отита:
-
мезотимпанит (хронический туботимпанальный гнойный средний отит);
-
эпитимпанит (хронический эпитимпано-антральный гнойный средний отит). Принципиальное отличие этих форм состоит в том, что при мезотимпаните поражается слизистая оболочка, а кость всегда интактна, а при эпитимпаните процесс распространяется на костные структуры среднего уха. При мезотимпаните в процесс вовлечены в основном слизистая оболочка среднего и нижнего отделов барабанной полости, а также области слуховой трубы. При этой форме определяют сохранную ненатянутую часть барабанной перепонки, а перфорация обычно расположена в натянутой части барабанной перепонки.
В большинстве случаев при эпитимпаните происходит развитие холестеатомы. Холестеатома - это эпидермальное образование белесовато-перламутрового цвета, обычно имеющее соединительнотканную оболочку (матрикс), покрытую многослойным плоским эпителием, плотно прилегающую к кости и нередко врастающую в неё. Холестеатома формируется в результате врастания эпидермиса наружного слухового прохода в полость среднего уха через краевую перфорацию барабанной перепонки. Таким образом, эпидермис образует оболочку холестеа-томы. Эпидермальный слой постоянно нарастает и слущивается, а под влиянием раздражающего действия гноя и продуктов распада этот процесс усиливается. Холестеатомные массы разрастаются, в связи с чем холестеатома начинает давить на окружающие ткани, разрушая их. Холестеатомы по локализации подразделяют на:
Аттиковые холестеатомы определяют по ретракции или перфорации в области ненатянутой части барабанной перепонки. Они распространяются в аттик, адитус и иногда в антрум, сосцевидный отросток или барабанную полость.
Холестеатомы синуса выявляют при задневерхних перфорациях или ретракциях натянутой части барабанной перепонки. Они распространяются в тимпанальный синус и задние отделы барабанной полости и отсюда под наковальню и в аттик, адитус или антрум.
Ретракционные холестеатомы натянутой части выявляют при ретракциях или перфорациях всей натянутой части, включая устье слуховой трубы. Они распространяются до аттика под складками молоточка и телом наковальни или головкой молоточка.
Холестеатомы по происхождению подразделяются на:
Ретракционные карманы бывают причиной развития холестеатомы в 80% случаев. Причинами развития ретракционных карманов могут быть воспалительные процессы верхних дыхательных путей, отрицательное давление в полостях среднего уха, атрофия lamina propria барабанной перепонки и нарушение функции многослойного эпителия барабанной перепонки.
В развитии ретракционных карманов выделяют 3 стадии:
-
1-я стадия - стабильного ретракционного кармана. Слух сохранён, дно кармана можно легко осмотреть. Лечение консервативное.
-
2-я стадия - нестойкого ретракционного кармана. Слух сохранён, наблюдают гипотрофию барабанной перепонки. Лечение состоит в установке тимпано-стомических трубок.
-
3-я стадия - нестабильного ретракционного кармана. Рамки костного кольца эрозированы, ретракционный карман сращён с промонториальной стенкой, появляются признаки воспаления. Лечение: тимпанопластика и укрепление барабанной перепонки.
ЭТИОЛОГИЯ
Состав флоры при хроническом гнойном среднем отите отличается от состава, который выявляют при остром среднем отите. Хронический гнойный средний отит часто вызывают несколько возбудителей одновременно. Среди них аэробы Staphylococcus aureus, Staphylococcus epidermidis, Streptococcus pyogenes, Klebsiella pneumoniae, Ptoteus mirabilis, Pseudomonas aeruginosa. При обычном обострении хронического гнойного среднего отита анаэробов выделяют редко, обычно представителей родов Bacterioides, Peptostreptococcus. Однако анаэробы чаще встречаются при холестеатоме, так как внутри её матрикса более благоприятные условия для их существования.
ПАТОГЕНЕЗ
К развитию хронического гнойного среднего отита приводят различные факторы: инфекционные (бактерии, вирусы, грибы), механические, химические, термические, радиационные и др. Хронический гнойный средний отит, как правило, бывает следствием нелеченого или недолеченого острого среднего отита. Причинами развития хронического гнойного среднего отита могут быть вирулентные штаммы возбудителей, устойчивые к антибактериальным препаратам, рубцовые процессы в барабанной полости вследствие повторяющихся острых средних отитов, дисфункция слуховой трубы. Переходу острого среднего отита в хронический могут способствовать также иммунодефицитные состояния [синдром приобретённого иммунодефицита (СПИД), длительное лечение химиопрепарата-ми и т.д.], беременность, заболевания крови, эндокринные заболевания (сахарный диабет, гипотиреоз), заболевания верхних дыхательных путей (искривление носовой перегородки, аденоиды и т.д.), ятрогенные причины.
КЛИНИЧЕСКАЯ КАРТИНА
Больные обычно предъявляют жалобы на периодическое или постоянное гноетечение из уха, снижение слуха, периодически возникающие боли в ухе, на ощущение шума в ухе и головокружение. Однако в некоторых случаях эти симптомы могут отсутствовать. Выделения из уха в основном бывают слизисто-гнойными, при наличии грануляций и полипов могут быть кровянисто-гнойными. Течение мезотимпанита обычно благоприятнее по сравнению с эпитимпанитом, и тяжёлые внутричерепные осложнения наблюдают реже. Причинами обострения процесса могут быть простуда, попадание воды в ухо, заболевания носа и носоглотки. В этих случаях усиливается гноетечение, повышается температура тела, появляется ощущение пульсации в ухе, иногда нерезкая боль.
При эпитимпаните воспалительный процесс бывает локализован преимущественно в надбарабанном пространстве: аттике и сосцевидном отростке, перфорация обычно расположена в ненатянутой части барабанной перепонки, но может распространяться и на другие отделы. Для эпитимпанита характерно более тяжёлое по сравнению с мезотимпанитом течение заболевания. Гнойный процесс протекает в области, изобилующей узкими и извилистыми карманами, образованными складками слизистой оболочки и слуховыми косточками. При этой форме наблюдают поражение костных структур среднего уха. Развивается кариес костных стенок аттика, адитуса, антрума и сосцевидных ячеек.
При эпитимпаните больные обычно предъявляют жалобы на гнойные выделения из уха, обычно с гнилостным запахом, снижение слуха. Боль в ухе и головная боль для неосложнённого эпитимпанита не характерны, их наличие обычно указывает на возникшие осложнения. При поражении кариесом капсулы латерального полукружного канала больные могут жаловаться на головокружение. Разрушение костной стенки лицевого канала может привести к парезу лицевого нерва. При появлении головной боли, пареза лицевого нерва или вестибулярных нарушений у больного с эпитимпанитом его следует немедленно госпитализировать для обследования и лечения.
Принято считать, что характерный признак хронического гнойного среднего отита - это кондуктивная тугоухость. Однако при длительном течении заболевания часто наблюдают смешанную форму тугоухости. Причиной развития смешанной формы тугоухости считают воздействие медиаторов воспаления на внутреннее ухо через окна лабиринта. Доказано, что проницаемость окон при хроническом гнойном среднем отите увеличена. На морфологическом уровне выявляют утрату наружных и внутренних волосковых клеток в базальном завитке. Кроме того, во время воспаления происходит снижение кровотока в улитке. Активный медиатор воспаления - гистамин может также влиять на эфферентную иннервацию наружных волосковых клеток, а свободные радикалы могут напрямую повреждать волосковые клетки. В то же время эндотоксины блокируют Na-K-АтФазу и изменяют ионный состав эндолимфы.
Выраженность сенсоневральной тугоухости при хроническом гнойном среднем отите зависит от возраста больного и длительности заболевания и больше выражена на высоких частотах (близкое расположение волосковых клеток, ответственных за восприятие высоких частот, к окну преддверия).
ДИАГНОСТИКА
Диагностические мероприятия при хроническом гнойном среднем отите включают:
-
общий оториноларингологический осмотр с применением эндоскопии или отомикроскопии после тщательной очистки слухового прохода;
-
аудиологическое обследование, и в том числе тимпанометрию, которая позволяет оценить функцию слуховой трубы;
-
манёвр Вальсальвы для выталкивания отделяемого в слуховой проход;
-
обязательное исследование флоры и её чувствительности к антибиотикам;
Дифференциальная диагностика
Дифференциальную диагностику необходимо проводить между мезотимпани-том и эпитимпанитом.
Показания к консультации других специалистов
При наличии неврологической симптоматики необходима консультация невролога.
Пример формулировки диагноза
Хронический эпитимпанит. Холестеатома.
ЛЕЧЕНИЕ
Цели лечения
Санация очага инфекции и улучшение слуха.
Показания к госпитализации
Показаниями к экстренной госпитализации являются осложнения хронического гнойного среднего отита, такие как внутричерепные осложнения (абсцессы головного мозга, менингиты, арахноидиты и т.д.), парезы лицевого нерва, мастоидиты и т.д.
Немедикаментозное лечение
Консервативное лечение при наличии холестеатомы, заключающееся в промывании полостей среднего уха, не всегда обосновано, так как стимулирует рост эпидермиса и способствует распространению холестеатомы в более глубокие отделы.
Консервативное лечение хронического среднего отита правомерно только в отношении хронического среднего отита с выделениями [обострение заболевания, мукозит (хронический экссудативный процесс)]. В то же время консервативное лечение следует рассматривать только как предоперационную подготовку, так как каждое обострение приводит к развитию фиброзных изменений разной степени выраженности в среднем ухе. Если долго откладывать операцию, последствия хронического гнойного среднего отита не дают возможность получения максимального функционального эффекта от слухоулучшающей хирургии даже при малых нарушениях звукопроводящей системы среднего уха. После ликвидации обострения проводят тимпанопластику или совмещают санирующий этап с тим-панопластикой.
Консервативное лечение хронического гнойного среднего отита (предоперационную подготовку) проводят, как правило, на амбулаторном этапе. До момента госпитализации всем больным показаны следующие лечебные процедуры:
Тщательный туалет уха с последующим промыванием проводят 0,9% раствором хлорида натрия или раствором ципрофлоксацина (по 20 мл на одно промывание). Такое промывание сочетает в себе механическое удаление отделяемого и местное воздействие антибиотика на воспалённые ткани. Промывания ципрофлоксацином на амбулаторном приёме следует сочетать с топическим применением антибиотика в виде ушных капель самим пациентом в домашних условиях. Если в течение 2-3 дней лечения обострение не было ликвидировано или, более того, появились такие симптомы, как боль, нависание задневерхней стенки наружного слухового прохода или общемозговые симптомы, то это требует неотложного хирургического вмешательства.
Возвращаясь к предоперационной подготовке, следует отметить, что её цель - купирование воспалительного процесса в среднем ухе и создание условий для дальнейшего проведения хирургического вмешательства.
Исходя из разумной длительности использования антибиотиков и во избежание присоединения грибковой инфекции, мы рекомендуем курс консервативного лечения от 7 до 10 дней.
Медикаментозное лечение
Использование антибиотиков с целью ликвидации обострения хронического гнойного среднего отита, подготовки к операции на ухе или с целью профилактики осложнений после тимпанопластики является спорным вопросом. Часто решение принимают в соответствии с индивидуальными предпочтениями.
Местное лечение антибиотиками или антисептиками в сочетании с тщательным туалетом уха более эффективно для устранения отореи, чем отсутствие какого-либо лечения или только туалет уха. Местное лечение антибиотиками или антисептиками более эффективно, чем лечение системными антибиотиками. Комбинированное лечение местными и системными антибиотиками не считают более эффективным, чем лечение только местными антибактериальными препаратами. Местное применение хинолонов более эффективно, чем других антибиотиков.
Перед операцией проводят 10-дневный курс введения ушных капель. В настоящее время на рынке представлено много ушных капель, которые, как правило, представляют собой раствор антибиотика для местного применения, иногда в сочетании с глюкокортикоидом. Необходимо помнить, что многие из них содержат антибиотики аминогликозидного ряда (гентамицин, фрамицетин, неомицин). Данные по изучению проницаемости мембран улитки в экспериментах на животных доказывают возможность ототоксического действия аминогликозидов на внутреннее ухо при транстимпанальном введении. По этой причине от применения капель, содержащих аминогликозиды, при наличии перфорации барабанной перепонки следует отказаться. Их используют только при наружном и остром среднем отите без перфорации барабанной перепонки. Что же касается капель, которые содержат рифамицин, норфлоксацин или ципрофлоксацин, на сегодняшний день их считают единственными ушными каплями, которые можно безопасно применять при перфоративном среднем отите.
Хирургическое лечение
Цель хирургического вмешательства - восстановление функций среднего уха и предотвращение проникновения в него инфекции. Если консервативное лечение оказалось неэффективным и ликвидировать обострение не удалось, то показано хирургическое вмешательство, которое может сочетать санирующий, реконструктивный и слухоулучшающий (по возможности) этапы. Это может быть раздельная аттикоантротомия с тимпанопластикой, аттикотомия, адитото-мия или, в крайнем случае, радикальная операция, но с обязательной облитерацией слуховой трубы или формированием малой барабанной полости. Правил, по которым можно определить длительность консервативного лечения в попытках добиться ликвидации обострения, не существует. Это зависит от длительности и характера воспалительного процесса до лечения, наличия осложнений или вероятности их развития. Безусловно, что хирургическое вмешательство на «сухом» ухе будет более щадящим, так как, возможно, удастся избежать масто-идотомии. Результаты такого вмешательства на «сухом» ухе после тимпанопластики без мастоидотомии лучше.
Однако даже «сухое» ухо с перфорацией барабанной перепонки представляет собой хирургическое поле, в асептике которого мы не можем быть уверены. Вне зависимости от наличия или отсутствия гноетечения, у 20% больных выделяют микроорганизмы, слабо реагирующие на обычную системную антибиотикотера-пию. Именно поэтому такие операции относят к «условно-обсеменённым», они требуют предоперационной подготовки и послеоперационной антибиотикопро-филактики.
Традиционно в России хронический гнойный средний отит и холестеатому лечат с помощью радикальных операций на среднем ухе.
Безусловно, самым важным моментом считают профилактику холестеатомы, и поэтому тезис о ранней хирургии уха должен быть самым первым. В большинстве случаев укрепление барабанной перепонки в области ретракционного кармана при помощи хряща предотвращает развитие ретракции и холестеатомы, однако врач в данном случае должен убедить пациента в необходимости хирургического вмешательства, так как на этом этапе качество жизни больного практически не страдает. Однако следует помнить, что ретракционный карман необязательно будет прогрессировать и приведёт к развитию холестеатомы. Тем не менее уследить за развитием процесса можно только при адекватном контроле. Следовательно, необходимо наблюдение за больным, желательно в одном и том же лечебном учреждении, а также видеодокументация находок.
Вторым ключевым моментом для выбора стратегии хирургического вмешательства считают проведение КТ височных костей. К сожалению, в отношении холестеатомы диагностическая специфичность и чувствительность этого метода практически равны показателям для грануляций и фиброзной ткани. При незначительности отоскопических признаков холестеатомы КТ теряет свою диагностическую значимость и остаётся картой анатомических особенностей данного конкретного больного. Это приводит к тому, что любое затемнение в области антрума или клеток сосцевидного отростка часто трактуют как холестеатому. В России это, как правило, подвигает отохирургов на выбор заушного доступа и радикальность вмешательства.
Третьим важным моментом считают выбор оперативного доступа. В большинстве случаев при хроническом процессе в ухе наблюдают выраженный склеротический процесс в области периантральных клеток. Антрум, как правило, маленьких размеров, и, для того чтобы подойти к нему заушным путём, необходимо вскрыть довольно большой массив склерозированной кости. Тем самым в случае заушного подхода и снятия задней стенки наружного слухового прохода предопределён большой размер послеоперационной полости. В связи с этим предпочитают энда-уральный подход, за исключением случаев обширных холестеатом с фистулой латерального полукружного канала или парезом лицевого нерва. Такой доступ даёт возможность своевременно остановиться при достижении границ холестеа-томы, сохраняя костные структуры, не заинтересованные в процессе. Это, в свою очередь, облегчает интраоперационное восстановление латеральной стенки аттика, адитуса и задней стенки наружного слухового прохода при помощи аутохряща, взятого из козелка или задней поверхности ушной раковины.
Необходимы повторные операции в случае рецидивов холестеатомы.
Не следует забывать о преимуществах техники операции при холестеатоме с сохранением задней стенки наружного слухового прохода как наиболее органо-сохраняющей.
Таким образом, консервативное лечение хронического гнойного среднего отита считают предоперационной подготовкой к проведению хирургического вмешательства на среднем ухе. Чем раньше восстановлена целостность системы среднего уха, тем сохраннее будет система мукоциллиарного транспорта, одного из важнейших механизмов, обеспечивающих нормальную функцию среднего уха, и тем меньше будет выражен сенсоневральный компонент тугоухости.
Дальнейшее ведение
Послеоперационное ведение больных заключается в ежедневном туалете и промывании уха.
ПРОГНОЗ
При своевременном хирургическом лечении прогноз благоприятный.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Дмитриев Н.С., Косяков С.Я., Федосеев В.И. Хирургическое лечение больных хроническим мезотимпанитом. - М., 1999.
Меркулова Е.П. Латентные тимпанальные заболевания у детей. - Минск: БГМУ, 2004. -204 с.
Патякина О.К. История развития и показания к раздельной аттикоантротомии с тим-панопластикой // Современные методы диагностики и лечения в оториноларингологии. - 1981. - С. 82.
Патякина О.К. Предпосылки для успешной санирующей и слухоулучшающей операции при хронических гнойных средних отитах: Тез. II Съезда оториноларингологов Белоруссии. - Минск, 1984.
Тарасов Д.И., Федорова О.К., Быкова В.П. Заболевания среднего уха: Руководство для врачей. - М.: Медицина, 1988.
Abou-Halawa A.S., Poe D.S. Efficacy of increased gentamicin concentration for intratym-panic injection therapy in Meniere disease // Otology and Neurootology. - 2002. - Vol. 23. - P. 494-503.
Acuin J., Smith A., Mackenzie I. Interventions for chronic suppurative otitis media // Cochrane Library. - 2000. - Vol. 2.
Browning G., Gatehouse S., Calder I. Medical management of active chronic otitis media: A controlled study // Journal of Laryngology and Otology. - 1988. - Vol. 102. - P. 491-495.
Carlin W., Lesser T., John D. Systemic antibiotic prophylaxis in ear surgery // Clin. Otolaryngol. - 1987. - Vol. 12. - P. 441-446.
Chronic suppurative otitis media. Burden of illness and management options. - Geneva, 2004.
Couzos S., Lea T., Mueller R. et al. Effectiveness of ototopical antibiotics for chronic suppurative otitis media in Aboriginal children: a community-based, multicentre, double-blind 492andomized controlled trial // Medical Journal of Australia. - 2003. - Vol. 179. - P. 185-190.
Hiraide F. Electron microscopic appearance of human middle ear mucosa in normal and pathological conditions // Practica Otologica (Kyoto). - 1984. - Vol. 77. - P. 1513-1525.
Kosyakov S. Cholesteatoma care peculiarities // 5th European congress of otorhinolaryngology head & neck surgery. September 11-16. - 2004. - P. 148.
Kosyakov S., Kirillov G. Preliminary results of the investigation on ciliary activity in the middle ear with chronic otitis media // XVIII IFOS World Congress. - Rome, 2005.
Olivieri D., Del Donno M. Etude de l’action du fenspride Pneumorel 80 mg sur la clairance muco-cilliare chez le bronchitique // JIM. - 1987. - Vol. 96. - P. 395-398.
Raine C.H., Swift A.C. Antibiotic prophylaxis: A survey // J. Laryngol Otol. - 1985. - Vol. 99. - P. 183-185.
Stone H., Haney B., Kolb L. Prophylactic and preventive antibiotic therapy: timing, duration and economics // Annals of Surgery. - 1979. - Vol. 189. - P. 791.
Tong M., Woo J., van Hasselt C. A double-blind comparative study of ofloxacin otic drops versus neomycin-polymyxin B-hydrocortisone otic drops in the medical treatment of chronic suppurative otitis media // J. Laryngol Otol. - 1996. - Vol. 110. - P. 509-531.
МАСТОИДИТ
СИНОНИМЫ
Эмпиема сосцевидного отростка.
ОПРЕДЕЛЕНИЕ
Деструктивный остеопериостит ячеистой структуры сосцевидного отростка.
КОД ПО МКБ-10
Н 70.0-Н 70.9 Мастоидит и родственные состояния.
Н 70.0 Острый мастоидит.
Н 70.1 Хронический мастоидит.
Н 70.2 Петрозит.
Н 70.8 Другие мастоидиты и родственные состояния.
Н 70.9 Мастоидит неуточнённый.
ЭПИДЕМИОЛОГИЯ
Мастоидит преимущественно развивается на фоне острого гнойного среднего отита, значительно реже при обострении хронического гнойного среднего отита.
ПРОФИЛАКТИКА
Профилактика мастоидита тесно связана с профилактикой острого среднего отита, необходимостью квалифицированного лечения хронического среднего отита, при необходимости с проведением своевременных санирующих, сохраняющих слух операций на среднем ухе. Имеет значение повышение сопротивляемости организма, своевременная санация полости носа, носоглотки и глотки, уход за полостью носа и рта и лечение возникающих в них воспалительных заболеваний, ранняя диагностика воспалительных заболеваний среднего уха и проведение полноценной рациональной противовоспалительной терапии.
СКРИНИНГ
В связи с чётко выраженными характерными воспалительными изменениями в заушной области при мастоидите диагностика его не вызывает затруднений на любом этапе оказания медицинской помощи даже при отсутствии данных рентгенограмм.
КЛАССИФИКАЦИЯ
Различают первичный мастоидит, при котором процесс в сосцевидном отростке развивается без предшествующего среднего отита, и вторичный как осложнение среднего отита.
ЭТИОЛОГИЯ
При вторичном мастоидите проникновение инфекции в ячеистую структуру сосцевидного отростка преимущественно происходит отогенным путем при остром или хроническом среднем отите. При первичном мастоидите имеет значение непосредственное травматическое поражение ячеистой структуры сосцевидного отростка при ударах, ушибах, огнестрельных ранениях, воздействии взрывной волны, переломах и трещинах костей черепа, в том числе при переломах основания черепа; возможен гематогенный метастатический занос патогенной инфекции при септикопиемии, переход гнойного процесса из лимфоузлов области сосцевидного отростка на костную ткань; изолированное поражение сосцевидного отростка при специфических инфекциях (туберкулёз, инфекционные гранулёмы). Микрофлора при мастоидите довольно разнообразна, но преобладает кокковая флора.
ПАТОГЕНЕЗ
Течение мастоидита зависит от вида и вирулентности микрофлоры, состояния иммунитета, имеющихся в ухе изменений в результате перенесённых ранее заболеваний, состояния полости носа и носоглотки. Имеет значение недостаточное дренирование гнойного очага в среднем ухе (при хронических эпитимпанитах в результате высокого расположения краевой перфорации; при незначительном размере перфорации барабанной перепонки или закрытии её грануляцией; запоздалое дренирование барабанной полости, связанное с задержкой спонтанного прободения барабанной перепонки или парацентеза; затруднение оттока секрета из воздухоносной системы среднего уха вследствие закрытия сообщения между ячейками, антрумом и барабанной полостью воспалённой и утолщённой слизистой оболочкой). При травматических мастоидитах вследствие образования трещин и переломов видоизменяются соотношения между системой воздухоносных полостей, возникают множественные переломы тонких костных перегородок, образуются мелкие костные отломки и создаются особые условия для распространения воспалительного процесса. Излившаяся кровь при повреждении костей представляет благоприятную среду для развития инфекции с последующим расплавлением костных отломков.
Различают следующие стадии развития воспалительного процесса в сосцевидном отростке при мастоидите.
-
Экссудативная. Продолжается первые 7-10 дней заболевания, при этом развивается воспаление слизистого (эндостального) покрова ячеек сосцевидного отростка - так называемый внутренний периостит сосцевидного отростка (по Цытовичу М.Ф.). В результате отёка слизистой оболочки отверстия ячеек закрываются, ячейки оказываются разобщёнными с сосцевидной пещерой. Нарушается также сообщение сосцевидной пещеры с барабанной полостью. Прекращение вентиляции пещеры и ячеек сосцевидного отростка приводит к разрежению воздуха с расширением и кровенаполнением сосудов с последующей транссудацией. Ячейки сосцевидного отростка заполняет воспалительный серозно-гнойный или гнойный экссудат. При этом образуется множество замкнутых эмпием в сосцевидном отростке. На рентгенограмме в этой стадии воспаления перегородки между завуалированными ячейками ещё различимы.
-
Пролиферативно-альтеративная (истинный мастоидит). Формируется обычно на 7-10-й день заболевания (у детей развивается значительно раньше). Возникает сочетание параллельно протекающих продуктивных (развитие грануляций) и деструктивных (расплавление кости с образованием лакун) изменений. Эти изменения одновременно происходят не только в костных стенках, но также в костномозговых пространствах и в сосудистых каналах. Постепенная резорбция костной ткани приводит к разрушению костных перегородок между ячейками сосцевидного отростка; формируются отдельные разрушенные группы ячеек, которые, сливаясь, образуют различной величины полости, наполненные гноем и грануляциями, или же одну большую полость.
КЛИНИЧЕСКАЯ КАРТИНА
При мастоидите отмечают наличие субъективных и объективных признаков. К субъективным симптомам относят спонтанные боли в связи с вовлечением в воспалительный процесс надкостницы позади ушной раковины в области сосцевидного отростка с иррадиацией в теменную, затылочную область, орбиту, альвеолярный отросток верхней челюсти, значительно реже боль распространяется на всю половину головы. Характерно ощущение пульсации в сосцевидном отростке, синхронной с пульсом. Объективными признаками служат острое начало с повышением температуры, ухудшением общего состояния, интоксикация, головная боль. Выражена оттопыренность ушной раковины (рис. 11-18), припухлость и покраснение кожи заушной области, сглаженность заушной кожной складки по линии прикрепления ушной раковины. При формировании субпериостального абсцесса отмечают флюктуацию, резкую болезненность при пальпации. В результате вовлечения в воспалительный процесс надкостницы боль иррадиирует по ходу ветвей тройничного нерва в область виска, темени, затылка, зубов, глазницы. В запущенных случаях субпериостальный абсцесс, отслаивая мягкие ткани, может распространяться на височную, теменную и затылочную области. Тромбирование сосудов, питающих наружный кортикальный слой, вызывает некроз кости с прорывом гноя через надкостницу и мягкие ткани с образованием наружного свища. У детей младшего возраста гной часто прорывается через ещё не закрывшуюся чешуйчато-сосцевидную щель. Образование субпериостального абсцесса зависит от строения сосцевидного отростка, особенно от толщины кортикального слоя.

При отоскопии характерен симптом нависания задневерхней стенки костной части наружного слухового прохода, являющейся одновременно передней стенкой сосцевидной полости (симптом Schwartze).
Нависание задневерхней стенки - следствие периостита передней стенки сосцевидной полости и давления патологического содержимого входа в сосцевидную пещеру и самой пещеры; выражены воспалительные изменения барабанной перепонки, соответствующие острому отиту или обострению хронического гнойного среднего отита, при наличии перфорации барабанной перепонки - профузное гноетечение и пульсирующий рефлекс. Количество гнойного отделяемого значительно превышает объём барабанной полости, что указывает на наличие источника гноя, кроме барабанной полости, после тщательного туалета гнойные выделения быстро наполняют просвет наружного слухового прохода. Одновременно нарушается слух по кондуктивному типу. Отмечают изменения гемограммы, соответствующие воспалительному процессу.
Ячейки в хорошо пневматизированном сосцевидном отростке имеют типичное групповое расположение: скуловые, угловые, верхушечные, пороговые, пери-синуозные, перифациальные, перилабиринтные (рис. 11-19, см. цв. вклейку). Соответственно степени и характеру их пневматизации гнойный процесс распространяется на те или иные клеточные группы с развитием типичных симптомов. При поражении перисинуозных ячеек развивается перифлебит, флебит и тромбофлебит сигмовидного синуса; разрушение перифациальных ячеек опасно в плане развития пареза лицевого нерва (при остром мастоидите причиной пареза является преимущественно токсичекий отёк периневральных миелиновых оболочек и сдавление лицевого нерва в фаллопиевом канале; при мастоидите на фоне обострения хронического среднего отита преобладает кариозное разрушение стенки канала лицевого нерва). Особую группу составляют верхушечные мастоидиты. От места прорыва гноя (через наружную или внутреннюю поверхность верхушки сосцевидного отростка) зависит направление распространения гноя и соответственно клиническая симптоматика.
В связи с этим выделяют следующие формы верхушечного мастоидита.
-
Мастоидит Бецольда о При этой форме гной прорывается через тонкую внутреннюю стенку верхушки, стекает вниз в область шеи и попадает под грудино-ключично-сосцевид-ную, ременную мышцу, длиннейшую мышцу головы и глубокие фасции шеи. Мышечно-фасциальные образования затрудняют прорыв гноя наружу; образуется флюктуирующий инфильтрат на боковой поверхности шеи; контуры верхушки сосцевидного отростка пропальпировать невозможно. При этом отмечают вынужденное положение головы с наклоном в сторону больного уха и вперёд (рис. 11-20), боль в области шеи с иррадиацией в область плеча. Инфильтрат достаточно плотный и не часто флюктуирует; однако надавливание на него вызывает усиление гноетечения из уха в отличие от мастоидита Орлеанского. Это объясняют тем, что скопление гноя расположено под глубоким покровом мышц и шейных фасций, которые не позволяют гною прорваться кнаружи. Хотя наружная поверхность верхушки сосцевидного отростка достаточно плотная, а толстый кортикальный слой ещё прикрыт толстым мышечно-фасциальным апоневрозом, возможен прорыв гноя также на наружную поверхность верхушки сосцевидного отростка. Эта форма мастоидита опасна в плане развития гнойного медиастинита, распространения гноя по передней поверхности шейных позвонков с формированием заглоточного и боковоглоточного абсцесса и флегмоны шеи.
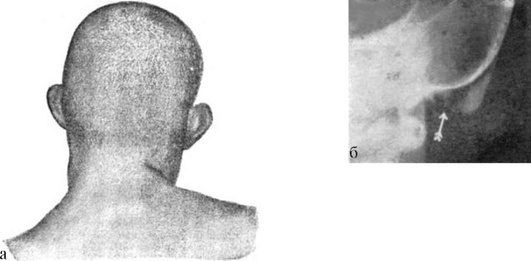
-
Мастоидит К.А. Орлеанского верхушечный, шейный наружный
-
При этой форме мастоидита гной прорывается на наружную поверхность верхушки сосцевидного отростка с развитием флюктуирующего инфильтата вокруг прикрепления грудино-ключично-сосцевидной мышцы с выраженными воспалительными изменениями заушной области, сильной болью при пальпации; самостоятельная боль возникает при повороте головы вследствие миозита, может быть кривошея. Считают, что прорыв гноя происходит не путём разрушения наружного кортикального слоя верхушки сосцевидного отростка, а вследствие проникновения гноя через некоторые преформированные дефекты (остатки незаращённой щели, многочисленные отверстия кровеносных сосудов, дегисценции); поэтому в противоположность бецольдовской форме мастоидита надавливание на шейный инфильтрат не вызывает усиления гноетечения из уха. Гнойный экссудат при этом пропитывает мягкие ткани, но не образует внутриапоневротиче-ского мышечного абсцесса.
-
-
-
Такая форма мастоидита сопровождается прорывом гноя в область двубрюшной ямки на передненижней поверхности верхушки сосцевидного отростка с последующим распространением в заднее подоколоушное пространство, где находятся внутренняя яремная вена с её луковицей, IX, X, и XI черепные нервы, лицевой нерв, шейный симпатический ствол и внутренняя сонная артерия. Существует опасность развития флебита луковицы яремной вены, пареза соответствующих черепных нервов и смертельного аррозивного кровотечения из внутренней сонной артерии. Гной под двубрюшной мышцей также распространяется в сторону позвоночника, средостения с развитием паравертебральных латероили ретрофарингеальных абсцессов. Клинически определяют локальную болезненность при пальпации нижней поверхности верхушки сосцевидного отростка, контрактуру и резистентность грудино-ключично-сосцевидной и двубрюшной мышц, припухлость в переднем отделе боковой поверхности шеи, кривошею, резкую боль при надавливании на грудино-ключично-сосцевидную мышцу сразу под верхушкой, повороты головы затруднены и болезненны. Характерны симптомы со стороны глотки, по ходу распространения гноя припухлость боковой или задней стенки глотки, паратонзиллярной области, дисфония, боль при глотании с иррадиацией в ухо, больные жалуются на ощущение инородного тела в глотке.
-
-
-
Эта наиболее тяжёлая форма мастоидита развивается при выраженной пневматизации верхушки пирамиды височной кости. При ней возникают и тяжёлые клинические симптомы - так называемый синдром Градениго (Gradenigo). Наряду с клинической картиной мастоидита характерна невралгия всех трёх ветвей тройничного нерва с выраженным болевым синдромом, возникающая вследствие сдавления воспалённой надкостницей гассерова узла, расположенного на верхушке пирамиды в области тройничного вдавле-ния. Одновременное поражение отводящего нерва клинически проявляется диплопией. Реже поражаются глазодвигательный, лицевой, языкоглоточ-ный и добавочный нервы. Поражение глазодвигательного нерва приводит к опущению век (птоз) и ограничению подвижности глазного яблока кнаружи и книзу. Комбинированное поражение III и VI черепных нервов вызывает полную неподвижность глазных яблок (офтальмоплегию), что в некоторых случаях может служить симптомом тромбоза пещеристого синуса, осложняющим течение петрозита. В редких случаях происходит самостоятельное опорожнение абсцесса с прорывом в барабанную полость или через основание черепа в носоглотку с возникновением в этой области гнойного натёчного абсцесса, определяемого при задней риноскопии (рис. 11-21).
-

-
-
Это заболевание возникает при переходе воспалительного процесса на клеточную систему скулового отростка и характеризуется спонтанными болями и болезненностью при надавливании в области скулового отростка, припуханием мягких тканей в этой же области, сопровождающемся смещением ушной раковины книзу и кнаружи, часто при интактном сосцевидном отростке. Инфильтрация и отёк мягких тканей нередко распространяются на область соответствующего глаза, отчего глазная щель сужается. Отоскопически для зигоматицита характерно опущение верхней стенки костного отдела слухового прохода.
-
-
-
Она обусловлена поражением угловых ячеек сосцевидного отростка, непосредственно контактирующих через стекловидную пластинку задней черепной ямки и множественные сосуды с сигмовидным синусом, поэтому эта форма опасна в плане развития перифлебита, флебита, тромбофлебита и перисинуозного абсцесса. При выраженной деструкции угловых ячеек обязательно во время операции проводят ревизию задней черепной ямки.
-
-
-
Эту разновидность составляет особая группа заболеваний, характеризующаяся вялым, медленным течением без патогномоничных для этого заболевания симптомов. Развитие гнойного процесса в сосцевидном отростке проходит без образования экссудата в среднем ухе, без выраженной лихорадки, без возникновения болезненности при давлении в области сосцевидного отростка. Лишь на более поздних стадиях может появиться боль при пальпации заушной области. Клинически отмечают интермиттирующие спонтанные боли, особенно по ночам, понижение слуха, стойкую гиперемию барабанной перепонки. Развитию этой формы мастоидита у детей и лиц молодого возраста способствует так называемое маскирующее действие антибиотиков, а в пожилом возрасте - старческий остеосклероз. При этом в глубине сосцевидного отростка вяло, но упорно развивается деструктивный процесс, который при несвоевременной диагностике через более или менее длительный срок приводит к внезапным тяжёлым осложнениям (лабирин-титу, парезу лицевого нерва, интракраниальным осложнениям).
-
-
Мастоидит, осложнивший течение отомикоза
-
Для этой формы заболевания характерно рецидивирующее вялое течение, резистентность к традиционной медикаментозной терапии. Однако обострения его могут протекать бурно с выраженными реактивными процессами, особенно в области верхушечных ячеек, а при операции обнаруживают достаточно серьёзные изменения в виде множественных микотических очагов. У взрослых больных при отомикозах ограничивают показания к хирургическому лечению; в детском возрасте рекомендуют расширение показаний к хирургической санации для предупреждения развития серьёзных осложнений.
-
ДИАГНОСТИКА
Основана на характерных общих и локальных отоскопических признаках, данных пальпации и перкуссии сосцевидного отростка, рентгенографии височных костей в проекции Шюллера; в сомнительных случаях при необходимости дифференциальной диагностики с поражением сосцевидного отростка другой этиологии проводят КТ или МРТ. Определённое значение в диагностике имеют изменения гемограммы, результаты бактериологического исследования отделяемого из уха и из полости субпериостального абсцесса на микрофлору и чувствительность к антибиотикам.
В анамнезе выясняют предшествующие заболевания уха, проводимое лечение, частоту обострения отита при рецидивирующем или хроническом его течении, обстоятельства и причины развития данного заболевания, степень выраженности нарушения общего состояния, температурную реакцию, объём предшествующей оказанной неотложной медицинской помощи.
Физикальное обследование
Пальпация, перкуссия сосцевидного отростка, рентгенография височных костей в проекции Шюллера; при необходимости проведение дифференциальной диагностики с мастоидитом другой этиологии - КТ или МРТ.
Лабораторные исследования
Клинический анализ крови, мазок гноя из слухового прохода и из полости сосцевидного отростка на микрофлору и чувствительность к антибиотикам.
Инструментальные исследования
Отоскопия, диагностический парацентез барабанной перепонки при мастоидитах, развившихся на фоне острого среднего отита.
Дифференциальная диагностика
Проводят с наружным отитом, фурункулом слухового прохода, гнойным околоушным лимфаденитом, нагноением врождённых околоушных кист и свищей; при верхушечных мастоидитах - с другими источниками формирования флегмон шеи, с туберкулёзными натёчниками.
Показания к консультации других специалистов
При развитии отогенных внутричерепных осложнений показана консультация невропатолога, нейрохирурга, окулиста (для уточнения состояния глазного дна), токсиколога или реаниматолога для уточнения характера и объёма проводимой детоксической терапии.
Пример формулировки диагноза
Правосторонний острый гнойный средний отит, осложнённый мастоидитом и субпериостальным абсцессом.
ЛЕЧЕНИЕ
Лечение мастоидита проводят в зависимости от этиологии заболевания, стадии развития мастоидита и наличия различных осложнений. При мастоидите, развившемся на фоне обострения хронического гнойного среднего отита, по абсолютным показаниям проводят санирующую операцию на среднем ухе.
Мастоидит, развившийся на фоне острого среднего отита, лечат консервативно или хирургически. При первой экссудативной неосложнённой стадии в первые дни заболевания проводят консервативное лечение, прежде всего парацентез барабанной перепонки и пероральную антибиотикотерапию. При эмпирическом определении характера и объёма антибактериальной терапии считают целесообразным использование амоксициллина + клавулановой кислоты (ингибитор β-лактамаз) или цефалоспоринов II-III поколения (цефаклор, цефиксим, цефтибу-тен, цефуроксим, цефтриаксон, цефотаксим и др.). Эту комбинацию антибиотиков оценивают как универсальную для подавления наиболее вероятных возбудителей острого среднего отита, осложнённого мастоидитом. Последующую коррекцию антибактериальной терапии проводят с учётом результатов бактериологического исследования отделяемого, полученного при парацентезе барабанной перепонки.
При деструктивной стадии развития воспалительного процесса в сосцевидном отростке и особенно при его осложнённых формах показано срочное хирургическое вмешательство - антромастоидотомия с назначением в послеоперационном периоде фторхинолонов (ципрофлоксацин, левофлоксацин, моксифлоксацин) и цефалоспоринов парентерально.
У детей до 10 лет назначение фторхинолонов противопоказано в связи с возможностью разрушающего действия на костную систему; им преимущественно проводят парентеральную терапию цефалоспоринами. В послеоперационном периоде используют детоксическую внутривенную терапию, иммунные препараты, при соответствующих показаниях - современные антифунгальные средства.
Цели лечения
Локализация воспалительного процесса, приостановление его распространения по системе воздухоносных полостей среднего уха и за пределы височной кости; смягчение субъективных и объективных симптомов; предупреждение развития стойких нарушений слуха и формирования гнойного очага как причины последующего рецидивного течения.
Показания к госпитализации
Все больные мастоидитом, независимо от этиологии заболевания и стадии воспалительного процесса, обязательно подлежат госпитализации.
Немедикаментозное лечение
При консервативном ведении начальных форм мастоидита, развившегося на фоне острого среднего отита, на неосложнённой экссудативной его стадии в комплекс проводимого лечения включают физиотерапию (УВЧ, СВЧ и др.). Рекомендуют согревающие или холодные компрессы на заушную область.
Медикаментозное лечение
Антибактериальную терапию начинают сразу же после подтверждения диагноза мастоидита на начальных стадиях его развития и особенно интенсивно проводят в послеоперационном периоде наряду с активным детоксикационным, гипосенсибилизирующим и иммунокорригирующим лечением и местными лечебными мероприятиями. При тромбофлебите сигмовидного синуса, осложнившем течение чителевской формы мастоидита, в комплекс проводимого лечения обязательно включают антикоагулянты. Из прямых антикоагулянтов используют гепарин натрий, из непрямых - аценокумарол, фениндион и другие, обязательно под контролем тромбоэластограммы с одновременным местным использованием препаратов лиотон-1000♠, гепариновая или троксевазиновая мазь♠.
Хирургическое лечение
При мастоидите, осложнившем течение хронического среднего отита, по срочным показаниям проводят санирующую операцию на среднем ухе; при мастоидите, развившемся при остром среднем отите, - антромастоидотомию.
Дальнейшее ведение
Наблюдение больного по месту жительства, проведение лечебных мероприятий по предупреждению рецидива заболевания, общеукрепляющая терапия, коррекция иммунологических нарушений.
ПРОГНОЗ
При своевременном и рациональном лечении - консервативном и хирургическом - в подавляющем большинстве случаев прогноз благоприятный. При поздней диагностике и неблагоприятном течении заболевания возможно развитие тяжёлых внутричерепных осложнений, пареза лицевого нерва.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ.
Артемьев М.Е. Антибиотикотерапия при острой гнойной патологии ЛОР-органов: Автореф. дис. … канд. мед. наук 14.00.04. - М., Российский государственный медицинский университет, 2003. - С. 22.
Завадский А.В. Острое воспаление среднего уха: этиология, патогенез и лечение // Вестн. оторинолар. - 2000. - № 1. - С. 4-11.
Лучихин Л.А. Современные представления о диагностике и лечении мастоидита // Вестн. оторинолар. - 1999. - № 6. - С. 9-13.
Меркулова Е.П. Латентные тимпанальные заболевания у детей. - Минск, 2004. - С. 203.
Пальчун В.Т., Магомедов М.М., Лучихин Л.А. Оториноларингология. - М.: Литера, 2002. - С. 408-416.
Чистякова В.Р., Яблонский С.В., Ковшенкова Ю.Д. Отоантриты у новорождённых и грудных детей. - М.: Медицинское информационное агентство, 2004. - С. 143. - С. 144-154.
Шадыев Х.Д., Ульянов Ю.П. Острый средний отит. - М.: Русский врач, 2006. - С. 112.
Chole R.A., Donald P.S. Petrous apicits: symptomatology, patology and management // Abstract in Sacramento skull base surgery symposium. - University of California-Sacramento, December 1995.
Del Castillo Martin F., Sбnchez Purificaciуn M.T., Gonzбlez Ipiсa M., Ortigado Matamala A. Mastoiditis aguda en la infancia. Estudio de 15 casos // An. Esp. Pediatr. - 1996. - Vol. 44. - P. 329-331.
Luntz M., Brodsky A., Nusem S., Kronenberg J. et al. Acute mastoiditis - the antibiotic era. / A multicenter study // Int. J. Pediatr. Otorhinolaryngol. - 2000. - Vol. 57. - P. 1-9.
Tarantino V., Agostino R., Taborelli G., Melagrana A. Acute mastoiditis: a 10 year retrospective study // Int. J. Pediatr. Otorhinolaryngol. - 2002. - Vol. 66. - N 2. - P. 143-148.
Siegel R.M., Bien J.P. Acute otitis media in children: A continuing story // Pediatrics in Review. - 2004. - Vol. 25. - P. 187-193.
ОТОГЕННЫЕ ВНУТРИЧЕРЕПНЫЕ ОСЛОЖНЕНИЯ И ОТОГЕННЫЙ СЕПСИС
ОПРЕДЕЛЕНИЕ
Отогенные внутричерепные осложнения - это осложнения, возникающие в результате проникновения инфекции в полость черепа при гнойном воспалении среднего и внутреннего уха.
Заболевания среднего и внутреннего уха, вызывающие внутричерепные осложнения: острый гнойный средний отит, мастоидит, хронический гнойный мезо- и эпитимпанит, гнойный лабиринтит. При их неблагоприятном течении могут развиться ограниченные гнойные процессы в соседних анатомических областях (абсцессы), разлитое воспаление мозговых оболочек (менингит) и вещества головного мозга (энцефалит), а также сепсис.
Общие черты отогенных внутричерепных осложнений:
-
однотипные осложнения возникают при гнойных заболеваниях как среднего, так и внутреннего уха;
-
особенности анатомического строения височной кости и различных отделов уха обусловливают взаимосвязь воспалительных процессов в среднем и внутреннем ухе;
-
причины возникновения и особенности протекания данных осложнений являются общими для всех гнойных процессов в организме.
КОД ПО МКБ-10
G03.9 Менингит.
G04.9 Энцефалит.
ЭПИДЕМИОЛОГИЯ
В 20-х гг. прошлого столетия больные с отогенными внутричерепными осложнениями составляли более 20% общего числа больных, перенёсших оперативное вмешательство на ухе. По данным кафедры оториноларингологии РГМУ, за 19571974 гг. эти осложнения наблюдались у 3,6% больных, находившихся в клинике по поводу различных воспалительных заболеваний уха. По материалам кафедры оториноларингологии Киевского медицинского института им. А.А. Богомольца за 1983 г., частота выявления внутричерепных осложнений достигала 4,1% среди госпитализированных больных с гнойными средними отитами. По данным кафедры Куйбышевского медицинского института им. Д.И. Ульянова, этот показатель в 1990-х гг. составлял 2-3% общего числа больных с гнойными заболеваниями среднего уха, находившихся в клинике.
На первом месте среди внутричерепных отогенных осложнений находится менингит, на втором - абсцессы височной доли головного мозга и мозжечка, на третьем - синус-тромбоз. Сепсис развивается реже. Самое частое осложнение в детском возрасте - разлитой менингоэнцефалит.
Отогенные внутричерепные осложнения занимают первое место в структуре летальности в оториноларингологических клиниках. По данным оториноларин-гологической клиники, находящейся в Уинстон-Сейлем (США), в течение 19631982 гг. летальность больных с отогенными внутричерепными осложнениями составила 10%. По данным современных отечественных и зарубежных авторов, эта цифра колеблется от 5 до 58%.
Несмотря на доступность новых антимикробных препаратов, смертность при гнойных менингитах продолжает оставаться высокой и составляет 25% среди взрослых пациентов. Особенно высокие показатели смертности у больных с менингитами, вызванными грамотрицательной флорой и золотистым стафилококком.
ПРОФИЛАКТИКА
Профилактика отогенных внутричерепных осложнений заключается в своевременной диагностике острых и хронических заболеваний уха. Действенными мерами профилактики отогенных осложнений являются: выполнение парацентеза барабанной перепонки при остром гнойном среднем отите, а также диспансерное наблюдение больных с хроническим гнойным средним отитом и профилактическая санация уха.
СКРИНИНГ
Традиционные методы диагностики (сбор анамнеза, лабораторные исследования, консультации специалистов) в сочетании с новейшими современными методами исследования (эхоэнцефалография, ангиография, КТ и МРТ) позволяют своевременно выявить отогенные внутричерепные осложнения.
КЛАССИФИКАЦИЯ
В настоящее время выделяют следующие формы отогенных внутричерепных осложнений:
Иногда одна форма осложнений переходит в другую, в ряде случаев может быть сочетание нескольких форм одновременно. Всё это создаёт трудности в диагностике и лечении указанных осложнений.
ЭТИОЛОГИЯ
Микрофлора, высеваемая из первичного источника инфекции, в основном смешанная и непостоянная. Чаще всего преобладает кокковая флора: стафилококки, стрептококки, реже пневмококки и диплококки, ещё реже протей и синегнойная палочка. Возникновение осложнений и вариант развития воспалительной реакции зависят от вирулентности возбудителя.
ПАТОГЕНЕЗ
Патогенез отогенных внутричерепных осложнений сложен. Кроме вирулентности микрофлоры, огромное значение имеет состояние общей резистентности организма. В конечном итоге именно их соотношение и определяет направленность и выраженность воспалительной реакции. С одной стороны, чем вирулентнее флора, тем тяжелее протекает воспалительный процесс и организму сложнее противостоять его распространению. С другой - бурное прогрессирование воспаления может быть следствием незавершённости становления иммунологических защитных реакций в детском возрасте, а также выраженной реактивности детского организма. Вялое течение воспалительных реакций можно наблюдать у людей преклонного возраста в результате снижения как общей резистентности, так и реактивности организма. Резистентность и реактивность организма детерминированы генетически, но они могут изменяться вследствие переутомления, гиповитаминоза, алиментарной дистрофии, системных заболеваний, интоксикаций, эндокринных нарушений и аллергических реакций.
Распространение инфекции в подоболочечное пространство и мозг признано сейчас основным и наиболее значимым путём развития внутричерепных ото-генных осложнений. Важным препятствием на этом пути являются естественные защитные барьеры организма человека. В ЦНС эта защита представлена: 1) анатомическим и 2) иммунологическим барьерами.
Анатомический барьер служит механическим препятствием для проникновения микробов и включает кости черепа и мозговые оболочки. При нарушении этих анатомических структур в результате распространения гнойного процесса из уха риск развития отогенных внутричерепных осложнений значительно возрастает.
Развитию отогенных внутричерепных осложнений способствуют:
-
особенности строения височной кости и расположенных в ней структур среднего и внутреннего уха (обилие складок и карманов слизистой оболочки аттика и ячеистая структура сосцевидного отростка, вентиляция и дренаж которых значительно затрудняются при воспалении);
-
остатки миксоидной ткани в барабанной полости у новорождённых;
-
незаращённая у маленьких детей каменисто-чешуйчатая щель (fssura petrosqumosa);
Осложнениями острого гнойного среднего отита являются мастоидит и лаби-ринтит. Лабиринтит может развиться и при хроническом гнойном среднем отите. Прогрессивно разрушая височную кость, гной из сосцевидного отростка может попасть под надкостницу - субпериостальный абсцесс, через верхушку отростка под мышцы шеи и далее в средостение - верхушечный мастоидит, а из аттика и лабиринта в полость черепа - экстрадуральный абсцесс. Если гнойный процесс развивается в области сигмовидного синуса, то возникнет перисинуозный абсцесс. На пути распространения инфекции в полость черепа находится твёрдая мозговая оболочка, которая, наряду с гематоэнцефалическим барьером, является серьёзным препятствием для развития внутричерепных осложнений. Тем не менее при воспалении твёрдой мозговой оболочки (dura mater) повышается проницаемость сосудистых стенок и облегчается проникновение инфекции.
Γематоэнцефалический барьер отделяет спинномозговую жидкость и головной мозг от внутрисосудистого содержимого и ограничивает проникновение различных веществ (в том числе и лекарств) и микроорганизмов из крови в спинномозговую жидкость. Γематоэнцефалический барьер обычно разделяется на гематоэнцефалический и гематоликворный барьеры. Анатомически главными составляющими этих барьеров являются эндотелий капилляров головного мозга, эпителий хориоидного сплетения и арахноидальная мембрана. По сравнению с другими капиллярами эндотелий капилляров головного мозга имеет плотные контакты между клетками, которые предотвращают межклеточный транспорт. Дополнительно капилляры головного мозга имеют низкую плотность пиноцитар-ных пузырьков, обильное количество митохондрий и единственные в своём роде ферменты и транспортные системы.
На фоне воспалительного процесса проницаемость гематоэнцефалического барьера возрастает за счёт разрыва плотных соединений между эндотелиальными клетками и увеличения количества пиноцитарных пузырьков. Вследствие этого облегчается преодоление гематоэнцефалического барьера микробами. Следует отметить, что большинство антибиотиков плохо проникает через гематоэнцефа-лический барьер, однако при воспалительном процессе их содержание в спинномозговой жидкости значительно увеличивается.
Организм сопротивляется распространению инфекции, поэтому гнойные очаги могут быть ограниченными и находиться в непосредственной близости от места инфицирования. Воспалительный процесс возникает между твёрдой и паутинной оболочками мозга (субдуральный абсцесс или ограниченный лептоменингит), а также в полости венозных синусов (синус-тромбоз). Дальнейшее распространение инфекции приводит к образованию абсцесса височной доли головного мозга или мозжечка на глубине до 2-4 см. Описанный процесс распространения инфекции получил название «по продолжению» (per continuetatum).
Реакция иммунной системы в ответ на микробную инвазию включает три компонента: 1) гуморальный ответ, 2) фагоцитарный клеточный ответ и 3) ответ системы комплемента. При нормальных условиях эти защитные реакции в спинномозговой жидкости не протекают. Фактически ЦНС находится в иммунологическом вакууме, который нарушается при интракраниальном проникновении микроорганизмов.
Различные дефекты в иммунной системе человека могут предрасполагать к возникновению инфекции в ЦНС. Эти дефекты включают гипогаммаглобулинемию, асплению, лейкопению, дефицит комплемента, синдром приобретённого иммунодефицита и другие дефекты Т-клеток. Больные с дефектами Ig и комплемента составляют группу риска развития инфекций, вызванных инкапсулированными микроорганизмами (Streptococcus pneumoniae, Neisseria meningitidis и Haemophilus influenzae). Пациенты с нейтропенией являются группой риска для развития бактериальных инфекций (Pseudomonas aeruginosa, Staphylococcus aureus) и инфекций, вызванных патогенными грибами. Наконец, дефекты клеточного иммунитета могут быть причиной инфекций, вызванных внутриклеточными облигатными микроорганизмами (Listeria monocytogenes, Mycobacterium tuberculosis, Toxoplasma gondii, Nocardia asteroides, Cryptococcus neoformans и Aspergillus species).
При генерализации процесса вследствие сниженной резистентности и изменённой реактивности организма могут развиться более грозные отогенные внутричерепные осложнения: гнойный менингит, менингоэнцефалит или сепсис. Септическое состояние при остром гнойном отите у детей развивается при поступлении из барабанной полости в кровь бактерий и их токсинов. Способствующие факторы: гиперреактивность и слабость защитных иммунологических реакций детского организма, а также затруднение оттока гноя из барабанной полости. Септическая реакция развивается бурно, но она сравнительно легко обратима. Эта форма сепсиса характеризуется преимущественно септицемией и токсемией. При хроническом отите генерализация инфекции чаще всего развивается после тромбофлебита сигмовидного синуса (реже поражаются луковица яремной вены, поперечный, верхний и нижний каменистые синусы). Стадиями данного процесса являются перифлебит, эндофлебит, пристеночный тромбоз, полный тромбоз, инфицирование и распад тромба, септицемия и септикопиемия. Однако тромбоз синусов не всегда ведёт к сепсису. Даже в случае инфицирования возможна организация тромба.
Для каждого гнойного заболевания уха характерен свой путь распространения инфекции, который может состоять из одного или нескольких механизмов (контактного, гематогенного, лимфогенного, лимфолабиринтогенного).
При остром гнойном среднем отите самый частый путь распространения инфекции в полость черепа через крышу барабанной полости (преимущественно гема-тогенно). На втором месте стоит путь в лабиринт через окно улитки и кольцевую связку окна преддверия. Возможно гематогенное распространение инфекции в околокаротидное сплетение и оттуда в кавернозный синус, а также через нижнюю стенку барабанной полости в луковицу яремной вены.
При мастоидите гной, расплавляя кость, может прорываться через площадку сосцевидного отростка (ρlanum mastoideum) в заушную область, через верхушку сосцевидного отростка под мышцы шеи и через переднюю стенку сосцевидного отростка в наружный слуховой проход. Кроме того, возможно распространение процесса в полость черепа к оболочкам мозга, сигмовидному синусу и мозжечку, а через крышу антрума - к височной доле головного мозга.
При хроническом гнойном эпитимпаните, кроме внутричерепных осложнений, может сформироваться фистула латерального полукружного канала и возникнуть лабиринтит.
При гнойном диффузном лабиринтите инфекция по водопроводу преддверия распространяется в субарахноидальное пространство мостомозжечкового угла, в эндо-лимфатический мешок, на заднюю поверхность пирамиды височной кости, к оболочкам мозга и мозжечку, а также по периневральным путям во внутренний слуховой проход и оттуда к оболочкам и веществу мозга в области мостомозжечкового угла.
Иногда возникают сочетанные осложнения. Ими чаще всего бывают синус-тромбоз и абсцесс мозжечка, а также менингит и абсцесс мозга. В этом случае уместно говорить об этапности распространения инфекции в полость черепа.
Распространение инфекции за пределы структур среднего и внутреннего уха происходит в основном из-за затруднения оттока гнойного отделяемого из барабанной полости и ячеек сосцевидного отростка в наружный слуховой проход. Это возникает тогда, когда слуховая труба не справляется с дренажем большого количества патологического отделяемого при остром гнойном среднем отите, а самопроизвольное прободение барабанной перепонки затруднено. При мастоидите решающую роль играет блок входа в пещеру. Хронический эпитимпанит приводит к ограничению оттока из верхнего этажа барабанной полости в мезотимпанум. Распространение гноя по водопроводам улитки и преддверия в полость черепа при гнойном лабиринтите также происходит на почве воспаления в среднем ухе, связанного с нарушением оттока патологического отделяемого или образованием холестеатомы.
Экстрадуральный и субдуральный абсцессы часто являются случайной находкой во время санирующих операций при мастоидите или хроническом эпитимпаните.
Экстрадуральный абсцесс
ОПРЕДЕЛЕНИЕ
Экстрадуральным абсцессом называется скопление гноя между твёрдой мозговой оболочкой и костями черепа.
ПАТОГЕНЕЗ
Экстрадуральный абсцесс возникает в результате распространения воспалительного процесса из сосцевидного отростка и барабанной полости в полость черепа и локализуется в задней или в средней черепной ямке. Экстрадуральный абсцесс может развиться как при остром отите, так и при обострении хронического гнойного среднего отита. В таких случаях во время радикальной операции на ухе почти всегда наблюдается холестеатома, гной в барабанной полости, часто разрушение крыши барабанной полости, а при локализации экстрадурального абсцесса в задней черепной ямке - гнойный лабиринтит.
КЛИНИЧЕСКАЯ КАРТИНА
Симптоматика экстрадурального абсцесса бедна, и нередко он диагностируется только во время операции. Экстрадуральный абсцесс, возникающий при остром гнойном отите, часто сочетается с симптомами мастоидита. Общие симптомы мало выражены. Основной симптом экстрадурального абсцесса - обильное гноетечение из уха.
Постоянный симптом экстрадурального абсцесса - не очень интенсивная головная боль. Головная боль локализуется при перисинуозном абсцессе в затылочной и лобной областях, при абсцессе средней черепной ямки - в области чешуи височной кости, в заушной области и в области козелка. При более глубоком расположении абсцесса с вовлечением в процесс гассерова узла или его ветвей возможно появление тригеминальных болей в области лица. При экстрадуральном абсцессе в задней черепной ямке боли локализуются в области шеи. Иногда при этой локализации абсцесса вследствие боли и головокружения развивается кривошея.
Головная боль у некоторых больных сопровождается тошнотой, рвотой, сонливостью. Общее состояние может быть как удовлетворительным, так и тяжёлым.
ДИАГНОСТИКА
Физикальное обследование
Температура тела чаще нормальная или субфебрильная даже при наличии перисинуозного абсцесса. Резкое повышение температуры почти всегда свидетельствует о развитии менингита или синус-тромбоза. Частота пульса, как правило, соответствует температуре, брадикардия наблюдается редко.
При физикальном обследовании больного возможно выявление менингеаль-ных симптомов: лёгкой ригидности затылочных мышц, симптома Кернига, чаще более выраженного на стороне абсцесса.
Редко имеют место очаговые симптомы. При локализации в средней черепной ямке они бывают в виде парезов противоположных конечностей, нарушения чувствительности в них, фокальных эпилептических припадков. Двусторонний парез свидетельствует обычно о вовлечении в процесс мягкой мозговой оболочки. При локализации экстрадурального абсцесса в задней черепной ямке отмечают нистагм, нарушения координации в гомолатеральных конечностях, низкий мышечный тонус в них. При глубоком расположении абсцесса, опускающегося к основанию, наблюдается парез отводящего нерва на стороне абсцесса.
Лабораторные исследования
Анализы крови без отклонений от нормы. СОЭ не увеличена. Изменения крови наблюдаются только при обширном пахименингите. Состав спинномозговой жидкости, как правило, не изменён.
Инструментальные исследования
Наиболее эффективные методы диагностики экстрадурального абсцесса - КТ, МРТ. При отсутствии этих методов не потеряла своего значения краниография.
Краниографическая диагностика экстрадуральных абсцессов основывается на выявлении косвенных рентгенологических признаков, прежде всего смещения обызвествлённой шишковидной железы. Оно определяется на краниограммах в прямой проекции, так как в норме она располагается по средней линии.
При церебральной ангиографии достоверными признаками экстрадуральных абсцессов является оттеснение медиально, вместе с твёрдой мозговой оболочкой, сосудов, расположенных на выпуклой поверхности полушария головного мозга, от внутренней поверхности черепа с образованием бессосудистой зоны.
При КТ и МРТ экстрадуральные абсцессы диагностируют в виде двояковыпуклой, плосковогнутой или серповидной зоны изменённой плотности (при КТ) и МР-сигнала (при МРТ), прилегающей к костям черепа. При этом выявляются патогномичные признаки экстрадурального абсцесса: оттеснение твёрдой мозговой оболочки от костей черепа. При КТ экстрадуральные абсцессы имеют, как правило, повышенную плотность в пределах 60-65 HU.
Дифференциальная диагностика
Во время операционного лечения экстрадурального абсцесса необходимо провести дифференциальную диагностику с внутримозговым и субдуральным абсцессами.
Субдуральный абсцесс
ОПРЕДЕЛЕНИЕ
Субдуральным абсцессом называется скопление гноя под твёрдой мозговой оболочкой головного мозга.
ПАТОГЕНЕЗ
Субдуральный абсцесс развивается как осложнение хронического гнойного среднего отита, особенно холестеатомного, значительно реже острого. Локализуется в средней или задней черепной ямке. В задней черепной ямке абсцесс обычно возникает при гнойном лабиринтите или при тромбозе сигмовидного синуса.
ДИАГНОСТИКА
Физикальное обследование
Близость субдурального абсцесса к мягкой мозговой оболочке и веществу головного мозга приводит к развитию двух групп симптомов: менингеальных и очаговых, соответствующих локализации абсцесса. При локализации в средней черепной ямке очаговые симптомы могут быть в виде лёгких пирамидных знаков на противоположной стороне. При локализации в задней черепной ямке наблюдаются мозжечковые симптомы (нистагм, промахивание при пальценосо-вой пробе). Характерным для субдурального абсцесса считается ремиттирующее течение менингеального синдрома. Также возможно наличие общемозговых симптомов. Следует помнить о возможности скрытого, бессимптомного протекания су бдурального абсцесса.
Лабораторные исследования
При субдуральном абсцессе отмечается умеренный плеоцитоз спинномозговой жидкости (до 200-300 кл/мкл).
Дифференциальная диагностика
Дифференциальную диагностику проводят с внутримозговым абсцессом. При выраженных общемозговых симптомах проведение дифференциальной диагностики с внутримозговым абсцессом в дооперационном периоде становится затруднительным.
Отогенный разлитой гнойный менингит
ОПРЕДЕЛЕНИЕ
Отогенный разлитой гнойный менингит (лептоменингит)- воспаление мягкой и паутинной оболочек мозга с образованием гнойного экссудата и повышением внутричерепного давления.
По признаку преимущественной локализации процесса отогенный гнойный менингит относится к базальным, т.е. характеризуется поражением оболочек основания черепа и мозга с вовлечением корешков черепно-мозговых нервов.
КЛАССИФИКАЦИЯ
Для практических целей гнойные менингиты могут быть разделены на острые, хронические, рецидивирующие. Каждый из этих типов связан с определённым видом микроорганизмов и имеет свои клинические проявления.
ПАТОГЕНЕЗ
При лептоменингите воспалительный процесс распространяется на вещество мозга, развивается энцефалит. У детей мозговая ткань страдает в большей степени, чем у взрослых, поэтому у них чаще ставится диагноз разлитого гнойного менин-гоэнцефалита.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина типичной формы менингита складывается из общемозгового и менингеального синдромов. В свою очередь, менингеальный синдром складывается из симптомов раздражения мозговых оболочек и характерных «воспалительных» изменений в спинномозговой жидкости.
Для отогенного менингита характерно острое начало, лихорадка (до 39-40 °C), имеющая ремиттирующий или гектический характер, тахикардия, нарастающее похудание больного. Общее состояние пациента тяжёлое. Наблюдается психомоторное возбуждение или помутнение сознания, бред. Больной лежит на спине или на боку с запрокинутой головой. Положение лёжа на боку с запрокинутой головой и согнутыми ногами называется позой «ружейного курка» или «легавой собаки». Разгибание головы и сгибание конечностей обусловлены раздражением мозговых оболочек.
Больного беспокоит выраженная головная боль, тошнота и рвота. Данные симптомы относятся к симптомам центрального генеза и связаны с повышением внутричерепного давления. Γоловная боль усиливается при воздействии света, звука или прикосновении к больному.
ДИАГНОСТИКА
Физикальное обследование
Диагноз подтверждается при наличии менингеальных симптомов (ригидность затылочных мышц, симптом Кернига, верхний и нижний симптом Брудзинского), обусловленных раздражением задних корешков спинного мозга.
При менингите ригидность затылочных мышц может проявляться как лёгким затруднением при наклоне головы к грудной клетке, так и полным отсутствием сгибания шеи и опистотонусом.
Симптом Кернига заключается в невозможности пассивного разгибания ноги, предварительно согнутой под прямым углом в тазобедренном и коленном суставах.
Верхний симптом Брудзинского проявляется непроизвольным сгибанием ног и подтягиванием их к животу при исследовании ригидности затылочных мышц.
Нижний симптом Брудзинского заключается в непроизвольном сгибании ноги в тазобедренном и коленном составах при пассивном сгибании другой ноги в тех же суставах.
Развитие энцефалита диагностируется при появлении рефлексов, свидетельствующих о поражении пирамидного пути (рефлексы Бабинского, Россолимо, Жуковского, Гордона, Оппенгейма).
При тяжёлом течении заболевания возможно поражение черепных нервов и в связи с этим появление очаговой неврологической симптоматики. Чаще всего страдает функция отводящего нерва (возникает паралич глазодвигательных мышц). У 1/3 больных имеются изменения на глазном дне.
Атипичные формы менингита характеризуются отсутствием или слабой выраженностью оболочечных симптомов на фоне тяжёлого состояния и высокого плеоцитоза спинномозговой жидкости. Подобная форма течения процесса («менингит без менингита») характерна для ослабленных, истощённых больных и свидетельствует о неблагоприятном прогнозе.
Лабораторные исследования
В крови выраженный нейтрофильный лейкоцитоз, достигающий 10-15×109/л, сдвиг формулы влево, резкое увеличение СОЭ.
Основу диагностики составляет исследование спинномозговой жидкости. Важную информацию можно получить уже при её внешнем осмотре. Наличие даже небольшого помутнения свидетельствует о плеоцитозе - повышенном содержании клеточных элементов (более 1000×106/л) в спинномозговой жидкости (норма 3-6 кл/мкл). По высоте плеоцитоза судят о клинической форме менингита. При серозном менингите в спинномозговой жидкости содержится до 200-300 кл/мкл, при серозно-гнойном их число достигает 400-600 кл/мкл, при увеличении числа лейкоцитов свыше 600×106/л менингит считается гнойным. Важное значение имеет и исследование лейкоцитарной формулы спинномозговой жидкости. Преобладание в формуле нейтрофильных лейкоцитов свидетельствует о прогрессировании процесса, возрастание же содержания лимфоцитов и эозино-филов является достоверным признаком стабилизации процесса, преобладания механизмов санации.
При менингите отмечается повышение давления спинномозговой жидкости (в норме оно составляет 150-200 мм вод.ст.), и она вытекает из иглы со скоростью 60 капель в мин. В ней увеличивается содержание белка (норма 150-450 мг/л), уменьшается количество сахара и хлоридов (норма сахара 2,5-4,2 ммоль/л, хлоридов 118-132 ммоль/л), становятся положительными глобулиновые реакции Панди и Нонне-Апельта. При посеве спинномозговой жидкости обнаруживается рост микроорганизмов.
Инструментальные исследования
Наиболее информативные методы диагностики субдуральных абсцессов - церебральная ангиография, КТ и МРТ.
При церебральной ангиографии основными признаками субдурального абсцесса являются наличие бессосудистой зоны, смещение передней мозговой артерии в противоположную сторону и смещение ангиографической сильвиевой точки, выраженность дислокационных изменений сосудов завит от объёма и локализации субдурального абсцесса.
Субдуральные абсцессы при КТ и МРТ характеризуются наличием очагов выпукло-вогнутой (полулунной) формы, с неровной внутренней поверхностью, повторяющей своими очертаниями рельеф мозга, оттеснение мозга от внутреннего листка твёрдой мозговой оболочки. При КТ плотность субдурального абсцесса находится в пределах +65?+75 HU.
Дифференциальная диагностика
Отогенный менингит, в отличие от эпидемического цереброспинального менингита, развивается медленно. Постепенно появляются и нарастают менингеальные симптомы, общее состояние может не соответствовать выраженности патологического процесса. Определение характера и состава спинномозговой жидкости являются одним из главных методов ранней диагностики, оценки тяжести заболевания и его динамики.
У детей от воздействия токсинов на мозговые оболочки может наблюдаться серозный менингит при отсутствии бактерий в спинномозговой жидкости. Повышение давления спинномозговой жидкости сопровождается умеренным плеоцитозом и отсутствием или слабоположительной реакцией на белок.
При остром гнойном среднем отите у детей иногда встречаются молниеносные формы менингита. Дифференциальную диагностику проводят с эпидемическим цереброспинальным, серозным вирусным и туберкулёзным менингитами. Для эпидемического цереброспинального менингита характерно бурное начало и обнаружение менингококков в спинномозговой жидкости. При диагностике цереброспинального и вирусного менингитов оценивают эпидемическую обстановку, наличие катаральных явлений в верхних дыхательных путях, а также учитывают нормальную отоскопическую картину. Туберкулёзный серозный менингит чаще встречается у детей, отличается вялым течением, сочетается с туберкулёзным поражением других органов. Характерным признаком его является выпадение в осадок нежной фибринной плёнки после отстаивания спинномозговой жидкости в течение 24-48 ч. При туберкулёзном и серозном вирусном менингитах наблюдается умеренный (преимущественно лимфоцитарный) плеоцитоз. При туберкулёзном менингите количество клеток до 500-2000 кл/мкл, что несколько больше, чем при вирусном (до 200-300 кл/мкл). Туберкулёзный менингит обычно сопровождается снижением сахара в ликворе, а при вирусном содержание сахара чаще нормальное.
Отогенные абсцессы головного мозга
ОПРЕДЕЛЕНИЕ
Абсцесс - полость, заполненная гноем и отграниченная от окружающих тканей и органов пиогенной мембраной.
КЛАССИФИКАЦИЯ
По срокам возникновения отогенные абсцессы принято делить на ранние и поздние. К поздним относят абсцессы, формирующиеся позже 3 мес.
Ранние абсцессы в своём развитии проходят ряд последовательных стадий:
Поздние абсцессы по клиническому течению подразделяются на быстро развивающиеся, медленно развивающиеся и бессимптомные.
ПАТОГЕНЕЗ
Отогенные абсцессы головного мозга возникают в непосредственной близости от очага инфекции и чаще всего локализуются в височной доле и мозжечке.
В ранней стадии энцефалита (первые 1-3 дня) возникает местная воспалительная реакция вокруг кровеносных сосудов. Развитие энцефалита связано с отёком ткани мозга и формированием области некроза. В поздней стадии энцефалита (4-9-й день) наблюдаются такие важные гистологические изменения, как максимальный отёк ткани мозга, увеличение размеров некроза и формирование гноя. Фибробласты формируют вокруг зоны воспаления ретикулярную сеть, которая служит предшественником коллагеновой капсулы.
В ранней стадии (10-13-й день) формирования капсулы уплотняется кол-лагеновая сеть, и некротический центр изолируется от окружающего вещества мозга. Очевидно, этот процесс является решающим в защите окружающей ткани от повреждения. В поздней стадии формирования капсулы (14-й день и позже) абсцесс имеет пять различных слоёв:
Для развития хорошо сформированной капсулы требуется 2 нед.
К факторам, влияющим на формирование капсулы, относятся вид возбудителя, источник инфекции, состояние иммунной системы организма, использование антибиотиков и глюкокортикоидов.
КЛИНИЧЕСКАЯ КАРТИНА
Клинические проявления абсцесса зависят от его локализации и объёма, вирулентности возбудителя, иммунного статуса больного, наличия отёка головного мозга и выраженности внутричерепной гипертензии. Абсцесс - это острый воспалительный процесс, обычно быстро развивающийся, что является главным отличием от других внутричерепных объёмных образований. Симптоматика абсцесса развивается не более двух недель, а часто менее одной недели.
Характерной особенностью позднего абсцесса считается наличие хорошо выраженной капсулы. Клинические проявления поздних абсцессов весьма разнообразны и определяются локализацией патологического очага, его размерами. Ведущими симптомами поздних абсцессов могут считаться проявления внутричерепной гипертензии с появлением офтальмологических и рентгенологических признаков патологического объёмного образования в полости черепа.
Наиболее грозным осложнением абсцесса мозга является прорыв гнойной полости в пути тока спинномозговой жидкости и особенно в желудочки головного мозга.
Выделяют начальную, латентную и явную стадии развития абсцесса.
В начальной стадии основным симптомом является головная боль. Она может носить характер гемикрании, но наиболее часто бывает диффузной, постоянной, резистентной к лечению. Если существует значительное повышение внутричерепного давления, то головная боль сопровождается тошнотой и рвотой. Повышение внутричерепного давления вместе с масс-эффектом, вызванным абсцессом, может приводить к нарушению уровня сознания: от умеренного оглушения до глубокой комы. Состояние сознания является единственным наиболее важным фактором прогноза. Продолжительность данной стадии 1-2 нед.
Далее в течение 2-6 нед развития латентной стадии явных симптомов поражения мозга не наблюдается, но самочувствие пациента чаще изменено. Ухудшается настроение, развивается апатия, отмечается общая слабость, повышенная утомляемость.
Явная стадия длится в среднем 2 нед. При невнимательном наблюдении за больным начальная стадия проходит незамеченной, а явная стадия распознаётся с опозданием.
ДИАГНОСТИКА
Физикальное обследование
При физикальном обследовании больного в явной стадии заболевания можно выделить четыре группы симптомов: общеинфекционные, общемозговые, проводниковые и очаговые.
К первой группе относятся общая слабость, отсутствие аппетита, задержка стула, уменьшение массы тела. Температура тела обычно нормальная или субфебрильная, СОЭ увеличена, лейкоцитоз умеренный без значительного изменения лейкоцитарной формулы крови. У половины пациентов может отмечаться эпизодическое нерегулярное повышение температуры тела до 39 °C и выше.
Общемозговые симптомы обусловлены повышением внутричерепного давления. К ним относятся головная боль, рвота без предшествующей тошноты, ригидность затылочных мышц, симптом Кернига. В отличие от менингита наблюдается брадикардия вследствие давления на продолговатый мозг. Чаще, чем при менингите, при исследовании глазного дна выявляются застойные диски зрительных нервов. Менингизм присутствует у 20% больных. Отёк сосков зрительных нервов связан с внутричерепной гипертензией и выявляется у 23-50% пациентов.
Сдавление проводниковых систем и подкорковых ядер возникает в результате дислокации тканей мозга. Отмечаются контралатеральные гемипарезы и параличи. Могут страдать черепно-мозговые нервы. Развиваются парезы глазодвигательного и лицевого нерва по центральному типу. Центральная иннервация верхней группы мимических мышц двусторонняя, поэтому при парезе нижней группы мышц лица функция мышц лба сохраняется. Отмечаются пирамидные симптомы.
Наибольшее диагностическое значение имеют очаговые неврологические симптомы. Очаговый неврологический дефицит отмечен у 50-80% больных, его проявления связаны с локализацией абсцесса.
Поражение доминирующей височной доли головного мозга (левой у правшей и правой у левшей) характеризуется сенсорной и амнестической афазией. При сенсорной афазии и сохранном слухе больной не понимает то, что ему говорят. Речь его становится бессмысленным набором слов. Это происходит вследствие поражения центра Вернике в заднем отделе верхней височной извилины коры доминантного полушария головного мозга. Больной не может также читать (алексия) и писать (аграфия). Амнестическая афазия проявляется тем, что пациент вместо названия предметов описывает их назначение, что связано со зрительно-слуховой диссоциацией в результате поражения нижних и задних отделов височной и теменной долей.
Абсцесс в «неведущей» височной доле может манифестироваться психическими расстройствами: эйфорией или депрессией, снижением критики, которые часто остаются незамеченными. Поэтому такую долю называют «немой».
Патология любой из височных долей головного мозга сопровождается выпадением одноимённых полей зрения обоих глаз (гомонимная гемианопсия). Вовлечение коркового вестибулярного представительства сопровождается головокружением и атаксией с отклонением тела в противоположную очагу поражения сторону.
Абсцесс мозжечка характеризуется нарушением тонуса конечностей, атаксией, спонтанным нистагмом и мозжечковыми симптомами. Отмечается отклонение и опускание руки на стороне поражения при пальце-пальцевой пробе. При указательной и пальценосовой пробах наблюдается промахивание в поражённую сторону. Пяточно-коленную пробу больной неуверенно выполняет ногой на стороне поражения, занося её дальше, чем требуется. Мозжечковая атаксия проявляется отклонением тела в позе Ромберга в поражённую сторону и походкой «пьяного» с отклонением в эту же сторону. Отклонения тела и конечностей совпадают с направлением быстрого компонента нистагма в отличие от вестибулярной атаксии, при которой отклонения тела и конечностей совпадают с направлением медленного компонента нистагма. Спонтанный нистагм крупноразмашистый, при обширном поражении мозжечка может быть множественным. Вертикальный нистагм является неблагоприятным прогностическим признаком. К мозжечковым симптомам относятся невозможность выполнения фланговой походки в сторону поражённого полушария мозжечка, адиадохокинез, интенционное дрожание при пальценосовой пробе.
При абсцессе головного мозга возможно внезапное ухудшение состояния больного. Последнее связано либо с дислокацией мозга, либо с прорывом содержимого абсцесса в субарахноидальное пространство или в желудочки головного мозга. При неблагоприятном течении заболевания в терминальной стадии вследствие выраженного дислокационного синдрома наблюдаются анизокория, ограничение взора вверх, потеря сознания и нарушение ритма дыхания. Смерть наступает либо на фоне нарастающего отёка мозга от остановки дыхания и сердечной деятельности, либо на фоне гнойного вентрикулита при прорыве гноя в желудочки мозга.
Лабораторные исследования
При абсцессах мозга отмечается умеренный нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ до 20 мм/ч и выше.
Спинномозговая пункция при церебральном абсцессе опасна и быстро приводит к клиническому ухудшению. Изменения спинномозговой жидкости носят неспецифический характер. Спинномозговая жидкость прозрачная, вытекает под давлением, в ней незначительно повышено содержание белка и слабо выражен плеоцитоз (до 100-200 кл/мкл). При прорыве гноя в субарахноидальное пространство развивается вторичный менингит, характеризующийся соответствующими изменениями спинномозговой жидкости.
Инструментальные исследования
Лучевая диагностика имеет большое значение в диагностике абсцессов головного мозга. Абсолютными рентгенологическими признаками абсцесса являются контурирование обызвествлённых стенок абсцесса с наличием уровня жидкости или газа в нём.
При проведении эхоэнцефалографии и каротидной ангиографии могут быть установлены признаки внутричерепного объёмного процесса, смещающего срединные структуры головного мозга.
Широкое использование КТ и МРТ необходимы для точной диагностики локализации церебральных абсцессов. При КТ выявляется гладкая, тонкая, имеющая правильные контуры и накапливающая контрастирующее вещество стенка абсцесса, а также центральная область абсцесса пониженной плотности. При МРТ на Т1-взвешенных изображениях центральный некроз представлен зоной гипо-интенсивности, капсула окружает зону некроза и выглядит как тонкий изоили гиперинтенсивный слой, снаружи абсцесса находится зона гипоинтенсивности, представляющая собой отёк. На Т2-взвешенных изображениях эти же самые данные воспроизводятся как гиперинтенсивный центр, хорошо дифференцируемая гипоин-тенсивная капсула и окружающий её гиперинтенсивный отёк. На основании данных КТ и МРТ может быть определён оптимальный доступ к патологическому очагу.
В височной доле головного мозга абсцесс чаще имеет округлую форму, а в мозжечке - щелевидную. Наиболее благоприятно протекают гладкостенные абсцессы с хорошо выраженной капсулой. Однако нередко капсула отсутствует, и абсцесс окружён воспалённым и размягчённым веществом мозга.
При отсутствии возможности выполнения КТ и МРТ для диагностики можно проводить пневмоэнцефалографию, а также радиоизотопную сцинтиграфию.
Дифференциальная диагностика
Отогенный абсцесс головного мозга следует отличать от абсцедирующего энцефалита. Формирование отграниченной гнойной полости в веществе мозга чаще всего является следствием энцефалита, представляя собой один из вариантов его исхода. Дифференциальную диагностику позднего абсцесса необходимо проводить также с опухолью головного мозга.
Отогенный сепсис
КЛАССИФИКАЦИЯ
Различают три клинические формы отогенного сепсиса: септицемию, септико-пиемию и бактериальный шок.
КЛИНИЧЕСКАЯ КАРТИНА
Характерным симптомом сепсиса является гектическая лихорадка, сопровождающаяся ознобом с последующим проливным потом. Таких резких подъёмов и падений температуры в течение дня может быть несколько, поэтому температура тела измеряется через каждые 4 ч. У детей чаще отмечается постоянное повышение температуры.
ДИАГНОСТИКА
Физикальное обследование
При осмотре отмечается бледность кожных покровов с землистым оттенком. Желтушность кожи и иктеричность склер развиваются в результате ДВС-синдрома и гепатоспленомегалии.
Проявлением тромбоза сигмовидного синуса является отёчность и болезненность мягких тканей по заднему краю сосцевидного отростка (симптом Γризингера), появляющиеся при тромбозе эмиссариев, соединяющих эту зону с синусом.
Тромбоз внутренней ярёмной вены сопровождается её уплотнением и болезненностью при пальпации сосудистого пучка шеи (симптом Уайтинга).
Появление метастатических гнойных очагов чаще наблюдается при хроническом гнойном среднем отите, осложнённом синус-тромбозом, и значительно ухудшает прогноз. Отмечаются абсцессы мозга (глубокие и контралатеральные), лёгких, суставов, мышц и подкожной жировой клетчатки. Осложнением сепсиса бывает двусторонняя очаговая пневмония, пиелонефрит, эндокардит и другие септикопиемические поражения внутренних органов. Под влиянием антибактериальных препаратов клиническая картина может быть стёртой. Γоловная боль, тошнота и рвота при нормальном составе спинномозговой жидкости могут быть следствием повышения внутричерепного давления.
Лабораторные исследования
Изменения крови заключаются в выраженном нейтрофильном лейкоцитозе со сдвигом лейкоцитарной формулы влево, токсической зернистости нейтрофилов, увеличении СОЭ, нарастающей гипохромной анемии, гипоальбуминемии и гипо-протеинемии.
Диагноз сепсиса в 50% случаев подтверждается положительным результатом посева крови на флору с одновременным определением чувствительности её к антибиотикам. В случае синус-тромбоза и сепсиса кровь берут во время пика температуры, который связан с поступлением микробов из гнойного очага в кровоток. При отрицательных результатах проводят повторные исследования.
Инструментальные исследования
Для диагностики синус-тромбоза отогенного сепсиса используются методы лучевой диагностики (рентгенография височных костей, КТ) и синусографию.
На рентгенограммах и КТ височных костей наблюдаются значительные деструктивные изменения сосцевидного отростка, разрушение клеток, отсутствие контура антрума или сохранение его в виде небольшого щелевидного просветления с подчёркнуто чёткими краями. При наличии холестеатомы определяется полость в височной кости с чёткими, ровными, очерченными краями в области наружной стенки аттика или в сосцевидном отростке. Отсутствие тени верхнезадней стенки наружного слухового прохода приводит к слиянию просветления антрума и аттика.
Наиболее точные доказательства синус-тромбоза могут быть получены при синусографии.
Показания к консультации других специалистов
Консультации других специалистов (нейрохирурга, невролога, офтальмолога, инфекциониста, терапевта, педиатра) необходимы как для подтверждения диагноза, так и для комплексной оценки эффективности проведённого лечения больных с отогенными внутричерепными осложнениями.
Примерные сроки нетрудоспособности составляют от 1 до 3 мес.
ЛЕЧЕНИЕ ОТОГЕННЫХ ОСЛОЖНЕНИЙ
Основным патогенетическим принципом лечения внутричерепных отогенных осложнений является элиминация гнойного очага в ухе.
Цели лечения
Целью лечения отогенных внутричерепных осложнений являются улучшение общего состояния больного, исчезновение имеющейся неврологической симптоматики. Для достижения данных целей независимо от тяжести состояния пациента необходимо дренирование инфекционного очага и проведение адекватной интенсивной антибактериальной терапии.
Показания к госпитализации
Показаниями для госпитализации являются наличие в анамнезе острых или хронических заболеваний ушей, появление на фоне острого или обострения хронического гнойного среднего отита судорог, психических расстройств, жалоб на головную боль, тошноту, рвоту, повышение температуры, выявление менингиаль-ных и очаговых симптомов. Больные с подозрением на внутричерепные осложнения нуждаются в срочной госпитализации в специализированное лечебное учреждение, а при подтверждении диагноза подлежат неотложному хирургическому лечению.
Немедикаментозное лечение
В последние годы при лечении отогенных внутричерепных осложнений успешно применяются следующие виды немедикаментозного лечения: 1) экстракорпоральное облучение крови, стимулирующее специфический и неспецифический иммунитет; 2) гипербарическая оксигенация в послеоперационном периоде с целью активации тканевого метаболизма в условиях повышенного парциального давления кислорода. После проведения сеансов гипербарической оксигенации отмечается уменьшение внутричерепной гипертензии. Действие гипербарической оксигенации проявляется также в более быстром снижении температуры тела, положительной динамике репаративных процессов в операционной ране, что связано с более быстрым лизисом некротических тканей и активацией регенеративных процессов; 3) плазмаферез; 4) гемосорбция; 5) переливание крови; 6) трансфузия свежезамороженной плазмы.
Медикаментозное лечение
Одним из важных аспектов послеоперационного лечения больных с отогенны-ми внутричерепными осложнениями является комплексная интенсивная медикаментозная терапия. Медикаментозное лечение отогенных внутричерепных осложнений включает прежде всего применение антибиотиков. Антибактериальная терапия должна начинаться с больших доз антибиотиков и проводится с использованием всех основных путей введения лекарственных средств (внутривенно с целью создания максимальной концентрации антибиотика в крови; внутримышечно для обеспечения поддерживающего антибактериального эффекта). Наиболее эффективно региональное введение антибиотиков в ликворные пути или артериальную систему головного мозга.
Пациентам с гнойно-воспалительными поражениями головного мозга обычно оказывается ургентная помощь, и до начала антибактериальной терапии невозможно определить конкретных возбудителей инфекции. Поэтому выбор эмпирической антибактериальной терапии должен основываться на знании наиболее вероятных возбудителей и данных об антибиотикорезистентности в регионе.
При назначении антибактериальной терапии пациенту с внутричерепным осложнением отогенной природы необходимо учитывать как активность данного лекарственного средства в отношении предполагаемых возбудителей (особенно устойчивости к действию β-лактамаз), так и его способность проникать через гематоэнцефалический барьер.
Бактериальный посев и пробу на чувствительность к антибиотикам необходимо провести как можно скорее. Однако до получения результатов бактериологического исследования должна быть назначена эмпирическая терапия, включающая введение двух-трёх антибиотиков одновременно. Высокоэффективна схема лечения, включающая два антибиотика, одним из которых может быть полусинтетический пенициллин или цефалоспорин II поколения, вторым - антибиотик аминогликозидной группы. Антибиотики вводятся в максимальных терапевтических концентрациях. После получения результатов бактериологического исследования спинномозговой жидкости и идентификации возбудителя может быть назначена целенаправленная терапия. При использовании в качестве основного антибиотика бензилпенициллина применяется его натриевая соль в дозе 30-50 млн ЕД/сут с равномерным распределением на 6-8 приёмов. Следует отметить, что пенициллин до настоящего времени не утратил своего терапевтического значения при многих инфекциях. Приходится учитывать и тот факт, что это один из наиболее дешёвых антибиотиков. В зависимости от эффекта эта терапия продолжается в течение 3-5 сут с последующим переходом на поддерживающие дозы 12-18 млн ЕД/сут.
Среди полусинтетических пенициллинов широкого спектра действия, устойчивых к β-лактамазам, наиболее известны комбинации амоксициллин + клавулановая кислота и ампициллин + сульбактам, которые также обладают антианаэробной активностью.
Если среди возбудителей идентифицированы или предполагаются анаэробы, в комбинации с антистафилококковым пенициллином (оксациллин) применяют метронидазол внутривенно. Такое сочетание широко используется и неоднократно подтвердило свою высокую эффективность при оказании ургентной помощи самым тяжёлым больным с гнойно-септическими осложнениями головного мозга. Вполне удовлетворительный клинический эффект, подтверждённый бактериологическими исследованиями, достигается также у больных с тяжёлыми внутричерепными осложнениями при использовании цефалоспоринов III-IV поколения.
В настоящее время широко применяются такие препараты, как цефтриаксон, цефотаксим, цефтазидим, относящиеся к III поколению цефалоспоринов. В частности, цефтазидим, применяемый парентерально по 1-2 г через каждые 8-12 ч, является препаратом выбора при синегнойной инфекции. Цефалоспорин IV поколения цефепим, характеризующийся широким спектром действия, может быть использован для лечения пациентов с нейтропенией и ослабленным иммунитетом. Цефалоспорины редко комбинируют с другими антибиотиками, однако возможны сочетания с аминогликозидами, метронидазолом.
Гликопептиды представляют практически единственную группу антибиотиков, сохраняющих высокую активность в отношении резистентных к другим антибиотикам стафилококков и энтерококков. Ванкомицин также показан при неэффективности или непереносимости пенициллинов или цефалоспоринов. Следует отметить, что ванкомицин должен быть отнесён в группу резерва и использоваться лишь в ситуациях, когда другие антибиотики оказываются неэффективными.
Наряду с различными видами микроорганизмов в последнее время причиной тяжёлых гнойно-воспалительных поражений уха и внутричерепных отогенных осложнений в ряде случаев являются разнообразные грибы (чаще наблюдается аспергиллёз, кандидоз, пенициллиноз и др.). Среди противогрибковых препаратов наиболее целесообразно использование триазолов (кетоконазол, флуконазол, итраконазол). В отдельных случаях возможно применение амфотерицина В.
Интракаротидное введение антибиотиков осуществляется путём пункции общей сонной артерии либо посредством введённого в общую сонную артерию стандартного сосудистого катетера. Наиболее удобным и безопасным является проведение катетера в сонную артерию через поверхностную височную артерию. Доза антибиотика, вводимого в сонную артерию, составляет 0,5-1,0 г, препарат назначается два раза в сутки. При катетеризации общей сонной артерии осуществляется непрерывное введение антибиотика с помощью аппарата для введения лекарственных веществ, суточная доза препарата может достигать 2 г, суточное количество инфу-зионного раствора составляет 1-1,5 л/сут. Основой инфузатов является раствор Рингера-Локка или 0,9% раствор натрия хлорида с добавлением в него гепарина, ингибиторов белкового распада, спазмолитиков.
Эндолюмбальное введение антибиотиков проводят 1-2 раза в сутки. Препаратами выбора для этих целей являются цефалоспорины, аминогликозиды в дозе 50-100 мг. Выведение 10-15 мл спинномозговой жидкости при проведении люмбальных пункций также является важным элементом санации ликворных путей. Ускорение санации спинномозговой жидкости достигается проведением ликворосорбции. Для большинства случаев менингитов, обусловленных грамот-рицательными бактериями, требуется 10-14-дневное лечение после того, как посевы спинномозговой жидкости становятся стерильными. Для стафилококкового менингита длительность терапии составляет обычно 14-21 день.
Особенности антибиотикотерапии при лечении абсцессов головного мозга
Выбор антибиотиков для лечения бактериального абсцесса зависит от большого количества факторов, наиболее важным из которых является вид возбудителя. В связи с этим ещё до назначения антибактериальных средств необходимо сделать посев содержимого абсцесса. Другими факторами являются способность антибиотика проникать в полость абсцесса, его бактерицидные или бактериостатические свойства и спектр действия. До выделения возбудителя антибиотики назначаются против наиболее вероятных инфекционных агентов. Если источником является хронический гнойный средний отит, то должна предполагаться смешанная аэробная и анаэробная инфекция, а в схему лечения необходимо включать антибиотики широкого спектра действия. В данном случае возможно назначение метронидазола (будет перекрывать анаэробные микроорганизмы), который превосходно проникает в полость абсцесса, и бензилпенициллина для действия на грамположи-тельные бактерии (хотя половина выделяемых в настоящее время возбудителей резистентны к нему). В связи с этим рекомендуются устойчивые к β-лактамазам полусинтетические пенициллины или ванкомицин. У ослабленных и предварительно леченных больных необходимо назначение антибактериальных средств, воздействующих на грамотрицательные бактерии.
Длительное использование антибиотиков в стадии ограниченного энцефалита позволяет достигнуть успехов в лечении заболевания. Хорошие результаты лечения достигнуты у больных с небольшими абсцессами (средний диаметр 2,1 см), особенно когда известен источник инфекции. При множественных абсцессах антибиотики могут использоваться в качестве единственного вида лечения для образований менее 2,5 см в диаметре при условии получения культуры возбудителя хотя бы из одного абсцесса.
Для промывания полости абсцесса используется 0,9% раствор хлористого натрия с включением в него антибиотиков широкого спектра действия, не обладающих эпилептогенной активностью, из расчёта 0,5 г на 500 мл раствора; протеоли-тических ферментов; ингибиторов белкового распада.
Лечение множественных абсцессов
Неотложное хирургическое вмешательство необходимо проводить при множественных абсцессах, превышающих 2,5 см в диаметре или вызывающих заметный масс-эффект. Если все абсцессы менее 2,5 см в диаметре и не вызывают масс-эффекта, осуществляют аспирацию содержимого наибольшего абсцесса для микробиологического исследования. От применения антибиотиков необходимо воздерживаться до тех пор, пока не будет получен материал для культивирования. До получения результатов посева используют антибиотики широкого спектра действия, а затем применяют антибактериальные препараты в соответствии с результатами идентификации возбудителя в течение минимум 6-8 нед, а у ослабленных пациентов в течение более чем 1 года.
Таким образом, в настоящее время имеется значительное количество разнообразных антибактериальных препаратов, раздельное или комбинированное применение которых позволяет перекрыть весь спектр возможных возбудителей при тяжёлых инфекционных поражениях ЛОР-органов. Назначая терапию, врач обязан учитывать тяжесть заболевания, особенности предполагаемого возбудителя, возможность существования и развития в процессе лечения резистентности к используемому препарату.
Проведение этиотропной антибактериальной терапии необходимо сочетать с активным патогенетическим и симптоматическим лечением.
При отогенных внутричерепных осложнениях проводят дегидратационную и дезинтоксикационную терапию. Внутривенно вводят следующие препараты: маннитол 30-60 г в 300 мл 0,9% раствора натрия хлорида 1 раз в сутки; фуро-семид 2-4 мл в сутки; магния сульфат 10 мл; декстрозу 20 мл и натрия хлорид 15-30 мл; метенамин 3-5 мл; гидроксиметилхиноксилиндиоксид 300 мг; гемодез♠ 250-400 мл; аскорбиновую кислоту 5-10 мл; глюкокортикоиды (преднизолон, гидрокортизон). Кроме того, подкожно и внутримышечно вводят антигистамин-ные препараты и витамины группы В, внутривенно пентоксифиллин 200-300 мг.
В качестве симптоматической терапии по показаниям назначают сердечные гликозиды, аналептики и анальгетики. При психомоторном возбуждении внутривенно вводят диазепам 2-4 мл.
При тромбозе сигмовидного синуса и отогенном сепсисе назначают антикоагулянты, в основном гепарин натрия (от 10 000 до 40 000-80 000 ЕД в сутки). Лечение антикоагулянтами проводят под контролем времени свёртывания крови или уровня протромбина крови. Антикоагулянтная терапия способствует вымыванию из микроциркуляторных депо микроорганизмов и обеспечивает проникновение антибиотиков в самые отдалённые участки сосудистого русла. Также применяют протеолитические ферменты (внутримышечно).
Поскольку у данных больных иммунная система испытывает значительные нагрузки и функционирует в условиях, близких к критическим, особое внимание следует уделять иммунной терапии как пассивной, так и активной (антистафилококковая плазма, антистафилококковый иммуноглобулин, иммунокорректоры органического, неорганического и растительного происхождения и др.).
При интенсивной терапии больных с отогенными внутричерепными осложнениями необходимо учитывать биохимические показатели гомеостаза и корригировать их.
Хирургическое лечение
Хирургическое лечение - ведущий метод лечения отогенных внутричерепных осложнений. Целью хирургического вмешательства является устранение первичного гнойно-воспалительного очага среднего или внутреннего уха. Данный результат может быть достигнут путём широкого обнажения твёрдой мозговой оболочки и при необходимости пунктирования мозга или мозжечка, вскрытия или дренирования абсцесса. Операции при отогенных внутричерепных осложнениях изложены в отдельной главе.
Дальнейшее ведение
Дальнейшее ведение больных, перенёсших отогенные внутричерепные осложнения, заключается в динамическом наблюдении оториноларинголога и невролога.
В связи с высокой частотой эпилептического синдрома в остром периоде заболевания и после оперативного лечения всем больным с субдуральными эмпиемами в течение года после операции назначают противосудорожные препараты.
ПРОГНОЗ
Один из наиболее важных факторов, определяющих исход, - предоперационный неврологический статус. Смертность колеблется от 0 до 21% у больных, находящихся в ясном сознании, до 60% у больных с признаками дислокации и до 89% у больных в коме.
Каждый врач в процессе лечения больного острым или хроническим гнойным средним отитом должен помнить о возможности возникновения внутричерепных осложнений и при подозрении на них незамедлительно направить больного в оториноларингологический стационар.
Благоприятный исход отогенных внутричерепных осложнений зависит от своевременной диагностики, хирургического вмешательства на поражённом ухе, срочной элиминации интракраниального очага, применения комплекса чувствительных к данной флоре антибиотиков, а также других лекарственных средств в соответствующих дозах и от правильного ведения больного в послеоперационном периоде.
При синусогенном сепсисе прогноз в подавляющем большинстве случаев благоприятен. Летальность составляет 2-4%. При выраженном снижении резистентности и изменении реактивности организма могут наблюдаться молниеносные формы сепсиса. Прогноз при них неблагоприятный.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Γаршин М.И. Клиника отогенных абсцессов полушарий головного мозга // Вестн. ото-ринолар. - 1990. - № 1. - С. 3-8.
Γаршин М.И. Отогенные абсцессы мозжечка // Вестн. оторинолар. - 1991. - № 6. - С. 44-47.
Нестеров Д.В., Иванов Н.И. Абсцесс мозжечка в отдаленном периоде после расширенной общеполостной операции на ухе // Вестн. оторинолар. - 1988. - № 3. - С. 69-70.
Пальчун В.Т., Каплан С.И., Вознесенский Н.Л. Неврологические осложнения в оториноларингологии. - М., 1977.
Талышинский А.М. Особенности неврологических симптомов при отогенных абсцессах полушарий большого мозга и мозжечка // Вестн. оторинолар. - 1987. - № 1. - С. 30-35.
Шеврыгин Б.В. Справочник оториноларинголога. - М.: КРОН-ПРЕСС, 1996. - 480 с.
Шустер М.А., Чумаков Ф.И., Чканников А.Н. Роль компьютерной томографии в диагностике инкапсулированных абсцессов мозжечка при острых средних отитах // Вестн. оторинолар. - 1991. - № 6. - С. 41-44.
Kangsanarak J., Fooanant S., Ruckphaopunt K. et al. Extracranial and intracranial complications of suppurative otitis media. Report of 102 cases // J. Laryngol. Otol. - 1993. -Vol. 107. - P. 999.
Lew J.F., Wiedermann B.L., Sneed J. et al. Aerotolerant Clostridium tertium brain abscess following a lawn dart injury // J. Clin. Microbiol. - 1990. - Vol. 28. - P. 2127.
НЕЙРОСЕНСОРНАЯ ТУГОУХОСТЬ
СИНОНИМЫ
Сенсоневральная тугоухость, перцептивная тугоухость, кохлеарный неврит.
ОПРЕДЕЛЕНИЕ
НСТ - форма снижения слуха, при которой поражается какой-либо из участков звуковоспринимающего отдела слухового анализатора, начиная от сенсорных клеток внутреннего уха и заканчивая корковым представительством в височной доле коры головного мозга.
КОД ПО МКБ-10
Н90 Нейросенсорная потеря слуха:
H90.3 Нейросенсорная потеря слуха двусторонняя.
H90.4 Нейросенсорная потеря слуха односторонняя с нормальным слухом на противоположном ухе.
H90.5 Нейросенсорная потеря слуха неуточнённая (врождённая глухота; снижение слуха центральное, невральное, сенсорное; нейросенсорная глухота).
Н91 Другая потеря слуха:
H91.0 Ототоксическая потеря слуха. При необходимости идентифицировать токсический агент используют дополнительный код внешних причин (класс ХХ).
H91.1 Пресбиакузис (пресбиакузия).
H91.2 Внезапная идиопатическая потеря слуха (внезапная потеря слуха БДУ).
H91.3 Мутационная глухота, не классифицированная в других рубриках. H93 Другие болезни уха, не классифицированные в других рубриках: Н93.3 Болезни слухового нерва (поражение VIII черепного нерва).
ЭПИДЕМИОЛОГИЯ
Около 6% населения земного шара (278 млн человек) страдают глухотой или имеют проблемы со слухом. 80% глухих людей и людей с нарушениями слуха живёт в странах с низким и средним доходом. 70-90,4% пациентов, страдающих НСТ, отмечают шум в ушах. Возрастные изменения в значительной степени влияют на состояние слуха. Более 30-35% людей в возрасте между 65 и 75 годами имеют снижение слуха, а в возрастной группе старше 75 лет этот процент увеличивается до 60%.
ПРОФИЛАКТИКА
Множество внешних факторов оказывает воздействие на орган слуха. В связи с этим для профилактики НСТ огромное значение имеет:
-
устранение отрицательного влияния бытовых и профессиональных (шум, вибрация) вредностей;
-
применение у детей и взрослых ототоксичных лекарственных средств только по жизненным показаниям, с одновременным назначением антигистаминных препаратов, витаминов и проведением дезинтоксикационной терапии;
-
назначение дезинтоксикационных средств и средств, улучшающих микроциркуляцию, инфекционным больным с высокой вероятностью возникновения НСТ и глухоты.
СКРИНИНГ
Первоначальная оценка слуховой функции требует анализа акуметрических и аудиологических показателей, среди которых обязательным является проведение камертональных проб, регистрация тональной пороговой аудиограм-мы. На тональной аудиограмме могут наблюдаться различные формы аудиометрических кривых в зависимости от того, на каких частотах изменен слух (рис. 11-22).
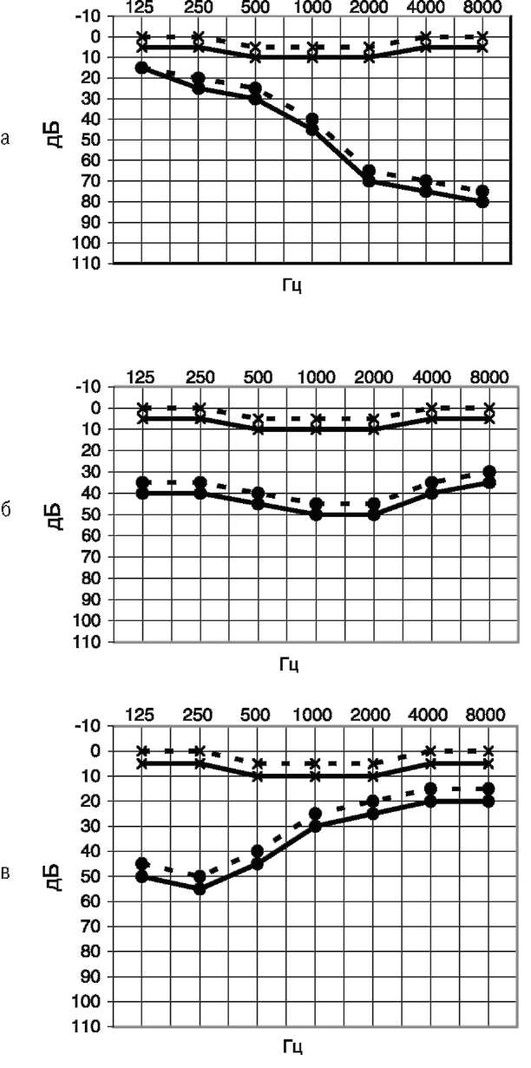
Современный подход к диагностике поражений органа слуха заключается в проведении многопланового обследования больного. Для установления причины заболевания и выработки наиболее эффективной лечебной тактики проводится исследование функции звуковоспринимающей системы и вестибулярного анализатора, оценивается состояние сердечно-сосудистой, выделительной, эндокринной систем и печени, изучаются показатели свертывающей системы крови. Дополнительным, более информативным методом, позволяющим уточнить вид тугоухости, является аудиометрия, выполненная в диапазоне частот свыше 8000 Гц.
Совершенствование методов диагностики тугоухости связано с разработкой объективных методов исследования, таких как регистрация СВП ASSR и вызванной ОАЭ. В план обследования больных с НСТ возможно включение импедансо-метрии как метода оценки состояния структур среднего уха.
Важным компонентом обследования больных с нарушением слуха и в известной степени прогностическим для результата лечения является определение состояния вестибулярного аппарата.
КЛАССИФИКАЦИЯ
По длительности течения выделяют внезапную, острую и хроническую тугоухость. НСТ при внезапном течении развивается без предвестников, как правило, в одном ухе в течение нескольких часов во время сна (или обнаруживается тотчас после пробуждения). Острая НСТ развивается постепенно в течение нескольких суток. На основании динамического исследования слуха у больных хронической НСТ выявлены две стадии данного заболевания: стабильная и прогрессирующая.
По течению болезни НСТ может быть обратимая, стабильная, прогрессирующая.
В зависимости от уровня повреждения органа слуха различают периферическое и центральное поражение. При периферических изменениях повреждение локализуется на уровне сенсорных структур внутреннего уха. Центральная слуховая дисфункция возникает в результате поражения на уровне VIII черепного нерва, проводящих путей в стволе мозга, или коры головного мозга.
По времени наступления выделяют прелингвальную и постлингвальную тугоухость. Прелингвальная (предречевая) тугоухость наступает до развития речи. Все врождённые формы тугоухости являются прелингвальными, но не все прелинг-вальные формы тугоухости являются врождёнными. Постлингвальная (постречевая) тугоухость проявляется после появления нормальной речи.
По степени снижения слуха выделяют 4 степени тугоухости. Тугоухость измеряется по степени увеличения силы звука (дБ), соответствующей слуховому порогу. Слух считается нормальным, если слуховой порог данного индивидуума находится в пределах 0-25 дБ от нормального порога слышимости.
I степень (лёгкая) - 26-40 дБ;
II степень (умеренная) - 41-55 дБ;
III степень (умеренно тяжёлая) - 56-70 дБ;
IV степень (тяжёлая) - 71-90 дБ; Γлухота - более 90 дБ.
ЭТИОЛОГИЯ
Нарушения слуха могут быть приобретённые и врождённые. В возникновении приобретённой НСТ многочисленными клиническими наблюдениями и научными исследованиями доказана роль:
-
инфекционных заболеваний (грипп и ОРВИ, инфекционный паротит, сифилис и т.д.);
-
сосудистых расстройств (гипертоническая болезнь, вертебрально-базилярная дисциркуляция, церебральный атеросклероз);
-
ототоксического воздействия промышленных и бытовых веществ, ряда лекарственных препаратов (антибиотики аминогликозидного ряда, некоторые противомалярийные и мочегонные средства, салицилаты и т.д.);
На инфекционную природу приходится около 30% НСТ и глухоты. На первом месте стоят вирусные инфекции - грипп, эпидемический паротит, корь, краснуха, герпесы, затем следуют эпидемический цереброспинальный менингит, сифилис, скарлатина и тифы. Патология органа слуха при инфекционных болезнях локализуется преимущественно в рецепторе внутреннего уха или спиральном узле улитки.
Сосудисто-реологические нарушения также могут привести к развитию тугоухости. Изменения сосудистого тонуса вследствие прямого или рефлекторного раздражения симпатических нервных окончаний крупных артерий (внутренней сонной, позвоночной), а также нарушение кровообращения в вертебробазилярном бассейне приводят к расстройству кровообращения в системе артерий лабиринта, образованию тромбов, кровоизлияний в эндо- и перилимфатические пространства.
Одной из важнейших причин НСТ по-прежнему остаются интоксикации, они занимают 10-15% в структуре причин НСТ. Среди них первое место занимают ототоксические лекарственные препараты: антибиотики аминогликозидного ряда (канамицин, неомицин, мономицин, гентамицин, амикацин, стрептомицин), цитостатики (циклофосфамид, цисплатин и др.), антиаритмические препараты; трициклические антидепрессанты; диуретики (фуросемид и др.). Под влиянием ототоксических антибиотиков происходят патологические изменения в рецептор-ном аппарате улитки, сосудах.
В ряде случаев причиной тугоухости становятся травмы. Механическая травма может привести к перелому основания черепа с поперечным переломом пирамиды височной кости, сопровождающейся повреждением слухового корешка VIII черепного нерва. Еще одна причина - баротравма (давление в среднем ухе выше 400 мм водн.ст.) и разрыв основания стремени с формированием перилимфатической фистулы. Акустические и вибрационные травмы на уровне предельно допустимых параметров приводят к поражению рецепторов в улитке. Сочетание обоих факторов даёт неблагоприятный эффект в 2,5 раза чаще, чем воздействие шума и вибрации по отдельности. Высокочастотный импульсный шум большой интенсивности вызывает, как правило, необратимую НСТ.
Снижение слуха, возникающее вследствие физиологического старения, получило название пресбиакузис. Обычно возрастные изменения слуха, если они не сочетаются с тугоухостью другого происхождения, характеризуются симметричностью в отношении обоих ушей. Пресбиакузис - это многогранный и разносторонний процесс, захватывающий все уровни слуховой системы, обусловленный биологическими процессами старения и находящийся под влиянием социальной среды. На сегодняшний день выделяют по топике поражения органа слуха несколько типов пресбиакузиса: сенсорный, метаболический, пресбиакузис как следствие поражения слуховых нейронов, кохлеарный, корковый.
Среди других причин НСТ необходимо отметить невриному VIII черепного нерва, болезнь Педжета, серповидноклеточную анемию, гипопаратиреоз, аллергию, местное и общее облучение радиоактивными веществами. Заметную роль играет метеорологический фактор: прослеживается связь между внезапно возникающей НCТ и состоянием погоды, между колебаниями спектра атмосферных электромагнитных волн, прохождением циклонов в виде тёплого фронта низкого давления и частотой развития патологии. Установлено, что острая НCТ чаще возникает во втором месяце каждого сезона (январе, апреле, июле, октябре).
Среди врождённых нейросенсорных нарушений слуха выделяют наследственные причины и патологию в родах. Под патологией в родах, как правило, подразумевают гипоксию плода, приводящую к поражению ЦНС и органа слуха. Наследственные причины многообразны. Несиндромальные повреждения слуха не ассоциируются ни с видимыми аномалиями наружного уха, ни с другими заболеваниями; однако они могут быть ассоциированы с аномалиями среднего и/или внутреннего уха. Синдромальные повреждения слуха ассоциируются с врождёнными пороками развития уха или других органов. Описано более 400 генетических синдромов, включающих потерю слуха. Синдромальные повреждения слуха составляют до 30% предречевой глухоты, но их вклад по отношению ко всем случаям глухоты относительно невелик, поскольку частота постречевой потери слуха существенно выше. Синдромальная потеря слуха представлена согласно типам наследования. Ниже представлены наиболее часто встречающиеся типы, более подробная информация в соответствующем разделе.
-
Аутосомно-доминатные синдромальные повреждения слуха. Синдром Ваарденбурга является наиболее частой формой аутосомно-доминантной синдромальной потери слуха. Он включает НСТ различной степени и пигментные аномалии кожи, волос (белая прядь) и глаз (гетерохромия радужки). Бранхиооторенальный синдром включает кондуктивную, нейросенсорную или смешанную потерю слуха в сочетании с бронхиальными кистозными расщелинами или фистулами, врождёнными пороками развития наружного уха, включая преаурикулярные точки и почечные аномалии. Синдром Стиклера - симтомокомплекс из прогрессирующей сенсоневральной тугоухости, расщелины нёба и спондилоэпифизарной дисплазии с исходом в остеоартрит. Нейрофиброматоз II типа (NF2) связан с редким, потенциально излечимым типом глухоты. Маркёром NF2 является потеря слуха, вторичная по отношению к двусторонней вестибулярной невриноме.
-
Аутосомно-рецессивные синдромальные повреждения слуха. Синдром Ушера - наиболее частая форма аутосомно-рецессивной синдромальной потери слуха. Включает повреждения в двух основных сенсорных системах. Люди, страдающие данным заболеванием, рождаются с нейросенсорной потерей слуха, затем развивается пигментный ретинит. Синдром Пендреда характеризуется врождённой тяжёлой нейросенсорной потерей слуха и эути-реоидным зобом. Джервелла и Ланге-Нильсена синдром включает врождённую глухоту и удлинение Q-T-интервала на ЭКГ. Биотинидазная недостаточность вызывается дефицитом биотина, водорастворимого B-комплекса витамина. Из-за того что млекопитающие не могут синтезировать биотин, они должны получать его из пищевых источников и эндогенного кругооборота свободного биотина. Если эта недостаточность не распознаётся и не корректируется ежедневным добавлением биотина к пище, у поражённых людей развиваются неврологические признаки и нейросенсорная потеря слуха. Болезнь Рефсума включает тяжёлую прогрессирующую нейросенсор-ную потерю слуха и пигментный ретинит, вызываемые нарушениями метаболизма фитановой кислоты.
-
Х-сцепленные синдромальные повреждения слуха. Альпорта синдром включает прогрессирующую нейросенсорную потерю слуха различной тяжести, прогрессирующий гломерулонефрит, ведущий к терминальной стадии почечной болезни, и различные проявления со стороны органа зрения.
ПАТОГЕНЕЗ
При развитии приобретённой НСТ выделяется ряд последовательных стадий: ишемии, расстройства кровообращения, гибели (вследствие интоксикации) чувствительных клеток внутреннего уха и нервных элементов проводящего пути слухового анализатора. Врождённые генетические нарушения являются причиной врождённой НСТ.
Не все патогенетические процессы при тугоухости изучены на настоящий момент.
КЛИНИЧЕСКАЯ КАРТИНА
У больных НСТ на первом месте всегда стоят жалобы на снижение слуха на одно или оба уха, которое часто сопровождается субъективным шумом в ухе (ушах). При острой тугоухости в большинстве случаев наблюдается нисходящий тип аудиометрической кривой. Достаточно часто у больных выявляется положительный феномен ускорения нарастания громкости. При односторонней НСТ высокой степени пациент теряет способность летерализовать звук в пространстве. Двустороннее снижение слуха приводит людей к замкнутости, потере эмоциональной окраски речи, снижению социальной активности. Сочетание НСТ с нарушением в вестибулярной системе формирует периферический или центральный кохлеовестибулярный синдром.
ДИАГНОСТИКА
При приобретённой НСТ у большинства пациентов отсутствуют какие-либо предвестники заболевания. В ряде случаев снижению слуха может предшествовать появление шума или звона в ушах.
Физикальное обследование
Учитывая сложность диагностики НСТ, необходимо проведение комплексного общеклинического обследования больного с участием отоневролога, терапевта, невролога, окулиста (для оценки состояния глазного дна и сосудов сетчатки), эндокринолога (для проведения тестов на толерантность к глюкозе и исследования функции щитовидной железы), а также по показаниям консультация травматолога.
Лабораторные исследования
Необходимо проведение общеклинического и биохимического исследования крови.
Инструментальные исследования
При отоскопии патологических изменений не обнаруживается. Барабанная перепонка и наружный слуховой проход не изменены.
Для оценки состояния слухового анализатора проводится ряд исследований. При акуметрии выявляется снижение восприятия шёпотной и разговорной речи по сравнению с нормой. Камертональные методы исследования: при НСТ определяются положительные опыты Ринне и Федеричи, в опыте Вебера звук камертона С128-С512 латерализуется в лучше слышащее или здоровое ухо. Больным с подозрением на НСТ необходимо проведение тональной пороговой аудиометрии. Выявляются различные формы аудиометрических кривых, чаще нисходящая конфигурация в связи с ухудшением восприятия преимущественно высоких тонов, отсутствием костно-воздушного интервала; обрыв кривых на частотах их максимального снижения; шум в ушах высокочастотного спектра. При надпороговой аудиометрии выявляется положительный феномен ускорения нарастания громкости. Пороги слышимости ультразвука повышены по сравнению с нормой, отмечается латерализация ультразвука в здоровое или лучше слышащее ухо.
У маленьких детей для регистрации состояния слуховой функции применяется субъективная игровая аудиометрия или объективная аудиометрия: регистрация коротколатентных СВП, ASSR и ОАЭ. У детей регистрация слуховых вызванных потенциалов - основной (часто единственный) метод, позволяющий диагностировать дефект слуха. Для ранней диагностики поражения слуха у новорождённых разработана система аудиологического скрининга, которая может применяться в родильных домах, предусматривающая регистрацию ОАЭ и коротколатентных СВП. Для уточнения степени поражения предпочтение отдается ASSR.
Всем больным с подозрением на НСТ необходимо проведение объективной аудиометрии для определения топики поражения. Измерение акустического импеданса среднего уха позволяет оценить состояние проводящей системы среднего уха и исключить изменения в системе звукопроведения. При НСТ, как правило, регистрируется тимпанограмма типа А, что свидетельствует о нормальном состоянии звукопроводящей системы среднего уха. Значения регистрации акустических рефлексов в значительной степени зависят от уровня поражения слухового анализатора и степени снижения слуха у конкретного больного. Электрокохлеография - объективный метод, позволяющий проводить дифференциальную диагностику НСТ, обусловленной гидропсом внутреннего уха. Регистрация ОАЭ позволяет оценить состояние сенсорных структур внутреннего уха и, в частности, наружных волоско-вых клеток внутреннего уха, обеспечивающих нормальные процессы трансформации звуков во внутреннем ухе. Коротколатентные СВП в ряде случаев позволяют проводить дифференциальную диагностику ретрокохлеарной тугоухости.
Для оценки состояния вестибулярной системы проводятся вестибулометри-ческие тесты: регистрация спонтанного нистагма, регистрация позиционного и вызванного нистагма.
При комплексном обследовании проводится рентгенологическое исследование органов грудной клетки, шейного отдела позвоночника в 2 проекциях, височных костей в проекциях Стенверса, Шюллера и Майера. Наиболее информативно выполнение КТ, МРТ. Современные возможности МРТ с контрастированием гадалиниумом значительно расширяют диагностические возможности. Для изучения церебральной гемодинамики проводится экстракраниальная и транскраниальная ультразвуковая допплерография магистральных сосудов головы или дуплексное сканирование сосудов головного мозга.
Дифференциальная диагностика
НСТ следует дифференцировать с патологическими состояниями, которые вызывают снижение слуха, ассоциированное с головокружением. Снижение слуха по нейросенсорному типу наблюдается при следующих заболеваниях:
Показания к консультации других специалистов
В зависимости от предполагаемой этиологии развития тугоухости к обследованию больного целесообразно подключать терапевта, невролога, окулиста, травматолога, эндокринолога, нейрохирурга, генетика.
Пример формулировки диагноза
ЛЕЧЕНИЕ
Цели лечения
При острой НСТ важнейшей целью является восстановление слуховой функции. Достижение данной цели возможно только при начатом в кратчайшие сроки лечении. При хроническом нарушении слуховой функции целью проводимого лечения является стабилизация сниженной слуховой функции. Кроме того, на первое место при хронической НСТ выходит социальная реабилитация людей. Очень важен индивидуальный подход в лечении НСТ (учитывается состояние психики, возраст и наличие сопутствующих заболеваний и т.д.).
Показания к госпитализации
Показанием к экстренной госпитализации является остро возникшая НСТ, независимо от этиологического фактора, а также в ряде случаев прогрессирующая НСТ.
Немедикаментозное лечение
При НСТ описан эффект от стимулирующей терапии в виде акупунктуры, электропунктуры, электростимуляции структур внутреннего уха, эндаурального фоноэлектрофореза лекарственных средств, способных проникать через гемато-лабиринтный барьер, лазеропунктуры (10 сеансов непосредственно после завершения инфузионной терапии), а также гипербарической оксигенации. Слепые плацебо-контролируемые исследования эффективности не проводились.
Немедикаментозное лечение должно быть направлено на реабилитацию слуховой функции. Реабилитация слуховой функции при НСТ направлена на восстановление социальной активности и качества жизни больного и заключается в проведении слухопротезирования и кохлеарной имплантации.
При потере слуха более 40 дБ речевое общение, как правило, затрудняется, и человек нуждается в коррекции слуха. Иначе говоря, при снижении слуха на главных речевых частотах (500-4000 Гц) на 40 дБ и более показан слуховой аппарат. В зарубежной практике пациенту рекомендуется слухопротезирование, если потеря слуха с обеих сторон составляет 30 дБ или более. Готовность к ношению слухового аппарата во многом определяется социальной активностью пациента и возрастает вместе со степенью потери слуха. У детей, особенно первых лет жизни, показания к слухопротезированию значительно расширились. Доказано, что потеря слуха более 25 дБ в диапазоне 1000-4000 Гц приводит к нарушению формирования речи ребёнка.
При проведении слухопротезирования следует учитывать, что НСТ представляет собой комплексное нарушение социальной адаптации. Кроме того, что происходит ухудшение порогов слышимости в диапазоне частот, важных для понимания речи, наблюдается нарушение надпорогового слуха. Несмотря на многообразие причин НСТ, в большинстве случаев страдают наружные волосковые клетки. Они полностью или частично разрушаются в улитке. Без нормально функционирующих наружных волосковых клеток внутренние волосковые клетки начинают реагировать лишь на звук, превышающий нормальный порог слышимости на 40-60 дБ. При наличии у больного типичной для НСТ нисходящей аудиометрической кривой в первую очередь теряется зона восприятия высокочастотных компонентов речи, важных для понимания согласных. Гласные при этом страдают меньше. Основная акустическая энергия речи располагается именно в зоне гласных, т.е. в низкочастотном диапазоне. Этим объясняется факт, что при потере высокочастотного слуха пациент не воспринимает речь более тихой. Из-за ограниченного восприятия согласных она становится для него «всего лишь» нечёткой, труднее понимаемой. Учитывая, что согласных в русском языке больше, чем гласных, согласные гораздо важнее для понимания смысла речи, чем гласные. Ощущение снижения громкости речи появляется лишь при ухудшении слуха и в зоне низких частот. Помимо снижения порогов слышимости, т.е. границы между тем, что слышно и что не слышно, потеря наружных волосковых клеток становится причиной нарушений слуха в надпороговой зоне слуха, появляется феномен ускорения нарастания громкости, сужение динамического диапазона слуха. Учитывая, что при НСТ в значительной степени теряется восприятие высокочастотных звуков при сохранности низкочастотных, требуется наибольшее усиление в высокочастотной области, это требует наличия нескольких каналов настройки усиления в слуховом аппарате , а в ряде случаев и частотной транспозиции высокочастотных звуков в более низкую, для создания адекватного звука.
Учитывая всё это, для проведения комфортного слухопротезирования слуховой аппарат должен:
Подобным требованиям в наибольшей степени отвечают современные многоканальные цифровые аппараты с возможностью оставлять слуховой проход частично открытым для обеспечения естественного звучания.
По способу обработки сигнала в усилителе различают аналоговые и цифровые слуховые аппараты. В аналоговых происходит обработка звукового сигнала с помощью аналоговых электронных усилителей, они преобразуют стимул с полным сохранением формы сигнала. В цифровом слуховом аппарате поступающие сигналы преобразуются в двоичный код и обрабатываются с большим быстродействием в процессоре.
Слухопротезирование может быть моноауральное, когда протезируется одно, как правило, лучше слышащее ухо, и бинауральное, когда протезируются оба уха двумя слуховыми аппаратами. Бинауральное протезирование имеет следующие основные преимущества:
По месту ношения различают следующие виды слуховых аппаратов.
-
Заушные слуховые аппараты размещаются за ухом и должны быть дополнены индивидуально изготовленным внутриушным вкладышем. Современные заушные слуховые аппараты отличаются большими возможностями в протезировании, высокой надёжностью и миниатюрностью. В последнее время появились миниатюрные заушные слуховые аппараты для открытого протезирования, которые позволяют комфортно для пациента корректировать высокочастотную нейросенсорную потерю слуха.
-
Внутриушные слуховые аппараты размещаются в слуховом проходе и изготавливаются индивидуально в соответствии с формой слухового прохода пациента, миниатюрность аппарата зависит также от степени снижения слуха. При тех же возможностях, что и заушные аппараты, они менее заметны, обеспечивают больший комфорт при ношении и более естественное звучание. Однако у внутриушных аппаратов есть и недостатки: они не позволяют протезировать большие потери слуха, более дороги в эксплуатации и обслуживании.
-
Карманные слуховые аппараты находят всё меньшее применение и могут быть рекомендованы пациентам с ограничением мелкой моторики рук. Карманным аппаратом может быть компенсирована значительная потеря слуха, так как значительное удаление друг от друга телефона и микрофона позволяет избегать появления акустической обратной связи.
На сегодняшний день технические возможности современных слуховых аппаратов позволяют в большинстве случаев корректировать даже сложные формы НСТ. Эффективность слухопротезирования определяется тем, насколько соответствуют индивидуальные особенности слуха пациента техническим возможностям слухового аппарата и параметрам настройки. Надлежащим образом подобранные слуховые аппараты могут улучшить общение для 90% людей с нарушениями слуха.
В настоящее время появилась реальная возможность оказания действенной помощи больным с полным выпадением слуховой функции в тех случаях, когда глухота обусловлена деструкцией спирального органа при сохранной функции слухового нерва. Реабилитация слуха с помощью метода кохлеарной имплантации электродов в улитку с целью стимуляции волокон слухового нерва получает всё большее распространение. Кроме того, в настоящее время активно развивается система стволовой кохлеарной имплантации при двустороннем поражении слухового нерва (например, при опухолевых заболеваниях слухового нерва). Одним из важных условий успешного проведения кохлеарной имплантации является строгий отбор кандидатов для данной операции. Для этого проводится комплексное исследование состояния слуховой функции пациента, с использованием данных субъективной и объективной аудиометрии, промонториального теста. Более подробно вопросы кохлеарной имплантации рассматриваются в соответствующем разделе, последние достижения науки и техники значительно расширили показания к этому виду коррекции слуха.
Больным, у которых НСТ сочетается с нарушением вестибулярной системы, требуется реабилитация вестибулярной функции с применением адекватной системы вестибулярных упражнений.
Медикаментозное лечение
Важно помнить, что исход острой НСТ напрямую зависит от того, насколько быстро начато лечение. Чем позже начато лечение, тем меньше надежды на восстановление слуха.
Подход к выбору лечебной тактики должен основываться на анализе клинических, лабораторных и инструментальных данных, полученных до начала лечения, в процессе его, а также после завершения курса лечебных мероприятий. План лечения индивидуален для каждого больного, определяется с учётом этиологии, патогенеза и длительности заболевания, наличия сопутствующей патологии, интоксикации и аллергии у больного. Однако существуют общие правила, которые должны всегда соблюдаться неукоснительно:
С учётом особенностей заболевания используются средства, направленные на восстановление кровообращения, улучшение реологических показателей крови, нормализацию артериального давления, улучшение проведения нервного импульса, нормализацию микроциркуляции. Используются дезинтаксикационные препараты, лекарственные средства, обладающие ангио- и нейропротективными свойствами. По данным рандомизированных исследований, при внезапной тугоухости (до 15 ч) эффективно назначение глюкокортикоидов. Их назначают укороченным курсом в течение 6-10 сут, начиная с ударной дозы, в дальнейшем с постепенным её уменьшением. В частности, существует схема применения преднизолона в дозировке 30 мг/сут с последовательным уменьшением до 5 мг в течение 8 суток.
Многочисленные научные исследования, ряд из которых подтвержден рандомизированными слепыми исследованиями, и клинический опыт доказывают целесообразность проведения инфузионной терапии вазоактивными и дезинтоксикаци-онными средствами. Такие препараты, как витамины группы В, пентоксифиллин, этилметилгидроксипиридина сукцинат (мексидол♠), применяют в течение первых 14 дней парентерально (внутривенно капельно). В последующем переходят к внутримышечному и пероральному использованию препаратов. Кроме того, в комплексном лечении могут быть использованы венотоники и препараты, стимулирующие нейропластичность, в частности, используется гинкго двулопастного листьев экстракт в дозе 40 мг три раза в сутки. Препарат, кроме того, способствует регуляции ионного обмена в повреждённых клетках, увеличению центрального кровотока и улучшению перфузии в области ишемии. Эффективность доказана слепыми плацебо-контролируемыми исследованиями.
Описан положительный эффект на состояние слуховой функции при введении лекарственных средств с использованием метода фоноэлектрофореза (комплексное использование ультразвука с электрофорезом). При этом могут применяться препараты, улучшающие микроциркуляцию и тканевый обмен.
Для лечения НСТ различной этиологии, сопровождающейся головокружением, с успехом применяются гистаминоподобные препараты, обладающие специфическим воздействием на микроциркуляцию внутреннего уха, в частности, используется бетагистин в дозировке 24 мг два раза в сутки. Принимать препарат следует во время или после еды для предотвращения возможного неблагоприятного влияния на слизистую оболочку желудка.
Следует подчеркнуть, что даже адекватно подобранная и своевременно, в полном объёме проведённая терапия больного НСТ не исключает вероятности рецидива заболевания под воздействием стрессовой ситуации, обострения сердечно-сосудистой патологии (например, гипертонического криза), острой респираторной вирусной инфекции или акустической травмы.
При хронической прогрессирующей тугоухости следует проводить курсы медикаментозной терапии для стабилизации слуховой функции. Медикаментозный комплекс должен быть направлен на улучшение нейрональной пластичности и микроциркуляции в области внутреннего уха.
Хирургическое лечение
В последнее время появился ряд рандомизированных исследований, продемонстрировавших улучшение слуха при транстимпанальном введении глюкокор-тикоидов (дексаметазона) в барабанную полость больным с НСТ при отсутствии эффекта от консервативной терапии. Хирургическое лечение НСТ требуется при новообразованиях в области задней черепной ямки, болезни Меньера, при проведении кохлеарной имплантации. Кроме того, хирургическое лечение в виде исключения может применяться при мучительном ушном шуме (выполняется резекция барабанного сплетения, удаление звёздчатого узла, верхнего шейного симпатического узла). Деструктивные операции на улитке и преддверно-улитковом нерве выполняют редко и только в случаях НСТ IV степени или полной глухоты.
Дальнейшее ведение
Медикаментозное лечение проводится с целью стабилизации слуха.
У каждого конкретного больного сроки нетрудоспособности определяются степенью изменения слуховой функции, присутствием вестибулярных нарушений, необходимостью проведения лечения, а также возможностью проведения комплексного обследования в амбулаторных условиях.
Информация для пациента. Необходимо помнить, что приобретённая НСТ достаточно часто является следствием несоблюдения правил охраны труда. Снижение слуха возможно во время посещения дискотеки, при подводных погружениях, на охоте. При наступлении тугоухости особенно важно раннее обращение в специализированное учреждение для проведения адекватной диагностики и лечения. Большое значение имеет соблюдение охранительного режима и щадящей диеты, отказ от курения и употребления алкогольных напитков.
ПРОГНОЗ
При раннем начале лечения острой НСТ прогноз благоприятный примерно у 50% пациентов. При хронической НСТ важно добиться стабилизации слуха, а в дальнейшем проводить реабилитацию методами слухопротезирования или кохле-арной имплантации.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Пальчун В.Т., Лучихин Л.А., Магомедов М.М. Практическая оториноларингология. - М.: МИА, 2006. - 367 с.
Menner A.L. A pocket guide to ear. - Stuttgart, New York: Thieme, 2003. - 157 p.
Van De Water T.R., Staecker H. Otolaryngology basic science and clinical review. - Stuttgart, New York: Thieme, 2006. - 784 p.
Eisenman D., Arts H.A. Effectiveness of treatment for sudden sensorineural hearing loss // Arch. Otolaryngol Head Neck Surg. - 2000. - Vol. 126. - P. 1161.
Hashisaki G.T. Which treatment for sudden sensorineural hearing loss // Arch. Otolaryngol. Head Neck Surg. - 2000. - Vol. 126. - P. 1165.
Maggie Kuhn, Selena E. Heman-Ackah, Jamil A. Shaikh, Pamela C. Roehm. A Review of Diagnosis, Treatment, and Prognosis Sudden Sensorineural Hearing Loss. Trends Amplif. 2011 Sep; 15(3): 91-105. doi: 10.1177/1084713811408349
Cadoni Gl., Agostino S., Scipione S., Ippolito S., Caselli A., Marchese R., Paludetti G. J Otolaryngol. Sudden sensorineural hearing loss: our experience in diagnosis, treatment, and outcome. 2005 Dec;34(6):395-401.
Zhang X.C., Xu X.P., Xu W.T., Hou W.Z., Cheng Y.Y., Li C.X., Ni G.X. Acupuncture therapy for sudden sensorineural hearing loss: a systematic review and meta-analysis of randomized controlled trials. PLoS One. 2015 Apr 28; 10(4):e0125240. doi: 10.1371.
Park I.S., Kim Y.B., Choi S.H., Hong S.M. Clinical analysis of recurrent sudden sensorineural hearing loss. ORL J Otorhinolaryngol Relat Spec. 2013; 75(4):245-9. doi: 10.1159/000353552.
Harada H, Kato T. Prognosis for sudden sensorineural hearing loss: a retrospective study using logistical regression analysis. Int Tinnitus J. 2005; 11(2):115-8.
Jarvis S.J., Giangrande V., John G., Thornton A.R. Management of acute idiopathic sensorineural hearing loss: a survey of UK ENT consultants. Acta Otorhinolaryngol Ital. 2011 Apr; 31(2):85-9.
Косяков С.Я., Атанесян А.Γ, Γуненков А.В. Местная терапия острой сенсоневральной тугоухости путём интратимпанального введения стероидов. - Вестник оториноларингологии, 2012. - С. 74-78.
Загорянская М.Е., Румянцева М.Γ. Значение эпидемиологических методов исследования в профилактике нарушения слуха у детей // Рос. оторинолар. - 2003. - Т.6. - №3. - С. 79-83.
Haynes DS, O’Malley M, Cohen S, Watford K, Labadie RF. Intratympanic dexamethasone for sudden sensorineural hearing loss after failure of systemic therapy. Laryngoscope. - 2007 Jan; 117(1):3-15.
НАСЛЕДСТВЕННЫЕ НАРУШЕНИЯ СЛУХА
СИНОНИМЫ
Наследственная сенсоневральная тугоухость, наследственная кондуктивная тугоухость, несиндромальная тугоухость, синдромальная тугоухость.
КОД ПО МКБ-10
Н90 Нейросенсорная потеря слуха:
H90.3 Нейросенсорная потеря слуха двусторонняя.
H90.4 Нейросенсорная потеря слуха односторонняя с нормальным слухом на противоположном ухе.
H90.5 Нейросенсорная потеря слуха неуточнённая (врождённая глухота; снижение слуха центральное, невральное, сенсорное; нейросенсорная глухота).
Н91 Другая потеря слуха:
H91.3 Мутационная глухота, не классифицированная в других рубриках.
ОПРЕДЕЛЕНИЕ ЗАБОЛЕВАНИЯ
Наследственные нарушения слуха - группа заболеваний, которые являются результатом патологического действия изменений в генах и передаются по наследству согласно законам генетики.
ОСНОВНЫЕ ЧЕРТЫ ПАТОЛОГИИ
На наследственное заболевание могут указывать:
характер родословной, единичные или повторные случаи в семье, близкая брачная дистанция, кровнородственные браки; неясная этиология; характерные клинические признаки.
ЭПИДЕМИОЛОГИЯ
Распространённость тяжёлых форм врождённой тугоухости составляет 1 на 1000 новорождённых, что на порядок выше частоты других врождённых заболеваний, подлежащих скринингу у новорождённых. Более половины врождённых и доречевых нарушений слуха связаны с генетическими причинами, т.е. с изменениями на уровне генов.
Молекулярно-генетические исследования среди пациентов с врождённой и доречевой нейросенсорной тугоухостью показали, что в этой группе генетически обусловленная тугоухость составляет от 35 до 52%. Идентификация патологических мутаций в семьях с разными формами наследственной тугоухости позволила описать клинические проявления при изменениях в различных генах. Известен относительный вклад мутаций некоторых генов в развитие врождённых и дорече-вых нарушений слуха. В ряде стран Европы и США мутации в гене коннексина 26 составили 50%, в 5% случаев выявлены мутации в генах коннексина 30 и кадери-на 23. В отдельных странах в 5% случаев обнаружены мутации миозина 15, пен-дрина, стереоцилина, в 3% случаев определены мутации отоферлина и митохонд-риального гена 12S р-РНК. Выраженная генетическая гетерогенность нарушений слуха считается главной проблемой точной диагностики наследственных причин тугоухости.
КЛАССИФИКАЦИЯ НАСЛЕДСТВЕННОЙ ТУГОУХОСТИ
-
По наличию патологии других органов: несиндромальные и синдромальные.
-
По типу тугоухости: сенсоневральная, кондуктивная, смешанная.
-
По роли генетического фактора: моногенные (истинно наследственные), мультифакториальные (полигенные, с наследственным предрасположением), хромосомные, митохондриальные.
-
По типу наследования: аутосомно-рецессивные, аутосомно-доминантные, Х-сцепленные.
-
По возрасту выявления тугоухости: врождённые, доречевые, поздние или послеречевые (после установления фразовой речи).
Нарушение слуха может быть единственным симптомом заболевания, и тогда мы говорим о несиндромальной тугоухости. Она составляет 70-85% среди всех наследственных форм тугоухости. Заболевания, при которых нарушение слуха является одним из симптомов, при этом патология других органов и тугоухость наследуются совместно, относят к синдромам. В структуре наследственных нарушений слуха у детей синдромальные формы составляют 15-30%. И те, и другие нарушения слуха могут быть моногенными, мультифакториальными и приобретёнными.
Синдромальные и несиндромальные формы в большинстве случаев вызваны разными генетическими нарушениями. Если ген синдрома известен, можно назначить молекулярный или хромосомный анализ для подтверждения диагноза, если это необходимо для прогноза потомства. Признаки синдрома не только патогенетически связаны, но и наследуются, и проявляются совместно. Вероятность фено-типического проявления признака (пенетрантность) и степень его выраженности (экспрессивность) при синдромах и несиндромальной тугоухости часто варьируют от незначительной степени до тяжёлой даже внутри одной семьи. Например, в семье двух глухих людей может родиться ребёнок с двусторонней сенсоневральной тугоухостью лёгкой степени.
На сегодня известно более 100 генетических локусов и более 60 генов, мутации в которых приводят к нарушению слуха у человека в разные возрастные периоды жизни. Гены кодируют белки, важные для развития и функции органа слуха. Большинство известных сегодня генов связаны с работой внутреннего уха, поэтому мутации в них приводят к сенсоневральной тугоухости, нарушению в работе рецепторных клеток периферического отдела слухового анализатора. Тем не менее известны наследственные формы кондуктивной и смешанной тугоухости, например синдром Тричера Коллинза.
Каждый человек имеет только два варианта (аллеля) по каждому гену. Мутации в генах могут иметь рецессивный и доминантный характер. Рецессивное нарушение слуха возникает у индивидуума при встрече двух рецессивных аллелей, и родословная указывает на рецессивный тип наследования («горизонтальный» - повторные случаи в одном поколении). Патологический эффект рецессивных мутаций чаще всего связан с нарушением информации о строении белка и невозможностью его синтеза. При ряде мутаций белок синтезируется, но его функциональные способности изменены. Единичный случай заболевания в семье или наличие факторов риска не являются доказательством отсутствия наследственной тугоухости. Рецессивные нарушения слуха в большинстве случаев отличаются врождённым характером и выраженной тяжестью. Повторные случаи зависят от выбора партнёра. Патологический эффект доминантных мутаций, как правило, связан с подавлением нормальной работы другого аллеля в паре генов. Родословная имеет характерный доминантный тип наследования («вертикальный» - повторные случаи в каждом поколении семьи). Для проявления заболевания достаточно одной мутации, поэтому повторение заболевания не зависит от выбора партнёра. Доминантные нарушения слуха редко бывают врождёнными, характерно начало в послеречевой период (не ранее 5-6 лет) и прогрессирующее течение. Существуют также нарушения слуха с Х-сцепленным типом наследования, когда гены находятся на Х-хромосоме, при этом родословная имеет характерные черты.
Можно выделить 4 группы генов, важных для работы внутреннего уха.
-
Гены, контролирующие ионный гомеостаз улитки: гены коннексиновых каналов (GJB2, GJB6, GJB3), гены К+- и Са2+-каналов, гены семейства SLC26A4 (переносчики анионов, сульфатных групп).
-
Гены, ответственные за развитие, формирование и жизнедеятельность пучка стереоцилий на апикальной поверхности волосковой клетки: гены миозино-вых белков, гены G-актина, вирлина, гармонина, кадерина 23, протокадерина 15.
-
Группа генов, белковые продукты которых обеспечивают синаптическую передачу сигнала от рецепторов внутреннего уха: Са2+-канал L-типа D-LTCC, кальциевый насос АТФ2b2 и отоферлин.
-
Гены, кодирующие комплекс белков, работающих на этапе эмбриогенеза и дифференцировки структур наружного, среднего и внутреннего уха: гены Math1, Atoh1, Notch1, Ser1, FGF3, PAX3, MITH1, EYA1, TRICLE, Otx2 и др.
Возраст начала наследственной тугоухости может варьировать от рождения до 30-40 лет и старше. Наследственные нарушения слуха могут быть врождёнными, доречевыми и поздними (послеречевыми). Врождённая тугоухость имеет место на момент рождения. Доречевая тугоухость выявляется в начальный период развития речи от года до трёх лет. Часто родители утверждают наличие реакции на звуки в предшествующий период жизни, но при этом основной жалобой является задержка речевого развития у ребёнка, которая указывает на необходимость полного аудиологического обследования. В большинстве случаев провести чёткую грань между врождённой и доречевой тугоухостью невозможно. Только на основании данных анамнеза, наблюдения за ребёнком (были отдельные слова, короткие фразы в речи, реакции на громкие звуки) можно предположить начало проявлений после рождения. Редко имеются данные аудиологического обследования.
ДИАГНОСТИКА
Схема первичного обследования ребёнка с нарушением слуха предполагает прежде всего выявление признаков известных синдромов при осмотре пациента и его родственников. Симптомы, составляющие синдром совместно с тугоухостью, могут быть явными, и тогда достаточно осмотра, например, при синдроме Варденбурга, при врождённых пороках развития (см. раздел «Нейросенсорная тугоухость» Левина Ю.В.). Скрытые признаки требуют проведения дополнительных исследований. Кроме того, при некоторых синдромах тугоухость манифестирует раньше, чем проявляется патология других органов, например изменения на глазном дне при синдроме Ушера, патология щитовидной железы при синдроме Пендреда. Поэтому при подозрении на синдром Ушера необходим осмотр глазного дна и диагностика вестибулярных нарушений, для диагностики синдрома Пендреда необходимо определение размеров щитовидной железы, уровня гормонов щитовидной железы и тиреотропного гормона, компьютерная томография височных костей.
ВОЗМОЖНОСТИ СКРИНИНГА
Учитывая значительную распространённость несиндромальной тугоухости при двустороннем нарушении слуха, первоначально следует исключить мутации в гене GJB2 (см. алгоритм дифференциальной диагностики). Развитие методов молекулярной генетики, геноспецифических тестов, комбинированные панели помогут со временем преодолеть значительную генетическую гетерогенность при наследственной тугоухости.
ЛЕЧЕНИЕ
Знание о наследственных причинах тугоухости позволяет повлиять на выбор и сроки начала реабилитационных мероприятий, но в целом лечение и реабилитация проводятся в соответствии с типом и степенью тяжести тугоухости.
Γеноспецифические методы лечения находятся на стадии научных исследований.
ПРОГНОЗ
Рецессивные формы тугоухости в большинстве случаев являются врождёнными, отличаются выраженной степенью тяжести и непрогрессирующим течением.
Доминантные формы тугоухости в большинстве случаев имеют отсроченное, позднее начало (1, 2, 3-е десятилетие жизни) и прогрессирующее течение.
Передача наследственной информации подчиняется определённым законам, что позволяет прогнозировать появление заболевания в семье. Возможность доказать наследственный характер тугоухости посредством выявления мутаций в генах появилась благодаря прогрессу в молекулярной генетике.
Врождённая несиндромальная рецессивная тугоухость, обусловленная мутациями в гене GJB2
СИНОНИМЫ
GJB2-тугоухость, наследственная глухота, вследствие мутаций в гене коннекси-на 26 (ген GJB2), врождённая генетическая тугоухость/глухота.
ОПРЕДЕЛЕНИЕ ЗАБОЛЕВАНИЯ
Врождённая несиндромальная рецессивная тугоухость, обусловленная мутациями в гене GJB2, - это моногенное заболевание с аутосомно-рецессивным типом наследования, наследственная форма двусторонней сенсоневральной тугоухости, являющейся результатом действия рецессивных мутаций в гене GJB2.
КОД ПО МКБ-10
В рубриках МКБ-10 данное заболевание как отдельная нозологическая единица не отражено, но заболевание соответствует двум рубрикам:
H90.3 Нейросенсорная потеря слуха двусторонняя.
H91.3 Мутационная глухота, не классифицированная в других рубриках.
ЭТИОЛОГИЯ
Моногенные (истинно наследственные) формы тугоухости являются результатом патологического действия мутаций одного гена. При наличии патологического генотипа заболевание обязательно проявится независимо от влияния окружающей среды. Ген GJB2 кодирует белок коннексин 26. Шесть коннексинов формируют коннексон. Два коннексона соседних клеток объединяются, образуя межклеточный канал в области щелевых контактов. Согласно гипотезе основной патогенетический механизм при частых рецессивных мутациях в гене GJB2 связан с прекращением синтеза и полным отсутствием нормальной белковой субъединицы. В этом случае в мембране клетки отсутствуют межклеточные каналы данного типа, обеспечивающие ионный гомеостаз во внутреннем ухе. Большинство мутаций в гене GJB2 имеют рецессивный характер. В результате встречи двух патогенных рецессивных мутаций данного гена развивается нарушение слуха.
ОСНОВНЫЕ ЧЕРТЫ ПАТОЛОГИИ
Семейный анамнез. Родители ребёнка с GJB2-тугоухостью имеют нормальный слух в 47% случаев. Они являются носителями одной мутации, т.е. мутацию несёт только один вариант гена. Носитель мутации здоров, поскольку второй вариант гена не изменен, и белок синтезируется с копии гена без мутации. Риск рождения глухого ребёнка в паре носителей равен 25% для каждой беременности. До рождения ребёнка с тугоухостью родители редко подозревают, что они являются носителями мутации и имеют риск. В семьях с повторными случаями заболевания дети с нарушением слуха могут иметь близких или дальних родственников с тугоухостью. Семейный анамнез также предполагает указание этнической или национальной принадлежности членов семьи.
Анамнез заболевания. Прогрессирование сенсоневральной тугоухости при рецессивных мутациях в гене коннексина 26 не характерно.
Клиническая картина. Тугоухость врождённая, двусторонняя, сенсоневральная. В остальном характеризуется значительной вариабельностью клинических проявлений, даже при одном и том же генотипе. Описан широкий спектр нарушений слуха по степени тяжести - от тугоухости лёгкой, средней степени тяжести до более тяжёлых нарушений. Тем не менее наиболее частой является тугоухость тяжёлой степени, которая составляет 75-80% случаев.
ЭПИДЕМИОЛОГИЯ
Согласно исследованиям, проведённым в Европе и США, только одна мутация - делеция с.35delG в гене GJB2 - является причиной нарушения слуха в 10-37% спорадических случаев врождённой и ранней детской тугоухости. Среди детей с врождённой и доречевой несиндромальной тугоухостью в возрасте от 2 до 16 лет, посещавших в 2001 г. специализированные учреждения г. Санкт-Петербурга, мутация с.35delG была обнаружена в 53% случаев, генотип с двумя одинаковыми мутациями имели 39% детей, генотип с двумя разными мутациями выявлен у 14% детей. В группе детей с врождённой несиндромальной двусторонней сенсоневральной тугоухостью, выявленных до года, процент GJB2-тугоухости достигает 68%. В различных регионах и этнических группах вклад мутаций гена GJB2 в этиологическую структуру врождённой и ранней детской тугоухости может варьировать.
Мутация с.35delG гена GJB2 обнаружена в различных этнических группах. Приблизительно 1-4% лиц европеоидной расы являются здоровыми носителями данной мутации. В Китае, Японии, Корее эта мутация практически не встречается, но распространена другая мутация - c.235delC. Другое частое изменение в гене GJB2, мутация 167delT в популяции евреев ашкенази, достигает 4%. В России частота встречаемости здоровых носителей мутации с.35delG среди русских, мордвы, удмуртов в среднем составляет 2-2,5%. Поэтому вероятность встречи носителей изменённого гена достаточно высока. Самый высокий показатель частоты носительства (5,5%) выявлен при обследовании жителей северо-западного региона. Среди чувашей, башкир и коми здоровое носительство с.35delG встречается очень редко. Ведущей причиной врождённой тугоухости в популяции якутов является мутация -23+1G>A (мутация сайта сплайсинга). Таким образом, частота носительства в популяции и спектр частых мутаций являются важной характеристикой, от которой может зависеть уровень врождённых нарушений слуха в разных регионах нашей страны.
ПРОФИЛАКТИКА
Для несиндромальных форм молекулярная диагностика является единственным методом, позволяющим подтвердить наследственный характер, помочь супружеской паре предупредить рождение глухого ребёнка.
Необходимо проводить разъяснительную работу среди родителей детей с тугоухостью и взрослых пациентов с нарушением слуха. Возможность иметь здоровых детей у них есть, и вероятность этого события при рецессивной форме наследственной тугоухости зависит от генотипа будущего супруга. В любом случае чем раньше родители узнают истинную причину тугоухости, тем больше шансов рождения здоровых детей в последующих поколениях семьи.
Выявление носителей изменённых генов обеспечивает первичную профилактику тугоухости при планировании потомства через включение носителей в группу риска.
ДИАГНОСТИКА
Жалобы и анамнез. В возрасте от рождения до 3-4 лет причины обращения к ЛОР-врачу или сурдологу обычно следующие:
-
ребёнок не прошёл скрининг в роддоме или поликлинике (не регистрируется ОАЭ);
-
родители обратили внимание, что ребёнок не реагирует на громкие звуки, не отзывается на имя и т.п.;
-
родители жалуются на задержку речевого развития (нет слов, отдельные слова, нет фразовой речи), но при этом часто родители утверждают, что у ребёнка есть реакции на звуки;
-
родители сами имеют нарушение слуха или в семье есть родственники с нарушением слуха.
Родители могут называть в качестве причины тугоухости ототоксические антибиотики, инфекционные заболевания, патологию беременности и родов, но единичный случай заболевания в семье или наличие факторов риска по тугоухости не являются доказательством отсутствия наследственной причины нарушения слуха.
КЛИНИЧЕСКАЯ СИМПТОМАТИКА
Основной клинический признак для гомозигот по рецессивной мутации с.35delG в гене GJB2 - это двусторонняя несиндромальная сенсоневральная тугоухость с косонисходящей аудиограммой. В 75-80% случаев клиническая картина характеризуется преобладанием тяжёлой двусторонней сенсоневральной тугоухости, которую ранее в половине случаев замечали до года, а диагноз ставился в возрасте 2-3 лет.
Второй вариант течения GJB2-тугоухости - это двусторонняя сенсоневральная тугоухость средней степени тяжести (двусторонняя сенсоневральная тугоухость III степени). Варианты аудиограмм разнообразны, но преобладают кривые с сохранением порогов на всех частотах. Дети и взрослые пациенты, как правило, хорошо реабилитированы с помощью слуховых аппаратов.
Третий вариант течения - это двусторонняя сенсоневральная тугоухость II степени. Ранее такие дети попадали к сурдологу не раньше 3 лет, если родители вдруг замечали, что ребёнок стал переспрашивать, например, после болезни. Сегодня эти дети выявляются рано в результате универсального аудиологиче-ского скрининга. Генетический анализ подтверждает, что это врождённая тугоухость, которая не будет прогрессировать. Исследования показали, что только у 10% детей с изменённым генотипом отмечается значительное ухудшение порогов слышимости.
Четвёртый вариант течения - это двусторонняя сенсоневральная тугоухость I-II степени, высокочастотная. Чаще всего она связана с мутациями, которые не приводят к отсутствию белка, но изменяют работу межклеточных каналов.
На заре генетического обследования пациентов с сенсоневральной тугоухостью наследственную природу тугоухости традиционно искали в случае тяжёлой потери слуха и в семьях с повторными случаями заболевания. Действительно, среди детей с двусторонней тугоухостью III-IV степени и глухотой детей с наследственной тугоухостью значительно больше, чем в группе с лёгкой потерей слуха. Однако благодаря введению универсального аудиологического скрининга было показано, что у детей с потерей слуха I-II степени, выявленных в результате скрининга, мутации в гене GJB2 обнаружены в 50% случаев.
Лабораторные исследования
Возможно проведение анализа на частые мутации в гене GJB2, характерные для данной популяции. При отсутствии частых мутаций анализ должен заканчиваться исследованием всей последовательности ДНК гена GJB2.
Показания. Исследование гена GJB2 необходимо рекомендовать всем детям и взрослым с двусторонней сенсоневральной тугоухостью, независимо от степени потери слуха. Анализ на наличие мутаций может сделать любой человек.
Значение. Генетическое тестирование является частью ранней диагностики нарушений слуха, что необходимо для своевременного и оптимального развития познавательных способностей ребёнка. При положительном результате теста родителям легче принять диагноз врождённой тугоухости и приступить к реабилитации, не затрачивая усилий на повторные обследования и попытки «вылечить» ребёнка.
Дифференциальная диагностика и диагностический алгоритм
Первый этап - анализ последовательности ДНК гена GJB2 на частые мутации с последующим секвенированием (чтением всей последовательности). Далее в зависимости от результата анализа. Обнаружение двух мутаций гена говорит об аутосомно-рецессивной сенсоневральной тугоухости. При выявлении только одной мутация в гене GJB2 трактовка анализа затруднена. Это может быть просто носительство мутации, совпадающее с заболеванием. Это может быть аутосомно-рецессивная сенсоневральная тугоухость, когда вторая рецессивная мутации не выявлена или находится в другом гене. Это может быть доминантная мутация и аутосомно-доминантная сенсоневральная тугоухость, что может подтвердить родословная.
Второй этап - при обнаружении только одной патогенной мутации в гене GJB2 или при отсутствии таковых показана диагностика крупной делеции гена gJB6, особенно при врождённой тяжёлой тугоухости неясной этиологии. Выявление делеции в гене GJB6 говорит об аутосомно-рецессивной сенсоневральной тугоухости. При наличии одной мутации в гене GJB6 без изменений в гене GJB2 предполагается носительство мутации, другая этиология тугоухости или скрытая вторая мутация.
Третий этап - при отрицательном результате тестирования генов GJB2 и GJB6 рекомендуется тестирование гена SCL26A4 и компьютерная томография височной кости, УЗИ щитовидной железы, анализ уровня гормонов щитовидной железы, осмотр глазного дна. Рецессивные мутации в гене SCL26A4 обнаруживают в 80% случаев среди пациентов, имеющих на компьютерной томографии височных костей расширение вестибулярного протока. Обследование щитовидной железы позволяет дополнительно к этому признаку выявить признаки эуили гипоти-реоидного зоба. Вместе эти симптомы могут указывать на наличие синдрома Пендреда. Нарушение органификации йода при этом синдроме может проявиться в конце первого десятилетия жизни. Состояние глазного дна оценивается для исключения синдрома Ушера. Далее в план обследования могут быть включены частые мутации генов миозина 7А, генов калиевых каналов и др. С появлением новых методов и возможностей молекулярной генетики этот алгоритм может измениться, но в ближайшие сто лет, пока будет сохраняться высокая частота носительства мутации с.35delG среди здорового населения нашей страны, анализ на частые мутации в гене GJB2 при врождённой двусторонней сенсоневральной тугоухости различной степени тяжести останется актуальным.
Пример формулировки диагноза
Врождённая несиндромальная двусторонняя сенсоневральная тугоухость наследственной этиологии, две рецессивные мутации в гене GJB2, аутосомно-рецессивный тип наследования.
Скрининг
Генетический скрининг новорождённых на мутации в данном гене не проводится. Возможна организация скрининга отдельных групп населения с целью выявления носителей частых мутаций, например, женщин детородного возраста, вступающих в брак, или супругов, планирующих рождение ребенка.
Благодаря универсальному аудиологическому скринингу дети с патологическим GJB2-генотипом выявляются в первые месяцы жизни. У 90% детей с двумя рецессивными мутациями в гене GJB2 в роддоме не регистрируется отоакустическая эмиссия (ОАЭ). Объективные методы диагностики (раздел «Функциональные методы исследования слухового анализатора», авт. Татварткиладзе Г.А.) позволяют поставить диагноз в первые месяцы жизни ребёнка и начать раннюю реабилитацию.
Выявление в возрасте до 6 мес жизни и ранняя реабилитация детей с врождённой тугоухостью/глухотой предоставляет им возможность не отстать в психоречевом развитии от нормально слышащих сверстников. Внедрение универсального аудиологического скрининга, новых методов диагностики и реабилитации способствуют успешному выполнению этой задачи.
ЛЕЧЕНИЕ
При двусторонней сенсоневральной тугоухости/глухоте данной этиологии медикаментозное лечение не принесёт желаемого эффекта, поскольку тугоухость носит врождённый характер. В некоторых случаях медикаментозное лечение необходимо при наличии сопутствующей патологии со стороны нервной системы и направлено на улучшение общего состояния ребёнка, но не способно изменить данные объективного аудиологического обследования.
Способы реабилитации
Бинауральное слухопротезирование и занятия с сурдопедагогом, согласно общим принципам (см. раздел СНТ).
Кохлеарная имплантация при тяжёлой степени тугоухости, глухоте согласно общим принципам.
При выполнении всех условий успешной реабилитации прогноз развития ребёнка благоприятный. При тяжёлых нарушениях слуха проведение кохлеарной имплантации до 2 лет позволяет подготовить ребёнка к обучению в массовой школе.
ПРОГНОЗ
Прогноз для жизни благоприятный. Прогноз потомства зависит от генотипа супруга.
Взрослые лица с GJB2-тугоухостью могут вступить в брак:
-
со здоровым человеком, который является носителем мутации в гене GJB2. Риск рождения ребёнка с нарушением слуха в этой ситуации будет 50% для каждой беременности. Степень тяжести нарушения слуха у ребёнка может отличаться от таковой у родителя;
-
с человеком без мутаций в гене GJB2. Риска рождения детей с нарушением слуха в этой ситуации не будет;
-
с лицом, имеющим тугоухость, обусловленную рецессивными мутациями в гене GJB2. Риск рождения ребёнка с нарушением слуха в этой ситуации будет 100% для каждой беременности. Степень тяжести тугоухости у ребёнка может отличаться от степени тяжести у родителей, поскольку закономерностей степени выраженности признака в одной семье нет и возможность прогнозировать степень тугоухости у потомков на сегодня отсутствует.
В браке двух тугоухих/глухих супругов (ассортативный брак) ребёнок с тугоухостью/глухотой может родиться в 20% случаев, что указывает на совпадение генетической причины заболевания его родителей. Показано, что рождение глухого ребёнка в браке двух лиц с тугоухостью/глухотой в 95% случаев также связано с рецессивными мутациями. Ошибочно думать о доминантном типе наследования в таких семьях только на основании наличия заболевания в каждом поколении, при этом семья может получить неправильный прогноз повторения заболевания у потомков. Заболевание ребёнка в такой паре может быть приобретённым в очень редких случаях.
В то же время в 80% браков между глухими супругами рождаются дети с нормальным слухом, что является свидетельством значительной генетической гетерогенности нарушений слуха, т.е. в этом случае супруги имеют разные причины тугоухости.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Конигсмарк Б.В., Горлин Р.Д. Генетические и метаболические нарушения слуха: пер. с англ. М.Г. Блюминой. - М.: Медицина, 1980. - 424 с.
Наследственные и врождённые заболевания ЛОР-органов // Детская оториноларингология: Руководство для врачей / Под ред. М.Р. Богомильского, В.Р. Чистяковой. В 2 т. Т. I. М.: Медицина, 2005. - 660 с.
Генетический скрининг среди детей с врождённой и ранней детской тугоухостью / Т.Г. Маркова, Н.В. Некрасова, И.А. Шагина и др. // Вестн. оторинолар. - 2006. - № 4. - С. 9-14.
Хидиятова И.М. Наследственная нейросенсорная тугоухость/глухота / И.М. Хидиятова, Л.У. Джемилева, Э.К. Хуснутдинова. ДНК-диагностика и профилактика наследственной патологии в Республике Башкортостан / Под ред. проф. Э.К. Хуснутдиновой. - Уфа: Китап, 2005. - 204 с.
Reardon W. Genetic deafness. J.Med.Genet. 1992; 29:521-526.
Hereditary hearing loss and its syndromes. Triello H.V., Cohen M.M., Gorlin R.J. - 2nd ed, Oxford, N.Y., 2004. - 502 p.
Jacobson J.T. Nosolody of deafness. J. Am. Acad. Audiol. 1995; 6:15-27.
Smith S.D. Overview of Genetic Auditory Syndromes. J. Am. Acad. Audiol. 1995; 6:1-14.
Smith R.J. Non-syndromic hearing impairment: gene linkage and cloning / R.J.Smith, G.Van Camp //Int.J Pediatr.Otorhinolaryngol. - 1999. - Vol.49. - Suppl 1. - P. S159-S163.
On the origin and frequency of the 35delG allele in GJB2-linked deafness in Europe / A. Anichkina, T. Kulenich, S. Zinchenko et al. //Eur. J. Hum. Genet. - 2001. - Vol.9. - P. 151.
Genetic hearing impairment: its clinical presentations / volume editors C.W.R.J. Cremers, R. Smith - Advances in oto-rhino-laryngology - 2002. - Vol.61. - 248 p.
Rehm H.L. A genetic approach to the child with sensorineural hearing loss / H.L.Rehm //Semin. Perinatol. - 2005. - Vol.29. - P. 173-181.
Petersen M.B. Non-syndromic, autosomal-recessive deafness / M.B.Petersen, P.J.Willems // Clin. Genet. - 2006. - Vol.69. - P. 371-392.
Медицинская генетика: учеб. пособие / Р.Л. Ньюссбаум, Р.Р. Мак-Иннес, Х.Ф. Виллард: пер. с англ. А.Ш. Латыпова; под ред. Н.П. Бочкова. - М.: ГЭОТАР-Медиа, 2010. - 624 с.
Современные представления о наследственной тугоухости // Руководство по клинической аудиологии / Таварткиладзе Г.А. - М.: Медицина, 2012. - С. 343-372.
ОТОСКЛЕРОЗ
СИНОНИМЫ
Отоспонгиоз (Otospongiosis).
ОПРЕДЕЛЕНИЕ
Отосклероз - болезнь органа слуха, обусловленная очаговым патологическим процессом в костном лабиринте, часто приводящим к фиксации основания стремени в окне преддверия, проявляющаяся прогрессирующим, обычно двусторонним снижением слуха и шумом в ушах. Это очаговое изменение энхондрального слоя костной капсулы ушного лабиринта.
КОД ПО МКБ-10
H80 Отосклероз.
H80.0 Отосклероз, вовлекающий овальное окно, необлитерирующий.
H80.1 Отосклероз, вовлекающий овальное окно, облитерирующий.
H80.2 Кохлеарный отосклероз.
H80.9 Отосклероз неуточнённый.
ЭПИДЕМИОЛОГИЯ
Распространённость отосклероза в популяции составляет приблизительно 1%. Заболевание встречается во всех возрастных группах, клинические проявления чаще обнаруживают в возрасте 20-50 лет. Преобладают женщины в соотношении 2:1. Невысокая распространённость среди выходцев из Африки (0,5% популяции).
ПРОФИЛАКТИКА
Неизвестна.
СКРИНИНГ
Не проводят.
КЛАССИФИКАЦИЯ
По характеру аудиометрической кривой различают тимпанальную (фене-стральную), кохлеарную (ретрофенестральную, внутриулитковую, лабиринтную) и смешанную (тимпанокохлеарную, фенестроретрофенестральную) формы отосклероза. Первая характеризуется нормальными значениями слуховой чувствительности при костном звукопроведении. Вторая аудиологически не отличается от НСТ. Третья сочетает в себе признаки первой и второй. По течению отосклероти-ческого процесса выделяют активную (отоспонгиозную) и неактивную (склеротическую) стадию.
ЭТИОЛОГИЯ
Этиология заболевания не установлена. Среди многочисленных теорий возникновения заболевания выделяют влияние воспаления и инфекционного воздействия.
Последние исследования выявили провоцирующую роль вируса кори у пациентов с генетической предрасположенностью к отосклерозу. Отмечено повышение титров IgG, специфичного для антигенов вируса кори, в перилимфе больных. Эти антигены также выделены иммуногистохимическими методами из активного ото-склеротического очага, однако фактическое значение вируса в развитии заболевания не установлено.
Известна наследственная теория возникновения отосклероза. Ген его точно не определён, в одних исследованиях место его поисков ограничено хромосомой 15q25-26, в других возникновение заболевания связывают с состоянием гена COL1A1, ответственного за синтез коллагена. Участие в возникновении отосклероза аутоиммунных процессов подтверждено, однако окончательно их значение не выяснено.
ПАТОГЕНЕЗ
Гистологически отосклеротический очаг представляет собой участок вновь образованной кости с неправильной структурой с многочисленными сосудистыми пространствами. Участки высокой активности чаще встречаются в очагах отосклероза у молодых пациентов. Активация отосклеротических процессов происходит под влиянием различных эндогенных и экзогенных факторов, в том числе при хирургической травме «незрелого» очага. С возрастом число активных очагов уменьшается. Очаги отосклероза могут быть одиночными и множественными, ограниченными и диффузными, как правило, симметричными. Их обнаруживают в капсуле улитки в 35%, полукружных каналах в 15%, в области окна улитки в 40% случаев «гистологического» отосклероза. Массивное поражение основания стремени, обнаруживаемое интраоперационно, встречается у 10-40% больных. Часто очаги располагаются в области окна преддверия. Локализация отосклеротическо-го очага по краю окна преддверия с вовлечением кольцевидной связки и ножек стремени приводит к анкилозу последнего и развитию кондуктивной тугоухости (кондуктивная форма отосклероза). Образование отосклеротического очага в области лестниц лабиринта приводит к развитию тугоухости с нейросенсорным компонентом (кохлеарная или смешанная форма отосклероза).
КЛИНИЧЕСКАЯ КАРТИНА
Клинические проявления отосклероза - это прогрессирующая с той или иной скоростью тугоухость и ощущение шума в ушах. Периоды стабилизации сменяются периодами значительного ухудшения слуха, однако регрессии тугоухости, как и глухоты, никогда не происходит. Редко наблюдают бурное развитие заболевания, характерное для так называемой юношеской формы, при которой выраженная тугоухость развивается за короткий промежуток времени. По данным ряда авторов, на период от 20 до 40 лет приходится 70-80% случаев первого проявления отосклероза. Тугоухость при отосклерозе, как правило, двусторонняя, при этом между её появлением с одной и другой стороны может пройти от нескольких месяцев до нескольких лет. Характерным признаком отосклероза служит относительно лучшее восприятие речи в условиях шума, чем в тишине, - paracusis Willisii (Виллизия симптом, Виллизия феномен, паракузия). Симптом обнаруживают в среднем у половины больных отосклерозом, он более характерен для выраженной фиксации стремени при условии сохранности уровня костного звукопроведения. С развитием смешанной формы тугоухости частота обнаружения паракузии снижается. Другой симптом, характерный для отосклероза, описан J. Toynbee и заключается в неясном восприятии речи, особенно при одновременном разговоре нескольких лиц.
Шум в ушах - другой постоянный признак болезни, встречающийся у 67-98% пациентов. Локализация его различна - это одно или оба уха, реже голова. В начале заболевания шум отмечается только в тишине, с нарастанием уровня тугоухости его интенсивность увеличивается. Более характерен низкочастотный шум, наличие высокочастотного шума может указывать на сопутствующие заболевания сосудистого генеза. До четверти больных отосклерозом жалуются на тяжесть, ощущение давления в ухе.
Симптомы поражения вестибулярного аппарата менее характерны для больных отосклерозом. Частота их обнаружения колеблется от 25 до 28%, однако ряд проведенных исследований не выявил вестибулярной симптоматики у больных отосклерозом.
ДИАГНОСТИКА
Первые проявления заболевания в подавляющем числе случаев связать с конкретной причиной не удаётся. У трети женщин в анамнезе выявляют связь между первыми признаками тугоухости и беременностью или родами, периодом вскармливания грудью. Снижение слуха носит прогрессирующий характер, вначале тугоухость односторонняя, затем в процесс вовлекается и другое ухо. Указания больных на одностороннее поражение органа слуха требуют уточнения, поскольку на фоне ранее заболевшего и хуже слышащего уха слух с другой стороны им кажется нормальным.
Физикальное обследование
Отоскопические признаки отосклероза крайне скудны. Характерные симптомы обнаруживают лишь у 10-21% больных. К ним относят симптом Лемперта (истончение барабанной перепонки с изменением её цвета, обусловленное атрофией фиброзного слоя) и симптом Швартце (просвечивание розово окрашенной гиперемированной слизистой оболочки в области мыса через истончённую барабанную перепонку - признак активной стадии отосклероза) (рис. 11-23, см. цв. вклейку). Характерно отсутствие или уменьшение количества серы (симптом Тойнби), атрофия и сухость кожи наружного слухового прохода. При отосклерозе также наблюдают снижение чувствительности кожи наружного слухового прохода и барабанной перепонки, уменьшение секреции потовых желез, широкий наружный слуховой проход (симптом Вирховского-Тилло). Ни один из отоскопических признаков отосклероза нельзя назвать патогномоничным, их можно принять во внимание и оценить только в комплексе с другими проявлениями болезни.
Лабораторные исследования
Не применяются.
Инструментальные исследования
Аудиологическое обследование больных отосклерозом служит фундаментом в диагностике и уточнении формы заболевания. Восприятие камертонов низкой частоты при воздушном проведении у них хуже. Довольно широко применяют различные камертональные пробы, основанные на сравнении слуха при костном и воздушном звукопроведении. Опыт Ринне - метод дифференциальной диагностики поражений звуковоспринимающего и звукопроводящего аппаратов, основанный на сравнении продолжительности восприятия звука при исследовании костной и воздушной звукопроводимости с помощью камертона С128 (реже С512), переносимого с сосцевидного отростка к наружному слуховому проходу. Преобладание первого над вторым принято обозначать как положительный опыт Ринне. Для больных отосклерозом смешанной или кондуктивной формы с костно-воздушным интервалом более 20 дБ характерен отрицательный опыт Ринне. Также отрицательными оказываются опыты Бинга, Желе и симптом Политцера- Федеричи.
Наибольшее распространение в диагностике отосклероза получила тональная пороговая аудиометрия. Оценивают не только уровень слуха по воздуху и кости, но и величину костно-воздушного интервала (КВИ). Для отосклероза характерно повышение порогов при воздушном звукопроведении, чаще в виде восходящей кривой с небольшим подъёмом. С развитием болезни ухудшается проведение звуков высоких частот, что ведёт к «уплощению» аудиометрической кривой. Вспомогательное значение для диагностики также имеют результаты импедансной аудиометрии и исследование вестибулярной функции (непрямая отолитометрия, вестибулометрия, стабилография). У 64% пациентов выявляют гипорефлексию, у 15% - гиперрефлексию. В 21% случаев отосклероз протекает без вестибулярных нарушений.
Важное значение в диагностике отосклероза имеет компьютерная томография (КТ) височных костей при толщине среза не более 1 мм. В настоящее время этот метод является единственным способом объективизации отосклероза, позволяющим в 80-95% случаев определить локализацию, распространённость очагов и степень активности процесса. Снижение плотности капсулы лабиринта от +1500 до +300 ед. Н [в норме + 2000 - +2200 ед. Н (единицы Hounsfield)] свидетельствует о начальной или далеко зашедшей ее деминерализации (рис. 11-24).
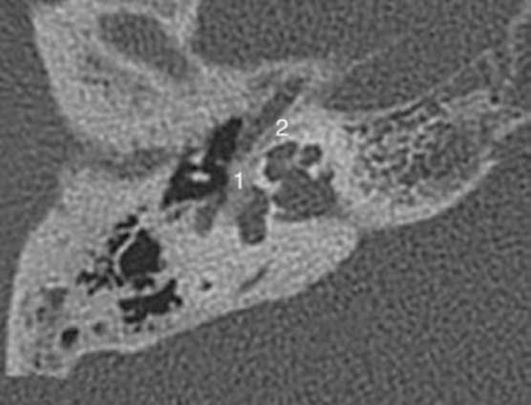
Дифференциальная диагностика
Дифференциальная диагностика необходима для определения показаний к операции в зависимости от формы заболевания (эффект хирургического вмешательства возможен при тимпанальной и смешанной форме, при достаточном костно-воздушном интервале и пороге звукового восприятия через кость не выше 30 дБ по данным аудиологического исследования).
Среди заболеваний, сопровождающихся нарушением звукопроведения, выделяют адгезивный средний отит, развивающийся как следствие перенесённого воспаления среднего уха. Отоскопия позволяет обнаружить рубцовые изменения барабанной перепонки, возможные и у больных отосклерозом. Прогрессирование тугоухости у больных адгезивным средним отитом вследствие развития рубцовых изменений в барабанной полости также затрудняет дифференциальную диагностику.
Травматическое повреждение цепи слуховых косточек пациент связывает с перенесённой травмой головы, однако пороги слуха в этой ситуации стабильны. Последний признак характерен и для различных врождённых аномалий среднего уха и может быть обнаружен уже в раннем детстве. Кроме того, симптомы отосклероза схожи с таковыми при новообразованиях среднего уха (невринома лицевого нерва, врождённая холестеатома). Существенную помощь в дифференциальной диагностике оказывает КТ, позволяя исключить другие причины кондуктивной тугоухости, например остеодистрофию, аномалии и особенности строения височной кости (широкий водопровод преддверия и улитки, дегисценция верхнего полукружного канала), а также установить причину неудачной операции.
Показания к консультации других специалистов
Консультация отоневролога (невролога) показана в случае возникновения приступов головокружения и при одностороннем прогрессирующем перцептивном снижении слуха.
ЛЕЧЕНИЕ
Тугоухость при отосклерозе хорошо корригируется с помощью слуховых аппаратов, поэтому предварительная беседа с пациентом должна заканчиваться объяснением ему возможности выбора способа лечения - хирургического (с определённой вероятностью осложнений) или электроакустического (лишённого этого недостатка).
Цель лечения
Восстановление звукопроведения.
Показания к госпитализации
Показания к госпитализации аналогичны показаниям к оперативному лечению.
Немедикаментозное лечение
Электроакустическая коррекция слуха.
Медикаментозное лечение
Неизвестно.
Хирургическое лечение
Стапедотомия/стапедэктомия со стапедопластикой.
Дальнейшее ведение
Аудиологическое обследование (тональную пороговую аудиометрию) проводят через 4, 6 нед и 1 год после операции при условии стабильности слуха или его улучшения. Ухудшение слуха, появление шума в оперированном ухе, головокружение требуют немедленного обследования для выяснения причины.
Примерные сроки нетрудоспособности зависят от характера деятельности пациента. После поршневой стапедопластики они составляют 2-3 нед. Работа в условиях шума и/или вибрации требует либо смены профессии, либо увеличения сроков нетрудоспособности.
В течение 3-4 мес после стапедопластики пациенту следует исключить резкие движения головой, прыжки, бег, пользование лифтом, за исключением подъёма на 2-3-й этаж с фиксированной остановкой (возможен подъём на большую высоту этапами по 2-3 этажа). Не рекомендуют пользоваться подземными линиями метро. При чихании следует открывать рот, сморкаться без усилий. В течение 7-8 мес необходимо исключить полёты на самолете.
ПРОГНОЗ
Прогноз состояния слуховой функции зависит от распространения отосклеро-тических очагов в капсуле улитки. Вовлечение в процесс основания стремени ведёт к развитию кондуктивной тугоухости, очаги вне окон сопровождаются развитием нейросенсорной тугоухости. В обоих случаях глухота встречается крайне редко.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Преображенский Н.А. Стапедэктомия и стапедопластика при отосклерозе. - М.: Медгиз, 1973. - 273 с.
Преображенский Н.А. Тугоухость. - М.: Медицина, 1978. - 221-236 с.
Holt J.J. Cholesteatoma and otosclerosis: two slowly progressive causes of hearing loss treatable through corrective surgery // Clin. Med. Res. - 2003. - Apr. 1(2). - P. 151-154.
Karosi T., Konya J., Petko M. et al. Two subgroups of stapes fixation: otosclerosis and pseudo-otosclerosis // Laryngoscope. - 2005. - Nov. 115(11). - P. 1968-1973.
Naumann I.C., Prcellini B., Fish U. Otosclerosis: incidence of positive findings on high-resolution computed tomography and their correlation to audiological test data // Ann. Otol. Rhinol. Laryngol. - 2005. - Sep. 114(9). - P. 709-16.
Probst R. Audiological evaluation of patients with otosclerosis // Adv. Otorhinolaryngol. - 2007. - N 65. - P. 119-126.
БОЛЕЗНЬ МЕНЬЕРА
СИНОНИМЫ
Эндолимфатический гидропс, эндолимфатическая водянка.
ОПРЕДЕЛЕНИЕ
Болезнь Меньера - заболевание внутреннего уха, обусловленное увеличением количества эндолимфы (водянкой лабиринта) и проявляющееся периодическими приступами системного головокружения, шумом в ушах, прогрессирующим снижением слуха по нейросенсорному типу.
КОД ПО МКБ-10
H81.0 Болезнь Меньера.
ЭПИДЕМИОЛОГИЯ
Согласно официальным данным, заболеваемость колеблется от 8,2 человек на 100 000 населения в Италии до 157 человек на 100 000 населения в Великобритании. Болезнь внезапно поражает людей в возрасте 40-50 лет, причём мужчин и женщин в равной степени.
ПРОФИЛАКТИКА
Этиология заболевания неизвестна, поэтому не существует методов специфической профилактики. При развитии болезни Меньера профилактические мероприятия должны быть направлены на прекращение приступов головокружения, которые, как правило, сопровождаются прогрессивным снижением слуховой функции и шумом в ушах. Для достижения этого используют комплекс консервативных методов лечения и хирургические методики. Кроме того, профилактические мероприятия должны включать обследование больного для определения психоэмоционального состояния и дальнейшей социальной адаптации и реабилитации. Большое значение в профилактике заболевания имеет исключение стрессовых ситуаций.
СКРИНИНГ
В настоящее время не существует скринингового метода, позволяющего диагностировать болезнь Меньера. Для выявления гидропса лабиринта используют дегидратационные тесты и электрокохлеографию. Обследование должно включать оценку клинической картины и состояния слуховой и вестибулярной систем, которые описаны в соответствующих разделах, а также дифференциально-диагностический комплекс с заболеваниями нервной системы, психическими расстройствами, сосудистыми заболеваниями, заболеваниями среднего и внутреннего уха, способными вызывать системное головокружение.
ЭТИОЛОГИЯ
Заболевание не имеет определённой этиологии. Термин «идиопатическое» занимает первое место в дефиниции данного заболевания; основная причина (или причины) этой нозологической единицы зависит от целого ряда факторов, которые способны приводить к развитию эндолимфатической водянки. Среди них вирусные инфекции, сосудистые нарушения, аутоиммунные процессы, аллергические реакции, травмы, эндокринные заболевания и др.
ПАТОГЕНЕЗ
Впервые симптомокомплекс, включающий приступы головокружения и слуховые нарушения (ухудшение слуха и шум в ушах), был описан Проспером Меньером в 1861 г., и именно он предположил связь этих симптомов с состоянием внутреннего уха человека. Дальнейшие исследования подтвердили правоту этих предположений, поэтому болезнь получила своё название по имени автора, Проспера Меньера, впервые описавшего типичный симптомокомплекс, который представляет собой весьма сложную клиническую проблему для врачей как в аспекте диагностики, так и в аспекте эффективности лечения данного заболевания.
В настоящее время существует множество подтверждений того факта, что при типичных для болезни Меньера клинических нарушениях имеет место гидропс во внутреннем ухе. Согласно морфологическим исследованиям, при этом происходит растяжение мембраны преддверия и изменение объёма жидкости в эндолимфати-ческом пространстве. Эндолимфа полностью изолирована стенками перепончатого лабиринта и окружена перилимфой, которая имеет сообщение со спинномозговой жидкостью через водопровод преддверия. Теоретически давление спинномозговой жидкости может передаваться на эндолимфу через водопровод преддверия, хотя при этом и нет свободного взаимодействия. Внутричерепное сосудистое давление может влиять на жидкости внутреннего уха, так как сосуды находятся в непосредственном контакте с этими жидкостями. При этом тонкостенные венулы обладают более значимым влиянием для передачи давления по сравнению с толстостенными, упругими артериями.
Существует определённое разногласие во взглядах на источник продукции эндолимфы. Предложены следующие механизмы её образования:
Теории, касающиеся тока эндолимфы, включают:
В пользу теории продольного тока эндолимфы свидетельствуют главным образом данные, полученные с помощью красителей или маркёров, которые после введения в эндолимфу улитки быстро обнаруживались в эндолимфатическом мешке. Свидетельство в пользу радиальной теории представлено данными, согласно которым повреждение улитки приводит к нарушениям только в области повреждения, при сохранении внутриулиткового потенциала и эндолимфы в участках прокси-мальнее и дистальнее места повреждения. Вполне вероятно, что оба названных механизма имеют место, однако с различной представленностью и значимостью у разных людей.
Эндолимфатический гидропс может возникать в результате действия целого ряда механизмов. Основываясь на теории продольного тока, развитие эндолим-фатической водянки может быть следствием дискоординации процесса «продукция-абсорбция», при котором абсорбция эндолимфы не соответствует её продукции. Данная идея представляется слишком упрощённой, так как подобная дискоординация должна приводить и к изменению состава эндолимфы, чего в действительности не наблюдается ни у пациентов с болезнью Меньера, ни у животных с экспериментальной эндолимфатической водянкой. Другой механизм развития водянки предполагает избыточное накопление неких ионов или веществ с большим молекулярным весом, что приводит к возникновению осмотического градиента, увеличению объёма эндолимфы с соответствующим увеличением давления и в результате к водянке. Диаметрально противоположная концепция заключается в предположении о недостаточности объёма перилимфы, что могло бы привести к эндолимфатической водянке.
Основываясь на сопутствующих изменениях в височной кости при эндолим-фатической водянке, был предложен механизм венозной недостаточности эндо-лимфатического прохода и мешка, а также недостаточности или отсутствия вены околопреддверного канальца.
Предполагаемые механизмы возникновения болезни Меньера могут также сопровождаться увеличением венозного давления, что, в свою очередь, будет нарушать отток венозной крови от эндолимфатического мешка. Изучение ультраструктуры внутреннего уха и особенностей обмена жидкостей в нём продолжается. В частности, наблюдения за больными болезнью Меньера с гидропсом лабиринта показали, что рассечение эндолимфатического протока в области его выхода на заднюю поверхность пирамиды височной кости (перед вхождением в эндолимфа-тический мешок) стабильно устраняет факторы, ведущие к приступам головокружения и НСТ. Рассечение эндолимфатического протока было сделано 152 больным. Приступы головокружения прекратились у всех больных, у 26% улучшился слух на 10-20 дБ, прекратился шум в ухе. Ни одного повторного обращения за 20-летний период не было. Важно отметить, что через 20 лет было повторно опрошено 94 больных - приступы болезни Меньера ни у кого не возобновились. Эти данные позволяют сделать вывод о том, что не эндолимфатический мешок устраняет эндолимфатический гидропс и тем самым нормализует внутрилабиринтные функции, а происходит свободный сброс эндолимфы через эндолимфатический проток под твёрдую мозговую оболочку. Эти факты указывают на то, что причиной гидропса могут быть стеноз эндолимфатического протока в области, расположенной дистальнее его выхода из кости пирамиды, или ухудшение поглощения эндолимфы эпителием эндолимфатического мешка.
КЛИНИЧЕСКАЯ КАРТИНА
Несмотря на полное сходство симптомов, причины возникновения эндолимфатического гидропса у каждого конкретного пациента могут быть различными. Болезнь Меньера редко наблюдается в детском возрасте, обычно для развития эндо-лимфатической водянки требуется достаточно продолжительный период времени. При этом, прежде чем возникнет эндолимфатический гидропс, неблагоприятные факторы, вероятно, должны оказывать на ухо многократное или хроническое воздействие. Несмотря на то что оба уха испытывают воздействие одних и тех же факторов и патогенных влияний, болезнь Меньера обычно начинается с одной стороны. Двустороннее поражение наблюдается примерно у 30% больных, при этом, как правило, характерна внутричерепная гипертензия. При развитии одновременно двусторонних изменений эндолимфатический гидропс характеризуют как вторичный.
Большинство пациентов сообщают о начале заболевания без каких-либо предвестников. Около 60% пациентов связывают его появление с эмоциональным стрессом. Обычно заболевание начинается с приступа системного головокружения с выраженными вегетативными расстройствами (тошнота, рвота), которое продолжается от нескольких минут до нескольких часов и, как правило, сопровождается шумом в ушах и снижением слуха. Достаточно часто подобному приступу предшествует ощущение заложенности, полноты в ухе, которое продолжается в течение нескольких дней. Клиническое течение заболевания может значительно варьировать, приступы могут повторяться с различной периодичностью: от одного раза в день до одного в течение нескольких месяцев.
По клинической картине выделяют три стадии развития болезни Меньера.
I стадия (начальная) характеризуется периодически возникающим шумом в ушах, ощущением заложенности или давления, флюктуирующей НСТ. Больного беспокоят периодические приступы системного головокружения или покачивания с различной степенью выраженности. К системным относят те головокружения, которые больной описывает как ощущение вращения окружающих предметов. Для несистемных головокружений характерно ощущение неустойчивости, появление «мушек» или потемнение в глазах. Приступы головокружения описывают как ощущение вращения, которое продолжается от нескольких минут до нескольких часов. Иногда у таких приступов бывают предвестники или период продромы, который проявляется обострением слуховых симптомов; порой больные отмечают ощущение заложенности или полноты в ухе в течение нескольких дней. Интенсивность головокружения достигает максимальных значений обычно в течение нескольких минут, при этом оно сопровождается снижением слуха и вегетативными симптомами - тошнотой и рвотой.
После приступа отмечается ухудшение слуха, по данным тональной пороговой аудиометрии, преимущественно в диапазоне низких и средних частот. В период ремиссии слуховые пороги могут быть в пределах нормы. По данным надпо-роговой аудиометрии может быть определён феномен ускоренного нарастания громкости. При УЗИ наблюдается латерализация в сторону поражённого уха. Дегидратационные тесты положительны в большом проценте случаев при наличии изменений слуха. При электрокохлеографии наблюдаются признаки гидропса лабиринта по одному или нескольким критериям. Исследование функционального состояния вестибулярного анализатора выявляет гиперрефлексию в период приступа и в ранний послеприступный период.
Для II стадии характерны выраженные клинические проявления. Приступы приобретают типичный для болезни Меньера характер с выраженными вегетативными проявлениями, частота их может варьировать от нескольких раз в день до нескольких раз в месяц. Шум в ушах присутствует постоянно, часто усиливается в момент приступа. В этой стадии характерно присутствие постоянной заложенности в области поражённого уха; иногда больные описывают ощущение «давления» в голове. Данные тональной пороговой аудиометрии указывают на флюктуирующую НСТ II-III степени. Может иметь место костно-воздушный интервал в диапазоне низких частот. В межприступном периоде остаётся стойкое снижение слуха. При надпороговой аудиометрии выявляется феномен ускоренного нарастания громкости. Наличие постоянного гидропса возможно определить всеми методами исследования: при дегидратационных пробах, при электрокохлеографии, с помощью ультразвукового метода диагностики. Исследование функционального состояния вестибулярного анализатора выявляет гипорефлексию на стороне хуже слышащего уха, а во время приступа - гиперрефлексию.
На III стадии, как правило, типичные приступы головокружения, которое не всегда носит системный характер, становятся более редкими, беспокоит ощущение шаткости, неустойчивости. Отмечается снижение слуха по нейросенсорному типу различной степени выраженности. Флюктуация слуха наблюдается редко. При УЗИ, как правило, наблюдается латерализация в лучше слышащее ухо или её отсутствие. Гидропс внутреннего уха, как правило, не выявляется при дегидратации. Наблюдается выраженное угнетение или арефлексия вестибулярного отдела внутреннего уха на поражённой стороне.
ДИАГНОСТИКА
Физикальное обследование
Физикальное обследование проводят в зависимости от сопутствующей патологии.
Лабораторные исследования
Необходимо проведение тестов на толерантность к глюкозе и функцию щитовидной железы, а также общеклинического и биохимического исследования крови по общепринятым методикам.
Инструментальные исследования
Поскольку изменения при болезни Меньера локализованы во внутреннем ухе, в диагностике этого заболевания наибольшее значение имеет оценка состояния органа слуха и равновесия. При отоскопии определяют неизменённые барабанные перепонки. Первичное исследование слуховой функции может провести оториноларинголог. При камертональном исследовании определяется локализация звуков в тесте Вебера. При изменении слуховой функции уже на ранних стадиях определяется латерализация по типу нейросенсорных изменений (в сторону лучше слышащего уха). В тестах Ринне и Федеричи также выявляют типичные для НСТ изменения - оба теста положительны как на стороне лучше слышащего уха, так и хуже слышащего.
Далее для исследования слуховой функции проводят тональную пороговую аудиометрию. На начальной стадии выявляется типичная аудиометрическая кривая, как правило, восходящего или горизонтального типа с наибольшим поражением в области низких частот и наличием костно-воздушного интервала в 5-15 дБ на частотах 125-1000 Гц. Снижение слуха не превышает I степени. В дальнейшем наблюдается прогрессивное повышение тональных порогов слышимости по сенсорному типу, вплоть до IV степени в III стадии заболевания. Методы исследования слуха включают также применение надпороговой аудиометрии, при этом у всех больных, как правило, выявляется положительный феномен ускоренного нарастания громкости.
Для оценки состояния системы равновесия проводят вестибулометрические тесты, такие как купулометрия пороговыми и надпороговыми стимулами, битермальная калоризация, постурография, непрямая селективная отолитометрия. Исследование вестибулярного анализатора во время приступа ограничено регистрацией спонтанного нистагма как наиболее устойчивого и объективного признака приступа головокружения. При этом нистагм горизонтально-ротаторный и резко выражен (III или II степени). В стадии раздражения быстрый компонент нистагма направлен в больную сторону, а в межприступный период - в здоровую (симптом угнетения или выключения функции). При указательной пробе прома-хивание совершается в сторону медленного компонента.
Исследование вестибулярного аппарата в межприступный период может дать совершенно нормальные данные, но в известном числе случаев обнаруживается пониженная сенсорная чувствительность больного уха (повышенные пороги при вращении и калоризации). Как правило, у больных в межприступном периоде выявляется вестибулярная гипорефлексия на поражённой стороне. При надпо-роговом раздражении возможно усиление вегетативных реакций. Очень часто наблюдается асимметрия при калорической реакции, а именно пониженная рефлекторная возбудимость больного уха в отношении нистагменной реакции. Вестибулярная асимметрия увеличивается с развитием заболевания (от 30% и более). Для завершающей стадии заболевания более характерно расстройство равновесия, чем приступы головокружения.
Для верификации диагноза болезни Меньера необходимо установление наличия эндолимфатического гидропса. В настоящее время в клинике наибольшее применение нашли два инструментальных метода диагностики гидропса внутреннего уха - дегидратационые пробы и электрокохлеография.
При выполнении дегидратации используют глицерол в дозе 1,5-2,0 г/кг массы больного с равным объёмом лимонного сока для потенцирования действия. Исследование слуха проводят непосредственно перед приёмом препарата и затем через 1, 2, 3, 24 и 48 ч. Необходимость проведения исследования через 48 ч определяется у каждого больного индивидуально, в зависимости от скорости регидратации.
Оценку результатов дегидратации проводят по нескольким критериям. Пробу считают положительной, если через 2-3 ч после приёма препарата пороги тонального слуха понижаются не менее чем на 5 дБ во всём диапазоне исследуемых частот или на 10 дБ на трёх частотах и улучшается разборчивость речи не менее чем на 12%. Пробу считают отрицательной, если пороги тонального слуха через 2-3 ч повышаются и ухудшается разборчивость речи относительно исходного уровня. Промежуточные варианты расценивают как сомнительные.
Достаточно информативным считают применение ОАЭ как объективного неинвазивного метода оценки состояния сенсорных структур внутреннего уха при проведении дегидратации, что повышает чувствительность методики до 74%. При положительной дегидратационной пробе происходит повышение амплитуды ото-акустического ответа не менее чем на 3 дБ. Наиболее информативно применение ОАЭ на частоте продукта искажения. Кроме того, для мониторирования состояния функции равновесия целесообразно применение динамической постурографии при проведении дегидратационных проб для выявления гидропса вестибулярного отдела внутреннего уха.
Методика электрокохлеографии, также применяемая для выявления гидропса лабиринта, позволяет регистрировать электрическую активность улитки и слухового нерва, возникающую в интервале 1-10 мс после предъявляемого стимула. Эта активность состоит из пресинаптической активности, представленной микрофонным и суммационным потенциалами, генерируемыми на уровне внутреннего уха, а также постсинаптической активности, к которой относится потенциал действия слухового нерва, генерируемый периферической частью этого нерва. При наличии гидропса во внутреннем ухе выявляют следующие признаки:
-
негативную волну суммационного потенциала, предшествующую потенциалу действия. Наблюдается возрастание амплитуды суммационного потенциала по мере увеличения интенсивности, с соответствующим увеличением соотношения амплитуд суммационного потенциала и потенциала действия более 0,4;
-
сдвиг латентного периода потенциала действия при стимуляции щелчками альтернирующей полярности более чем на 0,2 мс;
-
изменение амплитуды суммационного потенциала при исследовании тональными посылами.
Кроме того, ряд исследователей подтверждают эффективность использования метода низкочастотной маскировки при выявлении гидропса внутреннего уха. В норме при предъявлении низкочастотного тона базальная мембрана внутреннего уха синхронно движется на протяжении всей своей длины. При этом чувствительность органа Корти для тонов меняется с определённой периодичностью. Восприятие нормально слышащим человеком тональных посылок различной частоты, предъявляемых на фоне низкочастотного маскера, значительно меняется в зависимости от фазы, в которую попадает сигнал. Ещё в конце XX в. были проведены исследования с моделированием экспериментального гидропса внутреннего уха, позволившие предположить, что маскировка тональных посылок предъявлением низкочастотного тона не зависит от фазы предъявления тона при эндолимфатическом гидропсе внутреннего уха в отличие от нормы. В клинической практике в слуховой проход обследуемого с использованием плотно фиксируемого вкладыша подаётся маскирующий тон и короткая тональная посылка. В качестве маскирующего тона можно применять тон частотой 30 Гц и интенсивностью до 115 дБ. В качестве тональной посылки используют частоту 2 кГц. Тестовый сигнал предъявляется фазе от 0 до 360° по отношению к маскеру, шагом в 30°. При наличии гидропса практически не наблюдается колебаний в восприятии тестового сигнала частотой 2 кГц на фоне маскера в зависимости от фазы предъявления. Метод имеет ряд ограничений в применении.
При комплексном обследовании проводят рентгенологическое исследование органов грудной клетки, височных костей в проекциях Стенверса, Шюллера и Майера, наиболее информативно проведение КТ и МРТ головы. Для изучения церебральной гемодинамики проводят экстракраниальную и транскраниальную ультразвуковую допплерографию магистральных сосудов головы или дуплексное сканирование сосудов головного мозга. Всем больным необходимо проведение аудиологического, вестибулометрического и комплексного стабилометрического исследования для оценки состояния органа слуха и равновесия.
Дифференциальная диагностика
При болезни Меньера присутствует известная триада симптомов, обусловленная формированием во внутреннем ухе гидропса. В случае невыявления гидропса при проведении специфических тестов необходимо комплексное обследование для определения других причин, способных вызвать приступы системного головокружения и изменения слуха.
Дифференциальную диагностику проводят с патологическими состояниями, которые также вызывают системное головокружение. Среди них:
Кроме того, необходимо помнить, что головокружение может также наблюдаться при приёме некоторых групп лекарственных препаратов; при поражении ЦНС; как осложнение острого среднего или хронического среднего отита; при отосклерозе; как следствие гипервентиляции, а также при психогенных расстройствах.
Показания к консультации других специалистов
Учитывая сложность дифференциальной диагностики этого заболевания, необходимо проведение комплексного общеклинического обследования с участием терапевта, невролога, окулиста (с исследованием глазного дна и сосудов сетчатки), эндокринолога, а также по показаниям консультация травматолога.
Пример формулировки диагноза
Болезнь Меньера, I стадия. Нейросенсорная тугоухость II степени.
ЛЕЧЕНИЕ
Цели лечения
Основная цель лечения - прекращение приступов системного головокружения и поражения органа слуха.
Показания к госпитализации
При приступах в зависимости от их выраженности может потребоваться госпитализация; при этом назначают покой, седативные, противорвотные средства, вестибулярные супрессанты. Госпитализация необходима для проведения хирургического вмешательства по поводу болезни Меньера и подбора курса адекватной консервативной терапии, а также при проведении комплексного обследования больного.
Немедикаментозное лечение
Лечение должно быть направлено на реабилитацию вестибулярной и слуховой функции. Следует рассмотреть следующие стратегические направления:
-
профилактические меры - информирование больного, психолого-социальное консультирование;
-
рекомендации по питанию, позволяющие сбалансировать обменные процессы в организме;
-
способствование адаптации и компенсации - своевременная отмена подавляющих вестибулярную функцию препаратов, используемых для купирования приступов головокружения, и физические упражнения, направленные на тренировку вестибулярного аппарата, улучшение координации в пространстве.
Цель вестибулярной реабилитации - улучшить способность пациента к поддержанию равновесия и движению, уменьшить проявление симптомов болезни. Важно отметить, что при поражении внутреннего уха необходима реабилитация как вестибулярной, так и слуховой функции. При двустороннем поражении слуха необходимо проведение социальной адаптации с реабилитацией утраченной слуховой функции - больным показано слухопротезирование.
Медикаментозное лечение
Особенность консервативного лечения данного заболевания - низкая доказательность эффективности проводимого лечения, что связано с рядом факторов: доподлинно не известна этиология болезни, имеет место высокий процент пла-цебоположительных результатов лечения, с течением болезни наблюдается ослабление выраженности патологической симптоматики. Лечебные мероприятия при болезни Меньера носят в основном эмпирический характер.
Существует две стадии лечения болезни Меньера: купирование приступов и долгосрочное лечение.
Для купирования приступа в условиях стационара применяют внутримышечное введение растворов атропина и платифиллина; кроме того, используют вестибулярные блокаторы центрального действия и седативные средства. Симптоматический эффект седативных средств при остром головокружении связан с общим действием, в условиях которого снижается способность вестибулярных ядер анализировать и интерпретировать импульсы, поступающие из лабиринта.
При долгосрочном лечении для предотвращения развития болезни применяют разнообразные препараты. Большое значение в комплексном лечении имеет соблюдение больным диеты, позволяющей ограничить количество потребляемой соли. Кроме того, комплекс консервативной терапии должен быть индивидуально подобран. В комплексном лечении назначают препараты, улучшающие микроциркуляцию и проницаемость капилляров внутреннего уха, в ряде случаев они снижают частоту и интенсивность головокружения, уменьшают шум и звон в ушах, улучшают слух. Назначают также мочегонные средства, хотя в литературе есть данные о сопоставимости терапии диуретиками с эффектом плацебо. Смысл назначения диуретиков заключается в том, что, усиливая диурез и уменьшая задержку жидкости, они снижают объём эндолимфы, предотвращая формирование гидропса. Некоторые исследования констатируют, что диуретики оказывают положительный эффект, особенно у женщин в период менопаузы.
Широко используют бетагистин в дозе 24 мг два раза в день. Есть репрезентативные клинические исследования, подтверждающие эффективность бетагистина при купировании головокружений и в отношении снижения шума и стабилизации слуха у больных, страдающих кохлеовестибулярными нарушениями при гидропсе внутреннего уха, за счет улучшения микроциркуляции в сосудах улитки. Кроме того, в комплексном лечении используют венотоники и препараты, стимулирующие нейропластичность, в частности гинкго двулопастного листьев экстракт в дозе 40 мг три раза в сутки. Особое значение препараты, стимулирующие нейро-пластичность, имеют у больных в комплексном лечении при проведении вестибулярной реабилитации.
Комплексная консервативная терапия оказывается эффективной у 70-80% больных - купируется приступ и наступает более или менее продолжительная ремиссия.
Хирургическое лечение
Учитывая тот факт, что даже по самым благоприятным прогнозам после положительного эффекта проведённой консервативной терапии ряд больных продолжают страдать от тяжёлых симптомов болезни Меньера, очень актуален вопрос о хирургическом лечении этого заболевания. За прошедшие десятилетия разработаны различные подходы к решению этой проблемы.
С современных позиций хирургическое лечение болезни Меньера должно быть основано на трёх принципах:
Детально особенности хирургических вмешательств при болезни Меньера описаны в соответствующем разделе.
Дальнейшее ведение
Необходимо информировать пациента. Страдающие болезнью Меньера не должны работать на транспорте, на высоте, около движущихся механизмов, в условиях перепада давления. Курение и употребление алкоголя должны быть полностью исключены. Рекомендуют соблюдение диеты с ограничением поваренной соли. Больным также рекомендуют комплексы физических упражнений под наблюдением специалиста для ускорения вестибулярной реабилитации. Хорошие результаты дают занятия восточной гимнастикой, в частности тай-чи. Занятия лечебной физкультурой следует проводить только в межприступном периоде.
ПРОГНОЗ
Для большинства пациентов головокружение, которое часто называют кризом или приступом болезни Меньера, представляет собой наиболее пугающее проявление заболевания и основную причину их нетрудоспособности, в силу выраженности и непредсказуемости этих приступов. В процессе развития болезни появляется нарушение слуха и развивается хроническая вестибулярная дисфункция, что приводит к инвалидности или снижению активности (например, неспособность идти по прямой), что, в свою очередь, не позволяет заниматься профессиональной деятельностью большинству больных.
Примерные сроки нетрудоспособности определяются особенностью течения заболевания у конкретного больного и необходимостью проведения консервативного и хирургического лечения, а также возможностью проведения комплексного обследования в амбулаторных условиях.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Пальчун В.Т., Кадымова М.И. Выбор метода лечения больных болезнью Меньера и сходными заболеваниями // Вестн. оторинолар. - 1994. - № 2. - С. 5-9.
Сагалович Б.М., Пальчун В.Т. Болезнь Меньера. - М.: Моск. информ. агентство, 1999. Пальчун В.Т., Магомедов М.М., Лучихин Л.А. Оториноларингология. - М.: Медицина, 2002.
Пальчун В.Т., Лучихин Л.А., Полякова Т.С. и др. Критерии диагностики гидропса лабиринта: Пособие для врачей. - М., 1999.
Claes J., Van de Heyning P.H. A review of medical treatment for Meniere’s disease // Acta Otolaryngol Suppl. - 2000. - Vol. 544. - P. 34.
Schuknecht H.F., Gulya A.J. Endolymphatic hidrops. An overview and classification // Ann. Otol. Rhiniol. Laryngol. - 1983. - Suppl. 106. - P. 1-20.
Kim H.H., Wiet R.J., Battista R.A. Trends in the diagnosis and the management of Meniere’s disease: results of a survey // Otolaryngol. Head Neck Surg. - 2005. - Vol. 132. - P. 722.
ДОБРОКАЧЕСТВЕННОЕ ПАРОКСИЗМАЛЬНОЕ ПОЗИЦИОННОЕ ГОЛОВОКРУЖЕНИЕ
ОПРЕДЕЛЕНИЕ
ДППГ - приступообразное вестибулярное головокружение, провоцирующим фактором которого является изменение положения головы и тела.
КОД ПО МКБ-10
Н81.1 Доброкачественное пароксизмальное головокружение.
ЭПИДЕМИОЛОГИЯ
Частота ДППГ различна и составляет, по данным ряда авторов, 3-50% всех больных с периферическим вестибулярным головокружением. Женщины болеют этим заболеванием чаще мужчин. ДППГ возникает в любом возрасте, в том числе и у детей.
ПРОФИЛАКТИКА
Профилактика ДППГ не разработана, так как точно не определена причина заболевания. Рецидивы после выполнения лечебных мероприятий для купирования головокружений встречаются у 6-8% больных. По данным ряда авторов, у больных с повторяющимся ДППГ частота рецидивов зависит от степени нарушения обмена кальция.
КЛАССИФИКАЦИЯ
ДППГ классифицируют по локализации патологии: в зависимости от места расположения свободно перемещающихся частиц отолитовой мембраны - в заднем, горизонтальном или переднем полукружных каналах лабиринта, а также по отношению к структурам полукружного канала выделяют наиболее частые формы ДППГ:
ЭТИОЛОГИЯ
В 50-75% всех случаев заболевания причину установить не удаётся, и поэтому речь идёт об идиопатической форме. Возможной причиной возникновения ДППГ могут быть травма, нейролабиринтит, болезнь Меньера, хирургические операции (как общеполостные, так и отологические).
ПАТОГЕНЕЗ
В настоящее время существует две основные теории ДППГ - купулолитиазис и каналолитиазис, в некоторых работах объединяемые термином «отолитиаз». Механизм развития головокружений при этом связан с деструкцией отолитовой мембраны, причины которой до настоящего времени не выяснены - дефрагмен-тация отолитовой мембраны и нерастворение свободно перемещающихся фрагментов. Наиболее вероятная причина - нарушение каких-то из факторов кальциевого обмена или вещества, связывающего его. В настоящее время считается, что у больных с рецидивирующей формой ДППГ частота рецидивов зависит от степени нарушения обмена кальция. Одним из факторов формирования ДППΓ может быть повышение в эндолимфе концентрации кальция, вследствие чего не происходит растворения фрагментов отолитовой мембраны.
Свободно перемещаемые частицы в преддверии лабиринта, находясь в эндолимфе, под действием силы гравитации стремятся к осаждению. Поскольку их масса мала, а эндолимфа имеет определённую плотность, осаждение на дно ото-литовых мешочков происходит медленно. Теоретически рассчитана масса частиц отолитовой мембраны, которые могут вызвать головокружения. Так, для купуло-литиазиса это 0,69 мкг, для каналолитиазиса - 0,087 мкг. Наилучшим временем для осаждения отолитовых частиц в полукружные каналы является период ночного сна человека, когда из-за горизонтального положения головы полукружные каналы лабиринта оказываются ниже расположения отолитовых рецепторов, что приводит во время плавного оседания частиц к проникновению их из преддверия лабиринта в полость полукружных каналов. Мелкие частицы, имеющие массу, недостаточную для развития головокружения, могут оседать в нижнюю часть полукружного канала, где формируют сгусток, который может быть причиной появления позиционного головокружения.
Возникновение головокружения и позиционного нистагма у больных с ото-литиазом возникает из-за стимуляции ампулярных рецепторов полукружных каналов, перемещающимися фрагментами отолитовой мембраны в каналах или на самом рецепторе, что приводит к развитию деполяризации или гиперполяризации в сенсорных клетках вестибулярного рецептора.
«Доброкачественность» головокружения обусловлена внезапным его исчезновением, на которое, как правило, не влияет проводимая медикаментозная терапия. Этот эффект, скорее всего, связан с растворением свободно перемещающихся частиц в эндолимфе, особенно при уменьшении концентрации кальция в ней, что было доказано экспериментально. Кроме того, фрагменты отолитовой мембраны могут перемещаться в мешочки преддверия самостоятельно при движениях головы, хотя спонтанно это происходит гораздо реже.
В большинстве случаев позиционное ДППГ максимально выражено ночью или утром после пробуждения больного, а затем в течение дня, как правило, уменьшается. Этот эффект обусловлен дефрагментацией частиц отолитовой мембраны произвольными движениями головы, а также в некоторой степени развивающейся вестибулярной габитуацией.
КЛИНИЧЕСКАЯ КАРТИНА
Для клинической картины ДППГ характерно наличие внезапного вестибулярного головокружения (с ощущением вращения предметов вокруг больного) при изменении положения головы и тела. Чаще всего головокружение возникает утром после сна или ночью в момент поворота в кровати. Головокружение характеризуется большой интенсивностью и продолжается не более одной минуты. Если больной в момент возникновения головокружения возвратился в исходное положение, то головокружение прекращается быстрее. Также провоцирующими движениями могут быть запрокидывание головы назад и наклоны вниз, поэтому большинство пациентов, экспериментально определив этот эффект, стараются производить повороты, подъёмы с кровати и наклоны головы медленно и не использовать плоскость поражённого канала.
Приступ ДППГ может сопровождаться тошнотой, а иногда и рвотой, особенно если головокружение вызвало значительное беспокойство и возбуждение у больного, что сопровождается его метанием с постоянными изменениями положения тела и головы, что, в свою очередь, провоцирует очередные приступы.
Для ДППГ характерно наличие специфического позиционного нистагма, который можно наблюдать при возникновении приступа позиционного головокружения. Его направление обусловлено локализацией в конкретном полукружном канале свободно перемещающихся статоконий и особенностями организации вестибулоокулярного рефлекса. Наиболее часто ДППГ возникает из-за поражения заднего полукружного канала. Реже патология локализуется в горизонтальном и переднем каналах. Встречается сочетанная патология нескольких полукружных каналов в одном или различных ушах больного.
Расстройство равновесия не обязательный признак болезни и развивается, как правило, у больных с длительным ДППГ или при условии существования других причин, косвенно ухудшающих равновесие.
Важным для клинической картины ДППГ является полное отсутствие другой неврологической и отологической симптоматики, а также отсутствие изменений слуха у больных из-за развития этого головокружения.
ДИАГНОСТИКА
Физикальное обследование
При ДППГ анамнез не предоставляет исчерпывающих сведений для установления диагноза. Важнее проведение обследования больного оториноларингологом (отоневрологом) или неврологом по стандартному протоколу. Специфичными тестами для установления ДППГ являются позиционные тесты Дикса-Холлпайка, Брандта-Дароффа и др.
Позиционную пробу Дикса-Холлпайка выполняют следующим образом: пациент садится на кушетку и поворачивает голову на 45° вправо или влево. Затем врач, фиксируя руками голову пациента, быстро перемещает его в положение лёжа на спине, при этом голова пациента свешивается за край кушетки и находится в расслабленном состоянии, удерживаемая руками врача. Врач наблюдает за движениями глаз пациента и опрашивает его о возникновении головокружения. Необходимо заранее предупредить пациента о возможности появления типичного для него головокружения и убедить в обратимости и безопасности данного состояния. Возникающий при этом типичный для ДППГ нистагм обязательно имеет латентный период, что связано с некоторой задержкой в движении сгустка в плоскости канала или отклонении купула при наклоне головы. Поскольку частицы имеют определённую массу и движутся под действием силы тяжести в жидкости с определённой вязкостью, существует короткий период набора скорости оседания. Эта проба применяется для диагностики состояния заднего и переднего полукружных каналов (переднего - на противоположной стороне). Определение наличия ДППГ в горизонтальном канале выполняется в положении лёжа на спине с поворотами головы вправо и влево.
Направление позиционного нистагма обусловлено организацией вестибуло-окулярного рефлекса. Все вестибулярные рецепторы полукружных каналов имеют непосредственную связь с глазными мышцами: прямыми и косыми. Рецепторы горизонтального полукружного канала связаны с прямыми мышцами глаз, и их стимуляция вызывает горизонтальный позиционный нистагм. Рецепторы переднего и заднего полукружных каналов связаны с косыми глазными мышцами, что создаёт особый нистагм, который имеет вертикальный и вращательный компоненты.
Типичный позиционный нистагм ДППГ для каналолитиазиса заднего полукружного канала (при взгляде пациента прямо) имеет два компонента: вертикальный вверх и вращательный вниз с направлением в сторону земли. При этом вращательная фаза нистагма более выражена при взоре больного в сторону. Подобный нистагм также возникает и при патологии переднего полукружного канала, однако его вращательный компонент будет направлен в противоположную сторону. Направление позиционного нистагма при купулолитиазисе и каналолитиазисе может не совпадать при выполнении позиционных проб, особенно при поражении горизонтального полукружного канала.
Латентный период (время от выполнения наклона до появления нистагма) для патологии заднего и переднего полукружных каналов не превышает 3-4 с, для горизонтального - 1-2 с. Длительность позиционного нистагма для кана-лолитиазиса заднего и переднего каналов не превышает 30-40 с, горизонтального - 1-2 мин. Купулолитиазис характеризуется более длительным позиционным нистагмом. Всегда типичный позиционный нистагм ДППГ сопровождается головокружением, которое возникает вместе с нистагмом, уменьшается и исчезает так же гармонично. При возвращении больного с ДППГ в исходное положение, при проведении позиционной пробы, часто можно наблюдать головокружение и реверсивный нистагм, направленный в противоположную сторону и, как правило, менее яркий, чем при наклоне. При повторении теста нистагм и головокружение повторяются с гармонично сниженными характеристиками. В зависимости от расположения фрагментов отоконий в канале (каналолитиазис или купулолитиазис) вызванный позиционный нистагм будет иметь свои особенности проявления, и для определения указанных форм потребуется проведение дополнительных тестов. Для определения каналолитиаза и купулолитиаза в горизонтальном полукружном канале необходимо выполнить дополнительный тест с наклоном головы вверх и вниз в положении сидя.
При исследовании горизонтального полукружного канала для определения ДППГ надо провести повороты головы и тела пациента, лежащего на спине, соответственно вправо и влево с фиксированием головы в определённых положениях. Для ДППГ горизонтального канала позиционный нистагм тоже является специфичным и сопровождается позиционным головокружением.
Наиболее часто ДППГ возникает в заднем полукружном канале - более 80%, реже поражается горизонтальный канал - около 10-12% и еще реже - передний полукружный канал. Одновременно могут быть поражены несколько каналов в одном лабиринте или различные каналы с двух сторон.
Наибольшее расстройство равновесия больные с ДППГ испытывают в положении стоя с запрокинутой или повёрнутой в плоскости поражённого канала головой, что было показано при проведении исследований с использованием стато-кинетических проб и объективных электронных систем регистрации отклонения центра тяжести.
Лабораторные исследования
Лабораторные исследования не имеют специфических проявлений при ДППГ, однако в небольшой группе больных ДППГ с макроглобулинемией могут способствовать выявлению этиологии заболевания.
Инструментальные исследования
Следует учитывать, что ДППГ сопровождается периферическим вестибулярным нистагмом, который подавляется фиксацией взора, поэтому при визуальном исследовании больного не всегда удаётся его зарегистрировать. Рекомендуется применять устройства, усиливающие визуальное наблюдение нистагма и устраняющие фиксацию взора. Простейшие приспособления - очки Блессинга или Френзеля с астигматическими или диоптрическими (+20) линзами. Электроокулография в традиционном её исполнении не позволяет регистрировать торсионные (вращательные) движения глаз, но даёт возможность получать информацию о горизонтальной и вертикальной составляющих нистагменного цикла. Современные диагностические системы видеоокулографии, состоящие из непрозрачных очков со встроенными инфракрасными камерами слежения и математической обработкой движений глаз, позволяют объективно и с большой точностью регистрировать нистагм. Как правило, в подобных диагностических системах ведётся регистрация не только нистагма, но и положения больного в момент исследования и комментариев к его ощущениям.
Дифференциальная диагностика
ДППГ сопровождается позиционным головокружением, обусловленным патологией внутреннего уха. Однако позиционное головокружение может иметь и центральные причины. Прежде всего, это заболевания задней черепной ямки, в том числе опухоли, для которых характерно наличие неврологической симптоматики, выраженное расстройство равновесия и центральный позиционный нистагм.
Центральный позиционный нистагм характеризуется прежде всего особым направлением (вертикальным или диагональным); фиксация взора не оказывает на него влияния или даже его усиливает: не всегда он сопровождается головокружением и не истощается (длится в течение всего времени, пока больной находится в положении, при котором он появился).
Позиционный нистагм и головокружение могут сопровождать развитие рассеянного склероза и вертебрально-базилярную недостаточность, однако при этом будет регистрироваться характерная для обоих заболеваний неврологическая симптоматика.
Показания к консультации других специалистов
Наиболее важные специалисты для диагностики ДППГ - оториноларинголог (отоневролог или сурдолог) и невролог. Поскольку это заболевание имеет специфические проявления (позиционный нистагм и позиционное головокружение), консультации других специалистов и дополнительные методы исследования, кроме вестибулометрических, для установки диагноза не потребуются.
Пример формулировки диагноза
Доброкачественное пароксизмальное позиционное головокружение, идиопати-ческое, каналолитиазис правого заднего полукружного канала.
ЛЕЧЕНИЕ
Цели лечения
Основная цель в лечении ДППГ - полностью и в кратчайшие сроки купировать приступы позиционного головокружения. С 1990-х гг. активно развивалась техника лечебных манёвров для механического перемещения свободных частиц отолитовой мембраны.
Немедикаментозное лечение
В настоящее время существует большое количество лечебных манёвров (упражнений), которые следует выполнять больному в зависимости от локализации фрагментов отолитовой мембраны в полукружных каналах.
Из упражнений, чаще рекомендуемых больным для самостоятельного выполнения, следует отметить метод Брандта-Дароффа. Согласно этой методике, больному рекомендуют выполнять упражнения трижды в день по 5 наклонов в обе стороны за один сеанс. При возникновении головокружения хотя бы однократно утром в любом положении упражнения повторяются днём и вечером. Для выполнения методики больному необходимо после пробуждения сесть в центр кровати, свесив ноги вниз. Затем он укладывается на какой-либо бок с повёрнутой на 45° головой кверху и находится в этом положении 30 с (или пока не закончится головокружение). После этого больной встаёт в исходное положение «сидя», в котором пребывает 30 с, после чего быстро укладывается на противоположный бок с поворотом головы кверху на 45°. Спустя 30 с возвращается в исходное положение «сидя». Утром больной совершает по 5 повторяющихся наклонов в обе стороны. Если головокружение возникло хотя бы однократно в любом положении, наклоны необходимо повторить днём и вечером.
Длительность подобной терапии подбирается индивидуально и может быть определена как период в 2-3 дня после последнего позиционного головокружения в момент проведения упражнений Брандта-Дароффа. Эффективность подобной техники для купирования ДППГ составляет около 60%. Упражнения Брандта- Дароффа также применимы при купулолитиазисе, создавая вестибулярную габи-туацию, постепенно улучшают состояние больного. Несмотря на неэффективность лекарственной терапии ДППГ, возможно в случае высокой вегетативной чувствительности рекомендовать бетагистин (48 мг в сутки) на период проведения лечебных манёвров. Вероятно, эффект улучшения кровоснабжения внутреннего уха, возникающий на фоне применения этого препарата, будет положительно влиять на метаболические процессы, происходящие во время развития этой патологии.
Другие лечебные манёвры требуют непосредственного участия лечащего врача, так как являются более специфичными для формы и стороны поражения, которые необходимо определить перед выбором маневра. Эффективность некоторых маневров достигает 95%. Ещё один из распространённых лечебных методов - манёвр Семонта. Выполняется он сидящему на кушетке больному, ноги которого свешены вниз. Сидя больной поворачивает голову в горизонтальной плоскости на 45° в здоровую сторону. Затем врач, фиксируя голову больного руками, укладывает его на бок на поражённую сторону. В этом положении больной находится всё время, пока не закончится головокружение. Далее врач, быстро перемещая свой центр тяжести, продолжая фиксировать голову пациента в той же плоскости, укладывает больного на другой бок через положение сидя и фиксирует голову в той же плоскости (лбом вниз). Больной находится в этом положении до полного исчезновения головокружения. Далее при том же положении головы относительно плоскости наклона больного усаживают на кушетку (при необходимости возможно повторение манёвра). Следует отметить, что особенностью этого метода является быстрое перемещение больного с одного бока на другой, во время которого больной с ДППГ будет испытывать значительное головокружение, с возможными вегетативными реакциями в виде тошноты и рвоты; поэтому у больных с заболеваниями сердечно-сосудистой системы этот манёвр следует выполнять с осторожностью и возможной премедикацией. Для этого может быть использован бетагистин (24 мг однократно за 1 ч до выполнения манёвра). В особых случаях возможно применение для премедикации тиэтилперазина и других противорвотных препаратов центрального действия.
Другие лечебные манёвры для лечения ДППГ также могут быть с успехом применены. При патологии заднего полукружного канала эффективен манёвр Эпли, тоже выполняемый на кушетке и имеющий наибольшую эффективность. Особенность этого лечебного манёвра - его выполнение по чёткой траектории, без высокой скорости перехода из одного положения в другое. Исходное положение больного - сидя на кушетке вдоль неё. Предварительно совершается поворот головы больного в сторону патологии. Затем его, при фиксированной руками врача голове, укладывают на спину с запрокинутой на 45° назад головой, следующий поворот фиксированной головы - в противоположную сторону в том же положении на кушетке. Далее больной укладывается на бок, а голова поворачивается здоровым ухом вниз. Затем больной садится, голова наклонена и повёрнута в сторону патологии, после чего её возвращают в привычное положение - взор вперёд. Пребывание больного в каждом положении определяется индивидуально по выраженности вестибулоокулярного рефлекса. Многие специалисты используют дополнительные средства для ускорения осаждения свободно перемещающихся частиц, что повышает эффективность лечения. Как правило, повторение 2-4 манёвров за сеанс лечения достаточно для полного купирования ДППГ.
Ещё один из эффективных лечебных манёвров для лечения каналолитиазиса горизонтального полукружного канала - манёвр Лемперта. Исходное положение больного - сидя вдоль кушетки. Врач фиксирует голову больного в течение всего манёвра. Голову поворачивают на 45° в горизонтальной плоскости в сторону патологии. Затем больной укладывается на спину, последовательно поворачивается голова в противоположную сторону; больной укладывается на здоровый бок, голова соответственно поворачивается здоровым ухом книзу. Далее в том же направлении выполняется поворот тела пациента и укладывание на живот; после этого голова в положение носом книзу; по ходу поворота голова поворачивается далее; больной укладывается на противоположный бок; голова больным ухом книзу; усаживание на кушетке больного через здоровый бок. Манёвр может быть повторён. Время нахождения в каждой позиции манёвра всегда индивидуально и определяется вестибулоокулярным рефлексом.
Также выполняются и другие лечебные маневры, например, при локализации ДППГ в переднем полукружном канале, купулолитиазисе горизонтального полукружного канала и пр.
На эффективность лечебных манёвров будет влиять возможность точного пространственного перемещения головы больного в плоскости патологического полукружного канала. Различные формы дорсопатий в шейно-грудном отделе позвоночника будут оказывать неблагоприятное влияние на возможность точного позиционирования головы больного во время выполнения лечебного манёвра. Особенно это характерно для больных старше 50 лет. Однако в последнее время были созданы специальные электронные стенды, позволяющие с высокой точностью перемещать больного в плоскости любого полукружного канала на 360° с возможностью этапных остановок вращения и в комбинации с видеоокулогра-фией индивидуально формировать программу лечебного манёвра. Подобные стенды представляют собой кресло с возможностью полной фиксации больного, имеющие две оси вращения, электронный привод с пультом управления и возможностью механического вращения в аварийных ситуациях. Эффективность манёвра на подобном стенде повышается максимально и, как правило, не требует повторения.
Эффективность манёвров значительно выше у больных с каналолитиазисом, встречающимся гораздо чаще, чем купулолитиазис. При купулолитиазисе первые сеансы терапии не всегда эффективны и требуют повторения и сочетания различных манёвров. При этом в особых случаях упражнения Брандта-Дароффа могут быть рекомендованы на длительный срок с целью формирования адаптации.
В период после выполнения манёвра важным является соблюдение больным режима ограничения наклонов, а в первые сутки положение во время сна с приподнятым на 45-60° изголовьем.
Хирургическое лечение
У 1-2% всех больных с ДППГ лечебные манёвры могут быть неэффективны, а адаптация развивается крайне медленно. Тогда метод выбора лечения - хирургические операции. Прежде всего, наиболее специфична пломбировка поражённого полукружного канала костной стружкой. Эта операция активно применялась в зарубежной практике до разработки лечебных манёвров, однако она, как и другие вмешательства на внутреннем ухе, имеет осложнения. Пломбировка полукружных каналов является эффективным методом устранения позиционных головокружений при ДППГ с сохранением слуховой функции.
Другие оперативные методы лечения приводят к большим объёмам деструкции во внутреннем ухе и выполняются реже. К этим методам относят селективную ней-роэктомию вестибулярных нервов и лабиринтэктомию. За последние годы в нашей стране накоплен опыт применения лазеродеструкции лабиринта. Этот метод, вероятно, может быть использован для купирования позиционных головокружений у больных с ДППГ, при условии абсолютной неэффективности лечебных манёвров.
Лечение ДППГ, как правило, не требует госпитализации. Исключение могут составлять больные с высокой вегетативной чувствительностью.
Дальнейшее ведение
Рецидив ДППГ после эффективно проведённого маневра возникает менее чем у 6-8% больных, поэтому рекомендации ограничены соблюдением режима наклонов. У больных с рецидивирующей формой ДППГ показаны исследования обмена кальция.
Нетрудоспособность больного с ДППГ сохраняется примерно в течение недели. В случае купулолитиаза эти сроки могут быть увеличены. Спустя 5-7 дней после выполнения лечебного манёвра рекомендуется провести повторные позиционные тесты для принятия решения о дальнейшей терапии и лечебной тактике.
Следует информировать пациента о его дальнейшем поведении: в случае возникновения ДППГ прежде всего следует ограничить перемещение, выбрать удобное положение лёжа, стараться меньше поворачиваться в кровати и подниматься таким образом, чтобы не вызвать головокружения; постараться, как можно раньше попасть на приём к врачу (неврологу или отоневрологу), к которому можно добираться любым способом, только не за рулем машины самостоятельно.
ПРОГНОЗ
Благоприятный, с полным выздоровлением. По мнению ряда авторов, возможно самостоятельное выздоровление в период от 3-4 нед до нескольких месяцев без проведения какого-либо лечения.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Горбачева Ф.Е., Натяжкина Г.М., Чучин М.Ю. Головокружение // Консилиум медикум. - 2002. - Т. 4. - № 2. - С. 12-19.
Мельников О.А. Периферический вестибулярный синдром // Лечащий врач. - 2003. - № 10. - C. 66-70.
Мельников О.А. Отолитиаз как причина доброкачественного пароксизмального позиционного головокружения: Тез. докл. XVI съезда оториноларингологов РФ (21-24 марта 2001 г., г. Сочи). - СПб., РИА АМИ, 2001. - С. 309-311.
Мельников О.А., Замерград М.В. Доброкачественное позиционное головокружение // Лечащий врач. - 2000. - № 1. - С. 24-29.
Brandt T., Daroff R.B. Physical therapy for benign paroxysmal positional vertigo // Arch. Otolaryngol. - 1980. - Vol. 106(8). - P. 484-485.
Sondag H., deJong H.,J. Oosterveld. Behavioral changes in hamsters with otoconial malformations. Acta Otolaryngol. (Stockh.). - 1998. - Vol. 118. - P. 86-89.
Lorne S. Parnes, Sumit K. Agrawal and Jason Atlas. Diagnosis and management of benign paroxysmal positional vertigo (BPPV) // C.M.A.J. - 2003. - Vol. 169. - N 7.
Melnikov O., Koltisheva E., Paukova M., Zaritzky V. Endolymphatic hydrops patients with benign paroxysmal positioning vertigo // Archives for Sensology and Neurootology in Science and Practice. - 2003. - N 6.
Epley J.M. The canalith repositioning procedure: For treatment of benign paroxysmal positional vertigo // Otolaryngol. Head Neck. Surg. - 1992 Sep. - Vol. 107. - N 3. - P. 399-404.
Herdman S.J. Treatment of benign paroxysmal vertigo // Phys. Ther. - 1990 Jun. - Vol. 70. - N 6. - P. 381-388.
Lempert T., Wolsley C., Davies R. et al. Three hundred sixty-degree rotation of the posterior semicircular canal for treatment of benign positional vertigo: a placebo-controlled trial // Neurology. - 1997 Sep. - Vol. 49. - N 3. - P. 729-733.
Parnes L.S., McClure J.A. Posterior semicircular canal occlusion for intractable benign paroxysmal positional vertigo // Ann. Otol. Rhinol. Laryngol. - 1990 May. - Vol. 99. - N 5 Pt 1. - P. 330-334.
Schuknecht H.F. Cupulolithiasis // Arch. Otolaryngol. - 1969. - Vol. 90. - N 6. - P. 765-778.
ВЕСТИБУЛЯРНАЯ ДИСФУНКЦИЯ СОСУДИСТОГО ГЕНЕЗА
СИНОНИМЫ
Вертебрально-базилярная недостаточность, дисциркуляторная энцефалопатия.
ОПРЕДЕЛЕНИЕ
Нарушение вестибулярной функции, связанное с расстройством кровообращения в центральных и периферических отделах вестибулярного анализатора.
КОД ПО МКБ-10
H81 Нарушения вестибулярной функции.
H82 Вестибулярные синдромы при болезнях, классифицированных в других рубриках.
ЭПИДЕМИОЛОГИЯ
Жалобы на головокружение предъявляют около 30% населения, причём женщины в два раза чаще, чем мужчины. Головокружение часто возникает на фоне сосудистой патологии головного мозга, у больных с артериальной гипертензией, атеросклерозом, патологией магистральных артерий головы и вегетативно-сосудистой дистонией. До 47% этих больных имели заболевания ушей. При синдроме вегетативно-сосудистой дистонии у больных головокружение наблюдается в 58-71% случаев.
ПРОФИЛАКТИКА
Предупреждение развития у пациентов артериальной гипертонии, атеросклероза и деформаций магистральных артерий головы.
СКРИНИНГ
Скрининг данной категории больных заключается в выполнении расширенного отоневрологического обследования, включающего классическое отоневрологи-ческое обследование, аудиометрию и АСВП, результаты ультразвуковых методов исследования кровотока по магистральным артериям головы и шеи, а также данные, полученные при нейровизуализации. Для диагностики уровня поражения вестибулярного анализатора проводят исследование спонтанных и экспериментальных вестибулярных реакций, слуховой функции и АСВП, определяют функциональное состояние других черепных нервов (обонятельного, тройничного, лицевого, языкоглоточного и блуждающего). Периферический кохлеовестибуляр-ный синдром характеризуется отсутствием очаговой отоневрологической и неврологической симптоматики, наличием одностороннего спонтанного нистагма, снижением вестибулярной возбудимости лабиринта, сохранным оптокинетическим нистагмом в сочетании с периферическим поражением слухового анализатора. Для периферического вестибулярного синдрома характерно наличие патологических изменений со стороны магистральных артерий в виде асимметрий диаметров и гипоплазии одной из позвоночных артерий, а также отсутствие очагов ишемии головного мозга при КТ и МРТ головного мозга.
Для центрального вестибулярного синдрома характерно наличие очаговой ото-неврологической симптоматики, двустороннего или множественного спонтанного нистагма, гиперрефлексии экспериментального нистагма, нарушение оптокинетического нистагма, в сочетании с центральными нарушениями слуха и неврологической симптоматикой. Центральный вестибулярный синдром развивается на фоне более выраженных изменений магистральных артерий головы - стенозов и окклюзий позвоночной артерии и внутренних сонных артерий, приводящих к более значительному дефициту кровотока в сосудах головного мозга, что сопровождается наличием очагов ишемии в различных отделах головного мозга.
КЛАССИФИКАЦИЯ
Вестибулярные нарушения классифицируют в зависимости от уровня поражения.
Классификация заболевания, в зависимости от фазы и степени компенсации вестибулярной функции, предусматривает деление вестибулярных нарушений на компенсированные и декомпенсированные.
Все вестибулярные изменения можно разделить на две группы.
-
Локальные вестибулярные симптомы. Все очаговые вестибулярные нарушения (периферические, стволовые, корково-подкорковые) протекают асимметрично.
-
Общемозговые вестибулярные симптомы, представленные симметричными спонтанными и экспериментальными вестибулярными реакциями. Характерна тоничность всех видов нистагма или выпадение быстрой фазы калорического и оптокинетического нистагма.
ЭТИОЛОГИЯ
Головокружение может иметь ишемический сосудистый характер, обусловленный нарушением циркуляции крови в артериях, питающих внутреннее ухо, что приводит к ишемии лабиринта. Дифференциальная диагностика этих заболеваний чрезвычайно важна, так как только своевременно и правильно установленный диагноз позволяет проводить патогенетическое лечение и профилактику заболеваний внутреннего уха сосудистого генеза. Головокружение часто возникает на фоне сосудистой патологии головного мозга у больных с артериальной гипертонией, атеросклерозом, патологией магистральных артерий головы, вегетативно-сосудистой дистонией, а также после инфаркта миокарда при наличии различных форм аритмий и кардиальной патологии.
Значительное место в структуре цереброваскулярных заболеваний занимают острые и хронические нарушения кровообращения в вертебрально-базилярной системе, обусловленные аномалиями развития, стенозами и деформациями позвоночных артерий. Головокружение в этих случаях возникает в ответ на ишемию в различных отделах вертебрально-базилярной системы, приводящую к поражению вестибулярного анализатора (от лабиринта до его коркового отдела).
В клинической практике важно различать периферическое головокружение, обусловленное ишемическим поражением внутреннего уха (лабиринта), корешка VIII черепного нерва, и центральное, обусловленное ишемией вестибулярных ядер и проводящих путей. Периферическое головокружение возникает значительно чаще, чем центральное.
ПАТОГЕНЕЗ
С учётом того что передненижняя артерия мозжечка участвует в кровоснабжении не только переднелатеральных отделов ствола, средней ножки мозжечка, но и внутреннего уха, изменение интенсивности кровотока по этой артерии приводит к возникновению ишемии лабиринта и корешка VIII черепного нерва, вестибулярных ядер и вестибуломозжечковых путей, развитию приступа головокружения. Описаны клинические признаки инфаркта в бассейне передненижней артерии мозжечка, до развития которого имели место рецидивирующие атаки вращательного головокружения. Головокружение появляется как изолированный симптом задолго до развития инфаркта в бассейне передненижней артерии мозжечка, сопровождается снижением слуха, шумом в одном ухе с последующей атаксией. Односторонние слуховые и вестибулярные нарушения были подтверждены результатами аудиологического и вестибулометрического исследования. Показано, что атаки головокружения, предшествующие инфаркту, становятся результатом ишемии внутреннего уха. Нарушение функции вестибулярного нерва возникает при сдавлении его сосудом.
КЛИНИЧЕСКАЯ КАРТИНА
Больной жалуется на приступы системного или несистемного головокружения по типу нарушения равновесия. Среди жалоб также отмечаются тошнота и рвота, шум в ухе, снижение слуха. Нередко приступы носят рецидивирующий характер, схожи с приступами болезни Меньера, связаны с колебаниями артериального давления, поворотами и наклонами головы, стрессом.
Вестибулярная дисфункция при недостаточности кровообращения в верте-брально-базилярной системе проявляется широким спектром разнообразных по клиническим проявлениям периферических кохлеовестибулярных синдромов. Характерны приступы системного вращательного головокружения, которые возникают у пожилых больных чаще на фоне артериальной гипертонии в сочетании с атеросклерозом, а у молодых - на фоне вегетативно-сосудистой дистонии. Эти приступы сопровождаются острой односторонней сенсоневральной тугоухостью (практической глухотой), выпадением вестибулярной возбудимости на одноименной стороне и составляют симптомокомплекс инфаркта внутреннего уха. Приступы головокружения бывают изолированными или сочетаются с другими неврологическими проявлениями.
Начало заболевания характеризуется развитием острого приступа головокружения системного характера с тошнотой, рвотой, расстройством равновесия, иногда с кратковременной потерей сознания. До развития приступа головокружения некоторые больные отмечают появление шума и снижение слуха, чаще более выраженное с одной стороны. В ряде случаев слуховые нарушения бывают выражены незначительно и характеризуются больными как нарушение разборчивости речи. Рецидивы приступов периферического головокружения связаны с повышением или колебаниями артериального давления, поворотами головы и туловища, переменой положения тела.
Анализ собственных наблюдений и данных литературы позволил сделать вывод о наличии анатомо-физиологических предпосылок, на фоне которых формируется периферический кохлеовестибулярный синдром. К ним относят аномалии позвоночных артерий, такие как асимметрия диаметров позвоночных артерий, гипоплазия одной из них, аномалия вхождения позвоночной артерии в канал на уровне С5 шейного позвонка, отсутствие задних соединительных артерий (частичное разобщение виллизиева круга), наличие сосудистых петель в зоне выхода слухо-преддверного нерва из ствола головного мозга.
По данным ультразвуковых методов исследования кровотока по магистральным артериям головы (ультразвуковая допплерография, дуплексное сканирование, транскраниальная допплерография и магнитно-резонансная ангиография), структурные изменения позвоночных артерий характеризуются деформациями (чаще односторонними), гипоплазией, в единичных случаях стенозом и окклюзией. Выявленные изменения структуры этих артерий становятся причиной транзиторных ишемических атак в вертебрально-базилярной системе.
Деформации и стенозы внутренних сонных артерий также имеют место в значительном числе случаев, что свидетельствует о частоте сочетания поражений позвоночных и внутренних сонных артерий в группе больных с артериальной гипертонией. Вестибулярная дисфункция в сочетании с лёгкими слуховыми нарушениями (шум и заложенность в ухе) у больных с двусторонним поражением внутренних сонных артерий (окклюзия и критический стеноз) бывают единственным клиническим проявлением поражения каротидного бассейна.
В связи с тем что пациенты с вестибулярной дисфункцией сосудистого генеза нередко страдают артериальной гипертонией и атеросклерозом, важным моментом является изучение у них суточного артериального давления и состояния центральной гемодинамики.
Больные с периферическим кохлеовестибулярным синдромом чаще имеют «мягкую» форму артериальной гипертонии, относительно стабильные цифры центральной гемодинамики; при этом наблюдается снижение величины ударного и минутного объема крови, что способствует недостаточности кровообращения в вертебрально-базилярной системе.
ДИАГНОСТИКА
Физикальное обследование
В основе диагностики периферических кохлеовестибулярных синдромов сосудистого генеза лежат особенности кохлеовестибулярных нарушений. У большинства обследованных нами больных был выявлен односторонний спонтанный нистагм и только в единичных случаях - двусторонний. Односторонний нистагм обычно сочетается с гармоничным отклонением рук и туловища в сторону медленного компонента нистагма, что характерно для периферического кохлеове-стибулярного синдрома в остром периоде заболевания. Наличие двустороннего нистагма указывает на одновременное ишемическое поражение периферических и центральных вестибулярных структур. Анализ симптомов сочетанного поражения внутреннего уха и структур головного мозга (продолговатый мозг, варолиев мост, средний мозг, мозжечок, большие полушария) показал, что в 80% случаев периферический кохлеовестибулярный синдром формировался на фоне симптоматики поражения варолиевого моста. Это обусловлено единым источником кровоснабжения периферических вестибулярных структур и центральных вестибулярных путей и ядер из ветвей передненижней артерии мозжечка и пенетрирующих артерий ствола головного мозга.
Лабораторные исследования
Экспериментальные вестибулярные пробы у большинства больных выявляют двустороннюю гиперрефлексию (острый период), реже двустороннюю гипо-рефлексию, что соответствует периоду ремиссии заболевания. Также для этой группы больных характерна асимметрия по лабиринту; двусторонняя вестибулярная гиперрефлексия сочетается с односторонним снижением слуха, что и составляет клиническую основу сочетанного (периферического и центрального) ишемического поражения внутреннего уха и мозговых структур. Асимметрия нистагма по направлению (признак центрального поражения) обычно выявляется у единичных больных и свидетельствует в пользу одновременной ишемии переднелатеральных отделов варолиевого моста и периферических кохлеовести-булярных структур. Оценка всех компонентов вестибулярной реакции (нистагма, вегетативных и сенсорных проявлений) характеризовалась их гармоничным соответствием. Нарушений оптокинетического нистагма и неврологической симптоматики у больных с периферическими кохлеовестибулярными синдромами не выявлено.
Инструментальные исследования
Основой диагностики вестибулярных нарушений сосудистого генеза выступает отоневрологическое обследование с включением целого ряда специальных, объективных методов определения функционального состояния слухового и вестибулярного анализаторов (компьютерная электронистагмография, аудиометрия, акустические стволовые и вестибулярные миогенные вызванные потенциалы). Отоневрологическое обследование дополняют импедансной тахоосциллографи-ей, при которой можно регистрировать артериальное давление до и после экспериментальных вестибулярных нагрузок, определять основные параметры центральной гемодинамики (ударный и минутный объём циркулирующей крови). Применяют также ультразвуковую допплерографию и нейровизуализационные методики. Полученные результаты позволяют точно установить уровень поражения слухового и вестибулярного анализаторов и выявить особенности гемодина-мических нарушений, лежащих в основе их формирования.
У всех больных с периферическими кохлеовестибулярными синдромами выявляют нарушения слуховой функции с помощью аудиометрии, в том числе в расширенном диапазоне частот. Особенностью слуховых нарушений служит наличие высокочастотной сенсоневральной тугоухости, причём у большинства больных она носит двусторонний характер. Кондуктивная тугоухость выявляется у больных с сопутствующим поражением среднего уха, наличием рубцово-адгезивных изменений барабанной перепонки. В пользу подтверждения кондуктивной тугоухости используют тесты латерализации звука в опыте Вебера (в сторону хуже слышащего уха), а также данные отоскопии (рубцовый процесс барабанной перепонки) и тимпанометрии. У некоторых больных выявляется односторонняя глухота как следствие острой ишемии внутреннего уха (рис. 11-25).
Острая ишемия лабиринта развивается обычно на фоне различных гемоди-намических ситуаций, таких как асимметрия диаметров позвоночных артерий, их гипоплазия в сочетании с повышением артериального давления, атероскле-ротическим стенозом, аномалиями отхождения позвоночной артерии от дуги аорты. Нарушения сердечного ритма (пароксизмальная тахикардия), венозного оттока и повышение агрегации тромбоцитов и вязкости крови также являются дополнительными факторами, которые способствуют развитию острой ишемии лабиринта.
Развитие периферических кохлеовестибулярных синдромов происходит на фоне органических изменений в мозге, из которых наиболее часто наблюдается расширение субарахноидального пространства. Очаговые изменения в полушариях чаще всего соответствуют изменениям вокруг желудочков мозга (лейкоареоз), характерным для больных с артериальной гипертензией. Выявляются также очаги малых размеров в стволе и мозжечке, которые подтверждают отоневрологический диагноз сочетанного синдрома, обусловленного одновременной ишемией в различных сосудах вертебрально-базилярного бассейна.
Структурные изменения магистральных артерий головы и гемодинамические показатели кровотока по позвоночным и внутренним сонным артериям исследуют с помощью ультразвуковой допплерографии и дуплексного сканирования, в ряде случаев выполняют транскраниальную допплерографию, ангиографию и веноси-нусографию. Структурные изменения мозга и состояние ликворных пространств оценивают методами КТ и МРТ головного мозга.
Дифференциальная диагностика
Вестибулярную дисфункцию сосудистого генеза дифференцируют с болезнью Меньера, невриномой, рассеянным склерозом. При болезни Меньера приступы головокружения развиваются у больных, не имеющих в анамнезе сосудистых заболеваний, вестибулярные нарушения быстро компенсируются, выявляется гидропс лабиринта. При наличии невриномы VIII черепного нерва выявляется дополнительно к кохлеовестибулярному синдрому симптоматика со стороны мосто-мозжечково-го угла (нарушение функции V, VII и XIII черепных нервов). При рассеянном склерозе головокружение у больного длительное, сопровождается одновременными слуховыми нарушениями, выявляется неврологическая симптоматика и изменения при исследовании слуховых и зрительных вызванных потенциалов виде удлинения латентностей всех основных пиков, что характерно для центрального уровня поражения анализатора; при проведении этим больным нейровизуализации головного и спинного мозга обнаруживают очаги демиелинизации.
Показания к консультации других специалистов
Больному с вестибулярной дисфункцией необходима консультация невролога, нейроофтальмолога (состояние сосудов глазного дна), специалистов ультразвуковой диагностики и нейровизуализации.
Пример формулировки диагноза
Хроническая недостаточность кровообращения в вертебрально-базилярной системе, обусловленная артериальной гипертонией, деформацией правой позвоночной артерии. Правосторонний периферический кохлеовестибулярный синдром.
ЛЕЧЕНИЕ
Цели лечения
Улучшение церебральной гемодинамики для устранения центральных и периферических вестибулярных нарушений.
Показания к госпитализации
При возникновении у больного острого приступа головокружения с тошнотой и рвотой, который продолжается более 24 ч, рекомендована госпитализация с целью точной диагностики поражения лабиринта или головного мозга и проведения патогенетической терапии.
Немедикаментозное лечение
Немедикаментозное лечение, которое заключается в проведении вестибулярной гимнастики и занятиях на стабилометрической платформе, рекомендуется проводить после уменьшения интенсивности головокружения и сочетать с медикаментозным лечением.
Медикаментозное лечение
Лечение следует проводить по следующей схеме: лечение основного заболевания (артериальная гипертония, атеросклероз, вегетативно-сосудистая дистония, стенозы и окклюзии магистральных артерий головы и др.), лечение периферического и центрального головокружения. С целью улучшения мозгового кровообращения рекомендуется применять сосудорасширяющие препараты (винпоцетин, пентоксифиллин, циннаризин и др.), нейропротекторы (мемантин, холина альфосцерат), ноотропы (церебролизин♠, гамма-аминомасляная кислота, пирацетам, кортексин♠ и др.).
В настоящее время в качестве универсального вестибулолитика для устранения головокружения периферического и центрального генеза рекомендуют применять препарат бетагистин в дозе не менее чем 48 мг в сутки. Фармакологический эффект бетагистина основан на том, что он активизирует микроциркуляцию, увеличивает кровоток в системе базилярной артерии и артерий внутреннего уха. Кроме того, бетагистин является агонистом Н1-рецепторов, участвующих в стимуляции нейронов вестибулярных ядер, ответственных за центральную вестибулярную компенсацию. Он блокирует Н3-рецепторы, стимулирует постсинаптические гистаминовые рецепторы как в области внутреннего уха, так и в стволовых структурах головного мозга.
Эффективность лечения подтверждается положительными результатами динамики вестибулярной функции после курса лечения, полученных при компьютерной электронистагмографии.
Сравнительная оценка эффективности вазобрала♠ (дигидроэргокриптин + кофеин) и бетагистина позволяет отметить более выраженный и быстрый эффект лечения головокружений от бетагистина и преимущество вазобрала♠ в отношении лечения слуховых нарушений. Более выраженный эффект от лечения бетагисти-ном обусловлен тем, что этот препарат обладает как сосудорасширяющим действием, так и нейромодулирующим, способствующим вестибулярной компенсации. Периферический вестибулярный синдром, обусловленный недостаточностью кровообращения в вертебрально-базилярной системе, хорошо поддаётся лечению бетагистином, но при условии его длительного применения. Это следует учитывать при определении тактики лечения больных с вестибулярной дисфункцией.
Хирургическое лечение
Показанием к проведению хирургического лечения служит наличие ише-мического вестибулярного синдрома, обусловленного стенозом позвоночной, подключичной или внутренней сонной артерий. Проводят эндоваскулярное стентирование вышеуказанных артерий в условиях нейрохирургического сосудистого отделения. Кроме того, у больных с частыми приступами рецидивирующего периферического головокружения на фоне односторонней глухоты и при отсутствии эффекта от медикаментозной терапии проводят одностороннюю нейротомию VIII черепного нерва или декомпрессию нерва, обусловленную нейроваскулярным конфликтом. Также используют лазеродеструкцию структур внутреннего уха.
Дальнейшее ведение
Для предупреждения рецидивов приступов головокружения рекомендуется обследование больных у отоневролога не менее 1-2 раз в год и проведение профилактических курсов лечения.
Информация для пациентов. В межприступный период заболевания рекомендовано контролировать артериальное давление и при повышении его проводить постоянную гипотензивную терапию, назначенную неврологом или кардиологом. Систематически 1-2 раза в год следует принимать сосудорасширяющие и ноотропные препараты. Следует также избегать тяжёлой физической нагрузки, длительного пребывания на солнце, вынужденных положений головы.
ПРОГНОЗ
Прогноз благоприятный. Примерные сроки нетрудоспособности составляют от 3 нед до 3 мес и зависят от эффективности центральных компенсаторных реакций.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Алексеева Н.С. Головокружение. Отоневрологические аспекты. - М.: МЕДпресс-информ. - 2014.
Верещагин Н.В. // Consilium medicum. - 2001. - № 1. - С. 15-18.
Верещагин Н.В., Моргунов В.А., Γулевская Т.С. Патология головного мозга при артериальной гипертонии и атеросклерозе. - М.: Медицина, 1997.
Горностаева Γ.В. и др. Диагностика, клиника и лечение бетасерком головокружения при начальных и обратимых формах цереброваскулярной патологии // Журнал неврологии и психиатрии им. С.С. Корсакова. - 2005. - Т. 105. - № 9. - С. 14-17.
Камчатнов П.Р. Вертебробазилярная недостаточность: Автореф. дис. … д-ра мед. наук. - М., 2001.
Лиленко С.В. Нистагмометрия в диагностике вертеброгенного головокружения: Автореф. дис. … д-ра мед. наук. - СПб., 2000.
Яковлева И.Я., Алексеева Н.С. Современные методы комплексного отоневрологического обследования в диагностике и патогенезе ишемических нарушений кровообращения внутреннего уха и головного мозга // Всероссийский съезд неврологов, 4-й: Труды. - Казань, 2001. - С. 191.
Arai М., Ishida N. // ORL. - 2000. - Vol. 40. - P. 844-847.
Baloh R.W. // Otolaryngol. Head Neck Surg. - 1995. - Vol. 112(1). - P. 3-7.
Baloh R.W. Vertigo // Lancet. - 1998. - Vol. 352. - P. 1841-1846.
Caplan L.R. Management of acute peripheral vestibular disorders // Eur. Neurol. - 1993. - Vol. 33. - P. 337-344.
Fife T.D., Baloh R.W., Duckwiler G.R. Isolated dizziness in vertebro-basilar insufficiency. Clinical features, angiography and follow-up // J. Stroke Cerebrovasc. Dis. - 1994. - N 4. - P. 4-12. Schick В., Brors D., Koch O. et al. Magnetic resonance imaging in patients with sudden hearing loss, tinnitus and vertigo // Neurootol. - 2001. - Vol. 22 (6). - P. 808-812.
ЛАБИРИНТИТ
СИНОНИМЫ
Отит внутренний, воспаление внутреннего уха.
ОПРЕДЕЛЕНИЕ
Лабиринтит - воспалительное заболевание внутреннего уха, возникающее в результате проникновения в него патогенных микроорганизмов или их токсинов и проявляющееся сочетанным нарушением функций периферических рецепторов вестибулярного и слухового анализаторов.
КОД ПО МКБ-10
Н83.0 Лабиринтит.
ЭПИДЕМИОЛОГИЯ
По сводным статистическим данным, к концу 50-го г. XX в. отогенные лабиринтиты составляли 1,4-5,4% общего числа гнойных средних отитов. С учётом того что наибольшее число случаев лабиринтита связано с воспалением среднего уха, профилактикой является своевременная диагностика и эффективное лечение средних отитов, которыми страдают в основном дети. Средние отиты у детей - результат перехода воспалительного процесса из носоглотки и глотки по слуховой трубе в полость среднего уха. Таким образом, тщательная санация носа, носоглотки и глотки - мера профилактики средних отитов и отогенных осложнений.
ПРОФИЛАКТИКА
Санация очагов инфекции в полости среднего уха.
СКРИНИНГ
Не проводится.
КЛАССИФИКАЦИЯ
Лабиринтиты различают:
-
по этиологическому фактору - специфический и неспецифический.
-
по патогенезу - тимпаногенный, менингогенный, гематогенный и травматический.
-
Лабиринтит тимпаногенный обусловлен проникновением возбудителя инфекции во внутреннее ухо из полости среднего уха через окна лабиринта.
-
Лабиринтит менингогенный развивается при менингите вследствие проникновения возбудителей инфекции из подпаутинного пространства через водопровод улитки или внутренний слуховой проход.
-
Лабиринтит гематогенный обусловлен проникновением возбудителей инфекции во внутреннее ухо с током крови; встречается чаще при вирусных инфекционных болезнях.
-
Лабиринтит травматический вызван травмой (например, при переломе основания черепа, огнестрельном ранении);
-
-
по характеру воспалительного процесса - серозный, гнойный и некротический.
-
Лабиринтит серозный характеризуется увеличением количества перилимфы, набуханием эндоста лабиринта, появлением в эндо- и перилимфе фибрина и форменных элементов крови.
-
Лабиринтит гнойный вызван возбудителями гнойной инфекции и характеризуется лейкоцитарной инфильтрацией пери- и эндолимфы, образованием грануляций.
-
Лабиринтит некротический характеризуется наличием участков некроза мягких тканей и костного лабиринта, чередующихся обычно с очагами гнойного воспаления;
-
-
по клиническому течению - острый и хронический (явный и латентный).
-
Лабиринтит острый - серозный или гнойный лабиринтит, проявляющийся внезапно развивающимися симптомами нарушения функций внутреннего уха (головокружение с тошнотой и рвотой, нарушение статического и динамического равновесия тела, шум в ухе, понижение слуха); при серозном лабиринтите симптомы постепенно исчезают через 2-3 нед, при гнойном заболевание может принять хроническое течение.
-
Лабиринтит хронический, характеризуется постепенным развитием нарушений функций внутреннего уха, которые проявляются головокружением с тошнотой и рвотой, шумом в ухе, нарушением статического и динамического равновесия тела, понижением слуха. При обследовании больного выявляется фистульный симптом, спонтанный нистагм разной степени выраженности, но всегда односторонний, как правило, направленный в сторону пораженного уха;
-
-
по распространённости воспалительного процесса во внутреннем ухе различают ограниченный и/или диффузный (генерализованный) лабиринтит.
-
Лабиринтит ограниченный - поражение ограниченного участка стенки костного лабиринта; наблюдается при хроническом среднем отите и обусловлен гранулирующим оститом или давлением холестеатомы.
-
Лабиринтит диффузный - гнойный или серозный лабиринтит, распространившийся на все отделы костного и перепончатого лабиринта.
-
-
Лабиринтит вирусный чаще всего развивается на фоне herpes zoster oticus, начинается с боли в ухе и заушной области, везикулярными высыпаниями в наружном слуховом проходе. Комбинация слуховых и вестибулярных нарушений нередко сопровождается парезом лицевого нерва. Вирусная инфекция распространяется на вестибулярный нерв, задний полукружный канал и сакку-люс. Головокружение не сопровождается понижением слуха. В остром периоде можно диагностировать поражение вестибулярных структур с помощью МРТ (утолщение нерва во внутреннем слуховом проходе).
ЭТИОЛОГИЯ
Лабиринтит может быть вызван различными вирусами, бактериями и их токсинами, травмой. Источником инфекции чаще всего является расположенный в непосредственной близости от лабиринта очаг воспаления в полостях среднего уха или черепе (острый и хронический средний отит, мастоидит, холестеатома, петрозит). При гнойном воспалении среднего уха инфекция проникает в лабиринт.
Доминирующая роль принадлежит бактериям - стрептококку, стафилококку, микобактериям туберкулёза. Возбудителем менингогенного лабиринтита является менингококк, пневмококк, микобактерия туберкулёза, бледная трипонема, вирусы гриппа и паротита.
ПАТОГЕНЕЗ
Для развития лабиринтита имеют значение различные факторы: общая и местная реактивность организма, характер и степень вирулентности возбудителя, особенности проявления воспалительного процесса в среднем ухе и полости черепа, пути проникновения инфекции во внутреннее ухо. Различают следующие типы проникновения инфекции во внутреннее ухо: тимпаногенный (из полости среднего уха через окна лабиринта, фистулу), менингогенный (из подпаутинного пространства головного мозга), гематогенный (по сосудам и лимфогенным путям у больных с общими инфекционными заболеваниями вирусной этиологии).
Переход воспалительного процесса из среднего уха возможен на любом участке стенки лабиринта, но происходит, как правило, через перепончатые образования окон лабиринта и латеральный полукружный канал. При остром гнойном воспалении среднего уха и хроническом гнойном мезотимпаните воспалительный процесс распространяется через окна без нарушения их целостности или путём прорыва, что приводит к развитию острого диффузного серозного или гнойного лабирин-тита. При хроническом гнойном эпитимпаните распространение воспаления идёт путём разрушения патологическим процессом стенки костного лабиринта, нередко в сочетании с прорывом перепончатых образований окон, возможен переход инфекции по преформированным путям (сосуды, нервы).
В патогенезе лабиринтита, развившегося в результате травмы, имеет значение нарушение целостности костного и перепончатого лабиринта, степень отёка, кровоизлияние в пери- и эндолимфатическое пространство. Если дополнительно при лабиринтите происходит нарушение кровообращения в одной из конечных ветвей внутренней слуховой артерии (сдавление, стаз крови), то развивается некротический лабиринтит. Сдавлению таких мелких по диаметру артерий, как внутренняя слуховая, способствует эндолимфатический отёк, особенно часто выраженный при серозном воспалении. Ограниченный лабиринтит наблюдается только при хроническом гнойном эпитимпаните с кариесом и холестеатомой. При хроническом гнойном эпитимпаните разрушение стенки костного лабиринта происходит под влиянием воспалительного процесса или холестеатомы, которая путём давления способствует созданию фистулы лабиринта.
Наиболее часто фистула локализуется в области латерального полукружного канала, но может образоваться в области основания стремени, промонтория, других полукружных каналов. В период обострения воспаления в среднем ухе появляется экссудат, в связи с чем ограниченный лабиринтит переходит в диффузный. При сифилисе возможен любой путь перехода специфического воспалительного процесса в лабиринт, в том числе и гематогенный.
Из полости черепа со стороны мозговых оболочек инфекция проникает во внутреннее ухо через водопровод улитки и внутренний слуховой проход.
В патогенезе лабиринтита, развившегося в результате травмы, имеет значение нарушение целостности перепончатого и костного либиринта, сотрясение, кровоизлияние в пери- и эндолимфатическое пространства.
Морфологические изменения во внутреннем ухе при серозном, гнойном и некротическом лабиринтитах различны.
При серозном лабиринтите наблюдаются эндолимфатический отёк, набухание, вакуолизация и распад нейроэпителия. При гнойном лабиринтите вначале происходит скопление полиморфноядерных лейкоцитов и бактерий в перилим-фатическом пространстве на фоне расширенных кровеносных сосудов. Затем эти изменения происходят и в эндолимфатическом пространстве, отёк прогрессирует, присоединяется некроз перепончатых, а в дальнейшем и костных стенок лабиринта. При благоприятном исходе возможны фиброз и образование новой костной ткани, что приводит к уничтожению всех рецепторных, нервных элементов. Некротический лабиринтит характеризуется чередованием участков гнойного воспаления и некроза мягких тканей и капсулы лабиринта. Воспалительный процесс может захватить весь лабиринт либо ограничиться одной из его частей. Завершается процесс лабиринтным склерозом.
При специфической инфекции лабиринтит имеет некоторые морфологические особенности. Так, изменения при туберкулёзном лабиринтите проявляются в двух формах: пролиферативной и экссудативно-некротической. Поражение внутреннего уха при сифилисе проявляется как менингонейролабиринтит, при этом наблюдается остит височной кости с вовлечением перепончатого лабиринта. Морфологическая картина характеризуется отёком, нарастающей дистрофией перепончатого лабиринта, участками пролиферации фиброзной ткани, наряду с резорбцией кости.
КЛИНИЧЕСКАЯ КАРТИНА
В типичных случаях острый лабиринтит проявляется лабиринтной атакой: внезапно развившимся сильным головокружением в сочетании с тошнотой и рвотой, нарушением статического и динамического равновесия, шумом в ухе и снижением слуха. Головокружение системное, сильно выражено; больной не может поднять голову, повернуть её в сторону; малейшее движение усиливает тошноту и вызывает рвоту, сопровождается обильным потоотделением, изменением окраски кожи лица. При серозном лабиринтите симптомы сохраняются 2-3 нед и, постепенно утрачивая свою выраженность, исчезают. При гнойном лабиринтите после стихания острого воспаления заболевание может принять затяжное течение.
Иногда лабиринтит развивается как первично хронический и характеризуется периодическими явными или менее выраженными симптомами лабиринтных расстройств, что затрудняет своевременную точную диагностику. В настоящее время в таких случаях помогает проведение исследования височной кости с помощью высокоразрешающих нейровизуализационных методов (РКТ).
Кохлеарные симптомы - шум и снижение слуха вплоть до глухоты - наблюдаются как при диффузном серозном, так и гнойном лабиринтите. Стойкая глухота чаще свидетельствует о гнойном воспалении в лабиринте.
При менингококковой инфекции, как правило, поражаются лабиринты обеих сторон, что сопровождается не односторонней вестибулярной симптоматикой; чаще преобладает нарушение равновесия, выраженные изменения походки. Одновременное двустороннее полное выпадение вестибулярной возбудимости нередко сопровождается резким снижением слуховой функции.
Для туберкулёзного лабиринтита характерно хроническое латентное течение, прогрессирующее нарушение функций лабиринта.
Клиническая картина сифилитического лабиринтита разнообразна. Типичные случаи характеризуются флюктуирующими эпизодами снижения слуха и головокружения. При приобретённом сифилисе выделяют три формы течения лабиринтита:
-
апоплектиформная - возникает внезапное и необратимое сочетанное или изолированное выпадение функций лабиринта в одном или обоих ушах. Нередко наблюдается одновременное поражение лицевого нерва (процесс в области мостомозжечкового угла). Встречается во всех стадиях сифилиса, но чаще во второй;
-
острая форма (при сифилисе) - непостоянный шум в ушах и головокружение резко усиливаются к концу 2-3-й неделе, быстро наступает резкое угнетение функций лабиринта. Наблюдается во второй и третьей стадиях сифилиса;
-
хроническая форма - шум в ушах, незаметное для больного постепенное снижение слуха и вестибулярной возбудимости, диагностировать которые можно только при дополнительном обследовании больного. Наблюдается при второй стадии болезни.
ДИАГНОСТИКА
В основе своевременной диагностики лабиринтита - достоверный и тщательно собранный анамнез.
Тимпаногенный лабиринтит встречается наиболее часто. Для его диагностики необходимо проведение отоскопии, вестибулометрии и аудиометрии, рентгенографии или КТ височных костей. При выявлении у больного острого или хронического среднего отита исследуют фистульный симптом.
Характерным признаком ограниченного лабиринтита с фистулой, но на фоне сохраненной функции нейроэпителия внутренного уха является фистульный симптом, т.е. появление головокружения и нистагма в сторону больного уха при компрессии воздуха в наружном слуховом проходе.
Существенные диагностические признаки лабиринтита - спонтанные вестибулярные реакции, протекающие по периферическому типу. Решающее диагностическое значение имеет правильная оценка спонтанного нистагма в сочетании с гармонично протекающим вестибулоспинальным рефлексом (отклонение рук и туловища происходит в сторону медленного компонента нистагма). Направление и интенсивность спонтанного нистагма изменяются соответственно выраженности воспалительного процесса, стадии заболевания.
В начальных стадиях как серозного, так и гнойного лабиринтита спонтанный нистагм направлен в сторону пораженного лабиринта и имеет I, II, III степень выраженности. Этот нистагм сочетается с отклонением рук и туловища в сторону медленного компонента, наблюдается в течение нескольких часов, иногда суток, постепенно меняя своё направление на противоположное (в сторону здорового лабиринта). Появление спонтанного нистагма в противоположную сторону - результат развития компенсаторных механизмов в центральных отделах вестибулярного анализатора, направленных на выравнивание функционального состояния двух лабиринтов. Такой вид нистагма наблюдается и выявляется редко, так как сохраняется непродолжительное время.
Нередко отсутствующий при визуальной оценке спонтанный нистагм регистрируется методом электронистагмографии (при которой регистрация нистагма осуществляется с закрытыми глазами). Спустя 2-3 нед спонтанный нистагм исчезает. Проведение экспериментальных вестибулярных реакций в этот период лабиринтита противопоказано и нецелесообразно, так как может вызвать усиление головокружения и не помогает постановке диагноза. Однако в последующем проведение экспериментальных вестибулярных проб позволяет выявить асимметрию нистагма по лабиринту (снижение возбудимости на стороне поражения), оценить развитие центральных вестибулярных компенсаторных реакций (симметричная гипорефлексия). Вначале снижение вестибулярной возбудимости на стороне пораженного лабиринта сопровождается гиперрефлексией со стороны здорового лабиринта, а в рецидуальном периоде заболевания вестибулометрия выявляет симметричную гипорефлексию, отсутствие спонтанного нистагма и головокружения. Помимо спонтанного нистагма выявляют и другую лабиринтную симптоматику - нарушение походки и отклонение головы и туловища в здоровую сторону. Важно знать, что повороты головы в стороны у больного с лабиринтитом сопровождаются изменением направления спонтанного нистагма, что приводит к изменению направления отклонения туловища пациента. При церебральной патологии больной всегда отклоняется в сторону очага поражения.
При исследовании слуха у больных с лабиринтитом отмечают тугоухость смешанного типа, чаще с преобладанием сенсоневральной тугоухостью.
При врождённом сифилисе течение и симптоматика зависят от тяжести инфекции и специфических изменений в организме. Заболевание начинается в детском возрасте и проявляется симптомами нарушения функций внутреннего уха. При позднем врождённом сифилисе часто выявляют нетипичный фистульный симптом при наличии интактной барабанной перепонки и отсутствии свища в латеральном полукружном канале. В отличие от типичного фистульного симптома нистагм при компрессии в наружном слуховом проходе направлен в здоровую сторону, а при декомпрессии - в сторону раздражаемого уха.
Особенностью течения травматического лабиринтита является характер и тяжесть самой травмы.
Дифференциальная диагностика
При тимпаногенных и травматических лабиринтитах гнойная инфекция может проникнуть в полость черепа, вызывая внутричерепные осложнения - менингит и абсцесс мозга. Диагностика внутричерепных осложнений бывает трудна. В редких случаях локализация абсцесса в бассейне средней мозговой артерии симулирует острое нарушение мозгового кровообращения. Характерно ухудшение общего состояния, повышение температуры, появление головной боли, усиление головокружения, появление неврологической или мозжечковой симптоматики. Для распознавания осложнений необходимо проведение КТ/МРТ головного мозга, консультации невролога, отоневролога, нейроофтальмолога.
Таким образом, для распознавания лабиринтита необходимо:
Постановка диагноза не составляет трудностей, если есть характерные вестибулярные и слуховые нарушения, обусловленные инфекцией. Учитываются анамнестические данные, результаты отоскопии, исследования слуха и вестибуломе-трии, положительные результаты фистульной пробы диагностируют лабиринтит. Несмотря на это, существенное значение принадлежит в настоящее время не рентгенографии височных костей, как было раньше, а КТ и МРТ головного мозга и внутреннего уха. Высокоразрешающая МРТ и КТ с визуализацией структур внутреннего уха стали наиболее важными диагностическими методами исследования головного мозга при патологии внутреннего уха, в том числе и лабиринтитов воспалительного генеза. Последние нередко сопровождаются тромбозами венозных синусов, что требует проведения МРТ в режиме веносинусографии.
Аудиометрия и вестибулометрия помогают выявить периферический характер слуховых и вестибулярных нарушений. Характерно, что при патологии внутреннего уха негнойного генеза глухота отмечается редко (инфаркт внутреннего уха или инфаркт мозга с односторонним поражением проводящих слуховых путей). Успешной диагностике лабиринтита способствует комплексная оценка результатов всех методов исследования больного. Дифференциальная диагностика также должна проводиться с ограниченными отогенным пахименинги-том (арахноидитом) задней черепной ямки и мостомозжечкового угла, острым тромбозом внутренней слуховой артерии. Для отогенного арахноидита характерна отоневрологическая симптоматика, выявляющая сочетанное поражение корешка VIII, V и VII черепных нервов. Острое нарушение кровообращения во внутренней слуховой артерии характеризуется внезапной симптоматикой выпадения функции слуховых и вестибулярных рецепторов на фоне повышенной агрегации тромбоцитов (тромбоз), а также при наличии гемодинамической недостаточности в конечных артериях вертебрально-базилярной системы на фоне патологии магистральных артерий головного мозга (аномалия, стеноз, окклюзия), с преимущественным поражением брахиоцефальных сосудов у больных с артериальной гипертонией и атеросклерозом.
Показания к консультации других специалистов
В зависимости от этиологии заболевания в некоторых случаях дополнительно требуется консультация невролога, нейрохирурга, дерматовенеролога.
Формулировка диагноза
Обострение левостороннего хронического эпимезотимпанита. Острый тимпаногенный диффузный серозный лабиринтит.
ЛЕЧЕНИЕ
Показания к госпитализации
Лечение проводят в стационаре с учётом этиологии и патогенеза заболевания.
Медикаментозное лечение
Консервативное лечение включает применение антибиотиков с учётом чувствительности к возбудителю и проникновения их через гематолабиринтный барьер. Больным лабиринтитом назначают лекарственные препараты, оказывающие противовоспалительное, гипосенсибилизирующее действие, нормализующие обменные процессы во внутреннем ухе и мозге. Во время лабиринтной атаки - вестибулолитики, препараты, улучшающие кровоснабжение внутреннего уха.
Хирургическое лечение
Хирургическое лечение отогенного лабиринтита заключается в обязательном удалении гнойного очага из полостей среднего уха и тщательной ревизии промонториальной стенки. Санирующую операцию на ухе выполняют при любых формах лабиринтита. Оперативные вмешательства на лабиринте показаны при гнойном лабиринтите, секвестрации лабиринта. При лабиринтото-мии ограничиваются дренированием гнойного очага во внутреннем ухе путём вскрытия его и удалением патологического содержимого. Мастоидэктомию при острых неосложнённых лабиринтитах выполняют только в случаях вовлечения в процесс сосцевидного отростка. При лабиринтогенных внутричерепных осложнениях проводят лабиринтэктомию: удаляют весь лабиринт, обнажают твёрдую мозговую оболочку задней черепной ямки, создают хороший дренаж полости черепа. Проводят нейровизуализацию мозга для выявления отогенного абсцесса головного мозга.
ПРОГНОЗ
Примерные сроки нетрудоспособности - от 3 нед до 3 мес. Сроки обусловлены медленным восстановлением вестибулярной функции.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Бабияк В.И., Гофман В.Р., Накатис Я.А. Нейрориноларингология. - СПб., 2002. Базаров В.Г. Клиническая вестибулометрия. - Киев, 1988.
Благовещенская Н.С. Отоневрологические симптомы и синдромы. - М.: Медицина, 1990.
Пальчун В.Т., Лучихин Л.А., Магомедов М.М. Практическая оториноларингология. - М.: МИА, 2006.