Инфекционные болезни : национальное руководство / под ред. Н. Д. Ющука, Ю. Я. Венгерова - Москва : ГЭОТАР-Медиа, 2019. - 1104 с. (Серия "Национальные руководства) - ISBN 978-5-9704-4912-7 |
Аннотация
Национальное руководство "Инфекционные болезни" содержит современную информацию об организации службы инфекционной помощи в России, о методах диагностики и лечения инфекционных болезней. В издании впервые приведены рекомендации по основным клиническим синдромам, изложены свойства возбудителя, эпидемиология, профилактика, патогенез, клиническая картина, диагностика, лечение инфекционных и паразитарных болезней, включая новые нозоформы, ставшие актуальными в XXI в.
В подготовке настоящего издания в качестве авторов-составителей и рецензентов принимали участие ведущие специалисты. Все рекомендации прошли этап независимого рецензирования.
Предназначено инфекционистам, семейным врачам, врачам общей практики, студентам старших курсов медицинских вузов, интернам, ординаторам, аспирантам.
ГЭОТАР-Медиа
21.21. КЛЕЩЕВОЙ ЭНЦЕФАЛИТ
Клещевой энцефалит (весенне-летний энцефалит, таежный энцефалит, русский энцефалит, дальневосточный энцефалит, клещевой энцефаломиелит) - природно-очаговая вирусная инфекционная болезнь с трансмиссивным механизмом передачи возбудителя, характеризующаяся лихорадкой и преимущественным поражением ЦНС.
КОДЫ ПО МКБ-10
А84.0 Дальневосточный клещевой энцефалит (русский весенне-летний энцефалит).
А84.1 Центрально-европейский клещевой энцефалит.
ЭТИОЛОГИЯ
Вирус клещевого энцефалита принадлежит к семейству Flaviviridae роду Flavivirus и включает три подтипа - европейский, дальневосточный и сибирский. Вирион вируса клещевого энцефалита имеет сферическую форму, кубический тип симметрии и покрыт липопротеиновой суперкапсидной оболочкой. Размер вириона - 40-45 нм. Геном представлен линейной одноцепочечной РНК положительной полярности, размер которой составляет примерно 11 тыс. п.о. В составе генома 10 генов, три из которых кодируют структурные вирусные белки Е, М и С, входящие в состав вириона, a остальные 7 - неструктурные белки NS1, NS2a, NS2b, NS3, NS4a, NS4b, NS5, необходимые для осуществления процесса его репликации в зараженной клетке. Нуклеокапсид содержит РНК и протеин С (core). Оболочка состоит из двух гликопротеидов (мембранного М, оболочечного Е) и липидов. Вирус культивируют в куриных эмбрионах и культурах тканей различного происхождения. При длительном пассировании патогенность вируса снижается. Репликация вируса происходит в цитоплазме клетки. Геномная РНК выполняет функции матрицы для синтеза дочерних молекул РНК, а также - информационной РНК для синтеза клеточных белков. Геном вируса транслируется с образованием полипротеина, который затем с помощью клеточных протеаз расщепляется на вирусные белки. Сборка нуклеокапсидов осуществляется в цитоплазме, а окончательное формирование новых вирионов - в ходе почкования вируса через клеточные мембраны. Завершение цикла репродукции вируса, в конечном счете, приводит к гибели клетки.
Генетические различия между европейским и дальневосточным вариантами вируса весьма значительны и составляют 16,8-16,9% нуклеотидных замен, а между дальневосточным и сибирским - 4,6%. Штаммы европейского подтипа вируса распространены в Европе до территории Сибири. На Дальнем Востоке преобладает дальневосточный подтип. Сибирский подтип широко циркулирует в Восточной и Западной Сибири, обладает своеобразной антигенной характеристикой, отличается от дальневосточных штаммов по уровню патогенности для лабораторных животных и обладает повышенной способностью к длительной персистенции в организме человека. С генетическим разнообразием возбудителя связаны различия в клинической картине клещевого энцефалита в Европе, Сибири и на Дальнем Востоке.
Вирус стабилен при рН 8,0, чувствителен к органическим растворителям и детергентам, инактивируется при температуре 40 °С.
Среди лабораторных животных наиболее чувствительны к заражению вирусом белые мыши, сосунки крыс, хомяки и обезьяны, среди домашних животных - овцы, козы, свиньи, лошади. Вирус при кипячении погибает в течение 2-3 мин, легко разрушается при пастеризации, обработке растворителями и дезинфектантами, но способен длительно сохранять жизнеспособность при низких температурах, в высушенном состоянии. Вирус достаточно долго сохраняется в таких продуктах питания, как молоко или масло, которые иногда могут быть источниками инфицирования, устойчив к низким концентрациям соляной кислоты, поэтому возможен пищевой путь заражения.
ЭПИДЕМИОЛОГИЯ
Клещевой энцефалит - природно-очаговое заболевание. Основной резервуар и переносчик вируса в природе - иксодовые клещи Ixodes persulcatus, Ixodes ricinus с трансфазовой (личинка-нимфа-имаго) и трансовариальной передачей возбудителя. Дополнительные резервуары вируса - дикие и домашние животные, птицы. Благодаря широкому кругу хозяев происходит непрерывная циркуляция вируса в природе.
Клещ заражается вирусом при питании на животных с надпороговыми уровнями вирусемии. Личиночные и нимфальные стадии клещей передают или воспринимают вирус преимущественно при питании на мелких лесных животных, прежде всего, мышевидных грызунах. Прокормителями половозрелых клещей являются в основном средние и крупные животные: зайцы, косули, олени. Птицы также могут быть прокормителями клещей и участвуют в циркуляции вируса. В антропургических очагах прокормителями клещей являются домашние животные, прежде всего - крупный и мелкий рогатый скот. Козы могут быть не только прокормителями клеща, но и являться источником заражения человека, так как молоко этих животных может содержать вирус в высоких дозах. Довольно эффективным является и половой путь передачи вируса клещевого энцефалита от самцов клещей к самкам во время спаривания, в результате чего может быть инфицировано до 50% самок. Вертикальная передача вируса от зараженных самок через яйца личинкам имеет место, но она менее эффективна - не более 1% потомства.
Основной путь инфицирования человека - трансмиссивная передача через присасывание клещей. Риск инфицирования людей тесно связан с активностью клещей. Клещи I. persulcatus обычно проявляют максимум активности с апреля по середину июля, а для клещей I. ricinus характерен второй небольшой пик активности в начале осени. Чаще болеют лица в возрасте 20-60 лет. В структуре заболевших в настоящее время преобладают городские жители. Возможна также передача вируса алиментарным путем (при употреблении в пищу сырого молока коз и коров), в результате раздавливания клеща при его удалении с тела человека и, наконец, аэрозольным путем при нарушении условий работы в лабораториях.
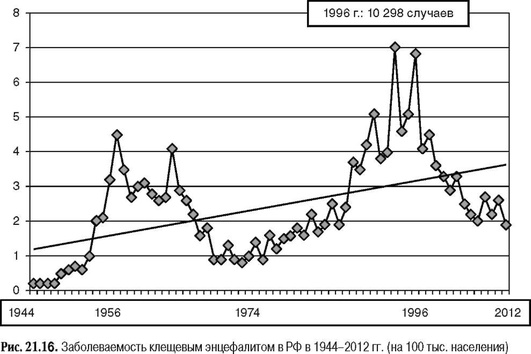
Вирус клещевого энцефалита распространен в 25 странах Европы и Азии, главным образом в умеренной климатической зоне. Ареал вируса в основном совпадает с ареалом клеща Ixodes persulcatus в Азии, клеща Ixodes ricinus - на территории Европы. На протяжении периода от начала официальной регистрации клещевого энцефалита (1944 г.) до настоящего времени в России было зарегистрировано две больших волны подъема заболеваемости (рис. 21.16). Первая волна достигла своего пика в середине 1950-х гг., когда было выявлено более 5000 случаев. Затем отмечался длительный постепенный спад заболеваемости до середины 1970-х гг.. Следующая волна достигла максимума в 1996 г. и 1999 г., при этом цифры заболеваемости достигли небывало высокого уровня (7,0 на 100 тыс. населения, или более 10 тыс. случаев в абсолютном выражении).
Восприимчивость к клещевому энцефалиту высокая, независимо от пола и возраста, особенно среди лиц, впервые посещающих природный очаг. У коренных жителей преобладают субклинические формы инфекции (один клинический случай на 60 инаппарантных). Иммунитет после перенесенного клещевого энцефалита стойкий, пожизненный. В крови переболевших в течение всей жизни сохраняются вируснейтрализующие антитела.
Больной как источник инфекции для окружающих не опасен.
МЕРЫ ПРОФИЛАКТИКИ
Профилактические мероприятия можно разделить на две основные группы: специфические и неспецифические.
Специфическая профилактика
Специфическая профилактика включает активную и пассивную иммунизацию населения. Вакцинацию осуществляют тканевой культуральной вакциной (троекратные прививки) с последующей ревакцинацией через 4, 6 и 12 мес. В России используются две отечественные культуральные инактивированные высокоочищенные вакцины, приготовленные из дальневосточных штаммов вируса клещевого энцефалита Софьин (Предприятие Института полиомиелита и вирусных энцефалитов, Москва) и 205 (НПО «Микроген», филиал в г. Томске «Вирион»). Зарегистрированы и разрешены к применению также вакцины фирмы «Бакстер» (США, производство в Австрии) и «Новартис» (Германия). У непривитых больных значительно чаще встречаются паралитические формы, выше процент остаточных явлений и летальность. Тяжелые формы среди непривитых в 4 раза чаще, чем у привитых.
Специфическую пассивную профилактику проводят гомологичным донорским иммуноглобулином как предэкспозиционно (до предполагаемого присасывания клеща, при выходе в зону риска), так и постэкспозиционно (после укуса клеща). Иммуноглобулин вводят в/м из расчета 0,1 мл/кг однократно за несколько часов до выхода в лесную зону или в течение первых суток после укуса клеща. В последующие 2-3 дня эффективность постэкспозиционной иммунопрофилактики снижается. Остается актуальным поиск альтернативных препаратов для экстренной профилактики клещевого энцефалита. В литературе сообщается об обнадеживающих результатах использования некоторых препаратов ИФН и индукторов ИФН-α. Однако эффективность и безопасность этих препаратов нуждаются в подтверждении.
Неспецифическая профилактика и мероприятия в очаге
Неспецифическая профилактика связана с защитой человека от нападения клещей. Общественная профилактика направлена на уничтожение или сокращение численности клещей. Методика обработок предусматривает использование акарицидных препаратов с коротким остаточным действием. Такие препараты, как «Таран 10% в.к.э.», «Байтекс 40% с.п.», «Цифокс», «Акаритокс» и другие, быстро разлагаются в окружающей среде, нанося меньший ущерб природе, чем ДДТ. Меры личной профилактики предусматривают использование при посещении леса специально подобранной одежды, применение различных репеллентов, взаимоосмотры после посещения лесов и парков в черте города. В настоящее время разработаны эффективные противоэнцефалитные костюмы («Биостоп»), которые с помощью специальных складок на брюках и рукавах создают препятствия для передвижения клещей по одежде. Кроме того, ткань костюмов импрегнируется акарицидными препаратами, приводящими к гибели членистоногих. Разработано и доступно для населения значительное число акарицидных и акарицидно-репеллентных средств для обработки одежды в виде брусков («Претикс») или аэрозолей («Пикник Супер», «Максимум-антиклещ», «Гардекс Экстрим», «Фумитокс-антиклещ» и др.)
ПАТОГЕНЕЗ И ПАТОМОРФОЛОГИЯ
После внедрения вирус локально размножается в клетках кожи. На месте присасывания клеща в тканях развиваются дегенеративно-воспалительные изменения. При алиментарном пути заражения фиксация вируса происходит в эпителиальных клетках ЖКТ. Вирусемия при клещевом энцефалите имеет двухволновой характер. Первая волна вирусемии (транзиторная) обусловлена проникновением вируса в кровь из мест первичной локализации. В конце инкубационного периода возникает вторая волна вирусемии, совпадающая по времени с началом размножении вируса во внутренних органах. Заключительная фаза - внедрение и репликация вируса в клетках ЦНС и периферической нервной системы. «Плюс-нитевая» РНК вируса клещевого энцефалита способна непосредственно транслировать генетическую информацию на рибосомы чувствительной клетки, т.е. выполнять функции мРНК.
Патологоанатомически клещевой энцефалит характеризуется диффузным воспалительным поражением головного и спинного мозга (полиэнцефаломиелит). Поражается преимущественно серое и в меньшей степени - белое вещество. Наиболее распространенные и интенсивные изменения отмечаются в ядрах продолговатого мозга и нервных клетках аммонова рога. Во всех секционных наблюдениях на первый план выступают повреждения сосудов микроциркуляторного русла и двигательных нейронов. Наблюдаемые поражения неспецифичны и включают воспаление, гиперплазию, глиальную пролиферацию и некроз нейронов. Прогредиентные формы клещевого энцефалита связывают с длительным сохранением вируса в активной форме в клетках ЦНС. В развитии персистирующей инфекции значительную роль отводят мутантным формам вируса.
Летальность при клещевом энцефалите связывают с развитием бульбарного и судорожно-коматозного синдромов. Смерть чаще всего наступает в остром периоде заболевания (1-7-й день). Частота смертельных исходов зависит от генотипа циркулирующего вируса и варьирует от единичных случаев в Европе и европейской части России до 10% на Дальнем Востоке.
КЛИНИЧЕСКАЯ КАРТИНА
Заболевание, независимо от формы, в подавляющем большинстве случаев начинается остро. Редко наблюдается период продромы длительностью 1-3 дня.
Клиническая классификация клещевого энцефалита основана на определении формы, тяжести и характера течения заболевания (табл. 21.48).
Таблица 21.48. Клиническая классификация клещевого энцефалита
| Клиническая форма | Тяжесть течения | Характеристика течения |
|---|---|---|
Инаппарантная (субклиническая) |
- |
- |
Лихорадочная |
легкое |
двухволновое |
Менингеальная |
средней тяжести |
хроническое (прогредиентное) |
Менингоэнцефалитическая |
тяжелое |
|
Полиомиелитическая |
тяжелое |
|
Полирадикулоневритическая |
тяжелое |
Инкубационный период при трансмиссивном пути заражении составляет 5-25 (в среднем 7-14) дней, а при пищевом - 2-3 дня.
Основные симптомы и их динамика
Лихорадочную форму клещевого энцефалита регистрируют в 40-50% случаев. У большинства больных заболевание начинается остро. Лихорадочный период длится от нескольких часов до 5-6 дней. В острый период болезни температура тела повышается до 38-40 °С и выше. Иногда наблюдают двухволновую и даже трехволновую лихорадку.
Больных беспокоят различной интенсивности головная боль, общая слабость, недомогание, озноб, чувство жара, потливость, головокружение, боль в глазных яблоках и светобоязнь, снижение аппетита, боли в мышцах, в костях, в позвоночнике, в конечностях, в пояснице, в области шеи и в суставах. Характерна тошнота, возможна повторная рвота в течение одного или нескольких дней. Отмечают инъекцию сосудов склер и конъюнктив, гиперемию лица, шеи и верхней половины туловища, выраженную гиперемию слизистых оболочек, ротоглотки. В ряде случаев отмечают бледность кожного покрова. Возможен менингизм.
В большинстве случаев заболевание заканчивается полным клиническим выздоровлением. Однако у ряда пациентов после выписки из стационара сохраняется астеновегетативный синдром.
Менингеальная форма - наиболее распространенная форма клещевого энцефалита. В структуре заболеваемости она составляет 50-60%. Клиническая картина характеризуется выраженным общеинфекционным и менингеальным симптомами.
В большинстве случаев начало болезни острое. Температура тела повышается до 39-39,5 °С. Лихорадка сопровождается ознобом, чувством жара и потливостью. Характерна головная боль различной интенсивности и локализации. Отмечают анорексию, тошноту и частую рвоту. В некоторых случаях выражены миастения, боли в глазных яблоках, светобоязнь, шаткая походка и тремор рук. При осмотре выявляют гиперемию лица, шеи и верхней части туловища, инъекции сосудов склер и конъюнктив.
Менингеальный синдром при поступлении обнаруживают у половины больных. У остальных он развивается на 1-5-й день пребывания в стационаре. Выявляют преходящую очаговую симптоматику, асимметрию лица, анизокорию, недоведение глазных яблок кнаружи, нистагм, оживление или угнетение сухожильных рефлексов, анизорефлексию. Давление СМЖ, как правило, повышено (250-300 мм вод.ст.). Плеоцитоз СМЖ составляет от нескольких десятков до нескольких сотен клеток в 1 мкл. Преобладают лимфоциты, в ранние сроки могут преобладать нейтрофилы. Содержание глюкозы в СМЖ нормальное или повышенное. Изменения в СМЖ сохраняются сравнительно долго: от 2-3 нед до нескольких месяцев.
Астеновегетативный синдром сохраняется дольше, чем при лихорадочной форме. Характерны раздражительность, плаксивость. Доброкачественное течение менингеальной формы клещевого энцефалита не исключает возможности развития в дальнейшем клинической картины хронической формы заболевания.
Менингоэнцефалитическая форма отличается тяжелым течением и высокой летальностью. Частота этой формы в отдельных географических регионах составляет от 5 до 10%, на Дальнем Востоке - до 15%. Для острого периода болезни характерны высокая температура, более выраженная интоксикация, выраженные менингеальные и общемозговые симптомы, а также признаки очагового поражения головного мозга.
Характерны глубокие нарушения сознания вплоть до развития комы. У больных, поступавших в бессознательном и сопорозном состоянии, наблюдают двигательное возбуждение, судорожный синдром, мышечную дистонию, фибриллярные и фасцикулярные подергивания в отдельных мышечных группах. Часто oбнаруживают нистагм. Характерно появление подкорковых гиперкинезов, геми-парезов, а также поражения черепных нервов: III, IV, V, VI пар, несколько чаще VII, IX, Х, XI, XII пар. При стволовых поражениях появляются бульбарный, буль-бопонтинный синдромы, реже - симптомы поражения среднего мозга. Отмечают нарушение глотания, поперхивание, гнусавый оттенок голоса или афонию, паралич мышц языка, при распространении процесса на мост - симптомы поражения ядер VII-VI черепных нервов. Нередко выявляют пирамидные знаки, повышение рефлексов, клонусы, патологические рефлексы. Поражения ствола мозга чрезвычайно опасны из-за возможного развития нарушений дыхания и сердечной деятельности. Бульбарные расстройства - одна из основных причин высокой смертности при менингоэнцефалитической форме клещевого энцефалита. При исследовании СМЖ обнаруживают лимфоцитарный плеоцитоз, концентрация белка повышена до 0,6-1,6 г/л.
Гемиплегия среди очаговых поражений нервной системы занимает особое место. В первые дни лихорадочного периода (чаще у лиц старшего возраста) развивается синдром гемиплегии по центральному типу, по течению и по локализации напоминающий сосудистые поражения нервной системы (инсульты). Эти нарушения часто нестойкие и уже в раннем периоде имеют тенденцию к обратному развитию. У 27-40% пациентов развивается астеновегетативный синдром. К остаточным явлениям относится парез лицевого нерва.
Полиомиелитическая форма - самая тяжелая форма инфекции. Наиболее часто встречалась в прежние годы, в настоящее время наблюдается у 1-2% больных.
Неврологический статус характеризуется значительным полиморфизмом. У больных с полиомиелитической формой заболевания возможно внезапное развитие слабости в какой-либо конечности или появление онемения в ней. В дальнейшем в этих конечностях развиваются двигательные нарушения. На фоне лихорадки и общемозговых симптомов развиваются вялые парезы шейно-плечевой мускулатуры и верхних конечностей. Нередко парезы симметричны и охватывают всю мускулатуру шеи. Поднятая рука падает пассивно, голова свисает на грудь. Сухожильные рефлексы не вызываются. В конце второй недели развиваются атрофии пораженных мышц. Парезы и параличи нижних конечностей встречаются редко.
Течение болезни всегда тяжелое. Улучшение общего состояния наступает медленно. Лишь у половины больных умеренно восстанавливаются утраченные функции. В СМЖ выявляют плеоцитоз от нескольких сотен до тысячи клеток в 1 мкл.
Остаточные явления при полиомиелитической форме характерны для всех больных. Отмечаются слабость мышц шеи и верхних конечностей, симптом «свисающей» головы, парез мышц верхних конечностей, гипотрофия мышц шеи, плечевого пояса, предплечий, межреберных мышц. При этой форме высока инвалидизация больных.
Полирадикулоневритическую форму диагностируют у 1-3% больных. Ведущие симптомы - мононевриты (лицевого и седалищного нервов), шейно-плечевой радикулоневрит, а также полирадикулоневрит с восходящим течением или без него. В клинической картине преобладают невралгии, корешковые симптомы, болезненность мышц и нервов, периферические параличи или парезы. У больных появляются боли по ходу нервных стволов, парестезии (чувство «ползания мурашек», покалывание).
Двухволновая лихорадка встречается при всех формах заболевания, но чаще при менингеальной форме. Этот тип лихорадки более характерен для заболеваний, вызванных центрально-европейским и восточно-сибирским генотипами вируса. Для первой лихорадочной волны обязательно наличие выраженного инфекционно-токсического синдрома. Наблюдается острое начало, внезапное повышение температуры до 38-39 °С, сопровождающееся головной болью и общей слабостью. Спустя 5-7 дней состояние больных улучшается, температура тела нормализуется, но через несколько дней повторно повышается. Нередко на фоне второй волны у больных появляется менингеальный синдром.
Хроническое прогредиентное течение наблюдают у 1-3% больных. Хронические формы возникают спустя несколько месяцев, а иногда и лет после острого периода болезни, преимущественно при менингоэнцефалитической, реже - менингеальной формах болезни.
Основная клиническая форма хронического периода - кожевниковская эпилепсия, которая выражается в постоянных миоклонических гиперкинезах, захватывающих прежде всего мышцы лица, шеи, плечевого пояса. Периодически, особенно при эмоциональном напряжении, происходит приступообразное усиление и генерализация миоклоний или переход их в большой тонико-клонический приступ с потерей сознания. Наблюдается также синдром хронического подострого полиомиелита, обусловленного медленно прогрессирующей дегенерацией периферических мотонейронов передних рогов спинного мозга, который клинически характеризуется нарастающими атрофическими парезами конечностей, в основном верхних, с постоянным снижением мышечного тонуса и сухожильных рефлексов.
Гиперкинетический синдром характеризуется появлением спонтанных ритмичных мышечных сокращений в отдельных мышечных группах паретических конечностей уже в остром периоде болезни. Нередко прогредиентные формы сопровождаются нарушениями психики вплоть до деменции. Часто клинические симптомы носят смешанный характер, когда прогрессирование гиперкинезов сочетается с нарастающей амиотрофией и, иногда, психическими нарушениями. По мере нарастания тяжести симптомов больные инвалидизируются.
В последние годы относительно редко наблюдаются тяжелые клинические формы острого периода, что не исключает развития в дальнейшем хронической прогредиентной формы болезни.
ДИАГНОСТИКА
Диагноз основан на анамнестических, клинико-эпидемиологических и лабораторных данных. Большое значение в эндемичных регионах придают посещению леса, парка, дачи в весенне-летний период, факту присасывания клеща, а также употреблению в пищу некипяченого козьего или коровьего молока.
Клиническая диагностика
Ранние клинические диагностические признаки заболевания - повышение температуры тела до 39-40 °С, ознобы, головная боль, головокружение, тошнота, рвота, общая слабость, боли в мышцах, суставах, пояснице.
При осмотре обращают внимание на наличие гиперемии лица, шеи и верхней части туловища, инъекцию сосудов склер, конъюнктивит и гиперемию ротоглотки. Больные вялые, адинамичные. Необходимо тщательно осмотреть кожные покровы, так как на месте присасывания клещей могут оставаться точки или различных размеров гиперемированные пятна. У всех больных необходимо исследовать неврологический статус.
Лабораторная диагностика
В крови обнаруживают умеренный лимфоцитарный лейкоцитоз, иногда сдвиг влево с увеличением количества палочкоядерных лейкоцитов, повышение СОЭ. При двухволновом течении заболевания на первой волне у большинства больных наблюдается лейкопения с относительным лимфоцитозом, во время второй волны - лейкоцитоз с нейтрофильным сдвигом и повышение СОЭ. При менингеальных и очаговых формах заболевания в СМЖ обнаруживают лимфоцитарный плеоцитоз, от нескольких десятков до нескольких сотен клеток в 1 мкл.
Специфическая диагностика
При обращении за медицинской помощью лиц, пострадавших от укусов клещей, снятых с них членистоногих исследуют на вирусофорность с помощью экспресс-методов. У больных с подозрением на клещевой энцефалит проводят исследование крови с целью выявления вирусемии, а также парных проб сыворотки крови на специфические антитела. При эпидемиологическом расследовании групповых заболеваний (семейных вспышек) проверяют молоко коз, коров на зараженность вирусом.
Стандарт диагностики - ИФА, который позволяет отдельно определять общий пул антител к вирусу, IgG и IgM. Определение IgM важно для диагностики не только острых случаев заболевания, но и обострений хронического течения. IgG - следствие перенесенного заболевания или вакцинации. Альтернативным экспресс-методом для индикации и идентификации вируса является ПЦР, специфические фрагменты вирусного генома.
Для изоляции вируса из природного материала или от больных лиц используют методы заражения сосунков белых мышей, молодых мышей массой 5-6 г или клеточных культур. Идентификация вируса может осуществляться с использованием ряда серологических реакций или ПЦР.
Дифференциальная диагностика
Дифференциальную диагностику клещевого энцефалита проводят с тремя основными группами заболеваний:
В регионах, эндемичных по клещевому энцефалиту, как правило, встречаются другие трансмиссивные инфекции: системный клещевой боррелиоз и клещевой риккетсиоз. Общее для этих инфекций - присасывание клеща в анамнезе, примерно одинаковые инкубационные периоды и наличие симптомов интоксикации в остром периоде. Схема дифференциальной диагностики иксодовых трансмиссивных инфекций представлена в табл. 21.49.
Таблица 21.49. Дифференциальная диагностика клещевого энцефалита и других заболеваний, переносимых иксодовыми клещами
| Признаки | Клещевой энцефалит | Клещевой боррелиоз | Клещевой риккетсиоз | Микст-формы клещевого энцефалита и клещевого боррелиоза |
|---|---|---|---|---|
Острое начало заболевания |
++ |
- |
++ |
++ |
Интоксикация |
++ |
+ |
++ |
++ |
Менингеальные симптомы |
++ |
- |
- |
++ |
Симптомы очаговых поражений |
+ |
- |
- |
+ |
Судорожный синдром |
+ |
- |
- |
+ |
Мигрирующая эритема |
- |
++ |
- |
+ |
Экзантема |
- |
- |
++ |
- |
Первичный аффект (региональный лимфаденит) |
- |
+ |
++ |
- |
Гепатолиенальный синдром |
- |
- |
++ |
+ |
Лейкоцитоз |
++ |
- |
- |
+ |
Лимфоцитарный плеоцитоз в СМЖ |
++ |
- |
- |
+ |
Примечание. «-» - данный симптом не встречается; «+» - данный симптом возможен; «++» - характерный симптом.
Одновременное заражение (от 0,5 до 5-10%) возбудителями клещевого энцефалита и боррелиями клещей I. persulcatus определяется существованием сопряженных природных очагов этих инфекций и возможностью развития у одного больного признаков обоих заболеваний, т.е. микст-инфекции. Для постановки диагноза микст-инфекции обязательно наличие клинических признаков двух инфекций. Диагноз клещевого энцефалита основан на характерной клинической картине заболевания и обнаружении в сыворотке крови IgM или нарастания титров IgG к вирусу клещевого энцефалита. Диагноз клещевого боррелиоза основан на клинической картине (мигрирующая эритема, синдром Баннварта, неврит лицевого нерва, полирадикулонейропатия, миокардит, полиартрит) и определении в сыворотке крови диагностических титров IgM к Borrelia burgdorferi или нарастании титров IgG в ИФА.
При дифференциальной диагностике клещевого энцефалита с гриппом необходимо учитывать сезонность заболевания, факт посещения леса, наличие контакта с клещами или факт переохлаждения, а также результаты лабораторных исследований.
ГЛПС от клещевого энцефалита отличают мучительные боли в поясничной области, выраженные изменения в клиническом анализе крови (с 3-5-го дня болезни нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, появление плазмоцитов, повышение СОЭ до 40-60 мм/ч) и развитие почечной недостаточности, характеризующейся олигурией, низкой относительной плотностью мочи, протеинурией.
При проведении дифференциальной диагностики менингеальных форм клещевого энцефалита с менингитами, вызванными другими вирусами (энтеровирусами, эпидемического паротита, герпесвирусами), прежде всего, необходимо обращать внимание на сезонность заболевания и указание в анамнезе на посещение леса, укусы и нападение клещей. Наряду с клинической симптоматикой заболевания, большое значение имеет ПЦР-диагностика.
Для туберкулезного менингита характерен продромальный период, постепенное развитие менингеальных симптомов с вовлечением в процесс черепных нервов. По мере нарастания менингеальных симптомов увеличивается вялость и адинамия, больные постепенно впадают в сопорозное состояние. Возбуждение встречается редко. Головная боль резко выражена. СМЖ вытекает под высоким давлением, плеоцитоз лимфоцитарный, содержание белка повышено, глюкозы - снижено. Характерно образование в СМЖ нежной пленки, иногда с наличием микобактерий туберкулеза, что окончательно уточняет диагноз. При рентгенологическом исследовании часто наблюдают различные изменения в легких туберкулезного характера. В анамнезе часто встречается туберкулез у самого больного или в его кружении.
Показания к консультациям специалистов
Все больные клещевым энцефалитом подлежат обязательной консультации врача-невролога. Больным с прогредиентным течением клещевого энцефалита амбулаторную и стационарную помощь оказывает невролог, при необходимости для консультаций привлекают врачей-инфекционистов.
ЛЕЧЕНИЕ
Все больные с подозрением на клещевой энцефалит подлежат госпитализации в специализированное отделение инфекционной больницы с наличием ОРИТ.
Показан строгий постельный режим, независимо от общего состояния и самочувствия в течение всего лихорадочного периода и 7 дней после нормализации температуры. Специальная диета не требуется. В течение лихорадочного периода рекомендуют обильное питье: морсы, соки, гидрокарбонатные минеральные воды.
Этиотропное лечение назначают всем больным клещевым энцефалитом, независимо от ранее проведенной вакцинации или применения с профилактической целью противоэнцефалитного иммуноглобулина.
В зависимости от формы заболевания иммуноглобулин против клещевого энцефалита вводят внутримышечно в следующих дозах:
-
больным с лихорадочной формой: ежедневно в разовой дозе 0,1 мл/кг, на протяжении 3-5 дней до регресса общеинфекционных симптомов (улучшение общего состояния, исчезновение лихорадки). Курсовая доза для взрослых составляет не менее 21 мл препарата;
-
больным с менингеальной формой: ежедневно в разовой дозе 0,1 мл/кг 2 р/сут с интервалом 10-12 ч не менее 5 дней до улучшения общего состояния пациента. Курсовая средняя доза - 70-130 мл;
-
больным с очаговыми формами: ежедневно в разовой дозе 0,1 мл/кг 2-3 р/сут с интервалами 8-12 ч не менее 5-6 дней до снижения температуры и стабилизации неврологических симптомов. Курсовая средняя доза для взрослого составляет не менее 80-150 мл иммуноглобулина;
-
при крайне тяжелом течении заболевания разовая доза препарата может быть увеличена до 0,15 мл/кг. Для лечения клещевого энцефалита используется также рибонуклеаза (РНК-аза), которая задерживает репликацию вируса в клетках нервной системы, проникая через ГЭБ. Рибонуклеазу рекомендуют вводить в/м в изотоническом растворе натрия хлорида (препарат разводят непосредственно перед выполнением инъекции) в разовой дозе 30 мг через 4 ч. Суточная доза вводимого в организм фермента составляет 180 мг. Лечение продолжают в течение 4-5 дней, что обычно соответствует моменту нормализации температуры тела.
Эффективность использования в острый период препаратов ИФН-α2 и индукторов эндогенного ИФН изучена недостаточно. Тем не менее, некоторыми исследователями получены обнадеживающие результаты применения препаратов ИФН [реаферона, ИФН-α (Лейкинферон♠¤) и др.] в остром периоде клещевого энцефалита. Продолжается изучение использования аналогов нуклеозидов (нуклеотидов), например рибавирина.
Неспецифические лечебные мероприятия направлены на борьбу с общей интоксикацией, отеком мозга, внутричерепной гипертензией, бульбарными расстройствами. Рекомендуют дегидратирующие средства (петлевые диуретики, маннитол), 5% раствор декстрозы (Глюкоза♠), полиионные растворы; при дыхательных нарушениях - ИВЛ, ингаляция кислорода; для снижения ацидоза - 4% раствор натрия гидрокарбоната. При менингоэнцефалитической, полиомиелитической и полирадикулоневритической формах болезни назначают глюкокортикоиды. Преднизолон применяют в таблетках из расчета 1,5-2 мг/кг в сутки равными дозами в 4-6 приемов в течение 5-6 дней, затем дозу постепенно снижают на 5 мг каждые 3 дня (курс лечения 10-14 дней). При бульбарных нарушениях и расстройствах сознания преднизолон вводят парентерально. При судорожном синдроме назначают клоназепам, фенобарбитал, примидон, бензобарбитал, вальпроевую кислоту, диазепам. При тяжелом течении для профилактики бактериальных осложнений проводят антибактериальную терапию. Применяют ингибиторы протеаз (апротинин). Хроническая форма клещевого энцефалита с трудом поддается терапии, эффективность специфических средств значительно ниже, чем в остром периоде. Рекомендуют общеукрепляющую терапию, глюкокортикоиды короткими курсами (до 2 нед) из расчета преднизолона по 1,5 мг/кг. Из противосудорожных препаратов при кожевниковской эпилепсии применяют бензобарбитал, фенобарбитал, примидон. Целесообразно назначение витаминов, особенно группы В, при периферических параличах - антихолинэстеразных средств (неостигмина метил-сульфата, амбенония хлорида, пиридостигмина бромида).
В большинстве случаев клещевой энцефалит заканчивается выздоровлением. Прогноз при менингеальной и лихорадочной форме благоприятный. При менингоэнцефалитической, полиомиелитической и полирадикулоневритической - существенно хуже. В реконвалесцентном периоде в 20-50% случаях развивается астеническое состояние различной продолжительности - от нескольких недель до нескольких месяцев. Летальность при клещевом энцефалите связывают с развитием бyльбарного и судорожно-коматозного синдромов. Частота смертельных исходов зависит от генотипа циркулирующего вируса и варьирует от единичных случаев в Европе и европейской части России до 10% на Дальнем Востоке. При очаговых формах больные в большинстве случаях инвалидизируются.
Примерные сроки нетрудоспособности
Больных с лихорадочными и менингеальными формами выписывают из стационара на 14-21-й день нормальной температуры при отсутствии менингеальных симптомов, больных с очаговыми формами - в более поздние сроки, после клинического выздоровления. Примерные сроки нетрудоспособности с учетом амбулаторного лечения и реабилитации составляют при лихорадочной форме 2-3 нед, менингеальной форме - 4-5 нед, менингоэнцефалитической, полирадикулоневритической - 1-2 мес, полиомиелитической - 1,5-3 мес.
Диспансерное наблюдение
Все перенесшие клещевой энцефалит, независимо от клинической формы, подлежат диспансерному наблюдению в течение 1-3 лет. Диспансеризацию больных (за исключением больных лихорадочной формой) проводят совместно с неврологом. Основание для снятия с диспансерного учета - полное восстановление работоспособности, удовлетворительное самочувствие, полная санация СМЖ, отсутствие очаговой симптоматики.
Санаторно-курортное лечение
Санаторно-курортное лечение проводят не ранее 3-6 мес после выписки из стационара в санаториях климатического и общеукрепляющего профиля. С целью реабилитации используются дозированные физические нагрузки, бальнеотерапия, ЛФК, электропроцедуры.
СПИСОК ЛИТЕРАТУРЫ
-
Веригина Е.В., Симонова Е.Г., Чернявская О.П., Пакскина Н.Д. Современная эпидемиологическая ситуация и некоторые результаты мониторинга за клещевым энцефалитом в Российской Федерации // Эпидемиология и вакцинопрофилактика. - 2013. - № 4. - С. 14-20.
-
Захарычева Т.А., Мжельская Т.П., Евсеев А.Н. Ближайшие и отдаленные исходы очаговых форм клещевого энцефалита с витальными нарушениями // Дальневосточный журнал инфекционной патологии. - 2010. - № 17. - С. 200-203.
-
Инфекции, передаваемые клещами в сибирском регионе / Под ред. В.В. Власова, В.Е. Репина. - Новосибирск: Изд. СО РАН. - 2011. - С. 84-108.
-
Злобин В.И., Рудаков Н.В., Малов И.В. Клещевые трансмиссивные инфекции. - Новосибирск: Наука, 2016. - 246 с.
-
Погодина В.В. Актуальные проблемы клещевого энцефалита на современном этапе / В кн. «Медицинская вирусология». - М.: Институт полиомиелита и вирусных энцефалитов им. М.П. Чумакова. - 2013. - Т. XVII. - С. 11-15.
-
Руководство по вирусологии. Вирусы и вирусные инфекции человека и животных / Под ред. акад. РАН Д.К. Львова. - М.: МИА, 2013. - 1200 с.
-
Субботин А., Семенов В., Соколов В., Этенко Д. Основные клинические проявления смешанной клещевой энцефалит - боррелиозной инфекции у взрослых // Врач. - 2011. - № 13. - С. 62-64.
-
Bogovic P., Lotric-Furlan S., Strle F. What tick-borne encephalitis may look like: clinical signs and symptoms // Travel Med. Infect. Dis. - 2010. - Vol. 8, N 4. - P. 246-250.
-
Smith D.R. Flavivirus Encephalitis: Intech, Rijeka, Croatia, 2011. Ed. by D. Ruzek. Chapter 1. Encephalitic Flaviviruses. - P. 3-24.
-
Tick-borne diseases of humans / Ed. by J.L. Goodman , D.T. Dennis , D.E. Sonenshine Washington, D.C: ASM Press. - 2005. - 399 p.