Челюстно-лицевая хирургия / под ред. Кулакова А. А. - Москва : ГЭОТАР-Медиа, 2019. - 692 с. (Серия "Национальные руководства") - ISBN 978-5-9704-4853-3 |
Аннотация
Национальное руководство "Челюстно-лицевая хирургия" содержит актуальную информацию о современных методах диагностики и лечения заболеваний челюстно-лицевой области. В нем рассмотрены такие темы, как обезболивание и особенности его использования в челюстно-лицевой хирургии; современные взгляды на этиологию, патогенез, клиническую картину, диагностику и лечение одонтогенных и неодонтогенных воспалительных заболеваний, травм и новообразований челюстно-лицевой области, а также заболеваний слюнных желез и нервов лица; микрохирургическая аутотрансплантация тканей челюстно-лицевой области. Представлены также главы, посвященные диагностике и планированию лечения пациентов с врожденными и приобретенными дефектами и деформациями челюстно-лицевой области.
В подготовке настоящего издания в качестве авторов-составителей и рецензентов принимали участие ведущие специалисты в области челюстно-лицевой хирургии.
Все рекомендации прошли этап независимого рецензирования.
Руководство предназначено челюстно-лицевым хирургам и другим врачам смежных специальностей, а также студентам старших курсов медицинских высших учебных заведений, ординаторам, аспирантам.
Ч-38
4.4. ПЕРЕЛОМ АЛЬВЕОЛЯРНОГО ОТРОСТКА ЧЕЛЮСТЕЙ
Классификация переломов альвеолярного отростка (Ядрова К.С., 1968)
-
Частичный - щель перелома проходит через наружную часть альвеолярного отростка. При этом возникает перелом наружной компактной пластинки в пределах лунок нескольких зубов и части межзубных перегородок. Смещения отломков не происходит.
-
Неполный - щель перелома в виде трещины проходит через всю толщу альвеолярного отростка, захватывая наружную и внутреннюю компактные пластинки, губчатое вещество. Смещения отломков не происходит.
-
Полный - две вертикальные щели перелома объединены одной горизонтальной и проходят через толщу всего альвеолярного отростка, часто происходит смещение костных фрагментов.
-
Оскольчатый - щели переломов пересекаются в нескольких направлениях, может наблюдаться смещение отломков.
-
С дефектом кости - происходит отрыв сломанной части альвеолярного отростка.
Чаще ломается альвеолярный отросток верхней челюсти во фронтальном отделе, реже встречаются переломы в боковом отделе и переломы альвеолярного отростка нижней челюсти. Основной причиной перелома является падение или сильный удар, направленный перпендикулярно к альвеолярному отростку. Перелом альвеолярного отростка может сопровождаться переломом или вывихом одного или нескольких зубов. Линия перелома чаще имеет аркообразную форму. Она начинается от гребня альвеолярного отростка в межзубном промежутке, поднимается вверх (на верхней) или вниз (на нижней) челюсти, идет горизонтально вдоль нескольких зубов, затем опускается вниз между зубами до гребня альвеолярного отростка. Линия перелома чаще проходит над верхушками корней зубов, реже на уровне корней зубов, что является неблагоприятным вариантом, так как сочетается с их переломом, и зачастую требуется удаление отломанного фрагмента альвеолярного отростка вместе с зубами. При переломе бокового участка альвеолярного отростка верхней челюсти может произойти дефект дна верхнечелюстной пазухи.
Клиническая картина и диагностика перелома альвеолярного отростка
Больные жалуются на боль в области верхней или нижней челюсти, усиливающуюся при смыкании зубов или пережевывании пищи, кровотечение изо рта, нарушение прикуса.
При внешнем осмотре определяется травматический отек мягких тканей приротовой области. Могут отмечаться ушибы, ссадины, раны. Рот у больного полуоткрыт, иногда из него выделяется слюна с примесью крови.
При осмотре полости рта обнаруживается травматический отек слизистой оболочки альвеолярного отростка, кровоизлияния по проекции линии перелома. При смещении отломка возможен разрыв слизистой оболочки альвеолярного отростка соответственно линии перелома или отслоение альвеолярной десны от смещенных костных фрагментов. В этом случае через рану можно увидеть линию перелома. При отсутствии смещения отломков или незначительном смещении может не быть разрыва слизистой оболочки.
Сломанный фрагмент вместе с зубами смещен орально и в сторону окклюзионной плоскости, реже вестибулярно, что приводит к нарушению прикуса. При смыкании челюстей в контакт входят зубы только сместившегося участка альвеолярного отростка. Они, как правило, подвижны, перкуссия их болезненна. Определяется патологическая подвижность фрагмента альвеолярного отростка вместе с группой зубов, что поможет дифференцировать от вывиха отдельных зубов. Если при обследовании не определяется смещение отломка, щель перелома можно определить, аккуратно смещая предполагаемый фрагмент в переднезаднем или боковом направлении и пальпаторно определяя пальцами другой руки его подвижность.
При отрыве фрагмента альвеолярного отростка он может отсутствовать в полости рта или фиксироваться к мягким тканям. В этом случае отмечается достаточно обильное кровотечение и четко визуализируется линия перелома (рис. 4.12).
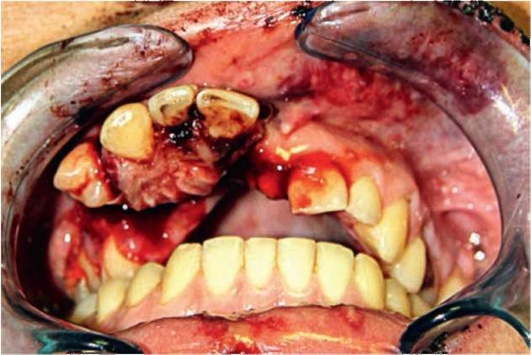
Рис. 4.12. Перелом альвеолярного отростка верхней челюсти
На рентгенограмме линия перелома альвеолярного отростка челюсти видна в виде полосы просветления с нечеткими и неровными краями. Наиболее информативны МСКТ, ортопантомография, рентгенография нижней челюсти в боковой проекции и прицельная рентгенография альвеолярного отростка.
Лечение пациентов с переломами альвеолярного отростка
Под проводниковым обезболиванием производят репозицию костного отломка в правильное положение. Иммобилизацию осуществляют с помощью гладкой шины-скобы, если на неповрежденном участке альвеолярного отростка имеется не менее 2-3 устойчивых зубов с каждой стороны от линии перелома.
При отсутствии достаточного количества зубов для иммобилизации изготавливают пластмассовую зубонаддесневую шину. Дополнительно применяют подбородочно-теменную повязку.
При невправимых и тугоподвижных отломках применяют шины Васильева или Тигерштедта с межчелюстным вытяжением либо используют ортодонтические аппараты. Иммобилизацию осуществляют в течение 4-6 нед. Раны мягких тканей ушивают.
При невозможности фиксации отломков шинами проводят открытую репозицию и остеосинтез отломков альвеолярного отростка титановыми мини-пластинами (рис. 4.13).
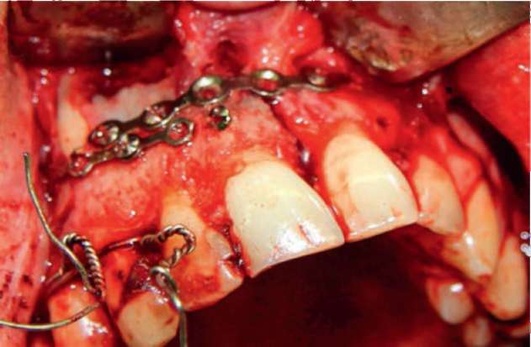
Рис. 4.13. Открытая репозиция и остеосинтез альвеолярного отростка верхней челюсти
Если произошел полный отрыв отломка, удаляют корни зубов и свободно лежащие костные осколки, острые костные края сглаживают фрезой, а слизистую оболочку после мобилизации ушивают наглухо над костной раной. Если это сделать не представляется возможным, костную рану закрывают йодоформным марлевым тампоном. Первую смену тампона производят на 7-8-е сутки. Если щель перелома проходит через корни зубов, консолидация отломка чаще не наступает. Связано это с плохим кровоснабжением и нарушением иннервации фрагмента. Кроме того, удалить отломанные верхушки зубов без дополнительных разрезов и отслаивания слизисто-надкостничного лоскута невозможно. Это еще больше ухудшает питание отломанного участка. В данной ситуации сразу проводят первичную хирургическую обработку (ПХО) раны, аналогичную таковой при полном отрыве сломанного фрагмента. В послеоперационном периоде проводятся антибактериальная, противовоспалительная терапия, физиолечение. В последующем при наличии дефекта альвеолярного отростка осуществляются рациональное протезирование либо костная пластика и дентальная имплантация.