Челюстно-лицевая хирургия / под ред. Кулакова А. А. - Москва : ГЭОТАР-Медиа, 2019. - 692 с. (Серия "Национальные руководства") - ISBN 978-5-9704-4853-3 |
Аннотация
Национальное руководство "Челюстно-лицевая хирургия" содержит актуальную информацию о современных методах диагностики и лечения заболеваний челюстно-лицевой области. В нем рассмотрены такие темы, как обезболивание и особенности его использования в челюстно-лицевой хирургии; современные взгляды на этиологию, патогенез, клиническую картину, диагностику и лечение одонтогенных и неодонтогенных воспалительных заболеваний, травм и новообразований челюстно-лицевой области, а также заболеваний слюнных желез и нервов лица; микрохирургическая аутотрансплантация тканей челюстно-лицевой области. Представлены также главы, посвященные диагностике и планированию лечения пациентов с врожденными и приобретенными дефектами и деформациями челюстно-лицевой области.
В подготовке настоящего издания в качестве авторов-составителей и рецензентов принимали участие ведущие специалисты в области челюстно-лицевой хирургии.
Все рекомендации прошли этап независимого рецензирования.
Руководство предназначено челюстно-лицевым хирургам и другим врачам смежных специальностей, а также студентам старших курсов медицинских высших учебных заведений, ординаторам, аспирантам.
Ч-38
6.1. БОЛЕЗНИ И ТРАВМЫ СЛЮННЫХ ЖЕЛЕЗ
В.В. Афанасьев
Анатомия и физиология слюнных желез. Слюнные железы осуществляют экскреторную и инкреторную функцию и участвуют в гомеостазе организма, влияя на пищеварительную и половую системы, органы полости рта и др.
Всего у человека имеется три пары больших слюнных желез и много малых. К большим относят околоушную (gl. parotis), поднижнечелюстную (gl. subman-dibularis) и подъязычную (gl. sublingualis) железы. Они выделяют секрет, составляющий за сутки до 1,5 л, называемый слюной. Слюна увлажняет пищу и формирует пищевой комок. Она содержит ферменты (амилаза, липаза, ДНКаза и др.). Эти ферменты расщепляют углеводы, белки, жиры и нуклеиновые кислоты. Слюна имеет защитно-трофическую функцию, смывает остатки пищи, формирует барьер из муцина и антител, поддерживает рH ротовой полости, защищает эмаль зубов, обеспечивает иммунитет полости рта и др.
Слюнные железы также синтезируют гормоны и гормоноподобные вещества, такие как: фактор роста нервов, паротин, инсулиноподобный белок, эпидермальный фактор роста и др.
К малым слюнным железам относят губные, щечные, язычные, нёбные и резцовые, которые располагаются в соответствующих участках подслизистого слоя. На долю их секрета приходится 31% всей суточной слюны.
Классификация заболеваний слюнных желез
По МКБ-10 болезни слюнных желез отнесены к классу К11 и включают следующие болезни:
К11.0 Атрофия слюнной железы.
К11.1 Гипертрофия слюнной железы.
К11.2 Сиаладенит [исключены: эпидемический паротит (В26) и увеопаротидная лихорадка Хирфорда (Д86.8)].
К11.3 Абсцесс слюнной железы.
К11.4 Свищ слюнной железы [исключен: врожденный свищ слюнной железы (Q38.4)].
К11.5 Сиалолитиаз (камни слюнной железы или протока).
К11.6 Мукоцеле слюнной железы:
К11.7 Нарушения секреции слюнных желез [исключена: сухость полости рта (R68.2)]:
К11.8 Другие болезни слюнных желез [исключен синдром сухости - болезнь Шегрена (М35.0)].
Доброкачественное лимфоэпителиальное поражение слюнной железы. Болезнь Микулича. Некротизирующая сиалометаплазия. Сиалэктазия.
Стеноз или сужение слюнного протока.
К11.9 Болезнь слюнной железы неуточненная. Сиаладенопатия.
В РФ классификация слюнных желез по МКБ-10 используется в основном в официальных отчетах. В клинической практике она на территории РФ не используется в связи с ее недостаточной адаптированностью к клинической практике. Например, атрофия и гипертрофия слюнных желез, а также различные варианты нарушения их секреции не являются болезнями, но есть симптомы, которые отмечаются при разных заболеваниях слюнных желез. Исключенные из МКБ-10 такие заболевания слюнных желез, как лихорадка Хирфорда, синдром Шегрена, синдром Кюттнера и др., требуют обязательного проведения диспансерного наблюдения и лечения со стороны стоматолога-хирурга, хотя данные заболевания и имеют некоторые признаки, не связанные со слюнными железами.
В связи с изложенным выше в РФ большинство врачей используют классификацию заболеваний и повреждений слюнных желез, предложенную профессорами И.Ф. Ромачевой и В.В. Афанасьевым. Эта классификация включает:
-
Сиаладенозы (реактивно-дистрофические изменения слюнных желез):
-
развивающиеся на фоне эндокринных заболеваний: сахарный диабет, нарушения функции щитовидной железы и др.;
-
связанные с заболеваниями желудочно-кишечного тракта (гастрит, гепатит, язвенная болезнь желудка и др.);
-
связанные с заболеваниями мочеполовой сферы (различные нарушения менструального цикла, вплоть до аменореи, хронический простатит, поликистоз яичников, терминальная стадия хронической почечной недостаточности и др.);
-
диагностируемые у пациентов с заболеваниями крови (лейкоз, лимфогранулематоз и др.);
-
синдромы (Шегрена, Микулича, Кюттнера, Хирфорда, АОП, метаболический и др.).
-
-
Методы обследования слюнных желез
Для диагностики заболеваний слюнных желез используют общие, частные и специальные методы обследования. Общие методы включают опрос, осмотр, пальпацию, исследование крови, мочи, рентгенографию и др. При опросе следует выяснить наличие сухости рта, боли или припухания слюнных желез, связанных с приемом пищи или переохлаждением, время появления новообразования и скорость его роста. Осмотр и пальпация позволяют определить состояние кожи и наличие припухлости в области железы, ее консистенцию, состояние слизистой оболочки губ, преддверия и полости рта, устьев выводных протоков, характер и количество выделяющегося секрета.
Частные методы включают зондирование слюнных протоков, его проводят для установления их сужения или заращения, а также наличия конкремента. Для зондирования применяют специальные слюнные зонды с затупленным концом. Лучевые методы: рентгенография области слюнных желез используется для выявления слюнного камня, инородного тела в протоках или наличия петрификатов. Для исследования околоушной железы снимки делают в передней прямой проекции черепа, а поднижнечелюстной железы - в боковой проекции и в проекции дна полости рта. Сиалография - рентгенография слюнных желез с их искусственным контрастированием. Она позволяет судить о состоянии протоков и паренхимы железы. В качестве контрастного вещества, вводимого в железу, используют масляные или водорастворимые препараты. Сиалометрия применяется для исследования функции слюнных желез. Для этого используют капсулы Лешли-Ющенко-Красногорского или специальные канюли Т.Б. Андреевой. Слюну собирают на протяжении 20 мин и определяют ее количество. В норме оно составляет 1,0-2,0 мл секрета из околоушной и 1 - 4 мл из поднижнечелюстной железы. Сиалометрию малых слюнных желез исследуют, подсчитывая их количество на нижней губе. В норме функционируют 18-21 малая слюнная железа.
Качественный анализ секрета (цвет, прозрачность, наличие видимых включений) определяют визуально. Для определения рН слюны используют рН-метр. Вязкость слюны определяют по методу В.В. Афанасьева: разрыв капли слюны при раздвигании бранш зубоврачебного пинцета на 0,5 см является нормой вязкости, до 1 см - вязкость I степени, свыше 1 см - вязкость II степени. Электролиты слюны (Nа, Kа, Cа) определяют на спектрофотометре.
Специальные методы используют для уточнения формы и стадии заболевания. Так, компьютерная сиалотомография позволяет получить анатомо-топографическое изображение слюнных желез в виде срезов, на которых можно выявить слюнные камни, опухоли и опухолеподобные образования. Радиосиалография или сиалосцинтиграфия (радиоизотопная сиалометрия) позволяют оценить секреторную активность слюнных желез.
Сиалосонография (УЗИ слюнных желез) дает представление о макроструктуре слюнной железы. По эхограмме можно судить о величине, форме и соотношении слоев ткани железы с различной плотностью, выявлять склеротические изменения, слюнные камни и границы новообразований. Особое значение приобретает метод при оценке результатов лечения в динамическом аспекте. Термосиалография (тепловидение) позволяет наблюдать в динамике изменение температуры в области слюнных желез. Острые и хронические сиаладениты, а также злокачественные опухоли слюнных желез сопровождаются повышением температуры кожи над железами, что используется при проведении диагностики. Цитологическое исследование капли слюны проводят на предметном стекле после окрашивания по Романовскому-Гимзе. В норме в секрете слюнных желез обнаруживают единичные клетки плоского и цилиндрического эпителия выводных протоков, единичные лейкоциты и лимфоциты. Диагностическая пункция относится к морфологическим методам исследования. Ее производят инъекционной иглой. Окраску мазков производят азур-II-эозином по Романовскому. В пунктате интактных слюнных желез встречаются в небольшом количестве клетки эпителия, соединительная ткань. Биопсию малой слюнной железы используют для диагностики заболеваний слюнных желез, связанных с болезнями соединительной ткани. При анализе морфологической картины учитывается степень интенсивности лимфоидной инфильтрации долек.
Болезни слюнных желез
ПОРОКИ РАЗВИТИЯ СЛЮННЫХ ЖЕЛЕЗ
Аплазия слюнных желез обычно бывает частичной. При полной аплазии отмечается появление ранней абсолютной ксеростомии, приводящей к разрушению всех зубов. В лечении используют протезирование с покрытием каждого зуба коронкой и заместительную терапию препаратами искусственной слюны.
Дистопия (гетерогения) - атипичное расположение слюнных желез. В литературе описана гетеротопия слюнной железы в верхние отделы шеи, спинку языка, в толщу нижней челюсти, головной мозг, в область бифуркации сонной артерии, половые органы и прямую кишку. Дистопированные дольки могут вызывать образование слюнных свищей, перерождаться в опухоли. Особым случаем дистопии части слюнной железы служит ее пенетрация в околоушные лимфатические узлы, что в последующем может вызывать развитие лимфогенного или ложного паротита Герценберга.
Пороки развития выводных протоков слюнных желез выявляются на сиалограммах в виде их значительного расширения (эктазии). Наиболее часто расширяются околоушной (рис. 6.1) или поднижнечелюстной протоки, что приводит к развитию хронического сиаладенита или слюннокаменной болезни. Нередко встречаются дивертикулы протока в виде ограниченного слепого выпячивания его стенки (рис. 6.2). Если таких дивертикулов очень много, то речь идет о хроническом паренхиматозном паротите или сиалодохите.
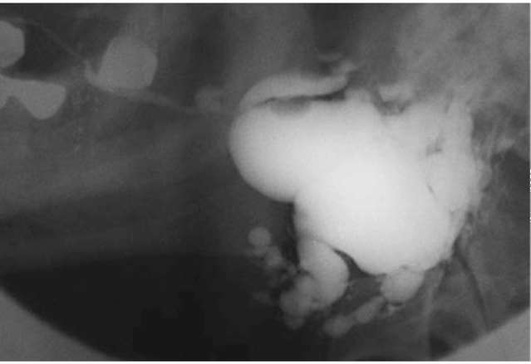
Рис. 6.1. Кистообразное расширение околоушного протока слева
Лечение пороков развития слюнных желез консервативное: при развитии воспалительного процесса назначают лечение, описанное в главе «Воспаление слюнных желез». В случае неэффективности консервативной терапии показано оперативное вмешательство.
СИАЛАДЕНОЗЫ (РЕАКТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СЛЮННЫХ ЖЕЛЕЗ)
Общие сведения. Сиаладеноз - это дистрофическое заболевание слюнных желез, протекающее на фоне различных заболеваний органов и систем организма, таких как: пищеварительная, эндокринная, половая и др. Наиболее часто сиаладеноз диагностируют у пациентов с сахарным диабетом, хроническим простатитом, заболеваниями крови и щитовидной железы.
Синонимы: сиалоз, симптоматическая сиалопатия, сиаладенопатия, реактивно-дистрофический процесс слюнных желез, интерстициальный сиаладенит, воспалительная опухоль Кюттнера и др.
Этиология. Предполагают, что заболевания слюнных желез и некоторых органов и систем имеют генетически обусловленные причины, в силу которых изменения в органах одновременно сопровождаются развитием патологического дистрофического процесса и в слюнных железах. Например, установлено, что эпителий выводных протоков вырабатывает инсулиноподобное вещество, объем которого увеличивается у больных сахарным диабетом. Поэтому сиаладенозы относят к реактивно-дистрофическим заболеваниям.
Патогенез. При сиаладенозе имеется наличие дистрофических изменений в паренхиме и склеротических процессов в строме, вызванных нарушением выделительной и секреторной функции слюнных желез вследствие нейрогуморальной деструкции на почве общих заболеваний организма. Ацинарная клетка вырабатывает секрет, но своевременно его не выделяет через протоки. По причине, вызвавшей сиаладеноз, различают: эндокринные (сахарный диабет, заболевания щитовидной железы, простаты), нейрогенные, связанные с заболеваниями желудочно-кишечного тракта, мочеполовой, кроветворной и других систем, аллергические, аутоиммунные, смешанные и сиаладенозы неясного генеза. Не всегда можно сразу установить общий патологический процесс, являющийся фоном развития сиаладеноза. В таких случаях наличие последнего должно служить поводом для полного обследования больного с целью его выявления.
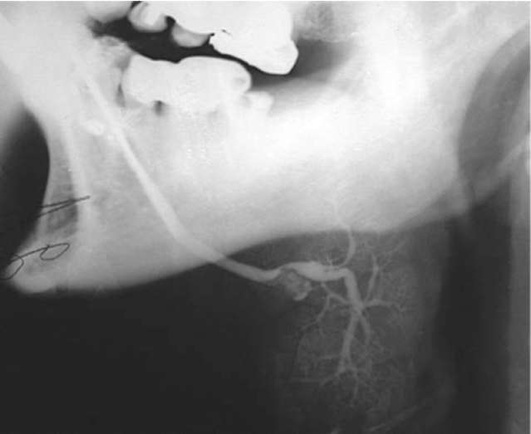
Рис. 6.2. Дивертикул в области левого поднижнечелюстного протока
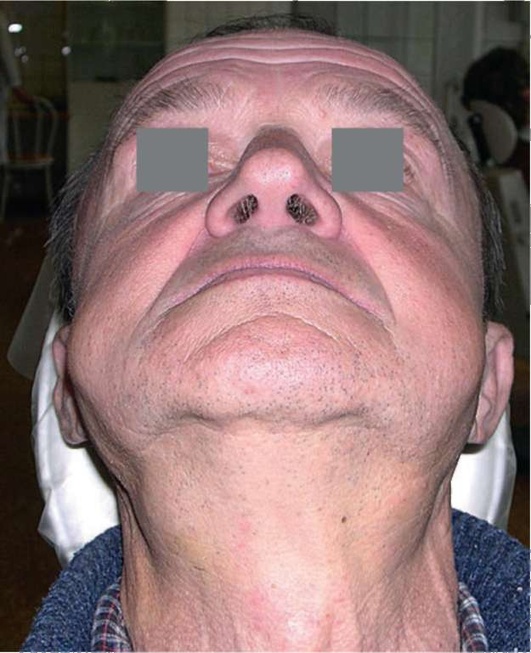
Рис. 6.3. Синдром Кюттнера. Увеличение поднижнечелюстных слюнных желез
Клиническая картина. Сиаладеноз проявляется в виде безболезненного или малоболезненного увеличения больших слюнных желез, чаще околоушных, напоминающего по клиническому течению доброкачественную опухоль без клинически выраженного воспалительного компонента. Редко в процесс вовлекаются поднижнечелюстные (рис. 6.3), подъязычные и малые слюнные железы. При осмотре определяются увеличенные слюнные железы, безболезненные или малоболезненные при пальпации, по консистенции слегка уплотнены. Слизистая оболочка бледно-розового цвета, нормально увлажнена. При сиалометрии обнаруживается снижение скорости саливации за счет увеличения вязкости слюны.
Сиалографическая картина желез характеризуется сужением протоков, особенно малого калибра.
Лечение в основном консервативное. Оно должно быть комплексным и включает: улучшение трофики слюнной железы, ее микроциркуляции, повышение ее функции, повышение неспецифической резистентности организма, лечение основного заболевания, на фоне которого развился сиаладеноз.
Следует отметить, что имеется группа дистрофических заболеваний слюнных желез, которые всегда сочетаются с поражением других органов. К ним относятся синдромы: Шегрена, Микулича, Хирфорда, Кюттнера и др.
Синдром Гужеро-Шегрена. Заболевание названо именем описавшего этот симптомокомплекс Х.С. Шегрена. Встречается в основном у женщин в возрасте от 20 до 50 лет и старше, обычно в климактерическом периоде. Характеризуется наличием следующих определяющих клинических признаков: ксеростомии, ксерофтальмии и одного из ревматоидных заболеваний (полиартрит, красная волчанка, склеродермия).
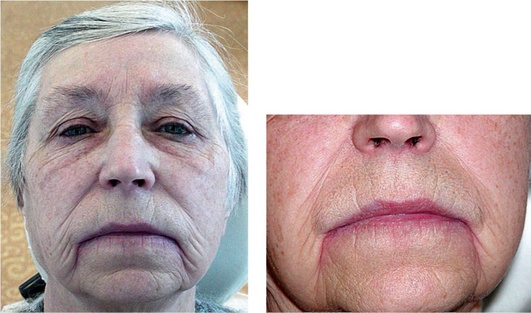
Рис. 6.4. Синдром Шегрена. Сухой кератоконъюнктивит и заеды
Этиология неизвестна. Среди причин выделяют аутоиммунный процесс, цитомегаловирус, гормональные нарушения половой сферы, эмоциональный стресс на фоне климакса, генетическую предрасположенность.
Основным морфологическим признаком болезни является лимфоплазмоклеточная инфильтрация, замещающая и разрушающая ацинарную ткань; при этом выделяют очаговую, очагово-диффузную и диффузную лимфоидную инфильтрацию. Соединительная ткань дезорганизована в виде фибриноидного изменения и мукоидного набухания, появляются продуктивные васкулиты, слущивание эпителия выстилки протоков и их деструкция, жировое перерождение ткани железы. Может наступить трансформация доброкачественного процесса в злокачественный с развитием лимфомы.
Клиническая картина зависит от стадии процесса. Основными признаками являются: выраженная ксерофтальмия и ксеростомия (рис. 6.4), иногда - увеличение околоушных желез с развитием первично-хронического паротита, заеды, множественный пришеечный кариес.
Выделяют начальную, клинически выраженную и позднюю стадии синдрома Шегрена. Начальная стадия обычно своевременно не диагностируется из-за отсутствия явных объективных и субъективных признаков болезни. Сухость рта бывает периодической, усиливающейся при физическом или эмоциональном напряжении. На сиалограмме обнаруживают мелкоточечные полости в паренхиме. В выраженной и поздней стадиях нарастают признаки постоянной ксеростомии. Отмечается быстрое прогрессирование кариеса, дисбактериоз слизистой оболочки полости рта. На сиалограмме выявляют большое количество мелких и средних округлых полостей и выход контрастного вещества за пределы протоков (рис. 6.5).
Лечение проводится совместно ревматологом и стоматологом. Базисная терапия включает длительный прием преднизолона в малых дозах, цитостатические препараты, санацию полости, своевременное протезирование с покрытием зубов золотыми коронками, использование заместительной терапии (искусственная слюна, гели), лечение системных заболеваний.
Болезнь (синдром) Микулича. Заболевание сопровождается безболезненным увеличением всех больших слюнных и слезных желез. Наблюдается преимущественно у женщин.
Этиология неизвестна, предполагается вирусная инфекция, а также заболевания крови (лимфогранулематоз, лимфолейкоз).
Клиническая картина характеризуется медленным и безболезненным увеличением всех слюнных и слезных желез. Их функция не изменяется, поэтому жалоб на сухость рта сначала нет. У больных с синдромом Микулича обнаруживают лимфопролиферативные изменения в системе крови. Лабораторные показатели мочи остаются в пределах нормы. На сиалограммах определяются признаки сужения выводных протоков желез. При патоморфологическом исследовании биоптатов малых слюнных и слезных желез выявляется выраженный лимфоидный инфильтрат, который сдавливает протоки, не разрушая базальные мембраны и не замещая ацинарную ткань.
Лечение симптоматическое. Используют рентгенотерапию, прокаиновые блокады в области увеличенных слюнных желез, инъекции прокаина и др. Терапия считается эффективной в случае значительного уменьшения желез в течение длительного периода, отсутствия ксеростомии и сиаладенита.
Прогноз неблагоприятный, часто наблюдается рецидив. В динамике наблюдения обнаруживаются различные заболевания крови или другие тяжелые заболевания организма.
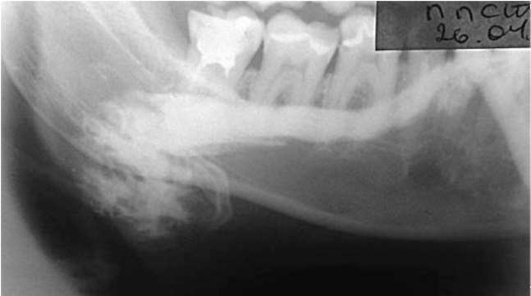
Рис. 6.5. Синдром Шегрена. Сиалограмма правой поднижнечелюстной железы. Определяется выход контрастного вещества за пределы протоков
СИАЛАДЕНИТ (ВОСПАЛЕНИЕ СЛЮННОЙ ЖЕЛЕЗЫ)
Острый сиаладенит
1. Эпидемический паротит
Синонимы: свинка, солдатская болезнь, инфекционный партит.
Это острое инфекционное заболевание, поражаются околоушные, реже - поднижнечелюстные слюнные железы. В основном болеют дети. Наблюдается в виде спорадических заболеваний или редких эпидемических вспышек.
Этиология и патогенез. Возбудитель - фильтрующийся вирус. Заражение происходит капельно-воздушным путем или через предметы больного. Вирус вызывает образование антител на 6-7-й день заболевания и поражает в основном межуточную ткань, интенсивно выделяясь из организма со слюной больного.
Клиническая картина. Инкубационный период составляет 2-3 нед. Выделяют три формы течения: легкую, среднюю, тяжелую (последняя протекает с осложнениями). При легкой форме увеличиваются околоушные железы, они безболезненные, функция их снижена. В дальнейшем могут появиться боль и развитие гнойного паротита, общее состояние страдает. При тяжелой форме на фоне гнойного паротита поражается нервная система, развивается орхит, панкреатит и др. Диагноз устанавливают на основании эпидемиологического анамнеза, наличия гипергликемии, в моче - диастазы. Диагноз подтверждается серологически.
Лечение. Больных изолируют на протяжении 9 дней от начала заболевания. Назначают постельный режим, согревающие компрессы и физиотерапию на область железы, слюногонную диету, поддерживают хорошую гигиену полости рта. Для предупреждения свинки применяют активную иммунизацию противопаротидной вакциной.
Прогноз благоприятный, как правило, вторичных изменений в железе не наблюдается, остается пожизненный иммунитет. Возникающие осложнения (мастит, панкреатит, мужское бесплодие и др.) лечат совместно с профильными специалистами.
2. Острый гриппозный сиаладенит Заболевание развивается в период эпидемии гриппа. Острый паротит возникает на фоне общих гриппозных симптомов или в период стихания признаков гриппа.
Этиология и патогенез. Возбудитель - вирус гриппа. Заражение происходит воздушно-капельным путем. Иногда гриппозный сиаладенит возникает после вакцинации против гриппа. Поражается в основном интерстициальная ткань околоушных желез, реже - других.
Клинические признаки и симптомы. Явления сиаладенита быстро нарастают: на протяжении 2-3 сут может наступить абсцедирование железы с некрозом ацинарной ткани. Характерным признаком служит боль в околоушной области при открывании рта и повороте головы в сторону. При пальпации определяется плотный и болезненный инфильтрат в пределах железы. Иногда в воспалительный процесс вовлекается подъязычная слюнная железа (рис. 6.6). Несмотря на проводимое лечение, воспалительный инфильтрат в области околоушной железы может сохраняться до полугода.
Диагноз устанавливают на основании эпидемиологического анамнеза, характерной клинической картины гриппа, на фоне которого развивается сиаладенит. Как правило, исход заболевания благоприятный, хронизации процесса не наблюдается. Осложнения могут быть при рубцовой деформации протоков, наступающей при гнойном расплавлении ткани железы.
3. Острый лимфогенный паротит. Чаще встречается у взрослых после перенесенного острого респираторного заболевания или спустя 1-2 нед после одонтогенных воспалительных процессов.

Рис. 6.6. Острый гриппозный сиаладенит подъязычных желез
Этиология и патогенез. Лимфогенный паротит возникает при воспалении интрапаротидных лимфатических узлов и распространении в них инфекции из зева, носоглотки, периапикальных тканей зубов и др. В толще околоушной железы обычно располагаются от 6 до 13 лимфатических узлов, в которые может пенетрировать ткань слюнной железы. Поэтому различают лимфаденит околоушной железы (ложный паротит Герценберга) при воспалении лимфатического узла или лимфогенный паротит, при котором в воспалительный процесс вовлекается и паренхима железы.
Клиническая картина. Сначала появляется болезненное уплотнение в области околоушной железы, оно медленно увеличивается, саливация снижается, общее состояние не страдает. В дальнейшем лимфатический узел может абсцедировать, после чего воспаление стихает.
Диагноз устанавливают на основании характерного анамнеза (медленное развитие, отсутствие выраженной температурной реакции) и клинической картины, отсутствия выраженного воспалительного компонента в секрете слюнных желез и нормальной сиалографической картины.
Прогноз благоприятный. Перехода в хроническую стадию не наблюдается. В случае развития гнойного сиаладенита возможны развитие рубцовых стриктур протоков, частичная атрофия ацинарной ткани и снижение саливации.
Лечение больных острым сиаладенитом. Оно включает комплекс мероприятий, общих для различных по происхождению острых сиаладенитов. При серозном воспалении терапия направлена на прекращение воспалительных явлений и восстановление слюноотделения. Назначают 1% раствор пилокарпина по 8 капель 3 раза в день. В воспаленную железу вводят растворы антибиотиков, используют компрессы с 30% раствором диметилсульфоксида (Димексида♠) на область железы. Назначают физиопроцедуры: УВЧ-терапию, флюктуоризацию, гальванизацию, электрофорез, масляные компрессы и др. В тех случаях, когда воспалительные явления нарастают, лечение дополняют наружными блокадами с 0,5% раствором прокаина с антибиотиками, парентерально назначают инъекции антибиотиков. В случае эпидемического или гриппозного сиаладенита используют интерферон в виде орошения полости рта 4-5 раз в день в течение недели. При лечении лимфогенного паротита, помимо специального лечения, в обязательном порядке проводят терапию заболевания, ставшего причиной лимфаденита (тонзиллит, периодонтит и др.).
При гангренозном сиаладените и тяжелой форме течения показано срочное хирургическое вмешательство - вскрытие капсулы железы. При операции на околоушной железе лучше использовать разрез по Ковтуновичу. В условиях стационара хорошие результаты дает внутривенное введение раствора апротинина (Контрикала♠).
Хронический сиаладенит
Классификация. Хронические сиаладениты разделяют на паренхиматозный, протоковый (сиалодохит) и интерстициальный.
1. Хронический паренхиматозный сиаладенит
Заболевание наблюдается у детей и взрослых. У детей первое обострение хронического паренхиматозного паротита часто ошибочно диагностируется как эпидемический паротит. Заболевание незаразно. Протекает в виде периодических обострений сиаладенита (чаще паротита) в весенне-осенний периоды.
Этиология и патогенез изучены недостаточно. Полагают, что имеются врожденные изменения в слюнных железах в виде малых шаровидных эктазий протоков (Афанасьев В.В., 1993), что способствует ретенции слюны, снижению саливации и инфицированию железы. Большое значение имеет снижение реактивности организма, на фоне которого развивается сиаладенит.
Клиническая картина. В основном поражаются околоушные железы. Заболевание характеризуется периодическими обострениями паротита, частота и выраженность которых зависят от стадии и активности процесса (начальная, клинически выраженная и поздняя). Обострение протекает бурно, степень его проявления и частота определяются уровнем снижения неспецифической резистентности организма. Поднимается температура тела, появляется боль в области околоушной железы, она увеличивается. Из околоушного протока выделяется слюна с примесью гноя и фибринозных включений. Функция железы снижается, особенно в клинически выраженную и позднюю стадии заболевания и при обострении процесса. Со временем обострения сиаладенита принимают рецидивирующий характер и возникают до 6-8 раз в год.
Диагноз устанавливают на основании характерной клинической картины (постоянные обострения паротита, выделение гноя из протока). В мазках секрета железы определяется значительное количество клеток воспалительного ряда. Сиалометрия показывает снижение слюноотделения. На сиалограммах в области паренхимы видны округлые полости (рис. 6.7) диаметром 1-5 мм.
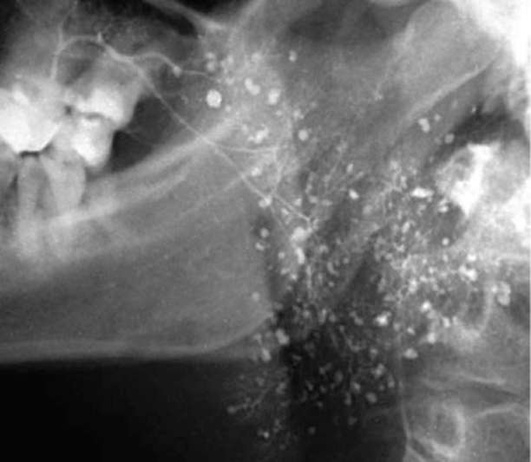
Рис. 6.7. Паренхиматозный паротит. Сиалограмма левой околоушной железы. В области железы имеется много полостей округлой формы
Прогноз благоприятный, лечение приводит к длительной клинической ремиссии. Врожденные изменения железы вызывают необходимость в диспансерном наблюдения за больным. Возможно осложнение в виде развития синдрома Шегрена.
2. Хронический протоковый сиаладенит (сиалодохит)
Протоковый сиаладенит наблюдается у людей среднего и пожилого возраста. Характеризуется периодическими обострениями, протекающими в осенне-весенний периоды.
Этиология и патогенез. Сиалодохит возникает на фоне врожденных расширений и сужений протоков железы. Большое значение имеет снижение иммунитета и уровня саливации.
Клиническая картина. Сиалодохит характеризуется периодическим припуханием слюнной железы во время еды и выделением в рот большого количества слюны солоноватого вкуса. Слюнные железы увеличены только при обострении процесса. Со временем развивается воспалительный процесс в железе и возникает обострение хронического сиаладенита, протекающего по типу паренхиматозного. Функция железы страдает мало и снижается у больных в поздней стадии.
Диагноз устанавливают на характерной клинической картине: увеличение железы во время приема пищи. В мазках секрета определяется значительное количество клеток цилиндрического эпителия и других клеток воспалительного ряда. На сиалограммах отмечаются неравномерное расширение и сужение протоков разного калибра, степень выраженности которых не зависит от стадии сиаладенита (рис. 6.8).
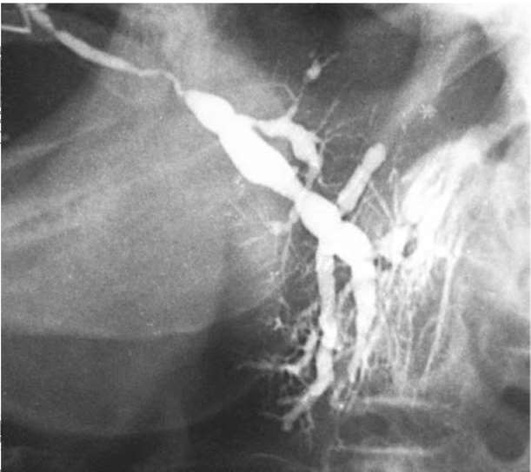
Рис. 6.8. Сиалодохит. Сиалограмма левой околоушной железы. Околоушной проток значительно и неравномерно расширен
Прогноз благоприятный. Лечение приводит к длительной ремиссии. Могут быть отмечены образование слюнного камня и развитие слюннокаменной болезни.
3. Хронический интерстициальный паротит
Заболевание встречается у людей среднего и пожилого возраста, на фоне различных общих хронических заболеваний организма.
Этиология и патогенез изучены недостаточно. Изменения в слюнных железах трактуются как сиаладеноз на фоне различных общих заболеваний организма: сахарный диабет, хронический простатит, гастрит, холецистит и др. При этом сиаладеноз осложняется и переходит в интерстициальный сиаладенит с выступлением на первый план воспалительного компонента.
Клиническая картина. Заболевание характеризуется равномерным и безболезненным припуханием околоушных или реже - поднижнечелюстных слюнных желез, мало беспокоящим больного. Часто обнаруживается случайно. Железы мягкой консистенции, при пальпации слабо- или безболезненные. Функция слюнных желез в начальной и клинически выраженной стадиях обычно не нарушена. Изменений со стороны полости рта не наблюдается. Интерстициальный сиаладенит может протекать с обострениями на фоне ухудшения основного заболевания. В этом случае слюнные железы увеличиваются значительно и становятся болезненными.
Диагноз основан на характерной клинической картине (напоминающей доброкачественную опухоль). В мазках секрета слюнной железы мало клеток воспалительного ряда. Функция желез не нарушена. На сиалограммах отмечается сужение протоков малого калибра, степень выраженности которого пропорциональна стадии заболевания (рис. 6.9).
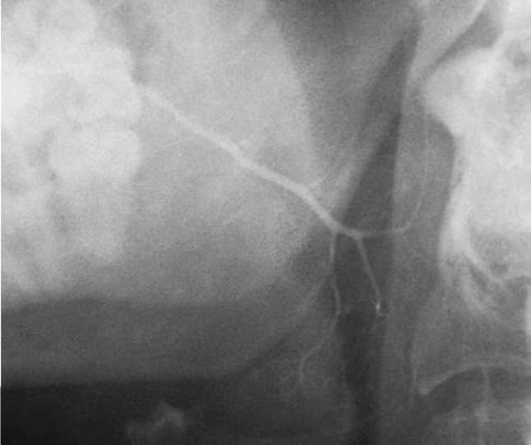
Рис. 6.9. Интерстициальный паротит. Сиалограмма левой околоушной железы. Отмечается сужение протоков, мелкие протоки не определяются
Лечение больных хроническим паротитом в период обострения подобно таковому при остром паротите.
Лечение больных в период ремиссии должно быть комплексным и включать:
-
повышение неспецифической резистентности организма. С этой целью используют поливитамины, различные иммуномодуляторы и стимуляторы;
-
снижение токсического воздействия на организм системных заболеваний, характерных для каждой формы хронического сиаладенита;
-
воздействие на патологический процесс в железе. Для улучшения саливации применяют: 1-3% растворы калия йодида внутрь по 1 столовой ложке 3 раза в день, наружные блокады с 0,5% раствором прокаина на область железы, растворы Пирогенала♠ и галантамина в инъекциях.
Для санации железы в проток вводят антибиотики, протеолитические ферменты (трипсин, химотрипсин), используют компрессы с 30% раствором диметилсульфоксида на область железы. В протоки вводят 0,2-0,3 мл различных масляных веществ с целью регенерации протокового эпителия (облепиха, шиповник и др.), показаны внутримышечные инъекции рибонуклеазы.
Из физических методов лечения оказвают положительный эффект гальванизация, электрофорез в области железы с растворами прокаина, галантамина, аскорбиновой кислоты, Дезоксирибонуклеазы♠¤. Оценку эффективности лечения проводят на основании сроков длительности ремиссии заболевания: если она составляет 3 года и более, то говорят о клиническом «выздоровлении», ремиссия от 1 до 3 лет позволяет оценить лечение как «улучшение». Срок ремиссии до 1 года указывает на состояние «без перемен».
Прогноз благоприятный. Больной должен находиться под постоянным наблюдением лечащего врача (диспансеризация). В зависимости от стадии и активности процесса необходимо проводить превентивную консервативную терапию для предупреждения сезонного обострения хронического сиаладенита.
4. Слюннокаменная болезнь
Синонимы: калькулезный сиаладенит, сиалолитиазис.
Слюннокаменная болезнь известна со времен Гиппократа. Термин «слюннокаменная болезнь» ввел Л.П. Лазаревич (1930), так как считал процесс образования камней в слюнных железах болезнью. На ее долю приходится от 30 до 78% всех заболеваний слюнных желез. Чаще поражаются поднижнечелюстные (90-95%), реже - околоушные (5-8%) и очень редко - малые слюнные железы, болезнь наблюдается в 3 раза чаще у жителей города. Дети редко болеют слюннокаменной болезнью.
Этиология и патогенез. Слюннокаменная болезнь является полиэтиологическим заболеванием. В настоящее время известны лишь отдельные звенья ее патогенеза. В норме в слюнных железах происходит постоянное образование микросиалолитов, которые с током слюны свободно вымываются в полость рта. В основе камнеобразования (В.В. Афанасьев) лежат наличие врожденных изменений в слюнных железах по типу локального расширения (эктазии) протоков различного калибра и особая топография главного протока в виде «ломанной прямой» с резкими изгибами, в которых формируется конкремент. В этих расширенных участках при нарушении секреторной активности железы по типу гипосиалии скапливается и задерживается слюна с микрокамнями. В качестве дополнительных факторов, способствующих образованию слюнного камня и приводящих к росту конкремента, считаются: наличие нарушения фосфор-но-кальциевого обмена; гипо- или авитаминоз А; внедрение бактерий, актиномицетов или инородных тел в проток слюнной железы; длительно существующий хронический сиаладенит.
Редкое образование камня в околоушной железе связано с тем, что в ее секрете содержится статхерин, который является ингибитором осаждения из слюны фосфата кальция. Слюнные камни состоят из минеральных и органических веществ, органическое вещество преобладает, составляя до 75-90% общей массы. В аминокислотном составе органической составляющей слюнных камней преобладают аланин, глутаминовая кислота, глицин, серин и треонин. Такой состав органической составляющей в целом подобен таковым в зубных камнях. В центре камня часто имеется ядро, представленное органическим веществом, слюнными тромбами, слущенным эпителием протоков, актиномицетами, скоплением лейкоцитов. Иногда таким ядром служат и инородные тела (косточка, соломинка), попавшие в проток.
Классификация. В клинической практике используют классификацию И.Ф. Ромачевой (1973). Автор выделила 3 стадии болезни: начальную, клинически выраженную и позднюю. Каждая стадия определяется особенностью клинической картины и результатами дополнительных методов исследования. Особое внимание уделяется функциональному состоянию слюнной железы и выраженности патоморфологических изменений в ней.
Клиническая картина зависит от стадии заболевания, формы и локализации слюнных камней, состояния организма и других факторов. Основные симптомы болезни - боль и припухание в области слюнной железы во время еды или при виде острой и соленой пищи (симптом «слюнная колика»).
Если камень неподвижен и не препятствует оттоку слюны за счет наличия на его поверхности желобков, то боли может и не быть. Такой камень принято называть «немым». Начало камнеобразования протекает незаметно, не причиняя беспокойства. Обнаружение камня в этот период может носить случайный характер на рентгенограмме. Первые симптомы появляются при нарушении оттока слюны во время приема пищи, особенно кислой и острой. Больные отмечают появление плотной, болезненной припухлости в области железы, пораженной камнем (рис. 6.10). Появление боли во время еды связано с растяжением протоков из-за обтурации их камнем. После еды боль и припухлость стихают. Иногда боль носит приступообразный характер и не зависит от приема пищи. Слюнная колика может быть разной интенсивности.
После обострения наступает период ремиссии, который может продолжаться длительное время. Далее изменения в железе нарастают, заболевание переходит в клинически выраженную и позднюю стадии, в которых на первое место выступают клинические признаки хронического сиаладенита. При обострении болезни и развитии острого сиаладенита может повышаться температура тела до 38-39 °С, со стороны крови отмечаются увеличение СОЭ, лейкоцитоз и др.
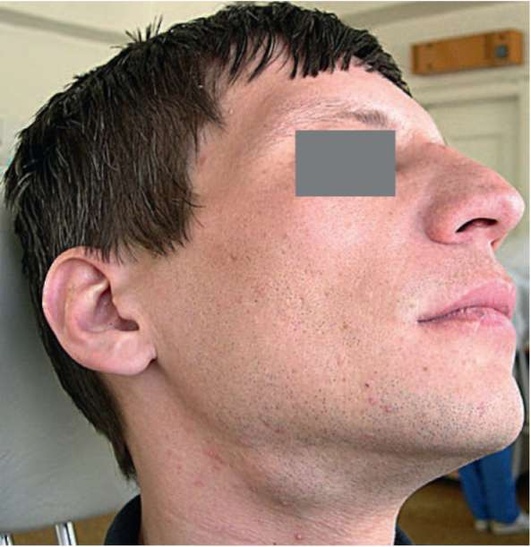
Рис. 6.10. Слюннокаменная болезнь. Правая поднижнечелюстная железа увеличена
Диагностика. В распознавании слюннокаменной болезни имеет значение не только обнаружение камня, но и выявление причины камнеобразования. Анамнестический признак в виде слюнной колики в 99% случаев позволяет предположить наличие конкремента. На обзорных рентгенограммах рентгеноконтрастные камни хорошо визуализируются (рис. 6.11-6.13), на сиалограммах они видны в виде очага дефекта наполнения контрастного вещества. На эхосиалограммах камни видны по типу «звуковой дорожки». Особенно часто (более чем в 99%) камни выявляются на компьютерных томограммах.
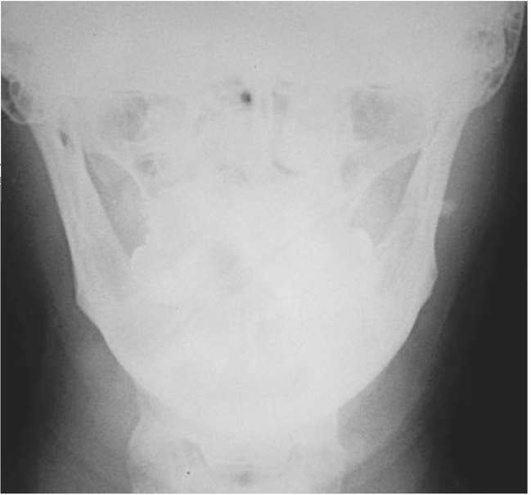
Рис. 6.11. Рентгенограмма черепа в прямой проекции. В области левой околоушной железы определяется конкремент
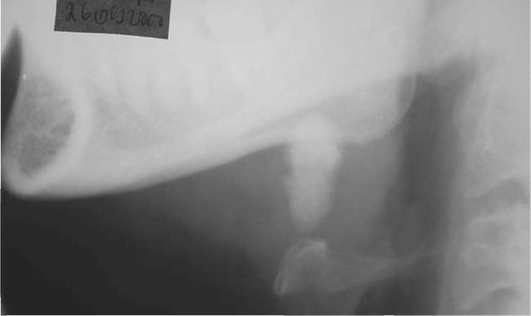
Рис. 6.12. Рентгенограмма нижней челюсти в боковой проекции. В области левой поднижнечелюстной железы определяется конкремент
С помощью бимануальной пальпации удается определить камень в толще поднижнечелюстной железы или по ходу ее протока. Мелкие камни прощупываются только вблизи устья протока. Если камень располагается в переднем отделе околоушного протока, то он пальпируется со стороны слизистой оболочки щеки, при премассетериальной и массетериальной локализации его можно выявить со стороны кожных покровов. При бимануальной пальпации уплотнение в железе может определяться не только при наличии камня, но и при хронической инфекции, флеболитах, воспалении лимфатических узлов, амилоидозе, полиморфной аденоме. Зондирование протока позволяет выявить камень и определить расстояние до него от устья. Противопоказанием к проведению зондирования является обострение сиаладенита. Для зондирования используют специальные слюнные зонды разного диаметра. Они имеют гибкую рабочую часть и разный диаметр, что облегчает зондирование и позволяет определить диаметр устья выводного протока.
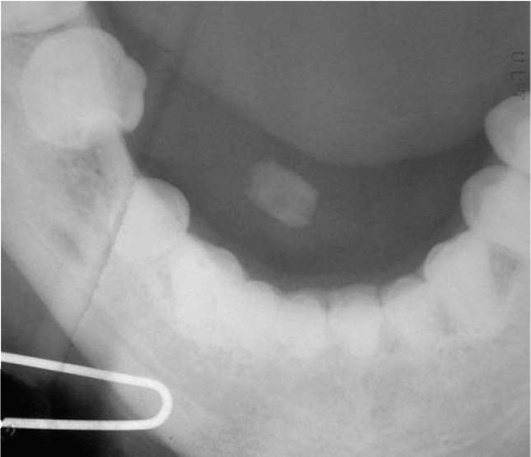
Рис. 6.13. Рентгенограмма в проекции дна полости рта. В правой подъязычной области определяется камень
По данным И.Ф. Ромачевой (1973), В.А. Балоде (1974), рентгенонеконтрастные слюнные камни встречаются в 11% случаев.
Дифференциальную диагностику болезни необходимо проводить с некалькулезными острыми и хроническими сиаладенитами, новообразованиями слюнных желез, кистами, лимфаденитом, остеомой нижней челюсти и др.
Характерный анамнез и данные объективного обследования позволяют в большинстве случаев поставить правильный диагноз.
Лечение пациентов слюннокаменной болезнью заключается в удалении конкремента и создании условий, предотвращающих рецидив камнеобразования. Если камень располагается в околоушном или под-нижнечелюстном протоках либо в околоушной железе, то его удаляют. Если камень локализуется в под-нижнечелюстной железе, то его удаляют вместе с железой.
В настоящее время разработаны органосохраняющие операции, при которых в случае расположения камня в поднижнечелюстной железе удаляют конкремент, оставляя слюнную железу (В.В. Афанасьев, М.Р. Абдусаламов).
Удаление камней из поднижнечелюстного и околоушного протоков проводят в амбулаторных условиях. Удаление камней из внутрижелезистых отделов околоушного протока и экстирпацию поднижнечелюстной слюнной железы производят в условиях стационара. Для предупреждения рецидива камнеобразования В.В. Афанасьев рекомендовал проводить операцию по созданию нового устья протока.
В настоящее время для лечения пациентов слюннокаменной болезнью стали применять метод дистанционной экстракорпоральной ударноволновой литотрипсии, который в последние годы стал альтернативой традиционным методам лечения больных. Сущность дистанционной литотрипсии заключается в том, что камень подвергается дроблению с помощью ударных волн. Лечение с применением метода можно проводить, если камень расположен во внутрижелезистом отделе поднижнечелюстного протока и во всех отделах околоушного. Обязательное условие проведения дробления - наличие хорошего оттока секрета из железы. Ограничений для использования метода в зависимости от размеров камня нет. Для дробления слюнных камней используют аппараты-литотрипторы Minilith, Modulith SLX, Piezolith и др.
5. Повреждения слюнных желез
Повреждения слюнных желез возникают при хирургических операциях на лице и в полости рта после вскрытии флегмоны околоушно-жевательной и поднижнечелюстной областей, операций на ветви и мыщелковом отростке челюсти, удалении опухоли слюнной железы, удалении слюнного камня и др. В практике стоматолога может быть повреждение поднижнечелюстного протока при обработке зуба. Также повреждения слюнных желез отмечают в случае огнестрельного и неогнестрельного ранения лица.
Клиническое проявление травмы слюнных желез разнообразно и зависит от характера ранящего оружия, протяженности (проток, паренхима) и локализации повреждения (околоушная, поднижнечелюстная железы).
1. Слюнной свищ. Различают наружный слюнной свищ, при котором слюна вытекает через отверстие на коже, и внутренний - когда его устье открывается на поверхности слизистой оболочки полости рта. Внутренний свищ расстройств не вызывает и не требует лечения. Наружный слюнной свищ вызывает жалобы из-за мацерации слюной кожи, возникновения дерматита. При закупорке свищевого хода возможно припухание слюнных желез. Внутренние свищи под-нижнечелюстной железы располагаются по ходу ее протока в полости рта. Наружные свищи этой железы локализуются в поднижнечелюстной области. Чаще образуются наружные свищи околоушной слюнной железы. Все свищи разделяют на полные и неполные (рис. 6.14). Полные свищи образуются в результате разрыва протока, при этом вся слюна выделяется через свищ (рис. 6.15). Неполные свищи возникают при ранении стенки протока. В этом случае сохраняется частичный отток слюны естественным путем через устье протока.
Особенность слюнных свищей - отсутствие в области их расположения выбухающих грануляций и воспалительной инфильтрации кожи.
Диагноз слюнного свища устанавливают на основании жалоб больного (слюнотечение), зондирования свища и введения в проток железы через устье окрашенной жидкости. Наиболее полное представление о свище можно получить после сиалографии. При неполных свищах контрастная масса, введенная в свищ, вытекает через устье протока в полость рта, и наоборот, при введении в устье протока выделяется через свищ. При полных слюнных свищах введение контрастного вещества в устье протока не сопровождается выделением его из свищевого хода; при введении контрастного вещества в свищевой ход вытекания его из устья протока также не наблюдается.
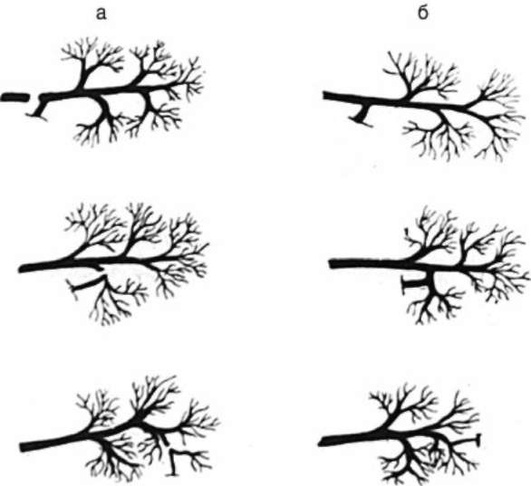
Рис. 6.14. Варианты слюнных свищей: а - полные; б - неполные (по И.Ф. Ромачевой)
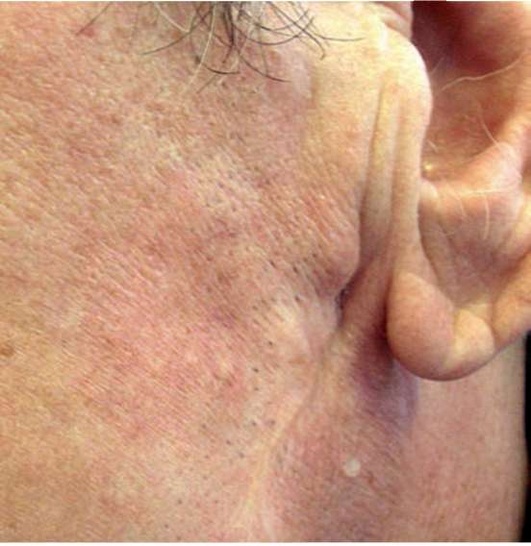
Рис. 6.15. Полный слюнной свищ левой околоушной железы
2. Сужение протока. При рубцовом сужении околоушного или поднижнечелюстного протоков больные жалуются на припухание и распирающую боль в области слюнной железы во время еды, которые медленно проходят. Этот симптом связан с задержкой слюны, образующейся во время еды. Чем больше сужен проток, тем дольше держится припухлость железы. При осмотре в области соответствующей слюнной железы определяется безболезненное припухание мягкой консистенции, которое после еды исчезает. Если заболевание длится несколько лет, то железа уплотняется и определяется постоянно. С течением времени проток за суженным участком расширяется и пальпируется в виде уплотненного тяжа. При сужении устья его обнаруживают после массирования железы по выбуханию слизистой оболочки и капле выделяющегося секрета. Сужение протока на протяжении выявляют при зондировании. Наиболее полную картину стриктуры выявляют на сиалограмме. На ней выводной проток кпереди от стриктуры определяется неизмененным, за ним - равномерно расширенным.
3. Заращение слюнного протока. При заращении слюнного протока из-за травмы больной вначале испытывает распирающую боль в области слюнной железы во время еды. Железа припухает, становится напряженной, плотной. Спустя 3-4 ч, иногда и больше, боль постепенно стихает. Спустя 1-3 мес боль становится менее интенсивной, припухание железы во время еды менее выражено. При пальпации железа увеличена, уплотнена. Из устья протока слюна не выделяется даже при массировании железы. В дальнейшем железа перестает функционировать. При сиалографии можно заполнить лишь периферический отрезок протока, подтвердить его полную непроходимость и точнее установить место заращения.
4. Травматическая киста слюнной железы (слюнная опухоль). Больные жалуются на припухлость в области слюнной железы, которая появляется на 1-й неделе после травмы. В процессе лечения больному неоднократно проводят пункцию образовавшейся «слюнной опухоли», но успех от лечения временный. Спустя несколько месяцев киста определяется постоянно. Этот или подобный анамнез позволяет правильно определить происхождение кисты. При осмотре, пальпации и дополнительном обследовании клинические признаки кисты сходны с таковыми при кистах слюнных желез любого происхождения: киста мягкая и безболезненная. Границы ее относительно четкие. На коже или слизистой оболочке полости рта можно обнаружить рубцы - след перенесенной травмы или операции. При пункции кисты получают прозрачную, тягучую жидкость (слюну). При сиалографии можно установить дефект наполнения, деформацию протоков и смещение их кистозным образованием.
Лечение повреждений слюнных желез. При резаных ранах слюнной железы производится их послойное ушивание: накладывают частые швы на железу, фасцию, подкожную клетчатку и кожу. Между швами на 3-4 дня оставляют дренаж. В период заживления раны применяют средства, подавляющие секрецию слюны. Для сближения краев раны можно использовать наложение пластиночных швов. Возможно пластическое закрытие раны и позже - в период ее гранулирования. При первичной хирургической обработке раны лица во избежание повреждения протоков железы и ветвей лицевого нерва следует производить экономное иссечение тканей. При обнаружении ранения околоушного протока тщательно сшивают его концы, при этом швы накладывают таким образом, чтобы не нарушить его просвет. Используют предварительное введение в проток полиэтиленового катетера, который оставляют в протоке на 12 дней после операции, или проводят бужирование.
Лечение слюнных свищей проводится с использованием как консервативных, так и хирургических методов. К консервативным относится прижигание свищевого хода различными кислотами (хромовой, соляной, молочной, 5% раствором йода). Больным со значительными рубцовыми изменениями вокруг свища рекомендуют рентгенотерапию в сочетании с электрокоагуляцией свищевого хода. Эти мероприятия сочетают с назначением 6-8 капель 0,1% раствора атропина или белладонны настойки за 30 мин до еды, что вызывает уменьшение секреции слюны. Это лечение бывает успешным при неполных свищах, однако оно часто приводит к открытию слюнного свища на старом месте. Неполные свищи, расположенные как в области околоушного протока, так и мелких протоков железы, могут быть устранены путем создания механического препятствия для оттока слюны через свищ. При этом создаются условия для оттока слюны естественным путем - через околоушной проток. Наиболее распространенной является методика К.П. Сапожкова, заключающаяся в иссечении свищевого хода и наложении на подкожную клетчатку кисетного шва. А.А. Лимберг (1943) иссекал свищевой ход и закрывал рану методом перемещения встречных треугольных лоскутов, далее создавал условия для временного оттока слюны кнаружи в нижнем углу раны. Это же вмешательство может оказаться эффективным и при полных свищах долевых и дольковых протоков железы, когда слюна выделяется в свищевой ход в незначительном количестве лишь из небольшой дольки железы. Г.А. Васильев (рис. 6.16) выделял из рубцовых тканей оставшуюся часть околоушного протока и подшивал ее к языкообразному лоскуту, выкроенному на слизистой оболочке щеки. Языкообразный лоскут выкраивал основанием кпереди и проводил через вертикальный разрез, сделанный у переднего края жевательной мышцы.
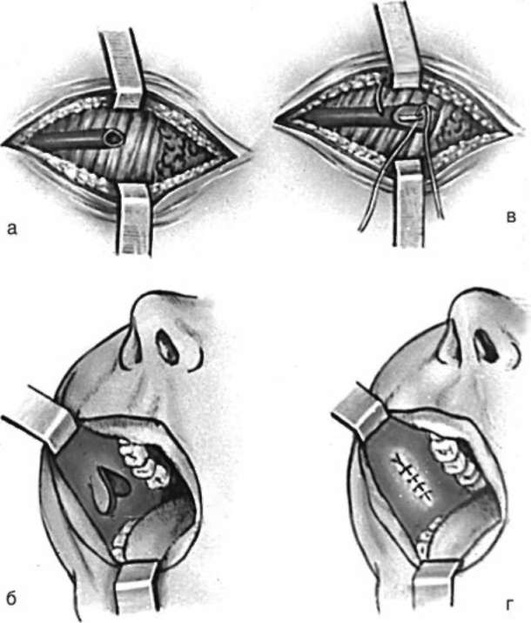
Рис. 6.16. Пластическое восстановление околоушного протока по Г.А. Васильеву: а - выделение протока; б - формирование языкообразного лоскута; в - лоскут подшит к протоку; г - рана ушита
Кроме названных методов, возможно иссечение свища вместе с долькой железы, с которой он связан. При полных свищах наиболее полноценной является операция, позволяющая восстановить непрерывность околоушного протока. Операция заключается в сшивании концов протока над введенной в проток тефлоновой трубочкой.
При заращении и сужении протоков показано их бужирование специальными слюнными зондами разных размеров. Если бужирование не дает эффекта, прибегают к хирургическому устранению стриктуры.
6. Кисты и опухоли слюнных желез
Кисты слюнных желез относят к опухолеподоб-ным образованиям. Различают кисты малых слюнных желез, подъязычной, поднижнечелюстной и околоушной желез.
Этиология и патогенез. Кисты слюнных желез могут быть ретенционными (возникающими из-за нарушения проходимости протока вследствие травмы железы и последующего развития воспалительного процесса) и врожденными. Только обтурация протока не приводит к образованию кисты, но, напротив, наблюдается атрофия железы. В случае ретенционных кист возникают разрастание междольковой соединительной ткани, облитерация выводных протоков, атрофия и слизистая дегенерация паренхимы. Врожденные кисты являются следствием дизонтогенетических нарушений паренхимы и развиваются из дивертикулов протоков или аберрированных участков железистой ткани.
Кисты малых слюнных желез. Обычно локализуются на нижней губе, реже - в области верхней губы, щеки, твердого и мягкого нёба. Киста имеет тонкую капсулу и содержит тягучую желтоватого цвета жидкость. В результате травмы в области нижней губы появляется мягкоэластической консистенции образование округлой формы, которое постепенно увеличивается и мешает при еде и разговоре. Стенка кисты может прорываться, после чего из нее истекает вязкое содержимое и киста на какое-то время исчезает, однако затем появляется вновь. Если киста достигает больших размеров, то она имеет голубоватый оттенок.
Лечение. Применяют только хирургическое лечение. Киста иссекается двумя полуовальными сходящимися разрезами. Выделение оболочки производят осторожно, так как ее стенка очень тонкая и может порваться. В ране после иссечения кисты остаются гипертрофированные дольки малых слюнных желез, которые также необходимо удалить для предупреждения рецидива кисты.
Киста подъязычной слюнной железы (ранула). Развивается из дольки подъязычной слюнной железы. При больших размерах выпячивает слизистую оболочку подъязычной области и напоминает мешковидное образование дна полости рта у лягушки (рис. 6.17).

Рис. 6.17. Ранула
Клиническая картина. Если ранула не распространяется через щель в челюстно-подъязычной мышце в подподбородочную область, то изменений снаружи не определяется. В противном случае при осмотре можно обнаружить припухание мягких тканей в подподбородочной и поднижнечелюстной областях. В подъязычной области выявляется полушаровидной формы выбухание мягких тканей, покрытое голубовато-розовой слизистой оболочкой. Киста имеет мягкоэластическую консистенцию, при ее пункции получают слизистую тягучую жидкость светло- или темно-коричневого цвета. Оболочка ранулы тонкая, она состоит из соединительной ткани различной степени зрелости, пучки которой проникают в соединительнотканные прослойки долек подъязычной железы, что затрудняет выделение кисты.
Лечение хирургическое. Периодическое отсасывание содержимого приводит к временному улучшению. Метод пластической цистотомии ранулы заключается в иссечении верхней стенки кисты с последующим сшиванием ее оболочки со слизистой оболочкой подъязычной области. Образовавшуюся полость тампонируют йодоформной турундой или временно прикрывают негигроскопическим материалом (например, силиконовой мембраной). Наилучшие результаты дает удаление ранулы вместе с подъязычной слюнной железой. Если ранула проникает в подподбородочную и поднижнечелюстную области, операцию производят в два этапа: сначала удаляют ее наружную часть до челюстно-подъязычной мышцы, а затем производят пластическую цистотомию.
Кисты околоушной и поднижнечелюстной желез встречаются редко. Имеют тонкую фиброзную оболочку, соединенную с тканью железы.
Клиническая картина. В области околоушной или поднижнечелюстной слюнных желез появляется безболезненная припухлость, которая медленно увеличивается, достигая больших размеров и нарушая конфигурацию лица. Кожа над ней в цвете не изменяется и свободно собирается в складку. При пальпации определяется мягкотканное образование округлой или овальной формы, эластической консистенции с наличием симптома флюктуации. В пунктате образования получают мутную и вязкую жидкость, иногда - со слизью. После пункции образование исчезает, но в дальнейшем появляется вновь. На сиалограмме пораженной железы определяются дефект ее наполнения и смещение протоков.
Лечение только хирургическое. Киста околоушной железы удаляется вместе с прилежащей паренхиматозной тканью. Киста поднижнечелюстной железы удаляется вместе с ней.
Литература
-
Абдусаламов М.Р. Органосохраняющие методы лечения больных слюннокаменной болезнью: Дис. … д-ра мед. наук. М., 2006. 296 с.
-
Андреева Е.П. Клинико-морфологическое обоснование хирургических методов лечения слюннокаменной болезни: Автореф. дис. … канд. мед. наук. Калинин, 1987. 18 с.
-
Андреева Т.Б. Опыт изучения функции больших слюнных желез человека // Стоматология. 1965. №2. С. 39-43.
-
Афанасьев В.В., Стародубцев В.С. Оперативные вмешательства на слюнных железах. М., 1998. 105 с.
-
Афанасьев В.В., Никифоров В.С. Этиология слюннокаменной болезни // Стоматология. 1999. №5. С. 39-41.
-
Афанасьев В.В., Абдусаламов М.Р. Атлас заболевания и повреждений слюнных желез. М.: «ВУНМЦ Росздрава», 2008. 191 с.
-
Денисов А.Б., Леонтьев В.К., Петрович Ю.А. Типовые формы патологии слюнных желез. М., 1996. 150 с.
-
Кораго А.А., Матина В.Н., Вероман В.Ю. и др. О составе и структуре слюнных камней // Вестник стоматологии. 1993. №4. С. 7-12.
-
Ластовка А.С., Чудаков О.П., Людчик Т.Б. Органосохраняющая методика хирургического лечения СКБ поднижнечелюстных слюнных желез // Сб. трудов Всероссийской научно-практической конференции «Образование, наука и практика в стоматологии». М., 2004. С. 160-162.
-
Никифоров В.С. Хронический сиалодохит (про-токовый сиаладенит), клиника, диагностика, лечение: Дис. … канд. мед. наук. М., 1998. 206 с.
-
Cолнцев А.М., Колесов В.С., Колесова Н.А. Заболевания слюнных желез. Киев, 1991. 312 с.
-
Aidan P., Dekerviller E., Tardif S., Moulonquet L., Monteil J. Treatment of salivary gland calculi by extracorporeal lithotripsy // Ann. Otolaryngol. Chir. Cervicofac. 1996. Vol. 113, N 1. P. 10-14.
-
Becker M., Marchal F., Christoph D. Becker et al. Sialolithiasis and salivary ductal stenosis diagnostic accuracy of MR sialography with a three-dimensional extended-phase conjugate-symmetry rapid spin-echo sequence // Radiology. 2000. Vol. 217. P. 347-358.
-
Choi J., Kim I.K., Oh N.S. Multiple sialoliths in sublingual gland: report of a case // Int. J. Oral. Maxillofac. Surg. 2002 Oct. Vol. 31, N 5. P. 562-563.
-
Chu D.W., Chow T.L., Lim B.H., Kwok S.P. Endoscopic management of submandibular sialolithiasis // Surg. Endosc. 2003 Jun. Vol. 17, N 6. P. 876-879.
-
Escudier M.P., Brown J.E., Drage N.A., McGurk M. Extracorporeal shockwave lithotripsy in the management of salivary calculi // Br. J. Surg. 2003 Apr. Vol. 90, N 4. P. 482-485.
-
Marchai F., Dulguerov P., Becker M. et al. Specificity of parotid sialendoscopy // Laryngoscope. 2001 Feb. Vol. 111, N 2. P. 264-271.
-
Marchal F., Kurt A.M., Dulguerov P. et al. Histopathology of submandibular glands removed for sialolithiasis // Ann. Otol. Rhinol. Laryngol. 2001 May. Vol. 110, N 5. Pt 1. P. 464-469.
-
Nahlieli O., London D., Zagury A., Eliav E. Combined approach to impacted parotid stones // J. Oral. Maxillofac. Surg. 2003 Apr. Vol. 61, N 4. P. 527.
-
Salerno S., Cannizzaro F., Lo Casto A. et al. Interventional treatment of sialoliths in main salivary glands // Radiol. Med. (Torino). 2002 Apr. Vol. 103, N 4. P. 378-383.
6.2. ДОБРОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ ОКОЛОУШНОЙ СЛЮННОЙ ЖЕЛЕЗЫ
Е.В. Вербо
Доброкачественные новообразования околоушной слюнной железы - это обширная группа неоплазий доброкачественного генеза, которые составляют 3% всех новообразований, локализующихся в ЧЛО.
Коды по МКБ-10
-
D11 Доброкачественное новообразование больших слюнных желез.
-
Исключены: доброкачественные новообразования уточненных малых слюнных желез, которые классифицируются в соответствии с их анатомической локализацией, доброкачественные новообразования малых слюнных желез - D10.3
-
D11.9 Большой слюнной железы неуточненное В настоящее время в соответствии с последней гистологической классификацией опухолей околоушной слюнной железы (ОСЖ), принятой Всемирной организацией здравоохранения в 2005 г., выделяют 14 доброкачественных новообразований ОСЖ и 6 опухолеподобных поражений ОСЖ. К доброкачественным эпителиальным новообразованиям слюнных желез относятся: плеоморфная аденома, миоэпителиома, базальноклеточная аденома, аденолимфома, онкоцитома, каналикулярная аденома, сальная аденома, лимфаденома несальная, протоковые папилломы, сиалоаденома, папиллярная и цистаденома. Среди опухолеподобных поражений наиболее распространенными являются киста ОСЖ, доброкачественное лимфоэпителиальное поражение, сиалоаденоз, онкоцитоз, опухоль Кюттнера, кистозная лимфоидная гиперплазия у пациентов, имеющих СПИД.
Пятая часть паренхимы околоушной железы лежит в глубокой доле. Поскольку большая часть паренхимы железы располагается над нервом в поверхностной доле, 90% опухолей околоушной железы возникают именно там, а в 80% из них локализуются в нижней части железы (Norman J.E.D., 1995; Yamashita T., 1993). Опухоли околоушной железы составляют 3% опухолей, локализовавшихся в области головы и шеи, и 80% опухолей слюнных желез другой локализации. Из всего числа таких опухолей доброкачественными являются 80% (Spiro R.M., 1986). Из них наиболее распространенным гистологическим типом является плеоморфная аденома, на долю которой приходится 65%, а затем аденолимфома - 25% (Пачес А.И., 2013).
Классификация
Классификация осуществляется по гистологическому происхождению доброкачественного новообразования.
Плеоморфная аденома - доброкачественное образование смешанного генеза, в состав которого входят элементы как эпителиального, так и мезенхимального происхождения, заключенные в капсулу.
Миоэпителиома - вариант мономорфной аденомы, состоящей из зрелых миоэпителиальных клеток, однако в ряде случаев наблюдается присутствие эпителиального компонента протоков.
Аденолимфома (опухоль Уортина, папиллярная лимфоматозная цистоаденома) - доброкачественная эпителиальная опухоль с множеством мелких, щеле-видных или крупных кист, заполненных серозным содержимым.
Онкоцитома (оксифильная аденома) - редкая доброкачественная опухоль в виде узла с четкими границами, окруженная капсулой, микроскопически представлена крупными светлыми клетками, которые формируют солидно-альвеолярные структуры.
Базальноклеточная аденома - представлена мелкими мономорфными клетками с палисадным расположением и с формированием трабекулярных, тубулярных, трабекулярно-тубулярных и солидно-альвеолярных структур.
Протоковая папиллома - групповое обозначение редких новообразований, возникающих по ходу протоков слюнных желез.
Каналикулярная аденома - обычно представлена увеличивающимся в размерах узлом, редко достигающим более 2 см, склонным к мультифокальному росту; содержит призматические эпителиальные клетки.
Сальная аденома - четко отграниченная доброкачественная опухоль слюнной железы, образована из разных форм и размеров фокусов сальных клеток, склонная к кистозным изменениям.
Аденолимфома - опухоль, состоящая из железистых эпителиальных структур, содержащая элементы лимфоидной ткани.
Киста околоушной слюнной железы - опухолепо-добное образование, локализующееся в глубоких и поверхностных слоях железы, преимущественно в нижнем полюсе. Отграничена от ткани железы капсулой, содержит мутную жидкость с примесью слизи.
Доброкачественная лимфоэпителиальная опухоль (аденолимфома, лимфоэпителиома, болезнь Мику-лича) представляет собой небольших размеров инкапсулированный узел, состоящий из лимфоидной и эпителиальной тканей, с преобладанием лимфоид-ного компонента.
Опухоль Кюттнера характеризуется безболезненным увеличением слюнных желез, при котором страдает функция вплоть до полного прекращения саливации, сопровождается воспалительными явлениями.
Онкоцитоз - опухолеподобное новообразование слюнной железы, характеризующееся увеличением размеров ацинарных клеток, перерождением клеток железы и протоков в онкоциты.
Этиология и патогенез
Причины развития доброкачественных новообразований до конца не изучены. Принято считать, что предшествующими факторами могут быть различные воспалительные заболевания (сиалоаденит, паротит), травмы, вследствие врожденных дистопий. Появляются сообщения о том, что причинами возникновения опухолей слюнных желез могут быть онкогенные вирусы (цитомегаловирусы, вирусы герпеса, Эпштейна-Барр).
Свою роль играют гормональные воздействия (рост опухоли может совпадать с беременностью), генные мутации, воздействие окружающей среды (радиационное излучение, ультрафиолетовый фон, частые рентгенологические исследования, курение).
Рассматриваются алиментарные предпосылки к возникновению доброкачественной опухоли околоушной слюнной железы, такие как повышенный уровень холестерина в пище, недостаток свежих овощей и фруктов.
Эпидемиология
Опухоли околоушной железы составляют 3% опухолей, локализовавшихся в области головы и шеи, и 80% опухолей слюнных желез другой локализации. Из всего числа опухолей околоушной железы доброкачественными являются 80%; из них наиболее распространенным гистологическим типом является плеоморфная аденома, на долю которой приходится 65%, а затем аденолимфома - 25%. Частота возникновения плеоморфной аденомы околоушной слюнной железы - 2-4 случая на 100 000 населения в год. Среди возрастных категорий лиц, подвергшихся данному заболеванию, наиболее часто встречаются пациенты от 30 до 60 лет, однако болезнь может развиваться в любом возрасте, наблюдается в 2 раза чаще у женщин, чем у мужчин, что может быть связано с гормональным фоном. Плеоморфная аденома может развиваться не только в околоушных железах (85%), но и в подчелюстных железах (8%), малых слюнных железах (6,5%) и подъязычных железах (0,5%).
Основные черты патологии
Одной из самых сложных задач хирургии ОСЖ является идентификация ствола лицевого нерва (ЛН), и необходимо помнить, что при объемных образованиях либо при образованиях, локализующихся в области шилососцевидного отверстия, его выделение может составить определенные технические трудности. Необходимо помнить, что лицевой нерв и его ветви никогда не заходят на поверхность железы, за исключением тех случаев, когда опухоль их оттесняет либо кнаружи, либо кнутри. Отмечают анатомические ориентиры, ведущие к определению ствола ЛН после его выхода из шилососцевидного отверстия: передненижний край наружного хрящевого прохода, по окончании которого находится надежный костный ориентир, сформированный изгибом костной части прохода и его срастанием с сосцевидным отростком височной кости. Таким образом, формируется явная борозда, ведущая напрямую к шилососцевидному отверстию - месту выхода ЛН. К сожалению, данная борозда заполнена фиброжировыми дольками, которые зачастую напоминают структуру ствола ЛН, который может залегать на глубине до 1 см относительно данного ориентира. Другим важным ориентиром является определение фиксации передневерхней части заднего брюшка двубрюшной мышцы, которая находится прямо за шилососцевидным отверстием.
Сам шиловидный отросток может быть пальпирован прямо над шилососцевидным отверстием. Ствол ЛН всегда будет латеральнее относительно данной плоскости. Он проходит под углом в толщу железы, а ветвь позадиушной артерии обычно встречается прямо сбоку от нерва.
Выявлены физиопатологические факторы, влияющие на частоту проявления парезов ЛН после субтотальной резекции. Установлено, что это не зависит от этиологического фактора опухоли, но зависит от ее расположения (Gaillard C., 2005; Cannon C.R., 2004). Так, при локализации опухоли в верхней части ОСЖ определено, что паренхима тонкая и возможно плотное прилегание образования к ЛН, и при трудном выделении опухоли риск повреждения ЛН возрастает. Установлено также, что риск повреждения ЛН при удалении опухолей, локализованных в передней части, выше, чем в задней части, так как железа там намного толще. Если при локализации опухоли в передней части ОСЖ хирург препарирует ее со ствола, то длительное выделение ЛН также неблагоприятно влияет на дальнейшее возможное проявление пареза. Установлено C.R. Cannon (2004), что чем протяженнее диссекция нерва во время паротидэктомии, тем больше вероятность его повреждения. Эту же версию подтвердил С. Gaillord (2005), указывающий на то, что основным фактором, вызывающим дисфункцию ЛН после ПЭ, является его протяженная диссекция. При расположении опухоли в глубоких отделах ОСЖ нередко пересекались вторая и третья ветви ЛН или они травмировались в результате длительного растяжения. Не было обнаружено статистически значимой зависимости между размером опухоли и риском дисфункции ЛН. Так, если большая опухоль локализовалась в задней доли, риск близкого контакта образования с ЛН может быть низким, поскольку эта часть ОСЖ обладает большим количеством паренхимы. Результаты исследования показали, что локализация опухоли и протяженность выделения ветвей ЛН напрямую зависят от проявлений парезов мимических мышц в послеоперационном периоде.
Необходимо проявлять осторожность к локализации опухолей в латерально-нижнем сегменте железы, так как есть большая вероятность получения травмы краевой ветви ЛН. Передний отдел, а также задний поверхностный и глубокий отделы ОСЖ представляют собой значительный риск ввиду меньшего количества железистой ткани.
Разделение ОСЖ в верхнем ее полюсе, как поверхностной, так и глубокой доли, несет значительный риск повреждения ЛН по разным причинам. Лобная ветвь нерва при поверхностном рассечении железы быстро идентифицируется, идя по скуловой дуге, где образует конечные ветви, где может быть повреждена ввиду малочисленности паренхимы железы поверх нижней челюсти. В этой области при наличии опухоли нерв может быть легко травмирован. Передняя часть железы также имеет малый объем паренхимы, который уменьшается в дистальном направлении, а наибольшее количество разветвлений нерва влечет к большему риску их повреждения. Глубокая верхняя доля представляет собой третью область с высокой вероятностью повреждения ЛН из-за необходимости широкой диссекции и выделения ветвей нерва, особенно в нижних отделах этой доли (Ikoma R., 2014; Casani A., 2015).
Клиническая картина
Жалобы пациентов сводятся к наличию плотного, округлого, несмещаемого образования в предушной области, иногда чуть кзади от ветви нижней челюсти, различных размеров, зачастую не превышающих диаметра 3-4 см. Функционально при этом слюнная железа не страдает. Ограничений открывания рта, болей, нарушений мимических движений нет.
Из анамнеза можно выяснить, что начало заболевания может быть связано с беременностью у женщин, ранее перенесенным паротитом, сиалоаденитом, травмой околоушно-жевательной области.
Опухоль может быть рецидивирующей, тогда в анамнезе будет указана ранее оперированная железа с подобной симптоматикой.
Нередко обращаются пациенты, длительно имеющие новообразование в околоушно-жевательной области, по поводу которых получали неквалифицированные медицинские услуги, направленные на лечение лимфаденита околоушных лимфатических узлов.
При осмотре определяется округлое, бугристое образование в околоушно-жевательной области, безболезненное при пальпации. Кожа над ним, как правило, смещаемая, собирается в складку. Само образование тугоподвижно, иногда бывает «вколоченным» и совсем не подвижным, что зависит от особенностей гистологического строения и давности процесса (рис. 6.18).
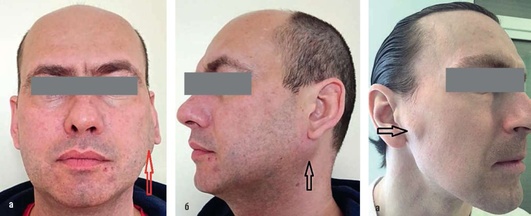
Рис. 6.18. Вид пациентов с различной локализацией плеоморфных аденом околоушных слюнных желез: а, б - в глубокой доле железы; в - в поверхностной доле железы в области щечной и скуловой ветвей
Диагностика
После определения клинических проявлений ОСЖ в верификации заболевания основное значение принадлежит цитологическому исследованию, которое позволяет определить гистологический характер поражения железы, исключить злокачественную патологию. Зачастую именно оно позволяет поставить окончательный диагноз.
Важным в верификации вида новообразования околоушной слюнной железы является УЗИ, которое совмещают с допплеровским исследованием с целью определения уровня кровоснабжения опухоли. Важным диагностическим критерием служат прослеживание капсулы образования, определение ее повреждений.
Для детального изучения анатомии околоушно-жевательной области, расположения и размеров опухоли, ее отношения к окружающим тканям, размеров капсулы опухоли, состояния самой железы, определения дополнительных очагов поражения, свидетельствующих о мультицентрическом росте, необходимо проводить магнитно-резонансную КТ.
Лечение
Консервативного метода лечения данной патологии не существует.
В настоящий момент предусмотрена тактика оперативного лечения новообразований ОСЖ в зависимости от ее расположения в паренхиме и ее размеров.
Виды хирургического лечения доброкачественных новообразований околоушной слюнной железы
СУБТОТАЛЬНАЯ РЕЗЕКЦИЯ ОКОЛОУШНОЙ СЛЮННОЙ ЖЕЛЕЗЫ В ПЛОСКОСТИ ВЕТВЕЙ ЛИЦЕВОГО НЕРВА
Разрез кожи начинается в предушной области вдоль основания козелка ушной раковины и, окаймляя мочку уха, проходит в заушную область, откуда направляется вдоль переднего края кивательной мышцы (рис. 6.19-6.22).
Далее отмобилизовывается кожно-жировой лоскут, рассекается поверхностная фасция. Идентифицируется передний край кивательной мышцы, который отмобилизовывается, далее препаровка продолжается в области хрящевой части наружного слухового прохода, отделяя слюнную железу от него на всем протяжении.
Идентифицируем заднее прикрепление двубрюшной мышцы, которая находится прямо за шилососцевидным отверстием. Шиловидный отросток пальпируется, что определяет глубину диссекции.
Далее плоскость тупой диссекции направлена перпендикулярно заднему полюсу слюнной железы.
При крупных опухолях заднего полюса ОСЖ необходимо сначала его отмобилизовать, идентифицировать заднее брюшко двубрюшной мышцы (его прикрепление), отводя передний край кивательной мышцы назад. При идентификации прикрепления заднего брюшка двубрюшной мышцы мы идентифицируем сосцевидный отросток височной кости, который находится прямо за шилососцевидным отверстием, таким образом приводя хирурга к ЛН с нижней стороны (рис. 6.23).
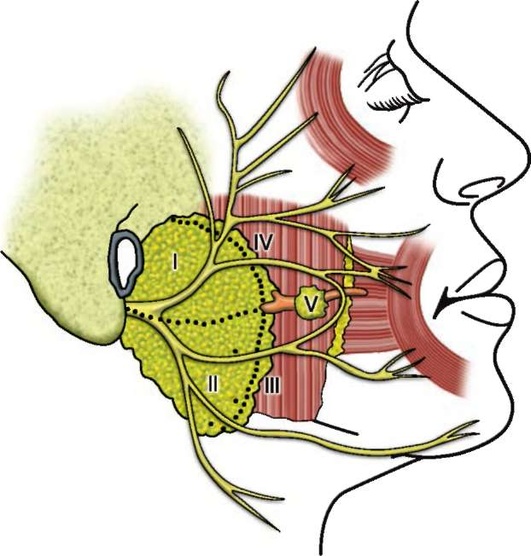
Рис. 6.19. Схематическое изображение резецируемых долей по новой классификации (из работы M. Quer)
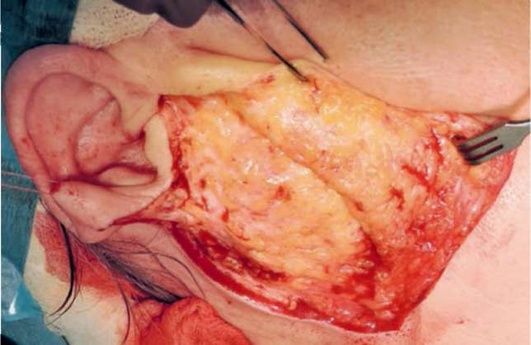
Рис. 6.20. Мобилизация кожно-жирового лоскута
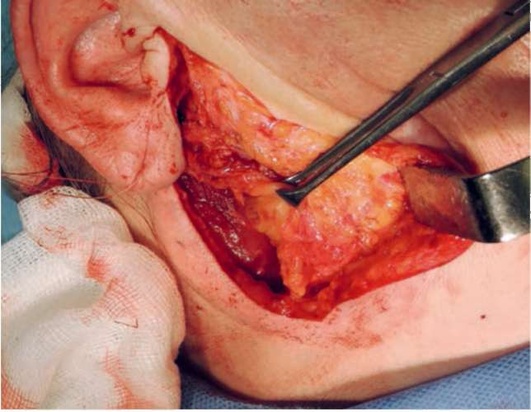
Рис. 6.21. Идентификация кивательной мышцы
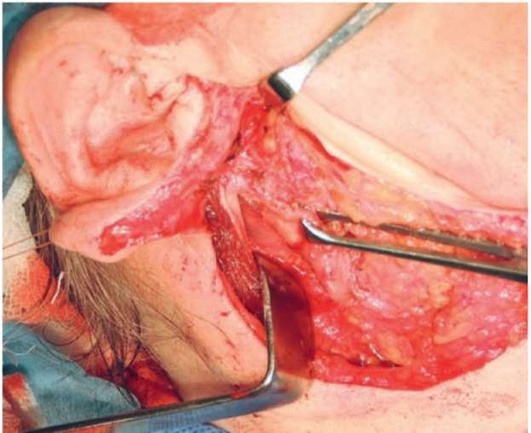
Рис. 6.22. Выделение переднего края кивательной мышцы и хрящевого отдела наружного слухового прохода с отведением околоушной слюнной железы в сторону
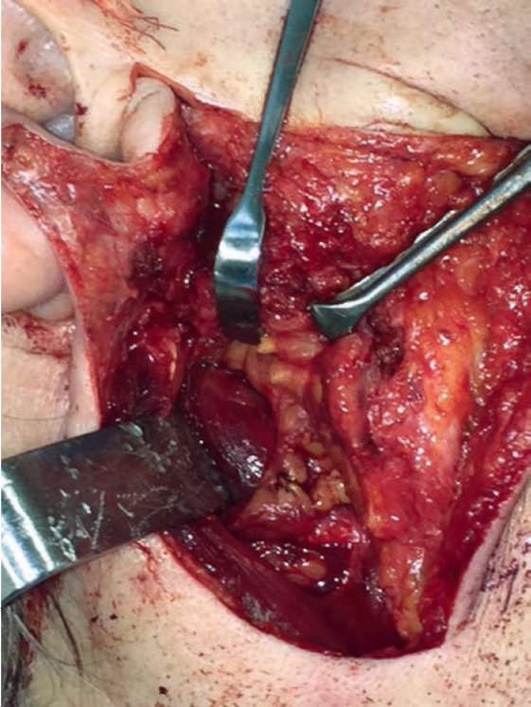
Рис. 6.23. Идентификация прикрепления заднего брюшка двубрюшной мышцы
После идентификации ствола ЛН поверхностная доля железы рассекается путем вскрытия пространства, в котором ветви ЛН проходят между двух долей.
В толще слюнной железы ствол ЛН разделяется на 2 части - большая часть, именуемая скулолицевой, включает щечную, скуловую и лобную ветви, и шейнолицевого нерва, включающая краевую и шейную ветви (рис. 6.24).
Выделяя веточки нерва, определяемся с объемом удаляемых тканей ОСЖ (рис. 6.25).
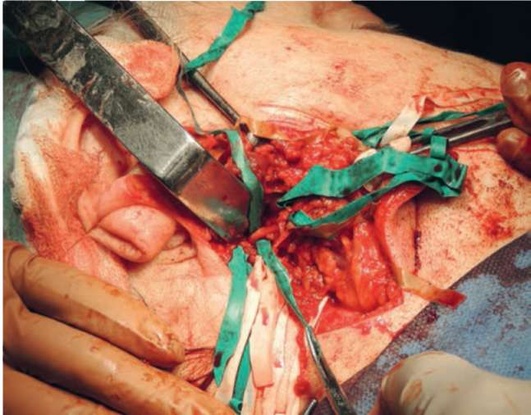
Рис. 6.24. Идентификация и взятие на держалку ствола ЛН
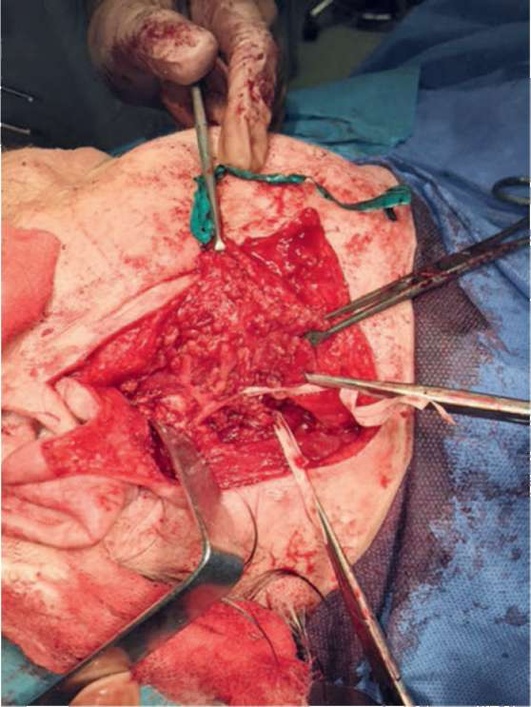
Рис. 6.25. Определение уровня резекции поверхностной доли околоушной слюнной железы после идентификации разветвления ЛН
ЧАСТИЧНАЯ СУБТОТАЛЬНАЯ РЕЗЕКЦИЯ ОКОЛОУШНОЙ СЛЮННОЙ ЖЕЛЕЗЫ
В настоящее время существуют модификации субтотальной резекции ОСЖ, в том случае, когда опухоль находится в заднем полюсе ОСЖ, нет необходимости проводить полную диссекцию нерва или полностью удалять всю поверхностную долю. После идентификации раздвоения ствола ЛН и обнаружения шейно-лицевого ствола только задняя часть поверхностной доли мобилизуется и удаляется. Соответственно, если опухоль находится в средневерхней части железы, можно идентифицировать скулолицевой ствол ЛН, выделить отходящие от него ветви и удалить соответствующую часть железы (рис. 6.26, 6.27).
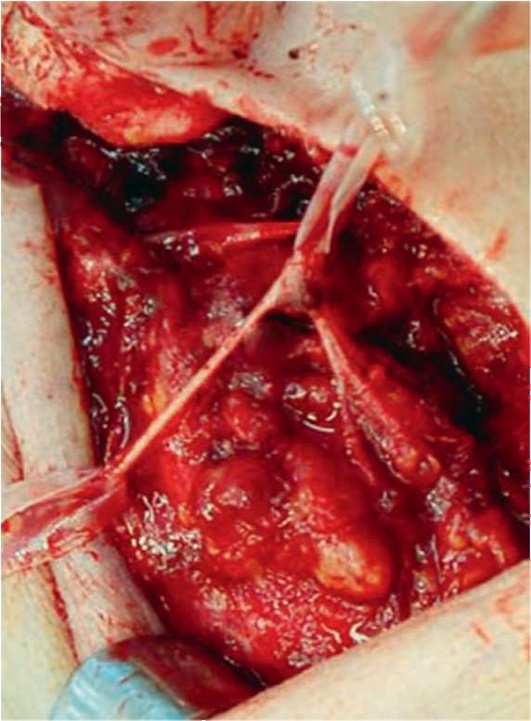
Рис. 6.26. Проведена субтотальная резекция околоушной слюнной железы, выделен ствол ЛН вместе с ветвями, идентифицировано новообразование на нижней внутренней доле железы
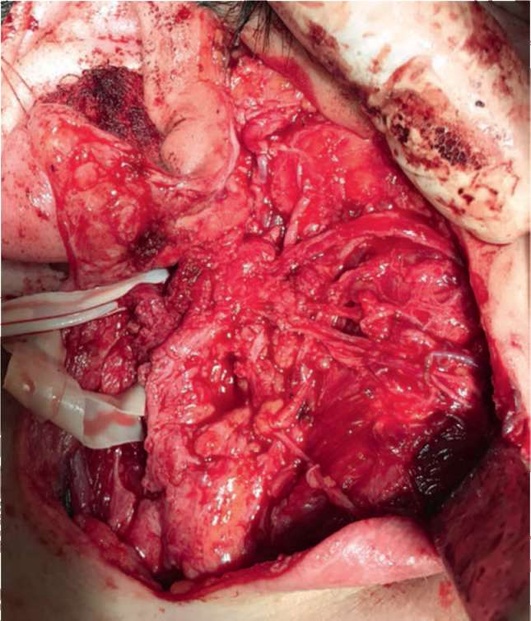
Рис. 6.27. Вид послеоперационной раны после тотальной резекции околоушной слюнной железы
ТОТАЛЬНАЯ РЕЗЕКЦИЯ ОКОЛОУШНОЙ СЛЮННОЙ ЖЕЛЕЗЫ
Данную операцию проводят при условии, если новообразование локализуется в глубокой доле железы. Операцию начинают по типу субтотальной резекции с выделением ветвей ЛН, далее после удаления поверхностной доли железы и отведения выделенных ветвей ЛН удаляется глубокая доля ОСЖ с ее низведением. Поскольку пространство, где расположена глубокая доля, имеет форму клина с вершиной, расположенной выше, всегда удобнее удалять глубокую долю сверху вниз. Изнутри глубокая доля покрыта капсулой - глубоким листком шейной фасции, и окружена жиром окологлоточного пространства. При правильном попадании в слой достаточно просто мобилизовать глубокую долю тупой диссекцией. Даже при локализации новообразования в окологлоточном пространстве возможно удалить опухоль путем пальцевого выделения, не проводя резекцию нижней челюсти по классической методике для доступа в окологлоточное пространство (Yuxing Guo, 2014; Неробеев А.И., 2014).
ЗАКРЫТИЕ РАНЫ
Рана ушивается послойно с оставлением дренажа. Необходима давящая повязка в течение 1 нед.
ЭКСТРАКАПСУЛЯРНАЯ ДИССЕКЦИЯ ОПУХОЛИ ОКОЛОУШНОЙ СЛЮННОЙ ЖЕЛЕЗЫ
Показания
Экстракапсулярная диссекция показана при ограниченных, подвижных, диаметром до 4 см доброкачественных опухолях околоушной железы. Данный метод возможен в применении при цитологическом подтверждении доброкачественной природы образования и магнитно-резонансной (МР) картины ОСЖ, не выявляющей других очагов опухоли.
Техника операции по McGurk
Разрез производится по стандартным разметкам, описанным выше. Кожа поднимается в плоскости прямо над поверхностной мышечно-апоневротической системой. Пальпируется новообразование. Над ним крестообразным разрезом рассекают фасцию ОСЖ, распрепаровывая 4 лепестка над опухолью, взяв их вершины на отдельные зажимы. Подтягивание зажимов вверх и в стороны помогает хирургу лучше визуализировать образование и провести дальнейшую диссекцию мягких тканей вокруг опухоли на протяжении 1-1,5 см (см. рис. 6.27).
Ключ к успешной ЭКД заключается в обнаружении безопасного уровня дальнейшей диссекции. Как правило, опухоль удаляется вместе с тканями железы по периферии, отступя от капсулы опухоли на 2-3 мм.
Самой распространенной ошибкой на этом этапе является удаление опухоли из ее капсулы, что неминуемо приведет к рецидиву образования. Необходимо выделять опухоль вместе с тканями железы, прилегающими к оболочке опухоли. Этот маневр становится возможным благодаря максимальному отведению зажимов, держащих лепестки крестообразного разреза, в стороны, обеспечивая тем самым лучшую визуализацию окружающих опухоль тканей.
Безопасность уровня диссекции определяется идентификацией ствола ЛН, описанной в методике субтотальной резекции ОСЖ. Если в процессе диссекции обнаруживается периферическая ветвь ЛН, то необходимо ее мобилизовать на протяжении и отвести от новообразования. Когда нерв отведен от образования, препаровка может быть продолжена по периферии в намеченной плоскости.
Выделение образования производится последовательно, в разных плоскостях, перемещением опухоли относительно основного направления диссекции в стороны, чтобы иметь возможность при необходимости визуализировать ветви ЛН, лежащие под образованием, а также обеспечить безопасное выделение опухоли из окружающих тканей ОСЖ (рис. 6.28).

Рис. 6.28. Крестообразный разрез фасции околоушной слюнной железы со взятыми на зажимы полученными лепестками
При подобной методике выделение ветвей ЛН производится селективно, в зависимости от расположения опухоли. Именно поэтому авторы считают, что нет необходимости выделять те ветви, которые находятся вне локализации опухоли, - «нерв, который вне поля зрения, - в безопасности» (рис. 6.29).
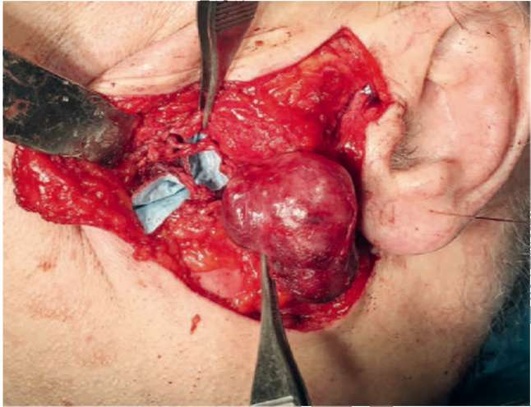
Рис. 6.29. Выделены щечная и скуловая ветви ЛН и отмобилизованы от образования
Как только опухоль удалена, фасция ОСЖ сшивается узловыми швами. Таким образом восстанавливается контур щеки, ликвидируется любое возможное «мертвое» пространство в области операции. Применение данной методики минимизирует риск развития синдрома Фрей (рис. 6.30).
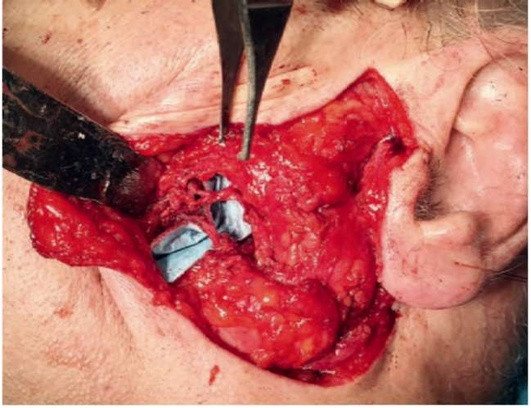
Рис. 6.30. Вид послеоперационной раны после экстракапсулярной резекции опухоли околоушной слюнной железы
В России золотым стандартом лечения доброкачественных опухолей ОСЖ является субтотальная резекция ОСЖ, поэтому операцию всегда необходимо начинать с идентификации ствола ЛН, а при расположении опухоли ближе к центру - верифицировать щечную и скуловую ветви, бережно выделив их из окружающих тканей и взяв на резиновые держалки. Выделение опухоли проводят в комплексе с окружающими поверхностными тканями - поверхностная мышечно-апоневротическая система (SMAS) и околоушная фасция. С одной стороны, эта тактика приводит к наименьшей травматизации оболочки новообразования, возможности взятия этих структур на зажимы для дальнейшей мобилизации опухоли; с другой стороны, повышается риск возникновения синдрома Фрей и образования контурной деформации мягких тканей в предушной области.
Рецидивы новообразований в околоушной слюнной железе
Вероятность возникновения рецидивов ПА ОСЖ предопределена особенностью гистологического строения опухоли и не зависит от типа операции.
Повторное возникновение опухоли после внекапсульной диссекции такое же, как после субтотальной резекции ОСЖ, - 1-2% в течение 10 лет (Witt R.L., 2015). В среднем рецидив появляется в течение 7 лет, а если он появился ранее, то это свидетельствует о прогрессировании онкологического процесса либо о погрешности в оперативной технике (Zbaren P., 2005).
Рецидивирующие плеоморфные аденомы часто являются мультифокальными (Zbaren P., 2005). В анализе возникновения рецидивов ПА рассматривают разрыв капсулы, добавочные образования, прорастания капсулы в окружающие ткани. Биологические и генетические факторы могут играть большую роль в патогенезе возникновения рецидивов, однако эта гипотеза находится на начальной стадии изучения (Hamada T., 2004). Рецидивы обычно наблюдаются в сроках от 7 до 10 лет после первичного оперативного лечения, за исключением случаев энуклеации ПА, после которой рецидив наступает быстрее (Niparco J., 1986). Травма и формирование рубцовой ткани после первичной операции субтотальной резекции, когда нерв срастается с рубцовой тканью, может приносить дополнительные трудности в интраоперационной дифференцировке тканей и выделении ветвей нерва. Первично существующие соотношения между тканью слюнной железы, опухолью и нервом неминуемо изменяются после хирургического вмешательства, и, таким образом, рецидивирующие опухоли могут быть более плотно припаяны к нерву. К тому же изменяются нормальный ход и анатомия нерва.
Рецидивы после лечения рецидивирующих опухолей возникают чаще по сравнению с рецидивами после первичной операции. Широкое распространение рецидивной опухоли осложняет тактику лечения, и в ряде случаев приходится жертвовать ветвью ЛН для полного удаления образования. Необходимо помнить, что рецидив ПА имеет высокий потенциал злокачественной трансформации с перерождением в аденокарциному ОСЖ. Вероятность ее возникновения зависит от длительности существования образования. Вероятность злокачественных трансформаций выше в рецидивирующих опухолях по сравнению с первично оперированными (Zbaren P., 2003; Philips P., 1995).
В знаковой статье R. Witt (2015) оценивал целесообразность и размеры рационального оставления тканей ОСЖ в области удаляемой опухоли. Был произведен ретроспективный анализ образцов опухолевого материала, в котором изучались и сравнивались результаты тотальной, субтотальной паротидэктомии и экстракапсулярной диссекции. Они пришли к следующим выводам:
-
Такие интраоперационные проявления, как обнажение капсулы, близость расположения опухоли к лицевому нерву, разрывы капсулы, рецидивы, и постоянная дисфункция лицевого нерва при хирургическом лечении подвижных, поверхностных ПА размером менее 4 см не зависят от применяемой тактики оперативного лечения.
-
Более объемное удаление паренхимы железы влечет за собой большую травму лицевого нерва и выраженность проявлений синдрома Фрей и никак не уменьшает процент возникновения рецидивов.
-
Экстракапсулярная диссекция является универсальным методом при образованиях размером до 4 см, располагающихся в поверхностной доле.
-
Большинство плеоморфных аденом по границе имеют нормальные ткани ОСЖ. В редких случаях прорастание капсулы включает 1-2 мм.
-
Разрыв капсулы приводит к значительно более высокой частоте рецидивов, но он может произойти при всех применяемых методиках и не зависит от уровня дополнительной резекции здоровых тканей железы.
-
Гистологическая структура опухоли не определяет вероятность разрыва капсулы опухоли, и в глубоких долях ОСЖ не определяется мультицентрический рост.
-
Отмечен сравнимый процент рецидивов при различных хирургических техниках удаления плеоморфной аденомы ОСЖ.
Были исследованы несколько факторов, которые могут повлиять на частоту рецидивов, а также на возникновение дисфункции ЛН; внимание было сосредоточено на особенностях выделения капсулы, ее размере, возможных ее повреждениях, взаиморасположении опухоли и лицевого нерва, локализации опухоли, размере опухоли, возрасте пациента, длительности наблюдений и гистологическом анализе опухоли. В 2002 г. Witt опубликовал метаанализ, давая оценку эффективности хирургического лечения плеоморфной аденомы, принимая во внимание рецидивы, дисфункции лицевого нерва и проявления синдрома Фрей. Он пришел к выводу, что:
-
частота рецидивов при экстракапсулярной диссекции сравнима с таковой при субтотальной резекции ОСЖ;
-
временная дисфункция лицевого нерва при субтотальной резекции ОСЖ в 2 раза чаще, чем при ЭКД;
-
синдром Фрей в 10 раз более вероятен после субтотальной резекции ОСЖ, чем после экстракапсулярной диссекции.
Резюмируя анализ работ, посвященных рецидивам ПА (Witt R.L., 2015; Vikas Mehta, 2014; Zbaren P., 2003; Leverstein H., 1997; Philips P.P., 1995; Norman J.E.D., 1995; Yamashita T., 1993; Spiro R.H., 1986; Niparko J.K., 1986; Lyle F.M., 1956), можно сделать заключение, что (1) при лечении плеоморфной аденомы размером менее 4 см тип хирургического подхода не приводит к существенному изменению вероятности основных осложнений (выделение капсулы, разрывы капсулы, рецидив, постоянная дисфункция лицевого нерва); (2) объем резецируемой ткани ОСЖ прямо пропорционален вероятности временной дисфункции нерва и проявлению синдрома Фрей; (3) обнажение капсулы часто встречается при небольшом размере плео-морфной аденомы (<4 см), независимо от объема удаленной ткани ОСЖ; (4) разрыв капсулы приводит к увеличению частоты рецидивов независимо от объема пожертвованной ткани ОСЖ; (5) опыт хирурга играет важную роль в предотвращении рецидива; и (6) остается высокой частота рецидивов при интракапсулярной энуклеации, когда остается внешняя оболочка образования, необходимо отличать этот вид операции от экстракапсулярной диссекции (ЭКД), широко распространенной в настоящее время во всем мире, при которой одновременно с удалением опухоли по границе капсулы включается в объем резекции 2-3 мм здоровых тканей ОСЖ. Этого достаточно, так как, по последним гистологическим исследованиям, клетки ПА далее не прорастают более чем на 1-2 мм от наружного листка капсулы.
Лечение РПА является чрезвычайно сложной задачей, не имея принятого стандарта. Каждый случай, таким образом, приобретает индивидуальный характер. Если частичная паротидэктомия была осуществлена с ограниченным выделением нерва, то шансы на успех операции увеличиваются. Вне зависимости от типа первичной операции, повторные ПЭ должны быть объемней, так как микроскопическая структура РПА остается невыясненной.
При определении хирургической тактики лечения РПА необходимо обращать внимание на возраст, гистологическую характеристику новообразования, уровень первичного соотношения опухоли и ЛН, возможность радикального удаления и готовность пациента подвергнуться риску возникновения паралича мимической мускулатуры. Пациент всегда должен быть предупрежден о высокой вероятности повторного рецидива в 40-45% случаев (Zbaren P., 2005; Philips P., 2004).
Чем меньше производят выделение лицевого нерва при первичной операции, тем меньше вероятности возникновения рецидива в области ветвей ЛН. Установлено, что РПА возникает чаще в тех местах, где при первичной операции проводилась наибольшая препаровка ветвей ЛН.
Для успешной хирургии околоушной слюнной железы необходим дифференцированный подход к выбору методики ПЭ. Со временем укоренились минимально инвазивные методы операций, более осторожная диссекция в глубоких слоях, а также более глубокое понимание анатомии и бережное выделение ветвей ЛН. В опытных руках ЭКД является отличным инструментом, который должен быть неотъемлемой частью арсенала хирургов, оперирующих на ОСЖ. Рост развития методов хирургии на околоушной слюнной железе призван уменьшить вероятность осложнений и рецидивов. Рецидивы ПА являются особенно сложной задачей, так как они обычно неизлечимы и имеют высокую степень злокачественной трансформации. Индивидуализированная тактика подхода к лечению РПА является эффективным средством помощи таким сложным пациентам.
Риск разрыва капсулы с одинаковой вероятностью возникновения возможен при любых методах оперативного лечения (1-3%). При возникновении разрыва необходимо пунктировать содержимое и промыть рану. Перфорационное отверстие либо захватывается зажимом, либо прошивается с дублированием фасциальным листком. Риск рецидива составляет 8% в течение 15 лет.
Подводя итог анализа клинического опыта и международной литературы, можно сделать следующие рекомендации.
-
Определяющим в диагностике опухолей ОСЖ являются ультразвуковая допплерография (УЗДГ), цитологическое исследование и МРТ.
-
Хирургическая биопсия опухоли внутри околоушной железы связана с серьезным риском диссеминации клеток опухоли в прилегающие ткани и редко определяет тип операции.
-
В настоящее время можно выделить 4 типа операций на ОСЖ: тотальная, субтотальная и частичная паротидэктомия и экстракапсулярная диссекция. Определение тактики операции зависит от клинического проявления, данных цитологии и МРТ.
-
Ствол лицевого нерва анатомически постоянен. Он должен быть обнаружен до проведения дис-секции лицевого нерва, кроме случаев, когда планируется идентификация ЛН от периферии. Анатомические ориентиры на 100% достоверны.
-
Сохранение поверхностной мышечно-апоневротической системы и укрывание этим лоскутом дефекта после паротидэктомии улучшает косметический результат и значительно снижает риск возникновения синдрома Фрей.
-
Окончательное решение по поводу типа паро-тидэктомии или ЭКД новообразования принимается интраоперационно и зависит от размера новообразования, его подвижности и локализации.
-
Важным хирургическим маневром является признание необходимости отмобилизовывать железу от опухоли, но не наоборот, что предотвращает разрыв капсулы и возникновение рецидива.
-
Важным аспектом хирургической тактики является интраоперационная идентификация ветвей ЛН с помощью электромиостимулятора. Данное действие помогает выделить конечные ветви ЛН, не повреждая их.
-
Для адекватного обзора операционного поля необходима широкая мобилизация в случаях паротидэктомии.
Послеоперационная реабилитация
После любой операции на ОСЖ необходима прочная давящая повязка, предотвращающая накопление слюны в оперированной зоне. Дренаж держится от 3 до 5 сут.
Важным для улучшения микроциркуляции оперированной области и снижения отека в ней является назначение магнитотерапии.
При появлении пареза мимической мускулатуры рекомендуется электромиостимуляция в области пораженных ветвей, а также введение ботулинического токсина типа А для устранения гиперактивности мимических движений с противоположной стороны.
Эффективным для улучшения мимических движений является применение комплекса миогимнастики, направленной на активацию мимических мышц пораженной области.
Также является целесообразным применять ботулинический токсин типа А для устранения синдрома Фрей.
Литература
-
Неробеев А.И., Либин П.В. Тактика оперативного лечения опухолей глоточного отростка околоушной слюнной железы // Стоматология. 2015.
-
Brennan P. Contemporary management of benign parotid tumours - the increasing evidence for extracapsular dissection // Oral Dis. 2017. Vol. 23, N 1. P. 18-21.
-
Cannon C.R., Replogle W.H., Schenk M.P. Facial nerve in parotidectomy: a topographical analysis // Laryngoscope. 2004. Vol. 114. P. 2034-2037.
-
Casani A.P., Cerchiai N., Dallan I. et al. Benign tumours affecting the deep lobe of the parotid gland: how to select the optimal surgical approach // Acta Otorhinolaryngol. Ital. 2015. Vol. 35. P. 80-87.
-
Deschler D. Extracapsular dissection of benign parotid tumors // JAMA Otolaryngol. Head Neck Surg. 2014. Vol. 140, N 8. P. 770-771.
-
Gaillard C., Perie S., Susini B., St Guily J.L. Facial nerve dysfunction after parotidectomy: the role of local factors // Laryngoscope. 2005. Vol. 115. P. 287-291.
-
Hamada T., Matsukita S., Goto M. et al. Mucin expression in pleomorphic adenoma of salivary gland: a potential role for MUC1 as a marker to predict recurrence // J. Clin. Pathol. 2004. Vol. 57. P. 813-821.
-
Hancock B.D. Clinically benign parotid tumours: local dissection as an alternative to superficial parotidectomy in selected cases // Ann. R. Coll. Surg. Engl. 1999. Vol. 81. P. 299-301.
-
Iizuka K., Ishikawa K. Surgical techniques for benign parotid tumors: segmental resection vs extracapsular lumpectomy // Acta Otolaryngol. Suppl. 1998. Vol. 537. P. 75-81.
-
Ikoma R., Ishitoya J., Sakuma Y. et al. Temporary facial nerve dysfunction after parotidectomy correlates with tumor location // Auris Nasus Larynx. 2014. Vol. 41. P. 479-484.
-
Leverstein H., van der Wal J.E., Tiwari R.M., van der Waal I. et al. Surgical management of 246 previously untreated pleomorphic adenomas of the parotid gland // Br. J. Surg. 1997. Vol. 84. P. 399-403.
-
Manstopoulos K., Koch M., Klintworth N. et al. Evolution and changing trends in surgery for benign parotid tumors // Laryngoscope. 2015. Vol. 125. P. 122-127.
-
McGurk M., Renehan A., Gleave E.N., Hancock B.D. Clinical significance of the tumor capsule in the treatment of parotid adenomas // Br. J. Surg. 1996. Vol. 83. P. 1747-1749.
-
McMullen C.P. Minimal margin extracapsular dissection: a viable alternative technique for benign parotid lesions? // Ann. Otol. Rhinol. Laryngol. 2016. Vol. 125, N 11. P. 912-917.
-
Norman J.E.D. Recurrent mixed tumours of the major and minor salivary glands // Salivary Glands / eds J.E.D. Norman, M. McGurk. St Louis, MO: Mosby, 1995. P. 229-242.
-
Oxford, England: Oxford University Press, 2001. Ch. 5. P. 58.
-
Parotidectomy in Treatment of Benign Parotid Tumors // Medicine. 2015. Vol. 94, N 34. Article ID e1237.
-
Philips P.P., Olsen K.D. Recurrent pleomorphic adenoma of the parotid gland: report of 126 cases and a review of the literature // Ann. Otol. Rhinol. Laryngol. 1995. Vol. 104. P. 100-104.
-
Presutti L., Molteni G., Malve L. Parapharyngeal space tumors without mandibulotomy: our experience // Eur. Arch. Otorhinolaryngol. 2012. Vol. 269. P. 265-273.
-
Quer M., Pujol A., Leon X. et al. Parotidectomies in benign parotid tumours: «Sant Pau» surgical extension classification // Acta Otorrinolaringol. Esp. 2010. Vol. 61. P. 1-5.
-
Sang Xie. PRISMA - Extracapsular Dissection Versus Superficial.
-
Snow G.B. The surgical approaches to the treatment of parotid pleomorphic adenomas // Controversies in the Management of Salivary Gland Disease / eds M. McGurk, A.G. Renehan.
-
Vikas Mehta. Extracapsular Dissection Versus Superficial Parotidectomy for Treatment Benign Parotid Tumors. The American Laryngological, Rhinological and Otological Society, 2014.
-
Witt R. The significance of the margin in parotid surgery for pleomorphic adenoma // Laryngoscope. 2002. Vol. 112. P. 2141-2154.
-
Witt R.L., Eisele D.W., Morton R.P. et al. Etiology and management of recurrent parotid pleomorphic adenoma // Laryngoscope. 2015. Vol. 125. P. 888-893.
-
Yamashita T., Tomoda K., Kumazawa T. The usefulness of partial parotidectomy for benign parotid gland tumors: a retrospective study of 306 cases // Acta Otolaryngol. Suppl. 1993. Vol. 500. P. 113-116.
-
Zbaren P., Stauffer E. Pleomorphic adenoma of the parotid gland: histopathologic analysis of the capsular characteristics of 218 tumors // Head Neck. 2007. Vol. 29. P. 751-757.
-
Zbaren P., Tschumi I., Nuyens M. et al. Recurrent pleo-morphic adenoma of the parotid gland // Am. J. Surg. 2005. Vol. 189. P. 2003-2007.