Челюстно-лицевая хирургия / под ред. Кулакова А. А. - Москва : ГЭОТАР-Медиа, 2019. - 692 с. (Серия "Национальные руководства") - ISBN 978-5-9704-4853-3 |
Аннотация
Национальное руководство "Челюстно-лицевая хирургия" содержит актуальную информацию о современных методах диагностики и лечения заболеваний челюстно-лицевой области. В нем рассмотрены такие темы, как обезболивание и особенности его использования в челюстно-лицевой хирургии; современные взгляды на этиологию, патогенез, клиническую картину, диагностику и лечение одонтогенных и неодонтогенных воспалительных заболеваний, травм и новообразований челюстно-лицевой области, а также заболеваний слюнных желез и нервов лица; микрохирургическая аутотрансплантация тканей челюстно-лицевой области. Представлены также главы, посвященные диагностике и планированию лечения пациентов с врожденными и приобретенными дефектами и деформациями челюстно-лицевой области.
В подготовке настоящего издания в качестве авторов-составителей и рецензентов принимали участие ведущие специалисты в области челюстно-лицевой хирургии.
Все рекомендации прошли этап независимого рецензирования.
Руководство предназначено челюстно-лицевым хирургам и другим врачам смежных специальностей, а также студентам старших курсов медицинских высших учебных заведений, ординаторам, аспирантам.
Ч-38
5.6. ОДОНТОГЕННЫЙ СИНУСИТ ВЕРХНЕЧЕЛЮСТНОЙ ПАЗУХИ *
Е.А. Дурново
* Авторы выражают благодарность А.О. Федоричеву за помощь в написании раздела
Коды по МКБ-10: J01.0 Острый гайморит (острый синусит верхнечелюстных пазух); J032.0 Хронический гайморит (хронический синусит верхнечелюстных пазух, хронический артрит)
ОВС - воспаление слизистой оболочки, выстилающей придаточную данную пазуху носа, вызванное патологическими изменениями зубов верхнечелюстных костей или вследствие осложнений стоматологических вмешательств. По современным данным, доля одонтогенный верхнечелюстных синуситов составляет 10-40% всех случаев воспалений верхнечелюстных пазух. В последние годы растет распространенность заболевания, это обусловлено увеличением объема радиологических исследований придаточных пазух носа с применением КЛКТ, тем самым увеличивается прецизионность диагностики с одновременным улучшением выявляемости одонтогенных причин, а вместе с тем возрастает количество случаев субантральной аугментации и имплантации в области верхней челюсти, также прямо пропорционально влияет на распространенность ОВС.
Этиология
В основе воспалительного процесса ВС лежит контаминация придаточной пазухи облигатной и факультативной флорой полости рта. Среди бактерий, вызывающих заболевание, встречаются гемолитические стрептококки, пневмококки, стафилококки. Иногда из очагов выделяют условно-патогенные кишечные бактерии. Наиболее часто заболевание вызывают ассоциации микроорганизмов. Возможно развитие ОВС в результате колонизации ВС грибковой флорой как результат существования инородного тела (пломбировочный материал, корни зубов, хирургические дренажи) в просвете верхнечелюстной пазухи. Смешанную микрофлору при одонтогенных синуситах выделяют чаще, чем при риногенных. Вместе со всем вышесказанным следует помнить о важности адекватного функционирования остиомеатального комплекса (ОМК) и не забывать про влияние различных риногенных причин (таких как конхобуллез, полипы в области полулунной щели, решетчатой воронки, девиации носовой перегородки) на течение воспалительного процесса. Таким образом следует подчеркнуть тот факт, что верхнечелюстные синуситы, имеющие полиэтиологическое происхождение, встречаются гораздо чаще, чем кажется на первый взгляд (рис. 5.80).
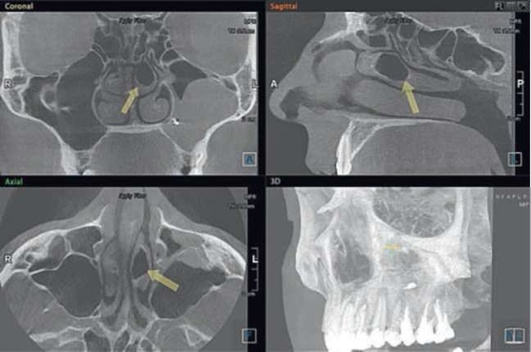
Рис. 5.80. Верхнечелюстной синусит
Патогенез
Ключевую роль в развитии ОВС несут на себе очаги апикального периодонтита при одновременном снижении резистентности организма. Данное явление описано в литературе как эндоантральный синдром по Элдону. Источником инфекции в данных случаях чаще всего будут большие коренные зубы, реже малые коренные зубы, пораженные апикальным периодонтитом (рис. 5.81).
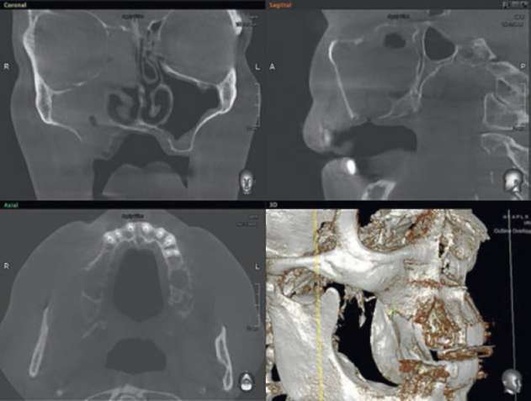
Рис. 5.81. Одонтогенный верхнечелюстной синусит
Не редкость, когда воспалительный процесс в ВС связан с последствиями экстракции зубов - в результате травматичной работы происходят перфорирование дна верхнечелюстной пазухи, объединение полости рта и полости придаточной пазухи. Далее происходит заброс слюны в просвет верхнечелюстного синуса и вместе с этим миграция флоры из полости рта (рис. 5.82).

Рис. 5.82. Перфоративный верхнечелюстной синусит
Определенное значение в развитии синусита имеют анатомическое строение пазухи, ее размеры и взаимоотношения с зубами. Группой риска являются пациенты с пневматическим типом строения верхнечелюстной пазухи, когда корни зубов находятся близко к ее дну. Имеют значение и индивидуальные размеры зубов, в частности длина корня. Вместе с этим довольно часто встречаются случаи ятрогенно-го ОВС, когда воспалительные процессы возникают после проведения разнообразных стоматологических манипуляций - незавершенная экстракция, в результате которой произошло перемещение корня зуба в направлении ВС, эндодонтическое лечение коренных зубов верхней челюсти с выведением пломбировочного материала в заапикальные ткани, в результате которых происходит попадание инородных тел в просвет верхнечелюстного синуса или в субантральное пространство. Последние годы в связи с развитием КЛКТ становится известно, что, помимо перечисленных причин, большое значение в патогенезе ОВС имеют патологические процессы и анатомические девиации полости носа. Из этого следует, что изолированное воздействие на одонтогенную причину без учета риногенных причин и функционального состояния полости носа в целом не даст адекватного, прогнозируемого клинического результата и, следовательно, выздоровления пациента.
Патологическая анатомия
Патологоанатомическая картина соответствует различным этапам воспалительного процесса - острый, подострый, хронический. Острый процесс сопровождается отеком, гиперемией слизистой оболочки пазухи, которая утолщается, уменьшая объем пазухи, одновременно с этим уменьшается и диаметр естественного соустья с полостью носа. Иначе говоря, развивается катаральное воспаление. Подслизистый слой набухает, сосуды его расширяются, и вокруг них образуются круглоклеточные инфильтраты и отдельные очаговые кровоизлияния. Железы слизистой оболочки увеличены, из них в значительном количестве выделяется секрет, заполняя полость. Через 2-3 дня катаральное воспаление сменяется гнойным. Воспалительные изменения более выражены, усиливается инфильтрация слизистой оболочки с образованием микроабсцессов, в отдельных местах - участков некроза эпителия и эрозий. При хроническом воспалении морфологические изменения также различны. При полипозном синусите микроскопически наблюдают гиперплазию или истончение эпителиального слоя, утолщение, разрыхление стенок сосудов, утолщение подслизистого слоя из-за развития рыхлой волокнистой ткани. На поверхности стенок пазухи образуются полипозные разрастания (рис. 5.83), которые могут локализоваться на ограниченном участке или захватывают все стенки пазухи. В полости скапливается слизисто-гнойный или гнойный секрет.
Рис. 5.83. Полипозные разрастания слизистой оболочки верхнечелюстной пазухи
Классификация одонтогенного верхнечелюстного синусита
Традиционно одонтогенные верхнечелюстные синуситы разделяются классификацией Г.Н. Марченко (1960) на следующие формы.
По характеру патоморфологических изменений одонтогенные верхнечелюстные синуситы можно подразделить на:
На основании стадии воспалительного процесса:
На основании локализации воспалительного процесса:
По современным данным, одонтогенные синуситы условно можно разделить на собственно дентарные и ятрогенные (Шустова И.В., 2013). Отдельная классификация предлагается в соответствии с клиническими наблюдениями и на основании обзора публикаций, в рамках которой можно выделить несколько вариантов ороантральных сообщений.
-
По давности возникновения: в зарубежной литературе используются следующие термины: oroantral connection - ороантральное сообщение, применяется по отношению к свежим перфорациям, обнаруженным в момент удаления зуба или подготовки имплантационного ложа; oroantral fistula - ороантральная фистула, представляет собой свищевой ход, соединяющий ротовую полость и полость синуса, применяется по отношению к застарелым перфорациям.
-
-
точечные (<3 мм), без повреждения кортикальной пластины альвеолярного гребня, нарушение целостности слизистой оболочки дна синуса;
-
более 3 мм, с частичной или полной утратой вестибулярной кортикальной пластины альвеолярного гребня, нарушение целостности слизистой оболочки дна и передней стенки синуса;
-
более 3 мм, с частичной или полной утратой нёбной кортикальной пластины альвеолярного гребня, нарушение целостности слизистой оболочки дна синуса;
-
обширные (>3 мм), с частичной или полной утратой вестибулярной и нёбной кортикальной пластины, нарушение целостности слизистой оболочки дна и передней стенки синуса. Ороантральное сообщение может сочетаться с присутствием инородного тела в ВС.
-
-
По наличию инородного тела (корни или верхушки корней зубов, дентальные имплантаты, остеотропный или пломбировочный материал):
Независимо от стадии и локализации воспалительного процесса, если имеется перфорация дна ВС или инородное тело в просвете ВС, эти факты указываются дополнительно. Не стоит забывать, что в некоторых ситуациях возможна подслизистая локализация инородного тела, в этом случае разумно указывать не «инородное тело ВС», а «инородное тело субантрального пространства». Вместе с тем возможны различные сочетания патологических состояний, в качестве примера - ОВС с наличием инородного тела и мукоцеле ВС, в подобных ситуациях принято указывать все патологические состояния через запятую, тем самым отражая полную клиническую картину.
Острый одонтогенный верхнечелюстной синусит. Клиническая картина. Трактовка данных радиологического исследования придаточных пазух носа
Острый воспалительный процесс представляет яркую и вместе с тем легкоузнаваемую картину. Прежде всего это резкая, так называемая среднелицевая боль: в подглазничной, щечной областях. Возможна иррадиация в лобную, височную, затылочную области, зубы верхней челюсти.
Пациенты, страдающие острым ВС, отмечают чувство тяжести в области верхней челюсти, заложенность соответствующей половины носа. Имеются все общие признаки острого воспалительного процесса: головная боль, чувство разбитости, слабость. Общее состояние удовлетворительное, температура тела повышена до 37,5-38 °С (возможны различные варианты температурной реакции, в зависимости от типа ответной реакции организма - гипоергический, нормергический, гиперергический).
При внешнем осмотре выявляется отечность мягких тканей в щечной и подглазничной областях. У некоторых пациентов визуальных изменений может не быть, отмечается только болезненность при пальпации лицевой стенки ВС и скулоальвеолярного гребня. Пальпаторно определяются явления регионарного реактивного лимфаденита. В полости рта пальпация по верхнему своду преддверия рта болезненна, возможна болезненная вертикальная перкуссия 2-3 зубов, прилежащих к пазухе, отмечаются пастозность, полнокровие слизистой оболочки.
Проведя синусоскопию, врач определит полнокровие слизистой оболочки носа в области среднего носового хода, а проведя медиализацию средней носовой раковины, нередко можно увидеть, как осуществляется мукоцилиарный клиренс - стекающее гнойное отделяемое из-за крючковидного отростка по латеральной стенке носа в направлении хоан. При наклоне головы вниз и вперед отмечают выделение гноя из носового хода. Различить при остром одонтогенном синусите серозное или гнойное воспаление можно только по характеру отделяемого из пазухи (и косвенно по выраженности общих проявлений воспалительного процесса). Чаще всего катаральное воспаление слизистой оболочки верхнечелюстной пазухи проявляется на 1-2-й день заболевания и, кроме заложенности половины носа и интоксикации, не имеет характерных особенностей. На 2-3-й день воспаление нарастает, усиливается ощущение тяжести на стороне поражения, перкуссия зуба, который стал источником инфекции, и соседних зубов становится болезненной. На 3-5-й день боли усиливаются, особенно если нет оттока содержимого пазухи в полость носа, появляются яркие симптомы интоксикации - процесс переходит в гнойную стадию. Получение гнойного содержимого при пункции пазухи наиболее доказательно для установления диагноза. Следует указать, что в случае, когда происходит перфорация верхнечелюстной пазухи при удалении зуба, не всегда развивается ВС. Перфорация может закрыться в течение 14 сут за счет формирования ретенции кровяного сгустка, выступающего в роли естественной защитной мембраны и матрицы для заживления раневых поверхностей.
Адекватное хирургическое вмешательство и послеоперационное лечение способствуют выздоровлению. В некоторых случаях возможно самопроизвольное закрытие перфорации. Врачебная ошибка при обнаружении перфорации во время удаления зуба или вовремя нераспознанная перфорация могут привести к развитию острого перфоративного синусита. Пациенты нередко обращаются спустя несколько дней после удаления зуба с жалобами на выделения из лунки, попадание жидкости из полости рта в нос и воздуха из полости носа в рот. У львиной доли пациентов с перфорацией верхнечелюстной пазухи на основании КЛКТ были зарегистрированы деструктивные процессы в области нижней стенки ВС. Важным диагностическим этапом является проведение радиологического исследования, но вместе с тем следует указать, что проведение панорамной радиографии челюстей, черепа в аксиальной и других проекциях, зонограмм и радиологических исследований с применением контрастирующих средств на современном этапе не обоснованно в связи с низкой информативностью данных исследований. Эффекты суммации, нередко низкое качество получаемого изображения, плоскостные искажения не позволяют врачу проводить диагностику прецизионно, а учитывая уровень лучевой нагрузки, получаемый пациентом на рентгенологических аппаратах старых образцов, становится очевидно, что КЛКТ можно назвать «золотым стандартом» обследования пациентов с патологиями придаточных пазух носа (рис. 5.84, 5.85).
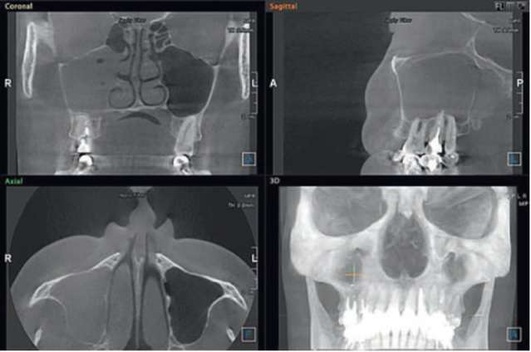
Рис. 5.84. Компьютерная томограмма до начала терапии острого одонтогенного верхнечелюстного синусита
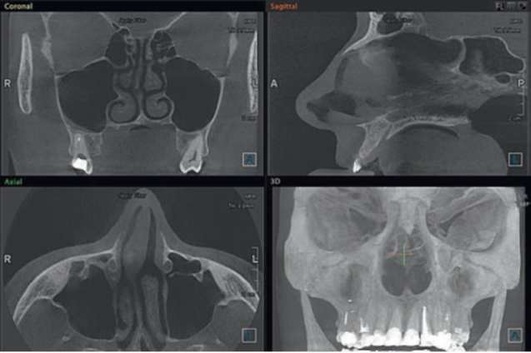
Рис. 5.85. Компьютерная томограмма после окончания консервативной терапии
На компьютерных томограммах диагноз «острый ВС» может выглядеть очень разнообразно, но вместе с этим всегда имеются четкие диагностические критерии - наличие одонтогенной причины (инородное тело, перфорация, признаки эндоантрального синдрома), «наличие пузырьков воздуха» и признаки обструкции естественного соустья ВС.
Хронический одонтогенный верхнечелюстной синусит. Клиническая картина. Трактовка данных радиологического исследования придаточных пазух носа
Хроническое воспаление верхнечелюстной пазухи, как правило, развивается при переходе острого воспаления в хроническое, но возможно и без предшествующей ярко выраженной острой стадии заболевания. Пациенты жалуются на боли и чувство тяжести в затылочной области, однако у многих пациентов заболевание протекает, в принципе, бессимптомно, за исключением периодических эпизодов нарушения носового дыхания (рис. 5.86, 5.87).
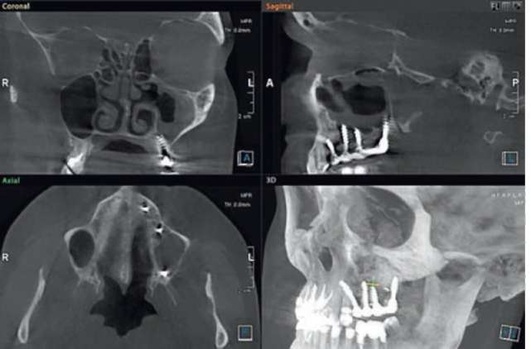
Рис. 5.86. .Хронический одонтогенный верхнечелюстной синусит слева
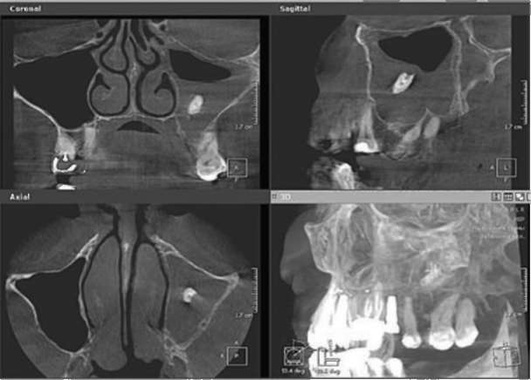
Рис. 5.87. Хронический одонтогенный верхнечелюстной синусит слева. Инородное тело верхнечелюстной пазухи (корень зуба).
И вместе с тем, в противовес сказанному выше, имеется категория сложных пациентов, страдающих от постоянного нарушения носового дыхания, головной боли, вынужденных использовать назальные капли на постоянной основе - подобные клинические картины характерны в том случае, если в полости носа развился нелеченый полипозный процесс (вследствие длительно существующего одонтогенного очага инфекции), в результате которого изменилась архитектоника полости носа, нарушились адекватная вентиляция придаточных пазух носа и вместе с этим дренажная функция пазух.
Обострение хронического процесса будет сопровождаться клинической картиной острого процесса, и лишь данные анамнеза позволят провести дифференциальную диагностику. В большинстве случаев все же заболевание отличается скудной клинической картиной. Общее состояние удовлетворительное, но трудоспособность пациентов снижена, наблюдаются быстрая утомляемость, слабость, вялость. Температура тела нормальная при условии, что воспалительный процесс находится в стадии ремиссии. Часть пациентов отмечают вечерний подъем температуры тела до уровня субфебрилитета. Регионарные лимфатические узлы увеличены, слабо- или безболезненны. Пальпация передней стенки верхней челюсти слабоболезненна. Характерны изменения слизистой оболочки полости носа, определяемые при синусоскопии - застойная гиперемия, отечность мягких тканей в области среднего носового хода, возможно наличие полипозных разрастаний в области полулунной щели. Гной или гнойные корки отмечают в среднем носовом ходу.
При наличии ороантральной фистулы основными жалобами будут выделение гноя с гнилостным запахом и прохождение воздуха изо рта в нос, и наоборот, а также попадание во время еды жидкости из полости рта в нос. При зондировании зубной альвеолы обнаруживают незначительно кровоточащие полипозные разрастания. В некоторых случаях из просвета ороантрального свища может выбухать полипозно-измененная ткань. При зондировании альвеолярного отростка в области удаленного зуба (при подозрении на перфоративный синусит) можно определить наличие ороантрального сообщения и дойти по наружной поверхности нижней стенки глазницы. Многие исследователи и клиницисты связывают увеличение протяженности и степени воспаления при перфоративном синусите с длительностью существования перфорации и с нарушением оттока экссудата из пазухи, а также с индивидуальными особенностями организма и гигиены рта.
Наибольшую информацию для постановки диагноза дает радиологическое исследование. Вместе с тем нередко традиционные (двухмерные) радиологические исследования не обнаруживают четких изменений. Если хроническое течение одонтогенного синусита связано с наличием инородных тел (корней зубов, пломбировочного материала, фрагментов эндодонтического инструмента), их обнаруживают на КЛКТ. Среди всех форм ВС именно при перфоративной форме синусита преобладают первично-хронические формы. Перфоративные синуситы, связанные с удалением зуба, нередко травматичным, оставляют после вмешательства дефект альвеолярного отростка.
Диагностика
Диагноз ставят на основании характерных данных анамнеза, клинической картины, данных внешнего осмотра, полости рта и эндоскопического исследования полости носа, а также на основании результатов радиологического исследования (КЛКТ). Нередко необходима консультация оториноларинголога. При радиологическом исследовании необходимо выявить одонтогенную причину заболевания, уточнить источник инфекции, оценить состояние полости носа (наличие анатомических девиаций, приобретенных и врожденных аномалий). Большое значение при изучении рентгенологической картины придают обнаружению хронических деструктивных одонтогенных очагов при апикальном периодонтите и пародонтите, так как они приводят к разрушению кости дна верхнечелюстной пазухи.
Хронический перфоративный синусит может сопровождаться не гомогенным затемнением пазухи, а лишь изменениями ее дна вокруг ороантрального отверстия. С диагностической целью проводится бактериологическое исследование отделяемого из ВС для идентификации микробной флоры и обоснованного подбора антибиотиков, что особенно важно при резистентных формах ВС. МРТ-исследование показано в случаях, когда проводится дифференциальная диагностика с опухолями придаточных пазух носа, хотя в большинстве случаев информативность данного исследования весьма и весьма невысока. Обязательным диагностическим действием является проведение общеклинических анализов - для острого воспаления или обострения хронического верхнечелюстного синусита характерны лейкоцитоз и увеличение СОЭ, при хронических процессах чаще всего изменений в лабораторных анализах не наблюдается.
Дифференциальная диагностика
Следует проводить дифференциальную диагностику с массивными апикальными очагами, которые могут достигать действительно больших размеров, ремоделируя дно ВС, практические достигая орбитальной стенки ВС и вместе с этим не нарушая адекватную работу мукоцилиарного клиренса и дренажа ВС (рис. 5.88); а также с острым и хроническим остеомиелитом верхней челюсти, заболеваниями тройничного нерва, риногенным синуситом (рис. 5.89), опухолями (рис. 5.90), в том числе злокачественными новообразованиями, аллергическими воспалениями пазухи (см. рис. 5.89).
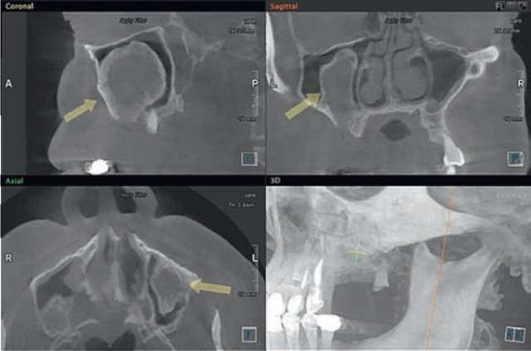
Рис. 5.88. Резидуальная киста верхней челюсти справа, ремоделирующая дно верхнечелюстного синуса
Для проведения дифференциальной диагностики с радикулярной кистой (одонтогенным апикальным очагом) и мукоцеле (ретенционной кисты), исходящей из мембраны Шнайдера, достаточно провести КЛКТ-исследование и акцентировать свое внимание на наличии или отсутствии кортикального венчика над верхним отделом кисты, в случае если он будет обнаружен, то при наличии одонтогенной причины (нелеченого или некачественно леченного зуба) можно утверждать, что данное образование имеет одонтогенную природу. Перфоративный синусит следует дифференцировать от радикулярной кисты, ремоделирующей дно ВС. Отличительный признак кисты - отсутствие попадания жидкости из полости рта в нос и воздуха из него в рот (см. рис. 5.88).
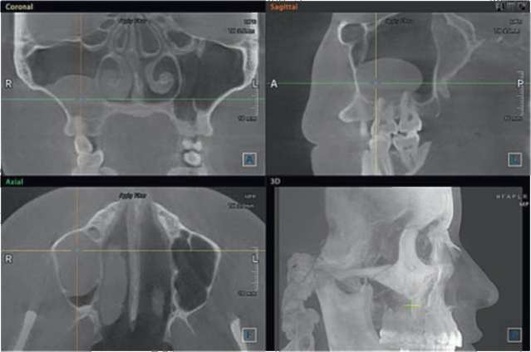
Рис. 5.89. Ретенционная киста правого верхнечелюстного синуса
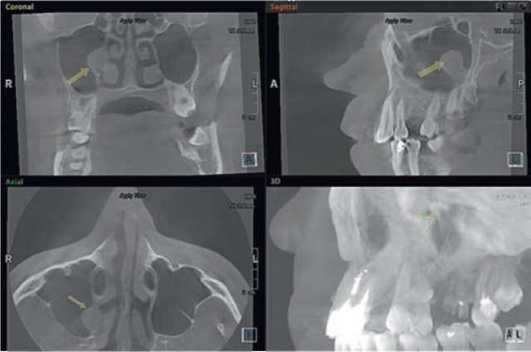
Рис. 5.90. Новообразование медиальной стенки правой верхнечелюстной пазухи
При дифференциальной диагностике с хроническим остеомиелитом верхней челюсти решающими аргументами становятся периостальное утолщение кости, подвижность зубов, вместе с тем верхнечелюстная кость отличается исключительно интенсивным кровоснабжением, и поэтому остеомиелит верхней челюсти достаточно редко явление, развивающееся зачастую на фоне приема наркотических средств или бисфосфонатных препаратов либо же как последствие лучевой терапии, следовательно, проведя качественный сбор анамнеза, всегда можно провести дифференциальную диагностику. Приступообразные боли характерны как для синусита, так и для невралгии тройничного нерва. Однако при невралгии тройничного нерва приступообразные боли ограничены зоной иннервации одной из его ветвей. В случае невралгии тройничного нерва отмечают болевые точки или участки болезненности соответственно «курковым зонам». Кроме всего прочего, невралгия тройничного нерва не поддается классической комплексной терапии одонтогенного синусита.
Одонтогенный и риногенный синуситы имеют много сходных симптомов, но, в отличие от последнего, одонтогенное воспаление в верхнечелюстной пазухе всегда имеет одонтогенную причину, которую необходимо выявить, используя общие и дополнительные методы диагностики (КЛКТ). Для ОВС крайне характерным признаком служит одностороннее поражение ВС, в то время как для риногенного синусита двустороннее поражение является типичным клиническим вариантом, для которого нехарактерно наличие перфораций дна ВС, и само наличие ороантральной фистулы автоматически склоняет врача-клинициста к постановке диагноза «одонтогенный синусит».
Определенные трудности представляет дифференциальная диагностика одонтогенного синусита с опухолями верхней челюсти, особенно злокачественными на ранних стадиях, так как при злокачественной опухоли, исходящей из слизистой оболочки верхнечелюстной пазухи, как правило, развивается синусит. Однако при раке верхней челюсти наблюдают кровянистое отделяемое из носа или альвеолы удаленного зуба с характерным гнилостным запахом, часто деформацию верхней челюсти, нередко выбухание разрастаний через зубную альвеолу в полость рта или носа, подвижность зубов. При первых симптомах часто назначают противовоспалительное лечение, которое бывает неэффективным, что должно насторожить. В дальнейшем при раке усиливается деформация верхней челюсти, появляется экзофтальм, увеличиваются разрастания во рту и носовом ходе (рис. 5.91). На рентгенограмме при раке верхней челюсти отмечают резорбцию стенок верхнечелюстной пазухи, альвеолярного отростка верхней челюсти. Цитологическое и морфологическое исследования позволяют подтвердить диагноз.
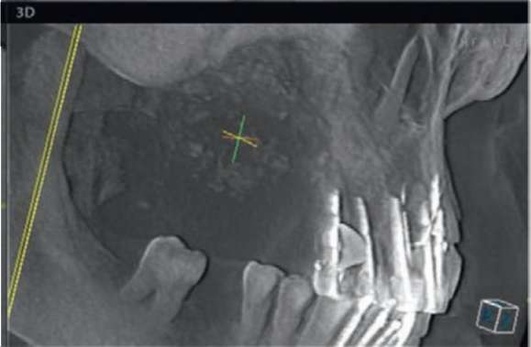
Рис. 5.91. Злокачественное новообразование верхнечелюстной пазухи справа
Лечение
Классической стратегией в лечении одонтогенных верхнечелюстных синуситов считается в первую очередь устранение одонтогенных очагов инфекции с последующим назначением комплексной консервативной противовоспалительной терапии, и лишь в случаях, когда все ранее предпринятые меры не приводят к выздоровлению, или исходные клинические данные не позволяют избежать хирургического пособия, необходимо прибегать к оперативной технике лечения. Эволюция хирургических методик прошла огромный путь. От тяжелых, объемных оперативных вмешательств, при которых степень морбидности не соответствует (как показал клинический опыт) тяжести патологического состояния, до современных функциональных эндоскопических техник. Прежде всего речь пойдет о гайморотомии в различных хирургических техниках.
Гайморотомия - хирургическая операция вскрытия ВС с последующим удалением ее патологического содержимого. Ниже перечислены классические, авторские методики проведения данного оперативного вмешательства по:
ОПЕРАЦИЯ ПО ДЕНКЕРУ
Производят разрез мягких тканей преддверия рта чуть ниже переходной складки и на 1 см выше края десны. Разрез начинают от третьего моляра соответствующей стороны и, рассекая уздечку, продолжают на 1-2 см на противоположную сторону. Мягкие ткани с надкостницей отсепаровывают кверху, обнажают лицевую стенку соответствующей пазухи и край грушевидного отверстия. Далее удаляют, пользуясь преимущественно костными щипцами или долотом, лицевую стенку верхнечелюстной пазухи и край грушевидного отверстия, а затем латеральную костную стенку нижнего носового хода вплоть до задней стенки пазухи (рис. 5.92). После удаления гноя и патологически измененных тканей пазуху тампонируют. На операционную рану в преддверии рта накладывают швы.

Рис. 5.92. Схема операции на верхнечелюстной пазухе по Денкеру
ОПЕРАЦИЯ ПО ЗИМОНIУ
Данное оперативное вмешательство представляет собой комбинацию операции Денкера с расщеплением твердого нёба по средней линии. Твердое нёбо на больной стороне отворачивается в виде створки книзу. Такая комбинация обеспечивает, по мнению автора, ее широкий доступ к полости носа и носоглотки, заменяя отчасти резекцию верхней челюсти. После удаления опухоли или прочих патологических содержимых, отвернутое книзу нёбо с альвеолярным отростком снова ставится на место и укрепляется проволокой к зубам противоположной стороны (рис. 5.93). Сращение альвеолярных отростков и нёбной пластинки наступает через 3 нед.
ОПЕРАЦИЯ ПО КОЛДУЭЛЛ-ЛЮКУ
Операция состоит в следующем: после соответствующей обработки операционного поля и производства анестезии делают горизонтальный линейный разрез мягких тканей в области переходной складки до кости от латерального резца до третьего моляра. Лоскут вместе с надкостницей отсепаровывают и оттягивают вверх, обнажая область собачьей ямки. Долотом и молотком в области клыковой ямки создают отверстие. Кусачками или щипцами скусывают костную пластинку в области лицевой стенки. Образовав отверстие достаточной величины, вырезают окно в слизистой оболочке полости и тщательно выскабливают острой ложкой патологически измененные ткани или всю слизистую оболочку. Выскабливание производят осторожно, особенно в области верхней стенки, где близко проходит сосудисто-нервный пучок и где костная стенка, отделяющая полость от орбиты, очень тонкая. После выскабливания полости приступают к созданию искусственного отверстия в сторону носовой полости (широкого соустья). Плоским долотом и молотком резецируют со стороны полости ее медиальную костную стенку на уровне нижнего носового хода. Образованное отверстие расширяют, скусывая его края во все стороны, щадя слизистую оболочку носа. При создании отверстия в носовую полость следует обратить внимание на то, чтобы оно было достаточных размеров и чтобы нижний край отверстия по возможности находился на одном уровне с дном верхнечелюстной пазухи. После этого сглаживают костные края образованного отверстия. Из оставшейся слизистой оболочки полости носа после удаления части латеральной костной стенки выкраивают П-образный лоскут на ножке и вводят его в полость, укладывая на дно. Когда обеспечено широкое сообщение между носовой и верхнечелюстной полостями, последнюю тампонируют, конец тампона выводят в нос, а рану со стороны рта зашивают (рис. 5.94).
ОПЕРАЦИЯ ПО ЗАСЛАВСКОМУ-НЕЙМАНУ
Данное оперативное вмешательство в целом повторяет этапы операции Колдуэлла-Люка, но отличительной особенностью является то, что доступ к лицевой стенке ВС осуществляется в результате формирования трапециевидного лоскута, основание которого обращено к переходной складке, а вершина - к вестибулярному краю ороантрального сообщения.
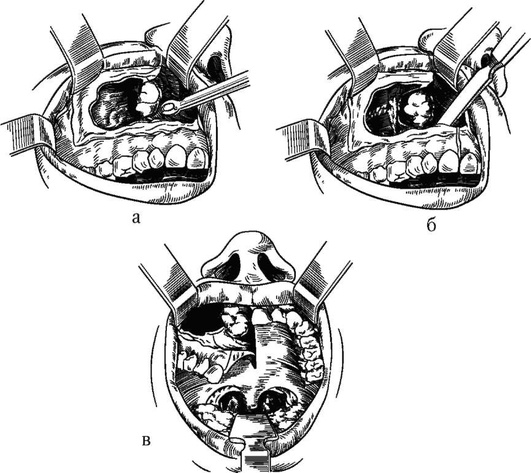
Рис. 5.93. Схема операции на верхнечелюстной пазухе по Зимонту (а-в)
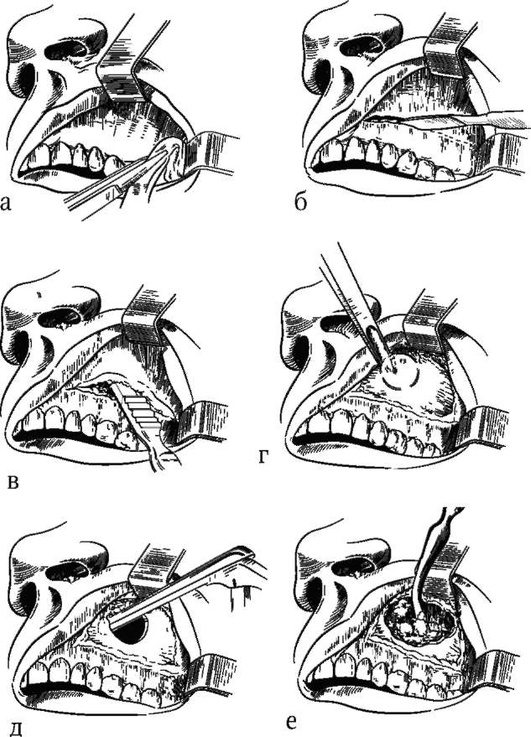
Рис. 5.94. Схема операции на верхнечелюстной пазухе по Колдуэллу-Люку (а-е)
В финальном этапе хирургического вмешательства в результате мобилизации ранее созданного слизисто-надкостничного лоскута осуществится устранение ороантрального сообщения. Таким образом, данная техника имеет ограниченные показания и допустима лишь в случаях ОВС, осложненного наличием ороантрального сообщения.
ФУНКЦИОНАЛЬНАЯ ЭНДОСКОПИЧЕСКАЯ ХИРУРГИЯ ПРИДАТОЧНЫХ ПАЗУХ НОСА
На современном этапе развития стоматологии, ЧЛХ крайне важно, чтобы врач-клиницист строил планы лечения, опираясь на данные, полученные в рамках доказательной медицины. Вместе с тем ретроградные и малообоснованные подходы к терапии одонтогенных верхнечелюстных синуситов встречаются ежедневно и повсеместно.
Главной проблемой подобных тактик заключается прежде всего в гипо- или гипердиагностике, обусловленных использованием недостоверных методов визуализации состояния полости носа и его придаточных пазух, проведении малоэффективных и травматичных хирургических техник с последующим неадекватным послеоперационным уходом.
В конце 1960-х - начале 1970-х годов профессор В. Мессерклингер положил начало революционному направлению в лечении патологий ЛОР-органов - эндоскопической функциональной хирургии придаточных пазух носа (functional endoscopic sinus surgery - FESS), и доказал, что большинство заболеваний больших придаточных пазух носа, в том числе верхнечелюстных пазух, не требуют проведения радикальных оперативных вмешательств. В. Мессерклингер впервые разработал теоретическое обоснование и дал характеристику физиологических основ функциональной ринохирургии, основанных на теории мукоцилиарного транспорта и функционирования слизистой оболочки полости носа. Именно его работы и заложили основу для дальнейшего развития метода эндоскопической риносинусохирургии (Stammberger, 1991). В России эндоскопическая ринохирургия стала развиваться в начале 1990-х годов усилиями профессоров Г.З. Пискунова, С.З. Пискунова, А.С. Лопатина, В.С. Козлова. Основные доступы для проведения FESS
-
Инфратурбинальный доступ (осуществляется в нижнем носовом ходу в латеральной стенке носа с учетом локализации носослезного канала).
-
Доступ в проекции клыковой ямки с одномоментным пластическим устранением дефекта лицевой стенки ВС или без него.
-
Доступ в передней и переднебоковой стенках ВС в проекции инородного тела.
-
Доступ в области ороантрального сообщения (крестальный доступ).
-
Доступ через средний носовой ход с одномоментной резекцией крючковидного отростка и расширением естественного соустья (показано в случаях ретенции инородного тела на уровне орбитальной стенки ВС, в просвете естественного соустья или полулунной щели).
БАЗОВЫЕ ПРИЕМЫ И ЭТАПЫ FESS ПО МЕССЕРКЛИНГЕРУ (ДОСТУП В СРЕДНЕМ НОСОВОМ ХОДУ)
Оперативное вмешательство проводится в большинстве случаев с применением общего обезболивания в условиях контролируемой гипотонии. Первым этапом проводится адренализация носовых ходов с применением 0,1% раствора эпинефрина (Адреналина♠ ), далее локально инфильтрируется слизистая оболочка растворами анестетика в области крючковидного отростка, клеток Agger nasi, средней носовой раковины, первой ячейки решетчатого лабиринта. Аккуратно проводится медиализация средней носовой раковины. Первый агрессивный хирургический прием - это резекция крючковидного отростка посредством серповидного ножа по Штаммбергеру или обратными выкусывателями, после проводится зондирование и в последующем расширение (с применением эндоназальных шипцов по Blaksley и шей-вера) естественного соустья ВС. Удаляется первая ячейка решетчатого лабиринта с целью увеличения объема пространства ОМК. Далее с помощью антральных щипцов удаляется патологическое содержимое из просвета ВС и ОМК. В завершении оперативного вмешательства проводятся антисептическая обработка полости носа, введение топических стероидов, гемостаз и дренирование полости носа и ВС (избегая тампонады марлевыми турундами).
Вместе со сказанным ранее не следует забывать, что первым этапом лечения является постановка верного диагноза, что не представляется возможным без проведения педантичного сбора анамнеза, качественного внешнего осмотра, осмотра полости носа и рта и проведения КЛКТ-исследования. После определения стадии воспалительного процесса становится понятно, насколько устойчивы изменения в придаточной пазухе и вместе с тем насколько интенсивным и радикальным должен быть подход к лечению. К примеру острые верхнечелюстные синуситы, неосложненные наличием инородных тел и ороантральных фистул, успешно лечатся с применением:
-
санации одонтогенного очага инфекции - эндодонтическая санация или экстракция причинного зуба (по показаниям);
-
антибактериальной терапии: препаратами выбора являются синтетические пенициллины (при аллергических реакциях на данную группу антибиотиков применяются макролиды). В случае неэффективности данной терапии используется фторхинолоны, при резистентных, неосложненных формах рекомендовано комбинирование антибактериальных препаратов с противомикробными средствами (метронидазол). В редких случаях при наличии резистентной флоры и осложнений (тромбозы, менингеальные осложнения, сепсис, орбитальные осложнения и т.д.) показано использования резервных медикаментов - карбопенемы, трициклические гликопептиды;
-
системного назначения стероидных гормонов надпочечников коротким курсом в минимальных дозировках;
-
пункции ВС (в случае угрозы осложнений и неэффективности сосудосуживающих капель в отношении нормализации дренажа ВС).
Таким образом, избегая радикальных решений, удается добиться успешного клинического результата. Если возникает острая перфорация дна синуса без наличия инородных тел, к ранее указанным мерам добавляется хирургическое пособие, которое будет разниться в зависимости от диаметра перфорации: при точечном сообщении достаточным решением будут меры, позволяющие добиться ретенции сгустка в лунке удаленного зуба (сближающие швы, подшивание йодоформной турунды над лункой зуба и т.д.). В случаях когда дефект дна ВЧ велик по своей площади и нет уверенности в адекватной фиксации кровяного сгустка, показана пластика раны местными тканями.
ПЛАСТИКА ОРОАНТРАЛЬНЫХ СООБЩЕНИЙ
Проводя анализ современных исследований, посвященных менеджменту мягких тканей при пластических операциях для устранения ороантральных сообщений, становится очевидно, что на данный момент предложено великое множество методик устранения ороантральных сообщений, но вместе с этим можно выделить две основные группы, два основных направления и концепции в данном вопросе:
Один из методов закрытия ороантрального свища - освежение его краев, мобилизация краев раны и ее ушивание. Хороший эффект оказывают вворачивание стенок свищевого хода после выделения их острым и тупым путем (аналогично обработке культи аппендикулярного отростка) и тщательное зашивание наглухо краев слизистой оболочки. Применяют иссечение свищевого хода с закрытием дефекта тканей слизистым лоскутом на ножке, выкроенным на нёбе. Нёбная артерия в его составе обеспечивает хорошую васкуляризацию и заживление раны.
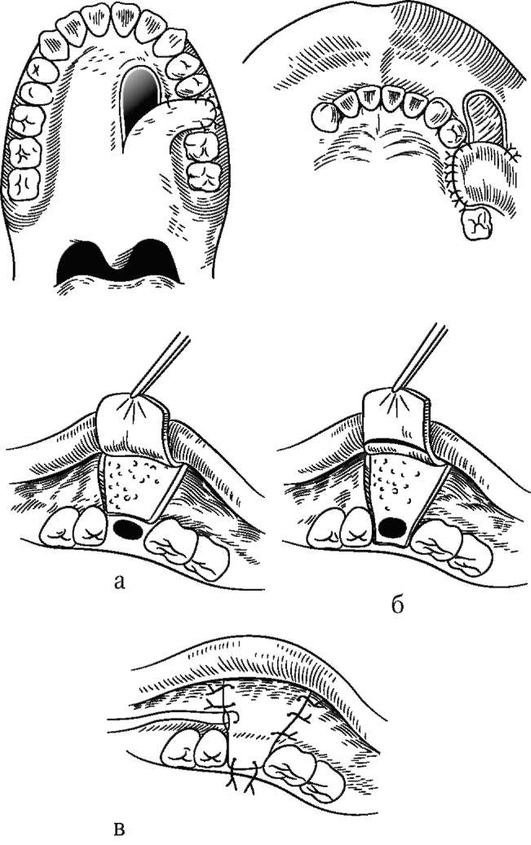
Рис. 5.95. Классические способы устранения ороантральных сообщений (а-в)
Кроме того, применяют пластику расщепленным лоскутом на ножке с нёба. С этой целью для создания дубликатуры на уровне свища используют внутреннюю его часть, которую проводят под нёбным мостовидным краем и закрывают свищевой ход, а сверху формируют дубликатуру слизисто-надкостничным лоскутом с вестибулярной стороны. Поверхностную же часть нёбного лоскута используют для закрытия раневой поверхности на нёбе. После иссечения свища хороший эффект получают при пластике трапециевидным слизисто-надкостничным лоскутом с вестибулярной поверхности на широком основании. Чтобы разобщить линию швов со свищевым ходом, следует овальную часть лоскута, которая образовалась на уровне удаленного зуба, деэпителизировать фрезой. Лоскут заводят под мобилизованный край со стороны нёба. Свищ можно закрыть путем создания дубликатуры за счет опрокидывающего слизисто-надкостничного лоскута на ножке с вестибулярной поверхности и лоскута на ножке с нёба.
Эффективен усовершенствованный метод пластики слизисто-надкостничным лоскутом с переднего отдела нёба на питающей сосудистой ножке. Операцию осуществляют следующим образом. Отступив от края свища на величину, равную половине дефекта, с вестибулярной и нёбной сторон производят окаймляющий разрез слизистой оболочки и надкостницы. Мобилизованные края раны опрокидывают на 180° и сшивают между собой погружными швами. Так создается внутренняя выстилка. На твердом нёбе выкраивают языкообразный слизисто-надкостничный лоскут, начиная от второго резца или клыка, шириной, равной раневой поверхности в области сообщения. Лоскут с нёба отслаивают во всю толщину, а затем выделяют в нем путем расслаивания рыхлой клетчатки сосудисто-нервный пучок от половины его длины. Передний отдел нёбного лоскута (величиной, равной раневому дефекту) на сосудистой ножке поворачивают на 90° и фиксируют швами. Оставшуюся часть основания нёбного лоскута помещают на прежнее место. Раневую поверхность в переднем отделе оставляют под защитой марли, смоченной Йодоформом♠, и коллоидной повязки. Данный оперативный метод устраняет недостатки предыдущих, главным образом за счет хорошей мобильности и жизнеспособности пересаженного, так называемого биологического лоскута.
Эффективна пластика мостовидными лоскутами в области альвеолярного гребня. Мостовидные лоскуты создают путем выкраивания U-об-разной слизисто-надкостничной ленты поперек гребня альвеолярного отростка рядом со свищом. Лоскут достаточно жизнеспособен, имеет две питающие ножки (нёбную и вестибулярную), что при ширине ленты 1-1,5 см позволяет увеличить ее длину до 4-5 см. Важное условие для применения пластики мостовидными лоскутами - отсутствие зубов на соседнем со свищом участке альвеолярного гребня и достаточная ширина неподвижной слизистой оболочки. Этот метод не исключает возможность создания дубликатуры, если можно сформировать опрокидывающий лоскут с другой стороны свища. Реже применяют другие хирургические методы: пластику свободным слизистым лоскутом со щеки или стенки носового хода; закрытие свищевого хода свободным костным или хрящевым трансплантатом (хондропластика); тканевую тампонаду слизисто-жировым лоскутом на питающей ножке со щеки. Последняя методика наиболее эффективна из перечисленных, так как ее используют для закрытия не только входа в перфорационное отверстие или свищевой ход, но и для тампонады всего сообщения от альвеолярного гребня до входа в пазуху. Это предпочтительнее, так как сводит до минимума вероятность расхождения швов и рецидива свища.
Особым образом следует выделить методику, предложенную А.В. Щипским и Н.П. Мухиным, - пластику ороантрального сообщения васкуляризованным субэпителиальным нёбным лоскутом (рис. 5.96), которую можно осуществить следующим образом: сформировать треугольный полнослойный нёбный лоскут без повреждения сосудисто-нервного пучка; расщепить его на две части: внутреннюю - субэпителиальную и наружную - эпителиальную части; субэпителиальный нёбный лоскут переместить и закрыть дефект альвеолярного отростка в области удаленного зуба, зафиксировав его под вестибулярный край десны с помощью матрасного шва или нескольких швов в зависимости от диаметра дефекта и ширины лоскута; эпителиальным нёбным лоскутом закрыть рану на нёбе, зафиксировав его по периметру узловыми швами; по показаниям произвести разрез по переходной складке и выполнить радикальную синусотомию или ороназальную цистэктомию.
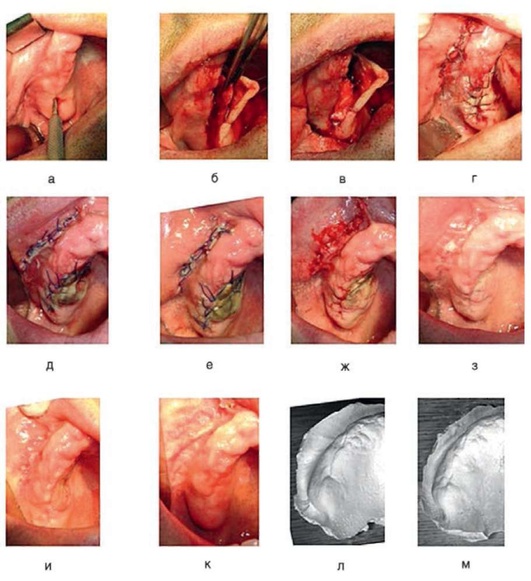
Рис. 5.96. Способ устранения ороантрального сообщения васкуляризированным субэпителиальным нёбным лоскутом (Щипский А.В., Мухин Н.П., 2009)
В случае необходимости удаление причинных зубов у пациентов с ОВС или кистозным образованием провести в начале операции, что в случае перфорации ВС позволит правильно сформировать лоскут и провести методику пластики возникшего дефекта. В послеоперационном периоде и на этапе реабилитации придерживаться стандартных для подобного типа операций рекомендаций и правил.
В случаях когда наблюдаются инородные тела верхнечелюстных синусов (будь то корни зубов или пломбировочные материалы), необходимо расширение хирургического пособия до эндоскопически-ассистированной микрогайморотомии или до FESS. Хронические формы одонтогенных верхнечелюстных синуситов зачастую сопровождаются нарушением адекватной работы ОМК, полипозными изменениями в среднем носовом ходу и прочих отделах полости носа, в этих случаях показана FESS. В случаях когда удаление инородных тел затруднено или невозможно при условии наличия доступа в среднем носовом ходу, проводят выполнение дополнительных доступов (указанных ранее) с учетом локализации инородных тел. При наличии ороантральных фистул проводится симультанно пластика свищевого хода. Отдельной категорией стоят инородные тела субантрального пространства - для их удаления необходимо выполнять доступ в проекции инородного тела с тем, чтобы в результате достижения доступа для беспрепятственного удаления инородного тела произошла минимальная хирургическая инвазия (минимальная потеря здоровых тканей). Классические доступы всегда чрезмерны для данной категории пациентов, выполняя их хирург обречет пациента на дополнительное скелетирование кости в проекции инородного тела.
Прогноз
Прогноз при остром одонтогенном синусите пазухи в основном благоприятный. В случае развития полной несостоятельно дренажной функции ВС и как следствие ОМК в целом могут развиваться этмоидит и фронтит. В редких случаях могут развиваться такие осложнения, как флегмона глазницы, флебит, тромбофлебит вен лица и синусов твердой мозговой оболочки (вплоть до тромбозов стока синусов), которые могут стать причиной смертельных исходов. При современном, адекватном хирургическом лечении хронического синусита прогноз благоприятный, в редких случаях возможны осложнения, связанные с нарушением хирургической техники.
Профилактика
Профилактика одонтогенного воспаления верхнечелюстной пазухи состоит в санации полости рта: лечении кариеса зубов и его осложнений, своевременных хирургических вмешательствах. Необходимо удалять на верхней челюсти ретенированные зубы, которые служат источником воспаления. При экстракции малых и больших коренных зубов верхней челюсти важно использовать минимально травматичные техники, проводить адекватную диагностику в предоперационном периоде и в случае развития осложнений своевременно оказывать достаточное хирургическое и медикаментозное пособие.