Скорая медицинская помощь
Скорая медицинская помощь : национальное руководство / под ред. С. Ф. Багненко, М. Ш. Хубутия, А. Г. Мирошниченко, И. П. Миннуллина. - Москва : ГЭОТАР-Медиа, 2018. - 888 с. (Серия "Национальные руководства") - ISBN 978-5-9704-4742-0 |
Аннотация
Национальное руководство по скорой медицинской помощи содержит актуальную информацию, основанную как на практическом опыте авторов, так и на публикациях, включающих результаты научных исследований в области неотложной медицины.
Структура руководства включает разделы, посвященные организационным и экономическим аспектам практической деятельности специалистов догоспитального и стационарного этапов скорой медицинской помощи. Данное обстоятельство обусловлено введением в законодательство норм, качественно меняющих систему функционирования скорой медицинской помощи. Частные вопросы неотложной медицины представлены по единому плану и включают сведения об этиологии, патогенезе, схемах медикаментозной терапии и лечебных мероприятий. Руководство содержит главы, посвященные актуальным в настоящее время разделам неотложной медицины - стационарным отделениям скорой медицинской помощи, гипербарической оксигенации, огнестрельным и взрывным ранениям, вопросам взаимодействия скорой медицинской помощи и медицины катастроф и др.
Издание предназначено врачам и фельдшерам скорой медицинской помощи, врачам-интернам и клиническим ординаторам, обучающимся по специальности "Скорая медицинская помощь", организаторам и руководителям здравоохранения, специалистам медицины катастроф, врачам других клинических специальностей, по роду трудовых функций оказывающим скорую медицинскую помощь в экстренной и неотложной формах, а также студентам медицинских вузов и колледжей.
30-09-2020
Н. Н. Рухляда
16.1. МАТОЧНЫЕ КРОВОТЕЧЕНИЯ, НЕ СВЯЗАННЫЕ С БЕРЕМЕННОСТЬЮ
Определение
Патологические маточные кровотечения, не связанные с беременностью, или негравидарные метроррагии, - одни из наиболее частых вариантов гинекологической патологии. Предложено множество вариантов этиопатогенетического и симптоматического лечения аномальных маточных кровотечений. Обоснованная рациональная терапия таких состояний требует понимания не только патогенеза маточных кровотечений, но и нормальной физиологии менструаций. Менструации - ежемесячные кровянистые выделения из матки, которые являются внешним проявлением нормальных циклических изменений в репродуктивной системе.
Параметры нормального менструального цикла:
Этиология и патогенез
Этиологические факторы негравидарных метроррагий разделяют на две большие группы - органические и функциональные. Однако практическому врачу, особенно на этапе оказания СМП, следует помнить о том, что в диагностике и лечении ургентных негравидарных метроррагий применим синдромный подход, поскольку все органические и функциональные состояния приводят к развитию той или иной патологии эндомиометрия, которая и проявляется маточным кровотечением.
ОРГАНИЧЕСКИЕ ПРИЧИНЫ
Органические причины могут быть связаны с системными заболеваниями и патологией органов репродуктивной системы.
-
-
Коагулопатии могут быть наследственными (болезнь Виллебранда, дефицит протромбина, дефицит фибриногена, дефицит V и XI факторов) и приобретенными. Приобретенные коагулопатии наблюдаются при лейкозах, тяжелом сепсисе, идиопатической тромбоцитопенической пурпуре, гиперспленизме, которые приводят к тромбоцитопении. Коагулопатия может впервые проявиться тяжелым маточным кровотечением, особенно в период менархе. По различным литературным данным, 5-70% ювенильных кровотечений связаны именно с наследственной коагулопатией. Этот факт требует обязательного исследования системы гемостаза (развернутая коагулограмма) у подростков, страдающих маточными кровотечениями.
-
Гипотиреоз может проявляться меноррагиями и межменструальными кровотечениями (0,3-2,5% случаев негравидарных метроррагий). При негравидарных метроррагиях неясного генеза обязательно необходимо исследовать функцию щитовидной железы (тиреотропный гормон, тироксин свободный, трийодтиронин свободный, УЗИ щитовидной железы).
-
Цирроз печени приводит к развитию негравидарных метроррагий в связи со снижением метаболизма эстрогенов и развитием гипопротромбинемии.
-
Ожирение (ароматизация андростендиона в эстрон в жировой ткани приводит к избыточной эстрогенной стимуляции эндометрия).
-
Гиперплазия (аденома) коркового слоя надпочечников (избыточная секреция эстрогенов).
-
-
Патология тела матки (лейомиома, аденомиоз, полипы эндометрия). Следует учитывать вероятность того, что органическая патология матки является в некоторых случаях сопутствующей.
-
Органические изменения яичников (фолликулярные кисты, гиперплазия тека-ткани и хилюсных клеток яичника, синдром склеро-кистозных яичников).
-
Злокачественные опухоли любого отдела репродуктивного тракта, а также гормонально-активные опухоли яичников.
-
Острые и хронические воспалительные заболевания органов малого таза, в частности эндометрит, могут проявляться меноррагиями, хотя более частый симптом - эпизодические скудные кровянистые выделения.
-
Поражения шейки матки и влагалища, такие как эктопия, эктропион шейки матки, полипы шейки матки, травматические повреждения шейки матки, влагалища, выраженные воспаления, могут быть причиной нерегулярных кровянистых выделений, особенно контактных.
-
-
-
Применение инертных и медьсодержащих внутриматочных контрацептивов достаточно часто приводит к негравидарным метроррагиям, что связывают с развитием местной воспалительной реакции и индуцированным ИТ повышением фибринолитической активности эндометрия. Гормональные препараты, назначаемые с целью контрацепции, заместительной гормональной терапии, лечения акне, дисменореи, гирсутизма, эндометриоза, могут быть причиной негравидарных метроррагий.
-
Транквилизаторы и другие психотропные средства, влияющие на нейротрансмиттеры, изменяют гормональную активность гипоталамуса, тем самым вызывая ановуляторные кровотечения.
-
Крайне редкая причина негравидарных метроррагий - генетически обусловленный дефект рецепторного аппарата эндометрия (снижение концентрации рецепторов эстрогенов и прогестерона в эндометрии с соответственным снижением чувствительности к гормональным воздействиям).
-
ФУНКЦИОНАЛЬНЫЕ ПРИЧИНЫ
Маточное кровотечение может быть симптомом повреждения любого звена функциональной системы гипоталамус-гипофиз-яичники-матка. Чаще метроррагии данной этиологии регистрируют в пубертатном и перименопаузальном периодах - 2,5-32,0% и 50-60% в структуре дисфункциональных маточных кровотечений соответственно, что связано с функциональной перестройкой репродуктивной системы в эти возрастные периоды. В репродуктивном периоде частота дисфункциональных маточных кровотечений составляет 4-5% в структуре общей гинекологической заболеваемости.
Основная причина метроррагий в пубертатном и перименопаузальном периодах - ановуляция, связанная с нарушением нейроэндокринной регуляции овариального цикла. В репродуктивном периоде причиной метроррагий могут быть стрессы, инфекции, гормональные нарушения после самопроизвольного или искусственного прерывания беременности. Эпизоды подобных нарушений регистрируют как минимум у 10% женщин. Поскольку метроррагии в различные возрастные периоды имеют особенности патогенеза, клинической картины и тактики ведения, в клинической практике принято выделять метроррагии:
Классификация
Выделяют следующие нарушения менструального цикла.
-
Межменструальное кровотечение - возникает между регулярными менструациями, варьирует по интенсивности (скудные непродолжительные кровянистые выделения в середине цикла могут быть внешним проявлением овуляции, связаны с падением уровня эстрогенов, не являются патологией).
-
Меноррагия (гиперменорея) - продолжительное и обильное маточное кровотечение, возникающее с регулярными интервалами.
-
Метроррагия - нерегулярные маточные кровотечения (обычно длительные, различной интенсивности).
-
Полименорея - маточное кровотечение, возникающее с регулярными короткими интервалами (менее 21 дня).
-
Олигоменорея - редкие маточные кровотечения с интервалом более 35-40 дней.
-
Аменорея - отсутствие менструаций у женщин 18-45 лет в течение 6 мес и более (вне беременности и лактации).
Диагностика
Диагностика негравидарных метроррагий основана на жалобах, клинической картине, данных объективного обследования соматического и гинекологического статуса, результатах лабораторных и инструментальных методов исследования и имеет свои особенности в зависимости от возраста пациентки.
Советы позвонившему
Лечение
СКОРАЯ МЕДИЦИНСКАЯ ПОМОЩЬ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Действия на вызове. На вызове в обязательном порядке выясняют следующее:
-
когда началось кровотечение; насколько интенсивное кровотечение, есть ли боли в животе; теряла ли больная сознание;
-
последние месячные пришли в срок или нет (раньше, позже ожидаемых);
-
были ли в анамнезе подобные эпизоды кровотечений; не наблюдается ли пациентка у гематолога;
-
есть ли миома матки, аденомиоз, злокачественные заболевания половых органов (в том числе в анамнезе); не наблюдается ли пациентка у онкогинеколога;
-
есть ли связь начала кровотечения с половым контактом (возможность травмы!);
-
принимались ли ЛС, влияющие на свертывающую систему, или оральные контрацептивы.
Осмотр и физикальное обследование
-
Оценить характер и количество кровянистых выделений (по прокладке).
-
Оценить общее состояние и жизненно важные функции - сознание, дыхание, кровообращение.
-
Визуально оценить цвет кожного покрова и слизистых оболочек, наличие кахексии, асцита (вероятность онкологического заболевания), сыпи (коагулопатия, системные заболевания), признаки поражения печени (телеангиэктазии, расширение подкожных вен брюшной стенки, желтуха, асцит).
-
Пропальпировать живот (живот, как правило, мягкий, безболезненный или малоболезненный в гипогастральной области).
Показания к госпитализации. Всех больных с маточными кровотечениями срочно госпитализируют. Транспортировку пациентки производят в положении лежа (на низ живота положить холод). Цель лечения - остановка кровотечения и профилактика его рецидива.
Лечебные мероприятия
-
При наличии обильных кровянистых выделений ввести внутримышечно или внутривенно этамзилат по 4 мл (1000 мг) и/или транексамовую кислоту (транексам♠ ) 5 мл внутривенно.
-
При наличии признаков геморрагического шока (озноб, холодный пот, снижение наполнения вен, тахикардия более 100 в минуту, артериальная гипотензия - САД <100 мм рт.ст.) наладить надежный венозный доступ, начать инфузию плазмозамещающих растворов [гидроксиэтил-крахмал по 400 мл, 0,9% раствор натрия хлорида по 400 мл, 5% раствор декстрозы (глюкозы♠) по 400 мл].
СКОРАЯ МЕДИЦИНСКАЯ ПОМОЩЬ НА СТАЦИОНАРНОМ ЭТАПЕ
-
При наличии геморрагического шока больную госпитализируют в противошоковую палату, где начинают (продолжают) противошоковые мероприятия.
-
Забор крови на исследования (при шоке - дополнительно на группу и резус-фактор).
-
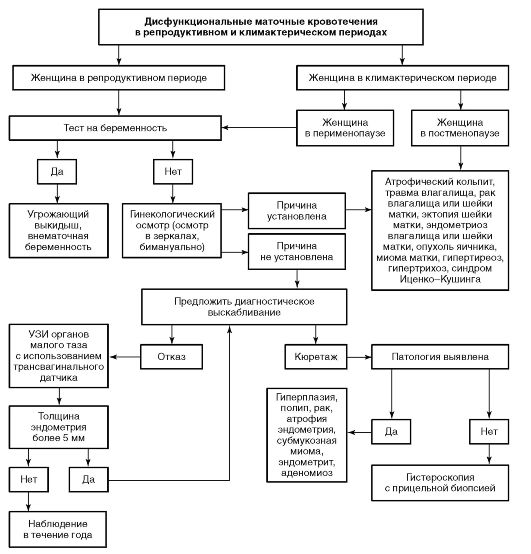
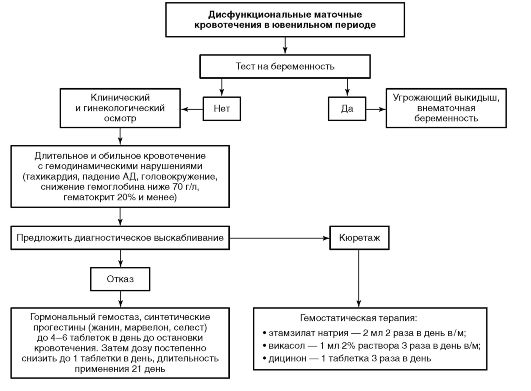
Дальнейшие действия согласуются с дежурным акушером-гинекологом и определяются тяжестью состояния больной, предварительным диагнозом и планом ведения (противошоковая терапия, дополнительное обследование в условиях ОСМПС, госпитализация в гинекологическое отделение, подготовка больной к экстренной операции и подача в операционную). Алгоритмы диагностики и лечения маточных кровотечений в ювенильном периоде представлены на рис. 16-1, в репродуктивном и перименопаузальном периодах - на рис. 16-2.
Наиболее часто встречающиеся ошибки
16.2. КРОВОТЕЧЕНИЯ ПРИ ТРАВМАХ ПОЛОВЫХ ОРГАНОВ
Этиология и патогенез
Кровотечения при травматических повреждениях половых путей могут возникать при дефлорации (особенно у детей и подростков), половом акте (может быть и у рожавших женщин), изнасиловании, несчастных случаях, дорожно-транспортных происшествиях (ДТП), ранениях во время введения во влагалище ИТ с целью мастурбации или прерывания беременности во время криминального аборта. Начало кровотечения (часто обильного) связано с травмирующим воздействием.
Клиническая картина
Советы позвонившему
Лечение
СКОРАЯ МЕДИЦИНСКАЯ ПОМОЩЬ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Действия на вызове. Диагноз при травматических повреждениях половых путей ставят при сборе анамнеза, по данным осмотра наружных половых органов и входа во влагалище. Необходимо помнить о том, что женщина может скрыть факт травмы, особенно при криминальном аборте.
Обязательные вопросы. При травмах врач СМП проводит подробный расспрос и фиксирование всех данных, времени, места происшествия. При изнасиловании о случившемся немедленно извещают правоохранительные органы.
Дополнительные вопросы:
Осмотр и физикальное обследование. При травмах оценивают общее состояние пациентки, характер повреждений, наличие пятен крови, спермы, особенно на нижнем белье; устанавливают, имеется ли алкогольное опьянение. При осмотре обращают внимание на соседние органы (уретру, анус), поскольку не исключается их сочетанная травма. Исследуют пульс и измеряют АД.
Показания к госпитализации. Пациентки с травматическими повреждениями подлежат экстренной госпитализации. При обильном кровотечении показана госпитализация в гинекологическое отделение многопрофильной больницы. При обильном кровотечении пациентку транспортируют в положении лежа. При умеренном или незначительном кровотечении транспортировку до машины и приемного отделения стационара осуществляют пешком или на носилках (в зависимости от состояния больной).
Лечебные мероприятия
-
Успокоить пациентку, при необходимости ввести седативные средства (диазепам по 5-10 мг внутривенно).
-
Обезболивание: метамизол натрия по 1 г (2 мл) внутривенно или внутримышечно, кетопрофен по 100 мг (2 мл) внутримышечно.
-
При наличии обильных кровяных выделений ввести внутримышечно или внутривенно этамзилат по 4 мл (1000 мг) и/или транексамовую кислоту (транексам♠ ) по 5 мл внутривенно.
-
При наличии открытой раны промежности наложить давящую асептическую повязку, приложить холод.
-
При наличии признаков геморрагического шока (озноб, холодный пот, снижение наполнения вен, тахикардия более 100 в минуту, артериальная гипотензия - САД <100 мм рт.ст.) наладить надежный венозный доступ, начать инфузию плазмозамещающих растворов [гидроксиэтил-крахмал по 400 мл, 0,9% раствор натрия хлорида по 400 мл, 5% раствор декстрозы (глюкозы♠) по 400 мл].
СКОРАЯ МЕДИЦИНСКАЯ ПОМОЩЬ НА СТАЦИОНАРНОМ ЭТАПЕ
-
При наличии геморрагического шока больную госпитализируют в противошоковую палату, где начинают (продолжают) противошоковые мероприятия.
-
Забор крови на исследования (при шоке - дополнительно на группу и резус-фактор).
-
Дальнейшие действия согласуются с дежурным акушером-гинекологом и определяются тяжестью состояния больной, предварительным диагнозом и планом ведения (дополнительное обследование в условиях ОСМПС, забор материала для освидетельствования при указании на изнасилование, госпитализация в гинекологическое отделение, подготовка больной к экстренной операции и подача в операционную).
-
При получении травмы в результате противоправных действий, ДТП - известить правоохранительные органы.
16.3. АКУШЕРСКИЕ КРОВОТЕЧЕНИЯ Определение
Акушерские кровотечения - патологическое выделение крови из половых путей во время беременности, родов, в последовом и раннем послеродовом периодах.
Этиология и патогенез
Причины кровотечений в акушерской практике
-
Прерывание беременности - самопроизвольное прерывание беременности на ранних (до 22 нед) сроках, когда происходят раскрытие цервикального канала и изгнание плодного яйца целиком или частично. Выделяют следующие предрасполагающие факторы прерывания беременности.
-
Анатомические: инфантилизм, пороки развития матки, истмико-цервикальная недостаточность, травматическое повреждение матки при искусственном аборте или родах, опухоли.
-
Функциональные: инфекционные заболевания в детстве, искусственные аборты, воспалительные заболевания половых органов, нарушение функционального состояния желез внутренней секреции, патологические роды в анамнезе, психоэмоциональный стресс, экстрагенитальная патология.
-
-
Предлежание плаценты - патология плаценты, связанная с аномалией ее расположения, при которой плацента частично или полностью перекрывает область внутреннего зева. К предрасполагающим факторам предлежания плаценты относят:
-
Преждевременная отслойка нормально расположенной плаценты - патология беременности, при которой происходит полная или частичная отслойка плаценты от стенок матки во время беременности или в I, или во II периоде родов (т.е. до рождения плода). Предрасполагающие факторы преждевременной отслойки нормально расположенной плаценты:
-
Гипотонические и атонические кровотечения в раннем послеродовом периоде.
Классификация
Клиническая картина
Клиническая картина акушерского кровотечения зависит от его причины.
Тяжесть состояния пациентки зависит от интенсивности кровотечения и степени кровопотери, которые определяются площадью отслойки плаценты. Состояние плода также зависит от площади и скорости отслойки плаценты. При отслойке плаценты на 30% и более плод всегда погибает.
Возможные осложнения также зависят от этиологии кровотечения.
Дифференциальная диагностика
-
При самопроизвольном аборте дифференциальную диагностику проводят со следующими заболеваниями:
-
эктопическая беременность (имплантация плодного яйца вне полости матки);
-
полипы, новообразования, воспалительные процессы в шейке матки (причину выявляют при гинекологическом исследовании, т.е. при осмотре при помощи зеркал);
-
трофобластическая болезнь (увеличение размера матки больше предполагаемого срока гестации; при УЗИ в полости матки выявляют разрастания, напоминающие гроздья винограда, плодное яйцо отсутствует);
-
-
При предлежании плаценты отсутствуют болезненность и напряжение матки, доступны пальпации части плода, обычно не нарушена его жизнедеятельность. Предлежание плаценты дифференцируют от следующих заболеваний и состояний:
-
При разрыве матки в анамнезе есть указания на осложненные аборты, роды, перенесенные операции на матке.
-
Преждевременную отслойку нормально расположенной плаценты дифференцируют от предлежания плаценты и разрыва матки.
-
Дифференциальную диагностику также проводят с другими заболеваниями, сопровождаемыми болью в животе (острый аппендицит).
Советы позвонившему
Лечение
СКОРАЯ МЕДИЦИНСКАЯ ПОМОЩЬ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Действия на вызове. На вызове в обязательном порядке.
-
заинтересована ли пациентка в данной беременности; где наблюдается; есть ли обменная карта;
-
были ли кровянистые выделения из половых путей во время беременности, их степень, характер и цвет;
-
имеется ли регулярная родовая деятельность (во II и III триместрах беременности); чувствует ли пациентка шевеления плода; если нет, то как давно.
Осмотр и физикальное обследование
-
Оценить количество, цвет кровянистых выделений, степень тяжести общего состояния больной. Определить ЧСС, ЧД и шоковый индекс Альговера, измерить АД и температуру тела.
-
Оценить размер матки (высоту дна) при пальпации живота, определить ее тонус, болезненность, характер предлежащей части.
-
Категорически противопоказаны влагалищное или ректальное исследование без развернутой операционной в связи с опасностью развития профузного маточного кровотечения!
Инструментальные исследования на догоспитальном этапе нецелесообразны.
Показания к госпитализации. Всех беременных с кровянистыми выделениями из половых путей, независимо от срока беременности, необходимо госпитализировать в стационар. Пациенток со сроком беременности до 23 нед госпитализируют в гинекологический стационар, свыше 23 нед - в акушерский.
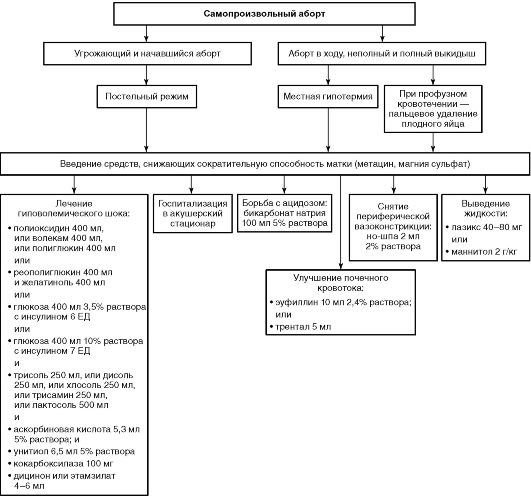
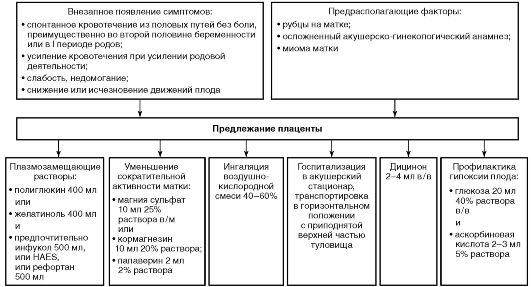
Алгоритмы оказания неотложной медицинской помощи при различных заболеваниях, сопровождаемых акушерским кровотечением, приведены на рис. 16-3-16-5.
СКОРАЯ МЕДИЦИНСКАЯ ПОМОЩЬ НА СТАЦИОНАРНОМ ЭТАПЕ
-
Восполнение ОЦК и стабилизация состояния женщины.
-
Препараты гидроксиэтилкрахмала: 6 или 10% раствор инфукола ГЭК♠ по 500-1000 мл или 6, или 10% раствор ХАЭС-стерила♠ по 500100 мл внутривенно капельно или струйно.
-
Растворы декстрана с молекулярной массой 30 000-40 000 в дозе 400 мл или раствор желатина в дозе 400 мл внутривенно капельно или струйно.
-
-
При выраженном болевом синдроме показано назначение 5% раствора трамадола в дозе 2 мл. Трамадол назначают под строгим контролем уровня сознания.
-
С целью уменьшения сократительной активности матки показаны 25% раствор магния сульфата в дозе 10 мл внутримышечно, папаверин по 2 мл 2% раствора внутримышечно.
-
Для профилактики гипоксии плода назначают 2-3 мл 5% раствора аскорбиновой кислоты и 5 мл 2% раствора пентоксифиллина внутримышечно. Профилактику гипоксии плода проводят во время инфузионной терапии.
-
При криминальном аборте показаны цефтриаксон в дозе 1-2 г внутривенно или внутримышечно в комбинации с метронидазолом по 500 мг внутривенно капельно или амоксициллин в дозе 2,4 г внутривенно в комбинации с метронидазолом по 500 мг внутривенно капельно.
Наиболее часто встречающиеся ошибки
Перед транспортировкой больной для уменьшения сократительной активности матки не вводят ЛС, уменьшающие родовую деятельность (магния сульфат или папаверин).

16.4. «ОСТРЫЙ ЖИВОТ» В ГИНЕКОЛОГИЧЕСКОЙ ПРАКТИКЕ
Определение
«Острый живот» в гинекологии - синдром, развивающийся в результате острой патологии со стороны внутренних половых органов женщины и проявляющийся внезапно возникшими болями в животе, перитонеальными симптомами и выраженными изменениями в общем состоянии больной.
Этиология и патогенез
Острая боль в нижних отделах живота у женщин с выраженными перитонеальными симптомами и общими проявлениями возможна при следующих патологических состояниях.
-
-
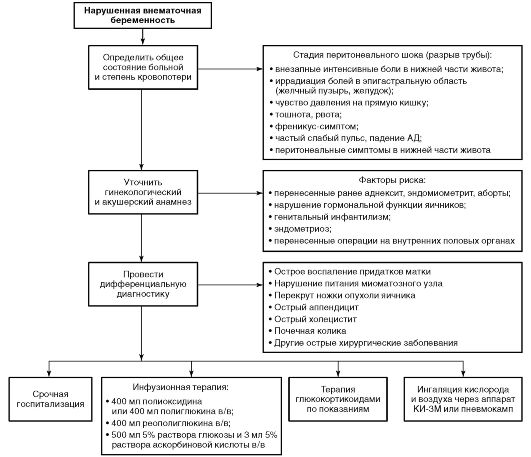
Внематочная беременность, к факторам риска которой относят перенесенные ранее сальпингоофорит, эндомиометрит, аборты, операции на внутренних половых органах, нарушения гормональной функции яичников, генитальный инфантилизм, эндометриоз и повышенную активность трофобласта. При внематочной беременности оплодотворенная яйцеклетка имплантируется и развивается вне полости матки. Такая беременность может развиваться или нарушаться (по типу трубного аборта и по типу разрыва маточной трубы).
-
При трубном аборте плодное яйцо, не имея соответствующих условий для развития, отслаивается от стенок маточной трубы и изгоняется в брюшную полость. В связи с ритмичным сокращением маточной трубы кровь в брюшную полость поступает периодически.
-
При разрыве маточной трубы (при задержке менструации в среднем на 3-4 нед) в результате нарушения внематочной беременности ворсинки плодного яйца полностью разрушают тонкую стенку маточной трубы, и кровь из поврежденных сосудов попадает в брюшную полость.
-
-
Апоплексия яичника (разрыв яичника, инфаркт яичника, гематома яичника) - острое нарушение целостности яичника с кровоизлиянием в его строму и последующим кровотечением в брюшную полость. Апоплексия яичника чаще возникает у женщин репродуктивного возраста, но может развиваться и у подростков. Разрыв яичника чаще происходит в период овуляции и в стадии васкуляризации и расцвета желтого тела в результате застойной гиперемии, наличия варикозно расширенных или склерозированных сосудов, склеротических изменений в строме и нарушений функции вегетативной и эндокринной системы. Часто имеется связь с половым контактом. Образующаяся гематома вызывает резкие боли из-за нарастания внутрияичникового давления, а затем приводит к разрыву ткани яичника.
-
-
Перекрут ножки кисты (кистомы) яичника - осложнение кисты или кистомы яичника.
-
При перекруте ножки кисты (кистомы) возникают нарушение кровоснабжения и отек кисты, кровоизлияние и некроз паренхимы.
-
Выделяют частичный и полный перекрут ножки кисты (кистомы):
-
при частичном (постепенном) перекруте ножка изменяет свое положение на 90-180°, в результате чего артериальный ток крови сохраняется, а венозный отток затруднен в связи с компрессией сосудов, что ведет к развитию венозного полнокровия и отека стенки кисты;
-
при полном (внезапном) перекруте ножка изменяет свое положение на 360° и артериальный кровоток прекращается, в результате чего в кисте (кистоме) яичника происходят некробиотические процессы, появляются перитонеальные симптомы и при инфицировании кисты (кистомы) развивается перитонит.
-
-
Перфорация гнойных образований придатков матки.
Классификация внематочной беременности
Клиническая картина острого живота в гинекологии
-
Разрыв маточной трубы возникает внезапно и приводит к кровотечению, обычно массивному (внутрибрюшному). Больных беспокоят мажущие кровянистые выделения из половых путей (при трубном аборте), односторонние схваткообразные или постоянные боли внизу живота, иррадиирующие в прямую кишку, головокружение, слабость, тошнота, диарея, метеоризм. В анамнезе - задержка менструации в течение 4-8 нед, вероятные признаки беременности. Характерны положительные иммунологические реакции на беременность, ухудшение общего состояния, бледность кожного покрова и обморочное состояние пациентки. При продолжающемся кровотечении развиваются геморрагический шок и постгеморрагическая анемия. Выраженность гемодинамических нарушений прямо зависит от величины дефицита ОЦК.
-
Для апоплексии яичника характерны внутрибрюшное кровотечение (анемическая форма) и болевой синдром (болевая форма). Заболевание начинается остро, с внезапных болей внизу живота, преимущественно на стороне поражения.
-
При перекруте ножки кисты (кистомы) яичника беспокоят боли внизу живота на стороне поражения (постепенно нарастающие или острые), тошнота, рвота, метеоризм, парез кишечника. При осмотре отмечают напряжение передней брюшной стенки и симптомы раздражения брюшины.
-
Для воспалительных заболеваний женских половых органов нередко характерна стертая, малосимптомная клиническая картина (в том числе для воспаления придатков матки).
-
При пиосальпинксе, пиоваре и тубоовари-альном абсцессе пациентки жалуются на постоянные боли внизу живота преимущественно со стороны воспаления, ознобы, высокую лихорадку, слабость, тахикардию, тошноту, задержку стула, газов, гноевидное отделяемое из половых путей. Боль иррадиирует в нижние конечности, поясничную область. Живот мягкий, может быть умеренно вздут.
-
Перфорация гнойных образований уже в первые часы проявляется слабыми симптомами перитонита, которые наслаиваются на клиническую картину тяжелого воспалительного процесса. Характерны интенсивные, иногда ноющие боли нечеткой локализации, озноб, лихорадка, тахикардия, болезненное мочеиспускание, жидкий стул, вздутие живота, локальные симптомы раздражения брюшины.
Возможные осложнения заболеваний, сопровождаемых синдромом острого живота:
Дифференциальная диагностика
Советы позвонившему
Лечение
СКОРАЯ МЕДИЦИНСКАЯ ПОМОЩЬ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Действия на вызове. На вызове в обязательном порядке выясняют следующее:
Осмотр и физикальное обследование.
-
Особенности поведения: заторможенность или возбуждение, походка, положение в постели (щадит живот, мечется). Уточнить наличие френикус-симптома (боли в надключичных областях и шее при внутрибрюшном кровотечении за счет раздражения диафрагмального нерва).
-
Оценка цвета, влажности кожного покрова и слизистых оболочек. Выявление вероятных признаков беременности: увеличение (нагрубание) молочных желез, пигментация сосков, выделение молозива.
-
Осмотр языка (обложенный сухой язык - воспалительные заболевания половых органов, аппендицит, кишечная непроходимость, перитонит).
-
Измерение ЧД (ЧД <20 в минуту может быть при перитоните, острой кровопотере).
-
Измерение ЧСС. Тахикардия всегда присутствует при «остром животе» любого происхождения; сопровождает лихорадку, гиповолемию, острую кровопотерю.
-
Измерение АД. Артериальная гипотензия бывает обусловлена септическим состоянием или гиповолемией при острой кровопотере вследствие разрыва маточной трубы, разрыва кисты (кистомы), апоплексии яичника.
-
Живот при осмотре увеличен в объеме при опухолях больших размеров, асците, кишечной непроходимости, перитоните, внутрибрюшном кровотечении. Отставание брюшной стенки от дыхательных экскурсий возникает при всех причинах острого живота.
-
-
При перитоните отмечают напряжение и болезненность брюшной стенки, симптом Щеткина-Блюмберга.
-
При кровотечении в брюшную полость (апоплексия яичника, разрыв маточной трубы, разрыв селезенки) выявляют симптом Куленкампфа (болезненность и симптомы раздражения брюшины без напряжения брюшной стенки).
-
При болевой форме апоплексии яичника отмечается болезненность в нижних отделах живота, симптомы раздражения брюшины выражены слабо.
-
При разрыве маточной трубы живот ограниченно участвует в акте дыхания, болезнен при пальпации и перкуссии, симптомы раздражения брюшины положительные.
-
-
Перкуссия живота. При внутрибрюшном кровотечении, воспалительном выпоте, асците отмечают притупление в отлогих местах (подвздошных областях), которое перемещается при перемене положения тела.
-
При внематочной беременности величина матки меньше срока предполагаемой беременности, отмечаются боли при смещении шейки матки и односторонний аднекстумор (опухолевидное образование в области придатков матки, выявляемое при гинекологическом обследовании).
Показания к госпитализации. Больных в обязательном порядке по экстренным показаниям госпитализируют в многопрофильный стационар. При наличии шока бригада СМП ставит в известность ответственный персонал приемного покоя или ОСМПС о том, что будет доставлена шоковая больная, и начинает проведение противошоковых мероприятий.
СКОРАЯ МЕДИЦИНСКАЯ ПОМОЩЬ НА СТАЦИОНАРНОМ ЭТАПЕ
-
Вызов врача акушера-гинеколога, анестезиолога-реаниматолога сразу после получения информации от бригады СМП о транспортировке шоковой больной в данный стационар.
-
Шоковую больную доставляют непосредственно в противошоковую палату, где проводят первичный осмотр, забор материалов для исследования, экстренное УЗИ (по показаниям), противошоковые мероприятия, подготовку к экстренной операции.
-
При отсутствии экстренных показаний к оперативному лечению и нахождению в реанимационной палате больную после необходимого обследования (лабораторные исследования по назначению гинеколога, УЗИ, консультации смежных специалистов) госпитализируют в гинекологическое отделение для дальнейшего лечения.
Алгоритм экстренной медицинской помощи при нарушенной внематочной беременности приведен на рис. 16-6.
Наиболее часто встречающиеся ошибки
16.5. ТОКСИКОЗЫ И ГЕСТОЗЫ БЕРЕМЕННЫХ
Определение
Токсикозы и гестозы беременных - патологические состояния, которые проявляются только во время беременности и, как правило, исчезают после ее окончания или в раннем послеродовом периоде. Они представляют собой комплекс нарушений обменных процессов во всех органах и системах материнского организма в результате недостаточности адаптации к новым условиям, связанным с внутриутробным развитием плода. Частота гестозов составляет 8-16% среди всех беременных; в стационарах высокого риска - 30% и более. Среди причин материнской смертности 20-25% случаев приходится на долю гестозов, перинатальная смертность при этом заболевании в 3-4 раза превышает среднюю. Ежегодно в мире умирает около 600 тыс. женщин от причин, связанных с беременностью и родами. Среди этих причин преэклампсия и эклампсия занимают одно из первых мест. Уровень материнской смертности, связанной с эклампсией, составляет около 10%.
Этиология и патогенез
Токсикозы - осложнения, связанные с беременностью, которые проявляются в ранние сроки беременности, чаще в первые 3 мес. Если же клинические симптомы наиболее выражены во II и III триместре беременности, можно говорить о гестозах.
К токсикозам относят часто встречающиеся слюнотечение, рвоту беременных, а также такие редкие формы токсикоза, как хорея беременных, остеомаляция, бронхиальная астма беременных, дерматозы, тетания, острая желтая дистрофия печени.
Термин «гестоз» объединяет ряд патологических состояний, характеризующихся полиорганной функциональной недостаточностью с нарушением функций почек, печени, сосудистой и нервной системы, фетоплацентарного комплекса.
Причинами неотложных состояний могут быть неукротимая рвота беременных, преэклампсия, эклампсия, тяжелые формы гестоза.
Этиология токсикозов и гестозов остается до конца невыясненной. В последние годы убедительно показано значение в их развитии сопутствующей соматической патологии (фоновые заболевания), особенно заболеваний почек (пиелонефрит), гипертонической болезни, эндокринопатий (СД), пороков сердца, резус-несовместимой беременности, часто на фоне перенесенных во время беременности инфекционных заболеваний (грипп, острые респираторные заболевания).
Фоновые состояния, способствующие возникновению гестозов:
Фоновые заболевания и состояния способствуют нарушению адаптации к развивающейся беременности, что проявляется развитием гестоза.
Основные звенья патогенеза гестозов:
Нарушение кровообращения приводит к развитию дистрофических и некротических изменений в тканях. В первую очередь при этом поражаются ЦНС, печень, почки, легкие, система маточно-плацентарного кровообращения.
Если беременность наступила у больной женщины (гипертоническая болезнь, заболевания почек, эндокринопатия и др.), плацента исходно развивается в неблагоприятных условиях. Нарушается ее микроструктура, плацента становится легко проницаемой для антигенов плода. В различной степени снижаются все функции плаценты:
Второе типичное звено поражения - почки. Мочевыделительная система начинает страдать раньше других и больше других органов. Постепенно нарушаются все основные функции почек - фильтрационная, концентрационная, реабсорбционная, выделительная, гормональная и регуляторная. Снижение этих свойств нарушает регуляцию в организме беременной АД, ОЦК, объема циркулирующей плазмы, осмолярности плазмы, плотности и кислотности мочи.
В условиях выраженного нарушения микроциркуляции, хронической тканевой гипоксии в той или иной степени вовлекается печень. Морфологическая основа печеночной недостаточности -дистрофические изменения паренхимы печени, жировое перерождение гепатоцитов (острый жировой гепатоз) или нарушение обмена холестерина.
Токсикозы беременных
КЛИНИЧЕСКАЯ КАРТИНА
Слюнотечение, рвота и неукротимая рвота беременных - различные степени выраженности токсикоза. Слюнотечение (птиализм) начинается с симптома избытка слюны в полости рта беременной. При тяжелой форме птиализма суточное отделение слюны может достигать нескольких литров. Это приводит к потере белков, углеводов, витаминов, солей и обезвоживанию организма.
-
При легкой степени рвоты беременных общее состояние больной остается удовлетворительным. Рвота наблюдается 2-3 раза в сутки, чаще после еды.
-
При средней степени рвоты беременных отмечают ухудшение общего состояния больной, рвоту до 10-12 раз в сутки, уже не связанную с приемом пищи, потерю массы тела до 2-3 кг в месяц, тахикардию до 100 в минуту, ацетонурию и иногда субфебрильную температуру.
-
При неукротимой рвоте беременных у больной выражена интоксикация, нарушен сон, появляется адинамия. Рвота бывает до 20-25 раз в сутки, развивается обезвоживание, тахикардия достигает 110-120 в минуту. Нередко имеют место артериальная гипотензия, выраженная ацетонурия, сдвиг кислотно-щелочного равновесия в сторону ацидоза. Общее состояние больной становится тяжелым.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
СОВЕТЫ ПОЗВОНИВШЕМУ
ЛЕЧЕНИЕ
Скорая медицинская помощь на догоспитальном этапе
Действия на вызове. На вызове в обязательном порядке выясняют следующее.
-
срок беременности, какая беременность по счету, состоит ли пациентка на учете в женской консультации, резус-принадлежность, были ли изменения в анализах крови и мочи;
-
есть ли постоянное употребление ЛС и их возможная передозировка или побочное действие (как причина острой тошноты и рвоты);
-
характер рвотных масс (количество, консистенция, цвет, запах) и патологические примеси (кровь, слизь, желчь, съеденная пища);
-
какие ЛС применялись или меры предпринимались для лечения рвоты;
Осмотр и физикальное обследование
-
Выявить и оценить выраженность пищеварительных расстройств и обезвоживания организма.
-
Выявить и оценить выраженность системной интоксикации - тахикардия, артериальная гипотензия, тахипноэ.
-
Диагностировать клинически значимую дегидратацию: снижение тургора кожи, сухость кожи, выраженный кожный рельеф на ладонях и пальцах («руки прачки»), сухой язык, запах ацетона изо рта, болезненность печени при пальпации.
Лечебные мероприятия
-
Для снятия рвоты ввести 0,25% раствор дроперидола по 0,5-1,0 мл внутримышечно или внутривенно; возможно введение 2 мл метоклопрамида с последующим введением 2 мл 0,5% раствора диазепама (реланиума♠) внутримышечно.
-
Для лечения развивающегося при неукротимой рвоте беременных гиповолемического шока внутривенно вводят дисоль♠, трисоль♠,калия хлорид + магния хлорид + натрия хлорид + натрия фумарат (мафусол♠), 0,9% раствор натрия хлорида, а также 5% раствор декстрозы.
-
Для улучшения выделительной функции почек в конце инфузионной терапии внутривенно вводят 10 мл 2,4% раствора аминофиллина.
-
Сердечные гликозиды (ландыша листьев глико-зид, строфантин-К) беременным с обезвоживанием не вводят или вводят только под контролем ЭКГ.
-
Инфузионную терапию необходимо проводить на фоне оксигенотерапии.
Показания для госпитализации. Пациенток с рвотой беременных желательно доставлять в гинекологическое отделение или акушерский стационар многопрофильной больницы для исключения возможной соматической или хирургической патологии. Транспортировку больных осуществляют в горизонтальном положении под контролем АД, ЧСС и ЧД.
Рекомендации для больных, оставленных дома (не госпитализируют только пациенток с легкой формой рвоты беременных).
-
Пациентке сообщают о том, что ее состояние временное и обычно разрешается в течение I триместра.
-
Рекомендуют по возможности избегать приема ЛС. Желательно приостановить прием препаратов железа до разрешения тошноты.
-
Перед тем как вставать с постели, рекомендуют съесть сухое печенье.
-
В связи со снижением аппетита рекомендуют употребление разнообразной пищи по желанию, которую следует принимать в охлажденном виде, небольшими порциями каждые 2-3 ч в положении лежа. Исключают алкоголь, жирную пищу, приправы, а также определенные продукты, вызывающие рвоту у данной больной.
-
Важны лечебно-охранительный режим и устранение отрицательных эмоций.
Скорая медицинская помощь на стационарном этапе
Клиническая фармакология ЛС
-
Дроперидол дает кратковременный (около 0,5-1 ч), но сильный нейролептический эффект, обладает также противошоковым и противорвотным свойством, снижает АД. Усиливает действие анальгетиков и наркотиков. Эффект при внутривенном введении проявляется через 2-5 мин, достигает максимума через 20-30 мин и продолжается до 2-3 ч. Выпускают в ампулах по 5 и 10 мл 0,25% раствора (12,5 и 25,0 мг). Вводят внутримышечно или внутривенно (медленно или капельно) по 2,5-5,0 мг (1-2 мл), часто применяют в сочетании с опиоидным анальгетиком фентанилом.
-
Диазепам - анксиолитический препарат (транквилизатор), приводит к снятию эмоционального напряжения, подавляет чувство тревоги, страха, оказывает седативное и умеренное снотворное действие. Проникает через плацентарный барьер. При одновременном приеме со снотворными, седативными препаратами наблюдают резкое усиление угнетающего действия на ЦНС. Выпускают в ампулах по 1 мл (5 мг), вводят внутримышечно или внутривенно.
-
Трометамол - антиацидотическое средство системного действия (диуретическое, нормализующее КОС, осмодиуретик). В отличие от натрия гидрокарбоната не повышает содержание углекислого газа в крови, проникает через клеточные мембраны и устраняет внутриклеточный ацидоз. Не связывается с белками крови, полностью выводится почками в неизмененном виде. Выпускают во флаконах по 250 мл в виде 3,66% водного раствора для инфузий, вводят только внутривенно медленно (120 капель в минуту или 500 мл/ч). Быстрое введение допускают только в исключительных случаях (ацидоз после остановки сердца - до 60 мл/мин). Возможны угнетение дыхания, артериальная гипотензия, гипогликемия.
НАИБОЛЕЕ ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
Гестозы беременных
КЛАССИФИКАЦИЯ
По клинической форме гестозы классифицируют следующим образом.
КЛИНИЧЕСКАЯ КАРТИНА
К достоверным признакам гестоза относят наличие во второй половине беременности его основных клинических симптомов: протеинурии, артериальной гипертензии, отеков и их сочетаний с учетом возможного преобладания одного над другим.
Для оценки степени тяжести гестоза на догоспитальном этапе используют шкалу Гоека в модификации Г.М. Савельевой (табл. 16-1).
Симптомы |
Баллы |
|||
0 |
1 |
2 |
3 |
|
Отеки |
Нет |
На голенях или патологическая прибавка массы тела |
На голенях и передней брюшной стенке |
Генерализованные |
Протеинурия, %o |
Нет |
0,033-0,132 |
0,132-1,0 |
1,0 и более |
САД, мм рт.ст. |
Ниже 130 |
130-150 |
150-170 |
170 и выше |
ДАД, мм рт.ст. |
До 85 |
85-90 |
90-110 |
110 и выше |
Срок беременности, при котором впервые был диагностирован гестоз |
Нет |
36-40 нед |
30-35 нед |
24-30 нед |
Гипотрофия плода |
Нет |
Нет |
Отставание в развитии на 1-2 нед |
Отставание в развитии на 3 нед и более |
Фоновые заболевания |
Нет |
Проявление заболевания до беременности |
Проявление заболевания во время беременности |
Проявление заболевания до и во время беременности |
Оценка: до 7 баллов - легкая форма гестоза; 8-11 баллов - гестоз средней тяжести; 12 баллов и более - тяжелая форма гестоза. |
||||
Для оценки тяжести гестоза используют результаты исследования глазного дна. При легких формах гестоза отмечают неравномерность сосудов сетчатой оболочки глазного дна. При нарастании тяжести гестоза появляется отек сетчатки, возможны кровоизлияния и дистрофические изменения.
К критическим проявлениям гестоза, требующим быстрого родоразрешения, относят:
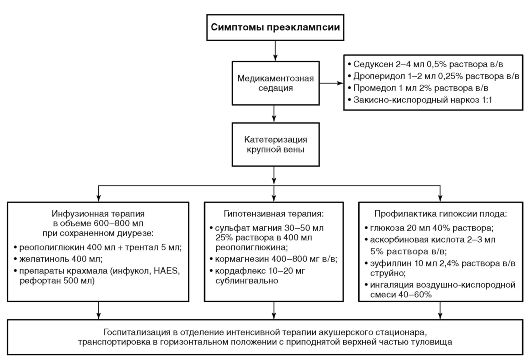
Преэклампсия
Критическое, но обратимое состояние, предшествующее самой тяжелой форме гестоза - эклампсии. Патофизиологическая основа синдрома - нарушение и недостаточность мозгового кровообращения в сочетании с генерализацией системных нарушений печени, почек, гемостаза, гемоликвородинамики, легких, сердечно-сосудистой системы.
Характерны различные комбинации следующих симптомов:
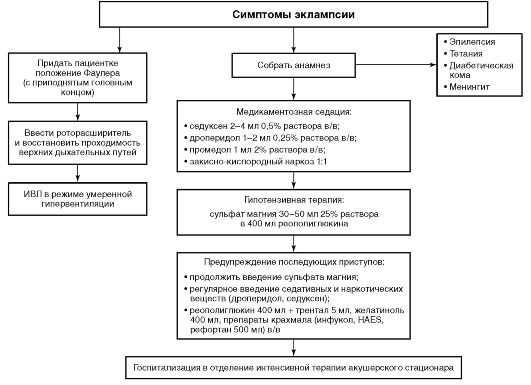
Эклампсия
Если период преэклампсии по каким-либо причинам был пропущен или терапия была неадекватной, развивается эклампсия. Патофизиологическая основа синдрома - острый отек мозга, высокая внутричерепная гипертензия, срыв ауторегуляции и нарушение мозгового кровообращения, ишемические и геморрагические повреждения структур мозга.
Клиническая картина эклампсии складывается из четырех периодов.
-
Предсудорожный период - длительность 20-30 с. Отмечают мелкие подергивания мышц лица, верхних конечностей, появляется фиксированный в одну сторону застывший взгляд.
-
Период тонических судорог - длительность 20-30 с. Вслед за подергиванием верхних конечностей голова запрокидывается, тело вытягивается, напрягается, позвоночник изгибается, лицо бледнеет, челюсти плотно сжимаются, зрачки расширяются и уходят под верхнее веко, вследствие чего остаются видимыми только глазные яблоки, дыхание прекращается, язык оказывается прикушенным, пульс трудно прощупывается, сознание отсутствует.
-
Период клонических судорог. Клонические судороги, так же как и тонические, распространяются по направлению книзу, дыхание отсутствует, пульс неощутим, лицо багрово-синего цвета, вены напряжены.
-
Период разрешения припадка - происходит глубокий прерывистый вдох, изо рта появляется пена (иногда с примесью крови), дыхание становится регулярным, исчезает цианоз, женщина приходит в сознание, но сознание сумеречное, выражена амнезия.
Продолжительность припадка - 1,5-2 мин.
Эклампсия крайне опасна даже при наличии одного припадка, так как в момент приступа может произойти кровоизлияние в жизненно важные центры мозга (прорыв крови в желудочки мозга).
Клинические формы эклампсии:
Эклампсическая и постэклампсическая кома
Результат тяжелого гипоксического и метаболического повреждения мозга, проявляющегося ишемическим или геморрагическим инсультом, острым отеком мозга (который не удалось купировать) или диффузным сосудистым нарушением функций полушарий мозга, ствола или ретикулярной формации. В результате потери регулирующей функции мозга развиваются тяжелейшие дисфункции органов и систем, нарушается гемостаз. Иногда кома переходит в сопор. На фоне глубокого торможения психической активности могут иметь место отдельные элементы сознания и ответ на простейшие речевые команды или болевые раздражения.
Неблагоприятные прогностические признаки:
Острый жировой гепатоз
Развивается в последнем триместре беременности на фоне длительно текущего гестоза. Патогенез этого поражения печени заключается в диффузном жировом перерождении гепатоцитов без реакции воспаления и некроза. Основные симптомы - анорексия, резкая слабость, тошнота, признаки геморрагического диатеза (рвота «кофейной гущей», кровоточивость десен), олигурия. На более поздней стадии развивается желтуха. Прогноз крайне неблагоприятный, летальность составляет 70-80%.
HELLP-синдром
Название этот синдром получил по начальным буквам ведущих симптомов (Hemolysis - гемолиз, Elevated Liver enzymes - повышение активности печеночных ферментов, Low Platelet - тромбоцитопения).
Синдром развивается на фоне сочетанного гестоза, хронического ДВС-синдрома и почечно-печеночной недостаточности (нефрогепатопатии). Синдром развивается остро: появляются резкая слабость, одышка, сердцебиение, боли в пояснице, нередко повышение температуры, чувство страха. Характерны изменения на ЭКГ (увеличение амплитуды зубца Т при сужении его основания и заострении верхушки, смещение книзу интервала Q-Т, замедление внутрижелудочковой проводимости, исчезновение зубца Р).
Острая печеночно-почечная недостаточность
Следствие и терминальная стадия тяжелого гестоза. Диагностировать острую печеночно-почечную недостаточность не просто, так как при этом состоянии преобладают симптомы, характерные для коагулопатии, интоксикации, кровотечения, преэклампсии.
Острая подкапсульная гематома и спонтанный разрыв печени
Крайне тяжелые осложнения гестоза, почти всегда приводящие к летальному исходу. В основе лежат сосудистые нарушения, типичные для позднего гестоза, или внутрипеченочные паренхиматозные поражения. Основные симптомы - острые нарастающие боли в правом подреберье, признаки острой кровопотери.
Преждевременная отслойка нормально расположенной плаценты
Типичные симптомы - острые боли внизу живота, артериальная гипотензия, тахикардия. Наружного кровотечения может не быть, если отслойка имеет не краевой, а центральный характер.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Необходимо исключить:
Диабетическая кома развивается у больной, ранее страдавшей диабетом, который иногда протекает скрыто, и коматозное состояние может быть первым проявлением заболевания. Клиническая картина при диабетической коме характеризуется постепенно наступающей потерей сознания. Дыхание становится шумным, глубоким и редким. В выдыхаемом воздухе определяют запах ацетона. Характерный симптом диабетической комы - гипотония глазных яблок. Мышцы расслаблены, зрачки обычно сужены, сухожильные рефлексы снижены.
Уремическая кома развивается (постепенно) в результате недостаточности функций почек при различных их заболеваниях. Первыми появляются признаки диспепсии (потеря аппетита, сухость во рту, тошнота, быстрая потеря массы тела), затем - поносы и боли внизу живота, что связано с выделением мочевины слизистой ЖКТ. Больные жалуются на повышенную жажду. Кожа сухая с большим количеством расчесов и кровоизлияний. Отмечаются гипертензия и гипертрофия ЛЖ сердца, запах аммиака изо рта. Температура тела снижается. Зрачки резко сужены.
Печеночная кома возникает в результате резкого нарушения функций печени при поражении ее паренхимы. При распознавании печеночной комы имеют значение указания на перенесенную болезнь Боткина, исходом которой может стать острая дистрофия печени. При печеночной коме больная лежит неподвижно, не реагируя даже на сильные внешние раздражители, и только издает стон при пальпации печени. Сильно выражена желтуха. Изо рта чувствуется своеобразный сладковатый «печеночный» запах. Живот вздут, печень уменьшена. Пульс частый, аритмичный.
Клонические судороги при острой гипертонической энцефалопатии напоминают таковые при эклампсии. Дифференциальная диагностика с указанными заболеваниями представляет значительные трудности. Указания на повышение АД до наступления беременности или в первые ее месяцы, изменения со стороны сердца (гипертрофия ЛЖ, акцент II тона на аорте, изменения на ЭКГ) свидетельствуют о гипертонической болезни. Все это вместе взятое позволяет отличить эклампсию от гипертонической болезни и поставить правильный диагноз.
При эпилепсии обычно имеются указания на судорожные припадки до беременности или в ее первые месяцы. Отсутствие отеков, альбуминурии и АГ помогает отличить эпилепсию от эклампсии. Перед эпилептическим припадком больная обычно вскрикивает, а после припадка быстро приходит в сознание. Наблюдается также непроизвольное мочеиспускание.
Истерические припадки не нарушают общего состояния, сознание сохранено и нет симптомов, характерных для позднего гестоза.
СОВЕТЫ ПОЗВОНИВШЕМУ
-
Создать в помещении лечебно-охранительный режим: исключить источники шума, занавесить шторы, не оставлять пациентку в одиночестве.
-
Придать пациентке положение Фаулера (с приподнятым головным концом).
-
Держать наготове ложку, обернутую марлей (для введения в рот и восстановления проходимости верхних дыхательных путей при возникновении судорог).
ЛЕЧЕНИЕ
Действия на вызове. На вызове в обязательном порядке выясняют следующее.
-
срок беременности, состоит ли пациентка на учете, проверить карту беременной;
-
наличие патологической прибавки массы тела (более 400 г в нед);
-
имеет ли место неравномерная прибавка массы тела со снижением в ответ на прием диуретиков и последующим быстрым повышением;
-
имеет ли место появление зуда кожных покровов, желтушного окрашивания склер;
-
есть ли нарушения зрения (туман перед глазами, мелькание мушек);
Осмотр и физикальное обследование
Показания к госпитализации. Во всех случаях гестоза обязательна незамедлительная госпитализация беременной в акушерский стационар: при нетяжелом течении заболевания - в отделение патологии беременных, при тяжелом - в акушерское реанимационное отделение.
Всех больных доставляют через приемное отделение акушерского стационара. Однако в случае транспортировки беременной с преэклампсией или эклампсией целесообразно сообщить в соответствующий стационар о скорой доставке туда тяжелобольной. Всех беременных и рожениц госпитализируют только санитарным транспортом в сопровождении медицинского персонала (фельдшера, желательно - врача). Предпочтительна транспортировка в специализированной реанимационной машине. При наличии в городе, районе специализированной акушерской реанимационной бригады СМП транспортировку должна осуществлять эта бригада. Беременные с нефропатией могут быть транспортированы в положении сидя. При преэклампсии и эклампсии обязательна транспортировка на носилках, в сопровождении врача, с передачей больной непосредственно врачу стационара.
Лечебно-тактические мероприятия при гестозе тяжелой степени направлены на:
Оказание помощи беременным с гестозом тяжелой степени необходимо начинать как можно раньше, на догоспитальном этапе (дома, в женской консультации, в машине СМП).
-
Самое главное мероприятие - создание лечебно-охранительного режима путем нейролептаналгезии. С этой целью вводят: внутривенно или внутримышечно 2 мл 0,5% раствора диазепама и 1 мл 2,5% раствора прометазина (или 2 мл 1% раствора дифенгидрамина); внутримышечно или внутривенно 2 мл 0,25% раствора дроперидола (под контролем АД!). Нейролептаналгезию можно усилить введением 1 мл 2% раствора тримеперидина или 1 мл 0,005% раствора фентанила.
-
Внутримышечно вводят 3-4 мл 1% раствора бендазола и 2-4 мл 2% раствора папаверина.
-
Вводят 25% раствор магния сульфата по одной из ниже приводимых схем. Магния сульфат оказывает успокаивающее действие на ЦНС и уменьшает судорожную готовность, оказывает гипотензивное и диуретическое действие.
-
Схема Бровкина. Внутримышечно вводят 24 мл 25% раствора магния сульфата, что соответствует 6 г сухого вещества, 4 раза через 4 ч. Препарат вводят вместе с 5 мл 0,5% раствора прокаина в верхненаружный квадрант ягодицы длинной иглой, обязательно на фоне предварительной нейролептаналгезии (диазепам, дроперидол, дифенгидрамин), так как боль может спровоцировать приступы эклампсии.
-
Первую инъекцию 25% раствора магния сульфата можно сделать внутривенно по 10-12 мл на 200 мл 0,9% раствора натрия хлорида, а последующие инъекции - внутримышечно; скорость внутривенного введения препарата - 16-18-30 капель в минуту.
-
При тяжелых формах гестоза вводят внутривенно капельно 30 мл 25% раствора магния сульфата, что соответствует 7,5 г сухого вещества, разведенного в 400 мл декстрана (рео-полиглюкина♠ ) или в 300 мл 0,9% раствора натрия хлорида. Скорость введения лечебной смеси: 100 мл в течение первого часа, затем 15-30 капель в минуту под контролем АД, ЧД и выраженности коленных рефлексов.
-
При любом варианте дата и время введения магния сульфата должны быть указаны в сопроводительном листе!
-
В качестве гипотензивных средств при оказании неотложной помощи женщинам с гестозами могут быть использованы следующие препараты:
-
при АД 160/100 мм рт.ст. и выше клонидин может быть использован подкожно, внутримышечно или внутривенно в дозе 0,5-1,0 мл 0,01% раствора; для внутривенного введения раствор клонидина разводят в 10-20 мл 0,9% раствора натрия хлорида.
-
-
Если гестоз протекает на фоне гипертонической болезни, можно (с осторожностью!) вводить такие препараты, как темехин℘ азаметония бромид, гексаметония бензосульфонат℘ нифедипин, натрия нитропруссид. В целях профилактики неуправляемой гипотензии нежелательно снижение САД у беременных менее 135-140 мм рт.ст. Резкое снижение АД вызывает тахикардию у плода.
-
С целью профилактики гипоксии плода вводят 3 мл 5% раствора аскорбиновой кислоты и 5 мл 5% раствора унитиола♠ в 20 мл 40% раствора декстрозы.
-
Обязательный компонент лечения тяжелых форм гестоза - инфузионная терапия. С этой целью внутривенно капельно вводят 400 мл раствора калия хлорид + магния хлорид + натрия хлорид + натрия фумарат (мафусола♠ ), при его отсутствии - трисоль♠ или дисоль♠; по 200250 мл. Объем инфузионной терапии при гестозе тяжелой степени, преэклампсии и эклампсии не должен превышать 600-800 мл (при сохраненном диурезе!).
-
Для улучшения реологических свойств крови внутривенно капельно вводят препараты декстрана - 400 мл реополиглюкина♠ , реоглюмана♠ или рондекса℘ .
-
При выраженной тахикардии применяют сердечные гликозиды: 0,5-1,0 мл 0,05% раствора строфантина-К или 0,5-1,0 мл 0,06% раствора ландыша листьев гликозида внутривенно в 10 мл 0,9% раствора натрия хлорида.
-
В конце инфузии внутривенно струйно вводят 10 мл 2,4% раствора аминофиллина.
-
При отсутствии эффекта от проводимой терапии у беременных с гестозом тяжелой степени применяют диуретические ЛС. На фоне инфузионной терапии вводят фуросемид в дозе 20-4060-80 мг в зависимости от нарушений водно-солевого обмена и симптомов отека мозга.
-
Лечение гестоза проводят на фоне обязательной ингаляции кислородно-воздушной смеси.
Неотложная помощь при эклампсии
-
При возникновении эклампсического приступа беременную, утратившую сознание, необходимо уложить на бок (желательно правый), запрокинуть голову назад для предотвращения западения языка, ввести резиновые или пластмассовые воздуховоды, удалить изо рта пену (иногда с примесью крови), произвести ингаляцию кислорода и воздуха через маску аппарата КИ-3М или АН-8М. Оксигенацию при дыхательной недостаточности (ДН) у беременных с тяжелыми формами гестозов следует проводить с осторожностью. При выраженной острой ДН необходимы интубация трахеи, отсасывание секрета из трахеи и бронхов, ИВЛ в режиме гипервентиляции (при рСО2 20-22 мм рт.ст.). Для проведения ИВЛ необходимо вызвать реанимационно-хирургическую бригаду.
-
После окончания приступа обследование беременной следует проводить только в условиях нейролептаналгезии. Если нейролептаналгезия не была проведена до начала эклампсии, после припадка вводят 2 мл 0,5% раствора диазепама, 2-4 мл 0,25% раствора дроперидола, 2 мл 2,5% раствора прометазина (или 2 мл 1% раствора дифенгидрамина), 1 мл 2% тримеперидина внутривенно или внутримышечно. Дают наркоз динитрогена оксидом (закисью азота♠ ) с кислородом. Нейролептаналгезия ослабляет судорожную форму гестоза и предупреждает развитие следующего приступа.
-
Необходимо выяснить акушерскую ситуацию: общее состояние больной, ЧСС, ЧД, АД на обеих руках, наличие отеков, степень их выраженности, срок беременности, наличие (отсутствие) схваток, форма матки, наличие локальной болезненности при пальпации матки, наличие шевеления и сердцебиения плода, наличие кровянистых выделений из половых путей.
-
После купирования приступа судорог начинают лечение гестоза [магния сульфат, декстран (реополиглюкин♠ )].
-
Введение магния сульфата сочетают с введением препаратов, уменьшающих вазоконстрикцию сосудов: 1% бендазол по 3-6 мл и 2% папаверин по 2-4 мл, 2% дротаверин по 2 мл.
-
Одновременно больной проводят инфузионную терапию: калия хлорид + магния хлорид + натрия хлорид + натрия фумарат (мафусол♠ ) по 400-450 мл внутривенно капельно или по 500 мл любого полиионного раствора: лактосоль♠ , трисоль♠ (250 мл), трометамол по 500 мл или 5% раствор декстрозы по 500 мл под контролем диуреза, так как при тяжелых гестозах развивается ОПН.
-
Для улучшения реологических свойств крови можно ввести 400 мл декстрана (реополиглюкина♠ ).
-
Попытка быстрой транспортировки больной с судорожной формой гестоза без предварительной нейролепсии или нейролептаналгезии и предварительного лечения гестоза только усугубляет состояние больной и исход заболевания.
-
Чем раньше на догоспитальном этапе начато лечение тяжелой формы гестоза, тем больше возможность поддержать нарушенные функции жизненно важных органов - мозга, сердца, печени, почек и комплекса плацента-плод.
-
Если на фоне введения спазмолитических средств, магния сульфата, инфузионной терапии у беременной (роженицы) сохраняется высокое АД, вводят 10 мл 2,4% раствора аминофиллина в 10 мл 0,9% раствора натрия хлорида.
-
В качестве других гипотензивных ЛС можно ввести подкожно, внутримышечно или внутривенно клонидин 0,01% по 0,5-1,0 мл. Препарат вводят под контролем АД, в первые минуты введения возможно кратковременное повышение АД! При введении совместно с нейролептиками клонидин усиливает их седативное действие.
-
Для снижения АД у беременных (рожениц) целесообразно использование препаратов для управляемой артериальной гипотензии: 5% азаметония бромид по 0,5-1,0 мл внутримышечно или внутривенно в 20 мл 0,9% раствора натрия хлорида или 5% раствора декстрозы.
-
У некоторых больных с эклампсией развивается острая ДН. Лечебные мероприятия при острой ДН направлены на:
-
У больных с эклампсией может развиться ОСН. Для борьбы с ней вводят сердечные гликозиды: 0,25-0,5-1,0 мл 0,05% раствора строфантина-К или 0,5-1,0 мл 0,06% раствора ландыша листьев гликозида.
Больная с любой степенью тяжести гестоза должна быть госпитализирована.
Способы применения и дозы лекарственных средств. ЛС, назначаемые при оказании СМП при гестозах, приведены в табл. 16-2.
Клиническая фармакология лекарственных средств
-
Магния сульфат в зависимости от дозы вызывает седативный, снотворный или наркотический эффект. В процессе выделения почками магния сульфат усиливает диурез. Магний контролирует нормальное функционирование клеток миокарда, повышает резистентность к нервному стрессу. Конкурентным антагонизмом магния и кальция объясняется антикоагулянтная способность магния и, как следствие, уменьшение тромбообразования и улучшение микроциркуляции. Вводят внутривенно по 400-800 мг на инъекцию в зависимости от тяжести состояния.
-
Нифедипин - представитель антагонистов кальция, активный периферический вазодилататор. У препарата более выражены периферические (снижение ОПСС), чем кардиальные эффекты. Нифедипин оказывает отрицательное инотропное действие (которое компенсируется рефлекторной тахикардией), несколько увеличивает сердечный выброс и улучшает кровоснабжение органов и тканей, уменьшает потребность миокарда в кислороде. Препарат быстро всасывается при приеме внутрь.
-
Нифедипин принимают обычно внутрь (независимо от времени приема пищи). Рекомендуемые дозы - 0,01 г (10 мг) 2-3 раза в сутки (не более 0,04 г в сутки).
-
Для купирования ГК, а иногда при приступах стенокардии нифедипин часто применяют сублингвально. Таблетку (0,01 г) помещают под язык до полного рассасывания. Необходимо учитывать быстрое нарастание при этом способе применения концентрации препарата в крови, возможность рефлекторных реакций, явлений ортостатической артериальной гипотензии. Применение препарата должно производиться в положении лежа.
-
После приема нифедипина часто наблюдают покраснение лица и кожи верхней части туловища, головную боль, тошноту, головокружение, сонливость.
-
Препарат выпускают в таблетках и капсулах по 0,01 и 0,02 г (10 и 20 мг), а также в виде раствора для инъекций.
-
| Лекарственное средство | Показания |
|---|---|
Диазепам в дозе 2-5 мг внутривенно или 10 мг внутримышечно |
Лекарственная седация |
Мидазолам в дозе 5-10 мг внутривенно или 10-15 мг внутримышечно |
Лекарственная седация |
Плазмозамещающие растворы в дозе 200 мл/ч |
Инфузионная терапия |
Растворы декстрана по 400-800 мл внутривенно со скоростью 60-80 капель в минуту в комбинации с 5 мл (100 мг) раствора пентоксифиллина |
Инфузионная терапия |
Препараты гидроксиэтилкрахмала |
Инфузионная терапия |
Нифедипин по 10-20 мг сублингвально |
Гипотензивная терапия |
Магния сульфат в дозе 400-800 мг внутривенно в зависимости от тяжести состояния |
Гипотензивная терапия |
Гемодез-Н♠ в дозе 200-400 мл внутривенно капельно |
При преобладании симптомов печеночной недостаточности |
Гепатопротекторы [фосфолипиды (эссенциале форте♠ ) по 5 мл, адеметионин по 800 мг] внутривенно |
При преобладании симптомов печеночной недостаточности |
НАИБОЛЕЕ ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
16.6. РОДЫ Определение
Роды - физиологический процесс изгнания плода, плодовых оболочек и плаценты по родовым путям матери. Врач СМП может столкнуться с любым периодом родового акта: раскрытия, изгнания, последовым и ранним послеродовым периодом. Врач должен уметь:
Роды вне стационара чаще всего возникают при недоношенной беременности или при доношенной беременности у много рожавших женщин. В таких случаях роды протекают, как правило, стремительно.
Классификация
Различают преждевременные, срочные и переношенные роды.
-
Роды, наступившие при сроке беременности 22-37 нед беременности, в результате чего рождаются недоношенные дети, считают преждевременными. Недоношенные дети характеризуются незрелостью, массой тела 500-2500 г и ростом от 19-20 до 46 см. Для них характерен высокий процент как перинатальной смертности, так и смертности и заболеваемости недоношенных детей, особенно родившихся в сроки 22-27 нед беременности (с массой тела 500-1000 г).
-
Роды, наступившие при сроке беременности 40±2 нед и закончившиеся рождением живого доношенного плода с массой тела примерно 32003500 г и ростом от 46 см, считают срочными.
-
Роды, наступившие при сроке беременности свыше 42 нед и закончившиеся рождением плода с признаками переношенности (плотные кости черепа, узкие швы и роднички, выраженное слущивание эпидермиса, сухость кожных покровов), считают переношенными. Роды переношенным плодом характеризуются высоким процентом родового травматизма.
Различают роды физиологические и патологические. Осложненное течение родов развивается у беременных с экстрагенитальной патологией, отягощенной акушерско-гинекологическим анамнезом или патологическим течением беременности. Имеют значение следующие состояния:
В течении родов наблюдают три периода:
Клиническая картина
Роды у первородящих протекают 12-14 ч, у повторнородящих - 8-10 ч.
ПЕРВЫЙ ПЕРИОД РОДОВ
Первый период родов (период раскрытия шейки матки) начинается с первыми регулярными родовыми схватками и заканчивается полным (9-10 см) раскрытием шейки матки, достаточным для прохождения по родовому каналу плода.
Схватки характеризуются спонтанно возникающими сокращениями гладкомышечных клеток тела матки с последующим раскрытием шейки матки и продвижением плода по родовым путям за пределы материнского организма. Схватки в начале родов продолжаются примерно 15-20 с, в конце - 80-90 с, а интервалы между схватками с 10-12 мин (в начале родов) сокращаются до 2-3 мин (в конце родов).
За время схваток происходят укорочение, сглаживание, раскрытие шейки матки и формирование родового канала. В период схватки предлежащая часть плода скользит по внутренней стенке родового канала, оказывая на нее давление, а стенки нижнего сегмента матки и родового канала оказывают сопротивление опускающейся предлежащей части.
Плодный пузырь (часть плодных оболочек и околоплодных вод, располагающихся впереди предлежащей части плода) во время схватки наливается и вклинивается в шеечный канал, что способствует его раскрытию. Раскрытие шеечного канала при целом плодном пузыре происходит быстрее, чем при его отсутствии. Несвоевременный разрыв плодного пузыря (преждевременный или переношенный) часто нарушает физиологическое течение родов. Преждевременный разрыв плодного пузыря способствует образованию на головке плода большой родовой опухоли - кефалогематомы, вызывает нарушение внутричерепного кровообращения плода. Это одна из наиболее частых причин асфиксии плода, мертворождения и ранней смертности новорожденного. При физиологическом течении родов плодный пузырь вскрывается в конце периода раскрытия на высоте одной из схваток и околоплодные воды в количестве 100-200 мл изливаются наружу.
В редких случаях к концу периода раскрытия шейки матки разрыва плодного пузыря не происходит и он первым рождается из половой щели. В таких случаях необходимо произвести искусственное вскрытие плодного пузыря любым инструментом (браншей пулевых щипцов, зажимом Кохера, корнцангом) или пальцем, иначе плод родится в оболочках, что может привести к нарушению процесса перехода к внеутробному дыханию и асфиксии новорожденного.
Ведение первого периода физиологических родов - активно-выжидательное. Необходимо следить за развитием регулярной родовой деятельности, сердцебиением плода, продвижением предлежащей части (головки). Для оценки характера регулярной родовой деятельности определяют длительность, интенсивность, периодичность, болезненность схваток рукой, расположенной плашмя на животе роженицы. Когда схватки становятся особенно сильными и начинают повторяться через 3-4-5 мин (4-5 схваток за 10 мин), можно думать о полном раскрытии маточного зева. Выслушивание сердцебиения плода в период раскрытия проводят каждые 15 мин до излития околоплодных вод, а после излития вод - каждые 5-10 мин. В норме частота сердцебиения плода составляет 120-140 в минуту, тоны сердца - ясные, ритмичные. Стойкое замедление сердечных тонов до 100 в минуту и ниже, равно как и учащение до 160 в минуту и выше указывает на начавшуюся внутриутробную асфиксию плода.
При нормальном течении родов процесс раскрытия шейки матки совпадает с постепенным продвижением головки плода. В конце первого периода родов головка прижимается ко входу в малый таз и даже несколько вступает в него. При неясности предлежащей части, подозрении на редкий вариант вставления (лобное предлежание, задний вид лицевого предлежания, высокое прямое стояние головки), поперечное или косое положение плода необходимо предпринять все меры для срочной транспортировки роженицы в акушерский стационар. Для профилактики разрыва матки во время транспортировки роженице дают эфирный масочный наркоз, одновременно через носовой катетер проводят ингаляцию кислородом.
ВТОРОЙ ПЕРИОД РОДОВ
Второй период родов (период изгнания) -время от момента полного раскрытия маточного зева до рождения плода. После излития вод схватки ненадолго прекращаются. Объем полости матки уменьшается. Полость матки и влагалище представляют собой родовой канал. Схватки снова усиливаются, предлежащая часть плода (головной или тазовый конец) опускается на тазовое дно. Рефлекторно возникающие при этом сокращения брюшного пресса вызывают и позывы роженицы на потуги, повторяющиеся все чаще и чаще - через 5-3-2 мин. Предлежащая часть плода растягивает при этом половую щель и рождается, за ней рождается туловище. Вместе с рождением плода изливаются задние воды. Период изгнания продолжается 1-2 ч, но не более 4 ч.
ТРЕТИЙ ПЕРИОД РОДОВ
После рождения плода начинается третий - последовый период родов, во время которого происходят отделение плаценты от стенок матки и рождение последа. Продолжительность периода - 5-20 мин.
Советы позвонившему
-
Успокоить роженицу, изолировать от окружающих, уложить на оказавшуюся под рукой чистую ткань или клеенку.
-
Не следует прикасаться к животу руками, гладить его, так как это может вызвать нерегулярные схватки и нарушить процесс родов.
-
Наружные половые органы и внутреннюю поверхность бедер рекомендовано при возможности обмыть водой с мылом или обтереть ватой, смоченной 5% спиртовым раствором йода♠ или водкой, заднепроходное отверстие закрыть ватой или кусочком чистой ткани.
-
Под ягодицы следует положить чистую ткань, полотенце, простыню.
Действия на вызове
-
Решить вопрос о возможности транспортировки роженицы в родильный дом.
-
Оценить период родов: начало схваток, их регулярность, продолжительность, интенсивность, болезненность.
-
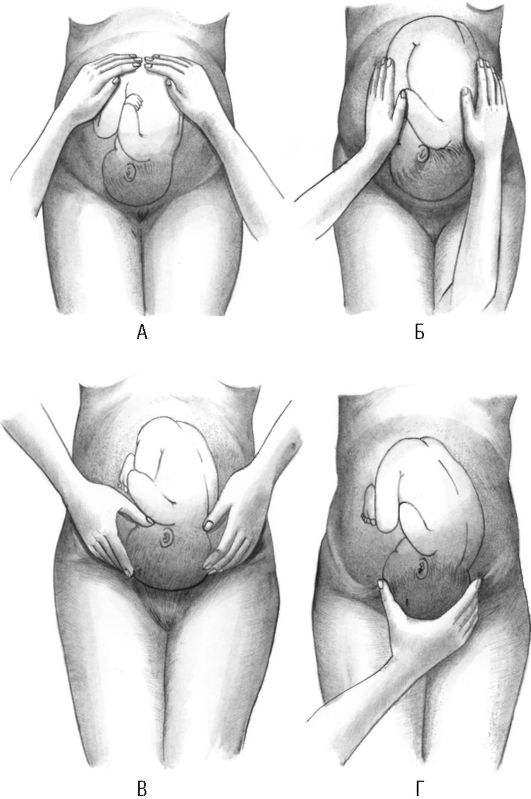
Провести четыре приема наружного исследования (рис. 16-9) и определить высоту стояния дна матки (рис. 16-10), положение и позицию плода, характер предлежащей части и ее отношение к плоскости входа в малый таз (подвижна над входом в таз, фиксирована малым сегментом, большим сегментом во входе в таз, в полости малого таза, на тазовом дне). Произвести аускультацию плода.
-
Оценить характер выделений: наличие кровянистых выделений, подтекание околоплодных вод, наличие в них мекония.
-
При необходимости произвести влагалищное исследование (рис. 16-11).
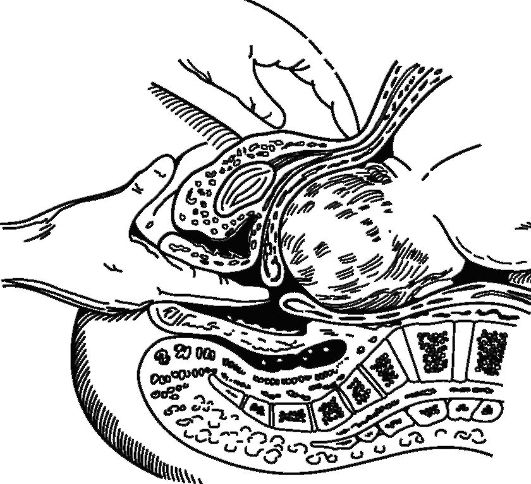
Обязательные вопросы
Физикальное обследование включает четыре приема наружного акушерского исследования беременной (см. рис. 16-9.
Ведение родов
При отсутствии возможности транспортировки роженицы в родильный дом следует приступить к ведению родов. Роженице ставят очистительную клизму, сбривают волосы на лобке, наружные половые органы обмывают кипяченой водой с мылом, производят смену постельного белья, под нее подкладывают клеенку, готовят самодельный польстер - маленькую подушку, обернутую в несколько слоев простыней (желательно стерильной).
Польстер в родах подкладывают под таз роженицы, что придает ему возвышенное положение и открывает свободный доступ к промежности.
ВЕДЕНИЕ ПЕРВОГО ПЕРИОДА РОДОВ
Ведение периода раскрытия, как правило, активно-выжидательное.
-
Наблюдают за развитием схваток, сердцебиением плода и продвижением предлежащей части (обычно - головки).
-
Выясняют самочувствие роженицы - степень болевых ощущений, наличие головокружения, головной боли, расстройства зрения; выслушивают сердечные тоны, систематически измеряют пульс, АД.
-
Следят за мочеиспусканием и опорожнением прямой кишки. Переполнение мочевого пузыря и прямой кишки ведет к нарушению периода раскрытия, изгнания плода и выделения последа.
-
Регулярно проводят оценку сократительной способности матки. Учитывают тонус матки, интервал между схватками, ритмичность и частоту.
-
Один из важных моментов ведения первого периода родов - контроль состояния плода. Сердцебиение плода в период раскрытия при ненарушенном плодном пузыре выслушивают через каждые 15-20 мин, а после излития околоплодных вод - через 5-10 мин. При аускультации обращают внимание на частоту, ритм и звучность сердечных сокращений плода.
ВЕДЕНИЕ ВТОРОГО ПЕРИОДА РОДОВ
Начиная с полного или почти полного раскрытия шейки матки начинается поступательное движение плода по родовому каналу (биомеханизм родов) - совокупность поступательных и вращательных движений, производимых плодом, проходящим по родовому каналу.
В период изгнания ведут систематическое наблюдение за состоянием роженицы и плодом (как происходит продвижение головки плода). При наблюдении за плодом следует иметь в виду, что при физиологическом течении родов в период изгнания головка большим сегментом не должна стоять в одной и той же плоскости малого таза более 2 ч, а весь период изгнания не должен продолжаться более 4 ч.
Роды в затылочном предлежании составляют около 96% всех родов, чаще наблюдают передний вид затылочного предлежания. Роды в поперечном, косом положении, при разгибательных вставлениях, тазовом предлежании плода в домашних условиях невозможны, необходима экстренная госпитализация в акушерский стационар.
При диагностике первичной и вторичной слабости, дискоординации родовой деятельности самостоятельные действия врача необходимо прекратить и срочно госпитализировать пациентку в специализированное лечебное учреждение. В этот период родов ведут наблюдение за состоянием роженицы, характером родовой деятельности, сердцебиением плода. Сердцебиение выслушивают после каждой потуги, обращают внимание на ритм и звучность тонов сердца плода.
Необходимо следить за продвижением предлежащей части, за характером выделений из половых путей - в период раскрытия и изгнания кровянистых выделений из половых путей не должно быть. Как только головка начинает врезываться, т.е. в тот момент, когда при появлении потуги головка появляется в половой щели, а с окончанием потуги уходит во влагалище, следует быть готовым к приему родов. Роженицу помещают поперек кровати, а голову - на поставленный к кровати стул, подкладывают под таз роженицы самодельный польстер. Под голову и плечи роженицы кладут еще одну подушку для того, чтобы роженица находилась в слегка полусидячем положении (в таком положении ей легче тужиться).
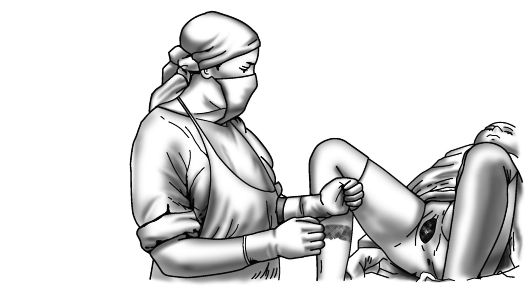
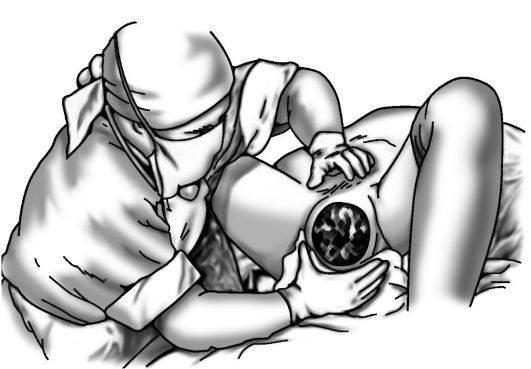
Наружные половые органы повторно обмывают теплой водой с мылом, обрабатывают 5% раствором йода♠ . Задний проход закрывают стерильной ватой или пеленкой. Принимающий роды тщательно с мылом моет и обрабатывает дезинфицирующим раствором руки; целесообразно использовать стерильный акушерский комплект одноразового пользования (при его наличии) (рис. 16-12).
Прием родов заключается в оказании акушерского пособия.
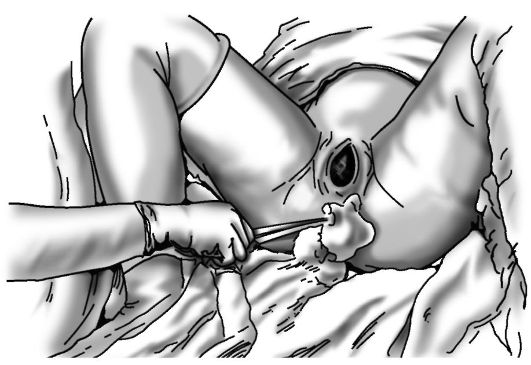
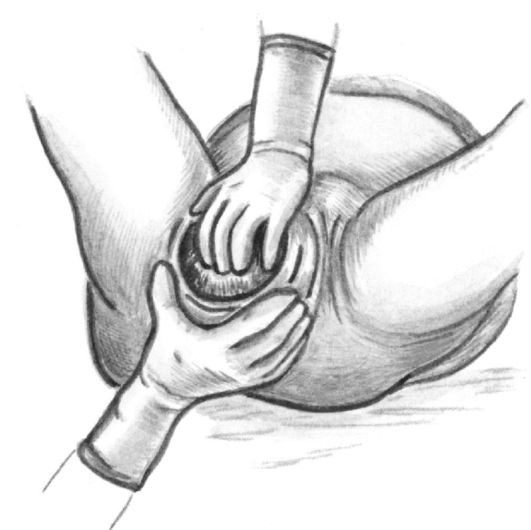
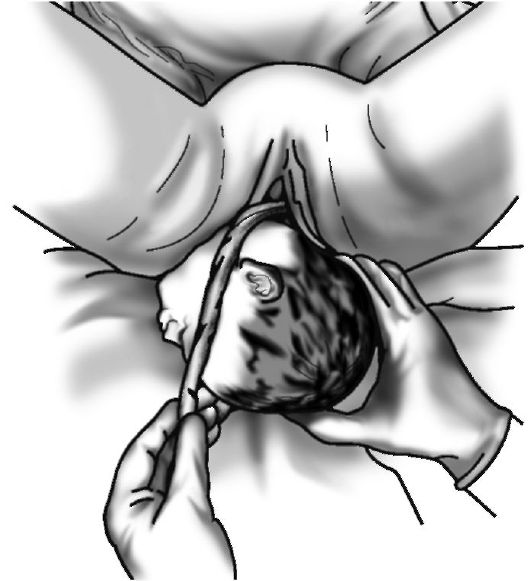
При головном предлежании акушерским пособием в родах называют совокупность последовательных манипуляций в конце второго периода родов, направленных как на содействие физиологическому механизму родов, так и на предупреждение травматизма матери и плода. Как только головка врежется в половую щель (рис. 16-13) и будет сохранять такое положение и вне схватки, начинается прорезывание головки (рис. 16-14). С этого момента врач или акушерка, стоящая справа от роженицы, боком к ее голове, ладонью правой руки с широко отведенным большим пальцем обхватывает промежность, покрытую стерильной салфеткой, и через нее старается при схватке задержать преждевременное разгибание головки, способствуя этим выхождению затылка из-под симфиза. Левая рука находится наготове на случай, если поступательное движение головки окажется чрезмерно сильным и одна правая рука не сможет удержать ее.
Как только подзатылочная ямка подойдет под лонную дугу (принимающий роды ощущает затылок в ладони), а с боков можно прощупать теменные бугры, приступают к выведению головки.
Роженицу просят не тужиться. Ладонью левой руки обхватывают вышедшую часть головки, а ладонью правой руки с отведенным большим пальцем (рис. 16-15) обхватывают промежность и медленно, как бы снимая ее с головки (с лица), одновременно другой рукой бережно приподнимают головку кверху. При этом над промежностью сначала показывается лоб, затем нос, рот и, наконец, подбородок. Непременно нужно выводить головку до тех пор, пока промежность не сойдет с подбородка (т.е. пока подбородок не выйдет наружу).
Все эти манипуляции проделывают обязательно вне схватки, так как при схватке медленно вывести головку очень трудно, а при быстром выведении рвется промежность. Необходимо отсосать вытекающую слизь изо рта плода, чтобы при первом вдохе ребенка она не попала в дыхательные пути, вызвав асфиксию.
После рождения головки пальцем проводят по шее плода до плеча, проверяя, не обвилась ли пуповина вокруг шеи. Если имеется обвитие пуповины, ее петлю осторожно снимают через головку (рис. 16-17).
Родившаяся головка обычно поворачивается затылком в сторону бедра матери, иногда наружный поворот головки задерживается. Если показаний к немедленному окончанию родов нет (внутриутробная асфиксия плода, кровотечение), следует не торопиться и дождаться самостоятельного наружного поворота головки. В таких случаях женщину просят потужиться, при этом головка поворачивается затылком в сторону бедра матери и переднее плечико подходит под лоно. Если переднее плечико не подошло под лоно, оказывают помощь.
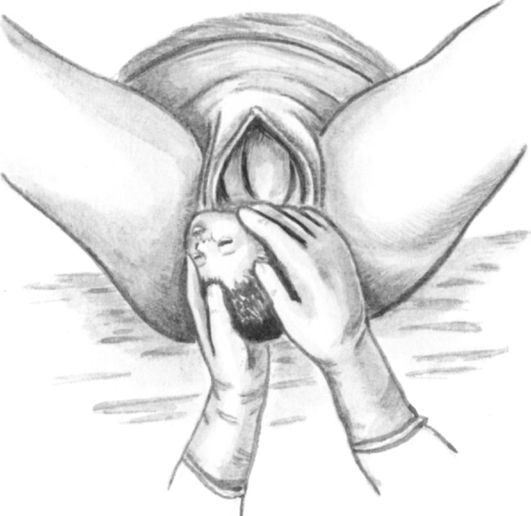
Повернувшуюся головку захватывают между обеими ладонями: с одной стороны за подбородок, а с другой - за затылок или кладут ладони на височно-шейные поверхности (рис. 16-17) и осторожно слегка вращают головку затылком в сторону позиции, одновременно бережно оттягивая ее книзу, подводя переднее плечико под лонное сочленение. Далее обхватывают головку левой рукой так, что ладонь ее ложится на нижнюю щечку, и приподнимают головку, а правой рукой подобно тому, как это делают при выведении головки, осторожно сдвигают промежность с заднего плечика (рис. 16-18).
Когда оба плечика выходят, осторожно обхватывают младенца за туловище в области подмышечных впадин и, приподнимая кверху, извлекают полностью из родовых путей.
Принцип защиты промежности при переднем виде затылочного предлежания заключается в том, чтобы не допустить преждевременного разгибания головки. Только после того, когда выйдет затылок и подзатылочная ямка упрется в лунную дугу, медленно выпускают головку над промежностью. Это важное условие для сохранения целостности промежности и рождения головки наименьшим размером - малым косым. Если головка будет прорезываться в половой щели не малым косым размером (при затылочном предлежании), легко может произойти ее разрыв. С техникой и методикой проведения родов нередко может быть связана родовая травма новорожденного (внутричерепные кровоизлияния, переломы).
Если акушерское ручное пособие при прорезывании головки проводят грубо или принимающий роды давит пальцами на головку, это может привести к указанным осложнениям. Во избежание подобных осложнений рекомендуют устранить чрезмерное противодавление растягивающейся промежности на головку плода, для чего применяют операцию рассечения промежности - перинеоили эпизиотомию (рис. 16-19).
Акушерское ручное пособие при прорезывании головки должно быть всегда максимально бережным, оно имеет целью прежде всего помочь рождению здорового ребенка, не причинив ему никакой травмы, и одновременно сохранить по возможности целостность тазового дна. Только так следует понимать термин «защита промежности».
Сразу же после рождения головки из верхних частей глотки и ноздрей необходимо отсосать слизь и околоплодные воды с помощью заранее прокипяченной резиновой груши. Для предупреждения аспирации новорожденным содержимого желудка сначала отсасывают содержимое глотки, а затем носа. Родившегося младенца кладут между ног матери на стерильные пеленки, сверху ребенка покрывают еще одной пеленкой, чтобы не допустить его переохлаждения.
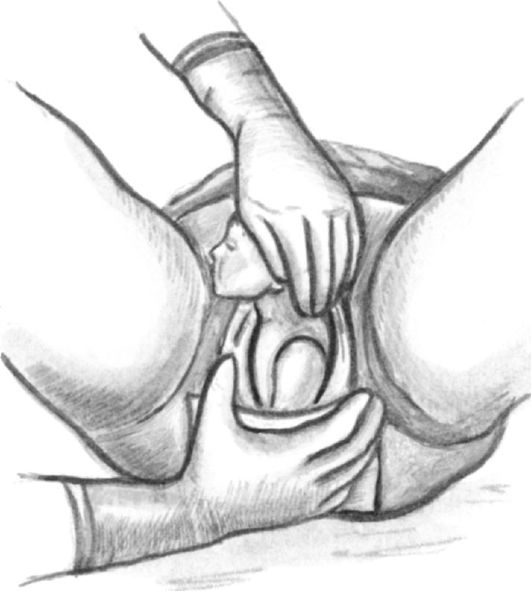
Производят осмотр и оценку ребенка по методу Апгар сразу при рождении и через 5 мин (табл. 16-3). Метод оценки состояния плода по Апгар позволяет произвести быструю предварительную оценку по пяти признакам физического состояния новорожденного:
Оценка по шкале Апгар через 1 мин после рождения (или раньше) выявляет младенцев, нуждающихся в оказании немедленной помощи; оценка через 5 мин коррелирует с показателями неонатальной заболеваемости и смертности.
После появления первого крика и дыхательных движений, отступя 8-10 см от пупочного кольца, пуповину обрабатывают спиртом и между двумя стерильными зажимами рассекают и перевязывают толстым хирургическим шелком, тонкой стерильной марлевой тесемкой (рис. 16-20). Культю пуповины смазывают 5% раствором йода♠ и на нее накладывают стерильную повязку. Нельзя использовать для перевязки пуповины тонкую нитку, так как она может прорезать пуповину вместе с ее сосудами. На обе ручки ребенка надевают браслетки с обозначением пола ребенка, фамилии и имени матери, даты рождения и номера истории родов.
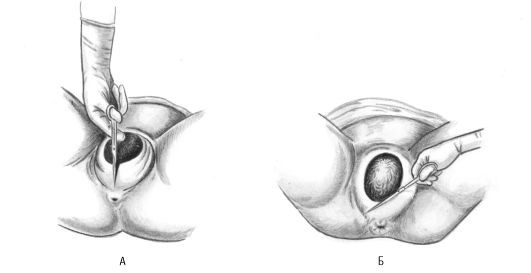
Признаки |
Выраженность признака в баллах |
||
2 |
1 |
0 |
|
ЧСС |
Ритмичное, 120-140 в минуту |
Бради- или тахикардия |
Отсутствует |
Дыхание |
Громкий крик, нормальное, регулярное дыхание |
Крик слабый, приступы апноэ, судорожные вдохи |
Отсутствует |
Окраска кожи |
Кожный покров розовый |
Кожный покров розовый, цианоз конечностей и лица |
Тотальный цианоз или бледность кожи |
Рефлексы |
Живые, легко вызываются - кашель, крик, чихание |
Слабые - гримаса |
Отсутствуют |
Тонус мышц |
Нормальный, физиологическая поза новорожденного - поза флексии |
Снижен, легкая степень сгибания конечностей |
Атония |
Количество баллов от 4 до 6 свидетельствует о том, что эти дети цианотичны, имеют аритмичное дыхание, ослабленный мышечный тонус, повышенную рефлекторную возбудимость, частоту сердцебиения свыше 100 в минуту и могут быть спасены. Количество баллов от 0 до 3 указывает на наличие тяжелой асфиксии. Такие дети при рождении должны быть отнесены к числу нуждающихся в немедленной реанимации. Понятию «мертворожденный» соответствует 0 баллов. |
|||
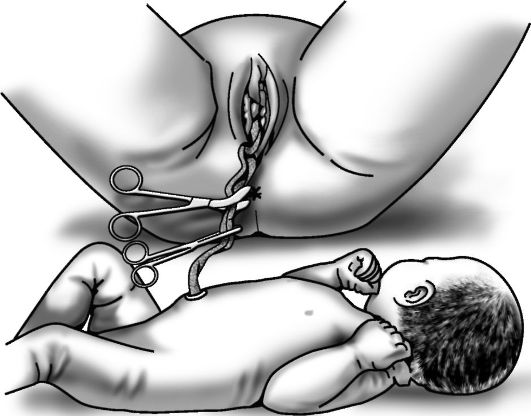
Дальнейшую обработку новорожденного (кожа, пуповина, профилактика офтальмобленнореи) производят только в акушерском стационаре в условиях максимальной стерильности для профилактики возможных инфекционных и гнойно-септических осложнений. Кроме того, неумелые действия при вторичной обработке пуповины могут вызвать трудно остановимое кровотечение после отсечения пуповины от пупочного кольца.
Роженице выпускают мочу с помощью катетера, внутривенно вводят 0,02% раствор метилэргометрина в дозе 1 мл и приступают к ведению третьего (последового) периода родов.
Метилэргометрин - утеротоническое средство, производное спорыньи. Повышает тонус миометрия и увеличивает частоту сокращений. Применяют при гипотонии и атонии матки в раннем послеродовом периоде с целью профилактики атонических кровотечений, при кесаревом сечении, кровотечениях после аборта и медленной инволюции матки. Выпускают в виде 0,02% раствора в ампулах по 1 мл и в виде таблеток по 0,125 мг. Возможны побочные эффекты - тошнота, рвота, АГ.
ВЕДЕНИЕ ПОСЛЕДОВОГО ПЕРИОДА РОДОВ
Последовый период - время от рождения ребенка до рождения последа. В течение этого периода происходят отслойка плаценты вместе с ее оболочками от маточной стенки и рождение плаценты с оболочками (последа). При физиологическом течении родов в первые два их периода (раскрытия и изгнания) отслойки плаценты не бывает.
Последовый период продолжается в норме 5-20 мин и сопровождается кровотечением из матки. Через несколько минут после рождения ребенка возникают схватки и, как правило, кровянистые выделения из половых путей, указывающие на отслойку плаценты от стенок матки. Дно матки находится выше пупка, а сама матка вследствие тяжести отклоняется право или влево. Одновременно отмечают удлинение видимой части пуповины, что заметно по перемещению зажима, наложенного на пуповину около наружных половых органов. После рождения последа матка приходит в состояние резкого сокращения. Дно ее находится посередине между лоном и пупком, и его пальпируют как плотное, округлое образование.
Количество теряемой крови в последовом периоде обычно не должно превышать 100-200 мл. После рождения последа родившая женщина вступает в послеродовой период - ее называют родильницей. Ведение последового периода родов консервативное. В этот период нельзя ни на минуту отлучаться от роженицы. Необходимо следить за:
Во избежание осложнений недопустимо производить наружный массаж матки, потягивать за пуповину, что может привести к нарушениям физиологического процесса отделения плаценты и возникновению сильного кровотечения. Вышедшее из влагалища детское место (плацента с оболочками и пуповиной) тщательно осматривают, раскладывая плашмя материнской поверхностью кверху (рис. 16-21). Обращают внимание, все ли дольки плаценты вышли, нет ли добавочных долек плаценты, полностью ли выделились оболочки. Задержка в матке частей плаценты или ее дольки не дает возможности матке хорошо сократиться и может стать причиной гипотонического кровотечения.
Если не хватает плацентарной дольки или части ее и имеется кровотечение из полости матки, следует тотчас же произвести ручное обследование стенок полости матки и удалить рукой задержавшуюся дольку. Недостающие оболочки при отсутствии кровотечения можно не удалять, обычно они в первые 3-4 дня послеродового периода выходят самостоятельно. Родившийся послед обязательно должен быть доставлен в акушерский стационар для тщательной оценки его целостности врачом-акушером. После родов производят туалет наружных половых органов, их дезинфекцию. Осматривают наружные половые органы, вход во влагалище и промежность. Имеющиеся ссадины, трещины обрабатывают йодом♠ , разрывы должны быть зашиты в условиях стационара (рис. 16-22).
При наличии кровотечения из мягких тканей необходимо наложить швы до транспортировки в акушерский стационар или наложить давящую повязку (кровотечение из разрыва промежности, области клитора). Возможна тампонада влагалища стерильными марлевыми салфетками. Все усилия при данных манипуляциях должны быть направлены на срочную доставку родильницы в акушерский стационар.
После родов следует переодеть родильницу в чистое белье, уложить на чистую постель, накрыть одеялом.
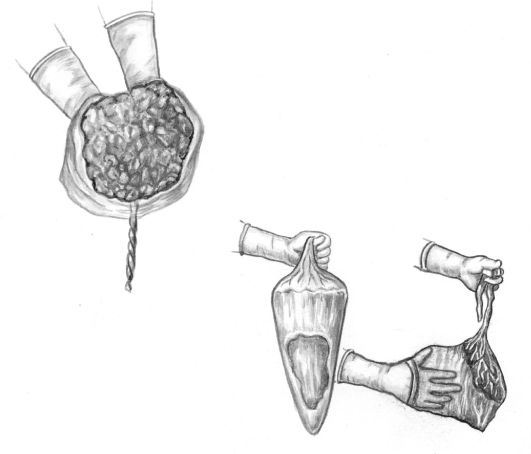
Необходимо следить за пульсом, АД, состоянием матки и характером выделений (возможно кровотечение), напоить горячим чаем или кофе. Родившийся послед, родильницу и новорожденного доставляют в акушерский стационар.
Часто встречающиеся ошибки
Список литературы
-
Абрамченко В.В. Активное ведение родов. - СПб.: Спецлит, 1996. - 667 с.
-
Айламазян Э.К. Руководство по гинекологии. - СПб., 2012. - 512 с.
-
Айламазян Э.К., Кулаков В.И., Радзинский В.Е., Савельева Г.М. Акушерство: Национальное руководство. - М.: ГЭОТАР-Медиа, 2007. - 886 с.
-
Кулаков В.И., Савельева Г.М., Манухин И.Б. Гинекология: Национальное руководство. - М.: ГЭОТАР-Медиа, 2009. - 1150 с.
-
Неотложная медицинская помощь: Руководство для врачей / Под ред. Дж. Э. Тинтиналли, Р. Кроума, Э. Руиза; пер. с англ. В.И. Кандрора, М.В. Неверовой; под ред. В.Т. Ивашкина, П.Г. Брюсова. - М.: Медицина, 2001. - 236 с.
-
Радзинский В.Е., Плаксина Н.Д, Ордиянц И.М. и др. Руководство к практическим занятиям по гинекологии: Учебное пособие // Под ред. В.Е. Радзинского. - М.: ГЭОТАР-Медиа, 2007. - 600 с.
-
Строцкий А.В., Юшко Е.И. Урологическое пособие при травмах органов мочевой системы во время акушерских и гинекологических операций // Журнал ГрГМУ. - 2006. - № 2. - С. 6-11.
-
Abasiattai A.M., Etuk S.J., Bassey E.A. Vaginal injuries during coitus in Calabar: a 10-year review // Niger Postgrad. Med. J. - 2005. - Vol. 12, N 2. - Р. 140-144.
-
Bowyer L., Dalton M.E. Female victims of rape and their genital injuries // Br. J. Obstet. Gynecol. - 1997. - Vol. 104, N 5. - Р. 617-620.
-
Ernst E. J., Patricia M., Joyce J. Evaluation ofimage quality of digital photo documentation of female genital injuries following sexual assault // J. Forensic Nurs. - 2011. - Vol. 7. - Issue 4. - P. 182-189.
-
Lincoln C. Genital injury: is it significant? A review of the literature // Med. Sci Law. - 2001. - Vol. 41, N 3. - Р. 206-216.
-
Marilyn S., John S., Therese Z. Injury patterns in women resulting from sexual assault // Trauma Violence Abuse. - 2001. - Vol. 2, N 3. - Р. 240-258.
-
McLean I., Roberts S.A., White C. Female genital injuries resulting from consensual and non-consensual vaginal intercourse // Forensic Sci. Int. - 2011. - Vol. 204, N 1-3. - Р. 27-33.
-
Plas E., Berger I. Genital trauma // Emergencies in Urology. - 2007. - Р. 260-269.