Скорая медицинская помощь
Скорая медицинская помощь : национальное руководство / под ред. С. Ф. Багненко, М. Ш. Хубутия, А. Г. Мирошниченко, И. П. Миннуллина. - Москва : ГЭОТАР-Медиа, 2018. - 888 с. (Серия "Национальные руководства") - ISBN 978-5-9704-4742-0 |
Аннотация
Национальное руководство по скорой медицинской помощи содержит актуальную информацию, основанную как на практическом опыте авторов, так и на публикациях, включающих результаты научных исследований в области неотложной медицины.
Структура руководства включает разделы, посвященные организационным и экономическим аспектам практической деятельности специалистов догоспитального и стационарного этапов скорой медицинской помощи. Данное обстоятельство обусловлено введением в законодательство норм, качественно меняющих систему функционирования скорой медицинской помощи. Частные вопросы неотложной медицины представлены по единому плану и включают сведения об этиологии, патогенезе, схемах медикаментозной терапии и лечебных мероприятий. Руководство содержит главы, посвященные актуальным в настоящее время разделам неотложной медицины - стационарным отделениям скорой медицинской помощи, гипербарической оксигенации, огнестрельным и взрывным ранениям, вопросам взаимодействия скорой медицинской помощи и медицины катастроф и др.
Издание предназначено врачам и фельдшерам скорой медицинской помощи, врачам-интернам и клиническим ординаторам, обучающимся по специальности "Скорая медицинская помощь", организаторам и руководителям здравоохранения, специалистам медицины катастроф, врачам других клинических специальностей, по роду трудовых функций оказывающим скорую медицинскую помощь в экстренной и неотложной формах, а также студентам медицинских вузов и колледжей.
30-09-2020
5.1. ОСТРЫЕ НАРУШЕНИЯ МОЗГОВОГО КРОВООБРАЩЕНИЯ
И.А. Вознюк
ОПРЕДЕЛЕНИЕ
Инсульт - ОНМК, характеризующееся внезапным (в течение минут, реже в течение часов) появлением очаговых неврологических и/или общемозговых симптомов, сохраняющихся более 24 ч или приводящих к смерти больного в короткий промежуток времени вследствие цереброваскулярных нарушений.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Для диагностики сосудистых поражений головного мозга особое значение имеет связь появления и развития основных симптомов заболевания с факторами (одного или нескольких), обозначаемых как «факторы риска»:
Непосредственными причинами повреждения мозгового вещества при инсульте могут быть:
-
окклюзия артерий головного мозга в результате тромбоза, эмболии (из крупных сосудов и полостей сердца), васкулита, патологии крови (тромбофилия, лейкоз, полицитемия, ДВС-синдром и др.);
-
разрыв сосудов с развитием кровоизлияния (внутримозгового, межоболочечного, внутрижелудочкового) при артериальной гипертензии и/или аномалиях строения артерий головного мозга (аневризма, артериовенозная мальформация, амилоидная ангиопатия);
-
нарушение саморегуляции кровоснабжения головного мозга (длительный спазм, расширение сосудов);
-
кровоизлияние в мозговое вещество при изменении реологических свойств крови (заболевания, сопровождающиеся геморрагическим синдромом, чрезмерное использование антикоагулянтов и тромболитических средств).
Некоторые ангионеврологи выделяют частные патогенетические варианты:
Зачастую инсульт возникает под влиянием нескольких механизмов, что еще больше усугубляет положение. Патогенетические факторы, среди которых преобладают сосудистая патология и изменения реологических свойств крови, повреждают все сегменты цереброваскулярной системы (артерии, артериолы, венулы и капилляры). При атеросклерозе эластическая и мышечная ткань сосудов замещается коллагеновой (плотной и неэластичной). В интиме артерий образуются атеросклеротические бляшки, способствующие формированию пристеночных тромбов и уменьшению просвета сосудов. В артериолах развивается гиалиноз, а при артериальной гипертензии - участки аневризматического расширения или диапедеза. Почти у всех больных, имеющих риск ишемического повреждения головного мозга, регистрируются значительное повышение прокоагулянтной активности крови, депрессия антикоагулянтной и фибринолитической систем и уменьшение антитромбогенного резерва сосудистой стенки. Совокупным результатом этих процессов становится локальное или регионарное снижение кровоснабжения головного мозга. Так, в норме через 100 г мозгового вещества за 1 мин проходит 30-50 мл крови. При уменьшении этого показателя до 20 мл и более в течение 5-10 мин наступают необратимые ишемические повреждения с последующим некрозом ткани.
КЛАССИФИКАЦИЯ
| Код по МКБ-10 | Нозологическая форма |
|---|---|
163.0-163.9 |
Инфаркт мозга |
164 |
Инсульт, неуточненный как кровоизлияние или инфаркт |
161.0-161.9 |
Внутримозговое кровоизлияние |
160.0-160.9 |
Субарахноидальное кровоизлияние |
162 |
Субдуральное кровоизлияние (нетравматическое) |
162.1 |
Экстрадуральное кровоизлияние (нетравматическое) |
G45 |
Преходящие транзиторные церебральные ишемические приступы (атаки) и родственные синдромы |
Классификация ОНМК, построенная с учетом клинических, анатомо-физиологических, патоморфологических и этиологических особенностей, весьма громоздка. Для оперативного систематизирования признаков и вынесения ориентировочного диагноза достаточно выделить три основных патогенетических подтипа. Такая классификация позволяет учесть особенности транспортировки и оказания помощи на догоспитальном этапе.
-
Геморрагический инсульт (161.0-161.9) - кровоизлияние в мозг, систему желудочков и/или межоболочечные пространства.
-
Ишемический инсульт (163.0-163.9) - повреждение головного мозга вследствие недостаточного кровоснабжения и соответственно поступления кислорода и метаболических субстратов. Принято выделять несколько подтипов ишемического инсульта - атеротромботический, кардиоэмболический, лакунарный, гемодинамический по типу гемореологической микроокклюзии.
-
Транзиторная ишемическая атака (G45) - ОНМК по ишемическому типу, при котором общемозговые и/или очаговые симптомы полностью регрессируют в течение 24 ч.
Ишемический инсульт, обусловленный снижением мозгового кровотока, - более вероятное событие (свыше 80% случаев). Геморрагический инсульт как следствие кровоизлияния в головной мозг встречается реже (до 20%).
Задача СМП - диагностировать ОНМК в предельно короткие сроки для оказания неотложной помощи. Достоверно дифференцировать ишемический или геморрагический инсульт без дополнительных методов исследования невозможно.
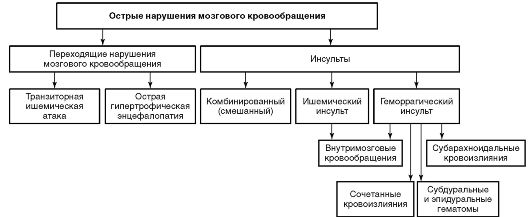
Диагноз транзиторной ишемической атаки устанавливают ретроспективно, так как во время атаки симптомы аналогичны таковым при инсульте. Однако в течение 24 ч эти проявления исчезают, а функции органов восстанавливаются. В отечественной литературе принято выделение преходящих нарушений мозгового кровообращения с подразделением их на транзиторную ишемическую атаку и острую гипертоническую энцефалопатию (рис. 5-1).
КЛИНИЧЕСКАЯ КАРТИНА
При оценке клинической картины необходимо выявить остро развившиеся симптомы поражения ЦНС:
| № | Группы симптомов | Наиболее типичные симптомы | Тест для проверки |
|---|---|---|---|
1 |
Нарушение сознания |
Нарушение ориентации (в месте, времени, собственной личности). Оглушение. Сопор. Кома |
Спросите у пациента имя, возраст, время и место нахождения |
2 |
Нарушение речи |
Отсутствует речевая продукция. Речь бессвязная по смыслу, с множеством ошибок в словах. Нарушены восприятие и понимание обращенной речи. Нарушена артикуляция (неразборчивое произношение слов)*. Нарушена фонация (осиплость голоса)* |
Попросите пациента произнести какую-либо простую фразу, назвать свое имя, время, возраст. Для оценки понимания обращенной речи попросите выполнить простую команду (открыть и закрыть глаза, показать язык) |
3 |
Нарушения движений и координации |
Слабость мышц лица с одной стороны в сочетании со слабостью мышц в одной конечности. Мышечная слабость или отсутствие движений в конечностях с одной стороны. Мышечная слабость или отсутствие движений во всех конечностях*. Нарушена координация при ходьбе и/или при выполнении точных движений*. Нарушено глотание* |
Попросите пациента улыбнуться, показать зубы, вытянуть губы «трубочкой» - асимметрия станет очевидной. Попросите больного подержать вытянутые вперед руки в течение 10 с - быстрее опустится рука со стороны пареза. В случае паралича больной вообще не сможет удерживать руку перед собой |
4 |
Нарушение чувствительности |
Нарушена болевая и/или температурная чувствительность в половине лица и одной конечности. Нарушена болевая и/или температурная чувствительность в половине лица и половине туловища |
Наносите уколы на симметричные участки конечностей или туловища справа и слева. При нарушении пациент не будет чувствовать уколов с одной стороны или будет ощущать их как более слабые |
5 |
Нарушение зрения |
Слепота на один глаз. Выпадение полей зрения*. Страбизм (расходящийся, сходящийся), сопровождающийся диплопией*. Ограничение движений глазных яблок и век (при вертикальном или горизонтальном взоре, при конвергенции)* |
Попросите пациента следить за движущимся предметом по горизонтали в обе стороны, оцените разницу в величине зрачков. Вносите в поле зрения пациента предмет (можно пальцы исследующего) и спрашивайте, видит ли он этот предмет; оцениваются верхнее правое, верхнее левое, нижнее правое и нижнее левое для каждого глаза отдельно |
6 |
Нарушение функций тазовых органов |
Задержка мочеиспускания и/или дефекации. Недержание мочи и/или кала |
- |
7 |
Нарушение глотания* |
Специальных тестов для оценки глотания на догоспитальном этапе нет. Полезен расспрос самого пациента и окружающих; нередко дисфагия сочетается с дизартрией, назолалией (носовой оттенок голоса) и дисфонией (измененный тембр голоса); в случае подозрения на дисфагию пациенту нельзя давать питье, пищу и лекарства через рот |
При церебральном инсульте вышеперечисленные симптомы чаще всего развиваются остро (в течение нескольких минут или часов), последовательно или одновременно, им могут сопутствовать общемозговые симптомы (головная боль, головокружение, тошнота), общая слабость; диагноз инсульта более вероятен при наличии нарушения сознания или сочетании любых двух из 5 групп симптомов (со 2-й по 7-ю); нарушение сознания в отсутствие других симптомов может быть связано не только с ишемическим инсультом, но и с внутричерепным кровоизлиянием (могут наблюдаться более быстрое развитие симптомов, судорожный синдром), поражением центральной нервной системы при грубых метаболических нарушениях или инфекционном процессе; нарушение сознания до уровня сопора, комы, а также некоторые симптомы [♠] в совокупности или по отдельности могут указывать на вероятное нарушение кровообращения в бассейне вертебрально-базилярной системы; остальные симптомы свойственны нарушению кровообращения в бассейне сонных артерий.
В случае повторных инсультов стоит обратить внимание на быстроту нарастания симптомов, ранее имевшихся у больного (табл. 5-2). При изучении анамнеза необходимо выяснить, существует ли связь острого возникновения симптомов с ранее имевшимися у больного заболеваниями или недавно произошедшими событиями (например, ГК, приступы нарушения сердечного ритма или болей за грудиной, травма головы и шеи, обезвоживание и т.п.).
Нарастание неврологической симптоматики, отмечаемое во время наблюдения за больными, свидетельствует о развитии ОНМК, т.е. инсульт «в ходу», а формирование устойчивого неврологического дефицита свидетельствует о завершенности инсульта.
При обследовании необходимо учесть наличие факторов риска инсульта и сердечной патологии, перечень принимаемых лекарственных препаратов, в том числе пероральных контрацептивов, перенесенных инфекций или травм, состояний, предрасполагающих к развитию тромбозов и кровотечений.
Появление вышеперечисленных симптомов в течение короткого времени, а также обнаружение анамнестических сведений об имеющемся риске сосудистого заболевания делают вероятным диагноз инсульта.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Инсульт следует дифференцировать с состояниями, сопровождающимися грубыми расстройствами сознания и угнетением деятельности ЦНС:
-
внутричерепные объемные образования (опухоль, метастазирование в головной мозг, хроническая субдуральная гематома, посттравматическая гематома);
-
грубые метаболические нарушения (гипо-, гипергликемия, гиперкальциемия, гипонатриемия, уремия, кетоацидоз, печеночная кома);
-
острые отравления и токсическая энцефалопатия (синдром Гайе-Вернике);
-
инфекционные, вирусные, паразитарные и прионные заболевания головного мозга;
Можно выделить три основных критерия, свидетельствующих о возникновении инсульта: темп развития клинического синдрома, признаки очагового поражения мозга и связь острых событий с «сосудистым анамнезом». Основные трудности диагностики связаны с отсутствием яркого начала заболевания, длительным и прогрессирующим течением болезни, а также частым сочетанием очаговых симптомов с признаками повышения внутричерепного давления и смещения срединных структур. Эти признаки в большей степени характерны для опухолей головного мозга, поэтому при инсульте такой вариант течения называют псевдотуморозным.
Правильной диагностике способствуют: знание анамнеза, тщательное наблюдение за динамикой патологического процесса и учет результатов дополнительных исследований. В частности, опухолевые поражения, в отличие от сосудистых нарушений, характеризуются наличием симптомов «на отдалении», т.е. не совпадающих по локализации с определенным сосудистым бассейном, имеют признаки прогрессивного повышения внутричерепного давления и выраженную тенденцию к ухудшению, несмотря на проводимое лечение. При некоторых видах хронической патологии, сопровождающихся пароксизмальными ухудшениями (эпилепсия, обмороки, истерия и др.), существенно помогают сведения из жизни больного о том, что эти состояния стереотипно повторяются или пациент состоит на учете у невролога либо психиатра.
Важным дифференциально-диагностическим признаком поражения сосудов головного мозга может быть следующее: ремиттирующее течение предвестников, острое развитие при явлениях артериальной гипертензии, атеросклероза, инфекционно-аллергического поражения сосудов и наличии аномалий развития сосудистой системы; отсутствие гипертензионных проявлений; отсутствие гипертензивной ангиопатии сетчатки.
Все больные с симптомами инсульта или подозрением на острую сосудистую патологию подлежат экстренной госпитализации и обследованию.
Советы позвонившему
До прибытия бригады скорой помощи необходимо следующее:
ЛЕЧЕНИЕ
Скорая медицинская помощь на догоспитальном этапе
Как правило, источниками первичной информации о больном с симптомами инсульта служат его родственники, участковые терапевты, врачи скорой помощи, медицинские работники неотложной помощи, поликлиник и стационаров.
Последовательность оказания медицинской помощи больному с симптомами инсульта такова.
-
Врач (другой медицинский работник, родственник), выявивший больного с симптомами инсульта:
-
Врач сосудистого центра (дежурный невролог/анестезиолог блока интенсивной терапии и реанимации) после получения первичной информации проводит оценку:
-
Врач СМП (другой медицинский работник) оценивает общее состояние пациента и проводит коррекцию жизненно важных функций, при необходимости выполняет реанимационные мероприятия.
-
-
При обнаружении пациента, находящегося в критическом состоянии, прежде всего необходимо устранить потенциально опасные внешние факторы и придать горизонтальное положение.
-
Оценить витальные функции - дыхание (частота, глубина, характер) и кровообращение (артериальное давление, частота, ритмичность, интенсивность пульса на конечностях, пульсация сонных артерий).
-
Осмотреть голову и шею - травмы на лице и волосистой части головы; выделения гноя, крови, ликвора из носа или ушей; сухость, прикусывание языка; иктеричность склер, кровоизлияния в конъюнктиву, изменения размеров и формы зрачков; запах мочи, ацетона, алкоголя изо рта; ригидность шейных и затылочных мышц.
-
Осмотреть кожные покровы - цвет, влажность, наличие воспалительных, травматических и ишемических повреждений, следов инъекций; состояние поверхностного венозного русла.
-
Осмотреть туловище и конечности - спонтанная и пассивная двигательная активность (гиперкинез, тремор, плегия, характер мышечного тонуса, наличие патологических рефлексов и менингеальных знаков), наполненность мочевого пузыря (задержка мочи).
-
-
Выяснение анамнеза. Существенно помогают собранные сведения у сопровождающих лиц или родственников, найденные у больного рецептурные бланки, антидиабетические или противосудорожные препараты и др. В клинической оценке состояния пациента необходимо опираться на ряд главных вопросов.
-
-
Когда и в какой последовательности появились клинические симптомы заболевания?
-
Какова динамика состояния - нарастание, убывание или «мерцание» симптомов? Совершившийся инфаркт мозга или инсульт «в ходу» [20]?
-
Присутствуют ли нарушения двигательной функции, речи, сознания, зрения, глотания?
-
Какие факторы риска ОНМК (артериальная гипертензия, СД, мерцательная аритмия и др.) присутствуют у пациента?
-
Какие симптомы были раньше (при повторных инсультах), а какие появились сейчас?
Лечебные мероприятия, проводимые бригадой скорой помощи у пациентов с острым нарушением мозгового кровообращения
Необходимо провести оценку общего состояния и жизненно важных функций: уровня сознания, дыхания, кровообращения, в том числе лабораторно-инструментальную диагностику (определение уровня глюкозы в плазме крови, ЭКГ, пульсоксиметрию).
Базисная терапии направлена на устранение основных патологических состояний, сопровождающих ОНМК.
-
Дыхательные нарушения. Всем больным с инсультом необходим контроль проходимости дыхательных путей, показано постоянное или периодическое транскутанное определение насыщения кислорода в крови. При снижении данного показателя (до 94% и более) показано проведение оксигенотерапии с начальной скоростью подачи кислорода 2-4 л/мин. При нарушении сознания (менее 8 баллов по шкале комы Глазго), высоком риске аспирации, брадипноэ менее 12 или тахипноэ более 35-40 в минуту проводят интубацию трахеи и ИВЛ.
-
Артериальная гипертензия. В острейшем периоде инсульта повышенное АД становится основным фактором, поддерживающим адекватное кровоснабжение мозга при окклюзии мозговых сосудов, в связи с чем недопустимо резкое снижение АД. Антигипертензивную терапию начинают при показателях систолического давления, превышающих 220 мм рт.ст. (при подозрении на ишемический инсульт) и 180 мм рт.ст. (геморрагический характер ОНМК). Следует избегать любого резкого падения АД, поэтому не рекомендуют назначение нифедипина, внутривенное болюсное введение гипотензивных препаратов должно быть ограничено. Предпочтение следует отдавать пролонгированным формам гипотензивных препаратов. Используемые препараты: эналаприл 0,625-1,25 мг внутривенно струйно в течение 5 мин; магния сульфат - 1000-2000 мг внутривенно медленно (первые 3 мл за 3 мин) в течение 10-15 мин.
-
Артериальная гипотензия. Необходима адекватная (но не чрезмерная!) волемическая нагрузка, иногда в сочетании с инотропными препаратами (допамин в начальной дозе 5 мкг/кг в минуту). Применение с этой целью ГКК (преднизолон, дексаметазон) не является оправданным, так как не приводит к значимому управляемому повышению АД и сопровождается риском развития гипергликемии и язвообразования. При артериальной гипотензии (САД <100 мм рт.ст.) внутривенно капельно вводят декстран [ср. мол. масса 50 000-70 000] (полиглюкин♠), первые 50 мл струйно, или гидроксиэтилкрахмал 500 мл 6% раствора.
-
Водно-электролитный обмен. Основным инфузионным раствором служит 0,9% раствор натрия хлорида. Однако для быстрого восполнения ОЦК с целью поддержания адекватного АД могут быть использованы и препараты на основе 6% или 10% гидроксиэтилкрахмала. Гипоосмоляльные растворы [0,45% раствор натрия хлорида, 5% раствор декстрозы (глюкозы♠)] при инсульте противопоказаны из-за риска усугубления отека мозга. Нецелесообразно также рутинное использование глюкозосодержащих растворов из-за риска развития гипергликемии. Единственное показание для введения глюкозосодержащих растворов - гипогликемия.
-
Отек мозга и повышение внутричерепного давления. Все пациенты с нарушением сознания должны находиться в постели с приподнятым до 30° головным концом (без сгибания шеи!). У этой категории больных должны быть исключены или минимизированы эпилептические припадки, кашель, двигательное возбуждение и боль. Введение гипоосмоляльных растворов противопоказано!
-
Купирование судорожного синдрома. Для купирования генерализованных (тонические, клонические, тоникоклонические судороги во всех группах мышц с потерей сознания, непроизвольным мочеиспусканием, прикусом языка) и фокальных судорожных припадков (подергивания в отдельных группах мышц без потери сознания) используют диазепам 10 мг внутривенно медленно. При неэффективности - повторно (10 мг внутривенно) через 3-4 мин (максимальная суточная доза диазепама составляет 80 мг).
ВАЖНО! При оказании помощи пациентам-кандидатам для тромболитической терапии рекомендуют, если возможно, использовать неинъекционные лекарственные формы - в целях снижения риска внутримышечных кровоизлияний после применения тромболитического средства.
Наиболее часто встречающиеся ошибки на догоспитальном этапе
-
Применение кальция хлорида, менадиона натрия бисульфита (викасола♠), аминокапроновой или аскорбиновой кислоты для остановки кровотечения при подозрении на геморрагический инсульт (они начинают действовать только через несколько суток, эффективность при ОНМК не исследовали).
-
Назначение ацетилсалициловой кислоты противопоказано, потому что невозможно исключить геморрагический характер инсульта.
-
Применение фуросемида для лечения отека мозга не показано из-за возможного резкого снижения АД и усугубления ишемии головного мозга, а также развития гемоконцентрации и гиповолемии. Назначение с этой целью аминофиллина (эуфиллин♠) и ГКК (дексаметазона, преднизолона) также не рекомендовано из-за выраженного и малоуправляемого влияния на центральную гемодинамику с возможным развитием эффекта обкрадывания.
-
Назначение ноотропных средств в остром периоде инсульта [пирацетам, гексобендин+этамиван+этофиллин (инстенон♠), никотиноил гамма-аминомасляная кислота (пикамилон♠) и др.]. Эти препараты истощают резервы ауторегуляции головного мозга, находящегося в условиях острого ишемического повреждения.
-
Отказ в госпитализации пациентов с транзиторной ишемической атакой. Больных с транзиторной ишемической атакой госпитализируют так же, как и больных с инсультом.
Транспортировка в стационар
ОНМК (включая транзиторную ишемическую атаку и острую гипертоническую энцефалопатию) - абсолютное показание для госпитализации в специализированное отделение.
Бригада СМП доставляет больных с признаками инсульта в медицинские организации, оказывающие круглосуточную помощь по профилю «неврология» и где созданы отделения для больных с ОНМК. Независимо от тяжести состояния пациента, транспортировку осуществляют на носилках с приподнятым до 30° головным концом. Бригада СМП предварительно устно оповещает медицинскую организацию (отделение) о поступлении больного с признаками ОНМК с указанием приблизительного времени поступления (приказ МЗ № 928, 2012). Затем проводится госпитализация, минуя приемное отделение стационара.
Пациентам с ОНМК в первые 4-5 ч (от момента появления первых симптомов) необходима максимально быстрая и приоритетная госпитализация в специализированное отделение с целью возможного проведения тромболитической терапии.
Скорая медицинская помощь на догоспитальном этапе
Больных с признаками ОНМК осматривает дежурный врач-невролог, который оценивает общее состояние, неврологический статус, нарушения жизненно важных функций; организует ЭКГ, забор крови для определения количества тромбоцитов, содержания глюкозы, международного нормализованного отношения (МНО), АЧТВ. Для уточнения диагноза проводят КТ или МРТ головного мозга. Время с момента поступления больного в отделение до получения дежурным врачом-неврологом заключения лабораторных и инструментальных исследований должно составлять не более 40 мин.
При подтверждении диагноза инсульта пациентов (в том числе с транзиторной ишемической атакой) направляют в БИТ отделения для больных с ОНМК. Время с момента поступления больного в медицинскую организацию до перевода в профильное отделение составляет не более 60 мин.
Больным, у которых по заключению КТ или МРТ установлены признаки геморрагического инсульта, показана консультация нейрохирурга в срок не позднее 60 мин с момента получения результатов исследования, по итогам которой консилиум врачей принимает решение о тактике лечения и направлении госпитализации (нейрохирургическое отделение или БИТ отделения для больных с ОНМК). При прогнозируемой длительности ИВЛ более 7 сут консилиум может принять решение о госпитализации пациента в отделение общей реанимации.
Мероприятия базисной терапии проводятся сотрудниками отделения (неврологом или реаниматологом БИТ) на этапе диагностики при поступлении, затем - в БИТ или нейрохирургическом отделении (базисная и специфическая терапия).
Наиболее часто встречающиеся ошибки на стационарном этапе следующие.
Противопоказания и ограничения
-
Проведение медикаментозной терапии гиперосмолярными и гипертоническими солевыми растворами с целью профилактики отека головного мозга противопоказано.
-
Не рекомендовано применение гипотонических и глюкозосодержащих растворов с целью восполнения объема и в качестве среды для внутривенных инфузий.
-
Противопоказания к введению гиперосмолярных растворов: почечная недостаточность, гиперосмолярная кома, гипергликемия, осмолярность плазмы выше 320 мосм/л, гематокрит выше 45-50%, ожирение III степени, декомпенсированная сердечная недостаточность.
-
Использование ГКК не получило доказательств эффективности в качестве средств лечения отека мозга при инсультах.
-
Проведение медикаментозного лечения при клинической картине острой окклюзионной гидроцефалии нецелесообразно и неэффективно - необходимо оперативное лечение.
СПИСОК ЛИТЕРАТУРЫ
-
Ведение больных с острым нарушением мозгового кровообращения на догоспитальном этапе: Методические рекомендации / Под ред. В.И. Скворцовой. - М., 2010. - 35 с.
-
Виленский Б.С. Неотложные состояния в неврологии. - СПб.: Фолиант, 2004. - 512 с.
-
Ворлоу Ч.П., Денис М.С., Ван Гейн Ж. и др. Инсульт: практическое руководство для ведения больных / Под ред. А.А. Скоромца, В.А. Сорокоумова. - СПб.: Политехника, 1998. - 630 с.
-
Инсульт: диагностика, лечение, профилактика. - 2-е изд. / Под ред. З.А. Суслиной, М.А. Пирадова. - М.: МЕДпресс-информ, 2009. - 288 с.
-
Инсульт: Клиническое руководство / Под ред. В.И. Скворцовой. - М.: МЕДпресс-информ, 2008. - 224 с.
-
Неврология: национальное руководство / Под ред. Е.И. Гусева, А.Н. Коновалова, В.И. Скворцовой, А.Б. Гехт. - М.: ГЭОТАР-Медиа, 2010. - 1040 с.
-
Одинак М.М., Вознюк И.А., Янишевский С.Н. Инсульт: вопросы этиологии, патогенеза, алгоритмы диагностики и терапии. - СПб.: ВМедА, 2005. -192 с.
-
Организация неотложной помощи, диагностики и лечения больных с мозговыми инсультами в Санкт-Петербурге: Методическое пособие / Под ред. А.А. Скоромца, М.М. Одинака, утв. Комитетом по здравоохранению Санкт-Петербурга. - 2011. - 57 с.
-
Российская Федерация. Министерство здравоохранения и социального развития РФ. Об утверждении порядка оказания медицинской помощи больным с острыми нарушениями мозгового кровообращения. 15 ноября. 2012 г. Приказ МЗ РФ № 928.
-
Руководство по скорой медицинской помощи / Под ред. Верткина А.Л., Багненко С.Ф. - М.: ГЭОТАР- Медиа, 2006. - 820 с.
-
Stroke: Practical Guide for Clinicians / Ed. N.M. Bornstein. - Basel: Karger, 2009.
5.2. КОМЫ
Е.Ю. Ковальчук
ОПРЕДЕЛЕНИЕ
Кома (от греч. κωμα - глубокий сон) - состояние церебральной недостаточности, характеризующееся нарушением координирующей деятельности ЦНС, автономным функционированием отдельных систем, утрачивающих способность к саморегуляции и поддержанию гомеостаза на уровне целостного организма; клинически проявляется потерей сознания, нарушением двигательных, чувствительных и соматических функций, в том числе жизненно важных.
Знание различных типов комы, своевременное их распознавание, умение определить причину развития коматозного состояния, а также активная специфическая терапия - важнейшие задачи для медицинских специалистов первичного звена, в том числе работников СМП, которые нередко первыми встречаются с этой патологией.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Кома возникает как осложнение ряда заболеваний, сопровождающихся значительными изменениями условий функционирования ЦНС, либо как проявление первичного повреждения структур головного мозга, например при тяжелой ЧМТ.
Все причины ком можно свести к четырем основным вариантам:
Несмотря на многообразие этиологических факторов, патогенетические механизмы развития комы имеют много общего, а первичные причины одних коматозных состояний могут выступать основой патогенеза для других. В то же время комы разного происхождения отличаются по отдельным элементам патогенеза и клиническим проявлениям, что требует дифференцированной терапевтической тактики. Патогенез коматозных состояний можно свести к нескольким взаимосвязанным процессам.
-
Нарушения клеточного дыхания и обмена веществ в головном мозге. В их основе могут быть гипоксемия, анемия, расстройства мозгового кровообращения с вторичной клеточной гипоксией, блокада дыхательных ферментов цитотоксичными ядами, ацидоз (при респираторной, диабетической и других видах комы), дефицит энергетических веществ или блокада их утилизации (при алиментарно-дистрофической и гипогликемической коме). Вследствие гипоксии в клетках мозга нарушаются процессы окислительного фосфорилирования, снижается содержание АТФ и креатинфосфата, возрастает количество аденозиндифосфата, аммиака и молочной кислоты.
-
Дисбаланс электролитов. Изменения клеточных потенциалов и процессов поляризации мембран нейронов, а также сдвиг осмотических отношений в клеточном и межклеточном пространстве способствуют развитию диабетической, печеночной, уремической, хлорпенической и некоторых других видов комы.
-
Нарушение высвобождения медиаторов в синапсах ЦНС. В их основе могут быть гормональные расстройства при эндокринных заболеваниях, нарушение обмена аминокислот, вторичная недостаточность клеточных ферментов и АТФ при гипоксии или воздействии цитотоксических ядов.
-
Изменения физических свойств и структуры головного мозга и внутричерепных образований. Патогенетическое значение имеют набухание и отек мозга и мозговых оболочек, повышение внутричерепного давления, нарушающие циркуляцию крови и ликвора. Механическое повреждение клеток мозга с развитием комы происходит при ЧМТ, кровоизлияниях в мозг, опухолевых процессах в полости черепа.
КЛАССИФИКАЦИЯ
В настоящее время единой классификации ком не существует. В практической деятельности целесообразно использовать классификацию, в основе которой лежит этиология ком (табл. 5-3).
Для оценки прогноза и выбора тактики лечения весьма важно определить, что привело к развитию коматозного состояния:
КЛИНИЧЕСКАЯ КАРТИНА
Ведущую роль в клинической картине коматозных состояний занимают признаки угнетения сознания и ослабление рефлексов (кожных, сухожильных, корнеальных и т.д.), прогрессирующие до полного угасания по мере углубления комы.
Угнетение сознания может происходить очень быстро (при инсульте, эпилепсии, ЧМТ) или медленно (при опухолях мозга, метаболических комах). В последних случаях можно выделить прекоматозный период с постепенным усугублением расстройств сознания.
Выделяют несколько последовательных этапов угнетения сознания.
-
Оглушение - резкое затруднением психической деятельности, почти постоянная сонливость, прерывающаяся иногда эпизодами двигательного возбуждения. Больной дезориентирован в месте и времени, способен выполнять только элементарные задания (открыть глаза, показать язык, пожать руку и т.д.). Реакция на боль сохранена. Речевой контакт резко затруднен. Ответы на вопросы (чаще состоят из односложных «да» или «нет») можно получить после настойчивых обращений. Возможны персеверации - многократные повторения одних и тех же слов.
-
Сопор - глубокое угнетение сознания, при котором больной пассивен, безучастен, хотя и способен реагировать на энергичные внешние раздражители (открывать глаза, односложно отвечать на вопросы, отстраняться от раздражителя), после чего снова возвращается к прежнему состоянию. При сопоре рефлексы сохранены, больной самостоятельно меняет положение в постели.
-
Кома поверхностная - «неразбудимость», т.е. отсутствие периодов бодрствования. Пациент не открывает глаза при сильных болевых и звуковых раздражениях. Защитные реакции могут быть либо координированными, либо в форме генерализованных движений с формированием патологической позы (чаще позы декортикации). Стволовые и спинальные рефлексы сохранены, возможно появление двустороннего рефлекса Бабинского. Витальные функции (дыхание и кровообращение) достаточно стабильны.
-
Кома глубокая - полное отсутствие двигательной реакции на звуковые и умеренные болевые раздражители. На болевые стимулы большей силы возникают защитные реакции - генерализованные движения с развитием декортикационной или децеребрационной позы. Возможны мышечная гипотония и гипорефлексия, выраженные нарушения витальных функций.
-
Кома атоническая - угасание всех рефлекторных актов, в том числе жизненно важных. Типичны неадекватное дыхание (брадипноэ с частотой менее 10 в минуту и др.), нарушение сердечной деятельности (коллапс, аритмия, цианоз кожи и слизистых оболочек), двусторонний мидриаз, атония, арефлексия.
| Первично церебральные комы | Комы в результате вторичного поражения ЦНС эндогенными факторами | Комы в результате вторичного поражения ЦНС экзогенными факторами |
|---|---|---|
Цереброваскулярная (в результате ишемического или геморрагического инсульта, субарахноидального кровоизлияния). Эпилептическая. Травматическая. При внутричерепных объемных процессах (опухоли, абсцессы). При инфекционном поражении ткани мозга или мозговых оболочек |
При недостаточности функции внутренних органов (уремическая, печеночная, гипоксическая, вследствие поражения системы дыхания или кровообращения), При заболеваниях эндокринной системы (диабетическая, гипотиреоидная, тиреотоксическая, гипокортикоидная и др.). При новообразованиях (гипогликемия при гормонально активной опухоли β-клеток поджелудочной железы или массивных гормонально неактивных злокачественных опухолях). При других терапевтических, хирургических, инфекционных и прочих заболеваниях (малярийная, пернициозно-анемическая кома и др.) |
Гипогликемическая (при относительной или абсолютной передозировке сахароснижающих препаратов). Алиментарно-дистрофическая (при голодании). При интоксикациях (алкогольная, опиатная, барбитуратная, при отравлении транквилизаторами, метанолом, угарным газом и др.). При переохлаждении, электротравме и др. Гипертермическая (в результате перегревания) |
Для определения уровня сознания используют шкалу тяжести комы Глазго (табл. 5-4).
Интерпретация полученных результатов по шкале комы Глазго:
На протяжении многих лет шкала комы Глазго считалась «золотым стандартом» в градации глубины комы. Однако оценить рефлексы ствола головного мозга или речевую реакцию у интубированных больных с ее помощью не представлялось возможным. В настоящее время большое распространение получила шкала комы FOUR (Full Outline of UnResponsiveness), имеющая определенные преимущества перед шкалой комы Глазго:
Шкала комы FOUR разработана в клинике Мейо и представлена Э.Ф. Виждиксом и коллегами в 2005 г. Многочисленные исследования подтвердили эффективность этой шкалы.
Шкала комы FOUR включает четыре параметра.
| Открывание глаз | Оценка, баллы |
|---|---|
Спонтанное |
4 |
На обращенную речь |
3 |
На болевой раздражитель |
2 |
Отсутствует |
1 |
Речевая реакция |
- |
Быстрый и правильный ответ на заданный вопрос |
5 |
Спутанная речь |
4 |
Ответ по смыслу не соответствует вопросу |
3 |
Нечленораздельные звуки в ответ на заданный вопрос |
2 |
Отсутствие речи |
1 |
Двигательная реакция |
- |
Выполнение движений по команде |
6 |
Целенаправленное движение в ответ на болевое раздражение (отталкивание) |
5 |
Отдергивание конечности в ответ на болевое раздражение |
4 |
Патологическое сгибание в ответ на болевое раздражение |
3 |
Патологическое разгибание в ответ на болевое раздражение |
2 |
Отсутствие движений |
1 |
Всего |
3-15 |
Таким образом, максимальное число баллов по шкале FOUR - 16, а минимальное - 0.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальная диагностика различных видов ком осложнена тем, что общим для них становится бессознательное состояние больного. Часто отсутствует анамнез заболевания, поэтому большое значение придают микросимптоматике: запаху изо рта, влажности кожи, мышечному тонусу и т.д. Помимо этого, комы необходимо дифференцировать с псевдокоматозными состояниями, такими как абулический статус, бессудорожный эпилептический статус, синдром «запертого человека», акинетический мутизм, кататония или истерия при шизофрении. Основной отличительный признак вышеперечисленных состояний - при попытке открытия глаз ощущается сопротивление, сохранены сухожильные рефлексы и реакция зрачков на свет.
Основные клинические особенности наиболее часто встречающихся коматозных состояний
-
Алкогольная кома - в анамнезе прием алкоголя. Характерно постепенное нарастание симптомов опьянения с развитием комы, которой иногда предшествует выраженное психомоторное возбуждение. Объективно отмечаются гиперемия кожи лица, гипергидроз, бронхорея, маятникообразное движение глазных яблок, мышечная атония, артериальная гипотензия, тахикардия, запах алкоголя в выдыхаемом воздухе. Иногда могут возникать эпилептиформные приступы с утратой сознания, но без прикуса языка, непроизвольного мочеиспускания и судорог (или с кратковременными судорожными подергиваниями).
-
Гипертермическая кома (тепловой удар) - перегревание организма под воздействием высоких температур (особенно при высокой влажности). Развивается постепенно, но возможно и внезапное начало. Характерно появление вялости, адинамии, выраженной потливости, сердцебиения, головокружения, рвоты, нарушения сознания. Температура тела повышается до 41 °C и более, затем может снизиться. Наблюдаются тахипноэ, дыхание по типу Чейна-Стокса, судороги клонико-тонического типа, мидриаз, артериальная гипотензия, олигурия, анурия. Нередко развивается отек легких.
-
Гипергликемическая кетоацидотическая кома, Возникает чаще при инсулинозависимом СД (СД 1типа). Обычно развивается в течение нескольких часов, сопровождаясь значительным повышением сахара крови. В начальный период развития комы появляются тошнота, рвота и боли в животе. Из-за абсолютной инсулиновой недостаточности активизируется распад жировой ткани, что приводит к повышенному образованию кетоновых тел, в частности ацетона. Ацетон выводится из организма с мочой и выдыхаемым воздухом, причем в таких количествах, что его запах легко ощутить изо рта больного. Высокое содержание ацетона, в свою очередь, повышает кислотность крови (ацидоз), что приводит к глубокому и шумному дыханию, благодаря чему организм освобождается от избытка ацетона. Без специального лечения нарушения обмена прогрессируют, больной теряет сознание - развивается кетоацидотическая кома.
-
Гипергликемическая некетоацидотическая гипер-осмолярная кома - тяжелейшая степень и разновидность диабетической комы, характеризуется выраженным обезвоживанием организма, снижением АД, учащенным сердцебиением, снижением тонуса глазных яблок, прогрессирующей слабостью, снижением мышечного тонуса и сухожильных рефлексов. Особенность гипер-осмолярной комы - раннее появление неврологических симптомов (подергивания в мышцах конечностей, судороги, затруднения речи, галлюцинации, вплоть до потери сознания).
-
Гипогликемическая кома - острое патологическое состояние, связанное с падением или резким перепадом уровня гликемии и проявляющееся реакцией нервной системы в определенной последовательности (кора больших полушарий мозжечок подкорково-диэнцефальные структуры - жизненно важные центры продолговатого мозга). Как правило, развивается внезапно. При легкой гипогликемии у больного появляются чувство жара, дрожание рук и всего тела, иногда головная боль, голод, повышенная потливость, ощущение сердцебиения, общая слабость. Начальные симптомы гипогликемии обычно легко устраняются своевременным приемом углеводов. Если помощь не оказана, больной в течение короткого времени впадает в гипогликемическую кому - отмечаются брадикардия, гипотермия, артериальная гипотензия, мышечная атония, гипо- и арефлексия. Реакция зрачков на свет и роговичные рефлексы отсутствуют. Следует отметить, что у лиц, длительно страдающих СД, симптомы гипогликемии могут возникать и при нормальных уровнях глюкозы плазмы крови. Такие состояния чаще наступают при значительных и резких перепадах уровней гликемии (например, быстрое снижение с 18-20 до 7-8 ммоль/л).
-
Гипокортикоидная (надпочечниковая) кома. Может возникать остро, молниеносно или постепенно с нарастанием вялости, слабости, утомляемости, артериальной гипотензии, снижением массы тела, появлением ортостатических коллапсов. Возможны бронзовая окраска кожи и геморрагические высыпания. При коме этого типа отмечают поверхностное шумное дыхание (патологическое дыхание Куссмауля), мышечную ригидность, судорожные припадки, гипертермию, артериальную гипотензию, расширение зрачков.
-
Алиментарно-дистрофическая кома. Возникает остро, характерно двигательное возбуждение, затем - сопор, переходящий в кому. Углублению комы способствует интоксикация, вызванная повышенным распадом тканей и клеточной гипоксией. При осмотре больного обращают на себя внимание сухость и бледность кожи, кахексия, атрофия подкожной клетчатки и мышц, нередко - акроцианоз. Тонус мышц снижен, периодически бывают судороги тонического типа. АД снижено, пульс слабый, дыхание неглубокое и частое, возможно брадипноэ. Тоны сердца глухие, рефлексы угнетены, часто наблюдают симптом Бабинского и менингеальный синдром.
-
Опиатная кома. Относительно быстро развивающееся наркотическое опьянение может в короткие сроки перейти в кому. У больных отмечают патологическое дыхание (поверхностное, аритмичное, Чейна-Стокса, апноэ), цианоз, гипотермию, брадикардию. Возможна артериальная гипотензия вплоть до коллапса, редко - отек легких. Почти постоянно выявляют «точечные зрачки» [кроме отравления тримеперидином (промедолом♠) или в комбинации с атропином]. Следует иметь в виду, что пациенты нередко скрывают факт употребления наркотических веществ. Однако не стоит забывать, что множественные следы от инъекций и другие признаки употребления наркотических веществ не исключают другой (например, травматической) этиологии комы.
-
Травматическая кома. Как правило, присутствуют указания на травму. Заболевание чаще развивается мгновенно, однако возможно и наличие «светлого промежутка», во время которого больного могут беспокоить резкая головная боль, тошнота, рвота, психомоторное возбуждение. Общемозговая симптоматика может сочетаться с менингеальными знаками и признаками очагового поражения головного мозга. Брадикардия и редкое дыхание сменяются на поздних стадиях тахикардией и тахипноэ.
-
Цереброваскулярная кома. Возникает, как правило, у больных с артериальной гипертензией, атеросклерозом, нарушениями сердечного ритма, аневризмами мозговых артерий, васкулитами, пороками сердца. Характерна общемозговая, очаговая неврологическая и менингеальная симптоматика. Дифференциальную диагностику на догоспитальном этапе между ишемическим и геморрагическим инсультом не проводят.
-
Эклампсическая кома. Эклампсии в большинстве случаев предшествуют симптомы преэклампсии: сильная головная боль, мелькание «мушек» перед глазами, боль в подложечной области, тошнота, рвота, диарея. Эти явления возникают обычно при наличии отеков, протеинурии и артериальной гипертензии (нефропатия) в период между 20-й неделей беременности и концом 1-й недели после родов. После окончания судорожного припадка больная впадает в состояние комы, которая может быть кратковременной или длительной. Сознание возвращается постепенно, отмечается амнезия, больная жалуется на общую слабость, разбитость. В тяжелых случаях коматозное состояние может продолжаться, вплоть до нового судорожного припадка.
-
Эпилептическая кома. Развитие данной комы проходит в два этапа. Этап эпилептического статуса - начало припадка внезапное: больной теряет сознание, возникают тонические и клонические судороги. Лицо цианотичное, прикус языка, изо рта выделяется пенистая жидкость розового цвета. Мочеиспускание и дефекация непроизвольные. Дыхание хриплое, пульс учащен. Сухожильные рефлексы отсутствуют. Зрачки широкие, не реагируют на свет. По завершению эпилептического статуса выявляют мышечную гипотонию, отведение глаз в сторону, арефлексию, тахипноэ, тахикардию, патологические стопные рефлексы, что соответствует этапу постэпилептического сна. Зачастую присутствуют указания на наличие в анамнезе ЧМТ, опухоли головного мозга, инсульта, эпилептического припадка и т.д.
Советы позвонившему
-
Нельзя менять положение тела и головы пострадавшего, за исключением продолжающейся рвоты, в связи с риском развития аспирации. Рекомендуется аккуратно повернуть голову на бок, очистить ротовую полость от пищи, вынуть зубные протезы.
-
Не следует проводить мероприятия, влияющие на температуру тела пострадавшего (согревание, охлаждение).
ЛЕЧЕНИЕ
В связи с невозможностью сбора анамнеза у пациента обязательно следует расспросить родственников или очевидцев. Необходимо выяснить следующие аспекты:
-
наличие хронических заболеваний (СД, артериальная гипертензия, ЧМТ, эпилепсия, инсульт, нарушения ритма и т.д.);
-
наличие хронических интоксикаций (алкоголь, наркотические средства), травм и инфекций в анамнезе;
-
обстоятельства, предшествующие потере сознания (головокружение, жажда, нарушение координации, употребление алкоголя и др.);
При обследовании пациентов, находящихся в коматозном состоянии, целесообразно придерживаться следующих этапов:
-
оценка витальных функций - дыхания и кровообращения. Определяют проходимость дыхательных путей, характер дыхания, наличие патологических типов дыхания; частоту и наполнение пульса, ритм сердца, АД;
-
общий осмотр больного. Особое внимание следует обратить на признаки травмы (ссадины, кровоподтеки, припухлости и др.), кровотечение из ушей и носа, наличие периорбитальной гематомы, изменение цвета, влажности, температуры кожи, запах изо рта, температуру тела и любые другие симптомы острой патологии;
-
краткий неврологический осмотр - оценка стволовых рефлексов (реакции зрачков, положения и движения глазных яблок), позы, мышечного тонуса, глубоких рефлексов, патологических знаков, непроизвольной двигательной активности, симптомов раздражения мозговых оболочек.
Обследование больного в коматозном состоянии необходимо сочетать с проведением неотложных мероприятий по устранению угрожающих жизни нарушений дыхания и кровообращения.
Всем пациентам в коматозном состоянии показаны следующие лабораторно-инструментальные исследования:
Всех больных в состоянии комы необходимо госпитализировать в реанимационное отделение: при инсульте и субарахноидальном кровоизлиянии - в блок интенсивной терапии для больных с ОНМК, при ЧМТ - в нейрореанимационный блок.
Часто встречающиеся ошибки
Мероприятия, недопустимые при коматозных состояниях
-
Вне зависимости от глубины церебральной недостаточности противопоказано применение средств, угнетающих ЦНС (наркотических анальгетиков, нейролептиков, транквилизаторов), так как это чревато усугублением тяжести состояния пациента. Исключение составляют комы с судорожным синдромом - показан диазепам.
-
Противопоказано применение средств со стимулирующим действием (психостимуляторов, дыхательных аналептиков); исключение составляет дыхательный аналептик бемегрид, который как специфический антидот показан при отравлении барбитуратами.
-
На догоспитальном этапе не следует проводить инсулинотерапию.
-
Для купирования артериальной гипертензии не следует применять внутримышечное введение 25% раствора магния сульфата и недопустимо введение клонидина и азаметония бромида (пентамина♠). Противопоказано назначение комбинаций гипотензивных препаратов - возможно избыточное снижение АД и, как следствие этого, - вторичное повреждение ЦНС и усугубление состояния пациента.
-
При коме обязательно введение 40% декстрозы (с предварительным введением тиамина в дозе 100 мг) с диагностической целью, чем часто пренебрегают.
-
Как правило, пренебрегают введением налоксона (антагониста опиоидных рецепторов).
-
Часто не проводят катетеризацию периферической вены, что значительно затрудняет инфузионную терапию.
-
При интубации трахеи часто пренебрегают введением 0,1% раствора атропина в дозе 0,5 мл в качестве премедикации.
-
При лечении отека мозга вместо осмотических диуретиков применяют фуросемид, а вместо дексаметазона - препарата выбора, используют преднизолон.
-
Недостаточно тщательно проводят обследование больных: не оценивают глубину комы, не определяют частота дыхания, ЧСС, АД, редко регистрируется ЭКГ.
Скорая медицинская помощь на догоспитальном этапе
При оказании медицинской помощи на догоспитальном этапе больного, находящегося в коматозном состоянии, следует немедленно госпитализировать в стационар с одновременным началом интенсивной терапии.
Терапию можно разделить на недифференцированную (при любой коме) и дифференцированную (в зависимости от вида комы).
Недифференцированная терапия включает следующее.
-
Восстановление (или поддержание) адекватного состояния жизненно важных функций.
-
Дыхание - санация дыхательных путей для восстановления их проходимости, установка воздуховода или фиксация языка, ИВЛ с помощью маски или через интубационную трубку (при необходимости - трахеоили коникотомия), кислородотерапия (4-6 л/мин через носовой катетер или 60% кислородно-воздушную смесь через маску, интубационную трубку); интубации трахеи во всех случаях должна предшествовать премедикация 0,1% раствором атропина в дозе 0,5 мл (за исключением отравлений холинолитическими препаратами).
-
-
при падении артериального давления - капельное введение 1000-2000 мл 0,9% раствора натрия хлорида, 5% раствора декстрозы или 400-500 мл декстрана [ср. мол. масса 35 000-45 000] (декстран 40♠), или 500 мл гидроксиэтилкрахмала (рефортана♠) с присоединением (при неэффективности инфузионной терапии) прессорных аминов - допамина, норэпинефрина (норадреналина♠);
-
в случае комы на фоне артериальной гипертензии - коррекция высокого АД до значений, превышающих «рабочие» на 15-20 мм рт.ст. (при отсутствии анамнестических сведений - не ниже 150-160/80-90 мм рт.ст.). Снижение АД достигается путем уменьшения внутричерепного давления введением 1250-2500 мг магния сульфата болюсно в течение 7-10 мин; при противопоказаниях к магнию - вводят 30-40 мг мебендазола (болюсно 3-4 мл 1% или 6-8 мл 0,5% раствора), при незначительном повышении АД - 10 мл 2,4% раствора аминофиллина; - при аритмиях - восстановление адекватного сердечного ритма.
-
-
-
Иммобилизация шейного отдела позвоночника при любом подозрении на травму.
-
Катетеризация периферической вены. При комах ЛС вводятся только парентерально (прием внутрь может привести к аспирации).
-
Катетеризация мочевого пузыря должна проводиться по строгим показаниям, поскольку в условиях догоспитальной помощи эта манипуляция сопряжена с опасностью септических осложнений, а при транспортировке сложно обеспечить необходимую степень фиксации.
-
Введение желудочного зонда при сохраненном рвотном рефлексе без предварительной интубации трахеи и ее герметизации раздутой манжеткой чревато развитием аспирации желудочного содержимого (потенциально летального осложнения, для предупреждения которого и устанавливается зонд). Очевидно, что «правило трех катетеров» (катетеризация периферической вены, мочевого пузыря и установка желудочного или назогастрального зонда) при ведении больных с комой на догоспитальном этапе не становится обязательным.
-
Дифференциальная диагностика и борьба с гипогликемией - патогенетическим звеном ряда коматозных состояний.
-
Болюсное введение 20-40 мл 40% раствора декстрозы (глюкозы♠); при отсутствии эффекта дозу можно увеличить.
-
При введении 40% раствора декстрозы (глюкозы♠) необходимо осуществлять профилактику острой энцефалопатии Гайе-Вернике - результат дефицита витамина B1, усугубляющегося на фоне поступления больших доз декстрозы (глюкозы♠), особенно при алкогольном опьянении и длительном голодании. Во всех случаях инфузии 40% раствора декстрозы должно предшествовать (при переносимости) болюсное введение 100 мг тиамина (2 мл 5% раствора витамина B1♠).
-
-
Лечебно-диагностическое применение антидотов.
-
Антагонист опиатных рецепторов налоксон показан при подозрении на интоксикацию наркотическими средствами, однако положительная реакция (правда, неполная и кратковременная) возможна и при других видах ком, например алкогольной. Налоксон следует вводить при частоте дыханий <10 в минуту и наличии «точечных зрачков». Начальная доза составляет от 0,4-1,2 до 2 мг (внутривенно или эндотрахеально) с возможным дополнительным введением через 20-30 мин при повторном ухудшении состояния. Возможно комбинирование внутривенного и подкожного введения для пролонгации эффекта.
-
Антагонист бензодиазепиновых рецепторов флумазенил показан при отравлении или при подозрении на отравление препаратами бензодиазепинового ряда [диазепам (реланиум♠, седуксен♠), оксазепам (тазепам♠, нозепам♠), медазепам (мезапам♠), бромдигидрохлорфенилбензодиазепин (феназепам♠)]. Флумазенил вводят в дозе 0,2 мг внутривенно в течение 15 с, в дальнейшем при необходимости - по 0,1 мг каждую минуту до общей дозы 1 мг. Не следует забывать, что при смешанном отравлении бензодиазепинами и трициклическими антидепрессантами использование флумазенила может привести к развитию судорожного синдрома.
-
-
Терапия внутричерепной гипертензии и отека головного мозга.
-
Наиболее действенным и универсальным методом служит ИВЛ в режиме гипервентиляции, однако из-за множества тяжелых побочных эффектов, особенно при отсутствии адекватного контроля на догоспитальном этапе, целесообразно применять ИВЛ только по жизненным показаниям (эффективность в отношении внутричерепной гипертензии сохраняется в течение 1 ч).
-
При отсутствии высокой осмолярности крови (имеющейся, например, при гипергликемии или гипертермии) и угрозы развития или усиления кровотечения (в частности, при травме, геморрагическом инсульте), дегидратацию устраняют введением осмотического диуретика - маннитола из расчета 1-2 г/кг (в виде 20% раствора) в течение 10-20 мин. Для предупреждения последующего повышения внутричерепного давления и нарастания отека мозга (синдрома «рикошета»), после завершения инфузии маннитола, вводят до 40 мг фуросемида.
-
Традиционное применение ГКК, уменьшающих сосудистую проницаемость и отек тканей вокруг очага поражения, основано на их доказанном эффекте при перифокальном воспалении. Применяется метилпреднизолон или дексаметазон в доза 8 мг внутривенно.
-
Следует ограничить введение гипотонических растворов, а также 5% раствора декстрозы и 0,9% раствора натрия хлорида (не более 1 л/м2 поверхности тела в сутки). Это положение не затрагивает комы, протекающие на фоне гемоконцентрации (гипергликемические, гипертермическая, гипокортикоидная, алкогольная).
-
Наибольшую эффективность в купировании отека головного мозга дает комбинация вышеперечисленных методов.
-
-
Нейропротекция и повышение уровня бодрствования.
-
При нарушениях сознания до уровня поверхностной комы показано следующее:
-
внутривенное введение антиоксидантов: этилметилгидроксипиридина сукцината (мексидол♠) - 6 мл 0,5% раствора болюсно за 5-7 мин или метилэтилпиридинола (эмоксипин♠) - 15 мл 1% раствора маленькой капельницей;
-
интраназальное введение метионил-глутамил-гистидил-фенилаланил-пролил-глицил-пролина (семакс♠) в дозе 3 мг (по 3 капли 1% раствора в каждый носовой ход).
-
При глубокой коме - метионил-глутамил-гистидил-фенилаланил-пролил-глицил-пролин (семакс♠) в вышеуказанных дозах в сочетании с антиоксидантной терапией. Ноотропные препараты [пирацетам, никотиноил гамма-аминомасляная кислота (пикамилон♠), пиритинол (энцефабол♠) и др.] противопоказаны на данном этапе.
-
-
Мероприятия по прекращению поступления токсина в организм при отравлении:
-
-
Нормализация температуры тела:
-
при переохлаждении - согревание больного без использования грелок (при отсутствии сознания возможны ожоги) и внутривенное введение подогретых растворов;
-
при высокой гипертермии - гипотермия физическими методами (холодные компрессы на голову и крупные сосуды, обтирания холодной водой или растворами этилового спирта и столового уксуса в воде) и фармакологическими средствами (препараты из группы анальгетиков-антипиретиков).
-
-
Купирование судорог - введение диазепама в дозе 10 мг внутривенно;
-
Устранение рвоты - введение метоклопрамида в дозе 10 мг внутривенно или внутримышечно.
-
Дифференциальная терапия отдельных коматозных состояний
Алкогольная кома. Болюсное введение 0,5-1 мл 0,1% раствора атропина, после интубации трахеи - промывание желудка через зонд (целесообразно в течение 4 ч после приема алкоголя) до чистых промывных вод (10-12 л воды комнатной температуры); введение энтеросорбента, согревание, инфузии 0,9% раствора натрия хлорида с начальной скоростью 200 мл за 10 мин под контролем частоты дыхания, ЧСС, АД и аускультативной картины легких с возможным переходом на раствор натрия хлорида сложный [калия хлорид+кальция хлорид+натрия хлорид] (раствор Рингера♠); болюсное или капельное введение до 120 мл 40% раствора декстрозы, дробное введение витаминов - тиамина (100 мг), пиридоксина (100 мг), цианокобаламина (до 200 мкг), аскорбиновой кислоты (500 мг); при гемодинамической неэффективности инфузионной терапии - вазопрессорные амины [допамин (дофамин♠), норэпинефрин (норадреналин♠)].
-
Гипергликемические кетоацидотическая и гиперосмолярная комы. Инфузия 0,9% раствора натрия хлорида в объеме 1000-1500 мл. При гиперосмолярной коме и длительном течении кетоацидотической показана гепаринотерапия (до 10 тыс. ЕД внутривенно).
-
Гипертермическая кома. Охлаждение, нормализация дыхания; инфузия 0,9% раствора натрия хлорида с начальной скоростью 1000-1500 мл/ч, гидрокортизона до 125 мг.
-
Гипогликемическая кома. Болюсное введение 40% раствора декстрозы (с предварительным введением 100 мг тиамина) в дозе 20-60 мл, но из-за угрозы отека мозга - не более 120 мл. При необходимости дальнейшего введения раствора декстрозы - инфузии в убывающей концентрации (20-10-5%) с введением дексаметазона или метилпреднизолона в дозе 4-8 мг для предупреждения отека мозга и в качестве контринсулярного фактора. При введении больших доз декстрозы, если отсутствуют противопоказания, допустимо подкожное введение до 0,5-1 мл 0,1% раствора эпинефрина. При длительном коматозном состоянии (несколько часов и более) показано внутривенное введение 10 мл 25% раствора магния сульфата (до 2500 мг).
-
Гипокортикоидная кома. Болюсное введение 40% раствора декстрозы и тиамина, 125 мг гидрокортизона, инфузии 0,9% раствора натрия хлорида (с добавлением 40% раствора декстрозы из расчета 60 мл на 500 мл раствора с учетом уже введенного количества) с начальной скоростью 1000-1500 мл/ч под контролем частоты дыхания, ЧСС, АД и аускультативной картины легких.
-
Алиментарно-дистрофическая кома. Согревание больного, инфузии 0,9% раствора натрия хлорида (с добавлением 40% раствора декстрозы из расчета 60 мл на 500 мл раствора) с начальной скоростью 200 мл за 10 мин под контролем частоты дыхания, ЧСС, АД и аускультативной картины легких. Дробное введение витаминов - тиамина (100 мг), пиридоксина (100 мг), цианокобаламина (до 200 мкг), аскорбиновой кислоты (500 мг), гидрокортизона 125 мг. При адекватной инфузионной терапии, гемодинамической неэффективности (появлении признаков застоя) - вазопрессорные амины [допамин (дофамин♠), норэпинефрин (норадреналин♠)].
-
Опиатная кома. Показано введение налоксона. При необходимости интубации трахеи - обязательная премедикация 0,5 мл 0,1% раствором атропина.
-
Цереброваскулярная кома. Поскольку на догоспитальном этапе СМП абсолютно невозможна дифференциальная диагностика ишемического и геморрагического инсульта, проводят только симптоматическое лечение:
-
при артериальной гипертензии - снижение АД до уровня, превышающего «рабочие» значения на 15-20 мм рт.ст., а при отсутствии анамнестических сведений - не ниже 150160/80-90 мм рт.ст.;
-
при артериальной гипотензии - внутривенно медленное введение метилпреднизолона (или дексаметазона) в дозе 8-20 мг или преднизолона в дозе 60-150 мг. При неэффективности - гидроксиэтилкрахмал (стабизол♠, рефортан♠) в дозе 50-100 мл внутривенно струйно, затем внутривенно капельно в объеме до 400-500 мл, при безуспешности - капельное введение допамина в дозе 5-15 мкг/кг в минуту;
-
для улучшения перфузии мозга - медленное введение 7 мл 2,4% раствора аминофиллина (при АД, превышающем 120 мм рт.ст.);
-
для улучшения микроциркуляции, гемостаза и уменьшения капиллярной проницаемости - болюсное введение 250 мг этамзилата, для подавления протеолитической активности - капельное введение апротинина в дозе 300 тыс. КИЕ (калликреининактивирующая единица);
-
при инсульте показано применение этил-метилгидроксипиридина сукцината (мексидол♠).
-
-
Эклампсическая кома. Болюсное введение 3750 мг магния сульфата в течение 15 мин, при сохранении судорожного синдрома - диазепам болюсно по 5 мг до купирования судорог; капельное введение раствора натрия хлорида сложный [калия хлорид+кальция хлорид+натрия хлорид] (раствор Рингера♠) со скоростью 125-150 мл/ч, декстран [ср. мол. масса 35 000-45 000] (декстран 40♠) (или гидроксиэтилкрахмал) со скоростью 100 мл/ч.
Скорая медицинская помощь на стационарном этапе
Как отмечалось выше, наличие коматозного состояния или угроза его развития - абсолютное показание к госпитализации пациента и продолжении лечения в стационарных условиях. Начатая на догоспитальном этапе интенсивная терапия должна быть продолжена и дополнена в соответствии с клиническими рекомендациями в ОСМПС. В дальнейшем необходимо направить пациента в профильное отделение интенсивной терапии для продолжения лечения и уточнения диагноза.
СПИСОК ЛИТЕРАТУРЫ
-
Городецкий В.В., Демидова И.Ю., Скворцова В.И. и др. Догоспитальная помощь больным в коматозном состоянии: Методические рекомендации. - 2012.
-
Густов А.В., Григорьева В.Н., Суворов А.В. Коматозные состояния. - Н. Новгород, 2008.
-
Жукова Л.А., Сумин С.А., Лебедев Т.Ю. Неотложная эндокринология. - 2006.
-
Крылов В.В., Петриков С.С. Практическое руководство по нейрореанимации. - М.: ГЭОТАР-Медиа, 2010.
-
Медицина неотложных состояний / Под ред. В.В. Никонова, А.Э. Феськова. - Донецк, 2008. - Т. 1.
-
Руководство по скорой медицинской помощи / Под ред. А.Л. Верткина, С.Ф. Багненко. - М.: ГЭОТАР-Медиа, 2007.
5.3. ЭПИЛЕПТИЧЕСКИЙ ПРИПАДОК, ЭПИЛЕПТИЧЕСКИЙ СТАТУС
Е. Ю. Ковальчук
ОПРЕДЕЛЕНИЕ
Эпилептический припадок - неспецифическая реакция головного мозга на нарушения различной природы в виде парциальных (фокальных, локальных) или генерализованных судорожных припадков. Приступы при эпилептическом припадке - сенсорные, т.е. акинетические, не сопровождающиеся двигательными нарушениями.
Эпилептический статус - эпилептические припадки, следующие друг за другом без полного восстановления сознания между приступами; эпилептическим статусом называют также припадок продолжительностью более 30 мин.
Эпилептический статус относится к наиболее распространенным неврологическим состояниям; встречается с частотой 18-20 случаев на 100 000 населения. В 50% случаев эпилептический статус возникает у детей раннего возраста.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Наиболее частые причины судорожных припадков в различных возрастных группах представлены в табл. 5-5.
Этиологические факторы, приводящие к развитию эпилептического статуса, разнообразны. Статус может возникать как осложнение эпилепсии или быть ее манифестным проявлением. Основными причинами возникновения эпилептического статуса без предшествующих эпилептических пароксизмов могут быть следующие:
Патогенез эпилептических припадков и эпилептического статуса до сих пор изучен недостаточно. В основе эпилептического статуса лежит непрерывная (или прерывистая, но часто повторяющаяся) пароксизмальная электрическая активность группы нейронов головного мозга («эпилептический очаг»). В зависимости от степени вовлечения разных отделов мозга в эту активность (иными словами, в зависимости от степени генерализации припадков) характер эпилептического статуса может быть различным. Если патологическая активность ограничивается определенной зоной, возникают парциальные (фокальные) судорожные припадки, не сопровождающиеся потерей сознания. При быстром распространении патологической активности на большие участки головного мозга происходит утрата сознания.
| Возраст больного | Причина |
|---|---|
До 10 лет |
Судороги на фоне лихорадки. Инфекции ЦНС. Врожденные нарушения обмена веществ. Резидуальная эпилепсия (травмы головного мозга в раннем детском возрасте). Травмы. Факоматозы. Идиопатическая эпилепсия |
10-25 лет |
Судороги на фоне лихорадки. Инфекции ЦНС. Резидуальная эпилепсия. Травмы. Опухоли головного мозга. Идиопатическая эпилепсия |
25-60 лет |
Алкоголизм. Инфекции ЦНС. Резидуальная эпилепсия. Травмы. Цереброваскулярные заболевания. Воспаление (энцефалит, васкулит) |
Старше 60 лет |
Цереброваскулярные заболевания. Опухоли головного мозга. Метастазы опухолей в головной мозг. Передозировка ЛС, стимулирующих ЦНС |
При эпилептическом статусе возникают непрекращающиеся генерализованные эпилептические разряды нейронов в мозге, приводящие к истощению жизненных ресурсов и необратимому повреждению нервных клеток - непосредственной причине тяжелых неврологических последствий и летального исхода.
КЛАССИФИКАЦИЯ
По характеру судороги подразделяют на три группы:
По форме судорожных припадков выделяют следующие группы.
КЛИНИЧЕСКАЯ КАРТИНА
Парциальные припадки
Клиническая картина зависит от расположения очага поражения. Парциальные приступы, за исключением сложных припадков, протекают без изменения или потери сознания. Как правило, пациент сам рассказывает о своих ощущениях. Отмечают двигательные (сокращение отдельных мышечных групп), чувствительные (нарушение чувствительности отдельных областей тела) и психические расстройства. Часто обнаруживают различные автоматизмы (чавканье, мелкие движения кистей и т.д.). Кроме того, простые парциальные припадки могут сопровождаться нарушениями зрения (вспышками света или галлюцинациями), равновесия (головокружением или ощущением падения), а также вегетативными расстройствами (приливами, выраженной потливостью, «гусиной кожей»). Простой парциальный приступ может перейти в сложный парциальный или вторично генерализованный припадок. В этом случае простой припадок рассматривают как предшествующую ауру. Продолжительность приступа, как правило, варьирует от нескольких секунд до нескольких минут.
Генерализованные припадки
Началу припадка может предшествовать аура (зрительные, слуховые, обонятельные галлюцинации, непроизвольные движения головы и т.д.). Как правило, генерализованные припадки начинаются с вскрика и падения пациента. После этого возникает тоническая фаза, во время которой отмечают напряжение тела пациента. За ней следует клоническая фаза, характеризующаяся быстрыми генерализованными сгибательными спазмами. В некоторых случаях возникают непроизвольное мочеиспускание и дефекация. Зачастую во время припадка пациент сильно прикусывает язык, отмечают расширение зрачков, гиперсаливацию, гипергидроз и цианоз кожного покрова. Продолжительность приступа составляет несколько минут, а послеприпадочный период (заторможенность, сонливость, спутанность сознания, головная боль, более глубокое угнетение сознания) длится до нескольких часов.
Эпилептический статус
При эпилептическом статусе припадки следуют настолько часто, что больной не успевает полностью вернуться в сознание после предыдущего приступа; отмечают развитие сопорозных и коматозных состояний с нарушением жизненно важных функций (дыхания и кровообращения), что создает серьезную угрозу жизни и нередко приводит к летальному исходу.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Основой дифференциальной диагностики служит выяснение причины судорожного припадка и наличия других, сходных по клиническим проявлениям, заболеваний: гипогликемии, абстинентного синдрома, нарколепсии, мигрени, обморока, симуляции эпилептического приступа, шизофрении (при эпилептических психозах), деменции, эклампсии (на поздних сроках беременности или сразу после родов).
Несмотря на все разнообразие, эпилептические припадки во многом схожи и характеризуются пароксизмальностью, кратковременностью, стереотипностью одного и того же вида припадков у конкретного пациента. В большинстве случаев эпилептический припадок сопровождается нарушением сознания.
Генерализованные судорожные припадки необходимо отличать от истерических припадков и от судорожных форм обморока. Для генерализованного припадка, помимо указанных выше особенностей, свойственных эпилептическим припадкам вообще, характерна определенная последовательность в течении пароксизма: аура (если она имеет место) - потеря сознания - судороги (тонические, затем клонические) - постпароксизмальные изменения сознания (кома, сопор, сон). Отмечают не только расширение зрачков, но и утрату их реакции на свет, непроизвольное мочеиспускание, повышение АД, цианоз. Эпилептический припадок развивается в любых условиях, больные при падении часто получают травматические повреждения.
При истерии припадок всегда возникает в определенной эмоционально-напряженной для больного ситуации, в присутствии других людей. При падении эти больные никогда не получают серьезных травм. Судорожные проявления обычно включают в себя истерическую дугу - тонические судороги разгибателей по типу опистотонуса; часто наблюдают различные вычурные позы, больные рвут на себе одежду, царапают лицо, кусаются и т.д. Расширение зрачков, как правило, не сопровождается их арефлексией на свет. После припадка возможно сумеречное состояние сознания, что, впрочем, характерно и для эпилептического судорожного пароксизма.
При судорожных формах обмороков вначале возникают потеря сознания, расслабление мышц и, спустя несколько секунд, - тонические судороги. Припадок может сопровождаться расширением зрачков, непроизвольным мочеиспусканием; нередко отмечают бледность кожных покровов, падение АД. Однако, в отличие от эпилептического припадка, в данном случае не обнаруживают арефлексии зрачков на свет.
Акинетический эпилептический припадок необходимо дифференцировать от простого обморока. Приступ возникает внезапно, больной теряет сознание и падает. Судорог нет, но могут быть утрата постурального тонуса (атонический эпилептический припадок), мидриаз, снижение или отсутствие реакций зрачков на свет. Не отмечается каких-либо расстройств циркуляции.
Эпилептические припадки головокружения следует отличать от приступов головокружения другого происхождения. Характерная особенность эпилептических пароксизмов головокружения - их кратковременность (длятся секунды), периодичность повторения вне зависимости от внешних обстоятельств, отсутствие вестибулярных нарушений в паузах между припадками. Эти приступы часто сопровождаются ощущением нереальности происходящего и в то же время чувством страха, надвигающейся катастрофы, а иногда и нарушениями сознания.
От эпилептического припадка также необходимо отличать синдром Морганьи-Адамса-Стокса, возникающий при патологии сердца. В начале больной внезапно бледнеет и теряет сознание; после восстановления сознания часто появляется выраженная гиперемия кожи. Приступы наступают внезапно, редко продолжаются более 1-2 мин и, как правило, не влекут за собой неврологических осложнений.
Советы позвонившему
Действия до прибытия бригады СМП
-
Предохраните больного от травм (уберите находящиеся рядом с ним твердые предметы, подложите под голову что-то мягкое).
-
При первой возможности осторожно (как правило, после прекращения приступа) поверните больного на бок - это необходимо для того, чтобы облегчить дыхание и уменьшить риск аспирации.
-
Не давайте больному воду, таблетки и еду до тех пор, пока он полностью не придет в себя.
-
Найдите препараты, которые больной обычно принимает, и подготовьте их к приезду бригады СМП.
ЛЕЧЕНИЕ
Обязательные вопросы
-
Терял ли больной сознание? Если да, то восстановление сознания быстрое или замедленное? Имеется ли головная боль?
-
В каком положении возник приступ (стоя, сидя, лежа, во сне, при физической нагрузке)?
-
Сопутствуют ли приступу прикус языка, непроизвольное мочеиспускание?
-
Страдает ли больной эпилепсией? Принимает ли противосудорожные средства?
-
Были в анамнезе заболевания ЦНС, тяжелые хронические заболевания, употребление алкоголя, наркотиков?
Осмотр и физикальное обследование
Лабораторно-инструментальные исследования должны в обязательном порядке включать ЭКГ и анализ глюкозы плазмы крови.
Госпитализации в неврологическое отделение подлежат следующие категории пациентов:
При наличии серии припадков или эпилептическом статусе показана экстренная госпитализация в отделение нейрореанимации. Беременные с судорожными припадками подлежат немедленной госпитализации в акушерско-гинекологический стационар. Пациенты после однократного эпилептического приступа с установленной причиной в госпитализации не нуждаются. Больным, оставленным дома, рекомендованы регулярный прием противосудорожных средств и консультация невролога по месту жительства.
Часто встречающиеся ошибки
Скорая медицинская помощь на догоспитальном этапе
При содержании глюкозы в крови менее 5 ммоль/л (или терапия ex juvantibus) - 50 мл 40% раствора декстрозы (глюкозы♠) внутривенно (но не более 120 мл из-за угрозы отека головного мозга). Предварительно необходимо ввести 2 мл 5% раствора тиамина (100 мг) для предупреждения потенциально смертельной острой энцефалопатии Гайе-Вернике, возникающей вследствие дефицита витамина В1.
При парциальных припадках и однократном генерализованном припадке продолжительностью менее 5 мин необходимости в введении противосудорожных препаратов нет. Во всех остальных случаях следует назначить препараты бензодиазепинового ряда: диазепам внутривенно 10 мг, разведенный в 10 мл 0,9% раствора натрия хлорида, со скоростью не более 3 мл/мин (при большей скорости существует риск остановки дыхания). Допустимо ректальное введение раствора в дозе 0,2-0,5 мг/кг у взрослых и детей.
У беременных при преэклампсии и эклампсии в первую очередь рекомендовано введение магния сульфата, а при неэффективности - диазепама.
При эпилептическом статусе необходимо экстренное, этапное и комплексное лечение, начинающееся на дому, в машине скорой помощи и продолжающееся в условиях стационара. Терапия направлена на устранение судорог, ликвидацию дыхательных и сердечнососудистых расстройств, нормализацию гомеостаза.
На догоспитальном этапе необходимо освободить полость рта больного от инородных предметов, ввести воздуховод. Внутривенно вводят 100 мг тиамина, затем - 25-50 мл 40% раствора декстрозы и 10-20 мг (4 мл 0,5% раствора) диазепама (седуксена♠) медленно.
В машине скорой помощи, если это необходимо, осуществляют дренаж верхних дыхательных путей (интубация, отсос), в случае повторения припадков - повторное введение диазепама (максимальная суточная доза 80 мг).
Скорая медицинская помощь на стационарном этапе.
В ОСМПС продолжают и дополняют лечебные мероприятия догоспитального этапа, уточняют диагноз, после чего больного помещают для дальнейшего лечения в палату интенсивной терапии или реанимации в зависимости от выраженности процесса и его природы.
СПИСОК ЛИТЕРАТУРЫ
-
Дзяк Л.А., Зенков Л.Р., Кириченко А.Г. Эпилепсия: Руководство для врачей. - Киев, 2001.
-
Литовченко Т.А. Дифференциальная диагностика эпилептических припадков и синкопальных приступов // Международный неврологический журн. - 2010. - Т. 4. - С. 34.
-
Попп Д.А., Дэшайе Э.М. Руководство по неврологии. - М., 2011.
-
Kramer G. Diagnosis and treatment of epilepsies // 13th Congress of the European Federation of Neurological Societies. Teaching Course 8. - Florence, 2009.
5.4. ГОЛОВНАЯ БОЛЬ
И.А. Вознюк, А.В. Амелин
ОПРЕДЕЛЕНИЕ
Головная боль (цефалгия) - частный случай регионарного болевого синдрома с фокальным или генерализованным распространением, имеющий внутричерепную локализацию или ограниченный на поверхности черепа областью от надбровных дуг до кранио-цервикального перехода.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
В патогенезе головной боли возможно сочетание нескольких факторов, однако чаще выделяют четыре основных механизма.
-
Сосудистая головная боль возникает в результате несоответствия тонуса сосудистой стенки и усиленного пульсового кровотока. Боль носит пульсирующий характер, меняет свою интенсивность в соответствии с изменениями АД и динамикой экстракраниального венозного кровотока.
-
Головная боль мышечного напряжения обусловлена нарушением микроциркуляции при длительном напряжении мышц шеи и головы или сдавлением нервно-сосудистых образований мягких тканей головы.
-
Ликвородинамическая головная боль связана с растяжением оболочек головного мозга при любых «возмущающих» воздействиях, приводящих к ликвородинамическим изменениям (длительное горизонтальное положение, наклон, натуживание, задержка дыхания и др.) или при изменении баланса между продукцией и резорбцией спинномозговой жидкости. Боль может возникать как при избыточном давлении ликвора, так и при его низких значениях. При внутричерепной гипертензии (травма, кровоизлияние, воспаление оболочек) боль распирающая, усиливается при кашле, натуживании, наклонах, в положении лежа. Нередко болевому приступу сопутствуют тошнота и рвота, обычно возникающие по утрам. При внутричерепной гипотензии (травма, обезвоживание, при избыточном дренировании) боль усиливается в положении стоя, уменьшается при сгибании головы и наклонах - утрачивается ликворная «поддержка» мозга.
-
Невралгическая (радикулалгическая) боль - проявление асептического воспалительного процесса (неврит, радикулит). Возникает при раздражении (натяжении, компрессии) чувствительных черепных нервов или нервов, имеющих в своем составе чувствительные волокна (тройничный, языкоглоточный, блуждающий), а также первой и второй пар спинномозговых корешков (большие и малые затылочные нервы). Боль, часто острая, возникает при перемене позы головы, жевании или при нанесении раздражающих воздействий на кожу и слизистые.
Как правило, боль имеет пароксизмальный характер, иррадиирует в соседние и отдаленные участки, сопровождаясь формированием триггерных («курковых», пусковых) зон. Отдельно выделяют центральную или ипохондрическую головную боль, когда нет возможности связать этиологию боли с вышеперечисленными механизмами. Как правило, основной причиной боли становится снижение порогов болевой чувствительности на фоне изменения баланса процессов торможения и возбуждения в ЦНС.
КЛАССИФИКАЦИЯ
Различают первичные и вторичные головные боли (табл. 5-6). Чаще встречаются первичные формы, когда цефалгия и сопутствующие ей симптомы составляют ядро клинической картины. К первичным головным болям относятся мигрень, головная боль напряжения, кластерная головная боль, хроническая гемикрания. Вторичные цефалгии, по сути, представляют собой синдром, обусловленный какими-либо заболеванием нервной и/или соматических систем (патология шейного отдела позвоночника, диссекция сонной артерии, артериальная гипертензия, лихорадка, гиперкапния, гипоксия, реакция на вазодилататоры, спазмолитики, диуретики и др.). Это могут быть отит, глаукома, заболевание синусов черепа, височно-нижнечелюстного сустава, стоматологическая патология и др.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Во время догоспитальной диагностики необходимо изучить анамнез и выявить характерные дифференциально-диагностические признаки, помогающие распознать типы первичной (табл. 5-7) и вторичной (табл. 5-8) головной боли. Следует помнить, что у одного и того же больного могут быть несколько типов головной боли.
| Код по МКБ-10 | Нозологическая форма |
|---|---|
Первичные головные боли |
|
G43 |
Мигрень |
G44 |
Другие синдромы головной боли |
G44.2 |
Головная боль напряжения |
G44.0 |
Пучковая (кластерная) головная боль и другие тригеминальные вегетативные (автономные) цефалгии |
G44.80 |
Другие первичные головные боли |
Вторичные головные боли |
|
G44.88 |
Головные боли, связанные с травмой головы и/или шеи |
G44.81 |
Головные боли, связанные с сосудистыми поражениями черепа и шейного отдела позвоночника |
G44.82 |
Головные боли, связанные с несосудистыми внутричерепными поражениями |
G44.4; G44.83 |
Головные боли, связанные с различными веществами или их отменой |
G44.82 |
Головные боли, связанные с инфекциями |
G44.882 |
Головные боли, связанные с нарушением гомеостаза |
G44.84 |
Головные и лицевые боли, связанные с нарушением структур черепа, шеи, глаз, ушей, носовой полости, пазух, зубов, ротовой полости или других структур черепа и лица |
R51 |
Головные боли, связанные с психическими заболеваниями |
Краниальные невралгии, центральные и первичные лицевые боли и другие головные боли |
|
G44.847; G44.848; G44.85 |
Краниальные невралгии и центральные причины лицевой боли |
R51 |
Другие головные боли, краниальные невралгии, центральные или первичные лицевые боли |
| № | Характерные признаки головной боли | Пучковая (кластерная) головная боль | Мигрень | Головная боль напряжения |
|---|---|---|---|---|
1 |
Локализация |
Односторонняя в периорбитальной области |
Односторонняя, редко с двух сторон |
Двусторонняя, часто лобно-затылочная или височно-затылочная область |
2 |
Характер |
Острая, непереносимая |
Пульсирующая |
Ноющая, распирающая, давящая, охватывающая |
3 |
В каком возрасте начало |
20-50 лет |
10-40 лет |
20-40 лет |
4 |
Пол |
Мужской (90%) |
Женский (65-70%) |
Мужской/женский (50%) |
5 |
Частота пароксизмов |
Ежедневные, продолжаются несколько дней, недель или месяцев |
Регулярно повторяющиеся 1-8 раз в месяц |
Ежедневные (длятся годы), связаны с изменением погоды |
6 |
Продолжительность пароксизма |
Десятки минут |
Часы и сутки |
От нескольких часов до нескольких суток |
7 |
Сезонность |
Есть |
Нет |
Может быть |
8 |
Продромальный период |
Нет |
Может быть |
Нет |
9 |
Тошнота (рвота) |
Редко |
Часто |
Редко |
10 |
Светобоязнь |
Редко |
Часто |
Редко |
11 |
Слезотечение |
Часто |
Редко |
Редко |
12 |
Заложенность носа |
Часто |
Нет |
Нет |
13 |
Птоз |
Часто |
Редко |
Нет |
14 |
Миоз |
Часто |
Нет |
Нет |
15 |
Напряжение мышц шеи |
Нет |
Редко |
Часто |
16 |
Полиурия |
Нет |
Часто |
Нет |
17 |
Семейный анамнез |
Редко |
Часто |
Редко |
18 |
Нарушения эмоционально-волевой сферы |
Психомоторное возбуждение в момент приступа боли |
Нехарактерно |
Часто депрессивное или тревожное состояние |
Спонтанное субарахноидальное кровоизлияние
Генез заболевания различный - гипертоническая болезнь III степени, артериальная аневризма, артериовенозная мальформация и др. Клиническая картина характеризуется острейшей интенсивной внезапной («громоподобной») головной болью; как правило, больной может точно назвать часы и минуты ее возникновения. Боль описывается «как удар по голове», часто возникает при физической нагрузке или натуживании и сопровождается другими общемозговыми симптомами - рвотой, иногда нарушениями сознания и эпилептическими припадками. Абсолютные диагностические критерии субарахноидального кровоизлияния - наличие крови в ликворе и/или данные рентгеновской КТ или МРТ головного мозга о наличии крови в подоболочечном пространстве.
Черепно-мозговая травма
Отличительная особенность головной боли посттравматического происхождения - интенсивность («самая сильная, которую когда-либо испытывал пациент»). Болевому приступу часто сопутствуют тошнота, рвота, светобоязнь, звукобоязнь, ригидность затылочных мышц и другие менингеальные знаки. Характерно усиление боли при движении головой, кашле, натуживании, перкуссии черепа. Головные боли, связанные с травмой головы (ушиб, сотрясение головного мозга) имеют симптоматический характер и вызваны ликвородинамическими расстройствами и раздражением оболочек головного мозга (при субарахноидальном кровоизлиянии, внутричерепных гематомах). При осмотре и пальпации головы обнаруживают признаки перенесенной травмы. Для перелома основания костей черепа характерны дополнительные клинические признаки: билатеральные периорбитальные гематомы, кровоизлияния в склеру глазных яблок, назальная ликворея, отоликворея, кровоподтеки в области сосцевидного отростка. Весьма вероятно повышение температуры тела. Неблагоприятными обстоятельствами следует считать появление судорожных припадков, слабости и/или онемения конечностей с одной стороны тела, нарушений речи, прогрессирующего расстройства сознания, отека диска зрительного нерва. Нарастание головной боли с появлением одностороннего расширения зрачка, отклонение глазного яблока кнаружи и прогрессирующее нарушение сознания рассматривают как тревожные симптомы, свидетельствующие об угрозе дислокации головного мозга и опасности его вклинения.
При травматических эпидуральных, субдуральных и внутримозговых гематомах головная боль может возникнуть не сразу, а через несколько часов/дней после травмы головы. У лиц пожилого возраста вследствие возрастной атрофии и имеющегося резерва внутричерепного пространства признаки внутричерепной гипертензии могут проявиться позже.
Травма мягких тканей головы, шеи, межпозвонковых и височно-нижнечелюстных суставов, пазух носа также может провоцировать стойкую головную боль. Большое значение при наблюдении за такими больными имеет оценка динамики состояния во времени. Если больному после травмы черепа со временем не становится лучше, следует исключить органическую патологию мозга, а при ее отсутствии - искать другие причины головной боли.
| № | Причина | Характерные особенности клинической картины и анамнеза |
|---|---|---|
1 |
ОНМК (ишемический инсульт, внутримозговое кровоизлияние) |
Головная боль возникает на фоне внезапно появившейся очаговой и/или общемозговой, менингеальной неврологической симптоматики, как правило, у лиц старше 50 лет с сопутствующими заболеваниями и факторами риска развития инсульта (артериальная гипертензия, фибрилляция предсердий, ИБС, СД, атеросклероз, избыточная масса тела, курение и др.) |
2 |
ОНМК (субарахноидаль-ное кровоизлияние) |
Внезапное начало, головная боль по типу «удара» по голове, максимально выраженная в момент появления («самая сильная за всю жизнь»), возможно появление ощущения горячей волны, распространяющейся в голове; очаговая неврологическая симптоматика может отсутствовать. Часто обнаруживают факторы риска развития инсульта (артериальная гипертензия, СД, васкулит, избыточная масса тела, курение и др.) или сведения об аномалиях развития любой локализации |
3 |
Внутричерепной объемный процесс (опухоль, абсцесс) |
Прогрессирующая, распирающая, «глубинная» головная боль, усиливающаяся в горизонтальном положении и во время физической нагрузки. Боль чаще возникает под утро или в ночное время, заставляя больного проснуться. На последних стадиях заболевания нередко бывает внезапная сильная рвота («мозговая рвота») |
4 |
Менингит |
Головная боль, усиливающаяся после двух-трех поворотов головы в горизонтальной плоскости, сопровождается тошнотой и рвотой, нарушением сознания, высыпаниями на туловище и нижних конечностях (менингококкцемия), менингеальным симптомокомплексом. Началу боли предшествует инфекционный процесс, отмечают высокую температуру тела и воспалительные изменения в крови и спинномозговой жидкости |
5 |
Воспаление придаточных пазух носа |
Боль в области лица, часто возникает при наклоне вперед; сопровождается лихорадкой и воспалительными изменениями в крови на фоне местных симптомов заболевания (слизисто-гнойные выделения из носа, болезненность при пальпации над пораженной пазухой) |
6 |
Доброкачественная внутричерепная гипертензия |
Постоянная и нарастающая, «разлитая» головная боль с максимальной выраженностью в лобной области, усиливается ночью или в утренние часы, а также при чихании, кашле. Характерны головокружение, тошнота, нарушение зрения, походки, функции тазовых органов. Боль нередко сочетается с ожирением, беременностью, артериальной гипертензией, СД, приемом оральных контрацептивов |
7 |
Преходящие нарушения мозгового кровообращения (острая гипертен-зионная энцефалопатия) |
Интенсивная головная боль на фоне высокого АД, сопровождается головокружением, тошнотой, рвотой, ухудшением зрения, неустойчивым эмоциональным фоном, психомоторным возбуждением, иногда спутанностью сознания, оглушением или дезориентацией. При снижении АД отмечают быстрое восстановление функций головного мозга |
8 |
Височный (гигантокле-точный) артериит |
Характерна односторонняя головная боль с локализацией в височной области у лиц старше 50 лет, продолжающаяся несколько дней. При пальпации области наружного слухового прохода (перед козелком) и на 2 см кверху отмечают уплотнение и болезненность височной артерии. Болям нередко сопутствуют зрительные нарушения, лихорадка, артралгии, миалгии, ревматическая полимиалгия, снижение массы тела |
9 |
Острая закрытоугольная глаукома |
Боль локализуется в области глазниц, сопровождается затуманиванием и снижением остроты зрения (острая потеря зрения), концентрическим сужением полей зрения, покраснением глаз, фиксацией глазных яблок в среднем положении (анталгическая позиция). |
10 |
ЧМТ |
Сочетание головной боли с признаками повреждения мягких тканей головы и лица, с очаговой и/или общемозговой, менингеальной неврологической симптоматикой, а также анамнестическими сведениями о недавно перенесенной ЧМТ |
11 |
Генерализованный инфекционный процесс |
Наличие инфекционного анамнеза, лихорадки, интоксикации, воспалительных изменений в анализах крови, симптомов инфекционного поражения слизистых и кожи, желудочно-кишечного тракта в сочетании с очаговой и/или общемозговой, менингеальной неврологической симптоматикой указывают на инфекционный процесс, распространившийся на структуры нервной системы |
12 |
Невроз |
Головные боли, возникающие на фоне эмоциональных переживаний или связанные с повторением психогенного фактора, ярко и подробно описываемые пациентом как «стягивание обручем, шлемом, шапкой» |
13 |
Боли, вызванные действием лекарственных препаратов |
Возникновение или усиление головной боли связано с приемом лекарственных препаратов, часто сопровождается изменением параметров центральной гемодинамики (АД, пульс), в некоторых случаях вызвано гиповолемическим, гиперкоагуляционным эффектом ЛС (мочегонные, контрацептивные и др.) |
Острый тромбоз внутричерепных вен и синусов
Основные причины заболевания - инфекционные гнойные процессы в области головы и шеи, а также состояния, сопровождающиеся тромбофилией. Высокая активность свертывающей системы крови, наблюдаемая при васкулитах, злокачественных заболеваниях, во время беременности и послеродовом периоде, при передозировке оральных контрацептивов, также может привести к тромбозу (асептическому) церебральных вен и синусов. Головная боль при данной патологии очень тяжелая, интенсивная (особенно при тромбозе инфекционной этиологии), носит диффузный распирающий характер. Боль обусловлена избыточным кровенаполнением венозных синусов и нарастающей внутричерепной гипертензией. Характерно усиление головной боли при действии факторов и условий, затрудняющих венозный отток крови из полости черепа. Наиболее часто в патологический процесс вовлекаются кавернозный, верхний продольный и сигмовидный синусы.
-
Для поражения кавернозного синуса характерны расширение вен склеры, отечность в области глазницы, пульсирующий экзофтальм и глазодвигательные расстройства, иногда в сочетании с чувствительными расстройствами на коже лба с той же стороны.
-
При тромбозе верхнего продольного синуса наблюдают пастозность лица, повышенное кровенаполнение вен в области лба, сравниваемое с «головой медузы», слабость в ногах и быстро наступающее нарушение сознания.
-
Тромбоз сигмовидного синуса сопровождается болью в проекции яремной вены и ее болезненностью при пальпации.
Очаговые неврологические симптомы чаще наблюдаются при тромбозах, возникающих на фоне менингоэнцефалита. Диагноз тромбоза церебральных вен и синусов более вероятен, когда в анамнезе присутствуют указания на инфекцию пазух носа, области носогубного треугольника, сосцевидного отростка, среднего уха, орбиты. Таким пациентам показана консультация оториноларинголога, стоматолога и невролога. Из инструментальных методов диагностики наиболее информативны КТ и МРТ. Поясничная пункция показана при подозрении на инфекционную природу тромбоза и при отсутствии симптомов отека мозга и его дислокации.
Менингит, энцефалит
Обязательный признак инфекционного поражения мозговых оболочек и паренхимы мозга - остро развивающаяся головная боль. Это касается как первичных, так и вторичных менингитов и энцефалитов. Очень характерно внезапное появление головной боли у пациентов, страдающих воспалительными заболеваниями ЛОР-органов. Выявление признаков менингеального синдрома (ригидность затылочных мышц, симптомы Кернига, Брудзинского, скуловой рефлекс Бехтерева, свето-, звукобоязнь и др.), инфекционного и ликворологического синдромов подтверждают диагноз менингита. Присоединение очаговых неврологических симптомов указывает на менингоэнцефалит.
Головная боль при данной патологии возникает вследствие отека мозговых оболочек, гиперсекреции спинномозговой жидкости и нарушения ее всасывания, повышения внутричерепного давления. Цефалгия носит очень интенсивный, распирающий характер и часто сопровождается рвотой, психомоторным возбуждением, галлюцинациями. Характерны гиперестезия кожи и болезненная гримаса при перкуссии черепа. Исследование цереброспинальной жидкости позволяет выявить характер менингита (гнойный, серозный, туберкулезный, грибковый и др.).
Опухоли головного мозга
Опухоли редко бывают причиной остро развивающейся головной боли. Внезапное появление острой головной боли или ее значительное усиление при опухолях мозга может быть следствием кровоизлияния в опухоль или острой окклюзии ликворопроводящих путей с развитием острой окклюзионной гидроцефалии. При опухолях желудочковой системы головная боль имеет четкую связь с положением головы («позиционная» головная боль); при этом характерны изменения глазного дна в виде застойных дисков зрительных нервов. Ведущее значение в диагностике опухоли головного мозга принадлежит КТ или МРТ.
Гипертонический криз
Внезапно развивающаяся головная боль характерна для острой гипертонической энцефалопатии и эклампсии, сопровождающихся повышением диастолического АД до 130-150 мм рт.ст. и более, отеком дисков зрительных нервов и нарушением сознания. Под видом ГК могут протекать субарахноидальное кровоизлияние, приступ мигрени, паническая атака, пучковая головная боль, опухоли мозга, при которых головная боль не вызвана повышением АД. В данном случае артериальная гипертензия выступает как сопутствующая патология, усугубляющая течение заболевания.
Патогенез головной боли при артериальной гипертензии сложен. Считают, что затруднение оттока венозной крови из полости черепа, повышение внутричерепного давления и пульсация избыточно расширенных сосудов твердой мозговой оболочки лежат в основе этого типа цефалгии. При острой гипертонической энцефалопатии и эклампсии происходит срыв ауторегуляции мозгового кровообращения и возникает отек головного мозга. Под видом этих заболеваний может протекать кровоизлияние в мозг, для исключения которого необходимо провести рентгеновскую КТ и МРТ. Значение стабильной артериальной гипертензии как причины головной боли часто переоценивают, что ведет к формированию неправильной врачебной тактики и диагностическим ошибкам. Правильной диагностике головной боли этого типа помогают артериальная гипертензия, локализация головной боли, как правило, «во всей голове», реже в затылке, а также изменения на глазном дне, гипертрофия ЛЖ на ЭКГ и ЭхоКГ, указания на гипертоническую болезнь у родственников.
Гигантоклеточный височный артериит
Гигантоклеточный височный артериит (синдром Хортона-Магата-Брауна) относится к группе системных заболеваний. Эта болезнь поражает преимущественно пожилых людей и характеризуется очень сильными одноили двусторонними болями в височной, лобной или теменной областях, усиливающимися по ночам. При осмотре выявляют утолщение височных артерий, их резкую болезненность при пальпации, отсутствие пульсации, извитость, гиперемию кожи над сосудом. Отмечают лихорадку, повышение СОЭ, увеличение α-глобулинов в крови. В половине случаев наблюдают поражение сосудов глаз, что приводит к слепоте, амблиопии, параличу глазодвигательных мышц. При гистологическом исследовании определяют признаки панартериита, отличающегося от узелкового периартериита наличием гигантских клеток.
Регионарный периартериит
Характерны локализованные боли в области пещеристого синуса или верхнеглазничной щели интенсивного, жгучего характера. Внезапно возникнув, болевой приступ сохраняется от нескольких дней до нескольких недель. Присоединяющаяся в ближайшее время прогрессирующая офтальмоплегия делает регионарный периартериит (синдром Толосы-Ханта) весьма сходным с офтальмоплегической формой мигрени. В отличие от мигрени, клиническая картина в данном случае дополняется поражением отводящего, блокового, и первой ветви тройничного нервов, субфебрилитетом, увеличенным СОЭ, лейкоцитозом. Высокая эффективность глюкокортикоидной терапии подтверждает воспалительный характер болезни. У ряда больных отмечают рецидивы заболевания. Сходные симптомы могут наблюдаться при гигантской артериальной аневризме внутренней сонной артерии. Именно поэтому для правильной диагностики необходимо дополнительно провести магнитно-резонансную ангиографию.
Приступ острой закрытоугольной глаукомы
Характерны боли в области глазного яблока, виска, ретроорбитальной области, часто сопровождающиеся фотопсией и светобоязнью. При офтальмологическом обследовании выявляют повышение внутриглазного давления.
Мигрень
Основные провоцирующие факторы развития приступа мигрени - эмоциональный стресс, включение в рацион питания пищевых продуктов, содержащих в большом количестве тирамин (шоколад, сыр, копчености, цитрусовые, красные вина и др.), физическое перенапряжение, менструации, менопауза, ЧМТ, нарушение режима сна и отдыха, изменения метеорологических условий, прием оральных контрацептивов, нитратов и других периферических вазодилататоров.
Мигрень с аурой («классическая мигрень») наблюдают в 25-30% случаев. Клиническая картина данной формы мигрени состоит из пяти последовательных фаз.
-
Продромальная фаза - возникает за несколько часов до появления головной боли и характеризуется сменой настроения, чувством усталости, сонливости, задержкой жидкости в организме, раздражительностью, беспокойством, булимией или анорексией, повышением чувствительности к запахам, шуму, яркому свету.
-
Аура - комплекс очаговых неврологических симптомов продолжительностью не более 60 мин, возникающих вследствие непродолжительного снижения мозгового кровотока в отдельных участках мозга. При офтальмической форме мигрени аура характеризуется зрительными нарушениями (мерцающая скотома, фотопсии, гемианопсии, зрительные иллюзии). При других формах мигрени (гемиплегическая, базилярная) аура проявляется разнообразной неврологической симптоматикой, варианты которой зависят от того, какой бассейн сосудистой системы вовлечен в патологический процесс. В отличие от офтальмической мигрени, симптомы ауры при других формах могут прослеживаться и в фазу головной боли.
-
Болевая фаза. Возникает в течение 60 мин или сразу после ауры. Может продолжаться от 4 до 72 ч. Характерна пульсирующая головная болью в лобно-глазнично-височной области, как правило, односторонней, умеренной или сильной интенсивности, усиливающейся при обычной физической нагрузке. Болевому приступу часто сопутствуют свето- и звукобоязнь, тошнота, рвота, бледность кожных покровов. В ряде случаев головная боль носит ломящий, распирающий характер и может переходить на противоположную сторону. Иногда боль изначально имеет двустороннюю локализацию. На стороне головной боли сосуды конъюнктивы инъецированы, параорбитальные ткани отечны, характерно слезотечение. В височной области наблюдают отек тканей, набухание и пульсацию височной артерии (больные часто пытаются ее сдавить, растирают лицо). Во время приступа пациенты стремятся уединиться в темном помещении, лежат, стягивают голову полотенцем, сжимают ее руками, избегают громких звуков и яркого света.
-
Фаза разрешения. Характеризуется постепенным уменьшением головной боли, прекращением рвоты и глубоким сном.
-
Фаза восстановления. Продолжается несколько часов или дней. Характерны повышенная утомляемость, снижение аппетита, постепенная нормализация сенсорных систем организма (слух, обоняние, зрение), усиление диуреза. В ряде случаев мигрени отмечают очаговую неврологическую симптоматику (гемипарез, гемианопсия, головокружение, дизартрия), возникающую перед приступом головной боли (аура) или во время цефалгии. В таких случаях необходимо детальное обследование пациента для исключения органической патологии (аневризма, опухоль, эпилепсия), протекающей с мигренеподобными головными болями.
Решающее значение в дифференциальной диагностике мигрени и других нозологических форм, сопровождающиеся головной болью, придают данным КТ и МРТ, исследованию цереброспинальной жидкости. Важное значение также имеют сведения о наследственной предрасположенности, высокая эффективность эрготамина и суматриптана.
Кластерная головная боль
Кластерная головная боль (пучковая головная боль, синдром Хортона) - довольно редкая форма головной боли, однако самая мучительная, не только среди других цефалгий, но и среди всех многообразных болевых синдромов. Кластерная головная боль встречается преимущественно у мужчин высокого роста и атлетического телосложения. Характерны телеангиэктазии на лице и поперечные складки на лбу («львиное лицо»). Приступ кластерной головной боли характеризуется внезапным появлением чрезвычайно интенсивных, жгучих, сверлящих, рвущих болей в области глаза, иногда с иррадиацией в лобно-височную область, ухо, щеку. Боль сопровождается слезотечением, ринореей, заложенностью носа, гиперемией конъюнктивы на гомолатеральной стороне; иногда возникает синдром Горнера (птоз, миоз, энофтальм), отечность век, гипергидроз в области кожи лба или всей половины лица. Во время атаки кластерной цефалгии больные беспокойны, стонут, мечутся, что резко отличает эту головную боль от мигрени, когда пациенты стремятся уединиться в тихом и темном месте. Характерной особенностью данной формы головной боли - приступ возникает сериями, «пучками», по 1-5 раз в сутки и, как правило, в одно и то же, чаще ночное время («будильниковая» головная боль). Продолжительность приступа боли от 15 до 180 мин. Такие боли длятся 1-3 мес и возникают чаще осенью или весной. Ремиссии могут продолжаться от 1 мес до 20 лет. При хронической форме кластерной головной боли, встречающейся, к счастью, редко, ремиссии отсутствуют или не превышают 3 нед. В качестве провоцирующего фактора выступают алкоголь, гистамин, вазодилататоры (нитраты). Весьма важным для диагностики кластерной боли служит тест на провоцирование атаки.
ЛЕЧЕНИЕ
Скорая медицинская помощь на догоспитальном этапе
Как правило, источниками первичной информации о больном служат его родственники, участковые терапевты, врачи СМП, медицинские работники неотложной помощи, поликлиник и стационаров.
Действия до прибытия бригады СМП:
Почти каждый пациент с головной болью опасается, что она вызвана инсультом, кровоизлиянием, опухолью мозга или другой опасной причиной. Для точного определения причины головной боли необходимо тщательно опросить и обследовать пациента.
Обязательные вопросы
-
Как часто болит голова - постоянно или периодически (сколько раз в течение дня, недели, месяца, года)?
-
Какова продолжительность приступа боли (минуты, часы, сутки)?
-
Когда обычно болит голова (ночью, утром, днем, вечером, перед менструацией и т.д.)?
-
Что провоцирует возникновение или усиление головной боли, что облегчает ее?
-
Где локализована боль (половина головы, шея, теменная, затылочная, височная область и т.д.)?
-
Какова интенсивность и характер головной боли (пульсирующая, ноющая, распирающая, дергающая, тупая, сдавливающая и т.п.)?
-
Что сопутствует головной боли (тошнота, рвота, двигательные, чувствительные, зрительные нарушения и т.п.)?
Главная задача диагностического алгоритма на догоспитальном этапе - выявление (в первую очередь) причин головной боли, представляющих серьезную угрозу для жизни пациента и требующих немедленного обследования и лечения в стационаре (см. табл. 5-8). Острая, впервые возникшая головная боль или внезапное изменение характера хронической боли - сигнал опасности, свидетельствующий о возможном угрожающем жизни заболевании. Самые сильные и остро развивающиеся головные боли возникают при внутричерепном кровоизлиянии, тромбозе внутричерепных венозных синусов, менингите, мигрени и пучковой головной боли.
Сведения из анамнеза и симптомы, указывающие на связь головной боли с состояниями, угрожающими жизни больного («симптомы опасности»):
-
внезапное возникновение новой, необычной для пациента головной боли;
-
сочетание головной боли с очаговыми неврологическими симптомами;
-
усиление головной боли при перемене положения головы, тела, после длительного пребывания в горизонтальном положении или при нагрузках, связанных с повышением внутричерепного давления (физическая нагрузка, кашель, сексуальная активность);
-
сочетание головной боли с признаками системного или инфекционного заболевания (лихорадка, артралгии, миалгии и др.);
-
впервые возникшая головная боль у пациента с онкологическим процессом или ВИЧ в анамнезе.
Осмотр и физикальное обследование включают следующие мероприятии:
-
оценка общего состояния и жизненно важных функций (сознания, дыхания, кровообращения);
-
визуальная оценка состояния пациента: положение больного, наличие асимметрии лица, птоза век, сыпи на кожных покровах, следов ЧМТ, прикусывания языка;
-
выявление местных симптомов: гиперемия глаз, выделения из носа, наружного слухового прохода; болезненность придаточных пазух, уплотнение и болезненность височной артерии при пальпации;
-
измерение частоты дыхания, АД, ЧСС (тахипноэ, тахикардия или брадикардия, неправильный ритм);
Если головная боль не вызывает тревоги, не сопровождается лихорадкой, расстройствами сознания, судорогами, слабостью и онемением конечностей, а также узнаваема пациентом как очередной приступ длительно существующей у него цефалгии, то больному после оказания СМП рекомендовано лечение в амбулаторных условиях или плановая госпитализация для обследования.
При выявлении мигрени и кластерной головной боли прогноз благоприятен. Немедикаментозное лечение головной боли на догоспитальном этапе предполагает создание условий максимального физического и психического покоя - размещение в тихом, без яркого света помещении. Медикаментозное лечение предусматривает применение неопиоидных анальгетиков [метамизол натрия (анальгин♠), парацетамол] или НПВС (кетопрофен, кеторолак и др.) внутрь, ректально или внутримышечно.
При подозрении на вторичную (симптоматическую) головную боль, сопровождающуюся признаками угрожающих жизни заболеваний, показана экстренная госпитализация (табл. 5-9). Максимально быстрая и безопасная транспортировка пациентов в стационар становится главной задачей догоспитального этапа - время доставки больного не должно превышать 40 мин.
Наиболее часто встречающиеся ошибки на догоспитальном этапе
-
Применение сосудорасширяющих средств (никотиновая кислота, аминофиллин) при мигрени и особенно при пучковой головной боли (могут провоцировать развитие нового приступа и ухудшать течение заболевания).
-
Применение ненаркотических аналгезирующих средств при пучковой головной боли.
-
Проведение медикаментозной терапии гиперосмолярными и гипертоническими солевыми растворами с целью профилактики отека головного мозга.
-
Применение гипотонических и глюкозосодержащих растворов с целью восполнения объема и в качестве среды для внутривенных инфузий.
Скорая медицинская помощь на стационарном этапе
Общие рекомендации для дифференциальной диагностики состояний у пациентов с головной болью (рис. 5-2):
-
Больным, обратившимся в ОСМПС с выявленными симптомами поражения ЦНС (раздражение мозговых оболочек, расстройства чувствительности, движений, когнитивные расстройства, судороги и др.), необходимо провести неконтрастную рентгеновскую КТ головного мозга.
-
Пациенты с впервые возникшей сильной и внезапной головной болью нуждаются в проведении срочной неконтрастной рентгеновской КТ головного мозга.
-
ВИЧ-положительным пациентам с новым типом головной боли (впервые возникшая или изменившая течение ранее существовавшая головная боль) необходимо провести срочное нейровизуализационное исследование (КТ головного мозга).
-
Ответ головной боли на назначенное лечение не следует рассматривать в качестве единственного диагностического индикатора основной этиологии острой головной боли.
-
Пациентам старше 50 лет с впервые возникшей головной болью или с хронической головной болью, внезапно изменившей свой характер, и нормальным неврологическим статусом необходимо экстренно выполнить КТ головного мозга.
-
Пациенты с головной болью и «симптомами опасности», свидетельствующими о возможной вторичной природе головной боли, должны быть срочно осмотрены врачом-неврологом и другими специалистами в соответствии с сопутствующей цефалгии симптоматикой.
-
Пациенты с впервые возникшей сильной головной болью или привычной головной болью, изменившей внезапно свой характер, должны быть осмотрены врачом-неврологом и другими специалистами, с исследованием глазного дна, измерением АД и температуры тела.
| Тип головной боли | Патологический процесс | Вид помощи |
|---|---|---|
Головная боль при состояниях, угрожающих жизни больного |
Инсульт. Субарахноидальное кровоизлияние. Субдуральная/эпидуральная гематома. Менингит. Внутричерепной объемный процесс (опухоль, абсцесс). Инфекционные заболевания с поражением головного мозга (малярия, брюшной тиф и др.). Эклампсия |
Экстренная госпитализация |
Головная боль при состояниях, не угрожающих жизни больного |
Пучковая (кластерная) головная боль (синдром Хортона). Височный (гигантоклеточный) артериит. Воспаление придаточных пазух. Гипертензионная энцефалопатия. ГК. Вегетативный криз. Закрытоугольная глаукома |
Плановая госпитализация |
На фоне приема ЛС. Состояние после эпилептического припадка. Головная боль напряжения. Доброкачественная внутричерепная гипертензия (без признаков органического поражения ЦНС или гидроцефалии). Мигрень |
Оказание медицинской помощи в амбулаторных условиях |
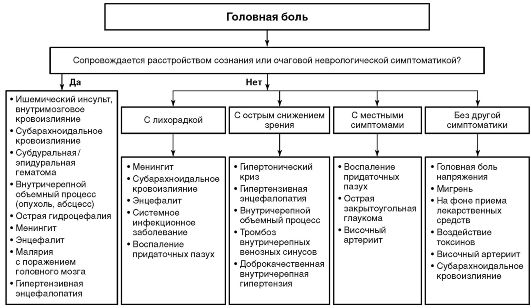
-
Пациенты с впервые возникшей «громоподобной» (внезапной и сильнейшей) головной болью (G44.08 по МКБ-10) должны быть немедленно госпитализированы на несколько дней для проведения необходимых исследований. КТ головного мозга необходимо выполнить как можно скорее и предпочтительно в течение 12 ч после начала.
-
Пациенты с внезапной сильной головной болью и отрицательными результатами КТ мозга, анализа ликвора и при отсутствии повышенного внутричерепного давления, клинических признаков ОНМК, инфекционного заболевания нервной системы не нуждаются в пребывании в ОСМПС и могут продолжить дальнейшее обследование в амбулаторных условиях.
-
Пациент старше 50 лет с впервые возникшей головной болью должен быть обследован для исключения гигантоклеточного артериита и опухоли головного мозга.
-
Обострение периодически повторяющейся однотипной сильной головной боли, протекающей со свето- и звукобоязнью, тошнотой, рвотой, без симптомов очагового поражения нервной системы следует рассматривать как мигрень.
-
Нейровизуализация (КТ, МРТ) мозга не показана пациентам с ясным (типичным) анамнезом мигрени, отсутствием «симптомов опасности» и очагового поражения ЦНС.
Медицинская помощь при головных болях включает создание покоя (иммобилизации, если это касается конечности или позвоночника), восстановление адекватного кровообращения (использование вазоактивных и венотонических средств), применение анестезирующих и аналгезирующих препаратов для устранения болевого синдрома.
-
Применение анестетиков. Показано орошение хлорэтилом♠, смазывание или аппликация слизистых оболочек растворами 1-3% тетракаина (дикаина♠), 2% прокаина (новокаина♠), 10% лидокаина (также можно использовать гель, содержащий лидокаин). Инфильтрационная (внутрикожная, внутримышечная, паравертебральная), проводниковая (в область корешков, стволов, сплетений), сакральная, эпидуральная, эндолюмбальная анестезия в виде различных блокад с применением 0,25-2% раствора прокаина (новокаина♠) или тримекаина. В случае выраженных симпаталгий эффективна блокада симпатических образований с использованием ганглиоблокаторов (ганглерона♠, бензогексония♠).
-
Применение аналгезирующих средств. Лечение начинают с производных ацетилсалициловой кислоты, метамизола натрия (анальгина♠), парацетамола или комплексных препаратов, содержащих, помимо аналгезирующих средств, кофеин или спазмолитик [дротаверин (но-шпа♠) и др.]. При лицевых болях наиболее эффективен карбамазепин (финлепсин♠) в дозе от 200 мг до 1,2 г. Внутримышечно (внутривенно) используют метамизол натрия (анальгин♠, баралгин♠), пиритрамид (дипидолор♠), трамадол (трамал♠), тримеперидин (промедол♠) и др. Как правило, применение тримеперидина (промедола♠) при цефалгиях малоэффективно.
Среди препаратов, повышающих порог болевой чувствительности, широко используют дифенгидрамин (димедрол♠), производные бензодиазепинов [бромдигидрохлорфенилбензодиазепин (феназепам♠), диазепам (реланиум♠, седуксен♠)], амитриптилин, микстуру Иванова-Смоленского♠, флуоксетин, пароксетин, циталопрам по 20 мг/сут однократно и др. На госпитальном этапе во время ИВЛ для купирования боли возможно проведение наркоза.
После окончания диагностики в ОСМПС госпитализированные пациенты получают помощь в соответствии с клиническими рекомендациями (протоколами) для установленного диагноза.
СПИСОК ЛИТЕРАТУРЫ
-
Амелин А.В. и др. Сравнительная эффективность некоторых антиконвульсантов при лечении хронической ежедневной головной боли // Леч. врач. - 2006. - № 8. - C. 84-86.
-
Болезни нервной системы: Руководство для врачей / Под ред. Н.Н. Яхно. - М.: Медицина, 2007. - Т. 1-2.
-
Вегетативные расстройства. Клиника. Диагностика. Лечение / Под ред. А.М. Вейна. - М.: МИА, 2003. - 752 с.
-
Вейн А.М., Соловьева А.Д. Лимбико-ретикулярный комплекс и вегетативная регуляция - М.: Наука, 1973 - 268 с.
-
Виленский Б.С. Неотложные состояния в неврологии. - СПб.: Фолиант, 2004. - 512 с.
-
Жулев Н.М., Пустозеров Л.А., Полякова С.Н. и др. Цефалгии. Головная боль (диагностика и лечение): Учебное пособие. - СПб.: СПб МАПО, 2005. - 136 с.
-
Краткий справочник врача-невролога / Под ред. А.А. Скоромца. - СПб.: Сотис, 1999. - 352 с.
-
Чутко Л.С., Фролова Н.Л. Психовегетативные расстройства в клинической практике. - СПб.: Наука, 2005. - 176 с.
-
Шток В.Н. Головная боль. - 2-е изд., перераб. И доп. - М.: МИА, 2007. - 472 с.
5.5. ВЕРТЕБРОГЕННЫЙ БОЛЕВОЙ СИНДРОМ
Е. Р. Баранцевич
ОПРЕДЕЛЕНИЕ
Болевые синдромы, обусловленные дегенеративными заболеваниями позвоночника и окружающих тканей, - спондилогенные дорсалгии - одни из наиболее частых причин временной утраты трудоспособности, встречаются у 70-90% взрослой популяции. В соответствии с МКБ-10 отдельно выделяют синдром боли в нижней части спины (М54.5), т.е. по анатомическим ориентирам - в области, располагающейся между XII парой ребер и ягодичными складками, так как в силу особенностей биомеханики поясничного отдела позвоночника болевой синдром этой локализации очень широко распространен. В зависимости от длительности существования болевого синдрома выделяют острые (продолжительность боли менее 4 нед), подострые (от 1 до 3 мес) и хронические (свыше 3 мес) дорсалгии.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Дегенеративные изменения межпозвонковых дисков - широко распространенная причина возникновения дорсалгий. Вследствие неадекватных для пациента нагрузок наружная часть диска (фиброзное кольцо) испытывает значительное давление изнутри, со стороны пульпозного ядра. В подобной ситуации, даже при полной сохранности фиброзного кольца, создаются предпосылки для раздражения рецепторного аппарата синувертебрального нерва, иннервирующего не только само кольцо, но и заднюю продольную связку, а также часть твердой мозговой оболочки. При продолжении воздействия осевых и радиальных нагрузок на позвоночный столб возникают предпосылки для формирования вначале протрузий (выбуханий), а впоследствии - грыж межпозвонковых дисков (при разрыве фиброзного кольца). Нагрузки, направленные вдоль оси позвоночного столба, чаще сопровождаются разрушением замыкательных пластинок позвонков и формированием грыж Шморля . Скручивающие же нагрузки в высоком проценте случаев приводят к развитию грыжевых выпячиваний диска в просвет спинального канала, сопровождающегося возникновением соответствующей неврологической симптоматики. Образующаяся грыжа воздействует на чувствительную продольную связку позвоночника или прямо на спинномозговой корешок, вызывая боль. Раздражение связки дает местную боль в позвоночнике, а корешка - боль, которая иррадиирует в соответствующую зону иннервации. Дополнительным ирритативным фактором становится достаточно частое возникновение избыточной (патологической) подвижности между соседними позвонками, то есть нестабильности позвоночного двигательного сегмента, что увеличивает растяжение связочного аппарата и воздействие на корешки, и, соответственно, усиливает боль.
Нарушение структурной целостности межпозвонковых дисков и связочного аппарата позвоночника может привести к смещению позвонков относительно друг друга - спондилолистезу.
Кроме того, одной из основных причин развития спондилогенной дорсалгии является поражение мелких суставов позвоночника, в первую очередь - дугоотростчатых суставов. В результате воздействия систематически испытываемых физических нагрузок и микротравм суставные поверхности постепенно претерпевают существенные дегенеративные изменения. Как морфологически, так и радиологически эти процессы представляют собой спондилоартроз. При артрозе дугоотростчатых (фасеточных) суставов подвергается дегенерации гиалиновый хрящ, происходит изменение капсулы суставов и свойства внутрисуставной жидкости, увеличивается площадь деформированных суставных поверхностей, развивается субхондральный склероз суставных поверхностей, сужение суставной щели, вплоть до ее полного исчезновения, с формированием костных разрастаний (остеофитов) в области суставов и деформацией суставных отростков. Воздействие на капсулу фасеточного сустава, ее растяжение дает местную боль, а воздействие на проходящий рядом спинномозговой корешок - боль в зоне иннервации корешка.
Клиническая значимость грыж межпозвонковых дисков и спондилолистеза возрастает при врожденной или приобретенной (в первую очередь вследствие спондилоартроза) узости спинального канала.
В качестве факторов риска поражения как межпозвонковых дисков, так и суставов позвоночника наиболее часто рассматривают гиподинамию и избыточные физические нагрузки. Нагрузки, приводящие к возникновению дорсалгии, могут иметь динамический или статический (длительное пребывание в вынужденном фиксированном или нефизиологическом положении) характер, что способствует микротравматизации структур позвоночного столба. Очень значимыми факторами риска становятся избыточная масса тела, повторные беременности, производственные вредности, связанные с воздействием вибрации, переохлаждений. Вероятность развития выраженной дорсалгии во много раз увеличивается при сочетании у пациента нескольких из вышеперечисленных факторов. Исключительно важную роль играют врожденная предрасположенность к дегенеративным заболеваниям позвоночника, наличие дизрафического статуса, нарушение строения костного скелета: асимметрия длины ног более 1 см, дисплазия тазобедренных суставов, незаращение дужки позвонка, люмбализация или сакрализация поясничных позвонков, плоскостопие. Подобные изменения обычно бывают ассоциированы с нарушениями осанки (сколиоз, сглаженность поясничного лордоза), приводящих к увеличению локальных нагрузок на межпозвонковые диски и тем самым способствующих прогрессированию их повреждения.
КЛИНИЧЕСКАЯ КАРТИНА
В соответствии с особенностями клинической картины у пациентов с дегенеративно-дистрофическими заболеваниями позвоночника можно выделить три основные группы синдромов:
К ирритативно-рефлекторным синдромам относятся люмбаго, различные варианты миофасциальных болевых ряд других синдромов. Как правило, рефлекторные синдромы сопровождаются локальными болями без иррадиации. При осмотре пациентов обычно можно выявить изменения статики позвоночника. При поражении пояснично-крестцового отдела значимо уплощается поясничный лордоз, на этом уровне может появиться кифоз. Характерно возникновение бокового изгиба - сколиоза. Нарушения осанки формируются вследствие стойкого локального повышения мышечного тонуса. До определенного этапа развития заболевания такие нарушения могут носить приспособительный характер (например, анталгический сколиоз). У многих пациентов возникает необходимость в дополнительной фиксации или опоре для тела. Мышцы спины напряжены, поза пациента также «напряженная», вынужденная. Больные часто опираются на окружающие предметы, при перемещениях в пространстве - фиксируют спину. При локализации процесса в шейном отделе позвоночника возникает патологическая установка головы. Уменьшаются подвижность, амплитуда сгибания-разгибания, боковых наклонов, ротации в шейном, грудном или поясничном отделах позвоночника. Отмечают болезненность при надавливании на остистые отростки позвонков и перкуссии по ним. Часто болезненны паравертебральные и межостистые точки.
Как правило, болевые ощущения во многом зависят от положения тела или движения. Основная причина болей - раздражение рецепторов, находящихся в тканях позвоночника. При осмотре пациента выявляют болезненность в области соответствующего позвоночного двигательного сегмента или нескольких сегментов, провоцируемую движением. Возможно усиление болевых ощущений при наклонах в боковом или переднезаднем направлении. При этом существуют положения тела, когда боль ослабевает или полностью проходит. Характерно усиление болевых ощущений при натуживании и выполнении физических нагрузок. Обычно боль нарастает в положении сидя и стихает лежа на боку, с согнутыми в коленных и тазобедренных суставах ногами.
Часто возникают рефлекторные мышечно-дистонические и миофасциальные болевые синдромы. На раздражения, идущие от связочно-суставного аппарата позвоночника, реагирует как глубокий, так и поверхностный слой мышц. Неравномерно спазмируются пучки мышц с их ишемизацией и дегенерацией. Для миофасциальных болевых синдромов характерны следующие признаки:
-
связь боли с физической перегрузкой, возникновение ее после длительного пребывания в фиксированном и неудобном положении, после прямого переохлаждения мышцы;
-
выявление при осмотре спазмированной, болезненной при пальпации мышцы (мышц). В пределах напряженных мышц определяют участки еще большего болезненного мышечного уплотнения - пальпируемые тяжи;
-
распространение боли в области, достаточно отдаленные от напряженной, спазмированной мышцы (зоны отраженных болей).
Патогномоничный признак миофасциального болевого синдрома - наличие триггерных точек, представляющих собой локальную зону исключительно высокой чувствительности, расположенную обычно в пределах «тугого» тяжа напряженной мышцы. Диаметр триггерной точки обычно 1-3 мм, однако группа из нескольких точек может достигать диаметра 1 см. Стимуляция триггерных точек вызывает боль в участке, удаленном от давления, но соответствующем зоне отраженных болей. Характерно уменьшение болей и мышечного спазма при растяжении или при инъекции в мышцу.
Причина возникновения компрессионных корешковых синдромов, частота развития которых составляет около 30-40% среди всех дорсалгий, - сдавление корешков фрагментами разрушенного межпозвонкового диска (грыжа диска), расположенными рядом отечными тканями, реже - остеофитами или гипертрофированными связками. При этом происходит иррадиация боли в область, соответствующую иннервации пораженного корешка.
При поражении поясничных и шейных корешков такими участками будут зоны вдоль ноги и руки. Поражение грудных корешков дает боли в опоясывающих зонах на туловище (чаще асимметрично, с одной стороны). Таким образом, по зоне боли можно распознать пораженный корешок (рис. 5-3, см. цветную вклейку).
Объективно в значительном проценте случаев можно обнаружить повышение или понижение болевой чувствительности в пострадавшей корешковой зоне иннервации. Характерно наличие симптомов «натяжения корешков» (Ласега, Мацкевича, Вассермана и др.). В случае если страдают последний поясничный и первый крестцовый корешок, боли усиливаются в первой фазе приема Ласега и уменьшаются во второй фазе (когда поднимаемую нижнюю конечность сгибают в коленном суставе). При страдании верхних поясничных корешков боль будет провоцироваться разгибанием бедра (подниманием прямой ноги в положении лежа на животе) или сгибанием в коленном суставе в положении тела лежа на животе. Для шейных корешков типично усиление боли при отведении и поднимании прямой руки, а не при заведении руки за спину (попадание в рукав пальто).
Если страдающий корешок включен в рефлекторную дугу, то данный рефлекс может снизиться или исчезнуть. Чаще вовлекается в болезненный процесс первый крестцовый корешок, снижающий ахиллов рефлекс.
Наиболее тяжелые клинические проявления наблюдают при компрессионно-ишемических синдромах, протекающих по типу радикулоишемии или радикуломиелоишемии.
Преходящая радикулоишемия может наслаиваться на клиническую картину рефлекторных болевых синдромов, когда объективное исследование еще не обнаруживает симптомов выпадения в зоне иннервации корешка. В этих случаях, например, у больного с люмбоишиалгией в определенной ситуации появляются онемение, ноющая боль, чувство ползания мурашек, холода, жара в проекции дерматома ишемизированного корешка; провоцирующим моментом может быть положение лежа в постели, когда иммобилизация усиливает венозный застой.
Острое нарушение кровообращения с изменением проводимости по корешку, радикулярный инфаркт в результате окклюзии корешковой артерии можно проиллюстрировать на примере так называемого парализующего ишиаса. В типичных случаях у больного с тяжелой дискогенной радикулопатией после неловкого движения, поднятия тяжести, в момент проведения мануальной терапии возникает онемение и слабость в ноге, вплоть до паралича стопы. В это же время исчезает или значительно уменьшается боль. Восстановление движений при консервативном лечении наступает в 50% случаев. Экстренное хирургическое вмешательство с устранением корешковой компрессии, проведенное в первые сутки, будет способствовать значительному улучшению прогноза.
Самые тяжелые клинические ситуации возникают у тех больных, у которых по случайным обстоятельствам рядом с грыжей диска или пораженным артрозом межпозвонковым суставом вместе со спинальным корешком проходит корешково-спинномозговая артерия. Такой вариант кровоснабжения приводит к инфаркту спинного мозга.
Компрессия артерии характеризуется присоединением к болевому корешковому синдрому двигательных расстройств в соответствующих сегментах (миотомах). Так, ишемия в шейном утолщении спинного мозга может вызвать остро возникающий болевой синдром в шейно-плечелопаточной области с последующим формированием пареза конечности. Более явным парез становится через несколько дней, по мере прохождения болей (синдром Парсонейджа-Тернера ).
Поскольку артериальное кровоснабжение спинного мозга характеризуется значительной топографо-анатомической вариабельностью, то в зависимости от локализации расстройств и особенностей кровоснабжения спинного мозга конкретного индивидуума в ряде случаев возникают более распространенные и тяжелые двигательные нарушения по типу параили тетрапарезов. Парезы могут сопровождаться обширными расстройствами чувствительности и нарушением функции тазовых органов.
Советы позвонившему
Действия до прибытия бригады СМП
ЛЕЧЕНИЕ
Скорая медицинская помощь на догоспитальном этапе
При вызове к пациенту с жалобами на остро возникшую боль в спине необходимо помнить о том, что дорсалгия как симптом обусловлена большим числом вариантов острой патологии, как хирургического, так и терапевтического плана. Причинами возникновения болевого синдрома в этом случае могут быть следующие:
Однако и собственно вертеброгенные болевые синдромы могут быть вызваны не только дегенеративно-дистрофическими заболеваниями позвоночника. Существует вероятность того, что вызов к пациенту с болями в спине связан с иной патологией позвоночника или другими заболеваниями нервной системы:
-
травмой позвоночника, в том числе возникновением компрессионных переломов (их опасность возрастает при возрасте старше 50 лет, приеме ГКК, наличии других причин развития остеопороза);
-
спондилитом и разными спондилоартритами (болезнь Бехтерева, ревматоидный полиартрит, наличие туберкулеза, бруцеллеза, урологических инфекций в анамнезе);
-
метастазами в позвоночник (опухоли в анамнезе, снижение массы тела, усиление болей ночью);
-
герпетическим ганглионитом (следует обратить внимание на кожные проявления герпетической инфекции);
Обязательные вопросы
Необходимо тщательно собрать профессиональный и спортивный анамнез, а у женщин - гинекологический.
Объективное обследование включает следующие мероприятия:
-
оценка состояния физиологических изгибов позвоночника (сглаженность шейного, поясничного лордоза, выраженность грудного кифоза), наличия и выраженности сколиоза. Необходимо оценить симметричность углов лопаток, симметричность таза, степень подвижности шейного, грудного, поясничного отделов позвоночника в трех плоскостях (сгибание-разгибание, боковые наклоны вправо-влево, ротация);
-
пальпация (для оценки наличия участков гипертонуса) и перкуссия остистых отростков позвонков;
-
выявление корешковых симптомов - зоны боли, симптомы натяжения - боль по длиннику конечности при поднимании ее в выпрямленном состоянии и уменьшение при сгибании в коленном суставе (симптом Ласега);
-
ориентировочная оценка силы мышц конечностей (поднимание рук, крыловидность лопатки, стояние на носках и пятках).
Лечебные мероприятия предусматривают введение парентерально НПВС: кеторолак внутримышечно 1 мл (30 мг) и прием ненаркотических анальгетиков: парацетамол по 500 мг (максимальная разовая доза 1 г).
Выраженный болевой синдром, приковывающий больного к постели, не уменьшающийся от обезболивающих препаратов, - показание для экстренной госпитализации. Транспортировку осуществляют лежа на носилках.
Экстренная госпитализация показана также в случаях острого развития пареза конечностей, что позволяет заподозрить ишемическую миелопатию или острый миелит. В остальных случаях рекомендовано амбулаторное лечение.
Рекомендации для пациентов, оставленных дома
-
Подбор анталгической позы в постели с использованием валиков, подушек.
-
Корсетирование с использованием «подручных» средств (простыня, полотенце).
-
Прием НПВС для снижения интенсивности или купирования боли. При наличии мышечных составляющих болевого синдрома - прием миорелаксантов [лидокаин+толперизон (мидокалм♠) до 150 мг в сутки].
-
Избегание длительного постельного режима, как можно более быстрое возвращение к обычной повседневной активности.
Скорая медицинская помощь на стационарном этапе
В случае сомнительного диагноза показана медицинская помощь в условиях стационара. На данном этапе осуществляются более подробный клинический осмотр и оценка неврологического статуса специалистом-неврологом. Выполняют спиральную КТ и МРТ соответствующего отдела позвоночника, при необходимости - исследование ликвора. До уточнения характера поражения позвоночника и нервной системы не следует применять физические методы лечения (кроме лечения положением и анталгических укладок пациента).
Лечение зависит от характера процесса.
-
При наличии выраженных грыж диска или грубого спондилартроза, помимо аналгезирующих препаратов, может потребоваться введение дексаметазона (дексазона♠) до 60 мг/сут или маннитола.
-
При выраженном стойком болевом синдроме и признаках острой радикулопатии показана госпитализация в неврологическое отделение.
-
В случае радикулоишемии или миелоишемии с признаками сдавления корешка или спинного мозга, обнаруженными при нейровизуализации, показана консультация нейрохирурга. При выявлении показаний для оперативного лечения необходима госпитализация в нейрохирургическое отделение.
Наиболее часто встречающиеся ошибки
-
Недооценка тяжести состояния больного, оставление его дома при наличии остро развившегося пареза конечностей, тазовых расстройств (задержка мочи, кала).
-
Для оставленных дома больных - назначение необоснованно высоких доз неселективных НПВС, что создает угрозу гастропатий, часто развивающихся незаметно и манифестирующих желудочно-кишечным кровотечением.
СПИСОК ЛИТЕРАТУРЫ
-
Болезни нервной системы: В 2 т. / Под ред. Н.Н. Яхно, Д.Р. Штульмана. - М.: Медицина, 2003. - Т. 1. - 744 с.
-
Камчатнов П.Р. Острая спондилогенная дорсалгия: консервативная терапия // Рус. мед. журн. - 2007. - Т. 15, № 10.
-
Неврология: Национальное руководство / Под ред. Е.И. Гусева, А.Н. Коновалова, В.И. Скворцовой, А.Б. Гехт. - М.: ГЭОТАР-Медиа, 2010. - 1061 с.
-
Попелянский Я.Ю. Ортопедическая неврология (вертеброневрология): Руководство для врачей. - 5-е изд. - М.: Медицина, 2011. - 672 с.
-
Руководство по медицине. Диагностика и терапия / Под ред. Р. Беркоу. - М.: Мир, 1997. - 1045 с.
-
Adams N., Taylor D.N., Rose M.J. The Psychophysiology of Low Back Pain. - N.Y.: Churchill Livingstone, 1997.
5.6. ОБМОРОК
И. А. Вознюк
ОПРЕДЕЛЕНИЕ
Обморок (лат. syncope - синкопе, обморок) - внезапная (пароксизмальная) утрата сознания неэпилептической природы вследствие диффузного и кратковременного снижения мозгового кровообращения. Обморок представляет собой вторичный симптом какого-либо первичного заболевания.
Нейрогенный обморок (синкопальное состояние) - пароксизм утраты сознания на фоне ортостатической гипотензии и нарушения постурального тонуса с расстройством сердечно-сосудистой и дыхательной деятельности вследствие отсутствия адекватного ответа центральной гемодинамики на изменение положения тела.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
В настоящее время существует тенденция рассматривать обмороки в рамках пароксизмальных нарушений сознания. В связи с этим предпочтительнее применять термин «синкопе», подразумевающий более широкое понимание возможных механизмов патогенеза данного состояния, чем только представление об аноксическом и гипоксическом, которые связаны с острой недостаточностью мозгового кровообращения в патогенезе данных состояний, обозначенных как обмороки. Следует также учитывать наличие понятия «коллапс», которое обозначает сосудисто-регуляторное нарушение, проявляющееся пароксизмальным падением (потеря сознания при этом необязательна). В качестве причин обморока выступает целый ряд разнообразных состояний.
Непосредственный фактор в генезе обморочного состояния - быстрое снижение АД до уровня, когда ауторегуляторные механизмы мозгового кровообращения не обеспечивают перфузию мозга. При значениях мозгового кровотока ниже «порога ишемии» развиваются острая тканевая гипоксия, нарушение поляризации мембран нейронов и глии; наступает функциональный блок межнейрональной проводимости, что приводит к утрате сознания.
Наиболее часто выделяют три патогенетические причины в развитии обморочных состояний:
Центральным звеном этиологии и патогенеза при нейрогенных обмороках (ортостатической гипотензии) становится симптом недостаточности симпатического обеспечения. При этом ведущую роль отводят недостаточности периферической вазоконстрикции на фоне низкого ударного объема и ЧСС. Снижение симпатических влияний происходит вследствие нарушения выделения норадреналина эфферентными симпатическими волокнами, адреналина - надпочечниками и ренина - почками. Кроме того, недостаточность симпатического обеспечения может приводить у некоторых больных к уменьшению продукции эритропоэтина и хронической анемии, также усугубляющей гемодинамические расстройства. При некоторых формах ортостатической гипотензии (при полиневропатии) значимую роль играет снижение или извращение барорефлексов от дуги аорты и каротидного синуса. При беттолепсии дополнительным механизмом становится резкое возрастание внутригрудного и внутрибрюшного давления, уменьшение притока крови к сердцу, падение минутного объема и возникновение условий для срыва ауторегуляции мозгового кровообращения.
Наличие у таких больных недостаточности вазоконстрикторных влияний подтверждает снижение спонтанной и вызванной активности, записанной микронейрографически с симпатических волокон. Так как ортостатическая гипотензия - одно из проявлений генерализованной вегетативной недостаточности, градация степеней ее тяжести становится одновременно и основой классификации генерализованной вегетативной недостаточности.
КЛАССИФИКАЦИЯ
Существуют многочисленные классификации синкопальных состояний (табл. 5-10), что обусловлено отсутствием общепризнанной концепции патогенеза обмороков. Даже разделение этих состояний на два класса - нейрогенные и соматогенные синкопе - представляется неточным и весьма условным, особенно в ситуациях, когда нет отчетливых изменений в нервной или соматической сфере. Клинические проявления синкопальных состояний, несмотря на наличие ряда различий, в известной степени достаточно стереотипны. Синкопе рассматривают как развернутый во времени процесс, поэтому в большинстве случаев можно выделить проявления, предшествующие собственно обморочному состоянию и периоду, следующему за ним.
| МКБ-10 | Нозологическая форма |
|---|---|
R55.55 |
Обморок |
- |
Состояния, сопровождающиеся клинической картиной обморока |
I95.1 |
Ортостатическая гипотензия |
F45.3 |
Нейроциркуляторная астения |
Клиническая классификация подразумевает разделение обмороков на некоторые подтипы с учетом этиологии и патогенеза:
-
мозговой - возникает при нарушении мозгового кровообращения [падение АД вследствие уменьшения периферического сосудистого сопротивления при системной вазодилатации, гиперактивности блуждающего нерва (травма шеи, кашель и др.)];
-
кардиальный - острая ишемия головного мозга, обусловленная патологией сердечно-сосудистой системы (синдром Морганьи-Адамса-Стокса, врожденные пороки аортального клапана сердца);
-
рефлекторный - острая ишемия головного мозга за счет рефлекторного сужения периферических сосудов (испуг, боль, в том числе ортостатическая гипотензия, психогенные обмороки);
-
истерический - возникает при наличии психогении в присутствии «зрителей», носит демонстративный характер.
КЛИНИЧЕСКАЯ КАРТИНА
В типичных случаях обморок начинается с чувства дурноты, «звона в ушах»; затем следует потеря сознания; больной медленно падает («оседает»). В момент приступа пациенты бледнеют, покрываются холодным, липким потом. Кожные покровы пепельно-серого цвета, АД резко падает, сердечные тоны приглушены. Пульс малый, редкий или, напротив, частый, но нитевидный (иногда вовсе не определяется). АД резко снижено, дыхание поверхностное. Мышцы расслаблены, неврологические рефлексы не обнаруживаются или резко снижены. Зрачки расширены, снижена реакция на свет.
Самый частый вариант обморока - ваговазальный (от 28 до 93,1% среди больных с синкопальными состояниями). Провоцируют обморок отрицательные эмоции, боль, духота, вид крови, длительное стояние, резкий переход из горизонтального положения в вертикальное. Среди факторов, предрасполагающих к синкопальным состояниям, чаще всего отмечают афферентные реакции стрессового типа: испуг, тревога, страх, связанные с неприятными известиями, несчастными случаями; вид крови или обморока у других; подготовка, ожидание и проведение взятия крови, стоматологических процедур и других медицинских манипуляций. Часто синкопе наступают при возникновении боли (сильной или незначительной) во время упомянутых манипуляций или при болях висцерального происхождения (желудочно-кишечные, грудные, печеночные и почечные колики и др.). В ряде случаев провоцирующие факторы отсутствуют. В качестве условий, способствующих наступлению обморока, часто выступает ортостатический фактор (длительное стояние в транспорте, в очереди и т.д.).
Редкие варианты обморока - беттолепсия (обморок возникает на высоте затяжного приступа кашля у больных с хроническими заболеваниями легких) и никтурические обмороки (чаще наблюдают у мужчин; возникают вслед за актом мочеиспускания в ночные часы или рано утром).
Больные с симптоматической ортостатической гипотензией после перехода в вертикальную позицию предъявляют жалобы на головокружение, потемнение в глазах, затуманенное зрение, ощущение дурноты, ухода пола из под ног, дискомфорт в области головы и шеи, слабость в ногах. Ортостатическая гипотензия возникает в течение первых пяти минут после перехода из горизонтального положения в вертикальное или через 15-30 мин. В этом случае ее называют отсроченной.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Существуют важные клинические особенности синкопальных состояний, позволяющие проводить дифференциальную диагностику с другими пароксизмальными синдромами (рис. 5-4). Для некоторых вариантов обмороков типичны так называемые парасинкопальные (пред- и постсинкопальные) состояния. Предсинкопальные изменения, предшествующие потере сознания, длятся от нескольких секунд до 1-2 мин и проявляются ощущением дискомфорта, дурнотой, появлением холодного пота, неясности зрения, «тумана» перед глазами, головокружением, шумом в ушах, тошнотой, бледностью, ощущением неминуемого падения и потери сознания. У части больных возникают ощущение тревоги и страха, чувство нехватки воздуха, сердцебиение, онемение губ, языка, пальцев рук. Однако указанные симптомы могут и отсутствовать. Продолжительность обморока составляет 6-60 с.
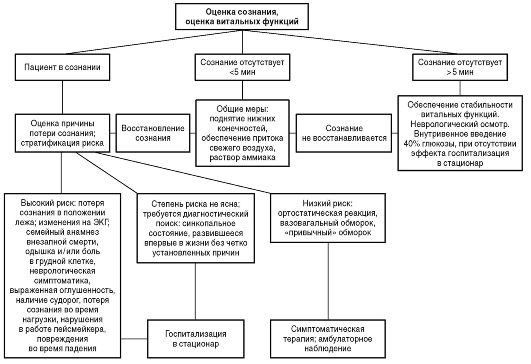
После потери сознания отмечают бледность кожи, снижение мышечного тонуса, неподвижность; глаза закрыты, выявляют мидриаз со снижением реакции зрачков на свет. Патологические рефлексы, как правило, отсутствуют. Характерен слабый, нерегулярный, лабильный пульс, АД низкое, дыхание поверхностное. При глубоких синкопах возможны несколько клонических или тонико-клонических судорог, непроизвольное мочеиспускание и редко дефекация.
Постсинкопальный период обычно длится несколько секунд, и больной быстро приходит в себя, достаточно правильно ориентируясь в пространстве и времени. Обычно пациент тревожен, напуган случившимся, бледен, адинамичен; отмечаются тахикардия, учащенное дыхание, выраженная общая слабость и усталость. Важный клинический признак данного варианта синкопа - повторные обмороки при попытке вставания у больных, находящихся в горизонтальном положении в постсинкопальном периоде.
Диагноз ортостатического синкопа ставят на основании анализа клинической картины (связь обморока с ортостатическим фактором, мгновенная утрата сознания без выраженных парасинкопальных состояний), низкого АД при нормальной ЧСС (отсутствие брадикардии, как обычно бывает при вазодепрессорном обмороке, и отсутствие компенсаторной тахикардии - у здоровых). Большое значение имеет реакция АД на вставание. Высокий риск ортостатической гипотензии устанавливают, если САД снижается на 30 мм рт.ст. и более, при наличии сопутствующей клинической симптоматики, в том числе при выполнении пробы с 30-минутным стоянием. В клинических условиях можно определить уровень норадреналина в крови; у больных с ортостатической гипотензией уровень норадреналина нормальный или снижен, а при переходе в вертикальное положение - не изменяется или снижается (у здоровых людей происходит его повышение).
Синкопе на фоне синдрома каротидного синуса. У 30% здоровых людей при давлении на каротидный синус (механическом воздействии, движении головой, наклонах головы назад, ношении тугих воротничков или галстука, наличии объемных образований на шее) возникают различные сосудистые реакции, при этом синкопальные состояния наблюдают лишь у 3% больных указанного контингента. Наиболее часто обмороки, связанные с гиперсенситивностью каротидного синуса, встречаются после 30 лет, чаще у мужчин пожилого и старческого возраста. Обморок может наступить и во время еды. Критериями диагноза синдрома каротидного синуса на основании проведения пробы считают следующие: возникновение периода асистолии более 3 с, снижение систолического АД более чем на 50 мм рт.ст. или более чем на 30 мм рт.ст. при одновременном возникновении обморока.
Истерический припадок отличается от обморока демонстративностью пароксизма и возникновением припадка только в присутствии посторонних лиц, в анамнезе у таких пациентов всегда присутствуют указания на перенесенную психическую травму. Часто выявляют изменения в психической и вегетативной сферах: различные варианты эмоциональных нарушений (повышенная раздражительность, фобические проявления, лабильность настроения), тенденцию к артериальной гипотензии.
Обморок необходимо дифференцировать от эпилептического припадка, учитывая возможность бессудорожных приступов эпилепсии и развитие при тяжелых обмороках эпилептиформных судорог. Обнаружение в межприступном периоде специфических для эпилепсии изменений на электроэнцефалограмме - главный диагностический критерий эпилептического припадка.
При затяжных обмороках следует определить уровень сахара крови для исключения гипогликемии. Уменьшение концентрации глюкозы ниже 1,65 ммоль/л обычно приводит к нарушению сознания. Гипогликемия, как правило, сочетается с гипоксией мозговой ткани, а реакции организма в виде гиперинсулинемии и гиперадреналинемии вызывают различные вегетативные проявления. Наиболее часто гипогликемические синкопальные состояния выявляют у больных СД.
Недостаточность кровообращения в вертебрально-базилярном бассейне (ОНМК, транзиторная ишемическая атака) - частый повод для дифференциальной диагностики причин синкопальных состояний, при поражении позвоночных артерий атеросклеротического характера или процессах, связанных с их компрессией (остеохондроз, деформирующий спондилез, аномалии развития позвонков).
Клиническая особенность возникновения синкопе вслед за движением головы в стороны (синдром Унтерхарншайдта) или назад (синдром «Сикстинской капеллы»): предсинкопальный период может отсутствовать или быть очень коротким; возникают выраженное головокружение, боль в шее и затылке, общая слабость. У больных во время синкопального состояния или после синкопа могут наблюдаться признаки стволовой дисфункции, легкие бульбарные нарушения (дисфагия, дизартрия), птоз, диплопия, нистагм, атаксия, чувствительные нарушения, пирамидные расстройства в виде легкого гемиили тетрапареза.
Советы позвонившему
Действия до прибытия бригады СМП
-
Осторожно поднесите к ноздрям больного на 0,5-1 с небольшой кусок ваты или марли, смоченной раствором аммиака (нашатырным спиртом).
-
Найдите препараты, принимаемые больным, и подготовьте их до прибытия бригады СМП.
-
Если больной перестал дышать, начните СЛР (см. главу «Первичная сердечно-легочная реанимация»).
ЛЕЧЕНИЕ
Скорая медицинская помощь на догоспитальном этапе
Обязательные вопросы
-
При какой ситуации возник обморок (сильные эмоции, испуг, при мочеиспускании, кашле, во время физической нагрузки и др.)?
-
Какие сопутствующие заболевания у больного (сердечно-сосудистая патология, особенно аритмии, сердечная недостаточность, ИБС, церебральная патология; СД; психические расстройства)?
-
Наблюдается ли пациент у невролога, психиатра, нарколога (синдром вегетативной дисфункции, депрессия, алкоголизм, наркомания)?
Большое значение имеет активный расспрос пациента. Диагноз, как правило, затруднений не представляет. Следует помнить, что при наличии выраженных легочных заболеваний и сильного кашля больные могут не предъявлять жалоб на обмороки, особенно если они кратковременны и редки. Связь синкопа с кашлем, особенности конституции и личности больных, выраженность парасинкопальных феноменов, сероцианотичный цвет лица во время утраты сознания, артериальная гипотензия, отсутствие сомноленции после приступа имеют решающее диагностическое значение.
Лабораторно-инструментальная диагностика включает следующие мероприятия.
Показания к госпитализации - подозрение на острую соматическую, неврологическую или психиатрическую патологию. Больному с паническими атаками экстренная госпитализация не показана. Оставленным на дому больным рекомендуется консультация и наблюдение у невролога по месту жительства.
Если обморок обусловлен органической патологией, возможно наличие других клинических симптомов (табл. 5-11).
| Клинические признаки | Возможная причина |
|---|---|
Возникновение во время физической нагрузки |
Аортальный стеноз, кардиомиопатия, легочная гипертензия; стеноз легочной артерии; врожденные пороки сердца |
При запрокидывании головы в сторону |
Гиперчувствительность каротидного синуса |
При подъеме рук |
Синдром обкрадывания подключичной артерии |
При мочеиспускании |
Обструкция шейки мочевого пузыря; феохромоцитома |
При кашле |
Заболевания легких, чаще у курящих, склонных к ожирению и алкоголизму |
Ортостатический коллапс |
Длительный постельный режим; лихорадка и дегидратация; прием диуретиков и нитратов |
Боль в грудной клетке и/или одышка; артериальная гипотензия |
ИМ; ТЭЛА; расслоение аорты |
Разница в значениях АД и наполнении пульса |
Расслоение аорты |
Сердцебиение, «перебои» в работе сердца; нет тошноты и рвоты; неправильный ритм; медленный пульс |
Аритмии |
Медленный пульс; диссоциация между верхушечным толчком и пульсом на сонной артерии; снижение или отсутствие II тона, систолический шум, проводящийся на сонные артерии |
Аортальный стеноз |
СД в анамнезе |
Гипогликемия |
Приступы ночью в положении лежа; прикусывание языка; дезориентация после приступа |
Эпилепсия |
Очаговые, общемозговые и менингеальные симптомы |
ОНМК |
Внезапная интенсивная головная боль |
Субарахноидальное кровоизлияние; ОНМК |
ЧМТ |
Сотрясение или ушиб головного мозга; субдуральная/эпидуральная гематома |
Кожная сыпь, ангионевротический отек |
Анафилактический шок |
Боли в животе; артериальная гипотензия в горизонтальном положении |
Внутреннее кровотечение; эктопическая беременность |
Беременность |
Преэклампсия, эклампсия |
Прогностически неблагоприятные признаки:
Госпитализации с целью лечения подлежат следующие пациенты:
Госпитализации с целью уточнения диагноза подлежат пациенты:
Все лечебные мероприятия при синкопальных состояниях разделяются на две части - проводимые во время приступа и проводимые вне приступов потери сознания. Последний вариант в практике неврологов встречается значительно чаще.
Лечение синкопального пароксизма нередко ограничивают приданием больному горизонтального положения, особенно в условиях, когда это затруднительно - в толпе, в телефонной будке и т.д. Описаны случаи с летальным исходом от простого обморока в связи с невозможностью падения больного или принятия им горизонтального положения. Именно поэтому необходимо уложить больного на спину и слегка приподнять ноги, а также освободить шею и грудь от стесняющей одежды. Не следует усаживать больных, так как при этом трудно купировать ишемию мозга, лежащую в основе обморока. Необходимо обеспечить доступ свежего воздуха, свободное дыхание и кровообращение, провести легкий общий массаж тела. Следует вынести больного из помещения с резко выраженным загрязненным воздухом, сохраняя горизонтальное положение.
Можно применить средства рефлекторного воздействия на центры дыхания и сердечно-сосудистой регуляции: вдыхание паров нашатырного спирта, обрызгивание лица холодной водой. При остановке дыхания и/или кровообращения проводят СЛР (см. главу «Первичная сердечно-легочная реанимация»).
При значительном снижении АД показано внутривенное (медленное) введение 0,1-0,5 мл 1% раствора фенилэфрина (мезатона♠) в 40 мл 0,9% раствора натрия хлорида. Действие начинается сразу после введения и продолжается в течение 5-20 мин. Фенилэфрин противопоказан при ФЖ, инфаркте миокарда, гиповолемии, феохромоцитоме, беременности, у детей до 15 лет.
При брадикардии и остановке сердечной деятельности назначают атропин 0,5-1 мг внутривенно струйно, при необходимости через 5 мин введение повторяют до общей дозы 3 мг. Доза атропина менее 0,5 мг может парадоксально снизить ЧСС! Атропин следует применять с осторожностью при закрытоугольной глаукоме, тяжелой сердечной недостаточности, ИБС, митральном стенозе, атонии кишечника, гиперплазии предстательной железы, почечной недостаточности, артериальной гипертензии, гипертиреозе, миастении, беременности.
При гипогликемических обмороках (при обмороке более 20 с ex juvantibus): 50 мл 40% раствора декстрозы (глюкозы♠) внутривенно (но не более 120 мл из-за угрозы отека головного мозга). Предварительно следует ввести 2 мл 5% раствора тиамина (100 мг) для предупреждения потенциально смертельной острой энцефалопатии Гайе-Вернике, развивающейся вследствие дефицита витамина В1 на фоне поступления больших доз декстрозы (глюкозы♠), особенно при алкогольном опьянении и длительном голодании.
При обмороке на фоне судорожного припадка: диазепам внутривенно 10 мг в 10 мл 0,9% раствора натрия хлорида со скоростью не более 3 мл/мин (при большей скорости существует риск остановки дыхания). Допустимо ректальное введение раствора в дозе 0,2-0,5 мг/кг у взрослых и детей.
При кардиогенных и церебральных обмороках проводят лечение основного заболевания. Важнейшее значение для эффективности лечения имеет точная диагностика с выяснением конкретных патогенетических механизмов, лежащих в основе тех или иных синкопе. В качестве недифференцированного лечения практически всех нейрогенных синкопальных состояний выступает терапия, направленная на снижение степени нейрососудистой возбудимости и реактивности, повышение психической и вегетативной устойчивости, общего тонуса организма.
Лечение обмороков у больных с гиперсенситивностью каротидного синуса предусматривает назначение холино- и симпатиколитиков, проведение блокады синуса электрофорезом с новокаином, рентгенотерапии, хирургических мероприятий (депривация каротидного синуса, периартериальное отслаивание и т.д.). У больных с гипервентиляционными проявлениями лечение во многом зависит от выяснения ведущего патогенетического звена.
При синкопальных состояниях прогноз в отношении жизни благоприятный. В то же время редко удается существенно уменьшить частоту обмороков ваговазального характера, так как их развитие связано с конституциональной склонностью к парасимпатическим (вагусным) реакциям.
Скорая медицинская помощь на стационарном этапе
В случаях обращения пациентов с синкопальными состояниями непосредственно в ОСМПС проводят лечебно-диагностические мероприятия с использованием имеющихся технологий диагностики и лечения. После проведения диагностики в ОСМПС, госпитализированные пациенты получают помощь в соответствии с клиническими рекомендациями (протоколами) оказания медицинской помощи при установленном диагнозе.
Показания для госпитализации в кардиологическое отделение стационара:
Показания для госпитализации в неврологическое отделение стационара:
При подтверждении диагноза сердечно-сосудистого заболевания показано лечение в городском ангионеврологическом центре и/или наблюдение у врача-невролога в поликлинике по месту жительства.
Наиболее часто встречающиеся ошибки при лечении обмороков связаны с применением ЛС:
СПИСОК ЛИТЕРАТУРЫ
-
Вегетативные расстройства. Клиника. Диагностика. Лечение / Под ред. А.М. Вейна. - М.: МИА, 2003. - 752 с.
-
Вейн А.М., Соловьева А.Д. Лимбико-ретикулярный комплекс и вегетативная регуляция - М.: Наука, 1973 - 268 с.
-
Верткин А.Л., Городецкий В.В., Талибов О.Б. и др. Острая сердечная недостаточность. Диагностика и лечение на догоспитальном этапе // Леч. врач. - 2002. - № 9. - С. 3-4.
-
Дифференциальная диагностика нервных болезней. - 3-е изд. / Под ред. М.М. Одинака. - СПб.: Гиппократ, 2004. - 744 с.
-
Краткий справочник врача-невролога / Под ред. А.А. Скоромца. - СПб.: Сотис, 1999. - 352 с.
-
Неотложные состояния в неврологии: Методическое пособие для студентов лечебного, педиатрического факультетов и слушателей послевузовского и дополнительного профессионального образования / Под ред. Э.З. Якупова. - Казань: КГМУ, 2011. - 114 с.
-
Руководство по скорой медицинской помощи / Под ред. А.Л. Верткина, С.Ф. Багненко. - М.: ГЭОТАР- Медиа, 2006. - 820 с.
-
Сорокоумов В.А., Вознюк И.А., Полякова А.В. и др. Особенности пассивной вертикализации пациентов с гемодинамически значимыми стенозами прецеребраль-ных артерий в остром периоде инсульта // Артериал. гипертензия. - 2013. - Т. 19. - №5. - С. 449-457.
5.7. ВЕГЕТАТИВНЫЕ КРИЗЫ
И. А. Вознюк
ОПРЕДЕЛЕНИЕ
Вегетативные пароксизмы (вегетативные кризы, панические атаки) - приступообразные проявления эмоциональных, вегетативных, когнитивных и поведенческих расстройств, реализующиеся в относительно короткий промежуток времени.
Наиболее ярким и часто встречающимся проявлением вегетативных нарушений бывают панические атаки - пароксизмальные эмоционально-аффективные состояния с полисистемными вегетативными симптомами, отличающиеся доброкачественным течением.
Кризы, как правило, наблюдают в возрасте от 20 до 45 лет, с периодичностью возникновения от одного раза в год до нескольких раз в месяц или неделю. Длительность пароксизма значительно варьирует даже у одного больного, но обычно находится в пределах от 20 мин до 2-3 ч.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Основную роль в процессе дезинтеграции регуляторных влияний играет дисфункция структур лимбико-ретикулярного комплекса. При этом нарушается функционирование медиаторных систем мозга. При вегетативных пароксизмах (ВП) наблюдают повышенную чувствительность норадренергических систем к агонистам и антагонистам норадреналина. У больных с ВП обнаружено достоверное повышение серотонина в плазме крови и понижение чувствительность периферических адренорецепторов к адреналину и норадреналину.
Наиболее часто кризы провоцируют психогенные (стрессовые и конфликтные ситуации), физические (экстремальные состояния, изменения погоды), химические (интоксикации) и биологические факторы (менструация, начало половой жизни, аборт и др.). В ряде случаев причину ВП установить не удается. Как правило, в межкризовый период какие-либо проявления заболевания могут отсутствовать или наблюдаются перманентные вегетативные расстройства.
Один из важных признаков ВП - генерализованный характер пароксизмов, т.е. они проявляются в нескольких системах организма (сердечнососудистой, дыхательной, желудочно-кишечной, терморегуляторной, мочевыделительной). Чаще наблюдают кардиоваскулярные симптомы. ВП, как правило, протекает с негативной эмоциональной окраской, иногда поведенческими расстройствами (больные покидают место, где развился пароксизм, и в дальнейшем избегают его; боятся выходить на улицу, ездить в транспорте).
Ведущее значение в патогенезе ВП придают концепции H. Selbach, где взаимоотношения симпатической и парасимпатической частей нервной системы рассматривают с позиции «качающегося равновесия», т.е. повышение тонуса одной системы влечет за собой возрастание тонуса другой. Это не только обеспечивает поддержание гомеостаза, но и создает условия для повышенной лабильности физиологических функций. Такую лабильность наблюдают во всех системах организма (вариации ритма сердца, АД, температуры тела и др.). Однако, кроме этих взаимоотношений, существуют механизмы, которые в определенные периоды жизни организма повышают функцию одной системы и снижают активность другой, что необходимо для адаптации организма к окружающей среде, восстановления энергетических ресурсов, утилизации питательных веществ и др. Выход этих колебаний за допустимые пределы повышает ее уязвимость для внешних возмущающих факторов. В таких условиях экзогенные либо эндогенные стимулы могут приводить к напряжению регуляторных систем, а затем к их дезинтеграции, что проявляется кризом.
Существенную роль в возникновении ВП играет наследственно-конституциональный фактор в виде функциональной недостаточности регулирующих структур мозга или их чрезмерной реактивности. Дезинтеграцию регуляторных механизмов могут вызывать стресс, хронические инфекции, ЧМТ, дегенеративно-дистрофические изменения позвоночника, гормональные перестройки в организме. ВП - частое проявление различных невротических расстройств. О значимости стрессовых ситуаций говорит и факт высокой эффективности психотерапии у таких больных. Значение хронической инфекции в патогенезе ВП также имеет большое значение. У 90% больных нейроциркуляторной дистонией гипертонического типа, частного случая вегетативно-сосудистой дистонии, выявляют хроническую очаговую инфекцию, чаще в нёбных миндалинах. В 1952 г. Р.А. Засосовым и соавт. был открыт тонзиллокардиальный рефлекс, осуществляющийся через надсегментарные структуры вегетативной нервной системы, в частности гипоталамус. Работы многих авторов выявили высокую встречаемость ВП при хронических соматических заболеваниях. Вегетативно-сосудистая дистония - частое проявление последствий закрытых травм мозга. В остром периоде травмы наличие вегетативно-сосудистой дистонии подтверждает поражение стволовых структур, гипоталамуса и медиобазальных отделов височной доли мозга. Периферическая боль может активно влиять на функциональное состояние головного мозга, приводя к дезорганизации церебральных механизмов, структура которых характерна для психогенных невротических синдромов.
При нарушениях вегетативной регуляции, кроме внешних проявлений и ярких реакций сосудистой системы, закономерно возникают нарушения гомеостаза - изменения кислотно-основного состояния, водно-электролитного обмена, углеводно-жирового обмена и др.
КЛАССИФИКАЦИЯ
Различают симпатические (симпатоадреналовые), парасимпатические (вагоинсулярные) и смешанные ВП. Реже возникают истероподобные (обморочно-тетанические), вестибулопатические, мигренеподобные и псевдоаддисонические кризы.
| Код по МКБ-10 | Нозологическая форма |
|---|---|
F41.0 |
Паническое расстройство (эпизодическая пароксизмальная тревога) |
КЛИНИЧЕСКАЯ КАРТИНА
Вегетативные кризы характеризуются спонтанным внезапным возникновением, достижением пика в течение короткого периода времени (10 мин), полисистемностью клинической картины и резким прекращением симптомов. Панические атаки возникают в 2 раза чаще у молодых женщин.
Симпатоадреналовый криз сопровождается неприятными ощущениями в области грудной клетки и головы, подъемом АД, тахикардией до 120-140 в минуту, ознобом, похолоданием и онемением конечностей, бледностью кожных покровов, мидриазом, экзофтальмом, ощущением страха, тревоги, сухостью во рту. Криз возникает внезапно среди полного здоровья, при этом он может быть спонтанным или спровоцированным какими-либо факторами (стрессовыми событиями, чрезмерной физической нагрузкой, алкоголем, малыми оперативными вмешательствами с наркозом и т.д.); протекает с выраженной вегетативной симптоматикой и страхом смерти. Как правило, в этих случаях больные точно помнят дату начала болезни. После окончания приступа возникает полиурия с выделением светлой мочи.
Вагоинсулярный криз проявляется головокружением, ощущением удушья, тошнотой, снижением АД, иногда брадикардией, экстрасистолией, покраснением лица, гипергидрозом, слюнотечением, желудочно-кишечными дискинезиями, упадком сил. Начало пароксизма носит постепенный характер:
-
на фоне астенодепрессивных расстройств вегетативные симптомы постепенно усложняются, проявляясь абортивными кризами без эмоциональной окраски, а при воздействии дополнительных вредностей возникает развернутый эмоционально-вегетативный криз;
-
при наличии тревожно-фобического синдрома периоды усиления тревоги или фобий сопровождаются абортивными кризами, затем происходит развитие приступа по вышеописанному сценарию; дополнительные стимулы приводят к яркому и развернутому ВП.
Смешанный криз имеет признаки симпатической и парасимпатической активации, чаще всего следующих один за другим или одновременно. Первый смешанный развернутый ВП возникает внезапно, но на фоне уже существующих тревожных либо депрессивных расстройств.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Важный фактор для дальнейшего течения заболевания - оценка больным первого криза. В большинстве случаев пациенты рассматривают ВП как сердечный приступ, инфекцию, опухоль мозга, инсульт, начало «сумасшествия» или какой-то соматической болезни. В ситуациях, где оценка приступа - реалистичная и близкая к истине, вторичные страхи и ограничительное поведение возникают значительно позже, чем в тех случаях, когда больные расценивают первый криз как соматическое заболевание. Диагностические критерии для ВП следующие.
-
При возникновении повторных приступов страх или дискомфорт в сочетании с четырьмя или более из нижеперечисленных симптомов развивается внезапно, достигая своего пика в течение 10 мин:
-
Возникновение ВП не обусловлено непосредственным физиологическим действием каких-либо веществ (например, лекарственной зависимостью или приемом препаратов) либо соматическими заболеваниями (например, тиреотоксикозом).
-
В большинстве случаев ВП не возникают в результате тревожных расстройств, таких как социальные и простые фобии, обсессивно-фобические и посттравматические стрессовые расстройства.
Таким образом, критерии, необходимые для диагностики вегетативных кризов, включают в себя следующие:
Дифференциальную диагностику проводят со следующими заболеваниями (перечислены по частоте):
Исключение из пароксизмов, внешне напоминающих вегетативный криз, - первый этап дифференциальной диагностики. На втором этапе необходимо определить, в структуре какой клинической (нозологической) единицы возник криз. Диапазон нозологических единиц включает психические, неврологические, соматические, эндокринные заболевания и интоксикации. Наиболее часто ВП выявляют в клинической картине невротических расстройств (до 70%), причем они могут возникать практически при всех формах неврозов.
Одной из наиболее трудных диагностических ситуаций для уточнения признаков вегетативных нарушений становится ВП при височной эпилепсии - органического неврологического заболевания, которое может сочетаться с вегетативными кризами. Необходимо различать два ситуации:
Главным диагностическим методом в таких ситуациях служит электроэнцефалография.
Заболевания, сопровождающиеся вегетативными кризами или кризоподобными состояниями
Советы позвонившему
Действия до прибытия бригады СМП:
ЛЕЧЕНИЕ
Обязательные вопросы
-
Есть ли у пациента соматическая и/или неврологическая патология (синдром вегетативной дисфункции, аритмии, артериальная гипертензия, СД, эпилепсия, болезнь Меньера и др.)?
-
Употреблял ли больной алкоголь накануне? В каком количестве?
-
Наблюдается ли пациент у невролога, психиатра, нарколога (синдром вегетативной дисфункции, депрессия, алкоголизм, наркомания)?
Объективное исследование включает следующие пункты.
-
Визуальная оценка кожного покрова (бледность, гиперемия, повышенная влажность).
-
Осмотр ротовой полости (прикус языка характерен для эпилептического припадка).
-
Исследование пульса, измерение частоты дыхания (тахипноэ), ЧСС (тахикардия, брадикардия, неправильный ритм), АД (артериальная гипертензия и гипотензия).
-
Выявление различных вегетативных, эмоционально-аффективных, когнитивных симптомов и/или функционально-неврологических феноменов.
Из дополнительных исследований особое значение имеет регистрация ЭКГ:
Показание к госпитализации в стационар - подозрение на острую соматическую, неврологическую или психиатрическую патологию. Больному с паническими атаками экстренная госпитализация не показана.
Пациента с вегетативным кризом в первую очередь необходимо успокоить: беседа, седативные средства из домашней аптечки [корневища с корнями валерианы лекарственной (валериана♠), пустырник и др.].
Для купирования панической атаки применяют бензодиазепины (транквилизаторы). Вводят диазепам внутримышечно или внутривенно болюсно в начальной дозе 10-20 мг (2-4 мл 0,5% раствора). Препарат оказывает анксиолитическое, седативное, снотворное, антипаническое и противосудорожное действие. Эффект оценивают через 1 ч.
При симпатико-адреналовом кризе препаратами выбора служат неселективные β-адреноблокаторы, которые снижают АД и ослабляют соматические проявления тревоги (анксиолитическое действие). Пропранолол назначают сублингвально по 10-40 мг/сут. Противопоказан при артериальной гипотензии (САД менее 90 мм рт.ст.), острой сердечной недостаточности, кардиогенном шоке, облитерирующих заболеваниях артерий, бронхиальной астме, атриовентрикулярной блокаде II-III степени, синусовой брадикардии (ЧСС менее 55 в минуту).
При панических атаках необходима консультация невролога с систематическим назначением антидепрессантов (трициклических селективных ингибиторов обратного захвата серотонина).
Оставленным дома больным рекомендовано наблюдение у невролога по месту жительства.
Наиболее часто встречающиеся ошибки
-
Введение ненаркотических анальгетиков и спазмолитиков при вегетативных кризах (неэффективны).
-
Применение антигистаминных препаратов в качестве седативных средств (отсутствие анксиолитического действия, снотворный эффект и угнетение ЦНС). Их используют только при наличии противопоказаний к бензодиазепинам.
-
Одновременный прием алкогольных напитков и транквилизаторов.
СПИСОК ЛИТЕРАТУРЫ
-
Бородулин В.И., Ланцман М.Н. Справочник: Болезни. Синдромы. Симптомы. - 2009.
-
Вегетативные расстройства. Клиника. Диагностика. Лечение / Под ред. А.М. Вейна. - М.: МИА, 2003. - 752 с.
-
Вейн А.М., Дюкова Г.М., Воробьева О.В. и др. Панические атаки. - СПб.: Эйдос Медиа, 1997. - 174 с.
-
Виленский Б.С. Неотложные состояния в неврологии. - СПб.: Фолиант, 2004. - 512 с.
-
Дифференциальная диагностика нервных болезней. - 3-е изд. / Под ред. М.М. Одинака. - СПб.: Гиппократ, 2004. - 744 с.
-
Руководство по скорой медицинской помощи / Под ред. А.Л. Верткина, С.Ф. Багненко. - М.: ГЭОТАР- Медиа, 2006. - 820 с.
-
Смулевич А.Б., Андрющенко А.В., Романов Д.В. Психофармакотерапия тревожных расстройств пограничного уровня (сравнительное исследование анксиолитического эффекта афобазола и оксазепама у больных с расстройствами адаптации и генерализованным тревожным расстройством) // Рус. мед. журн. - 2006. - Т. 14, № 9. - С. 725-729.
5.8. МЕНИНГИТ
Е. Р. Баранцевич
ОПРЕДЕЛЕНИЕ
Менингит - острое инфекционное заболевание с преимущественным поражением паутинной и мягкой оболочек головного и спинного мозга. При этом возможно развитие ситуаций, создающих угрозу жизни больного (нарушения сознания, шок, судорожный синдром).
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Менингит вызывается самыми разнообразными возбудителями в зависимости от конкретной клинической ситуации (вирулентность микроорганизма и резистентность макроорганизма). В большинстве случаев наблюдают бактериальные и вирусные менингиты. Бактериальные менингиты чаще вызывают менингококки, пневмококки, гемофильная палочка, вирусные - вирус Коксаки, ECHO (группа кишечных цитопатогенных вирусов), эпидемического паротита. При вызове к иммунокомпрометированным пациентам можно столкнуться с листериозными или грибковыми менингитами, у людей после проникающей ЧМТ, а также при наличии хронических синусогенных или одонтогенных очагов инфекции - синегнойной палочкой, энтеробактериями, золотистым стрептококком и др.
В патогенезе менингита большое значение имеют следующие факторы:
КЛАССИФИКАЦИЯ
Помимо этиологического принципа, менингиты подразделяют в зависимости от характера и клинического течения заболевания.
-
-
молниеносные (фульминантные), часто вызываемые менингококком; развернутая клиническая картина формируется менее чем за 24 ч;
-
хронические менингиты - симптомы сохраняются более 4 нед. Основные причины - туберкулез, сифилис, лаймская болезнь, кандидоз, токсоплазмоз, ВИЧ-инфекция, системные заболевания соединительной ткани.
-
КЛИНИЧЕСКАЯ КАРТИНА
Внешние проявления менингита включают общие инфекционные, общемозговые и менингеальные симптомы.
К общим инфекционным симптомам относятся ощущение недомогания, лихорадка, миалгии, тахикардия, гиперемия лица, воспалительные изменения в крови и т.д. Менингеальные и общемозговые симптомы включают головную боль, тошноту, рвоту, спутанность или угнетение сознания, генерализованные судорожные припадки. Головная боль, как правило, носит распирающий характер и обусловлена раздражением мозговых оболочек вследствие развития воспалительного процесса и повышения внутричерепного давления (с этим также связано возникновение рвоты). Высокое внутричерепное давление у пациентов может привести к триаде Кушинга: брадикардии, повышению систолического АД, снижению частоты дыхания. При тяжелом течении менингита наблюдают судороги и психомоторное возбуждение, периодически сменяющееся вялостью и нарушениями сознания. Возможны психические расстройства в виде бреда и галлюцинаций.
Собственно менингеальные симптомы включают в себя проявления общей гиперестезии и признаки рефлекторного повышения тонуса дорсальных мышц при раздражении мозговых оболочек. Если больной в сознании, то у него обнаруживают непереносимость громкого разговора, шума или повышенную чувствительность к нему - гиперакузию. Головные боли нарастают от сильных звуков и яркого света. Больные предпочитают лежать с закрытыми глазами. Практически у всех пациентов отмечают ригидность мышц затылка и симптом Кернига. Ригидность затылочных мышц обнаруживают при пассивном сгибании шеи больного, когда из-за спазма разгибательных мышц невозможно полностью привести подбородок к грудине. Симптом Кернига проверяют следующим образом: ногу больного, лежащего на спине, пассивно сгибают под углом 90° в тазобедренном и коленном суставах (первая фаза исследования), после чего обследующий делает попытку разогнуть эту ногу в коленном суставе (вторая фаза). При наличии у больного менингеального синдрома разогнуть ногу в коленном суставе невозможно в связи с рефлекторным повышением тонуса мышц-сгибателей голени; при менингите этот симптом в равной степени положителен с обеих сторон.
У пациентов следует также проверять симптомы Брудзинского:
-
верхний симптом Брудзинского - при пассивном приведении головы больного к грудине в положении лежа на спине ноги его сгибаются в коленных и тазобедренных суставах;
-
средний симптом Брудзинского - сгибание ног в коленных и тазобедренных суставах при надавливании на лонное сочленение;
-
нижний симптом Брудзинского - при пассивном сгибании одной ноги больного в коленном и тазобедренном суставе другая нога сгибается аналогичным образом.
Менингеальный синдром слабо выражен на ранней стадии заболевания, при молниеносных формах менингита, у детей, пожилых и иммунокомпрометированных пациентов.
Большую настороженность вызывает наличие у больного гнойного менингококкового менингита, протекающего крайне тяжело. В данном случае необходимо принять серьезные противоэпидемические меры. Менингококковая инфекция передается воздушно-капельным путем, а менингококк после попадания в организм некоторое время вегетирует в верхних дыхательных путях. Инкубационный период составляет от 2 до 10 сут. Тяжесть заболевания значительно варьирует. Менингококковая инфекция может протекать в различных формах - бактерионосительством, назофарингитом, менинго-кокцемией, гнойным менингитом и менингоэнцефалитом. Гнойный менингит обычно начинается остро (или фульминантно); температура тела повышается до 39-41 °C, возникает резкая головная боль, сопровождающаяся не приносящей облегчения рвотой. Сознание вначале сохранено, но при отсутствии адекватных лечебных мероприятий развиваются психомоторное возбуждение, спутанность, делирий; при прогрессировании заболевания возбуждение сменяется заторможенностью, переходящей в кому. Тяжелые формы менингококковой инфекции могут привести к пневмонии, перикардиту и миокардиту. Характерная особенность заболевания - развитие на коже геморрагической сыпи в виде плотных на ощупь выступающих над уровнем кожи звездочек различной формы и величины. Сыпь чаще локализуется на бедрах, голенях, в области ягодиц. Могут возникать петехии на конъюнктиве, слизистых оболочках, подошвах, ладонях. При тяжелом течении генерализованной менингококковой инфекции может развиться эндотоксический бактериальный шок.
При инфекционно-токсическом шоке АД резко снижено, пульс нитевидный или не определяется; отмечают цианоз и побледнение кожного покрова. Характерны нарушения сознания (сомноленция, сопор, кома), анурия, острая надпочечниковая недостаточность.
Советы позвонившему
Мероприятия до прибытия бригады СМП
ЛЕЧЕНИЕ
Скорая медицинская помощь на догоспитальном этапе
Обязательные вопросы
-
Не было ли у пациента в последнее время контактов с инфекционными больными (особенно с больным менингитом)?
-
Беспокоит ли головная боль, особенно нарастающая? Не сопровождается ли головная боль тошнотой и рвотой?
-
Нет ли у пациента светобоязни, повышенной чувствительности к шуму, громкому разговору?
-
Нет ли у пациента проявлений хронических очагов инфекции в области головы (придаточные пазухи носа, уши, полость рта)?
-
Какие лекарственные препараты принимает больной в настоящее время?
Объективное исследование включает следующие пункты:
-
оценка психического статуса (присутствуют ли бред, галлюцинации, психомоторное возбуждение) и сознания (ясное сознание, сомноленция, сопор, кома);
-
визуальная оценка кожных покровов при хорошем освещении (гиперемия, бледность, наличие и локализация сыпи);
-
оценка менингеальных симптомов (светобоязнь, ригидность затылочных мышц, симптом Кернига, симптомы Брудзинского).
Следует проявить настороженность при наличии или вероятности развития угрожающих жизни осложнений (инфекционно-токсический шок, дислокационный синдром).
Дифференциальную диагностику менингита на догоспитальном этапе не проводят. Для уточнения характера менингита необходима поясничная пункция.
Обоснованное подозрение на менингит - показание к срочной госпитализации в инфекционный стационар, а наличие признаков угрожающих жизни осложнений (инфекционно-токсический шок, дислокационный синдром) - показание для немедленной госпитализации реанимационной бригадой в отделение интенсивной терапии инфекционного стационара.
При выраженной головной боли можно принимать парацетамол по 500 мг (рекомендуют запивать большим количеством жидкости). Максимальная разовая доза парацетамола 1 г, суточная - 4 г.
При судорогах показан диазепам 10 мг внутривенно на 10 мл 0,9% раствора натрия хлорида (медленно - для профилактики возможного угнетения дыхания).
Скорая медицинская помощь на стационарном этапе
В стационаре проводят подробный клинический, в том числе неврологический, осмотр. Всем больным с подозрением на менингит показана срочная поясничная пункция для исследования ликвора. Поясничная пункция позволяет провести дифференциальную диагностику между гнойный и серозным менингитом. Исследование противопоказано при обнаружении застойных дисков зрительного нерва при офтальмоскопии и смещении «М-эхо» при эхоэнцефалографии, что может указывать на наличие абсцесса мозга. В этих редких случаях больные должны быть осмотрены нейрохирургом.
Ликвородиагностика менингита состоит из следующих процедур:
-
макроскопическая оценка выводимого при поясничной пункции ликвора (давление, прозрачность, цвет, выпадение фибринозной сеточки при стоянии в пробирке);
-
микроскопическое и биохимическое исследование (количество клеток в 1 мкл, их состав, бактериоскопия, содержание белка, содержание сахара и хлоридов);
-
специальные методы иммунологической экспресс-диагностики (метод встречного иммуноэлектрофореза, метод флюоресцирующих антител).
При тяжелом течении менингита необходимо максимально раннее назначение антибактериальной терапии (эмпирическую терапию целесообразно начинать сразу после проведения поясничной пункции), предпочтительно - цефалоспорины III поколения: цефтриаксон 2,0 г внутривенно (суточная доза 4,0 г).
При обнаружении признаков инфекционно-токсического шока показано следующее:
При признаках начинающегося дислокационного синдрома:
Наиболее часто встречающиеся ошибки
СПИСОК ЛИТЕРАТУРЫ
-
Болезни нервной системы / Под ред. Н.Н. Яхно, Д.Р. Штульмана. - М.: Медицина, 2003. - Т. 1. - 744 с.
-
Лобзин Ю.В., Пилипенко В.В., Громыко Ю.Н. Менингиты и энцефалиты. - СПб.: Фолиант, 2006. - с.
-
Неврология: Национальное руководство / Под ред. Е.И. Гусева, А.Н. Коновалова, В.И. Скворцовой, А.Б. Гехт. - М.: ГЭОТАР-Медиа, 2010. - 1061 с.
-
Рахманова А.Г., Пригожин В.К., Неверов В.А. и др. Инфекционные болезни: Руководство для врачей общей практики. - М.; СПб., 1995. - 304 с.
-
Руководство по медицине. Диагностика и терапия / Под ред. Р. Беркоу. - М.: Мир, 1997. - Т. 1. - 1045 с.
5.9. ЭНЦЕФАЛИТЫ И МЕНИНГОЭНЦЕФАЛИТЫ
Е. Р. Баранцевич
ОПРЕДЕЛЕНИЕ
Энцефалиты - группа заболеваний, характеризующихся воспалением головного мозга. Как правило, в их основе лежит инфекционная патология, преимущественно вирусной природы. При вовлечении в патологический процесс оболочек головного мозга используют термин «менингоэнцефалит», при поражении вещества спинного мозга - «энцефаломиелит ».
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Энцефалиты и менингоэнцефалиты вызываются широким спектром возбудителей в зависимости от конкретной клинической ситуации (вирулентность микроорганизма, резистентность макроорганизма). Чаще наблюдают энцефалиты вирусной этиологии.
В большинстве случаев вирусные энцефалиты вы зываются арбовирусами (клещевой энцефалит), вирусами герпеса, энтеровирусами - вирусами Коксаки, ECHO (группа кишечных цитопатогенных вирусов). Во время эпидемии гриппа можно столкнуться с гриппозным менингоэнцефалитом.
В патогенезе энцефалита и менингоэнцефалита важное значение имеют следующие факторы:
КЛАССИФИКАЦИЯ
Различают первичные и вторичные энцефалиты. При первичных энцефалитах исходно нейротропный возбудитель непосредственно проникает через гематоэнцефалический барьер, при вторичных - инфекционные агенты попадают в центральную нервную систему гематогенно, контактно или периаксонально из других очагов инфекции.
По этиологическому принципу можно выделить несколько групп энцефалитов.
-
-
-
Поствакцинальные энцефалиты (адсорбированная коклюшно-дифтерийно-столбнячная вакцина, осповакцина, антирабическая вакцина).
-
Микробные и риккетсиозные энцефалиты (стафилококковые, стрептококковые, малярийные, токсоплазмозные).
-
Энцефалиты, вызванные медленными инфекциями (подострые склерозирующие панэнцефалиты).
КЛИНИЧЕСКАЯ КАРТИНА
Симптоматика энцефалита обусловлена несколькими синдромами.
-
Общеинфекционный синдром - недомогание, лихорадка, миалгия, тахикардия, гиперемия лица, воспалительные изменения в крови, общая интоксикация.
-
Общемозговые симптомы - головная боль, головокружение, тошнота, рвота, нарушения сознания различной степени выраженности (сомноленция, сопор, кома), генерализованные судорожные припадки.
-
Очаговые симптомы (зависят от локализации очага поражения) - двигательные расстройства (парезы, параличи), фокальные судорожные припадки, нарушения речи, чувствительности, координации движений; экстрапирамидные расстройства (гипо-, гиперкинезы), симптомы поражения черепных нервов (двоение, косоглазие, слабость лицевой мускулатуры, нарушения глотания и т.д.).
При энцефалитах достаточно часто присутствуют признаки психических расстройств в виде неадекватности поведения, психомоторного возбуждения, дезориентации, спутанности сознания. Возможно развитие элементов галлюцинаторно-бредового синдрома.
Если в процесс вовлечены оболочки головного мозга (т.е. при развитии менингоэнцефалита), у больных возникает менингеальный синдром. Появляются жалобы на светобоязнь, присутствует общая гиперестезия (пациенты отмечают непереносимость громких звуков, прикосновений). Объективно определяют ригидность мышц затылка, положительные симптомы Кернига, Брудзинского.
Клещевой весенне-летний энцефалит
Заражение человека происходит трансмиссивным путем через укусы клеща. Возможна алиментарная передача инфекции при употреблении в пищу сырого молока и молочных продуктов инфицированных коз и коров. Клещевой энцефалит имеет сезонный характер, соответствующий активности клещей. Максимальный ее подъем наблюдают в мае-июне. Второй, менее выраженный пик заболеваемости, регистрируют в августе-сентябре. Инкубационный период при укусе клеща длится от одной до 2-3 нед, при алиментарном способе заражения - 4-7 сут.
Клещевой энцефалит начинается внезапно с лихорадки, интоксикации. Температура тела быстро повышается до 38-39 °C. Больных беспокоят сильная слабость, тошнота, головная боль, иногда рвота, часто возникает диссомния. Внешний вид больного достаточно характерен: конъюнктивы, кожа лица, шеи, верхней половины грудной клетки гиперемированы, отмечают инъекцию склер. Заболевание может завершиться за 5-7 сут. Такую форму болезни называют лихорадочной (одна из самых частых, но редко диагностируемых). Поражение нервной системы при этой форме практически отсутствует.
Кроме того, выделяют еще несколько форм клещевого энцефалита.
-
Менингеальная форма - выявляют общемозговой и общеинфекционный синдромы, менингеальные симптомы (светобоязнь, ригидность затылочных мышц, симптомы Кернига, Брудзинского). Изменения цереброспинальной жидкости указывают на серозный менингит. Заболевание имеет благоприятное течение. Проявления общеинфекционного синдрома длятся 10-14 сут, санация ликвора несколько отстает от клинического выздоровления.
-
Менингоэнцефалитическая форма - гораздо более тяжелая разновидность клещевого энцефалита, протекающая бурно с быстро наступающим коматозным состоянием и возможным летальным исходом. Характерны сильная головная боль, тошнота, рвота. Больные становятся вялыми, заторможенными, сонливыми. Нередко отмечают бред, галлюцинации, психомоторное возбуждение, нарушения сознания различной степени выраженности. Могут возникать судорожный синдром, гиперкинезы. Поражаются черепные нервы - асимметрия лицевой мускулатуры, косоглазие, нарушения глотания.
-
Полирадикулоневритическая форма протекает с поражением периферических нервов и корешков, с болями по ходу нервных стволов, нарушением чувствительности.
-
Полиоэнцефаломиелитическая форма - наблюдают признаки полиомиелитического синдрома в виде «свисающей головы», «опущенных надплечий», «свисающих вдоль тела рук». Полиоэнцефаломиелитические нарушения нередко сочетаются с проводниковыми, обычно пирамидными расстройствами (вялые парезы рук и спастические - ног, комбинации амиотрофий и гиперфлексии в пределах одной паретической конечности). Периодически возникают подергивания мышц по типу фасцикуляций.
Герпетический энцефалит
Герпетические вирусы обладают нейротропностью и вызывают разнообразные поражения головного, спинного мозга, периферической нервной системы. Наиболее распространены герпетические энцефалиты, обусловленные вирусами простого герпеса 1-го либо 2-го типа. Герпетический энцефалит составляет 10-20% общего числа вирусных энцефалитов, встречаясь с частотой 0,3-1,8 на 100 тыс. населения.
Группы риска герпетического энцефалита:
Герпетические высыпания на коже и слизистых в дебюте заболевания появляются редко. Начало болезни - острое, реже подострое. Внезапно возникают гипертермия до 39-40 °C, судороги (общие или локальные), нарушение сознания от оглушенности до сопора и комы. В 30-40% случаев отмечают более медленное развитие симптомов, когда в течение нескольких суток нарастают общеинфекционные, общемозговые и локальные симптомы: сильная головная боль, повторная рвота, нарушения движений глазных яблок, парезы конечностей, нарушения речи, онемение и парестезии в конечностях. Возможен псевдотуморозный тип развития, когда при нормальной или субфебрильной температуре постепенно, в течение нескольких недель, нарастают локальные или диффузные симптомы поражения головного мозга; на глазном дне определяют застойные диски зрительных нервов (признак выраженной внутричерепной гипертензии).
Развитие мозговой комы нередко сопровождается эпилептическим статусом.
Стадия обратного развития симптомов начинается с 3-4-й недели от начала заболевания и длится в течение 3-6 мес. Вначале происходит постепенное восстановление витальных функций. При кормлении через зонд отмечают глотательные движения с последующим восстановлением бульбарных функций - проходят эпилептические припадки и нарушения сознания. Постепенно восстанавливаются гностические функции, речь и эмоционально-поведенческие реакции. В то же время могут оставаться неврологические расстройства, имеющие значительную вариабельность, - от локальных двигательных нарушений до развития вегетативного состояния. У взрослых и детей старшего возраста нередки стойкие психотические нарушения.
Стадия резидуальных явлений формируется спустя 1-2 года после перенесенного герпетического энцефалита и характеризуется стойкостью развившихся явлений дефицита в неврологической и эмоционально-поведенческой сферах.
КТ выявляет очаги пониженной плотности в веществе мозга (признак некроза мозговой ткани) уже на 3-5-й день болезни, расширение базальных цистерн, субарахноидальных и межполушарных щелей, смещение желудочков мозга. Вокруг очагов некрозов могут присутствовать зоны повышенной плотности, расцениваемые как перифокальные кровоизлияния. Данные КТ в отдаленные сроки указывают на развитие атрофического процесса: кисты, очаги глиофиброза. гидроцефалия с деформацией желудочковой системы.
Вторичные менингоэнцефалиты
Заболевания этой группы, как правило, возникают на фоне острых вирусных инфекций, таких как ветряная оспа, корь, эпидемический паротит и др. При развитии микробных энцефалитов, развивающихся преимущественно у иммунокомпрометированных пациентов, также отмечают связь с инфекцией (чаще стафилококковой и стрептококковой). На фоне признаков основного заболевания возникают общемозговые, очаговые и менингеальные симптомы. Развитие поствакцинальных энцефалитов обычно связано с недавно перенесенной прививкой.
Советы позвонившему
-
При наличии высокой температуры дайте больному жаропонижающие лекарственные средства (парацетамол).
-
Найдите препараты, которые больной принимает, и подготовьте их к приезду бригады СМП.
-
При судорожных припадках проведите профилактику травматизма (необходимо повернуть голову на бок, при наличии зубных протезов - удалить их изо рта, расстегнуть пуговицы, снять ремень и т.д.).
ЛЕЧЕНИЕ
Скорая медицинская помощь на догоспитальном этапе
Обязательные вопросы
-
Не было ли у пациента в последнее время контактов с инфекционными больными?
-
Беспокоит ли головная боль, особенно нарастающая? Не сопровождается ли головная боль тошнотой и рвотой?
-
Нет ли у пациента светобоязни, повышенной чувствительности к шуму, громкому разговору?
-
Есть ли какие-либо высыпания на коже? Когда они появились? Были ли раньше проявления герпетической инфекции?
-
Были ли укусы клеща? Когда? Сдавали ли клеща в лабораторию на анализ? Если сдавали, то какие результаты?
-
Не отмечаются ли какие-нибудь странности в поведении больного?
Осмотр и физикальное обследование включает следующие мероприятия:
-
оценка психического статуса (присутствуют ли бред, галлюцинации, психомоторное возбуждение) и сознания (ясное сознание, сомноленция, сопор, кома);
-
визуальная оценка кожного покрова и слизистых оболочек при хорошем освещении (гиперемия, бледность, наличие герпетических высыпаний, следы прививок);
-
скрининговая оценка неврологического статуса (движения глазных яблок, косоглазие, гнусавость голоса, поперхивание, нарушения речи, снижение мышечной силы конечностей, нарушения чувствительности);
-
оценка менингеальных симптомов (светобоязнь, ригидность затылочных мышц, симптом Кернига, симптомы Брудзинского).
Дифференциальную диагностику различных форм энцефалита и менингоэнцефалита на догоспитальном этапе не проводят. Необходимо помнить о том, что наличие различных очаговых неврологических симптомов в сочетании с менингеальным синдромом возможно при опухолях головного мозга, сосудистых заболеваниях нервной системы (внутримозговое кровоизлияние, субарахноидальное кровоизлияние, реже - ишемический инсульт), интоксикациях.
Обоснованное подозрение на менингоэнцефалит - показание к срочной госпитализации в стационар.
При выраженной головной боли можно назначить парацетамол внутрь по 500 мг (рекомендуют запивать большим количеством жидкости, максимальная разовая доза 1 г), при судорогах - диазепам 10 мг внутривенно на 10 мл 0,9% раствора натрия хлорида (медленно - для профилактики возможного угнетения дыхания).
Скорая медицинская помощь на стационарном этапе
В стационаре проводят подробный клинический осмотр, консультацию невролога, берут клинический анализ крови.
Выполняют поясничную пункцию, позволяющую проводить дифференциальную диагностику менинго-энцефалитов. Срочная поясничная пункция для исследования ликвора показана большинству больных с подозрением на менингоэнцефалит. Исследование противопоказано при обнаружении застойных дисков зрительного нерва при офтальмоскопии и смещении «М-эхо» при эхоэнцефалографии. В этих случаях пациентов должен осмотреть нейрохирург.
При подозрении на герпетический энцефалит необходимо сразу начать лечение ацикловиром (10 мг/кг в 100-200 мл раствора натрия хлорида внутривенно капельно 3 раза в сутки) и параллельно исследовать цереброспинальную жидкость с помощью ПЦР на дезоксирибонуклеиновую кислоту (ДНК) вируса простого герпеса. Отрицательный результат исследования, как правило, исключает диагноз герпетического энцефалита (можно отменить ацикловир).
У больных с менингоэнцефалитом необходим контроль уровня сознания (сомноленция, сопор, кома), сердечной деятельности, АД и дыхательной функции. В тяжелых ситуациях показаны реанимационные мероприятия, включая ИВЛ.
При наличии психомоторного возбуждения необходимо назначить 10 мг диазепама внутривенно в 10 мл 0,9% раствора натрия хлорида со скоростью 3 мл/мин. При повторяющихся судорожных припадках также показано введение 10 мг диазепама внутривенно в 10 мл 0,9% раствора натрия хлорида со скоростью 3 мл/мин.
При признаках начинающегося дислокационного синдрома рекомендуют следующие мероприятия:
Наиболее часто встречающиеся ошибки
СПИСОК ЛИТЕРАТУРЫ
-
Болезни нервной системы / Под ред. Н.Н. Яхно, Д.Р. Штульмана. - М.: Медицина, 2003. - Т. 1. - 744 с.
-
Краснов В.В. Инфекционные болезни в практике. - Н. Новгород, 2008.
-
Лобзин Ю.В., Пилипенко В.В., Громыко Ю.Н. Менингиты и энцефалиты. - СПб.: Фолиант, 2006. - 315 с.
-
Неврология: национальное руководство / Под ред. Е.И. Гусева, А.Н. Коновалова, В.И. Скворцовой, А.Б. Гехт. - М.: ГЭОТАР-Медиа, 2010. - 1061 с.
-
Протас И.И. Герпетический энцефалит (клиника, патогенез, терапия). - Минск: МЕТ, 2000.