Скорая медицинская помощь
Скорая медицинская помощь : национальное руководство / под ред. С. Ф. Багненко, М. Ш. Хубутия, А. Г. Мирошниченко, И. П. Миннуллина. - Москва : ГЭОТАР-Медиа, 2018. - 888 с. (Серия "Национальные руководства") - ISBN 978-5-9704-4742-0 |
Аннотация
Национальное руководство по скорой медицинской помощи содержит актуальную информацию, основанную как на практическом опыте авторов, так и на публикациях, включающих результаты научных исследований в области неотложной медицины.
Структура руководства включает разделы, посвященные организационным и экономическим аспектам практической деятельности специалистов догоспитального и стационарного этапов скорой медицинской помощи. Данное обстоятельство обусловлено введением в законодательство норм, качественно меняющих систему функционирования скорой медицинской помощи. Частные вопросы неотложной медицины представлены по единому плану и включают сведения об этиологии, патогенезе, схемах медикаментозной терапии и лечебных мероприятий. Руководство содержит главы, посвященные актуальным в настоящее время разделам неотложной медицины - стационарным отделениям скорой медицинской помощи, гипербарической оксигенации, огнестрельным и взрывным ранениям, вопросам взаимодействия скорой медицинской помощи и медицины катастроф и др.
Издание предназначено врачам и фельдшерам скорой медицинской помощи, врачам-интернам и клиническим ординаторам, обучающимся по специальности "Скорая медицинская помощь", организаторам и руководителям здравоохранения, специалистам медицины катастроф, врачам других клинических специальностей, по роду трудовых функций оказывающим скорую медицинскую помощь в экстренной и неотложной формах, а также студентам медицинских вузов и колледжей.
30-09-2020
7.1. ОСТРЫЙ ПИЕЛОНЕФРИТ
Р.Э. Амдий, А.С. Аль-Шукри
Определение
Острый пиелонефрит - неспецифическое инфекционно-воспалительное заболевание, протекающее с поражением как паренхимы, так и чашечно-лоханочной системы почки.
Этиология и патогенез
Наиболее часто острый пиелонефрит вызывают грамотрицательные микроорганизмы (Esherihia coli - 80-95%, Proteus mirabilis - 8%, Klebsiella spp. - 7%), реже - грамположительные микроорганизмы (Staphylococcus spp., Enterococcus spp.) - около 5%.
Пути проникновения инфекции:
Уриногенный (восходящий) - микроорганизмы из мочевого пузыря распространяются вверх по мочеточнику и чаще всего попадают в почку по просвету мочеточника вследствие пузырно-мочеточникового рефлюкса.
Гематогенный - микроорганизмы попадают в почку с током крови, а нарушения микроциркуляции почечной паренхимы способствуют ее инфицированию. В основном острый пиелонефрит вызывают условно-патогенные микроорганизмы (кишечная и паракишечная палочки), а также бактерии группы протея, стафилококк, энтерококк и др.
Возможно инфицирование из неурологических очагов инфекции (при инфекционно-воспалительных заболеваниях кожи, полости рта, глотки и т.п.). Предрасполагающими факторами для развития острого пиелонефрита являются следующие:
-
нарушение оттока мочи из почки; наиболее значимые факторы - мочекаменная болезнь, а также сдавление мочеточника извне при опухолях брюшной полости и забрюшинного пространства. Следует отметить, что особо вирулентная инфекция, попавшая в почку, может инициировать воспаление и при отсутствии нарушений уродинамики;
-
инструментальные, диагностические и лечебные процедуры, сопровождающиеся повреждением или сдавливанием мочевых путей;
-
неврологические заболевания с нарушением функции тазовых органов;
Перечисленные выше предрасполагающие факторы могут осложнять течение острого пиелонефрита, и при их наличии острый пиелонефрит определяют как осложненный.
Классификация
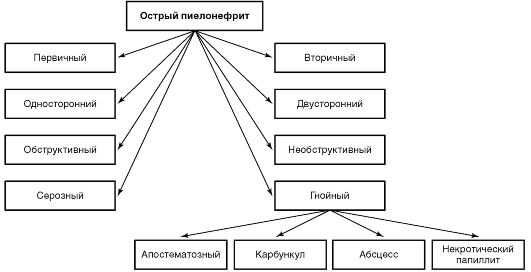
Острый пиелонефрит классифицируют по патогенезу, локализации, характеру течения (наличие или отсутствие гнойного процесса) и осложнений (рис. 7-1).
По патогенезу выделяют первичный и вторичный пиелонефрит.
По локализации выделяют одно- и двусторонний пиелонефрит.
По нарушению оттока мочи из почки различают обструктивный и необструктивный пиелонефрит. При необструктивном пиелонефрите отток мочи из почки не нарушен, при обструктивном отток мочи из почки блокирован.
По характеру течения воспалительного процесса в почках пиелонефрит подразделяют на серозный и гнойный. Среди гнойных форм выделяют:
Клиническая картина
Клиническая картина острого пиелонефрита складывается из следующих симптомов:
Для гнойных форм острого пиелонефрита характерны гектическая температура, более выраженная клиническая картина, вплоть до наличия симптомов интоксикации и уросепсиса.
Действия на вызове
При первичном контакте с пациентом при подозрении на наличие острого пиелонефрита следует задать следующие вопросы:
-
наличие урологических заболеваний (мочекаменной болезни, заболеваний предстательной железы, новообразований мочевого пузыря), нарушающих отток мочи из почки или мочевого пузыря;
-
проводилось ли оперативные и эндоскопические вмешательства на почках и мочевых путях;
-
инструментальные, диагностические и лечебные процедуры на мочевых путях (катетеризация мочевого пузыря, цистоскопия, бужирование уретры) в анамнезе;
-
не страдает ли пациент СД или неврологическими заболеваниями с нарушением функции тазовых органов;
Диагностика
Диагностика острого пиелонефрита складывается из следующих мероприятий:
-
измерение артериального давления (возможно наличие гипотензии как признака уросепсиса);
-
определение местных симптомов острого пиелонефрита:
-
пальпация поясничной области (болезненность на стороне поражения);
-
поколачивание по поясничной области, по реберной дуге сзади (болезненность);
-
пальпация живота (характерно отсутствие перитонеальных симптомов, но могут быть симптомы перитонизма на стороне поражения);
-
пальпация и перкуссия мочевого пузыря (могут присутствовать болезненность, признаки нарушения оттока мочи).
-
Лечение
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
На догоспитальном этапе проводится симптоматическая терапия острого пиелонефрита в следующем объеме:
-
при выраженном болевом синдроме и/или повышении температуры тела внутримышечно/внутривенно вводят спазмолитики [дротаверин 2,0 мл, метамизол натрия (баралгин♠) 5,0 мл, дицикловерин (триган♠) 5,0 мл];
-
при артериальной гипотензии и бактериотоксическом шоке:
-
внутривенное болюсное инфузионное введение жидкости - 0,9% раствор натрия хлорида, взрослым более 1 л;
-
при сохранении гипотензии, после восполнения ОЦК, необходимо применение вазопрессорных аминов до достижения систолического АД 90 мм рт.ст.: допамин в/в капельно со скоростью 4-10 мкг/кгхмин, но не более 15-20 мкг/кгхмин (развести 200 мг допамина в 400 мл 0,9% раствора натрия хлорида или в 5% декстрозы и вводить по 2-11 капель/мин).
-
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
-
При остром пиелонефрите необходима экстренная госпитализация в урологическое отделение стационара для уточнения диагноза и проведения специализированного лечения. Транспортировка осуществляется на носилках в положении лежа.
-
При отказе пациента от госпитализации необходимо рекомендовать срочное обращение в поликлинику по месту жительства для дополнительного обследования и назначения лечения врачом-урологом амбулаторного звена медицинской помощи.
Часто встречающиеся ошибки:
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА СТАЦИОНАРНОМ ЭТАПЕ
Рекомендации по обследованию в ОСМПС совпадают с таковыми на догоспитальном этапе. В дополнение к ним осуществляется следующее.
-
Инструментальные методы обследования:
-
УЗИ мочевыводящих путей - результаты ультразвукового исследования зависят от стадии процесса и наличия (отсутствия) обтурации мочевыводящих путей, могут быть выявлены:
-
расширение чашечно-лоханочной системы - при нарушении оттока мочи из почки и вторичном обструктивном пиелонефрите;
-
карбункул почки - выявляют выпячивание контура, неоднородные гипоэхогенные структуры и отсутствие дифференциации между корковым и мозговым слоями;
-
абсцесс почки - выявляют изменения контура почки, в центре этого объемного образования видны гипоэхогенные структуры и капсула образования.
-
-
При наиболее частой форме гнойного пиелонефрита - апостематозном пиелонефрите - апостемы при ультразвуковом исследовании обычно не определяются, не видны.
-
Внутривенная урография - могут быть выявлены нарушения или полная обструкция оттока мочи из пораженной почки.
-
КТ - наиболее точный метод выявления гнойных форм пиелонефрита, показана пациентам при подозрении на гнойные формы пиелонефрита, пациентам с обструкцией мочевых путей, бактериемией, неврологическими дисфункциями нижних мочевых путей, СД, пациентам, продолжающим лихорадить в течении нескольких дней на фоне лечения.
Дифференциальная диагностика
Дифференциальную диагностику острого пиелонефрита (это особенно актуально при гнойных формах) проводят с острыми инфекционными заболеваниями (тиф, малярия, грипп) и острыми хирургическими заболеваниями органов брюшной полости (холецистит, панкреатит, прободная язва желудка и двенадцатиперстной кишки, аппендицит, аппендикулярный инфильтрат), острыми воспалительными гинекологическими заболеваниями (острый аднексит, тубоовариальный абсцесс, пельвиоперитонит). При дифференциальной диагностике гнойных форм пиелонефрита показано экстренное выполнение МСКТ.
Лечебные мероприятия
Характер лечения больных острым пиелонефритом определяется его патогенезом и особенностями клинического течения. Лечебные мероприятия могут быть начаты в ОСМПС и продолжены в специализированном урологическом отделении. При установленном диагнозе лечение может проводиться в отделении краткосрочного пребывания при консультациях специалиста-уролога при необходимости.
При первичном серозном необструктивном пиелонефрите (отток мочи из почки не нарушен) показано консервативное лечение - антибактериальная терапия. Показано использование фторхинолонов (ципрофлоксацин, пефлоксацин, левофлоксацин), цефалоспоринов III поколения (цефиксим, цефотаксим, цефтриаксон, цефтазидим, цефоперазон), ингибиторзащищенных амино/ациламинопенициллинов [амоксициллин + клавулановая кислота (амоксиклав♠), цефоперазон + сульбактам (сульперазон♠), тикарциллин + клавулановая кислота, пиперациллин + тазобактам].
При вторичном серозном обструктивном пиелонефрите (есть нарушение оттока мочи из почки) лечение необходимо начинать с восстановления оттока мочи из почки. В зависимости от причины, давности окклюзии и состояния пациента разными методами восстанавливают отток мочи из почки (установка мочеточникового стента, нефростомы, срочная уретеролитотомия/пиелолитотомия и т.п.). Антибактериальная терапия проводится только после восстановления оттока мочи.
При остром гнойном пиелонефрите, вне зависимости от конкретной морфологической формы (апостематозный пиелонефрит, абсцесс или карбункул), необходимо срочное оперативное лечение. Объем операции при апостематозном пиелонефрите - декапсуляция почки, установка нефростомы и дренирование забрюшинного пространства. При карбункуле и абсцессе почки наряду с этим проводят крестообразное рассечение гнойника и его дренирование.
При соответствующем состоянии пациента и наличии оснований надеяться на восстановление функции почки в последующем показано выполнение органосохраняющих операций. В редких случаях при гнойном расплавлении почки и тяжелом состоянии больного выполняется нефрэктомия.
7.2. ОСТРАЯ ЗАДЕРЖКА МОЧЕИСПУСКАНИЯ
Р. Э. Амдий
Определение
Острая задержка мочеиспускания (ОЗМ) - невозможность мочеиспускания при наполненном мочевом пузыре.
Этиология и патогенез
Острая задержка мочеиспускания не является самостоятельной нозологической формой, а возникает как осложнение других заболеваний. В частности, острая задержка мочеиспускания может быть следствием обструкции шейки мочевого пузыря и уретры при доброкачественной гиперплазии простаты, стриктуре уретры, склерозе шейки мочевого пузыря, остром простатите, раке простаты и т.п. При этом острой задержке мочеиспускания предшествуют симптомы хронической задержки мочи. Острая задержка мочеиспускания может возникать при нарушении нервной регуляции детрузора и сфинктерного аппарата мочевого пузыря. Происходит это вследствие снижения сократительной способности детрузора, а также при значительном увеличении тонуса гладких мышц сфинктера мочевого пузыря. Рефлекторная ОЗМ часто наблюдается после операций в области малого таза и под общим обезболиванием. ОЗМ может быть связана с невозможностью для больного осуществить акт мочеиспускания в положении лежа, с болью в области послеоперационной раны. Кроме того, ОЗМ может возникнуть при алкогольном опьянении, испуге, истерии. ОЗМ может возникнуть как проявление нейрогенных расстройств мочеиспускания при заболеваниях центральной и периферической нервной системы (травма спинного и головного мозга, нарушение мозгового кровообращения, рассеянный склероз). Острая задержка мочеиспускания также может возникнуть как следствие действия ряда медикаментозных средств, снижающих силу сокращения мочевого пузыря (наркотических анальгетиков, снотворных препаратов, некоторых видов антидепрессантов, транквилизаторов, антихолинергических средств, адреномиметиков). У детей острая задержка мочеиспускания чаще всего обусловлена ИТ нижних мочевых путей или страхом перед мочеиспусканием из-за резкой боли при цистите или уретрите.
Классификация
Соответственно вышеперечисленным патогенетическим факторам острая задержка мочеиспускания классифицируется следующим образом:
Клиническая картина
Острая задержка мочеиспускания наступает внезапно и сопровождается следующими симптомами:
При большом количестве мочи вершина пузыря, определяемая перкуторно, пальпаторно или с помощью УЗИ, часто оказывается на уровне пупка и может содержать более 1 л мочи.
Возможные осложнения острой задержки мочеиспускания:
Дифференциальная диагностика
Необходимо провести дифференциальную диагностику ОЗМ с анурией.
Анурия характеризуется отсутствием позывов на мочеиспускание, мочевой пузырь пуст, поэтому при осмотре передней брюшной стенки нет выпячивания, притупления перкуторного звука, мочевой пузырь не пальпируется. При ультразвуковом исследовании в мочевом пузыре моча не определяется. Характерны клинические признаки острой почечной недостаточности.
Советы позвонившему
Действия на вызове
В обязательном порядке следует получить ответы на следующие вопросы.
-
Что предшествовало острой задержке мочеиспускания: прием алкоголя, острой пищи, переохлаждение, медицинские манипуляции, болевой синдром, прием лекарственных препаратов?
-
Страдает ли пациент доброкачественной гиперплазией предстательной железы и другими урологическими заболеваниями?
-
Принимал ли пациент препараты, которые могут способствовать острой задержке мочеиспускания (наркотические анальгетики, снотворные препараты, трициклические антидепрессанты, некоторых транквилизаторы, антихолинергические средства, адреномиметики)?
При обследовании пациента следует обратить внимание на следующее:
Симптомы острой задержки мочи:
Лечение
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Острая задержка мочеиспускания требует оказания СМП в экстренной форме - опорожнения и дренирования мочевого пузыря эластичным катетером.
Введение эластичного катетера у женщин обычно не представляет трудностей.
Для катетеризации мочевого пузыря у мужчин желательно использовать двухходовой катетер Фолея размером 16-18 по шкале Шарьера. После обработки головки полового члена и наружного отверстия уретры антисептическим раствором для профилактики болевого синдрома в уретру вводят 5 мл геля, состоящего из глицерина, местного анестетика и антисептика [лидокаин + хлоргексидин (инстиллагель♠, катаджель♠, лидохлор♠)], зажимают наружное отверстие уретры и через 5 мин проводят катетеризацию мочевого пузыря. Катетер пинцетом захватывают несколько выше бокового отверстия, а противоположный конец держат между IV и V пальцами. Катетер вводят в мочеиспускательный канал и медленно продвигают, держа половой член в натянутом состоянии для уменьшения складчатости слизистой оболочки мочеиспускательного канала. Появление мочи из катетера свидетельствует о прохождении катетера в мочевой пузырь. В баллон катетера Фолея шприцем вводится 5 мл жидкости, и катетер оставляют до дальнейшего дополнительного обследования и определения диагноза с соответствующей тактикой лечения.
При нахождении в мочевом пузыре более 1 л мочи и длительной, более 1 сут, ОЗМ, мочевой пузырь желательно опорожнять дробно, постепенно, по 300400 мл. Быстрое опорожнение может вызывать резкое снижение давления в полости мочевого пузыря и чашечно-лоханочной системе почек. Это приводит к повреждению расширенных вен мочевого пузыря и лоханок с возникновением интенсивной, трудно купируемой гематурии.
Противопоказания к катетеризации мочевого пузыря:
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
При острой задержке мочеиспускания необходима экстренная госпитализация в урологическое отделение стационара для уточнения этиологического диагноза и проведения лечения. Транспортировка осуществляется на носилках в положении лежа.
При отказе от госпитализации необходимо рекомендовать пациенту срочное обращение в поликлинику по месту жительства для дополнительного обследования и назначения лечения врачом-урологом амбулаторного звена медицинской помощи.
Часто встречающиеся ошибки:
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА СТАЦИОНАРНОМ ЭТАПЕ
Обследование пациента с острой задержкой мочеиспускания в ОСМПС повторяет диагностические мероприятия догоспитального этапа. Кроме этого, осуществляется следующее.
-
-
клинический анализ крови - при острых воспалительных заболеваниях мочевыводящих путей и половых органов может определяться лейкоцитоз с увеличением содержания палочкоядерных форм;
-
биохимический анализ крови: определение уровня креатинина, мочевины и электролитов для определения наличия и степени почечной недостаточности.
-
-
Инструментальные методы обследования:
-
УЗИ почек - результаты ультразвукового исследования зависят от длительности нарушения оттока мочи; может быть выявлено двустороннее расширение чашечно-лоханочной системы почек как следствие ОЗМ и нарушения оттока мочи;
-
УЗИ мочевого пузыря и простаты - переполненный мочевой пузырь подтверждает диагноз ОЗМ, увеличение предстательной железы указывает на доброкачественную гиперплазию предстательной железы или рак простаты как причину ОЗМ. Способы опорожнения мочевого пузыря при острой задержке мочеиспускания на госпитальном этапе СМП:
-
-
медикаментозная терапия (применение а1-адреноблокаторов и холиномиметиков, антихолинэстеразных препаратов).
Для правильного определения метода опорожнения мочевого пузыря и дальнейшего лечения необходимо выяснить причину острой задержки мочеиспускания (табл. 7-1).
При травмах и подозрении на стриктуру мочеиспускательного канала для определения проходимости мочевых путей выполняют ретроградную уретрографию. Если мочеиспускательный канал проходим и не поврежден, соблюдая стерильность, устанавливают катетер Фолея. Если выявлена травма уретры или не удается установить уретральный катетер, проводят троакарную цистостомию или эпицистостомию.
Для выполнения троакарной цистостомии после местной анестезии 0,25% раствором новокаина кожу на 1-2 см выше лонного сочленения по средней линии на месте вкола троакара рассекают скальпелем на протяжении 1 см. Троакар с катетером продвигают вертикально через апоневроз и мягкие ткани в полость мочевого пузыря. Если катетер установлен правильно, появляется струя мочи. Катетер фиксируют к коже.
Причины ОЗМ |
Тактика лечения |
|
первоочередные мероприятия |
при неэффективности первоочередных мероприятий |
|
Обтурационная (механическая) |
||
Доброкачественная гиперплазия простаты |
Применение α-адреноблокаторов и холино-миметиков; катетеризация мочевого пузыря |
Троакарная цистостомия |
Рак предстательной железы |
Катетеризация мочевого пузыря |
Троакарная цистостомия |
Острый простатит |
Троакарная цистостомия |
|
Стриктура уретры |
Катетеризация мочевого пузыря |
Троакарная цистостомия |
Нервно-рефлекторная |
Рефлекторная стимуляция мочеиспускания (звук льющейся воды), мочеиспускание в положении стоя (сидя) и применение α-адреноблокаторов и холиномиметиков |
Катетеризация мочевого пузыря |
Другие причины |
||
Нейрогенные расстройства мочеиспускания |
Катетеризация мочевого пузыря |
Троакарная цистостомия |
Травма мочеиспускательного канала |
Троакарная цистостомия |
|
Прием ЛС, нарушающих акт мочеиспускания |
Отмена/замена ЛС. Применение α-адреноблокаторов и холиномиметиков |
Катетеризация мочевого пузыря |
Эпицистостомия показана для отведения мочи на длительные сроки при почечной недостаточности и тяжелом общем состоянии пациента. Основной задачей операции является формирование мочепузырного свища. Для этого катетер (чаще всего Пеццера, Фолея) фиксируют к стенке мочевого пузыря, апоневрозу и к коже.
7.3. АНУРИЯ
С.Х. Аль-Шукри, Р.Э. Амдий, В.Я. Дубинский
Определение
Анурия - отсутствие мочи в мочевом пузыре или поступление в него не более 50 мл мочи за сутки.
Этиология и патогенез
При выраженном уменьшении притока крови к почкам вследствие гиповолемии и артериальной гипотензии (САД менее 50 мм рт.ст.) развивается преренальная анурия.
К преренальной анурии приводит:
-
уменьшение сердечного выброса (кардиогенный шок, сердечная недостаточность, тромбоэмболия легочной артерии, кровотечение);
-
перераспределение жидкости в организме (нефротический синдром, острая кишечная непроходимость, перитонит, острый панкреатит, цирроз печени);
-
поражение канальцев почки соединениями ртути, тяжелых металлов, органическими растворителями, уксусной кислотой, суррогатами алкоголя, нефротоксичными лекарственными препаратами: аминогликозидами, гликопептидами, препаратами платины, противоопухолевыми средствами, рентгеноконтрастными веществами;
-
поражение канальцев продуктами распада гемоглобина и миоглобина вследствие трансфузиологических осложнений, гемолитической анемии, малярии, синдрома длительного сдавливания;
-
поражение клубочков вследствие острого гломерулонефрита и геморрагической лихорадки с почечным синдромом.
Полное нарушение оттока мочи из единственной функционирующей или обеих почек приводит к постренальной (экскреторной, обструктивной) анурии.
Обструкция мочеточников может быть вызвана конкрементами, сгустками крови, сдавлением извне злокачественными опухолями и др.
При удалении единственной функционирующей почки или двух почек, аплазии почек развивается аренальная (ренопривная) анурия [1, 4-6].
Классификация
Соответственно вышеперечисленным патогенетическим факторам выделяют следующие формы анурии:
Клиническая картина
Симптоматика и клиническая картина зависят от причины и вида анурии.
Ведущим клиническим признаком анурии является отсутствие мочи в мочевом пузыре.
Больные отмечают отсутствие как позывов на мочеиспускание, так и непосредственно самого мочеиспускания.
В первые 1-3 дня возникают признаки острой почечной недостаточности и уремии:
В эти же сроки развиваются симптомы поражения центральной нервной системы: астения, головная боль, боли в мышцах, сонливость, спутанность сознания, признаки легочной и сердечно-сосудистой недостаточности.
При постренальной анурии вследствие обтурации мочеточников конкрементами может наблюдаться почечная колика.
Советы позвонившему
Необходимо дать следующие рекомендации позвонившему:
Лечение
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Действия на вызове, обязательные вопросы
Больному необходимо задать следующие вопросы.
Диагностические мероприятия
Необходимо провести следующие диагностические мероприятия.
-
Анамнез - страдает заболеваниями, которые могут являться предрасполагающими для развития анурии: мочекаменной болезнью, доброкачественной гиперплазией предстательной железы, подагрой, миеломной болезнью, системными васкулитами, аневризмой аорты, нефротическим синдромом, артериальной гипертензией, нефрологическими и онкологическими заболеваниями?
-
Принимал пациент препараты, которые могут способствовать развитию острой почечной недостаточности: НПВС, опиаты, ИАПФ, парацетамол, антибиотики, противоопухолевые средства, вводились ли рентгеноконтрастные вещества?
-
Оценка жизненно важных функций: сознания, дыхания, кровообращения.
-
Измерение артериального давления. При систолическом артериальном давлении менее 50 мм рт.ст. развивается преренальная анурия.
-
Аускультация легких. При уремическом отеке легких определяются влажные разнокалиберные хрипы над всей поверхностью легких.
-
Пальпация и перкуссия брюшной полости для определения свободной жидкости в брюшной полости и дифференциального диагноза с острой задержкой мочи.
В плане дифференциальной диагностики следует иметь в виду, что для острой задержки мочи характерны бесплодные позывы на мочеиспускание, выпячивание в надлобковой области (симптом «шара»), перкуторно над мочевым пузырем определяется тупой звук, пальпация болезненна, прощупывается переполненный мочевой пузырь и при пальпации возникают резкие позывы на мочеиспускание.
Лечебные мероприятия
Постоянный контроль:
Проведение терапии, направленной на поддержание жизненно важных функций организма и обеспечение экстренной госпитализации пациента.
При анурии, возникшей на фоне шока, проводят симптоматическую терапию:
-
болюсное введение жидкости (1000 мл 0,9% раствора натрия хлорида) с целью восполнения ОЦК;
-
при сохраняющейся артериальной гипотензии показано внутривенное капельное введение допамина со скоростью 4-10 мкг/кгхмин, но не более 15-20 мкг/кгхмин: развести 200 мг допамина в 400 мл 0,9% раствора натрия хлорида или 5% растворе декстрозы и вводить по 2-11 капель в минуту до достижения систолического АД 90 мм рт.ст.;
-
при брадикардии вводят атропин в дозе 0,5-1 мг (0,1% раствор - 0,5-1,0 мл) в/в струйно (при необходимости через 5 мин введение повторяют до общей дозы 3 мг);
-
при цианозе, диспноэ, сухих хрипах показано проведение кислородотерапии [2].
Показания к госпитализации
При любом виде анурии показана экстренная госпитализации пациента в многопрофильный стационар СМП, в котором есть возможность проведения гемодиализа.
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА СТАЦИОНАРНОМ ЭТАПЕ
Диагностика
Целью диагностических мероприятий в ОСМПС является как подтверждение диагноза анурии, так и определение ее вида.
Данные анамнеза и жалоб, физикального обследования на госпитальном и догоспитальном этапах совпадают.
Всем больным с анурией в ОСМПС выполняется:
Обязательные исследования:
Дополнительные исследования (по показаниям):
Лабораторные исследования
Необходимо провести следующие лабораторные исследования.
Инструментальные и аппаратные методы исследования
УЗИ почек позволяет выявить постренальную форму анурии. Для постренальной формы характерно расширение чашечно-лоханочной системы почек.
-
Ультразвуковая допплерография - при тромбозе почечных сосудов (преренальная анурия), по данным допплерографии кровоток в почках не определяется.
-
Обзорный снимок органов грудной клетки - выполняется для определения выпота в плевральную полость и признаков отека легких.
-
Обзорный снимок органов брюшной полости - оценивается наличие теней, подозрительных на рентгеноконтрастные конкременты в проекции почек и мочеточников.
-
ЭКГ - оценка состояния сердечной мышцы и диагностика кардиологических осложнений гиперкалиемии и уремии.
Дифференциальная диагностика
Анурию необходимо отличать от острой задержки мочеиспускания. Острая задержка мочеиспускания развивается как осложнение таких заболеваний, как доброкачественная гиперплазия предстательной железы, рак предстательной железы, стриктура уретры, при тампонаде мочевого пузыря, расстройствах мочеиспускания вследствие неврологических заболеваний. Для острой задержки мочи характерны бесплодные позывы на мочеиспускание, выпячивание в надлобковой области (симптом «шара»), перкуторно над мочевым пузырем определяется тупой звук, пальпация болезненна, прощупывается переполненный мочевой пузырь и при пальпации возникают резкие позывы на мочеиспускание. При ультразвуковом исследовании определяется переполненный мочевой пузырь [2, 4].
Лечебные мероприятия
При наличии данных об анурии показана срочная консультация врача ОСМПС, нефролога, уролога. Дальнейшая тактика лечения зависит от вида анурии, ее длительности, тяжести состояния пациента и основного заболевания, которое вызвало анурию.
При преренальной анурии необходимо восстановление объема циркулирующей крови и нормализация артериального давления. Терапию, вид и объем хирургического вмешательства определяет заболевание, ставшее причиной нарушения гемодинамики.
Ренальная анурия. Показано специфическое лечение заболевания или отравления, приведшего к анурии. Лечение зависит от химического вещества, которое вызвало анурию.
При постренальной анурии необходимо срочное хирургическое вмешательство - дренирование почек. После восстановления оттока мочи из почек развивается полиурия, что обусловливает контроль и коррекцию уровня электролитов плазмы крови.
Ренопривная анурия требует проведения постоянного гемодиализа.
При тяжелом общем состоянии пациента лечение проводится в условиях отделения интенсивной терапии и реанимации.
При гиперкалиемии более 7 ммоль/л, гипергидратации, ацидозе, выраженной уремии (мочевина выше 24 ммоль/л), клинических признаках уремии (энцефалопатия, рвота, тошнота) показано проведение гемодиализа.
НАИБОЛЕЕ ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
Список литературы
-
Нефрология: Руководство для врачей / Под общ. ред. И.Е. Тареевой. - М.: Медицина, 2000.
-
Руководство по скорой медицинской помощи / Под общ. ред. С.Ф. Багненко, А.Л. Верткина, А.Г. Мирошниченко, М.Ш. Хубутия. - М.: ГЭОТАР-Медиа, 2012. - 816 с.
-
Сандриков В.А., Садовников В.И. Клиническая физиология трансплантированной почки. - М., 2001.
-
Урология / Под общ. ред. С.Х. Аль-Шукри, В.Н. Ткачука. - М.: ГЭОТАР-Медиа, 2012. - 480 с.
-
Урология. Клинические рекомендации. - 2-е изд., перераб. / Под общ. ред. Н.А. Лопаткина. - М.: ГЭОТАР- Медиа, 2013. - С. 282-283.
-
Урология: Национальное руководство / Под. общ. ред. Н.А. Лопаткина. - М.: ГЭОТАР-Медиа, 2009. - С. 529-537.
7.4. ПОЧЕЧНАЯ КОЛИКА
С.Х. Аль-Шукри, И.А. Корнеев
Определение
Почечная колика - это приступ резких болей, возникающих при острой обструкции верхних мочевых путей, с наиболее частой локализацией в поясничной области.
Этиология и патогенез
Почечная колика чаще всего является признаком мочекаменной болезни, о наличии которой пациенты знают по предыдущим эпизодам почечной колики, выделению конкрементов с мочой, результатам проведенных ранее обследований. Кроме мочекаменной болезни, факторами риска развития почечной колики являются аномалии развития верхних мочевых путей, стриктуры и перегибы мочеточников, а также новообразования почек, мочеточников и забрюшинного пространства. Почечная колика может быть вызвана обструкцией мочеточника сгустками крови.
Классификация
В зависимости от стороны поражения выделяют правостороннюю и левостороннюю почечную колику.
Клиническая картина
Основным симптомом почечной колики является боль:
-
внезапная, постоянная и схваткообразная, продолжительностью от нескольких минут до 10-12 ч;
-
локализованная в поясничной области и/или в подреберье; у детей младшего возраста - в области пупка. Необходимо отметить, что иррадиация боли может существенно различаться в зависимости от локализации зоны обструкции.
Чаще всего препятствие оттоку мочи формируется в местах физиологических сужений мочеточника:-
лоханочно-мочеточниковом сегменте - с иррадиацией боли в мезогастральную область;
-
в месте перекреста мочеточника с подвздошными сосудами - с иррадиацией боли в паховую область и наружную поверхность бедра;
-
в нижней трети мочеточника (в предпузырном и интрамуральном отделах) - с иррадиацией боли в головку полового члена, уретру и учащенным мочеиспусканием, ложными позывами к дефекации;
-
-
сильная, особенно в первые 1,5-2 ч, при этом пациенты ведут себя беспокойно, часто меняют положение тела и удерживают ладонь на пояснице со стороны боли, безуспешно пытаясь получить облечение.
Почечную колику могут сопровождать и другие симптомы:
Советы позвонившему
Постараться успокоить больного. Приготовить имеющиеся результаты предыдущих обследований и другие медицинские документы.
Лечение
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Действия на вызове. Диагностика
При объективном обследовании пациента производится:
Повышение температуры тела при почечной колике может свидетельствовать о развитии обструктивного пиелонефрита и является фактором, указывающим на необходимость более полного обследования больного в условиях стационара;
-
осмотр и пальпация живота с целью исключения острой хирургической патологии. При этом следует обратить внимание на наличие послеоперационных рубцов - следов перенесенных операций (аппендэктомии, холецистэктомии, вмешательств по поводу перфоративной язвы желудка или двенадцатиперстной кишки, кишечной непроходимости и т.п.), что облегчает дифференциальную диагностику. При почечной колике живот, как правило, участвует в акте дыхания, отсутствуют напряжение мышц передней брюшной стенки и симптомы раздражения брюшины.
Для почечной колики типичны следующие симптомы:
Дифференциальная диагностика
В первую очередь почечную колику необходимо дифференцировать с «острым животом»:
Нередко при почечной колике отмечаются резкая болезненность передней брюшной стенки и ее ригидность. Эти симптомы наряду с самостоятельными болями, локализующимися в подвздошной области, заставляют подозревать местный перитонит.
На почечную колику указывает беспокойное поведение больного во время приступа - он не может найти положение тела, при котором боль была бы меньше. При объективном исследовании определяется болезненность на стороне поражения при поколачивании по пояснице.
Лечебные мероприятия
Для купирование почечной колики необходимо:
Для купирования почечной колики рекомендуются следующие препараты:
-
кеторолак в/в 30 мг (1 мл), дозу необходимо вводить не менее чем за 15 с или в/м;
-
диклофенак натрия - внутримышечно, ректально, внутрь или сублингвально; доза при введении внутрь и для в/м введения - 75 мг, в ректальных свечах - 100 мг;
-
метамизол натрия (баралгин М♠, ревалгин♠ и др.); взрослым и подросткам старше 15 лет вводят в/в медленно 2 мл со скоростью 1 мл в течение 1 мин или в/м 2-5 мл; перед введением инъекционного раствора его следует согреть в руке.
В период лечения не рекомендуют принимать спиртные напитки. Возможно окрашивание мочи в красный цвет за счет выделения метаболитов (клинического значения не имеет).
После введения препаратов необходим контроль за ЧСС, артериальным давлением, диурезом.
Показания к госпитализации
Медицинской эвакуации в стационар для последующего обследования и лечения подлежат больные в случаях:
-
почечной колики, не купирующейся в течение 1 ч или возобновившейся в течение 1 ч после купирования;
-
невозможности проведения последующего амбулаторного обследования, контроля и лечения;
-
сомнениях в правильности постановки диагноза (особенно у лиц старше 60 лет, которые могут иметь схожие симптомы при расслаивающей аневризме аорты);
В остальных случаях допустимо оставить больного для амбулаторного лечения.
Рекомендации для пациентов, оставленных дома
Пациенту, отказавшемуся от госпитализации, необходимо:
-
обратиться в поликлинику по месту жительства (лечебное учреждение) для обследования с целью установления причины почечной колики и лечения (нередко подобные больные нуждаются в дальнейшем стационарном лечении в плановом порядке);
-
своевременно опорожнять мочевой пузырь, тщательно соблюдать правила личной гигиены;
-
мочиться в сосуд и просматривать его на предмет отхождения камней;
-
если возникает повторный приступ почечной колики, появляются лихорадка, тошнота, рвота, олигурия, а также если состояние больного прогрессивно ухудшается, следует незамедлительно повторно обратиться за скорой медицинской помощью, так как больному в подобной ситуации показано стационарное обследование и лечение.
Часто встречающиеся ошибки на догоспитальном этапе
Наблюдаются следующие ошибки:
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА СТАЦИОНАРНОМ ЭТАПЕ
Лабораторные исследования
В стационаре необходимо провести следующие лабораторные исследования:
-
общий анализ мочи; для почечной колики характерна гематурия, лейкоцитурия позволяет предположить наличие воспаления на фоне сопутствующей инфекции мочевых путей; при этом пациенту разъясняют необходимость производить мочеиспускание через фильтр для обнаружения конкрементов, выделяющихся с мочой;
-
клинический анализ крови - изменения этих показателей нехарактерны при типичной почечной колике, однако они помогают выполнить дифференциальную диагностику;
-
биохимические анализы крови (аминотрансферазы, глюкоза, билирубин, креатинин) - при типичной почечной колике эти показатели не имеют отклонений от границ нормальных значений, в основном они требуются при дифференциальной диагностике, на этом этапе обследования целесообразно использовать венепункцию для инициации медленного капельного введения физиологического раствора, с целью подготовки пациента к последующему введению лекарственных препаратов и, при необходимости, получения образцов крови для последующих анализов.
Инструментальные и аппаратные методы обследования
Необходимо провести следующие методы обследования:
-
УЗИ рекомендовано выполнять всем больным с почечной коликой с целью визуализации признаков наличия конкрементов в полостной системе почки, лоханочно-мочеточниковом и пузырно-мочеточниковом сегментах, мочевом пузыре, а также для выявления характерного для почечной колики расширения верхних мочевых путей;
-
показания к выполнению других исследований и консультаций специалистов для уточнения диагноза и проведения дифференциальной диагностики определяет дежурный врач после опроса и объективного обследования пациента.
При лихорадке, единственной почке, а также в тех случаях, когда диагноз неясен, требуется срочное выполнение исследования, позволяющего получить изображение почек и уточнить их функцию -СКТ, а при отсутствии такой возможности - экскреторной урографии. При наличии противопоказаний к введению рентгеноконтрастного вещества в дополнение к ультразвуковому исследованию необходимо выполнить обзорную урографию.
Решающими дифференциально-диагностическими критериями при почечной колике являются примесь эритроцитов в моче, (уретеро)пиелоэктазия и снижение функции почки.
Лечебные мероприятия
В условиях отделения краткосрочного пребывания и оказания СМП врач назначает внутривенное введение растворов анальгетиков (аналогично рекомендациям на догоспитальном этапе) в зависимости от состояния пациента и интенсивности болей. При необходимости купировать тошноту и рвоту вводят метоклопрамид 0,5% 2 мл (в/м или в/в). После этого повторный осмотр проводят не позднее чем через 2 ч от начала лечения.
При купировании болей и нормализации состояния больной может быть выписан с рекомендациями продолжения наблюдения участкового врача-терапевта и выполнения в течение 1-2 дней амбулаторно спиральной КТ органов брюшной полости и забрюшинного пространства. При этом ему также следует рекомендовать продолжать производить мочеиспускание через фильтр для обнаружения конкрементов, выделяющихся с мочой. Пациент должен быть проинструктирован о том, что при ухудшении состояния, повышении температуры тела или возобновлении болей он должен повторно в экстренном порядке обратиться в стационар для продолжения обследования.
Если боль не прекратилась и состояние больного не нормализовалось, врач направляет пациента на исследование, позволяющее получить изображение, методом выбора является СКТ без контрастного усиления, которая в таких случаях более информативна, чем экскреторная урография. У пациентов с индексом массы тела менее 30 при СКТ можно использовать низкую дозу излучения.
Если СКТ недоступна, следует выполнить экскреторную урографию (при отсутствии противопоказаний: повышения уровня креатинина крови, аллергии на рентгеноконтрастные препараты, приема метформина).
Если есть противопоказания к экскреторной урографии, необходимо сделать обзорную урограмму и интерпретировать полученные результаты совместно с данными УЗИ.
После завершения обследования дежурный врач приемного покоя или отделения СМП приглашает на консультацию врача-уролога или врача-хирурга для рассмотрения показаний к госпитализации в отделение специализированной помощи (урологическое или при отсутствии - хирургическое) для дальнейшего обследования и лечения.
Список литературы
-
Верткин А.Л. Диагностика и лечение почечной колики на догоспитальном этапе // Медицинский вестник. - 2010. - С. 12.
-
Руководство по скорой медицинской помощи / Под общ. ред. С.Ф. Багненко, А.Л. Верткина, А.Г. Мирошниченко, М.Ш. Хубутия. - М.: ГЭОТАР-Медиа, 2012. - 816 с.
-
Clinical Standards for Emergency Departments. The College of Emergency Medicine. 2013. http://www.collemer-gencymed.ac.uk/Shop-Floor/Clinical%20standards/.
-
Turk C., Knoll T. Petrik A. et al. Guidelines on Urolithiasis. Uroweb 2013. Available at: http://www.uroweb. org/gls/pdf/21_Urolithiasis_LRV4.pdf.
7.5. ГЕМАТУРИЯ
С.Х. Аль-Шукри, И.В. Кузьмин
Определение
Гематурия - наличие крови в моче. Выделяют микрогематурию (эритроцитурию), выявляемую при микроскопическом исследовании осадка мочи, и макрогематурию, которая определяется визуально. Для обнаружения примеси крови в мочи невооруженным глазом достаточно наличия 1 мл крови в 1 л мочи.
Этиология и патогенез
Гематурия является одним из ведущих урологических симптомов, но может встречаться и при неурологических заболеваниях (табл. 7-2).
Необходимо отметить, что макрогематурия всегда является признаком какого-либо патологического процесса. В первую очередь необходимо заподозрить онкологическое заболевание мочевой системы. При раке мочевого пузыря макрогематурия наблюдается в 70% случаях, а при раке почки - в 40% случаев.
Классификация
Гематурию можно классифицировать по нескольким параметрам.
-
по отношению к потоку мочи (может быть оценена визуально и по результатам лабораторного исследования - трехстаканной пробы мочи):
-
инициальная (только в первой порции мочи) - характерна для локализации патологического процесса в мочеиспускательном канале (при опухоли, воспалении и др.);
-
терминальная (только в последней порции мочи) - типична для локализации патологического процесса в шейке мочевого пузыря и предстательной железе (острый цистит, простатит, камни и опухоли мочевого пузыря);
-
тотальная (во всех порциях мочи) - патологический процесс в почках, мочеточниках или мочевом пузыре:
-
Урологические заболевания |
Мочекаменная болезнь; опухоли почки, мочеточника, мочевого пузыря; инфаркт почки; нефроптоз; травма почки и мочевых путей; доброкачественная гиперплазия предстательной железы; рак предстательной железы; туберкулез почки и мочевых органов; геморрагический цистит; некротический папиллит; шистосомоз |
Нефрологические заболевания |
Гломерулонефрит; наследственные нефропатии; нефриты при системных васкулитах: узелковый периартериит; геморрагический васкулит; гранулематоз Вегенера |
Заболевания системы крови |
Лейкозы; геморрагические диатезы; гемофилия |
Передозировка лекарственных препаратов |
Антикоагулянты; ненаркотические анальгетики; циклофосфамид; пероральные контрацептивы; винкристин |
-
по отношению к болям в поясничной области:
-
постболевая гематурия: возникает после прекращения болей и восстановления проходимости мочеточника, например, при купировании почечной колики, и является следствием попаданием мочи с примесью крови из ранее обтурированной почечной лоханки в мочевой пузырь;
-
преболевая гематурия: характерна для опухолей почки и мочеточника, при которых кровотечение их опухолевых узлов может приводить к обтурации мочеточника сгустком крови и появлению боли.
-
Клиническая картина
Макрогематурия может быть единственной жалобой у больного, а может сопровождаться другими симптомами. К ним относятся:
Наличие в моче червеобразных сгустков крови указывает на то, что источник гематурии располагается в почке или мочеточнике, а бесформенных сгустков - в мочевом пузыре. Преболевая гематурия характерна для опухолей почки и мочеточника, постболевая - для мочекаменной болезни. Сочетание гематурии с дизурией и болями в надлобковой области типично для острого цистита. Предшествующая появлению гематурии физическая нагрузка характерна для нефроптоза, а ушибы поясничной области - для травмы почки.
Дифференциальная диагностика
Гематурию следует отличать от:
-
уретроррагии (выделения крови из уретры вне акта мочеиспускания) встречают только при заболеваниях мочеиспускательного канала (травма, опухоли);
-
изменения цвета мочи, не связанного с гематурией (табл. 7-3).
| Гематурия | Эритроцитурия «+», гемоглобин «-» |
|---|---|
Гемоглобинурия, миоглобинурия |
Эритроцитурия « - », гемоглобин «+» |
Окрашивание мочи, не связанное с присутствием в ней элементов крови (приема ряда лекарственных препаратов - доксорубицина и др. и пищевых продуктов (свеклы и др.) |
Эритроцитурия « - », гемоглобин « - » |
Советы позвонившему
Лечение
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Диагностика
Задачами диагностических мероприятий на догоспитальном этапе являются объективное подтверждение наличия гематурии, выявление ее причины и оценка тяжести состояния больного.
Обязательные вопросы
-
Что предшествовало появлению примеси крови в моче (травма, физическая нагрузка, переливание крови и т.д.)?
-
Были ли в моче сгустки крови, и если были, то какие (червеобразные или бесформенные)?
-
Сопровождается ли кровотечение болями в поясничной области, учащением или затруднением мочеиспускания, болями при мочеиспускании?
-
Проводились ли операции на почках, мочевых путях, предстательной железе, дистанционная литотрипсия, цистоскопия и другие инвазивные диагностические процедуры, например катетеризация мочевого пузыря?
-
Принимал ли пациент лекарственные препараты, влияющие на свертываемость крови?
-
При сборе анамнеза необходимо уточнить, когда было последнее мочеиспускание, какого цвета моча была при последнем мочеиспускании, когда впервые появилась примесь крови в моче. Ярко-красная моча указывает на свежее кровотечение, а коричневый цвет мочи - на закончившееся.
Осмотр и физикальное обследование
У пациента с гематурией с целью диагностики причины следует провести:
-
осмотр кожных покровов и видимых слизистых для выявления их бледности, признаков травматического поражения, наличия дренажей;
-
осмотр наружных половых органов для выявления их повреждения и уретроррагии;
-
исследование пульса, измерение ЧСС и АД для выявления симптомов острой кровопотери (малый пульс, тахикардия, гипотензия);
-
оценку напряжения мышц и определение болезненности в проекции брюшной полости;
-
пальпацию поясничной области для оценки напряжения мышц, болезненности в области пальпации;
-
пальпацию почек - определение увеличения и/или болезненности в области пальпации;
-
симптом поколачивания по поясничной области - положителен при выявлении болезненности на стороне поражения;
-
визуальную оценку цвета мочи, в зависимости от степени макрогематурии моча может иметь розовую, красную, бурую или темно-вишневую окраску; степень кровопотери нельзя оценивать только по окраске мочи, поскольку содержание в 1 л мочи 1 мл крови уже придает ей красный цвет, ярко-красный цвет мочи свидетельствует о продолжающемся кровотечении, наличие кровяных сгустков указывает на интенсивное кровотечение, коричневая моча, как правило, указывает на то, что кровотечение прекратилось;
-
экспресс-анализ мочи с помощью тест-полосок для подтверждения наличия эритроцитов и гемоглобина в моче.
Лечебные мероприятия
Основная задача оказания СМП при продолжающейся макрогематурии - скорейшая доставка больного в стационар. Симптоматическая терапия проводится строго по показаниям.
При гипотензии и признаках геморрагического шока (тахикардии, артериальной гипотензии, одышке, олигурии, похолодании конечностей, бледности кожных покровов, цианозе, холодном поту и др.):
-
обеспечить внутривенный доступ и начать болюсное введение жидкости - 0,9% раствор натрия хлорида взрослым 1 л и более (детям из расчета 20 мл/кг);
-
при продолжающейся артериальной гипотензии целесообразно внутривенное капельное введение допамина со скоростью 4-10 мкг/кгхмин, но не более 15-20 мкг/кгхмин (развести 200 мг допамина в 400 мл 0,9% раствора натрия хлорида или 5% растворе декстрозы и вводить по 2-11 капель/мин) до достижения систолического АД 90 мм рт.ст.
При интенсивном болевом синдроме применяют ненаркотические анальгетики:
Показаниями для экстренной доставки в стационар являются продолжающаяся макрогематурия, а также тяжелое состояние вследствие гематурии. При отсутствии макрогематурии и удовлетворительном состоянии пациент может быть оставлен для амбулаторного наблюдения с рекомендацией обратиться к урологу в поликлинику по месту жительства для дополнительного обследования.
Наиболее часто встречающиеся ошибки
Назначение гемостатической терапии до выявления источника гематурии. Однако при массивной гематурии, приводящей к ухудшению витальных функций, введение гемостатиков оправдано.
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА СТАЦИОНАРНОМ ЭТАПЕ
Задачами диагностических мероприятий на стационарном этапе являются:
Проводится оценка клинических показателей, результатов лабораторных и инструментальных исследований.
Всем пациентам с продолжающейся макрогематурией при поступлении в стационар необходимо выполнить:
-
исследование пульса, измерение ЧСС и АД с целью выявления наличия шока и оценки его тяжести;
-
пальпацию почек, мочевого пузыря, пальцевое исследование предстательной железы;
-
посев мочи на микрофлору и чувствительность к антибактериальным препаратам;
-
МСКТ, при уровне креатинина ≤1,5 верхней границы нормы и отсутствии непереносимости контрастного вещества - с внутривенным контрастированием, при уровне креатинина ≥1,5 верхней границы нормы и/или наличии непереносимости контраста - без внутривенного контрастирования. При невозможности выполнения МСКТ выполняются экскреторная урография и УЗИ почек, мочевого пузыря и предстательной железы. При невозможности выполнения экскреторной урографии выполняются обзорная урография и УЗИ почек, мочевого пузыря и предстательной железы.
Осложнениями гематурии являются:
-
тампонада мочевого пузыря кровяными сгустками, которые больной не может выделить с мочой;
-
кроме того, у больных с патологией печени кровотечение может вызвать развитие печеночной недостаточности и энцефалопатии; при сочетании болезни, приведшей к кровотечению, с ИБС может развиться приступ стенокардии или ИМ, обострение гипертонической болезни, СД, почечная недостаточность и т.п.
Тактика лечения в ОСМПС зависит от источника и причины кровотечения, величины кровопотери и состояния больного, а также наличия осложнений.
Лечебные мероприятия
Основные задачи лечения пациента с макрогематурией при поступлении в стационар:
-
восстановление жизненно важных функций организма (в первую очередь сердечно-сосудистой системы);
-
обеспечение нормального оттока мочи с/без дренирования мочевого пузыря;
-
выявление больных, нуждающихся в оказании специализированной медицинской помощи;
-
направление больных, не нуждающихся в специализированной медицинской помощи, на лечение в амбулаторных условиях.
ГЕМОСТАТИЧЕСКАЯ ТЕРАПИЯ
Терапия гемостатическими препаратами должна проводиться в условиях ОСМПС после установления диагноза, под контролем свертываемости крови.
Этамзилат вводят по 2-4 мл (0,25-0,5 г) внутривенно одномоментно либо капельно, добавляя к обычным растворам для инфузий.
Гемостатическое действие развивается:
Не следует применять этамзилат при геморрагиях, вызванных антикоагулянтами.
Протамина сульфат оказывает противогеморрагическое действие при кровоточивости, вызываемой гепарином при его передозировке, после операций с применением экстракорпорального кровообращения и использованием гепарина. Применяют 1 мл 1% раствора внутривенно струйно медленно за 2 мин или капельно, 1 мг протамина сульфата нейтрализует примерно 85 ЕД гепарина. Противопоказан при гипотензии, недостаточности коры надпочечников, тромбоцитопении.
При наличии признаков геморрагического шока больному показана госпитализация в отделение интенсивной терапии.
При наличии подозрений на то, что причинами гематурии являются заболевания системы крови, требуется консультация врача-гематолога.
При установлении урологической причины гематурии, невыявлении явной причины гематурии, наличии осложнений гематурии требуется консультация врача-уролога для дальнейшего обследования (в том числе цистоскопии) и определения показаний к дальнейшему обследованию и лечению.
Наличие почечной недостаточности, протеинурии, измененных эритроцитов в моче и других признаков поражения почечной паренхимы указывает на нефрологический характер гематурии, но не исключает необходимости тщательного урологического обследования.
При отсутствии у пациентов признаков продолжающегося кровотечения, отсутствии осложнений, вызванных кровопотерей, а также удовлетворительном состоянии больной может быть отпущен домой с рекомендацией обследоваться в амбулаторных условиях.
Список литературы
-
Амдий Р.Э. Диагностическое и прогностическое значение уродинамических исследований нижних мочевых путей у больных с инфравезикальной обструкцией и нарушением сократимости детрузора: Автореф. дис. … д-ра мед. наук. - СПб., 2007. - 34 с.
-
Анурия: Пособие для врачей / Под обш. ред. С.Х. Аль-Шукри, С.Ю. Боровец, В.Я. Дубинского. - СПб.: СПбГМУ, 2011. - 16 с.
-
Белый Л.Е. Неотложная урология: Руководство для врачей. - М.: Медицинское информационное агентство, 2011. - 480 с.
-
Болезни предстательной железы / Под ред. Ю.Г. Аляева. - М.: ГЭОТАР-Медиа, 2009. - 240 с.
-
Клиническая фармакология / Под ред. В.Г. Кукеса. - М.: ГЭОТАР-Медиа, 2006. - 944 с.
-
Руководство по скорой медицинской помощи / Под общ. ред. С.Ф. Багненко и др. - М.: ГЭОТАР-Медиа, 2012. - 816 с.
-
Аль-Шукри С.Х., Амдий Р.Э., Боровец С.Ю. Урология / Под общ. ред. С.Х. Аль-Шукри, В.Н. Ткачука. - М.: ГЭОТАР-Медиа, 2012. - 474 с.
-
Урология: Клинические рекомендации / Под ред. Н.А. Лопаткина. - М.: ГЭОТАР-Медиа, 2013. - 416 с.
-
Урология: Национальное руководство / Под общ. ред. Н.А. Лопаткина. - М.: ГЭОТАР-Медиа, 2009. - С. 529-537.
-
Урология: Национальное руководство / Под ред. Н.А. Лопаткина. - М.: ГЭОТАР-Медиа, 2009. - 1024 с.
-
Хинман Ф. Оперативная урология / Под ред. Ю.Г. Аляева, В.А. Григоряна. - М.: ГЭОТАР-Медиа, 2007. - 1191 с.
-
Choong S.K., Walkden M., Kirby R. The management of intractable haematuria // BJU Int. - 2000. - Vol. 86, N 9. - P. 951-959.
-
Hicks D., Li C.Y. Management of macroscopic haematuria in the emergency department // Emerg. Med. J. - 2007. - Vol. 24, N 6. - P. 385-390.
-
Loo R., Whittaker J., Rabrenivich V. National practice recommendations for hematuria: how to evaluate in the absence of strong evidence? // Perm. J. - 2009. - Vol. 13, N 1. - P. 37-46.
-
Rodgers M., Nixon J., Hempel S. et al. Diagnostic tests and algorithms used in the investigation of haematuria: systematic reviews and economic evaluation // Health Technol. Assess. - 2006. - Vol. 10, N 18. - P. 1-282.