Офтальмология
geotar
Офтальмология / Аветисова С. Э. , Егорова Е. А. , Мошетовой Л. К. , Нероева В. В. , Тахчиди Х. П. - Москва : ГЭОТАР-Медиа, 2018. - 904 с. (Серия "Национальные руководства") - ISBN 978-5-9704-4449-8 |
Аннотация
В отличие от большинства других изданий в национальном руководстве по офтальмологии особое внимание уделено профилактике, патогенезу, современным методам диагностики, медикаментозным, лазерным и хирургическим методам лечения глазных заболеваний. В книгу вошли общие и частные вопросы офтальмологии, содержащие объединенную согласованную позицию известных отечественных специалистов. Рекомендации по диагностике, лечению и профилактике отдельных нозологических единиц разработаны ведущими офтальмологами России. В подготовке настоящего издания в качестве авторов-составителей и рецензентов участвовали специалисты-офтальмологи - сотрудники МНИИ глазных болезней им. Гельм - гольца, МНТК "Микрохирургия глаза" им. акад. С.Н. Федорова, ФГБНУ "НИИГБ", РНИМУ им. Н.И. Пирогова, РМАНПО, кафедр офтальмологии ведущих вузов страны. Руководство предназначено врачам-офтальмологам, студентам старших курсов медицинских вузов, интернам, ординаторам, аспирантам.
8.2. МЕТОДЫ ИССЛЕДОВАНИЯ СЛЕЗООТВЕДЕНИЯ
Исследование слезоотведения включает осмотр слезных точек, оценку активной и при необходимости пассивной проходимости слезоотводящих путей глаза.
Внешний осмотр слезных точек
В норме нижняя слезная точка видна лишь при оттягивании нижнего века: просвет ее обычно хорошо заметен и составляет не менее 0,1 мм. Когда веко отпускают, оно возвращается на свое место и слезная точка погружается в слезное озеро.
ОЦЕНКА АКТИВНОЙ ПРОХОДИМОСТИ СЛЕЗООТВОДЯЩИХ ПУТЕЙ
Цветная слезно-носовая проба
СИНОНИМЫ
Носовая проба, флуоресцеиновая проба, цветная проба Веста.
ОБОСНОВАНИЕ
Проба основана на регистрации времени, которое проходит до появления в носу красителя, закапанного в конъюнктивальную полость и прошедшего в нижний носовой ход по слезоотводящим путям.
ЦЕЛЬ
Дать интегральную оценку активной проводимости слезы на всем протяжении слезоотводящих путей.
ПОКАЗАНИЯ
Слезотечение, слезостояние.
ПРОТИВОПОКАЗАНИЯ
Индивидуальная непереносимость флуоресцеина натрия и Колларгола*.
ПОДГОТОВКА
Для постановки пробы используют 1% раствор флуоресцеина натрия или 3% раствор колларгола*.
МЕТОДИКА
В конъюнктивальную полость закапывают 1 каплю красителя. Пациента просят выполнять легкие мигательные движения, наклонив голову вперед. Дважды (через 3 и 5 мин) обследуемому предлагают высморкаться из каждой ноздри отдельно во влажную салфетку. Можно также ввести пуговчатый зонд, плотно обмотанный увлажненной ватой, под нижнюю носовую раковину. При положительном результате пробы салфетка (или вата) окрашивается красителем.
ИНТЕРПРЕТАЦИЯ
В норме краситель попадает в нос не позже чем через 5 мин после закапывания в конъюнктивальную полость. Окрашивание салфетки (ваты) с 6-й по 20-ю минуту расценивают как замедленную пробу. Если же краситель появился в носу позже чем через 20 мин или не появился вовсе, регистрируют отрицательный результат пробы.
ОПЕРАЦИОННЫЕ ХАРАКТЕРИСТИКИ
Чувствительность и специфичность пробы довольно высоки.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ
Результаты пробы могут оказаться ошибочными при временной обструкции нижнего носового хода (например, воспаленной слизистой оболочкой носа, экссудатом) или при выдавливании красителя в ходе проведения процедуры из конъюнктивальной полости на кожу век вследствие блефароспазма.
ОСЛОЖНЕНИЯ
Не отмечены (с учетом противопоказания к постановке пробы).
АЛЬТЕРНАТИВНЫЕ МЕТОДЫ
Сцинтиграфия слезоотводящих путей основана на наблюдении с помощью гамма-камеры за прохождением радиофармацевтического препарата, содержащего 99Tc, через все отделы слезоотводящих путей глаза. В результате можно оценить скорость прохождения препарата, а также точно локализовать и оценить выраженность стеноза слезоотводящих путей.
Канальцевая проба
СИНОНИМЫ
Насосная проба, проба на всасывание, цветная всасывающая проба, проба Веста, проба Поляка, проба Султанова.
ОБОСНОВАНИЕ
Проба основана на регистрации времени, необходимого для выхода красителя из конъюнктивальной полости через слезные канальцы в слезный мешок.
ЦЕЛЬ
Охарактеризовать активную функцию слезных канальцев.
ПОКАЗАНИЯ
Слезотечение, слезостояние (при замедленной или отрицательной слезно-носовой пробе).
ПРОТИВОПОКАЗАНИЯ
Индивидуальная непереносимость Колларгола*.
ПОДГОТОВКА
Для постановки пробы традиционно используют 3% раствор Колларгола*.
МЕТОДИКА
В конъюнктивальную полость закапывают 1-2 капли красителя. Пациента просят немного запрокинуть голову и выполнять легкие мигательные движения. Спустя 2-3 мин аккуратно впитывают остатки препарата из конъюнктивальной полости и надавливают пальцем на область слезного мешка.
ИНТЕРПРЕТАЦИЯ
О сохраненной активной функции слезных канальцев свидетельствуют выдавливание красителя из слезного мешка через слезные точки в течение первых 5 мин после закапывания, а также исчезновение красителя из конъюнктивальной полости за этот срок. Отрицательный результат пробы указывает на отсутствие функциональной активности слезных канальцев.
ОПЕРАЦИОННЫЕ ХАРАКТЕРИСТИКИ
Чувствительность и специфичность пробы довольно высоки.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ
Ошибочные результаты пробы могут быть связаны с выдавливанием красителя на кожу век вследствие блефароспазма.
ОСЛОЖНЕНИЯ
Не отмечено (с учетом противопоказания к постановке пробы).
АЛЬТЕРНАТИВНЫЕ МЕТОДЫ
Вторичный тест Джонес основан на появлении красителя, закапанного в конъюнктивальную полость после промывания слезоотводящих путей, в нижнем носовом ходу. Краситель появляется в носу только в том случае, когда он всосался из конъюнктивальной полости в слезный мешок благодаря активной функции слезных канальцев.
ОЦЕНКА ПАССИВНОЙ (АНАТОМИЧЕСКОЙ) ПРОХОДИМОСТИ СЛЕЗООТВОДЯЩИХ ПУТЕЙ
Диагностическое промывание слезоотводящих путей
ЦЕЛЬ
Дать оценку анатомической проходимости различных отделов слезоотводящих путей для жидкости при ее форсированном введении в просвет слезного канальца.
ПОКАЗАНИЯ
Слезотечение, слезостояние (при замедленной или отрицательной слезно-носовой пробе).
ПРОТИВОПОКАЗАНИЯ
Клиническая картина флегмоны слезного мешка или наличие гидропса.
ПОДГОТОВКА
В конъюнктивальную полость закапывают один из анестетиков в форме глазных капель. Для промывания слезоотводящих путей используют 0,02% раствор нитрофурала (Фурацилина*) или стерильный 0,9% раствор натрия хлорида. Введение промывной жидкости в слезный каналец осуществляют с помощью шприца объемом 2-5 мл и металлической канюли.
МЕТОДИКА
После закапывания анестетика через слезную точку в слезный каналец вводят металлическую канюлю, насаженную на шприц с промывной жидкостью. Чтобы канюля не упиралась в слизистую оболочку канальца, целесообразно подать ее на 1-2 мм назад после введения в просвет канальца, а соответствующее веко натянуть кнаружи. Пациента просят наклонить голову над почкообразным тазиком и осторожно нажимают на поршень шприца. Оценивают динамику прохождения жидкости (вытекает из носа, из той же или противоположной слезной точки) и легкость продвижения промывной жидкости.
ИНТЕРПРЕТАЦИЯ
-
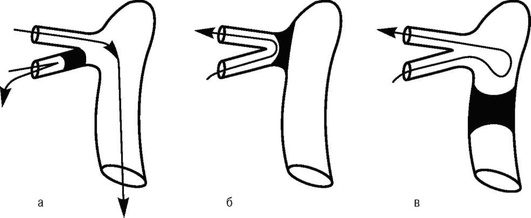
При нормальной проходимости слезоотводящих путей промывная жидкость даже от легкого давления на поршень шприца вытекает из носа струей.
-
В случае, когда жидкость в нос не проходит, а вытекает обратно из того же слезного канальца, диагностируют стеноз его внутреннего отдела.
-
Если жидкость в нос не проходит, а сразу вытекает из противоположной слезной точки, диагностируют стеноз устья обоих слезных канальцев или носослезного протока.
-
Когда жидкость в нос не проходит, а вытекает из противоположной слезной точки (иногда с примесью слизи или гноя) только спустя несколько секунд, диагностируют стеноз носослезного протока.
-
Если жидкость проходит в нос с затруднением и частично вытекает из противоположной слезной точки, диагностируют неполный стеноз носослезного протока.
На рис. 8-4 представлены варианты движения промывной жидкости в зависимости от локализации стеноза слезоотводящих путей.
ОПЕРАЦИОННЫЕ ХАРАКТЕРИСТИКИ
Чувствительность и специфичность пробы довольно высоки.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ
Ошибочные результаты пробы могут быть связаны с нарушением методики ее проведения (например, с упором канюли в стенку слезного канальца).
ОСЛОЖНЕНИЯ
Не отмечены (с учетом противопоказаний к постановке пробы).
Диагностическое зондирование слезоотводящих путей
Зондирование дополняет и уточняет результат промывания слезоотводящих путей.
ЦЕЛЬ
Дать оценку анатомической проходимости различных отделов слезоотводящих путей для металлического зонда.
ПОКАЗАНИЯ
Слезотечение, слезостояние (при замедленной или отрицательной слезно-носовой пробе).
ПРОТИВОПОКАЗАНИЯ
Клиническая картина флегмоны слезного мешка или наличие гидропса.
ПОДГОТОВКА
Выполняют местную анестезию одним из анестетиков в форме глазных капель. Для проведения пробы используют конический зонд Зихеля (для расширения слезной точки) и цилиндрический зонд Боумена № 1 или еще тоньше.
МЕТОДИКА
Под местной анестезией коническим зондом расширяют слезную точку, через которую в исследуемый слезный каналец вводят цилиндрический зонд. Процедуру следует выполнять аккуратно, не повреждая слизистую, для чего целесообразно смазать зонд глазной мазью или глазным гелем, а при продвижении зонда по слезному канальцу слегка вращать им. Чтобы зонд не упирался в слизистую оболочку канальца, следует постоянно удерживать веко в слегка натянутом кнаружи положении. После того как зонд, пройдя по канальцу на глубину 12-15 мм, упрется во внутреннюю стенку слезного мешка (ощущается в виде костной плотности подлежащей слезной ямки), веко отпускают. Зонд переводят в вертикальное положение и осторожно продвигают вдоль внутренней стенки слезного мешка в направлении верхней части носогубной складки в носослезный проток. При этом зонд убедительно «встает» в носослезный проток, фиксируясь в нем. Зондировать носослезный проток (особенно взрослым пациентам) целесообразно через верхний слезный каналец во избежание травмирования нижнего.
Оценивают наличие препятствий (в виде сужения или полного стеноза) в слезном канальце или носослезном протоке при продвижении зонда.
ИНТЕРПРЕТАЦИЯ
При нормальной проходимости слезоотводящих путей зонд свободно достигает костной стенки слезной ямки, а затем по мере его продвижения по носослезному протоку также не встречает препятствий. В конечном итоге зонд упирается в дно нижнего носового хода.
На пути зонда возможно появление препятствия как в виде сужения просвета, так и в виде полного заращения исследуемого участка слезоотводящих путей. В таких случаях устанавливают удаленность суженного участка, замерив длину отрезка зонда, введенного в слезоотводящие пути.
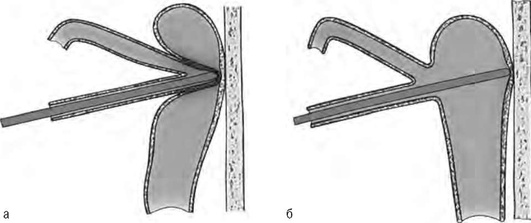
Сложности обычно возникают при диагностике стеноза устья слезных канальцев. В таком случае зонд упирается в плотноэластическое препятствие, как правило, прижатое зондом к кости слезной ямки (рис. 8-5). Помочь может оттягивание века кнаружи, после чего подозрительный на стеноз участок канальца смещается навстречу зонду и легче обнаруживает себя.
ОПЕРАЦИОННЫЕ ХАРАКТЕРИСТИКИ
Чувствительность и специфичность пробы довольно высоки.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ
Ошибочные результаты пробы могут быть связаны с нарушением методики ее проведения (например, с упором зонда в стенку слезного канальца).
ОСЛОЖНЕНИЯ
При несоблюдении методики зондирования возможна перфорация стенки слезного канальца или слезного мешка.
Рентгенография слезоотводящих путей
ОБОСНОВАНИЕ
Проба основана на оценке характера заполняемости слезоотводящих путей рентгеноконтрастной жидкостью.
ЦЕЛЬ
Охарактеризовать анатомическое состояние слезного мешка и носослезного протока.
ПОКАЗАНИЯ
Неубедительные результаты зондирования и промывания слезоотводящих путей, а также подозрение на наличие в них дивертикулов, опухоли или других патологических образований.
ПРОТИВОПОКАЗАНИЯ
Клиническая картина флегмоны слезного мешка.
ПОДГОТОВКА
В конъюнктивальную полость закапывают раствор анестетика. Для проведения пробы используют конический зонд Зихеля (для расширения слезной точки) и шприц объемом 2 мл с канюлей. В качестве рентгеноконтрастного средства используют раствор Йодолипола*, йопромида или натрия амидотризоата (Уро-траст*).
МЕТОДИКА
Под местной анестезией коническим зондом расширяют слезную точку, через которую в слезный каналец (в нижний, а при невозможности его использовать - в верхний) вводят металлическую канюлю, насаженную на шприц с рентгено-контрастной жидкостью. Медленно нажимая на поршень шприца, вводят раствор до полного заполнения им слезоотводящих путей и появления его из противоположной слезной точки. Иногда в процессе введения требуется заблокировать противоположный слезный каналец коническим зондом Зихеля. Рентгеновские снимки выполняют в двух проекциях: носоподбородочной и боковой (на стороне исследования).
ИНТЕРПРЕТАЦИЯ
При нормальной проходимости слезоотводящих путей рентгеноконтрастный раствор обнаруживается в нижнем носовом ходе.
На снимках становится возможным не только точно локализовать уровень непроходимости слезоотводящих путей, но и оценить особенности анатомического строения слезного мешка (в том числе возможное наличие его дивертикулов, новообразования и др.) и носослезного протока.
ОПЕРАЦИОННЫЕ ХАРАКТЕРИСТИКИ
Чувствительность и специфичность пробы довольно высоки.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ
Ошибочные результаты пробы могут быть связаны с нарушением методики введения рентгеноконтрастного раствора (например, с упором канюли в стенку слезного канальца или с неполным заполнением слезных путей раствором).
ОСЛОЖНЕНИЯ
Перфорация стенки слезного канальца с выходом контрастной жидкости в мягкие ткани века.
АЛЬТЕРНАТИВНЫЕ МЕТОДЫ
Компьютерную томографию (КТ) слезоотводящих путей выполняют стандартным способом, однако чувствительность метода существенно возрастает при контрастировании слезоотводящих путей (например, Йодолиполом*). С помощью КТ определяют форму слезного мешка, его размеры и взаимоотношение с окружающими анатомическими структурами, а также просвет носослезного протока. Метод высокоинформативен и особенно диагностически ценен при посттравматическом дакриоцистите.
В рассматриваемых целях также предприняты успешные попытки ультразвукового исследования слезного мешка, его магнито-резонансной томографии, а также дакриосцинтиграфии. Однако они пока получили менее широкое распространение.