Офтальмология
geotar
Офтальмология / Аветисова С. Э. , Егорова Е. А. , Мошетовой Л. К. , Нероева В. В. , Тахчиди Х. П. - Москва : ГЭОТАР-Медиа, 2018. - 904 с. (Серия "Национальные руководства") - ISBN 978-5-9704-4449-8 |
Аннотация
В отличие от большинства других изданий в национальном руководстве по офтальмологии особое внимание уделено профилактике, патогенезу, современным методам диагностики, медикаментозным, лазерным и хирургическим методам лечения глазных заболеваний. В книгу вошли общие и частные вопросы офтальмологии, содержащие объединенную согласованную позицию известных отечественных специалистов. Рекомендации по диагностике, лечению и профилактике отдельных нозологических единиц разработаны ведущими офтальмологами России. В подготовке настоящего издания в качестве авторов-составителей и рецензентов участвовали специалисты-офтальмологи - сотрудники МНИИ глазных болезней им. Гельм - гольца, МНТК "Микрохирургия глаза" им. акад. С.Н. Федорова, ФГБНУ "НИИГБ", РНИМУ им. Н.И. Пирогова, РМАНПО, кафедр офтальмологии ведущих вузов страны. Руководство предназначено врачам-офтальмологам, студентам старших курсов медицинских вузов, интернам, ординаторам, аспирантам.
Глава 24. Заболевания век
24.1. ВРОЖДЕННЫЕ И ПРИОБРЕТЕННЫЕ АНОМАЛИИ РАЗВИТИЯ И ПОЛОЖЕНИЯ ВЕК
И.А. Филатова
Патологию век в общей структуре заболеваний органа зрения диагностируют у 9-12% больных детей. Пороки развития и аномалии положения век - врожденная патология; как правило, они обусловлены воздействием на плод различных неблагоприятных факторов в период внутриутробной закладки и развития век. В некоторых случаях аномалии носят семейный характер и передаются по наследству. Посттравматические повреждения и воспалительные заболевания относят к приобретенной патологии.
Врожденный анофтальм, врожденный микрофтальм
ОПРЕДЕЛЕНИЕ
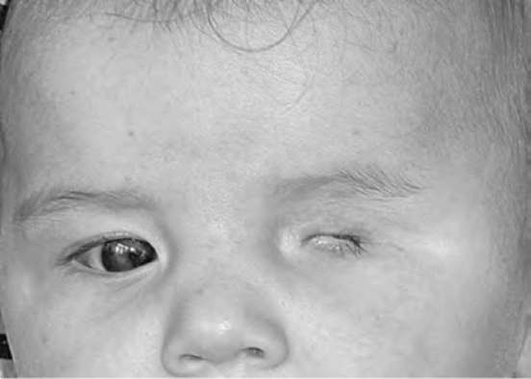
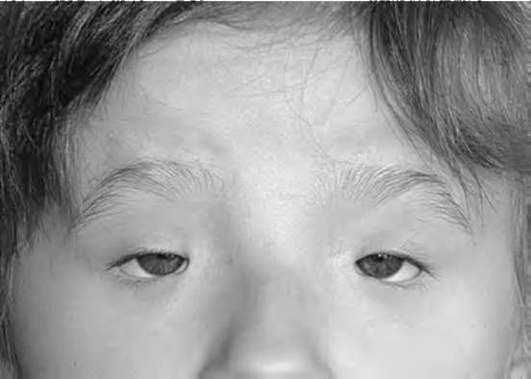
Врожденный анофтальм - отсутствие глазного яблока, сопровождающееся аномалиями век (рис. 24-1).
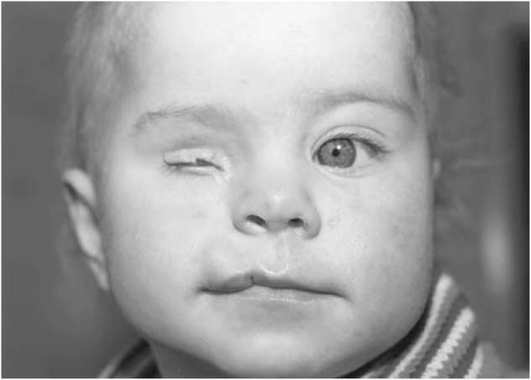
Врожденный микрофтальм - уменьшенное глазное яблоко (зачаток глаза или на 1-2 мм меньше нормы), сопровождающееся аномалиями век. Чаще бывает односторонним, в редких случаях - двусторонним (рис. 24-2; 24-3, 24-4, см. цв. вклейку).
КОД ПО МКБ-10
Q11 Анофтальм, микрофтальм и макрофтальм.
Q11.2 Микрофтальм.
ЭПИДЕМИОЛОГИЯ
Частота встречаемости данного заболевания (врожденный анофтальм и микро-фтальм) в различных странах варьирует от 1 до 2,1 на 10 000, его регистрируют у 0,4% больных с детской офтальмопатологией.
СКРИНИНГ
Скрининг не проводят.
КЛАССИФИКАЦИЯ
Врожденный анофтальм бывает истинным, когда помимо глазного яблока отсутствует зрительный нерв, хиазма и наружное коленчатое тело, и мнимым, когда отсутствует только глазное яблоко. Рентгенографически обнаруживают закрытие канала зрительного нерва при истинном анофтальме, в то время как при мнимом он существует. При врожденном микрофтальме в орбите есть зачаток глазного яблока.
ЭТИОЛОГИЯ
Причины:
Врожденный микрофтальм может быть проявлением различных синдромов.
ПАТОГЕНЕЗ
Нарушение внутриутробной закладки и развития глазного яблока и век.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина при истинном и мнимом анофтальме, а также при микро-фтальме с наличием зачатка глазного яблока идентична.
Клинически в орбите отсутствует глазное яблоко, хотя при инструментальных методах исследования может быть обнаружен его зачаток. При врожденном анофтальме конъюнктивальная полость уменьшена, чаще имеет коническую форму, также характерно типичное строение век: глазная щель укорочена, складка верхнего века отсутствует, есть внутренний эпикантус, заворот век.
ДИАГНОСТИКА
Анамнез
Вирусные заболевания, травмы, радиационное и химическое воздействие во время беременности матери.
Физикальное обследование
Инструментальные исследования
Показания к консультации других специалистов
При подозрении на синдромную патологию - консультация педиатра, невропатолога, ЛОР-врача для исключения общего соматического заболевания.
Пример формулировки диагноза
OD/OS - врожденный анофтальм/микрофтальм, внутренний эпикантус, заворот век.
ЛЕЧЕНИЕ
Цели лечения
Показания к госпитализации
Хирургическая коррекция век и формы глазной щели.
Немедикаментозное лечение
Немедикаментозное лечение считают основным в первые годы жизни. Оно заключается в ступенчатом протезировании орбиты протезами возрастающей величины. Протезирование следует начинать как можно раньше - с первого месяца жизни пациента.
Медикаментозное лечение
В гигиенических целях применяют растворы антисептиков: Мирамистин* (МНН - бензилдиметил-миристоиламино-пропиламмоний) 0,01%, хлоргексидин 0,05%, а также растворы для обработки и замачивания КЛ. На протез нельзя закапывать сульфацетамид.
Хирургическое лечение
В первые годы жизни противопоказано хирургическое лечение, в том числе широко применяемая наружная кантотомия, которая, вопреки ожидаемому увеличению глазной щели, ведет к ее деформации и потере возможности протезирования. К хирургическому лечению можно переходить, когда исчерпаны возможности протезирования, но целесообразно отложить его до 7-8-летнего возраста. В качестве первичной коррекции возможно выполнение пластики внутреннего и наружного углов, отсроченной пластики культи, устранение заворота век и лаго-фтальма, формирование складки верхнего века с исправлением положения ресниц (см. рис. 24-3, 24-4). Противопоказаны операции с пересадкой лоскутов кожи и слизистой оболочки губы.
Дальнейшее ведение
Регулярная гигиена полости и протеза.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Родителям необходимо помнить о регулярной смене протеза. При врожденном микрофтальме длительное ношение протеза вызывает помутнение роговицы.
ПРОГНОЗ
При раннем начале протезирования, регулярной смене протезов и последующих корригирующих операциях прогноз благоприятный.
СПИСОК ЛИТЕРАТУРЫ
Аветисов Э.С., Ковалевский Е.И., Хватова А.В. Руководство по детской офтальмологии. - М.: Медицина, 1987. - 495 с.
Катаев М.Г., Филатова И.А., Вериго Е.Н. и др. Возможности консервативного и хирургического лечения пациентов с врожденным микрофтальмом и анофтальмом // Вестн. офтальмол. - 2000. - № 6. - С. 9-13.
Кацнельсон А.Б. Аномалии развития и заболевания глаз в раннем детском возрасте. - Ленинград: Медгиз, 1957. - 182 с.
Kanski J.J. Clinical Ophthalmology. - Kidlington: Elsevier LTD, 2003. - 733 p.
Taylor D., Hoyt С. Practical Paediatric ophthalmology. - Blackwell Science, 1999. - 247 p.
Микроблефарон, аблефария, колобома век
ОПРЕДЕЛЕНИЕ
Микроблефарон - уменьшение вертикального размера век.
Аблефария - полное отсутствие век. Патология бывает односторонней и двусторонней.
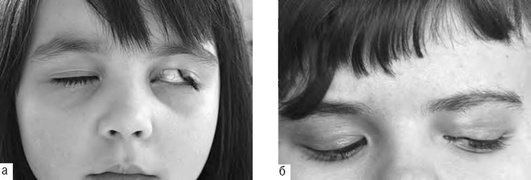
Колобома век - сквозной дефект века от края до орбито-пальпебральной борозды, значительно реже до брови. Чаще регистрируют колобому верхнего века в медиальной трети или в центре, но бывают и латеральные колобомы, а также колобомы обоих век или двусторонние (рис. 24-4, см. цв. вклейку, рис. 24-5).
КОД ПО МКБ-10
Q10.3 Другие пороки развития века.
ЭПИДЕМИОЛОГИЯ
В данной группе самая распространенная аномалия - это колобома век, значительно реже регистрируют микроблефарон и аблефарию.
СКРИНИНГ
Скрининг не проводят.
КЛАССИФИКАЦИЯ
Колобомы век могут быть частичными или полными. Если колобома захватывает только край века, она называется микроколобомой и проявляется в виде небольшой выемки на краю века.
ЭТИОЛОГИЯ
Точные причины развития микроблефарона и аблефарии не известны.
ПАТОГЕНЕЗ
Происходит недоразвитие век во время их эмбриональной закладки.
КЛИНИЧЕСКАЯ КАРТИНА
Аблефария характеризуется полным отсутствием век, глазное яблоко «зияет». В ранние сроки появляется ксероз, помутнение с последующим развитием дистрофии роговицы. В острых случаях возможно появление язвы роговицы и даже ее перфорация. Микроблефарон характеризуется наличием век, но они укорочены в вертикальном направлении, за счет чего отсутствует смыкание, лагофтальм выраженный. Ксероз, помутнение и дистрофия роговицы развиваются медленнее, чем при аблефарии.
При колобоме отсутствует участок века. Наибольший размер колобома имеет в области нижнего края века, постепенно сужаясь к верхнему краю тарзальной пластинки или к орбитопальпебральной борозде. По периферии колобомы обнаруживают истончение тканей, кожа срастается с конъюнктивой.
Колобома век может сочетаться с другой патологией при синдроме Гольденхара: эпибульбарными липодермоидами, микрофтальмом, микрокорнеа, птозом, косоглазием, колобомой радужки, деформацией ушных раковин, гипоплазией челюстей, нарушением прикуса, в некоторых случаях с пороками сердца и умственной отсталостью.
Микроколобома и колобома до 1/3 века при хорошей подвижности глазного яблока может протекать бессимптомно со стороны глазного яблока; большая величина колобомы вызывает в раннем возрасте патологию роговицы.
ДИАГНОСТИКА
Анамнез
Вирусные заболевания, травмы, радиационное и химическое воздействие во время беременности матери.
Физикальное обследование
Лабораторные исследования
Лабораторные исследования не проводят.
Инструментальные исследования
При подозрении на сочетание колобомы с орбитальными липодермоидами и при синдроме Гольденхара показаны эхография и КТ орбиты.
Дифференциальная диагностика
Изолированную колобому век дифференцируют с синдромом Гольденхара.
Показания к консультации других специалистов
При синдроме Гольденхара - консультация педиатра, невропатолога, стоматолога, кардиолога.
Пример формулировки диагноза
OD/OU - врожденная аномалия развития - микроблефарон, лагофтальм/ аблефария.
OD/OU - врожденная аномалия развития - колобома верхнего/нижнего века.
ЛЕЧЕНИЕ
Цели лечения
При микроблефароне - профилактика развития патологии роговицы. При аблефарии - сохранение глазного яблока и профилактика развития патологии роговицы. Цели лечения при колобоме зависят от ее величины. При небольших колобомах, не вызывающих патологии роговицы, лечение носит косметический характер. При обширных колобомах или аблефарии лечение показано с органо-сохранной целью для предотвращения ксероза и другой патологии роговицы.
Показания к госпитализации
Медикаментозное лечение
Основные принципы: постоянное использование кератопротекторов (гелей и мазей с декспантенолом, 0,5% мазь с тиамином 4-5 раз в день) с обязательным использованием на ночь. Для профилактики и лечения инфекционных осложнений - мази с антибиотиками: 1% эритромициновая мазь 3 раза в день, или 1% тетрациклиновая мазь 3 раза в день, или 0,3% мазь с офлоксацином 3 раза в день, или глазная мазь Колбиоцин* (МНН - колистиметат натрия + ролитетрациклин + хлорамфеникол).
Хирургическое лечение
Реконструкцию век при микроблефароне и аблефарии выполняют в несколько этапов с пересадкой свободных лоскутов кожи и слизистой оболочки губы пациента для уменьшения и полного устранения лагофтальма. Начинать хирургическое лечение следует с раннего детского возраста.
Колобомы до 1/3 век могут быть устранены прямым сближением краев дефекта с послойным их сшиванием. В некоторых случаях для уменьшения натяжения краев раны можно выполнить послабляющую частичную наружную кантотомию или продолжить разрез на кожу виска.
Обширные колобомы век можно устранить, выполняя реконструкцию век в несколько этапов с пересадкой свободных или перемещенных лоскутов кожи и слизистой оболочки губы пациента.
Показания к консультации других специалистов
При синдроме Гольденхара - консультация педиатра, невропатолога, стоматолога, кардиолога.
Примерные сроки нетрудоспособности
При аблефарии, микроблефароне и обширных колобомах - до 1 мес. При небольших колобомах - до 2 нед.
Дальнейшее ведение
Регулярное наблюдение, контроль состояния роговицы.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Родителям следует помнить о постоянном закладывании гелей и мазей на глазное яблоко, особенно во время сна.
ПРОГНОЗ
При своевременно начатом лечении микроблефарона прогноз благоприятный. При аблефарии - частичный эффект. В запущенных случаях аблефарии прогноз сомнительный.
При колобомах до 1/3 век и своевременном хирургическом лечении обширных колобом прогноз благоприятный.
СПИСОК ЛИТЕРАТУРЫ
Аветисов Э.С., Ковалевский Е.И., Хватова А.В. Руководство по детской офтальмологии. - М.: Медицина, 1987. - 495 с.
Кацнельсон А.Б. Аномалии развития и заболевания глаз в раннем детском возрасте. - Ленинград: Медгиз, 1957. - 182 с.
Callahan A. Surgery of the eye diseases. - Springfield, 1961. - 487 p.
Kanski J.J. Clinical Ophthalmology. - Kidlington: Elsevier LTD, 2003. - 733 p.
King J.H., Wadsworth J.A.C. An Atlas of Ophthalmic Surgery. - Philadelphia-Toronto: Lippincott Compani, 1970. - 631 p.
McCord C.D. Eyelid Surgery. - N.Y.: Lippincott-Raven publishers, 1995. - 388 p.
McCord C.D. Oculoplastic Surgery. - N.Y.: Raven Press, 1987. - 502 p.
Taylor D., Hoyt С. Practical Paediatric ophthalmology. - Blackwell Science, 1999. - 247 p.
Анкилоблефарон, криптофтальм
ОПРЕДЕЛЕНИЕ
Анкилоблефарон - сращение краев верхнего и нижнего века (рис. 24-6, см. цв. вклейку).
Криптофтальм - отсутствие век, в том числе тарзальных пластин, желез, ресниц, отсутствие конъюнктивальной полости, при этом кожа лба сразу переходит в кожу щеки (рис. 24-7, см. цв. вклейку).
КОД ПО МКБ-10
Q10.3 Другие пороки развития века.
Q10.7 Порок развития глазницы.
ЭПИДЕМИОЛОГИЯ
Врожденная редкая патология.
СКРИНИНГ
Скрининг не проводят.
КЛАССИФИКАЦИЯ
Анкилоблефарон и криптофтальм могут быть частичными или полными.
ЭТИОЛОГИЯ
Анкилоблефарон и криптоблефарон относят к врожденным порокам развития. Причины анкилоблефарона не известны.
К развитию криптофтальма приводят воздействие на плод тератогенных факторов в период внутриутробной закладки и развития век. Частичный криптофтальм может быть проявлением синдрома Фрейзера, который, кроме того, выражается отсутствием бровей, низким ростом волос на латеральных поверхностях лба, гипоплазией крыльев носа, расщелинами лица, аномалиями ушных раковин, синдактилией, умственной отсталостью. Данный синдром наследуется по аутосомно-рецессивному типу.
КЛИНИЧЕСКАЯ КАРТИНА
Анкилоблефарон - веки сращены между собой полностью или есть отдельные спайки, глаз под веками подвижен, спокоен.
Криптофтальм полный - веки отсутствуют полностью, при этом кожа лба сразу переходит в кожу щеки, отсутствуют тарзальные пластины, железы, ресницы, отсутствует конъюнктивальная полость. Частичный - отсутствует одно веко, кожа лба переходит на бульбарную конъюнктиву и роговицу; лагофтальм, помутнение и дистрофия роговицы, в запущенных случаях - язва роговицы.
ДИАГНОСТИКА
Анамнез
Патология врожденная.
Физикальное обследование
-
Наружный осмотр (состояние век, наличие тарзальных пластин, мейбомие-вых желез, ресниц, состояние конъюнктивальной полости).
-
Биомикроскопия (оценка краев век, состояния конъюнктивы, роговицы).
-
Биомикроскопия роговицы и конъюнктивы с использованием красителей (флуоресцеин) при частичном криптофтальме.
Лабораторные исследования
Лабораторные исследования не проводят.
Инструментальные исследования
Дифференциальная диагностика
Криптофтальм следует дифференцировать с аблефарией, хотя лечение при данных патологиях одинаковое.
Показания к консультации других специалистов
При синдроме Фрейзера показана консультация педиатра, отоларинголога, стоматолога.
Пример формулировки диагноза
OD/OS - врожденная аномалия развития - частичный/полный анкилоблефарон.
OD/OU - врожденная аномалия развития - частичный/полный криптофтальм.
ЛЕЧЕНИЕ
Цели лечения
Показания к госпитализации
Показание к госпитализации - хирургическое лечение.
Немедикаментозное лечение
Немедикаментозное лечение криптофтальма заключается в изготовлении экто-протеза (эпитеза), состоящего из глазного протеза, окруженного искусственными придатками глаза с ресницами. Эктопротез крепится к очковой оправе или непосредственно к коже специальным клеем.
Медикаментозное лечение
Показано только при частичном криптофтальме и заключается в использовании:
Хирургическое лечение
Основной метод лечения анкилоблефарона - хирургический, включает рассечение анкилоблефарона без наложения дополнительных швов.
Хирургическое лечение при частичном криптофтальме аналогично реконструктивным этапным вмешательствам при аблефарии: пересадка свободных и перемещенных лоскутов кожи и слизистой оболочки для устранения лагофтальма.
При полном криптофтальме выполняют тотальную пластику конъюнктиваль-ной полости с использованием 3-4 лоскутов слизистой оболочки губы пациента. Глазной протез помещают в полость непосредственно в конце операции и выполняют временную или кровавую блефарорафию.
Показания к консультации других специалистов
При синдроме Фрейзера показана консультация педиатра, отоларинголога, стоматолога.
Примерные сроки нетрудоспособности
При анкилоблефароне - до 1-2 нед. При криптофтальме - до 2 мес.
Дальнейшее ведение
При полном криптофтальме после реконструкции полости - регулярная смена глазного протеза.
ПРОГНОЗ
При анкилоблефароне прогноз благоприятный. При криптофтальме - частичный или сомнительный.
Блефарохалазис, ксантелазма
ОПРЕДЕЛЕНИЕ
Блефарохалазис - атрофия кожи верхних век и формирование ее избыточных складок над краем века (рис. 24-8).
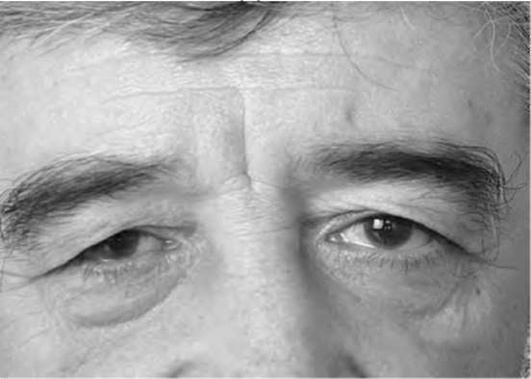
Ксантелазма - часто двустороннее образование под кожей век в виде желтоватых подкожных бляшек (рис. 24-9, см. цв. вклейку).
КОД ПО МКБ-10
H02.3 Блефарохалазис.
H02.6 Ксантелазма века.
ЭПИДЕМИОЛОГИЯ
Блефарохалазис и ксантелазма - распространенная патология у пациентов пожилого и среднего возраста.
ПРОФИЛАКТИКА
Профилактика при ксантелазме - регуляция липидного обмена.
СКРИНИНГ
Скрининг не проводят.
ЭТИОЛОГИЯ
Причинами развития блефарохалазиса может быть индивидуальное строение кожи век, инволюционные изменения и длительный отек век.
Причина появления ксантелазм - изменение обменных процессов у пациентов с гиперлипидемией.
ПАТОГЕНЕЗ
Бляшки ксантелазмы состоят из липидов и холестерина.
КЛИНИЧЕСКАЯ КАРТИНА
Блефарохалазис проявляется нависанием избыточных кожных складок верхних век, кожа растянутая, истонченная, при длительных отеках кожа похожа на папиросную бумагу, за счет истончения тарзоорбитальной фасции появляются жировые грыжи. Чаще всего данная патология - косметический недостаток, и только в крайнем случае избыток кожи ограничивает поле взора вверх.
Ксантелазма характеризуется подкожными желтыми бляшками, располагающимися чаще в медиальных участках верхнего и нижнего века, реже - в латеральных отделах верхних век.
ДИАГНОСТИКА
Анамнез
При сборе анамнеза необходимо учитывать длительность симптомов, односторонность или двусторонность поражения; семейный анамнез.
Физикальное обследование
Лабораторные исследования
Не проводят.
Инструментальные исследования
Не проводят.
Дифференциальная диагностика
Блефарохалазис следует дифференцировать с птозом верхнего века.
Показания к консультации других специалистов
При выраженных отеках век, ксантелазмах рекомендована консультация терапевта.
Пример формулировки диагноза
OU - блефарохалазис/ксантелазма верхних/нижних век.
ЛЕЧЕНИЕ
Цели лечения
Цель лечения блефарохалазиса - функциональная (в случае ограничения поля взора) или косметическая коррекция, ксантелазмы - косметическая коррекция.
Показания к госпитализации
Показание к госпитализации - хирургическое лечение. Выполнение некоторых операций возможно в амбулаторных условиях.
Немедикаментозное лечение
Возможна СО2- или аргонлазерная деструкция ксантелазмы.
Медикаментозное лечение
Медикаментозную терапию в виде глазных капель и мазей антисептиков или антибиотиков проводят только после хирургического лечения.
Хирургическое лечение
Примерные сроки нетрудоспособности
При блефарохалазисе и ксантелазме - до 10-14 дней.
Дальнейшее ведение
Регулярное наблюдение, поскольку возможны рецидивы.
ПРОГНОЗ
Прогноз благоприятный.
Трихиаз, мадароз, дистихиаз, дистрихиаз
ОПРЕДЕЛЕНИЕ
Трихиаз - приобретенная патология, характеризующаяся неправильным ростом ресниц, направленных к глазному яблоку (рис. 24-10, см. цв. вклейку).
Мадароз - полное отсутствие ресниц (рис. 24-11, см. цв. вклейку).
Дистихиаз, дистрихиаз - достаточно редкая врожденная аномалия развития век с дополнительным рядом ресниц в межреберном пространстве (дистихиаз) или двумя рядами ресниц (дистрихиаз).
КОД ПО МКБ-10
H02.0 Энтропион и трихиаз века.
Q10.3 Другие пороки развития века.
ЭПИДЕМИОЛОГИЯ
Трихиаз - достаточно распространенная патология, редкой аномалией считают мадароз, крайне редко регистрируют дистихиаз и дистрихиаз.
ПРОФИЛАКТИКА
Для профилактики развития трихиаза после травмы или ожога при первичной хирургической обработке ран век тщательно ушивают реберный край, при ожоговой патологии век выполняют хирургический анкилоблефарон.
СКРИНИНГ
Скрининг не проводят.
КЛАССИФИКАЦИЯ
Трихиаз может быть локальным или распространенным, мадароз - полным или частичным, дистихиаз (дистрихиаз) бывает односторонним и двусторонним.
ЭТИОЛОГИЯ
Трихиаз и мадароз практически всегда бывают вторичными после травмы или ожога, после хронического конъюнктивита или блефарита, герпетической инфекции (Herpes zoster), трахомы (хронического воспаления).
ПАТОГЕНЕЗ
Посттравматические или поствоспалительные рубцовые изменения края век приводят к отсутствию ресниц или смещению волосяных луковиц ресниц, стимулируя их рост в неправильном направлении (трихиаз).
КЛИНИЧЕСКАЯ КАРТИНА
Трихиаз: ресницы направлены внутрь, контактируют с глазным яблоком, вызывая его раздражение, эрозии роговицы. Выражен блефароспазм, светобоязнь. Частые мигания и зажмуривание провоцируют поражение роговицы.
Мадароз: локальное или распространенное отсутствие ресниц вдоль края века.
Дистихиаз: ресницы в дополнительном ряду тонкие, короткие, направлены в различные стороны, контактируют с глазным яблоком, практически без пигмента, поэтому при визуальном осмотре и даже при осмотре в свете щелевой лампы на малом увеличении их не всегда можно обнаружить.
ДИАГНОСТИКА
Анамнез
При сборе анамнеза необходимо учитывать семейный анамнез, наличие травм, ожогов, хронических воспалений.
Физикальное обследование
Лабораторные исследования
Лабораторные исследования не проводят.
Инструментальные исследования
Инструментальные исследования не проводят.
Дифференциальная диагностика
Трихиаз дифференцируют с заворотом век и дистихиазом. Мадароз дифференцируют с краевой колобомой век. Пациентов с дистихиазом нередко лечат от хронического конъюнктивита, блефароспазма, птоза верхнего века.
Пример формулировки диагноза
OD/OS - трихиаз/мадароз.
OU - врожденная аномалия, дистихиаз/дистрихиаз.
ЛЕЧЕНИЕ
Цели лечения
Цель лечения - профилактика патологии роговицы при трихиазе и дистихиазе. Косметическая коррекция при мадарозе.
Показания к госпитализации
Показание к госпитализации - хирургическое лечение.
Немедикаментозное лечение
Эпиляция неправильно растущих ресниц - распространенный, но нецелесообразный метод, поскольку после длительной эпиляции, которую выполняют практически ежемесячно, ресницы истончаются, теряют пигмент и труднее поддаются другим методам лечения.
Диатермокоагуляция игольчатым электродом вдоль по ходу роста ресницы до ее луковицы целесообразна для отдельных ресниц. Выполнять диатермокоагуля-цию целого ряда ресниц нецелесообразно. Через несколько месяцев после резекции участка края века при дистихиазе выполняют диатермокоагуляцию отдельных оставшихся ресниц.
Аргонлазерная коагуляция от места выхода ресницы на кожу или слизистую оболочку по направлению роста ресницы возможна при наличии отдельных ресниц с неправильным ростом. Мощность сигнала - 0,6 Вт, экспозиция импульса - 0,15 с, диаметр пятна - 100-300 мкм, количество импульсов - от 15 до 40. После процедуры в течение трех дней назначают антисептические капли и мазь на ночь.
Медикаментозное лечение
Медикаментозное лечение проводят только после хирургического, лазерного лечения или диатермокоагуляции.
Хирургическое лечение
Трихиаз: сквозная резекция локального участка края века с прямым сближением краев и тщательным послойным ушиванием. При распространенном трихиазе возможна реконструкция заднего края века с пересадкой лоскута слизистой оболочки губы пациента.
Мадароз: возможна пересадка лоскута с брови для замещения полного мадароза.
Дистихиаз: основной метод лечения - хирургический (резекция участка межреберного пространства с рядом дополнительных ресниц). Рану ушивают отдельными кетгутовыми швами 6/0-7/0.
Дальнейшее ведение
Наблюдение в динамике, поскольку возможно проведение дополнительного вмешательства (диатермокоагуляция, аргонлазерная коагуляция) при наличии вновь выросших отдельных ресниц.
ПРОГНОЗ
Прогноз благоприятный.
Телекантус, эпикантус, эпиблефарон
ОПРЕДЕЛЕНИЕ
Телекантус - достаточно редкая аномалия развития, характеризующаяся увеличением расстояния между внутренними углами глазных щелей.
Эпиблефарон - кожные складки, расположенные вдоль верхних или нижних век.
Эпикантус (epicanthus) - вертикальная кожная складка кожи, отходящая от верхнего или нижнего века к внутреннему углу.
КОД ПО МКБ-10
Q10.3 Другие пороки развития века.
ЭПИДЕМИОЛОГИЯ
Эпиблефарон нижних век в основном обнаруживают у детей, верхних век - у представителей монголоидной расы. Самая редкая аномалия в данной группе - телекантус.
СКРИНИНГ
Скрининг не проводят.
КЛАССИФИКАЦИЯ
Эпикантус бывает:
ЭТИОЛОГИЯ
Причина развития телекантуса - растяжение и удлинение медиальных связок век. Может быть одним из проявлений синдрома Ваарденбурга.
Причина развития эпикантуса - не избыток кожи в области внутреннего угла, как это нередко кажется, а ее недостаток. Кроме того, причиной эпикантуса может быть наличие эпикантальнй связки, т.е. соединительнотканного тяжа, расположенного от тарзальной пластинки нижнего или верхнего века медиально к орбитальному краю (врожденная аномалия).
Посттравматический эпикантус - следствие рубцовой деформации в области внутреннего или наружного угла.
Причина развития эпиблефарона верхних век - особенность строения глубоких слоев век, а также низкое вплетение в кожу и прикрепление к тарзальной пластинке волокон апоневроза леватора.
ПАТОГЕНЕЗ
Особенности развития тканей: растяжение и удлинение медиальных связок век при телекантусе, порок развития при вплетении волокон апоневроза в тарзальную пластинку при эпиблефароне, наличие дополнительных эпикантальных связок при эпикантусе.
КЛИНИЧЕСКАЯ КАРТИНА
Телекантус: расстояние между внутренними углами глазных щелей, а также от переносицы до слезного мясца увеличено. Слезные точки расположены латеральнее их стандартного расположения. При синдроме Ваарденбурга помимо телекантуса обнаруживают эпикантус, птоз, косоглазие, нистагм, аномалии рефракции, гетерохромию радужки, перераспределение пигмента на глазном дне.
Общие проявления при данном синдроме включают глухоту, расщелину неба, гипоплазию нижней челюсти и подбородка, синдактилию, аномалию ушей, неправильный рост зубов, ограниченный альбинизм. Наследуется по аутосомно-доминантному типу.
Эпиблефарон: кожные складки вдоль нижних век обычно выражены у детей с «пухлыми» щечками, кожные складки вдоль верхних век нередко сочетаются с эпикантальными складками при монголоидом разрезе глаз. При выраженных складках нижних век возможна тенденция к завороту.
Эпикантус: во внутреннем углу есть кожная складка, расположенная между верхним и нижним веком. В тяжелых случаях она может закрывать поле зрения. Эпикантус - один из патогномоничных признаков пальпебрального синдрома (синдрома блефарофимоза) (рис. 24-12) (см. птоз, пальпебральный синдром). Незначительно выраженный эпикантус - только косметический недостаток, выраженный эпикантус может уменьшать поле зрение во внутреннем сегменте.
ДИАГНОСТИКА
Анамнез
Патология врожденная, может быть травма при рубцовом эпикантусе.
Физикальное обследование
Лабораторные исследования
Не проводят.
Инструментальные исследования
Не проводят.
Дифференциальная диагностика
Следует дифференцировать телекантус с гипертелоризмом, при котором в отличие от телекантуса есть феномен увеличения расстояния между костными орбитами.
Эпиблефарон следует дифференцировать с заворотом век.
Показания к консультации других специалистов
При синдроме Ваарденбурга показана консультация педиатра, отоларинголога, стоматолога.
Пример формулировки диагноза
OU - врожденный телекантус.
OD/OU - врожденный эпиблефарон нижних/верхних век.
OU - врожденный эпикантус.
ЛЕЧЕНИЕ
Цели лечения
При телекантусе - косметическая коррекция. При эпиблефароне - профилактика развития патологии роговицы или косметическая коррекция. При эпикантусе - облегчение взора (при выраженном эпикантусе) или косметическая коррекция.
Показания к госпитализации
Показание к госпитализации - хирургическое лечение.
Немедикаментозное лечение
Чаще всего в хирургическом лечении эпиблефарона нижних век нет необходимости, поскольку с возрастом по мере роста ребенка данная анатомическая особенность исчезает спонтанно. В качестве временного профилактического мероприятия возможно использование лейкопластырных повязок.
Медикаментозное лечение
Показано только при тенденции к завороту при эпиблефароне. Необходимо применение:
Хирургическое лечение
Телекантус: самая щадящая методика заключается в укорочении медиальных связок в виде дупликатуры и жесткой их фиксации к надкостнице. Известна методика устранения телекантуса с трансназальной фиксацией, но ее считают достаточно травматичной.
Эпиблефарон: при появлении признаков кератопатии возможно хирургическое лечение в виде иссечения избыточных кожных складок нижних век.
С косметической целью возможно хирургическое устранение эпиблефарона верхних век. Операция заключается в реконструкции глубоких слоев век, пересечении дополнительных мышечных и соединительнотканных волокон, формирующих складку кожи у внутреннего угла, и формировании новой складки верхнего века.
Эпикантус: хирургическое лечение выполняют не ранее 4-6-летнего возраста. В зависимости от вида эпикантуса производят перемещение лоскутов кожи у внутреннего угла. Выполняют перемещение встречных треугольных лоскутов, Z-пла-стику, V-Y-пластику. Категорически противопоказана резекция кожи, поскольку при данной патологии существует не избыток, а недостаток кожи.
Показания к консультации других специалистов
При синдроме Ваарденбурга показана консультация педиатра, отоларинголога, стоматолога.
Примерные сроки нетрудоспособности
Срок нетрудоспособности - до 2-3 нед.
Дальнейшее ведение
Динамическое наблюдение за изменением состояния век по мере роста ребенка.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Не следует выполнять операции в раннем детском возрасте (до 5-6 лет), поскольку по мере роста ребенка форма век значительно меняется.
ПРОГНОЗ
Прогноз благоприятный.
24.2. ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ ВЕК
Е.А. Егоров, Т.М. Волобуева
ОПРЕДЕЛЕНИЕ
Инфекционные заболевания век могут быть вызваны различными агентами (бактериями, вирусами, грибками). Инфекционные заболевания кожи век мало отличаются от заболеваний кожи лица.
КОД ПО МКБ-10
Н01 Другие воспаления век.
Н01.8 Другие воспаления век уточненные.
ЭПИДЕМИОЛОГИЯ
Инфекционные заболевания кожи век встречаются относительно редко и могут сочетаться с поражением кожи лица. Наиболее часто выявляют абсцессы и флегмоны век, а также поражение вирусом Herpes simplex и Herpes zoster. Ежегодная заболеваемость Herpes zoster составляет 0,3-0,5% общей популяции.
ПРОФИЛАКТИКА
Профилактические меры включают гигиену век, предупреждение развития и лечение инфекций переднего отрезка глаза, повышение общего иммунитета.
СКРИНИНГ
Не проводится.
КЛАССИФИКАЦИЯ
В зависимости от этиологического фактора и нозологических форм выделяют следующие инфекционные заболевания кожи век.
Абсцесс и флегмона век
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Ограниченное (абсцесс) и разлитое (флегмона) инфильтративно-гнойное воспаление тканей века возникает вследствие инфицирования раны кожи века, ячменя, фурункула, острого гнойного мейбомиита, язвенных блефаритов, воспалительных процессов придаточных пазух носа, а также общих инфекционных заболеваний (вследствие метастатических отсевов).
КЛИНИЧЕСКАЯ КАРТИНА
Характерна резко выраженная гиперемия и отек века, глазная щель сомкнута; кожа напряжена, иногда приобретает желтоватый оттенок, возможно появление флюктуации. Часто повышается температура тела. После дренирования или самопроизвольного вскрытия абсцесса и эвакуации гноя воспалительные явления быстро стихают. При своевременном и рациональном лечении возможно обратное развитие абсцесса.
ДИАГНОСТИКА
Анамнез
При сборе анамнеза необходимо учитывать:
Физикальное обследование
Физикальное обследование включает:
Лабораторные исследования
Микробиологическое исследование - посев содержимого флегмоны или абсцесса на чувствительность к антибиотикам для выбора антибактериального препарата.
Дифференциальная диагностика
Абсцесс и флегмону век следует дифференцировать со следующими заболеваниями:
Показания к консультации других специалистов
Консультация хирурга-офтальмолога необходима при наличии признаков распространения процесса в глубжележащие структуры глазницы.
Пример формулировки диагноза
Абсцесс верхнего века правого глаза.
ЛЕЧЕНИЕ
Цели лечения
Лечение направлено на устранение воспалительного очага и предупреждение развития осложнений (распространения гнойно-воспалительного процесса в глубжележащие структуры орбиты, рубцовых изменений век, нарушения оттока лимфы, сепсиса).
Показания к госпитализации
Лечение абсцесса и фурункула век всегда проводят в условиях стационара.
Немедикаментозное лечение
До появления флюктуации назначают сухое тепло, УВЧ и УФО. Как правило, курс лечения составляет 3-5 процедур.
Медикаментозное лечение
Общие принципы терапии включают назначение:
Антибактериальная терапия предусматривает применение системных препаратов, глазных капель и мазей.
-
Антибактериальные глазные капли:
-
комбинированные: глазные капли, содержащие хлорамфеникол 4 мг/мл + колистиметат натрия 180 000 МЕ/мл + ролитетрациклин 5 мг/мл (препарат Колбиоцин*) по 1 капле 3-4 раза в день, режим дозирования также может быть индивидуально установлен врачом в зависимости от тяжести инфекционного процесса; или
-
аминогликозиды: гентамицин (0,3% раствор по 1-2 капли 4 раза в день при инфекционных процессах средней тяжести, при тяжелых поражениях - каждые 4 ч, курс лечения - не более 14 дней) или тобрамицин (0,3% раствор в случае легкого течения инфекционного процесса по 1 капле 2 раза в день в течение 7 дней; при тяжелом течении инфекционного процесса режим дозирования - в первый день норфлоксацин по 1 капле 4 раза в день в период бодрствования, далее по 1 капле 2 раза в день, курс лечения 7 дней); или
-
фторхинолоны: офлоксацин (0,3% раствор по 1 капле 2-4 раза в день, курс лечения не более 14 дней); левофлоксацин (0,5% раствор по 1-2 капли каждые 2 часа до 8 раз в сутки первые 2 дня лечения, затем 4 раза в день с 3 по 5 день терапии. Длительность курса терапии определяется врачом, обычно 5 сут); норфлоксацин (0,3% раствор по 1-2 капли 4 раза в день в течение 7 дней, при тяжелом течении в первый день заболевания режим дозирования может быть изменен на инстилляции препарата по 1-2 капли каждые 2 ч), или ципрофлоксацин (0,3% раствор по 1 капле 4 раза в день, курс лечения не более 14 дней).
-
-
Антибактериальные глазные мази:
-
0,3% мазь с офлоксацином (Флоксал*) 2-3 раза в день; или ◊ 1% эритромициновая мазь 3 раза в день, курс лечения не более 14 дней; или
-
1% тетрациклиновая мазь 3-4 раза в день, курс лечения 5-7 дней; отсутствие эффекта в течение 3-5 дней требует пересмотра терапии; или ◊ 0,3% мазь с офлоксацином 2-3 раза в день; или
-
глазная мазь, содержащая хлорамфеникол 10 мг + колистиметат натрия 180 000 МЕ + ролитетрациклин 5 мг 3 раза в день или в сочетании с каплями 1 раз на ночь.
-
Хирургическое лечение
При появлении флюктуации применяют широкое вскрытие и дренирование абсцесса. Промывание раны осуществляют до появления грануляций в среднем около трех суток.
Примерные сроки нетрудоспособности
Больные нетрудоспособны в среднем 5-7 дней.
Дальнейшее ведение
Назначают гигиену век (см. соответствующий раздел):
ПРОГНОЗ
При своевременном лечении прогноз благоприятный.
Импетиго
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Заболевание преимущественно вызывают стрепто- и стафилококки на фоне микротравм и мацерации кожи век. К заболеванию склонны дети, подростки и молодые женщины. Импетиго может быть первичным и вторичным (как осложнение дерматозов, сопровождающихся зудом, - экземы, чесотки, педикулеза). Процесс может распространяться на конъюнктиву. При гистологическом исследовании выявляют пустулу (основной элемент), которая развивается под роговым слоем эпидермиса; мальпигиевый слой (базальный и шиповатый слои эпидермиса) отечен и инфильтрирован лейкоцитами.
КЛИНИЧЕСКАЯ КАРТИНА
-
Стрептококковое импетиго начинается с образования мало возвышающихся, склонных к периферическому росту фликтен - полостных элементов типа пузырей размером от 2 до 10 мм и более в диаметре. Высыпания рассеяны или сгруппированы, окружены узким ободком гиперемии. Содержимое фликтен сначала прозрачное, затем мутнеет и быстро ссыхается в светло-желтые корки, отпадающие через 5-7 дней, после чего остается депигментация.
-
Стрепто-стафилококковое (вульгарное) импетиго развивается при сочетании стрептококковой инфекции со стафилококковой. Содержимое фликтен гнойное, образуются массивные корки, при снятии которых обнажается влажная эрозивная поверхность. Без лечения рядом с бывшими высыпаниями или на отдаленных участках кожи возникают новые фликтены, процесс нередко принимает распространенный характер.
ДИАГНОСТИКА
Анамнез
При сборе анамнеза необходимо учитывать:
Физикальное обследование
Физикальное обследование включает:
Лабораторные исследования
В отдельных случаях проводят бактериологическое исследование содержимого пузырьков и пустул.
Дифференциальная диагностика
Абсцесс и флегмону век дифференцируют со следующими заболеваниями:
Показания к консультации других специалистов
Консультацию дерматолога или аллерголога назначают при наличии экземы, педикулеза или чесотки.
Пример формулировки диагноза
Импетиго кожи век.
ЛЕЧЕНИЕ
Цели лечения
Лечение направлено на устранение причины заболевания или достижение стойкой ремиссии, а также на предупреждение осложнений (рубцевания кожи век, трихиаз).
Показания к госпитализации
Нет показаний.
Немедикаментозное лечение
Необходимо соблюдение правил личной гигиены и гигиены век.
Медикаментозное лечение
Общие принципы терапии:
-
пораженные и прилегающие к ним участки здоровой кожи нельзя мыть водой;
-
проведение обработки пораженных участков кожи антисептиками;
-
обработка кожи век антибактериальными мазями. Применяют следующие препараты:
-
антисептики: 1% спиртовой раствор бриллиантового зеленого 2-3 раза в день или хлоргексидин 0,05% водный раствор 2-3 раза в день;
-
антибактериальные глазные мази: 0,3% мазь с офлоксацином (Флоксал*) 2-3 раза в день; или 1% эритромициновая мазь 3 раза в день, курс лечения не более 14 дней, или 1% тетрациклиновая мазь 3 раза в день, курс лечения 5-7 дней; отсутствие эффекта в течение 3-5 дней требует пересмотра терапии; или 0,3% мазь с офлоксацином 3 раза в день; или глазная мазь, содержащая хлорамфеникол 10 мг + колистиметат натрия 180 000 МЕ + ролите-трациклин 5 мг 3 раза в день без повязки.
Примерные сроки нетрудоспособности
Лица, работающие в детских и медицинских учреждениях, при заболевании импетиго не допускаются к работе до излечения.
Дальнейшее ведение
При излечении дальнейшее наблюдение не показано; рекомендуют гигиену век. В случаях рецидивирования импетиго проводят повторный курс лечения.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА (КРАТКИЕ РЕКОМЕНДАЦИИ)
При появлении признаков импетиго строго соблюдать правила личной гигиены (индивидуальное полотенце, постельное белье и др.).
ПРОГНОЗ
Благоприятный.
Фурункулы век
ЭТИОЛОГИЯ
Возбудитель заболевания - стафилококк.
ПАТОГЕНЕЗ
Стафилококк вызывает острое гнойно-некротическое воспаление волосяного мешочка и окружающих тканей века.
КЛИНИЧЕСКАЯ КАРТИНА
Фурункул чаще локализуется в верхних отделах века или в области брови, реже на крае века. На пораженном участке сначала появляется плотный болезненный узел с разлитым отеком вокруг него. Отек захватывает веко и соответствующую половину лица. Через несколько дней в центре фурункула образуется некротический стержень. Фурункул вскрывается с выделением небольшого количества гноя, некротический стержень отделяется, образовавшаяся язва заполняется грануляциями и заживает с формированием рубца. Нередко заболевание сопровождает головная боль и лихорадка.
ДИАГНОСТИКА
Анамнез
При сборе анамнеза необходимо учитывать:
Физикальное обследование
Физикальное обследование включает:
Дифференциальная диагностика
Фурункулы век дифференцируют со следующими заболеваниями:
Пример формулировки диагноза
Фурункул верхнего века правого глаза.
ЛЕЧЕНИЕ
Цели лечения
Лечение направлено на купирование воспаления и предупреждение осложнений (абсцесса и флегмоны века).
Показания к госпитализации
Абсцедирование фурункула.
Немедикаментозное лечение
До самопроизвольного вскрытия назначают сухое тепло, УВЧ и УФО. Как правило, курс лечения составляет 3-5 процедур. уФо применяют также для предупреждения новых высыпаний вокруг фурункула. При значительном отеке и болезненности в стадии созревания применяют водно-спиртовые компрессы.
Медикаментозное лечение
Общие принципы терапии:
Применяют следующие препараты.
-
-
пенициллины: Бензилпенициллина натриевая соль* по 250 000 ЕД внутримышечно 4 раза в день или ампициллин внутрь по 0,5 г 4 раза в сутки за час до еды или по 0,5-1,0 г внутримышечно 4-6 раз в сутки 5-14 дней; или
-
аминогликозиды: гентамицин по 40 мг внутримышечно 2 раза в день 5-14 дней; или
-
цефалоспорины: цефотаксим внутривенно или внутримышечно по 1-2 г в сутки или цефтриаксон внутривенно или внутримышечно по 1-2 г 1 раз в сутки 5-14 дней.
-
-
-
антибактериальные глазные мази: 0,3% мазь с офлоксацином (Флоксал*) 2-3 раза в день; или 1% эритромициновая мазь 3 раза в день, курс лечения не более 14 дней, или 1% тетрациклиновая мазь 3 раза в день, курс лечения 5-7 дней; отсутствие эффекта в течение 3-5 дней требует пересмотра терапии; или 0,3% мазь с офлоксацином 3 раза в день; или глазная мазь, содержащая хлорамфеникол 10 мг + колистиметат натрия 180 000 МЕ + ролите-трациклин 5 мг 3 раза в день или в сочетании с глазными каплями 1 раз на ночь;
-
антисептики: 1% спиртовой раствор бриллиантового зеленого; хлоргекси-дин 0,05% водный раствор 2-3 раза в день.
-
Хирургическое лечение
Показано при абсцедировании фурункула.
Показания к консультации других специалистов
Консультацию хирурга назначают при абсцедировании.
Примерные сроки нетрудоспособности
Больные нетрудоспособны в течение 5-7 дней.
Дальнейшее ведение
При хронически рецидивирующем фурункулезе целесообразно назначать неспецифическую иммунотерапию (аутогемотерапия, пирогенал в начальной разовой дозе для взрослых 2,5 мкг, в последующие дни дозу постепенно увеличивают на 2,5-5,0 мкг, максимальная разовая доза - 100 мкг, курс лечения от 10 до 30 инъекций, длительность курса устанавливается врачом; и пр.) или специфическую стафилококковую вакцину подкожно или внутрикожно с 0,2 до 1 мл, увеличивая дозу на 0,1-0,2 мл через каждые 2-3 дня (на курс 10-12 инъекций).
Обязательно соблюдение гигиены век.
ПРОГНОЗ
При своевременном лечении прогноз благоприятный.
Рожистое воспаление век
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Возбудитель - гемолитический стрептококк. На веках первично развивается редко, чаще процесс переходит с соседних участков кожи лица. Кроме внедрения возбудителя имеет значение индивидуальная предрасположенность (наличие сенсибилизации к стрептококку).
КЛИНИЧЕСКАЯ КАРТИНА
Протекает в эритематозной или гангренозной форме. Сопровождается сильной болью, хемозом и повышением температуры тела.
-
При эритематозной форме кожа век отечная, резко гиперемированная, лоснящаяся. Воспаленная область резко ограничена от здоровой ткани неправильной линией, напоминающей язык пламени. Кожа горячая на ощупь, резко болезненная.
-
При гангренозной форме на фоне вышеперечисленных симптомов в зоне воспаления появляются обширные изъязвления, покрытые гнойным отделяемым. Происходит увеличение регионарных лимфатических узлов.
ДИАГНОСТИКА
Анамнез
При опросе пациента необходимо обратить внимание на ранее перенесенное рожистое воспаление (кожи лица, ног и др.), а также наличие микротравм кожи век.
Физикальное обследование
Физикальное обследование включает:
Дифференциальная диагностика
Рожистое воспаление кожи век дифференцируют со следующими заболеваниями:
Пример формулировки диагноза
Рожистое воспаление кожи век.
ЛЕЧЕНИЕ
Цели лечения
Лечение направлено на:
Показания к госпитализации
Больных с рожистым воспалением лица и век в остром периоде госпитализируют.
Немедикаментозное лечение
УФО в эритемных дозах (3-4 биодозы) на пораженный участок с захватом части здоровой кожи. Местное облучение кварцем, аутогемотерапия.
Медикаментозное лечение
Общие принципы:
Применяют следующие препараты.
-
-
пенициллины: Бензилпенициллина натриевая соль* при среднетяжелом течении заболевания по 250 000 ЕД внутримышечно 4 раза в день, при тяжелом - по 500 000-1 млн ЕД внутримышечно 4 раза в день или ампициллин внутрь по 0,5 г 4 раза в сутки за час до еды или в случае среднетяжелого течения внутримышечно по 0,25-0,5 г 4-6 раз каждые 6-8 ч, при тяжелых инфекциях - 1-2 г 3-4 раза в сутки, продолжительность лечения зависит от тяжести заболевания и составляет от 5-10 дней до 2-3 нед; или
-
макролиды или тетрациклины: эритромицин по 0,3 г 4-5 раз в день или тетрациклин по 0,3 г 4 раза в день в течение 7 дней.
-
-
Местные антибактериальные средства:
-
комбинированные: глазные капли, содержащие хлорамфеникол 4 мг/мл + колистиметат натрия 180 000 МЕ/мл + ролитетрациклин 5 мг/мл (препарат Колбиоцин*) по 1 капле 3-4 раза в день; или, режим дозирования также может быть индивидуально установлен врачом в зависимости от тяжести инфекционного процесса; или
-
аминогликозиды: гентамицин (0,3% раствор по 1-2 капли 4 раза в день при инфекционных процессах средней тяжести, при тяжелых поражениях - каждые 4 ч, курс лечения - не более 14 дней) или тобрамицин (0,3% в случае легкого течения инфекционного процесса по 1 капле 2 раза в день в течение 7 дней; при тяжелом течении инфекционного процесса режим дозирования - в первый день по 1 капле 4 раза в день в период бодрствования, далее по 1 капле 2 раза в день, курс лечения 7 дней); или
-
фторхинолоны: офлоксацин (0,3% раствор по 1 капле 2-4 раза в день, курс лечения не более 14 дней); левофлоксацин (0,5% раствор по 1-2 капли каждые 2 ч до 8 раз в сутки первые 2 дня лечения, затем 4 раза в день с 3 по 5 день терапии. Длительность курса терапии определяется врачом, обычно 5 сут); норфлоксацин (0,3% раствор по 1-2 капли 4 раза в день в течение 7 дней, при тяжелом течении в первый день заболевания режим дозирования может быть изменен на инстилляции препарата по 1-2 капли каждые 2 ч), или ципрофлоксацин (0,3% раствор по 1 капле 4 раза в день, курс лечения не более 14 дней).
-
-
Дезинтоксикационная терапия: 10% раствор хлорида кальция внутривенно по 10 мл 1 раз в сутки в течение 5-10 дней.
Хирургическое лечение
Применяют при наличии осложнений: флегмоны глазницы, тромбоза глазничных вен, неврита, панофтальмита или менингита.
Показания к консультации других специалистов
Консультация невропатолога необходима при развитии менингита.
Примерные сроки нетрудоспособности
Больные нетрудоспособны в течение 1-8 нед.
Дальнейшее ведение
Продолжают лечение хронической стрептококковой инфекции. Следует избегать переохлаждения.
Необходимо соблюдение гигиены век.
ПРОГНОЗ
При своевременном лечении прогноз благоприятный. При рецидивировании или несвоевременном начале терапии возможно развитие рубцовых изменений кожи век (при гангренозной форме) и нарушение оттока лимфы.
Туберкулезная волчанка
ОПРЕДЕЛЕНИЕ
Туберкулезная волчанка - часто встречающаяся тяжелая форма туберкулезного поражения кожи век.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Возбудитель - Mycobacterium tuberculosis. Заболевание развивается в результате гематогенного метастазирования при наличии туберкулезного процесса другой локализации. Процесс обычно переходит с соседних отделов кожи лица или конъюнктивы.
КЛИНИЧЕСКАЯ КАРТИНА
В толще кожи образуются мелкие полупрозрачные желтовато-розовые бугорки (люпомы) величиной с просяное зерно. Процесс отличается хроническим течением: медленно разрушается инфильтрированная ткань и постепенно захватываются новые участки. Дефекты заживают с образованием поверхностных и глубоких рубцов, что сопровождается обезображиванием и выворотом век, лагофтальмом и трихиазом.
ДИАГНОСТИКА
Анамнез
При сборе анамнеза необходимо учитывать длительность симптомов и наличие ранее туберкулеза.
Физикальное обследование
Физикальное обследование включает:
Лабораторные исследования
Назначают следующие лабораторные исследования:
Дифференциальная диагностика
Заболевание дифференцируют со следующими заболеваниями:
Показания к консультации других специалистов
Необходима консультация фтизиатра.
Пример формулировки диагноза
Туберкулезное воспаление кожи век.
ЛЕЧЕНИЕ
Цели лечения
Лечение направлено:
Показания к госпитализации
Лечение пациентов с туберкулезом в стадии обострения, как правило, проводят в условиях специализированного стационара.
Немедикаментозное лечение
Назначают диету с увеличением жиров и витаминов при умеренном введении углеводов и резком уменьшении количества поваренной соли. Применяют также климатотерапию.
Медикаментозное лечение
Общие принципы терапии предусматривают назначение:
Применяют следующие препараты.
-
Противотуберкулезные препараты.
-
Изониазид - дозу устанавливают индивидуально в зависимости от характера и формы заболевания, переносимости препарата. Взрослым назначают по 300 мг 2-3 раза в сутки. Максимальная разовая доза препарата 600 мг. Максимальная суточная доза препарата 900 мг. Детям препарат назначают в дозе 5-15 мг/кг в сутки. Кратность применения 1-2 раза в сутки. Максимальная суточная доза 500 мг.
-
Рифампицин - при лечении туберкулеза средняя суточная доза 450 мг 1 раз в сутки (при плохой переносимости суточная доза может быть разделена на 2 приема).
-
-
Дезинтоксикационная терапия: 10% раствор хлорида кальция внутривенно по 10 мл 1 раз в сутки в течение 5-10 дней.
Хирургическое лечение
Применяют при наличии осложнений (рубцевания век, лагофтальма, трихиаза).
Показания к консультации других специалистов
Консультация фтизиатра для решения вопроса о дальнейшей тактике лечения.
Примерные сроки нетрудоспособности
Больные нетрудоспособны в течение 5-6 мес.
Дальнейшее ведение
Наблюдение фтизиатра. Необходимо соблюдение гигиены век.
ПРОГНОЗ
После разрешения воспалительного процесса остаются грубые рубцовые изменения век.
Сифилитическое поражение век
ЭТИОЛОГИЯ
Возбудителем является Treponemapallidum.
ПАТОГЕНЕЗ
Возбудитель из отделяемого половых органов больного через микротравмы кожи или гематогенным путем проникает в веки.
КЛИНИЧЕСКАЯ КАРТИНА
Поражение век при сифилисе может возникать в любом из трех периодов заболевания.
-
При первичном сифилисе появляется твердый шанкр (поверхностная эрозия или блюдцеобразная язва круглой или овальной формы с ровными краями, размером от горошины до мелкой монеты; у основания шанкра определяется плотный инфильтрат хрящеобразной консистенции). Через 5-7 сут увеличиваются регионарные лимфатические узлы.
-
При вторичном сифилисе обнаруживают высыпания в виде розеолезных, папулезных, герпетиформных или импетигоподобных сифилид. Как правило, высыпания носят диссеминированный характер и захватывают не только поверхность век.
-
При третичном сифилисе возникают гуммозные сифилиды (безболезненные узлы, спаянные с окружающими тканями). Встречаются редко.
ДИАГНОСТИКА
Диагноз выставляют на основании жалоб, анамнеза, осмотра и результатов лабораторных исследований.
Анамнез
При сборе анамнеза необходимо учитывать:
Физикальное обследование
Включает:
Лабораторные исследования
Проводят реакцию Вассермана.
Дифференциальная диагностика
Заболевание дифференцируют со следующими заболеваниями:
Показания к консультации других специалистов
Обследование пациентов с сифилитическим поражением век проводят совместно с дерматовенерологом.
Пример формулировки диагноза
Сифилитическое поражение кожи век.
ЛЕЧЕНИЕ
Цели лечения
Лечение направлено на купирование воспалительного процесса и предупреждение осложнений (рубцевания век, лагофтальма, трихиаза).
Показания к госпитализации
Лечение проводят в условиях дерматовенерологического стационара.
Медикаментозное лечение
Лечение основано на антибактериальной терапии. Применяют следующие средства:
-
пенициллины: Бензилпенициллина натриевую соль* по 600 000 ЕД внутримышечно 2 раза в день в течение 10 сут при первичном сифилисе или 20 сут при вторичном сифилисе или ампициллин внутримышечно по 1,0 г 4 раза в сутки 14 дней при первичном сифилисе или 28 дней при вторичном; или
-
цефалоспорины: цефтриаксон внутримышечно по 250 мг 1 раз в сутки при первичном сифилисе или по 500 мг в сутки в течение 10 дней при вторичном сифилисе.
Показания к консультации других специалистов
Лечение пациентов с сифилитическим поражением век проводят совместно с дерматовенерологом.
Примерные сроки нетрудоспособности
Зависят от периода заболевания и составляют от 2 до 4 нед.
Дальнейшее ведение
Наблюдение в дерматовенерологическом диспансере. Соблюдение гигиены век.
ПРОГНОЗ
При своевременном лечении благоприятный.
Герпетическое поражение век
ЭТИОЛОГИЯ
Заболевание вызывают вирус простого герпеса (Herpes simplex) и вирус опоясывающего лишая (Herpes zoster).
ПАТОГЕНЕЗ
Herpes zoster - нейротропный вирус, поэтому воспалительный процесс, как правило, локализуется по ходу межреберных нервов, а также в области первой и второй ветвей тройничного нерва, которые принимают участие в иннервации век. Поэтому в процесс вовлекается кожа лба, височной области, носа и век (особенно верхнего).
КЛИНИЧЕСКАЯ КАРТИНА
-
Herpes simplex. Чаще всего вирус простого герпеса поражает роговицу. Поражение кожи век встречается реже. На фоне несколько покрасневшей кожи лица и век появляются пузырьки с прозрачным содержимым. Нередки озноб, повышение температуры, головная боль. Иногда появлению пузырьков предшествует ощущение зуда, жжения, напряжения кожи. Содержимое пузырьков быстро мутнеет, они подсыхают с образованием корочек, которые через 1-2 нед исчезают, не оставляя рубцов. Пузырьки могут быть единичными и множественными, иногда они располагаются на различных участках кожи.
-
Herpes zoster. Встречается чаще в возрасте 30-40 и 60-70 лет. Дети болеют чрезвычайно редко. Заболевание начинается с небольшого недомогания, чувства разбитости, повышения температуры и неврологических болей на месте будущих высыпаний. На коже, строго по ходу чувствительного нерва и его разветвлений, появляются розовые пятна различной величины, а через 1-2 дня на месте пятен появляются маленькие прозрачные тесно примыкающие друг к другу пузырьки (везикулы). Содержимое пузырьков мутнеет, пятна исчезают и к концу первой недели пузырьки превращаются в корочки. Через 10-12 дней корочки отпадают, оставляя после себя легкую пигментацию. Опоясывающий лишай может протекать также в абортивной, буллезной, геморрагической и гангренозной формах. Нередко возникают осложнения - трихиаз, выворот и деформация век, а также кератиты, ириты, парезы глазничных нервов (чаще глазодвигательного), ретробульбарный неврит или тромбоз сосудов сетчатки. При Herpes zoster длительно сохраняются выраженные боли по ходу первой и второй ветвей тройничного нерва.
ДИАГНОСТИКА
Диагноз выставляют на основании жалоб, анамнеза, клинической картины и лабораторных исследований.
Анамнез
При опросе пациента необходимо учитывать:
Физикальное обследование
Физикальное обследование включает:
Лабораторные исследования
Выполняют цитологический соскоб с конъюнктивы на вирус простого герпеса.
Дифференциальная диагностика
Показания к консультации других специалистов
Лечение Herpes zoster проводят совместно с невропатологом.
Пример формулировки диагноза
Герпетическое поражение кожи век.
ЛЕЧЕНИЕ
Цели лечения
Лечение направлено на купирование воспалительного процесса и предупреждение осложнений.
Показания к госпитализации
Тяжелые формы Herpes zoster, а также развитие осложнений.
Немедикаментозное лечение
Для уменьшения воспалительной реакции назначают УФО на курс 3-5 процедур.
Медикаментозное лечение
Общие принципы включают назначение:
Применяют следующие ЛС.
-
-
Системно используют ацикловир или фамцикловир, или валацикловир.
-
Ацикловир назначают внутрь: при Herpes simplex - по 0,2 г 5 раз в сутки или по 0,4 г 3 раза в сутки в течение 5-10 дней; при Herpes zoster - по 0,8 г 5 раз в сутки в течение 7 дней. При назначении 5 раз в сутки препарат принимают каждые 4 ч независимо от приема пищи с ночным перерывом на 8 ч. Внутривенно (при тяжелых поражениях) - по 5 мг/кг каждые 8 ч в течение 7 дней.
-
Фамцикловир внутрь при Herpes simplex - по 0,25 г 3 раза в сутки в течение 7 дней; при Herpes zoster - по 0,5 г каждые 8 ч в течение 7 дней.
-
Валацикловир при Herpes simplex и при Herpes zoster применяют по 500 мг 2 раза в сутки в течение 7-10 дней.
-
-
При единичных высыпаниях Herpes simplex противовирусные препараты назначают только местно в виде мазей (глазную мазь ацикловира 3% наносят на пораженные участки кожи и слизистых 5-6 раз в день в течение 7 дней).
-
-
-
Инъекции: раствор Полудана* 200 мкг в 1 мл стерильной воды для инъекций вводят подкожно в область пораженных участков кожи, за исключением кожи век.
-
Инстилляции: для профилактики распространения герпетического процесса раствор Полудана* 200 мкг, разведенной в 4 мл дистиллированной воды, закапывают в конъюнктивальный мешок больного глаза по 1-2 капли 6-8 раз/сут. По мере стихания воспалительного процесса число закапываний сокращают до 3-4 раз/сут.
-
-
Антисептики: 1% спиртовой раствор бриллиантового зеленого или 500 мг 2 раза в сутки наносят на пораженные участки 1-2 раза в сутки в течение 5-7 дней.
-
НПВС: раствор диклофенака 75 мг в 3,0 мл внутримышечно 1 раз в сутки не более 2 дней или внутрь нимесулид 100 мг 2 раза в день не более 5 дней. Анальгетигеские препараты при сильных болях, возникающих при Herpes zoster, выписывают невропатологи по специальным рецептам.
Хирургическое лечение
Показано при значительном снижении остроты зрения, при расположении герпетического очага в центре роговицы, при его распространении в глубокие слои роговицы.
Показания к консультации других специалистов
Лечение Herpes zoster проводят совместно с невропатологом.
Примерные сроки нетрудоспособности
Больные нетрудоспособны при Herpes simplex 1-2 нед, при Herpes zoster 2-4 нед.
Дальнейшее ведение
При рецидивировании герпетического процесса показана вакцинация.
ПРОГНОЗ
Возможно распространение процесса на ткани конъюнктивы и развитие рецидивов.
Контагиозный моллюск
ЭТИОЛОГИЯ И ЭПИДЕМИОЛОГИЯ
Возбудитель - контагиозный моллюск (Molluscum contagiosum), инфицирование происходит через предметы при контакте с больным. Чаще болеют дети и лица юношеского возраста.
КЛИНИЧЕСКАЯ КАРТИНА
На коже век появляются желтовато-белые узелки до 2 мм в диаметре с углублением в центре и овальными краями. Узелки безболезненные, цвета нормальной кожи, иногда с легким жемчужным блеском. В поздних стадиях в центре узелка появляется вдавление, через которое видно желтовато-коричневое содержимое. Возможно присоединение конъюнктивита, симптомы которого исчезают после удаления узелков и не требуют дополнительного лечения.
ДИАГНОСТИКА
Диагноз выставляют на основании жалоб, анамнеза, клинической картины и лабораторных исследований.
Анамнез
При сборе анамнеза необходимо учитывать длительность симптомов и возраст пациента, контакты с лицами, у которых обнаруживали контагиозный моллюск.
Физикальное обследование
Физикальное обследование включает:
Дифференциальная диагностика
Заболевание дифференцируют с бородавками, кондиломами и папилломами кожи век.
Пример формулировки диагноза
Контагиозный моллюск кожи век.
ЛЕЧЕНИЕ
Цели лечения
Лечение направлено на устранение причины заболевания.
Медикаментозное лечение
Проводят обработку пораженных участков век растворами антисептиков: 1% спиртовым раствором бриллиантового зеленого на пораженные участки кожи 1-2 раза в сутки 5-7 дней.
Хирургическое лечение
Диатермокоагуляция или выскабливание элементов.
Примерные сроки нетрудоспособности
Больные трудоспособны.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА (КРАТКИЕ РЕКОМЕНДАЦИИ)
При наличии узелковых образований на коже век обратиться к врачу-офтальмологу.
ПРОГНОЗ
Прогноз благоприятный. При лечении заболевания узелки подсыхают, не оставляя рубцов. Симптомы конъюнктивита исчезают без дополнительного лечения.
Грибковые заболевания кожи век
ЭТИОЛОГИЯ
Заболевания кожи век могут вызвать различные грибы.
-
Актиномикоз - наиболее частая форма глубокого псевдомикоза. Возбудитель - Actinomycesspp. (грибы лучистые).
-
Бластомикоз - хронический глубокий микоз. Возбудитель - Blastomyces spp. (дрожжевые паразитические грибы).
-
Кандидоз век (поверхностный кандидоз) - заболевание, вызываемое условно-патогенными дрожжеподобными грибами рода рода Candida (наиболее часто Candida albicans.
-
Фавус (парша). Возбудитель - антропонозный гриб Trichophyton schonleinii.
-
Споротрихоз. Возбудитель - паразитический гриб рода Sporotrichum.
-
Трихофития. Возбудитель - антропофильные грибы рода Trichophyton.
ПАТОГЕНЕЗ
Патогенез зависит от возбудителя заболевания.
-
Актиномикоз. В зависимости от пути внедрения инфекции в кожу различают первичный и вторичный актиномикоз. При первичном актиномикозе происходит экзогенное инфицирование (через повреждения кожного покрова), при вторичном актиномикозе возбудитель попадает в кожу из других пораженных органов контактным или лимфогематогенным путем.
-
Бластомикоз. Поражение кожи при бластомикозе могут быть как первичным - при попадании возбудителя через микротравмы, так и вторичным - при гематогенном диссеминировании.
-
Кандидоз. При кандидозе кожи и ногтей основным звеном в патогенезе является нарушение барьерной функции кожи. Как и большинство форм кандидо-за, поверхностный кандидоз относят к эндогенным инфекциям с источником возбудителя в организме самого больного. Основным фактором в развитии кандидоза является фоновое состояние или заболевания организма, при которых условно-патогенные возбудители приобретают патогенные свойства. К ним относят эндокринопатии, первичные и вторичные иммунодефицитные состояния, аутоиммунные процессы, заболевания, связанные с плохой экологической средой, следствие антибиотикотерапии и др.
-
Фавус. Веки вовлекаются в процесс обычно вторично, после поражения кожи волосистой части головы. Предрасполагающий фактор - ослабление организма в результате хронических заболеваний, различного рода интоксикаций, неполноценного и недостаточного питания. Встречается в любом возрасте.
-
Споротрихоз развивается при проникновении гриба в организм через поврежденную кожу, а также через дыхательные пути и ЖКТ. Распространение инфекции в организме происходит с током лимфы и крови.
-
Трихофития. При антропофильной трихофитии заражение происходит при контакте с больным человеком, а также его вещами (головными уборами, расческами, ножницами, постельными принадлежностями и др.). Возможна передача возбудителя в парикмахерских, детских садах, интернатах, школах. Наибольшую опасность представляют больные со свежими поражениями кожного покрова. Заболеванием чаще страдают дети.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина различна и зависит от возбудителя заболевания.
-
Актиномикоз. В наружном или внутреннем углу века при наиболее частой узловатой (узловато-гуммозной) форме образуются глубокие плотные малоподвижные безболезненные ограниченные инфильтраты, которые со временем приобретают синюшно-красную окраску, абсцедируют и вскрываются несколькими узкими свищами. Процесс протекает хронически с рубцеванием старых и образованием новых свищей и дочерних очагов. Бугорковая форма актиномикоза кожи отличается более поверхностным расположением мелких полушаровидных очагов. Язвенные формы актиномикоза кожи возникают при обширном абсцедировании узловатых инфильтратов с образованием неправильных язв, имеющих мягкие синюшные подрытые края и неровное дно с некротическим налетом и вялыми грануляциями. Актиномикоз чаще локализуется в подчелюстной и крестцово-ягодичной областях.
-
Бластомикоз век проявляется развитием папул и язв, напоминающих карци-номатозные. Язвенный процесс приводит к деформации век. Регионарные лимфатические узлы всегда увеличены. Нередко встречаются поражения ЦНС, легких, ЖКТ.
-
Кандидоз. У больных, страдающих кандидозом, кожа век отечна, гиперемирована, покрыта маленькими пустулами, которые вскрываются с образованием эрозий. Вследствие периферического роста эрозии быстро увеличиваются в размере и сливаются, образуя обширные участки поражения - неправильной формы блестящие очаги темно-красного цвета с бордовым оттенком, влажной поверхностью и белой полоской отслаивающегося эпидермиса по периферии. Вокруг крупных очагов образуются свежие мелкие эрозии (отсевы).
-
Фавус век начинается с появления красных папул с чешуйками (чаще на коже верхнего века). Папулы располагаются у входа в волосяные мешочки, поэтому они пронизаны пораженными волосками, которые становятся тонкими, сухими, тусклыми и как бы запыленными. Патогномоничным признаком является скутула (щиток) - своеобразная корка желто-серого цвета с приподнятыми краями, что придает ей сходство с блюдечком; из центра выстоят волосы. Скутулы увеличиваются в размерах, сливаются, образуя обширные очаги с фестончатыми контурами. Состоят из скоплений элементов гриба, клеток эпидермиса и жирового детрита. При попытке удаления скутулы она начинает кровоточить. В дальнейшем корочка отпадает, кожа под ней, как правило, не изменена. В некоторых случаях остаются рубцы.
-
Споротрихоз. На коже век, чаще всего у ресничного края, появляются медленно растущие узлы фиолетового цвета, напоминающие халазионы. В дальнейшем узлы распадаются с образованием свищей и выделением желто-серого гноя. Узлы могут быть пронизаны множественными свищевыми ходами и напоминать сифилитическую гумму или туберкулезный очаг. Регионарные лимфатические узлы увеличиваются, возможен переход процесса с кожи век на конъюнктиву век и ткани глазницы. Как правило, поражению век предшествует инфицирование слизистой оболочки рта.
-
Трихофития. Различают поверхностные и глубокие трихофитии. Изолированное поражение век бывает редко. Морфологически трихофития век представляет собой фолликулит. Края век гиперемированы, отечны, содержат мелкие пустулы, покрытые желтоватыми корочками. Некоторые участки век лишены ресниц, на других они обломаны и выступают на краю века в виде черных точек. На ресницах - налет, состоящий из спор. Поверхностная трихофития на гладкой коже века выглядит в виде приподнимающихся дисков с двумя зонами - периферической валикообразной и центральной запавшей, шелушащейся. При глубокой форме трихофитии развиваются фолликулярные абсцессы (мягкие красные, покрытые коркой и пронизанные свищевыми ходами грануляции). В исходе заболевания может нарушаться рост ресниц.
ДИАГНОСТИКА
Диагноз выставляют на основании жалоб, анамнеза, клинической картины и лабораторных исследований.
Анамнез
При сборе анамнеза необходимо учитывать:
Физикальное обследование
Физикальное обследование включает:
Лабораторные исследования
Назначают следующие лабораторные исследования:
Дифференциальная диагностика
Дифференциально-диагностический ряд зависит от этиологии заболевания.
-
Актиномикоз дифференцируют с туберкулезным поражением кожи век, сифилитическими гуммами, атеромой и халазионом.
-
Кандидоз дифференцируют с ячменем, халазионом и экземой кожи век.
-
Фавус необходимо дифференцировать с импетиго и герпетическими высыпаниями.
-
Трихофитию следует дифференцировать с туберкулезным и сифилитическим поражением, а также с фавусом.
Показания к консультации других специалистов
Лечение грибковых заболеваний проводят совместно с дерматовенерологом.
Пример формулировки диагноза
Грибковое поражение кожи век.
ЛЕЧЕНИЕ
Цели лечения
Лечение направлено:
Показания к госпитализации
Больных госпитализируют при развитии осложнений (кератита, абсцесса, флегмоны и др.)
Медикаментозное лечение
Общие принципы
Применяют следующие ЛС.
-
-
пенициллины: Бензилпенициллина натриевая соль* по 250 000 ЕД внутримышечно 4 раза в день или ампициллин внутрь по 0,5 г 4 раза в сутки за час до еды или внутримышечно по 0,5-1,0 г 4-6 раз в сутки 5-14 дней; или
-
антисептики: 1% спиртовой раствор бриллиантового зеленого; или 1% спиртовой раствор метилтиониния хлорида на пораженные участки кожи 1-2 раза в сутки.
-
-
-
Амфотерицин В применяют внутривенно и местно (в виде мази) при актиномикозе, бластомикозе, кандидомикозе и споротрихозе.
-
Внутривенно. Для определения переносимости начальная доза для внутривенно введения составляет 100 мкг/кг массы тела. Дозу устанавливают индивидуально в зависимости от характера заболевания, эффективности терапии и переносимости; средняя доза - 250 мкг/кг, при необходимо-сти (и хорошей переносимости) возможно увеличение суточной дозы до 1 мг/кг. Назначают через день или 2 раза в неделю. Продолжительность курса лечения зависит от тяжести и локализации процесса, длительности заболевания и составляет не менее 4-8 нед (во избежание рецидивов).
-
Местно. Мазь наносят тонким слоем на поверхность очагов поражения до 4 раз в сутки. Курс лечения - не менее 10 дней.
-
-
Гризеофульвин назначают при фавусе и трихофитии внутрь во время или после еды, за один или несколько приемов. Суточная доза для взрослых составляет 500 мг, для детей - 10 мг/кг; при тяжелых микозах дозу увеличивают. Продолжительность лечения при тяжелых микозах - до 12 мес.
-
Бифоназол применяют в виде 1% мази на кожу век 1-3 раза в сутки, курс лечения 2-5 нед.
-
-
Иммуномодуляторы: стабилизированный фильтрат культуральной жидкости самолизирующихся актиномицетов внутримышечно по 2-3 мл 2 раза в сутки (20-25 введений); проводят 3-5 курсов с интервалом 1-2 мес.
Длительность терапии и выбор ЛС определяют индивидуально, в зависимости от скорости купирования воспалительных явлений. Глазной лекарственной формы противогрибковых препаратов нет, поэтому для закапываний ее готовят ex tempore.
Хирургическое лечение
Вскрытие и выскабливание абсцесса при актиномикозе.
Примерные сроки нетрудоспособности
Зависят от этиологии микоза и его локализации.
Дальнейшее ведение
Наблюдение в дерматовенерологическом диспансере по месту жительства.
ПРОГНОЗ
В исходе грибковых заболеваний кожи век возможно формирование рубцовых изменений век, а также нарушение роста бровей при фавусе.
24.3. АЛЛЕРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ ВЕК
Е.А. Егоров, Т.М. Волобуева
ОПРЕДЕЛЕНИЕ
Термин «аллергические заболевания» объединяет группу патологических состояний, в основе развития которых лежит патологическая иммунная реакция на экзогенный антиген, протекающая с повреждением тканей. При аутоаллергических процессах в роли антигена выступают собственные структуры организма. К аллергическим заболеваниям глаз относят крапивницу, ангионевротический отек (отек Квинке), контактный дерматит, экзему кожи век и токсикодермию.
КОДЫ ПО МКБ-10
ЭПИДЕМИОЛОГИЯ
Аллергические заболевания глаз являются актуальной проблемой современной офтальмологии. В последнее время наметилась тенденция к увеличению их доли среди глазных болезней. Это обусловлено извращением иммунного ответа в условиях изменения состояния окружающей среды и образа жизни.
ПРОФИЛАКТИКА
Профилактические меры включают сведение к минимуму контактов с аллергенами.
КЛАССИФИКАЦИЯ
ЭТИОЛОГИЯ
Экзогенными антигенами-аллергенами, которые запускают аллергическую реакцию, могут служить лекарственные препараты, косметические средства, пищевые продукты, солнечные лучи и некоторые другие факторы.
ПАТОГЕНЕЗ
Основа всех аллергических реакций - сенсибилизация организма к аллергенам. Аллергическая реакция немедленного типа возникает сразу после повторного контакта с аллергеном, наибольшую выраженность воспаление достигает спустя 15-30 мин, а затем оно стихает. Аллергическая реакция замедленного типа проявляется через 6-12 ч после повторного контакта с аллергеном, достигает максимума через 24-48 ч и сохраняется в течение нескольких дней и даже недель.
КЛИНИЧЕСКАЯ КАРТИНА
Для всех аллергических заболеваний век характерны зуд, отек век и слезотечение.
-
Крапивница проявляется образованием на коже (реже слизистых оболочках) экссудативных бесполостных элементов - приподнимающихся над уровнем кожи плотных волдырей ярко-розового цвета, различных размеров (диаметром от 0,5 до 10-15 см) и очертаний (округлых, крупнофестончатых и др.), нередко с зоной побледнения в центре. Волдыри проходят бесследно (иногда через несколько минут). Заболевание характеризуется внезапным началом, появлением сильного зуда, жжения и высыпаний на любых участках кожного покрова, а также на слизистых оболочках губ, языка, мягкого нёба, гортани. Возможно слияние волдырей, сопровождающееся нарушением общего состояния (крапивная лихорадка, артралгии). Крапивница чаще обусловлена лекарственной или пищевой аллергией, парентеральным введением лекарств, сывороток, вакцин, а также переливанием крови.
-
Отек Квинке - одна из форм крапивницы, ограниченный отек кожи, подкожной клетчатки и слизистых оболочек. Возникает чаще в детском и юношеском возрасте, обычно утром после сна. Как правило, развивается на губах (чаще верхней), щеках, веках, лбу, конечностях, мягком нёбе, языке, шее, суставах и мозговых оболочках. Появлению отека могут предшествовать головная боль, утомляемость и чувство разбитости. Клиническая картина зависит от локализации отека. На веках отек бывает различной выраженности - от резкого, вплоть до закрытия глазной щели, до незначительного, приводящего к большему или меньшему ее сужению. Отек может захватывать и другие отделы глаза - роговицу, радужную оболочку, увеальный тракт, ретробульбарную клетчатку и зрительный нерв, вплоть до гибели глаза.
-
Аллергический дерматит - острое эритематозно-экссудативное заболевание кожи век. Возникает как реакция на местное воздействие различных медикаментов-аллергенов и косметических средств у людей с повышенной чувствительностью к данным веществам. Симптомы заболевания обычно развиваются в течение 6 ч после повторного контакта с аллергеном. В зависимости от степени предварительной сенсибилизации поражение кожи развивается более или менее быстро. Как правило, наблюдается двустороннее поражение. Характеризуется быстронаступающей гиперемией, выраженным зудом, жжением и отеком кожи век, который приводит к сужению глазной щели.
-
Экзема кожи век обычно возникает остро, а в последующем характеризуется хроническим течением и склонностью к рецидивам. Сухая или чешуйчатая экзема кожи век возникает чаще у взрослых, обычно как проявление общей экземы. Кожа век гиперемирована, отечна, покрыта мелкими пузырьками, папулами и пустулами, что сопровождается слезотечением и образованием глубоких трещин у углов век. При вскрытии пустул появляется серозный экссудат, возникает мокнутие кожи. Экссудат ссыхается в корочки соломенно-желтого цвета. Постепенно воспалительные явления стихают, на мокнущей поверхности восстанавливается роговой слой, начинается шелушение, после чего кожа принимает нормальный вид. При длительном течении возможны утолщение века и его выворот, а также стойкое выпадение ресниц.
-
Токсикодермия. На коже лица, век и на других участках тела появляются уртикарные, эритематозно-сквамозные и петехиальные высыпания, иногда сыпь типа экссудативной эритемы. Возникающая сыпь может исчезать, а при новом приеме того же лекарственного вещества появляться снова на тех же или на других участках кожи. В последнее время в связи с широким применением в сельскохозяйственном производстве различных химических веществ и ядохимикатов заболеваемость токсикодермией увеличилась.
ДИАГНОСТИКА
Анамнез
При сборе анамнеза необходимо учитывать:
Физикальное обследование
Физикальное обследование включает:
Лабораторные исследования
Назначают следующие лабораторные исследования:
Дифференциальная диагностика
Заболевание дифференцируют:
Показания к консультации других специалистов
Консультацию аллерголога назначают при экземе кожи век, а также при частых рецидивах аллергических заболеваний век.
Пример формулировки диагноза
Аллергическая реакция в области век по типу отека Квинке.
ЛЕЧЕНИЕ
Цели лечения
Лечение направлено на:
Показания к госпитализации
Тяжелое состояние пациента.
Немедикаментозное лечение
Гипоаллергенная диета.
Медикаментозное лечение
Общие принципы терапии включают:
Применяют следующие ЛС.
-
-
Внутрь: хлоропирамин по 25 мг (1 таблетка) 3-4 раза в сутки (75-100 мг/сут), или цетиризин по 10 мг 1 раз в день в любое время, или лоратадин по 10 мг 1 раз в сутки. Детям младше 6 лет дозу уменьшают вдвое. Капли для детей разводят в любой жидкости;
-
инстилляции: кромоглициевая кислота (лечение начинают с закапывания 1-2 капель в каждый конъюнктивальный мешок 2 раза в день, при необходимости дозу можно увеличить до 4 закапываний). Препарат наиболее эффективен при профилактическом применении. Заметный клинический эффект наступает через несколько дней или недель применения; или
-
антазолин + тетризолин взрослым в острый период - по 1 капле каждые 2-3 раза в сутки не более 14 дней (применение дольше 14 дней может привести к развитию токсического фолликулярного конъюнктивита и реактивной конъюнктивальной инъекции); или
-
олопатадин по 1 капле 2 раза в день (с интервалом 8 ч), длительность лечения может составлять до 4 мес.
-
-
-
Гентамицин (0,3% раствор по 1-2 капли 4 раза в день при инфекционных процессах средней тяжести, при тяжелых поражениях - каждые 4 ч, курс лечения - не более 14 дней), или
-
тобрамицин (0,3% раствор в случае легкого течения инфекционного процесса по 1 капле 2 раза в день в течение 7 дней; при тяжелом течении инфекционного процесса режим дозирования - в первый день по 1 капле 4 раза в день в период бодрствования, далее по 1 капле 2 раза в день, курс лечения 7 дней), или
-
левофлоксацин (0,5% раствор по 1-2 капли каждые 2 ч до 8 раз в сутки первые 2 дня лечения, затем 4 раза в день с 3-го по 5-й день терапии. Длительность курса терапии определяется врачом, обычно 5 сут), или
-
норфлоксацин (0,3% раствор по 1-2 капли 4 раза в день в течение 7 дней, при тяжелом течении в первый день заболевания режим дозирования может быть изменен на инстилляции препарата по 1-2 капли каждые 2 ч), или
-
ципрофлоксацин (0,3% раствор по 1 капле 4 раза в день, курс лечения не более 14 дней).
-
Хирургическое лечение
При тяжелых поражениях конъюнктивы, роговицы и кожи век.
Примерные сроки нетрудоспособности
Больные нетрудоспособны в течение 1-2 нед.
Дальнейшее ведение
При отсутствии рецидивов дальнейшее наблюдение не показано.
Информация для пациента (краткие рекомендации)
Избегать контакта с аллергенами. При частых рецидивах обратиться за консультацией к аллергологу.
Прогноз
Прогноз при нерецидивирующем течении благоприятный. При высокой частоте рецидивов возможно нарушение оттока лимфы, а также перерастяжение кожи - блефарохалазис.
СПИСОК ЛИТЕРАТУРЫ
Архангельский В.Н., Брянцева М.К., Дормидонтова К.М. Учебник глазных болезней. - М., 1965. - С. 99.
Егоров А.Е. Лечение аллергических заболеваний переднего отрезка глаза // РМЖ. - 2000. - Т. 1, № 2. - С. 52-55.
Каспаров А.А. Офтальмогерпес. - М.: Медицина, 1994.
Каспаров А.А. и др. Неспецифическая терапия офтальмогерпеса // Вестн. офтальмол. - 1986. - Т. 102. - № 3. - С. 44-47.
Корзунова А.Н. Заболевания кожи. - М.: Эксмо, 2005. - С. 37-39, 46-61.
Майгук Д.Ю. Актуальность применения слезозаменителей при аллергических конъюнктивитах с гиперсекрецией слезной жидкости. Роль и место фармакотерапии в современной офтальмологической практике, тезисы докладов. - СПб., 2006. - С. 77-79.
Полунин Г.С. и др. Новый способ лечения блефаритов на основе препаратов природной гиалуроновой кислоты // Окулист. - 2005. - № 1. - С. 18.
Полунин Г.С. и др. Эффективность применения блефарогелей для профилактики и лечения блефаритов // Офтальмология. - 2004. - Т. 1, № 4. - С. 50-55.
Полунин Г.С. и др. Особенности клинического течения различных форм синдрома «сухого глаза» - основа для разработки адекватных методов лечения // Вестн. офтальмол. - 2006. - № 5. - С. 15-17.
Рациональная фармакотерапия в офтальмологии. Аллергические заболевания век. - М.: Литтерра, 2004. - С. 195-198.
BenEzra D. Blepharitis and Conjunctivitis. - Barcelona: Glosa, 2006. - P. 173-180.
Clifford C.W. et al. Association of diabetes, lash loss, and Staphylococcus aureus with infestation of eyelids by Demodex folliculorum // J. Med. Entomol. - 1990. - Vol. 27. - P. 467-470.
Driver P.J. et al. Seborrhea and meibomian gland dysfunction // Cornea. 2nd ed. - St Louis, 2005. - P. 485-491.
Duke-Elder W.S. System of ophthalmology. Vol. II. The Anatomy of the Visual System. - London: H. Kimpton, 1961.
Filker L. et al. Role of cell-mediated immunity to staphylococci in blepharitis // Am. J. Ophtalmol. - 1991. - Vol. 111. - P. 473-479.
Fuchs H.E. Texbook of Ophthalmology / transl. A. Duane. - Philadelphia, 1908.
Groden L.R. et al. Lid flora in blepharitis // Cornea. - 1991. - Vol. 10. - P. 50-53.
Hogan M.J. et al. Experimental staphylococcal keratitis // Invest. Ophtalmol. - 1962. - Vol. 1. - P. 267.
Kanski J. Clinical Ophthalmology. Oxford: Butterworth-Heinemann, 1999. - Vol. 4. - P. 8-12.
McDonald J.E. et al. Surface phenomena of tear film // Am. J. Ophthalmol. - 1969. - Vol. 67. - P. 56.
Seal D.V. et al. Aetiology and treatment of acute bacterial infection of external eye // Br. J. Ophthalmol. - 1982. - Vol. 66. - P. 357-360.
24.4. БЛЕФАРИТЫ
Е.А. Егоров
СИНОНИМЫ
Воспаление краев век.
ОПРЕДЕЛЕНИЕ
Блефарит - двустороннее воспаление краев век, как правило, имеющее хроническое течение. Патологический процесс может переходить на конъюнктиву и роговицу, приводить к нарушению свойств слезы, а также усугублять течение воспалительных заболеваний наружных отделов глаза и синдрома «сухого глаза».
КОД ПО МКБ-10
ЭПИДЕМИОЛОГИЯ
Блефарит - одно из наиболее распространенных глазных заболеваний. Женщины болеют чаще мужчин. В большинстве случаев патологический процесс начинается в возрасте 30-50 лет, а 80% стафилококковых блефаритов развивается у женщин в 40-45 лет. Частота встречаемости краевого блефарита увеличивается с возрастом.
ПРОФИЛАКТИКА
Профилактические меры включают гигиену краев век, предупреждение инфицирования переднего отрезка глаза и повышение общего иммунитета.
СКРИНИНГ
Не проводится.
КЛАССИФИКАЦИЯ
-
По природе заболевания все блефариты подразделяют на инфекционные и неинфекционные.
-
В зависимости от локализации процесса выделяют передний и задний блефариты.
-
По клинической картине различают следующие формы блефаритов: чешуйчатый (себорейный), язвенный (стафилококковый), демодекозный и задний (краевой).
ЭТИОЛОГИЯ
Причиной язвенного блефарита в большинстве случаев является стафилококк (в основном Staphylococcus aureus, в меньшей степени Staphylococcus epidermidis). Также в развитии блефарита могут участвовать Streptococcus pneumoniae, Haemophilus influenzae, Moraxella lacunata, вирусы простого герпеса (I и II типов), вирус опоясывающего лишая (вирус герпеса III типа), вирус контагиозного моллюска, патогенные грибы (Pityrosporum orbiculare, Pityrosporum ovale), членистоногие (клещи - Demodex folliculorum hominis, Demodex brevis; вши - Phthiruspubis).
ПАТОГЕНЕЗ
-
В основе развития инфекционного блефарита лежат воздействия факторов патогенности микроорганизмов на ткани век и иммунологические реакции на антигены возбудителя.
-
Задний блефарит связан с гиперпродукцией и нарушением выведения секрета мейбомиевых желез.
-
Развитие чешуйчатого блефарита связано с усилением образования и слу-щивания эпидермальных клеток, что сопровождается дисфункцией сальных желез.
КЛИНИЧЕСКАЯ КАРТИНА
Чешуйчатый (себорейный) блефарит
-
Жалобы: жжение, зуд и «тяжесть» век, утомляемость глаз, реже чувство инородного тела в глазу.
-
Типичная симптоматика: появление на коже края века и ресницах большого количества мелких чешуек (наподобие перхоти).
-
Прогрессирование процесса приводит к сглаженности переднего и заднего ребер свободного края века, а также нарушению адаптации нижнего века к глазному яблоку.
-
Заболевание могут сопровождать хронический конъюнктивит, краевой кератит (в 15% случаев), синдром «сухого глаза» (у 30% пациентов), себорейный дерматит, трихиаз.
Язвенный (стафилококковый) блефарит
-
Жалобы: ощущение инородного тела в глазу, склеивание краев век, утомляемость глаз; жжение, зуд и «тяжесть» век.
-
Типичная симптоматика: образование гнойных корок на краях век и их изъязвление, склеивание ресниц (рис. 24-13, см. цв. вклейку).
-
Прогрессирование процесса сопровождается рубцеванием края века и вовлечением волосяных фолликулов, что приводит к поседению, ломкости, укорочению, потере и неправильному росту ресниц.
-
Заболевание могут сопровождать конъюнктивит, синдром «сухого глаза», трихиаз, ячмень, кератиты (с изъязвлением роговицы, периферическими и краевыми инфильтратами, фликтенами и неоваскуляризацией), реже атопический дерматит.
Задний (краевой) блефарит
-
Жалобы: утомляемость глаз, слезотечение, пенистое отделяемое из глаз и ощущение «сухости» глаза, а также зуд, жжение и «тяжесть» век.
-
Типичная симптоматика: покраснение и утолщение краев век, образование телеангиэктазий у закупоренных отверстий мейбомиевых желез, гипоили гиперсекреция мейбомиевых желез, скопление желтовато-серого пенистого секрета в наружных углах глазной щели и у заднего ребра свободного края век, гиперемия конъюнктивы глазного яблока, нестабильность слезной пленки; выделение пенистого секрета из мейбомиевых желез при сдавлении края века между пальцем и стеклянной палочкой.
-
Заболевание могут сопровождать конъюнктивит, сосочковые разрастания на конъюнктиве век, синдром «сухого глаза», трихиаз, рецидивирующий халазион, кератит (с изъязвлением роговицы, периферическими и краевыми инфильтратами, фликтенами и неоваскуляризацией), розацеа.
Демодекозный блефарит
-
Жалобы: интенсивный зуд в области век, усиливающийся при действии тепла; жжение и «тяжесть» век, утомляемость глаз, пенистое отделяемое из конъюнктивальной полости.
-
Типичная симптоматика: покраснение и утолщение краев век, наличие на них чешуек и корочек, а также белые муфты на ресницах (рис. 24-14, см. цв. вклейку).
-
Прогрессирование процесса приводит к сглаженности переднего и заднего ребер свободного края века, нарушению адаптации нижнего века к глазному яблоку.
-
Заболевание могут сопровождать трихиаз, хронический конъюнктивит, краевой кератит, синдром «сухого глаза», себорейный дерматит, демодекоз кожи (в 60% случаев).
Диагностика
АНАМНЕЗ
При сборе анамнеза необходимо учитывать:
-
факторы, способствующие усилению симптомов (дым, аллергены, ветер, ношение контактных линз, пониженная влажность воздуха, употребление алкоголя, применение ретиноидов);
-
симптомы, связанные с системными заболеваниями (аллергией, розовыми угрями);
-
наличие в анамнезе травм (в том числе хирургических вмешательств) органа зрения;
-
наличие сопутствующих дерматологических заболеваний (розацеа, акне, экзема).
ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Физикальное обследование включает:
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
В зависимости от предполагаемой природы и течения блефарита проводят следующие исследования.
-
Бактериологическое исследование с определением чувствительности бактерий к антимикробным препаратам проводят пациентам с рецидивирующим блефаритом или при неэффективности проводимой терапии.
-
При устойчивости к проводимому лечению, асимметрии века, длительно существующем одностороннем блефарите или подозрении на карциному выполняют биопсию века с последующей микроскопией биоптата.
-
Для установления демодекозной природы блефарита исследуют под микроскопом по пять ресниц с каждого века. Диагноз подтверждается при обнаружении личинок вокруг корня ресницы и шести или более подвижных клещей на ресницах. Выявление меньшего количества клещей свидетельствует о носительстве.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику проводят между различными видами блефаритов.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА
Правый глаз: краевой блефарит в стадии ремиссии.
Лечение
ЦЕЛИ ЛЕЧЕНИЯ
Лечение блефаритов направлено на:
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Госпитализируют больных для:
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Проводят следующие немедикаментозные мероприятия:
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Общие принципы:
-
очистка век с помощью антисептиков (смесью эфира и спирта в равных количествах или 1% спиртовым раствором бриллиантового зеленого);
-
закапывание в конъюнктивальную полость растворов антибиотиков, глюко-кортикоидов и антисептиков;
-
обработка краев век мазями с глюкокортикоидами, антибиотиками (после очистки век);
-
устранение симптоматики синдрома «сухого глаза» (слезозаменителями).
Антисептики
Применяют комбинированный препарат, состоящий из 0,25% раствора цинка сульфата и 2% раствора борной кислоты, по 1 капле 3 раза в день или 0,01% офтальмологический раствор Окомистин по 1 капле 4-6 раз в день до клинического выздоровления.
Антибиотики
Глазные капли
Применяют один из следующих препаратов.
-
Гентамицин (0,3% раствор по 1-2 капли каждые 4 ч при инфекционном поражении средней тяжести, при тяжелых поражениях - каждые 4 ч, курс лечения - не более 14 дней), или
-
тобрамицин (0,3% раствор в случае легкого течения инфекционного процесса по 1 капле 2 раза в день в течение 7 дней; при тяжелом течении инфекционного процесса режим дозирования - в первый день по 1 капле 4 раза в день в период бодрствования, далее по 1 капле 2 раза в день, курс лечения 7 дней), или
-
офлоксацин (0,3% раствор по 1 капле 2-4 раза в день, курс лечения не более 14 дней), или
-
левофлоксацин (0,5% раствор по 1-2 капли каждые 2 ч до 8 раз в сутки первые 2 дня лечения, затем 4 раза в день с 3-го по 5-й день терапии. Длительность курса терапии определяется врачом, обычно 5 сут), или
-
норфлоксацин (0,3% раствор по 1-2 капли 4 раза в день в течение 7 дней, при тяжелом течении в первый день заболевания режим дозирования может быть изменен на инстилляции препарата по 1-2 капли каждые 2 ч), или
-
ципрофлоксацин (0,3% раствор по 1 капле 4 раза в день, курс лечения не более 14 дней), или
-
фузидовая кислота (1% вязкий раствор) по 1 капле 2 раза в день в течение 7 дней, при отсутствии эффекта после 7 дней пересмотреть терапию, или
-
комбинированные глазные капли Колбиоцин, содержащие хлорамфеникол 4 мг/мл, колистиметат натрия 180 000 МЕ/мл и ролитетрациклин 5 мг/мл, по 1 капле 3 раза в день.
Глазные мази
Применение антибиотиков в форме глазных мазей имеет определенные преимущества, поскольку позволяет более длительно контактировать действующему веществу с очагом воспаления. Кроме того, немаловажным является аспект чувствительности возбудителя к конкретному противомикробному средству, а также степень цитотоксического воздействия действующего вещества на роговицу. По данным Bezwada и соавт. (Current Medical Research and Opinion. - Vol 24, N 2. - 2008. - 419-424) наименьшем кератотосическим действием среди фторхинолонов обладают офлоксацин и левофлоксацин. Офлоксацин 0,3% (Флоксал*), фторхинолон с наличием мазевой формы, применяется для эмпирической терапии и профилактики обширного круга заболеваний переднего отрезка, имеет широкий спектр действия, включающего хла-мидии, а также отсутствие резистентности наиболее распространенных возбудителей по данным клинических исследований.
Кортикостероиды
0,1% раствор дексаметазона по 1 капле 3 раза в день; или раствор десонида по 1 капле 3 раза в день; или гидрокортизоновая глазная мазь 0,5%, 1% или 2,5% 2-3 раза в день, длительность курса терапии глюкокортикоидами не должна превышать 14 дней. Не применяются при демодекозном блефарите, так как снижают местный иммунитет и увеличивают численность клещей.
Системная терапия
Для лечения пациентов с блефаритами, связанными с дисфункцией мейбомие-вых желез и розацеа, внутрь применяют тетрациклин (по 1000 мг каждые 12 ч в день до клинического улучшения и затем снижают дозу до поддерживающей 100-1000 мг, общий курс 3 нед) или доксициклин (200 мг в первый день, далее по 100 мг/сут в 1-2 приема до клинического улучшения). Применение тетрациклинов способствует снижению продукции липазы стафилококками, уменьшению количества токсичных продуктов обмена свободных жирных кислот и, как следствие, регрессу клинических проявлений у данной группы пациентов.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Применяют при наличии осложнений: халазиона (проводят его удаление), трихиаза (выполняют пластику века), заворота, выворота.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
Существуют следующие показания к консультации других специалистов:
ПРИМЕРНЫЕ СРОКИ НЕТРУДОСПОСОБНОСТИ
На время лечения в остром периоде:
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ
При достижении ремиссии наблюдение проводят в течение 1-3 мес с периодичностью в 2-3 нед.
Прогноз
При постоянном соблюдении гигиены век и лечении прогноз благоприятный, хотя течение заболевания обычно затяжное, с частыми рецидивами. Наиболее трудно излечим стафилококковый блефарит.
СПИСОК ЛИТЕРАТУРЫ
Basic and Clinical Science Course. External Diseases and Cornea. Sect. 8. - 2004-2005. - American Academy of Ophthalmology.
Bowman R.W., Dougherty J.M., McCulley J.P. Chronic blepharitis and dry eyes // Int. Ophthalmol. Clin. - 1987. - Vol. 27. - P. 27-35.
Denton P., Barequet I.S., O’Brien T.P. Therapy of infectious blepharitis // Ophthalmol. Clin. North Am. - 1999. - Vol. 12, N 1. - P. 9-14.
Dougherty J.M., McCulley J.P., Silvany R.E., Meyer D.R. The role of tetracycline in chronic blepharitis. Inhibition of lipase production in staphylococci // Invest. Ophthalmol. Vis. Sci. - 1991. - Vol. 32. - P. 2970-2975.
Driver P.J., Lemp M.A. Meibomian gland dysfunction // Surv. Ophthalmol. - 1996. - Vol. 5, N 40. - P. 343-367.
Frith P., Gray R., MacLennan A.H., Ambler P. The Eye in Clinical Practice. - 2nd ed. - London: Blackwell Science, 2001.
Frucht-Pery J., Sagi E., Hemo I., Ever-Hadani P. Efficacy of doxycycline and tetracycline in ocular rosacea // Am. J. Ophthalmol. - 1993. - Vol. 116. - P. 88-92.
Fulk G.W., Murphy B., Robins M.D. // Optom. Vis. Sci. - 1996. - Vol. 73, N 12. - P. 742-745. McCulley J.P., Shine W.E. Meibomian secretions in chronic blepharitis // Adv. Exp. Med. Biol. - 1998. - Vol. 438. - P. 319-326.
Ophthalmic Drug Facts. - St Louis: Wolters Kluwer Health, 2005. - P. 343.
Patrizi A., Neri I., Chieregato C., Misciali M. Demodicidosis in immunocompetent young children // Dermatology. - 1997. - Vol. 195, N 30. - P. 239-242.
Raskin E.M., Speaker M.G., Laibson P.R. Blepharitis // Infect. Dis. Clin. North Am. - 1992. - Vol. 6, N 4. - P. 777-787.
Smith R.E., Flowers C.W. Jr. Chronic blepharitis: a review // CLAO J. - 1995. - Vol. 21, N 3. - P. 200-207.
Zengin N., Tol H., Gunduz K. et al. Meibomian gland dysfunction and tear film abnormalities in rosacea // Cornea. - 1995. - Vol. 14. - P. 144-146.
24.5. ХАЛАЗИОН
Е.А. Егоров, Т.Е. Егорова
СИНОНИМЫ
Градина.
ОПРЕДЕЛЕНИЕ
Халазион - хроническое воспаление хряща век.
КОД ПО МКБ-10
H00.1 Халазион.
ЭПИДЕМИОЛОГИЯ
Данных нет.
ПРОФИЛАКТИКА
Коррекция нарушений обмена веществ.
СКРИНИНГ
Не проводят.
КЛАССИФИКАЦИЯ
Нет.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Заболевание возникает в результате закупорки выводного протока мейбомиевой железы или железы Цейса, что приводит к ее эктазии с последующим прорывом секрета в окружающие ткани хряща и развитием осумкованной гранулемы.
КЛИНИЧЕСКАЯ КАРТИНА
Халазион развивается медленно, без видимых воспалительных явлений. Имеет вид небольшой плотной опухоли до 5-6 мм и более. Кожа века над ним приподнимается, нередко веко деформируется.
ДИАГНОСТИКА
Анамнез
При сборе анамнеза необходимо учитывать:
Физикальное обследование
Физикальное обследование включает:
Лабораторные исследования
Гистологическое исследование проводят после иссечения халазиона с целью исключения аденокарциномы.
Дифференциальная диагностика
В ряде случаев необходимо проводить дифференциальную диагностику халазиона:
-
с ячменем века (hordeolum) - халазион более плотный, кожа над ним легко смещается, цвет кожи не изменен;
-
с аденокарциномой мейбомиевой железы (при рецидивирующих быстрорастущих халазионах) - при халазионе происходит более медленный рост образования (в течение нескольких месяцев), заметна спаянность с тарзальной пластинкой, кожа века интактная.
Пример формулировки диагноза
OD - халазион верхнего века.
ЛЕЧЕНИЕ
Цели лечения
Устранение халазиона, предупреждение рецидивов.
Показания к госпитализации
Хирургическое удаление халазиона.
Медикаментозное лечение
При наличии воспалительной реакции - теплые компрессы, местные противовоспалительные средства. Процесс может разрешиться в течение 1-2 нед. При присоединении вторичной бактериальной инфекции назначают антибактериальные средства местно или системно.
В начальной стадии халазиона - местные инъекции пролонгированных глюко-кортикоидов: 0,3 мл триамцинолона ацетонида (Кеналог-40*) или 0,3 мл комбинации бетаметазона натрия фосфата и дипропионата (Дипроспан*).
Хирургическое лечение
Халазион удаляют со стороны конъюнктивы. Разрез пальпебральной конъюнктивы производят перпендикулярно краю века, халазион удаляют вместе с капсулой. В случае ее вскрытия содержимое удаляют острой ложечкой.
Операцию могут также проводить со стороны века, тогда разрез выполняют параллельно краю века.
Показания к консультации других специалистов
При подозрении на аденокарциному необходима консультация офтальмоонколога.
Примерные сроки нетрудоспособности
При наличии воспалительной реакции - 5-10 дней.
Хирургическое лечение - 3-5 дней.
Дальнейшее ведение
Наблюдение динамики.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА (КРАТКИЕ РЕКОМЕНДАЦИИ)
При наличии образования на веке рекомендуется консультация офтальмолога.
ПРОГНОЗ
В большинстве случаев благоприятный. Возможны рецидивы.
СПИСОК ЛИТЕРАТУРЫ
Егоров Е.А., Астахов Ю.С., Ставицкая Т.В. Офтальмофармакология. - 3-е изд., испр. и доп. - М.: ГЭОТАР-Медиа, 2009. - 592 с.
Basic and Clinical Science Course. Orbit, Eyelids and Lacrimal System. Sect. 7. - 2004-2005. - American Academy of Ophthalmology.
Ophthalmic Drug Facts. - Lippincott Williams & Wilkins. 25th edition. - 2013. - 720 p.
24.6. ЗАБОЛЕВАНИЯ НЕРВНО-МЫШЕЧНОГО АППАРАТА ВЕК
И.А. Филатова
Выворот век
СИНОНИМЫ
Ectropion palpebrae.
ОПРЕДЕЛЕНИЕ
Выворот - аномалия положения нижнего века, при которой его край и ресницы отстают от глазного яблока, конъюнктивальная поверхность обращена кнаружи, что вызывает лагофтальм и слезотечение.
КОД ПО МКБ-10
Q10.1 Врожденный эктропион.
H02.1 Эктропион века.
ЭПИДЕМИОЛОГИЯ
Чаще встречают инволюционный (сенильный) и посттравматический выворот нижних век, реже врожденный, паралитический, значительно реже латеральный выворот при пальпебральном синдроме.
КЛАССИФИКАЦИЯ
Выворот век подразделяют на:
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причиной развития выворота век может быть врожденный дефицит кожи нижних век или избыточная длина краев век: при синдроме Тричера Коллинза (Treacher Collins), мегалоблефароне. При пальпебральном синдроме в некоторых случаях из-за дефицита и особенностей строения кожи отмечают выворот наружной половины нижних век. Cенильный (инволюционный) выворот - следствие атонии тканей, а также слабости связочного аппарата век: медиальной или латеральной связок. Посттравматический выворот век может быть обусловлен рубцовой деформацией и дефицитом кожи (рис. 24-15, см. цв. вклейку). При поражении n.facialis вследствие заболеваний или удаления опухолей в зоне прохождения нерва развивается паралитический лагофтальм, в некоторых случаях отягощенный выворотом нижнего века.
КЛИНИЧЕСКАЯ КАРТИНА
В зависимости от локализации атоничных тканей или рубцов выворот век может быть медиальным, латеральным или генерализованным, а также сочетаться с избытком атрофичной кожи. Выворот бывает односторонний или двусторонний, чаще нижних век. Проявляется слезотечением, отстоянием реберного края век от глазного яблока, лагофтальмом, развитием хронического конъюнктивита из-за раздражения глазного яблока, кератопатией. Длительно существующий эктропион приводит к утолщению, ороговению края века, сглаживанию заднего ребра. При паралитическом вывороте и лагофтальме вследствие паралича n. facialis обнаруживают дополнительно птоз брови, губ, щеки и отсутствие мимики на пораженной стороне лица.
ДИАГНОСТИКА
Анамнез
Отмечают семейный анамнез патологии, наличие травм или ожогов.
Физикальное обследование
-
Наружный осмотр (кожа вокруг глаза, состояние век, конъюнктивы, наличие лагофтальма, чувствительность роговицы).
-
Выполнение проб с оттягиванием нижнего века в центре, в области наружного и внутреннего углов: величина смещения тканей демонстрирует степень их атонии.
-
Биомикроскопия (оценка слезной пленки, переднего края век, ресниц, заднего края век, тарзальной конъюнктивы, бульбарной конъюнктивы, роговицы).
-
Биомикроскопия роговицы и конъюнктивы с использованием красителей (флуоресцеин).
Показания к консультации других специалистов
Пример формулировки диагноза
OD/OU - врожденный/посттравматический/сенильный выворот нижних/верхних век.
ЛЕЧЕНИЕ
Цели лечения
Показания к госпитализации
Хирургическое лечение.
Немедикаментозное лечение
При тяжелом соматическом состоянии в качестве временных мероприятий возможно подтягивание век лейкопластырными повязками.
Медикаментозное лечение
Используют:
-
глазные мази: 0,5% тиаминовая мазь 4-5 раз в день и на ночь или чередовать мази с антибиотиками: 1% эритромициновая мазь 3 раза в день, или 1% тетрациклиновая мазь 3 раза в день, или 0,3% мазь с офлоксацином 3 раза в день, или глазная мазь Колбиоцин*. При паралитическом лагофтальме обязательно использование мазей на ночь.
Хирургическое лечение
Основной метод лечения - хирургический.
В качестве паллиативной операции возможно проведение временной блефарорафии у детей младшего возраста, у пожилых пациентов с тяжелой соматической патологией, а также при паралитическом лагофтальме и осложнениях со стороны роговицы.
Наиболее распространенная методика устранения инволюционного выворота с выраженной атонией тканей в сочетании с избытком атрофичной кожи - операция по Кунту-Шимановскому. При этом расщепляют веко на кожно-мышечную и тарзоконъюнктивальную пластины, укорачивают их и натягивают в горизонтальном направлении. Укорочения достигают в результате резекции центрального участка тарзальной пластины в виде пятиугольника или треугольника и латерального участка кожи в виде треугольника.
При горизонтальной слабости нижнего века возможно иссечение центрального сквозного пятиугольного лоскута.
При медиальной локализации эктропиона возможна резекция тарзальной пластинки в виде ромба или треугольника в горизонтальном направлении параллельно нижнему слезному канальцу и ниже его.
Хирургическое лечение посттравматического рубцового выворота заключается в устранении дефицита кожи пересадкой свободного кожного лоскута с верхнего века или с заушной области. На период заживления (до 2-3 нед) нижнее веко с лоскутом оттягивают тракционными швами в сторону противоположного века. Подобное вмешательство показано при врожденном дефиците кожи.
При паралитическом вывороте, лагофтальме и отсутствии осложнений со стороны роговицы выполняют реконструкцию нижнего века, осуществляя его горизонтальное натяжение и укорочение в сочетании с частичной наружной бле-фарорафией.
Показания к консультации других специалистов
Дальнейшее ведение
Динамическое наблюдение при пальпебральном синдроме, так как в большинстве случаев по мере роста ребенка выворот наружной части нижних век проходит самопроизвольно.
ПРОГНОЗ
При своевременном хирургическом лечении прогноз благоприятный. При паралитическом вывороте и лагофтальме - частично благоприятный.
СПИСОК ЛИТЕРАТУРЫ
См. раздел «Птоз».
Заворот век
СИНОНИМЫ
Entropion palpebrae.
ОПРЕДЕЛЕНИЕ
Заворот - аномалия положения век, при которой край века и ресницы направлены к глазному яблоку. Заворот бывает односторонний или двусторонний, чаще нижних, реже верхних век.
КОД ПО МКБ-10
Q10.2 Врожденный энтропион.
H02.0 Энтропион и трихиаз века.
ЭПИДЕМИОЛОГИЯ
По частоте встречаемости преобладает сенильный (инволюционный) заворот век, реже регистрируют посттравматический и врожденный заворот. Редкой патологией считают синдром Лайела и Стивенса-Джонсона.
КЛАССИФИКАЦИЯ
Выделяют заворот век:
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причиной развития инволюционного заворота век может быть возрастная дегенерация мышечных и соединительнотканных волокон. Врожденная патология может быть вызвана спазмом круговой мышцы (рис. 24-16, см. цв. вклейку) (что приводит к смещению края век и ресниц в сторону глазного яблока), горизонтальной деформацией хряща (одна из причин - спазм мышцы Риолана). Заворот может развиться в исходе синдрома Лайелла (токсический эпидермальный некролиз) или Стивенса-Джонсона (злокачественная экссудативная эритема). Может быть проявлением синдрома Ларсена (Larsen), который также характеризуется гипертелоризмом, расщелиной неба, языка, множественными вывихами суставов, аномалиями костей запястья, позвоночника.
Заворот может быть последствием ожога или травмы век или глаза, причина его развития в этом случае - рубцовая деформация или дефицит конъюнктивы век.
КЛИНИЧЕСКАЯ КАРТИНА
Край века и ресницы направлены к глазному яблоку. Спастический инволюционный заворот усиливается при зажмуривании, в области тарзальной части волокон круговой мышцы обнаруживают валикообразный плотный участок мышцы. При атоническом завороте нижний край тарзальной пластинки нижнего века проминирует кпереди, верхний край с ресницами отклонен кзади (псевдотрихиаз). В проекции касания ресниц раздражение и отек конъюнктивы, хронический конъюнктивит. В дальнейшем из-за травматизации роговицы может развиться кератопатия, точечные эрозии роговицы, дистрофия роговицы и даже, в запущенных ситуациях, язвенный кератит с последующим формированием бельма.
При синдромах Лайелла и Стивенса-Джонсона выражены блефароспазм и светобоязнь, на всех четырех веках обнаруживают дисплазию эпидермиса с нара-станием его на заднее ребро и заднюю поверхность век, может возникнуть сим-блефарон, заращение слезных точек. При синдроме Лайелла есть сопутствующие изменения кожи и слизистой полости рта, верхних дыхательных путей, глотки в виде последствий токсического эпидермального некро-лиза. При синдроме Стивенса-Джонсона можно найти следы деформаций на разгибательной поверхности рук и ног, тыльной поверхности стоп и кистей.
ДИАГНОСТИКА
Анамнез
При синдромах выясняют семейный анамнез, аллергические заболевания, травмы или ожоги в прошлом.
Физикальное обследование
-
Наружный осмотр (кожа вокруг глаза, состояние век, конъюнктивы, наличие лагофтальма, чувствительность роговицы).
-
Биомикроскопия (оценка слезной пленки, переднего края век, ресниц, заднего края век, тарзальной конъюнктивы, бульбарной конъюнктивы, роговицы).
-
Биомикроскопия роговицы и конъюнктивы с использованием красителей (флуоресцеин).
Показания к консультации других специалистов
При наличии описанных выше синдромов показаны консультации педиатра, ортопеда, аллерголога, оториноларинголога.
Пример формулировки диагноза
OD/OU - сенильный/врожденный/посттравматический заворот нижнего/верхнего века.
ЛЕЧЕНИЕ
Цели лечения
Цель лечения - профилактика патологии роговицы.
Показания к госпитализации
Показание к госпитализации - хирургическое лечение заворота.
Немедикаментозное лечение
Временный эффект оказывают лейкопластырные повязки, которые можно применять как средство профилактики осложнений со стороны роговицы в период до оперативного лечения.
Медикаментозное лечение
Основные принципы: постоянное использование кератопротекторов, гелей и мазей, обязательно использование мазей на ночь.
Применяют:
-
глазные мази: 0,5% тиаминовая мазь 4-5 раз в день и на ночь или чередовать мази с антибиотиками: 1% эритромициновая мазь 3 раза в день, или 1% тетрациклиновая мазь 3 раза в день, или 0,3% мазь с офлоксацином 3 раза в день, или глазная мазь Колбиоцин* (МНН - колистиметат натрия + ролитетрациклин + хлорамфеникол).
С профилактической целью можно выполнять временную акинезию инъекциями анестетиков, но только в случае спастического заворота.
Хирургическое лечение
В качестве паллиативной операции возможно проведение временной блефарорафии.
Хирургическое лечение может включать в себя резекцию полоски кожи при ее избытке в случае врожденного заворота.
При начальном завороте или тенденции к завороту возможно наложение выворачивающих П-образных швов, которые дают временный (до нескольких месяцев) эффект. Швы накладывают в поперечном направлении от кожи под ресницами до нижнего края тарзальной пластинки.
При спастическом завороте показано пересечение претарзальной порции волокон круговой мышцы и их перемещение (перекрест) по методике Каллахана. При начальном спастическом завороте возможно иссечение мышцы Риолана, т.е. прилежащей к ресничному краю века полоски круговой мышцы по методу Бонаккольто.
При атонической (вялой) форме заворота показано иссечение участка тарзаль-ной пластинки треугольной формы и кожно-мышечного лоскута веретенообразной формы латеральнее наружного угла по методу Фокса (Fox), что позволяет укоротить и укрепить веко в горизонтальном направлении.
При рубцовом завороте вследствие деструктивных заболеваний конъюнктивы возможно выполнение методики Сапежко или Хьюза с пересадкой полоски слизистой оболочки или тарзоконъюнктивального лоскута на заднее ребро или в межреберное пространство. Возможно также использование метода Уиса (Wies), когда при сквозном разрезе века подшивают нижний край конъюнктивального разреза к верхней губе кожного разреза.
При посттравматическом (послеожоговом) завороте следует выполнять реконструкцию задней пластинки век с пересадкой свободных лоскутов аутослизистой губы.
При синдромах Лайелла и Стивенса-Джонсона выполняют хирургическое лечение путем этапной реконструкции задних пластинок век и межреберного края аутотрансплантатами слизистой оболочки губы.
ПРОГНОЗ
При своевременном хирургическом лечении прогноз благоприятный. При синдроме Лайелла или Стивенса-Джонсона - сомнительный.
Птоз
СИНОНИМЫ
Блефароптоз, ptosis.
ОПРЕДЕЛЕНИЕ
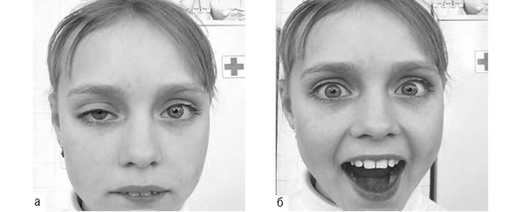
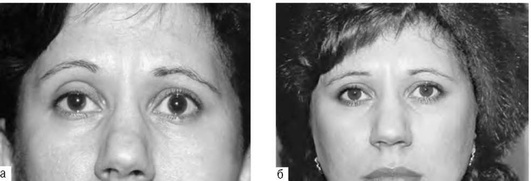
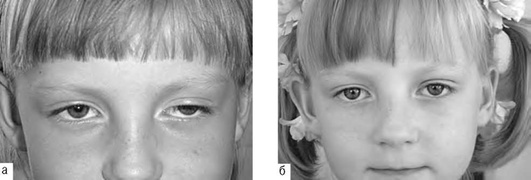
Птоз - опущение верхнего века.
Птоз верхнего века препятствует правильному развитию зрительного анализатора, механически затрудняет зрение, вызывает косметический дефект (рис. 24-17; 24-18, см. цв. вклейку; 24-19-24-22).
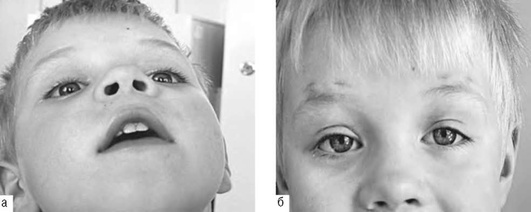
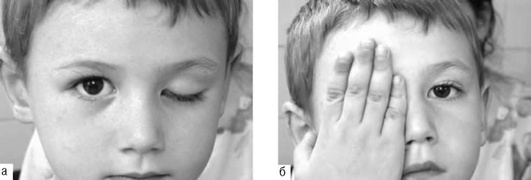
КОД ПО МКБ-10
Q10.0 Врожденный птоз.
Н02.4 Птоз века.
ЭПИДЕМИОЛОГИЯ
Птоз верхнего века бывает односторонним в 69% случаев, двусторонним в 31%. В 30% случаев птоз верхнего века сочетается с косоглазием или слабостью верхней прямой мышцы. В 20% птоз сочетается с амблиопией, в 12% - с анизометропией. Редкие формы птоза: синдром Маркуса-Гунна регистрируют в 3-5%, а пальпебральный синдром - в 3-6% от всех случаев врожденного птоза. Пальпебральный синдром - это наследственный синдром с аутосомно-доминантным типом наследования, но в 20-30% встречаются спорадические случаи.
СКРИНИНГ
Скрининг не проводят.
КЛАССИФИКАЦИЯ
Наиболее полная классификация птоза верхнего века представлена С. Beard (1981):
По величине птоз различают согласно классификации Э.С. Аветисова (1987):
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Самая частая причина развития птоза - слабость или недоразвитие леватора (мышцы, поднимающей верхнее веко), а также слабость или недоразвитие мышцы Мюллера или нарушение их иннервации. Сенильный (инволюционный) птоз - следствие растяжения или ослабления апоневроза леватора. При редких формах птоза могут быть более частные причины. Причина миастенического птоза - прогрессирующая мышечная слабость. Миопатический птоз - следствие атрофии и жирового перерождения мышечной ткани (см. рис. 24-18, см. цв. вклейку). При синдроме Маркуса-Гунна, включающем птоз и синкинез с жевательной мускулатурой, причина данного феномена - наличие межъядерных связей черепных нервов, иннервирующих леватор и жевательную мускулатуру (см. рис. 24-17). Данная патология - врожденная, но не наследственная. Причина пальпебрально-го синдрома (см. рис. 24-12) (или синдрома блефарофимоза) - феномен развития тканей в области орбиты.
Синдром Горнера бывает врожденным, в качестве причины указывают родовую травму; встречается наследственная форма заболевания (аутосомно-доминантное наследование). Приобретенный синдром Горнера - признак поражения симпатической нервной системы.
К редким формам птоза относят врожденное перераспределение волокон глазодвигательного нерва между леватором и другими глазодвигательными мышцами (misdirection).
КЛИНИЧЕСКАЯ КАРТИНА
На одной или обеих сторонах опущено верхнее веко. В зависимости от степени птоза край верхнего века может располагаться выше зрачка, до середины зрачка или полностью закрывать зрачок. Подвижность верхнего века (функция леватора) снижена, в тяжелых случаях - полностью отсутствует. При сочетании со слабостью верхней прямой мышцы ограничена подвижность глазного яблока вверх. Складка верхнего века может быть ослаблена на стороне птоза или отсутствовать полностью, может быть значительно завышена. При отсутствии функции леватора брови могут быть привычно приподняты или может присутствовать вынужденное положение головы («голова звездочета»). При редких формах птоза могут быть выражены отдельные симптомы.
Миастения проявляется диплопией, косоглазием, двусторонним птозом, который усиливается в конце дня, быстрой утомляемостью, резким снижением функции леватора.
Миопатия характеризуется диплопией, двусторонним птозом, функция леватора и экстраокулярных мышц снижена, но сохранена (см. рис. 24-18, см. цв. вклейку).
Синдром Маркуса-Гунна - сочетание птоза верхнего века с пальпеброманди-булярной синкинезией. Синкинез в виде дополнительного открытия верхнего века проявляется при жевании, открытии рта, отведении нижней челюсти в различные стороны, крепком сжимании челюстей (см. рис. 24-17).
Пальпебральный синдром - симптомокомплекс, включающий птоз, блефа-рофимоз (укорочение глазных щелей), телекантус (см. «Телекантус») и эпикантус (см. «Эпикантус»), в некоторых случаях отмечают выворот наружной части нижнего века, а также гипоплазию переносицы и верхнего края орбиты. Кожа век утолщена, подкожная клетчатка полностью отсутствует, есть дефицит кожи, складки век отсутствуют (см. рис. 24-12).
Синдром Горнера (синдром Бернара-Горнера) - сочетание птоза, миоза и энофтальма, кроме того, бывает гипотония глазного яблока, гиперфункция сальных желез, в отдельных случаях - гетерохромия радужки на стороне поражения. Из общих проявлений отмечают повышенную потливость лица и частичный паралич плечевого сплетения на стороне поражения. При данном синдроме птоз выражен минимально.
При mixdirection движение глаз сопровождается самопроизвольным открытием или закрытием век.
ДИАГНОСТИКА
Анамнез
Следует выяснить семейный анамнез (пальпебральный синдром, наследственная форма апоневротического птоза).
Физикальное обследование
-
Диагностику птоза осуществляют при визуальном осмотре. При этом оценивают:
-
ширину глазной щели (по расстоянию между краями век, в миллиметрах);
-
при одностороннем птозе - разницу в ширине глазной щели с парным глазом;
-
подвижность верхнего века (функцию леватора) в миллиметрах по экскурсии верхнего века от взгляда максимально вниз до взгляда максимально вверх. Измерение проводят при фиксированной брови (для исключения функции лобной мышцы);
-
наличие и положение (высоту) складки верхнего века. Отсутствие складки - косвенный признак сниженной функции леватора. Высокая складка - признак апоневротического птоза;
-
подвижность глазного яблока, особенно важна подвижность глаза вверх;
-
положение головы при двустороннем птозе для исключения вынужденного положения головы.
-
По этим же признакам оценивают эффективность хирургического лечения.
-
При подозрении на недостаточность мышцы Мюллера выполняют адреналиновую пробу: под верхнее веко в проекции мышцы Мюллера помещают пропитанный адреналином небольшой ватный тампон, через 5 мин оценивают результат. Пробу считают положительной, если верхнее веко поднялось симметрично парному здоровому глазу или выше.
-
Проводят наружный осмотр (кожа вокруг глаза, состояние век, конъюнктивы).
-
Осуществляют биомикроскопию (оценка слезной пленки, век, тарзальной конъюнктивы, бульбарной конъюнктивы, роговицы).
Лабораторные исследования
Лабораторные исследования не проводят.
Инструментальные исследования
При посттравматическом птозе выполняют рентгенографию и КТ для исключения механических повреждений и оценки состояния верхней стенки орбиты в области расположения леватора. При подозрении на центральную причину птоза (рассеянный склероз, ядерные повреждения) выполняют МРТ.
Дифференциальная диагностика
Птоз верхнего века следует дифференцировать с:
-
блефарохалазисом, при котором есть нависание избыточной кожи век, но без опущения верхнего века, т.е. край верхнего века расположен правильно;
-
асимметрией глазных щелей, которая может быть следствием особенностей индивидуального развития лицевого скелета;
-
псевдоптозом (при субатрофии, энофтальме, гипотрофии, косоглазии), когда опущение верхнего века вторично;
-
ретракцией другого века, когда верхнее веко парного глаза расположено выше.
Показания к консультации других специалистов
При миопатии и миастении показаны консультации невролога и специлистов миастенического центра, при неврогенном птозе - консультация невролога для исключения ядерной патологии.
Пример формулировки диагноза
OD/OU - врожденный частичный/полный птоз верхнего века.
ЛЕЧЕНИЕ
Цели лечения
В первую очередь функциональная и только затем косметическая коррекция.
Показания к госпитализации
Показание к госпитализации - хирургическое лечение птоза.
Немедикаментозное лечение
В качестве временных профилактических мероприятий следует выполнять окклюзию здорового глаза или подтягивание верхнего века больного глаза лейкопластырными повязками. Лейкопластырные «подвески» следует выполнять регулярно только на время бодрствования, при этом верхнее веко поднимать до открытия зрачка, но сохраняя возможность мигания. Во время сна повязки снимают. Данная методика способствует нормальному развитию зрительного анализатора до того возраста, когда будет возможно хирургическое лечение.
При синдроме Маркуса-Гунна с возрастом пациенты учатся с помощью контроля жевательной мускулатуры сдерживать синкинез.
Медикаментозное лечение
Показано после хирургического лечения.
Антисептики: 0,25% раствор цинка сульфата и 2% раствор борной кислоты для промывания 3 раза в день или 30% раствор сульфацетамида или раствор пиклоксидин для промывания 3 раза в день в течение 10-14 дней. На швы - раствор бриллиантового зеленого 1-2 раза в день.
Антибиотики: 0,25% раствор хлорамфеникола, или 0,3% раствор гентамицина, или 0,3% раствор офлоксацина по 1 капле 3 раза в день в течение 10-14 дней.
Глазные мази: 1% эритромициновая мазь, или 1% тетрациклиновая мазь, или 0,3% мазь с офлоксацином, или глазная мазь с ролитетрациклином 5 мг 1-2 раза в день на швы 10 дней и в сочетании с каплями 1 раз на ночь до 1 мес при наличии лагофтальма.
Хирургическое лечение
Сроки хирургического лечения зависят от вида и степени птоза. С функциональной целью необходимо устранение одностороннего птоза в раннем возрасте (с 3-4 лет) для профилактики обскурационной амблиопии и косоглазия. При двустороннем птозе оперативное лечение показано также в раннем возрасте (с 3-4 лет) для устранения вынужденного положения головы. С косметической целью целесообразно оперировать в возрасте после 12-15 лет по окончании основного формирования лицевого скелета. При посттравматическом птозе устранение птоза верхнего века следует выполнять во время первичной хирургической обработки ран или через 6-10 мес. В остальных случаях вопрос о сроках оперативного лечения решают индивидуально.
Хирургическое лечение птоза верхнего века возможно несколькими способами.
При минимальной величине птоза (см. рис. 24-19), хорошей функции леватора и положительной адреналиновой пробе выполняют тарзомиоэктомию, например, по методике Фазанелла-Серват или в модификации Иллиф.
При сохранении функции леватора выполняют его резекцию различной величины (см. рис. 24-20), при птозе тяжелой степени укрепляют леватор, перемещая его через связку Уитналла. Из двух доступов - конъюнктивального и чрескожного (транскутанного) - наиболее удобным считают последний для лучшей мобилизации леватора и формирования складки верхнего века.
При апоневротической природе птоза следует производить операцию транскутанным доступом в пределах апоневроза леватора с выполнением резекции или дупликатуры апоневроза.
При отсутствии функции леватора, а также при офтальмоплегии выполняют операции подвешивающего типа, т.е. подвешивают верхнее веко к брови и усиливают его действие за счет лобной мышцы (см. рис. 24-21). Ранее для этих целей использовали аутоматериалы (широкую фасцию бедра) или аллотран-сплантаты (твердую мозговую оболочку), а также синтетические материалы (силиконовые нити), но в настоящее время данные материалы уже не используют из-за рассасывания ауто- и аллотрансплантатов, миграции и обнажения силиконовых нитей. Оптимальным материалом для подвешивания на данный момент считают мерсиленовую сетку, которая не рассасывается и прорастает окружающими тканями.
Не рекомендуют проводить операции по устранению птоза с подшиванием верхнего века к верхней прямой мышце из-за возможных осложнений.
При миастении в запущенных случаях проводят хирургическое лечение: укрепление леватора за счет связки Уитналла. При офтальмоплегии - подвешивание, но вмешательство заведомо малоэффективно. При миопатии усиливают действие леватора подвешиванием к связке Уитналла или проводят подвешивание к брови.
Хирургическое лечение птоза при синдроме Маркуса-Гунна выполняют по вышеуказанным принципам, но синкинез при этом не устраняется.
При пальпебральном синдроме в зависимости от выраженности птоза и эпи-кантуса выполняют хирургическую коррекцию положения верхнего века или внутреннего угла сразу на обоих глазах. Выворот нижнего века чаще всего проходит с возрастом, в некоторых случаях необходимо проведение свободной кожной пластики.
Хирургическое лечение патологии mixdirection не показано.
Показания к консультации других специалистов
При миастении на начальных этапах - лечение у невролога и в миастеническом центре.
Примерные сроки нетрудоспособности
До 2-3 нед.
Дальнейшее ведение
Динамическое наблюдение по мере роста ребенка.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА
Лагофтальм в пределах 2-3 мм или ретракцию верхнего века не считают осложнением хирургического лечения птоза.
ПРОГНОЗ
Прогноз лечения благоприятный. При сочетании с офтальмоплегией эффект частичный. При запущенных случаях миастении - сомнительный.
СПИСОК ЛИТЕРАТУРЫ
Аветисов Э.С., Ковалевский Е.И., Хватова А.В. Руководство по детской офтальмологии. - М.: Медицина, 1987. - 495 с.
Кацнельсон А.Б. Аномалии развития и заболевания глаз в раннем детском возрасте. - Ленинград: Медгиз, 1957. - 182 с.
Коровенков Р.И. Справочник по офтальмологической семиологии. - СПб.: Химиздат, 1999. - 480 с.
Beard C. Ptosis. - 3rd. ed. - St. Louis: C.V. Mosby, 1981. - 277 p.
Callahan A. Surgery of the eye diseases. - Springfield, 1961. - 487 p.
Kanski J.J. Clinical Ophthalmology. - Kidlington: Elsevier LTD, 2003. - 733 p.
King J.H., WadsworthJ.A.C. An Atlas of Ophthalmic Surgery. - Toronto: Lippincott Compani, 1970. - 631 p.
McCord C.D. Eyelid Surgery. - NY: Lippincott-Raven publishers, 1995. - 388 p.
McCord C.D. Oculoplastic Surgery. - NY: Raven Press, 1987. - 502 p.
Olteanu M. Oftalmochirurgie atlas: Vol.1. - Bucuresti: Editura Militara, 1985. - 238 p.
Taylor D., Hoyt С. Practical Paediatric ophthalmology. - Blackwell Science, 1999. - 247 p.