Гастроэнтерология. Национальное руководство / под ред. В. Т. Ивашкина, Т. Л. Лапиной - Москва : ГЭОТАР-Медиа, 2018. - 464 с. - ISBN 978-5-9704-4406-1 |
Аннотация
Издание представляет собой сокращенную версию книги "Гастроэнтерология. Национальное руководство", вышедшей в 2008 г. под эгидой Российской гастроэнтерологической ассоциации и Ассоциации медицинских обществ по качеству. В переработке руководств серии приняли участие ведущие российские специалисты. Редакционный совет составили главные специалисты-эксперты Минздрава России, руководители профессиональных медицинских обществ, академики РАН, руководители научно-исследовательских учреждений и медицинских вузов. Актуальность издания этой книги продиктована ограниченным выбором на рынке медицинской литературы отечественных компактных руководств такого уровня для повседневного использования врачами. Руководство будет интересно не только врачам-гастроэнтерологам, но и ординаторам, студентам старших курсов медицинских вузов, врачам смежных специальностей.
Глава 8. Асцит и спонтанный бактериальный перитонит
АСЦИТ
Определение
Асцит - патологическое накопление жидкости в брюшной полости.
Эпидемиология
Развитие асцита значительно ухудшает прогноз жизни у пациентов с циррозом печени. Данное осложнение встречается более чем в половине случаев при 10-летней длительности заболевания.
Этиология
В 80-85% случаев в роли основной причины асцита выступают хронические заболевания печени. Кроме того, асцит встречается при опухолях органов брюшной полости, застойной сердечной недостаточности и в ряде других случаев.
Механизм развития
Патогенез асцита при циррозе печени до конца не ясен. Для объяснения взаимосвязи и последовательности развития водно-электролитных и сосудистых изменений были предложены теории переполнения, недостаточного наполнения и периферической вазодилатации, последняя из которых представляется наиболее обоснованной и предполагает, что начальным патогенетическим звеном является расширение периферических артериол. Однако конкретные причины расширения органных и других периферических артерий пока не ясны.
Классификация
Асцит классифицируют по степени выраженности:
Пациентам, не поддающимся лечению диуретиками (10% пациентов с циррозом печени и асцитом), ставят диагноз «резистентный асцит». K.P. Moore выделил ряд диагностических критериев резистентного асцита.
-
Длительность лечения - интенсивная терапия максимальными дозами мочегонных препаратов (антагонисты альдостерона - 400 мг/сут, фуросемид - 160 мг/сут) в течение 1 нед при соблюдении диеты с содержанием соли до 5,2 г/сут.
-
Отсутствие ответа на лечение - снижение массы тела менее 0,8 кг каждые 4 дня.
-
Ранний возврат асцита - возврат степени асцита в течение 4 нед после начала лечения.
-
Осложнения, связанные с приемом диуретических препаратов:
-
портосистемная энцефалопатия, развившаяся при отсутствии других провоцирующих факторов;
-
почечная недостаточность - повышение сывороточного креатинина более чем на 100% до уровня более 2 мг/дл у пациентов, отвечающих на лечение;
-
гипонатриемия - снижение уровня сывороточного Na+ более чем на 10 ммоль/л до уровня менее 125 ммоль/л;
-
Клиническая картина
Обычно пациент впервые замечает асцит, когда у него увеличивается объем живота. При более выраженном скоплении жидкости из-за подъема диафрагмы может появиться одышка. Клиническая картина может развиваться постепенно, в течение нескольких месяцев, или внезапно, в рамках остро развившейся ситуации. Вследствие резкого увеличения размеров брюшной полости возможно появление диспепсии.
План обследования
Обязательные методы
При выявлении жидкости в брюшной полости необходимо установить причину ее накопления. Особое место при постановке диагноза занимает диагностический парацентез с исследованием асцитической жидкости (АЖ).
Обоснование
Абдоминальный парацентез с биохимическим и цитологическим исследованиями АЖ проводят всем пациентам при впервые выявленном асците для определения причины его возникновения.
Цели
Уточнение этиологии асцита, выявление инфицирования АЖ.
Показания
При доказанном циррозе печени показаниями к диагностическому парацентезу служат:
Лечебный парацентез большого объема выполняют пациентам с напряженным асцитом для облегчения их состояния, уменьшения одышки.
Противопоказания
Парацентез - процедура достаточно безопасная, осложнения составляют менее 1%. Использование ультразвукового аппарата для контроля над введением троакара позволяет значительно уменьшить вероятность развития осложнений. Кровотечение вероятнее у больных с высоким уровнем сывороточного креатинина и синдромом диссеминированного внутрисосудистого свертывания (ДВС-синдром - относительное противопоказание к проведению процедуры).
Интерпретация
При биохимическом исследовании АЖ обычно определяют уровень общего белка, альбумина, глюкозы, амилазы, ЛДГ, триглицеридов (рис. 8-1). Для исследования на аэробную и анаэробную культуру полученную АЖ следует немедленно поместить во флакон с питательной средой и отправить в лабораторию. Также в АЖ подсчитывают количество лейкоцитов с их процентным соотношением, эритроцитов, осуществляют поиск атипичных клеток и бактерий.
Обычно АЖ прозрачна, соломенного цвета, примесь крови может быть при злокачественном процессе, недавно проведенном парацентезе или других инвазивных процедурах. Электролитный состав АЖ аналогичен другим внеклеточным жидкостям.
Особое диагностическое значение имеет сывороточно-асцитический градиент (САГ), тесно коррелирующий со степенью портальной гипертензии:
САГ = альбумин сыворотки - альбумин АЖ.
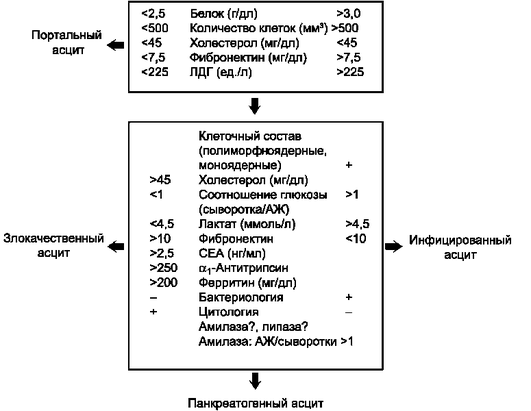
Рис. 8-1. Диагностические шаги при дифференциальной диагностике между портальным, инфицированным, злокачественным и панкреатогенным асцитом (по Scholmerich J.).
Значения САГ 1,1 г/дл и более в 80% случаев свидетельствуют в пользу портальной гипертензии как причины развития асцита (табл. 8-1).
Лабораторные признаки, характерные для инфицирования АЖ, приведены в табл. 8-2.
Таблица 8-1. Дифференциальная диагностика причин развития асцита в зависимости от уровня сывороточно-асцитического градиента (по Rimola A.)
| Градиент ≥1,1 г/дл (портальная гипертензия) | Градиент <1,1 г/дл |
|---|---|
Цирроз печени Алкогольный гепатит Сердечная недостаточность Тромбоз портальной вены Синдром Бадда-Киари Метастазы в печень |
Карциноматоз брюшины Туберкулезный перитонит Панкреатогенный асцит Билиарный асцит Нефротический синдром Серозит |
Осложнения
Осложнения парацентеза редки (<1%), наиболее часто встречаются подтекание АЖ из места пункции в течение нескольких дней и гематома передней брюшной стенки. Более серьезные осложнения составляют менее 0,2% (повреждение органов брюшной полости или нижней эпигастральной артерии).
Таблица 8-2. Классификация инфицированных асцитов (по Gines P.)
| Тип инфекции | Количество нейтрофилов в 1 мм3 АЖ | Результат посева АЖ |
|---|---|---|
Спонтанный бактериальный перитонит |
≥250 |
Положительный (обычно мономикробный) |
Мономикробный ненейтрофильный бактериальный асцит |
<250 |
Положительный |
Культуронегативный нейтрофильный асцит |
≥250 |
Отрицательный |
Вторичный бактериальный перитонит |
≥250 |
Положительный (полимикробный) |
Полимикробный бактериальный асцит |
<250 |
Положительный |
Дополнительные методы (по показаниям)
Для выявления очень малых количеств АЖ в брюшной полости и уточнения происхождения асцита используют УЗИ и КТ органов брюшной полости. В сомнительных случаях целесообразна лапароскопия.
Дифференциальная диагностика
В круг дифференциальной диагностики, кроме цирроза печени, следует включить злокачественный асцит, синдром Бадда-Киари, констриктивный перикардит, туберкулез, панкреатит и другие, более редкие причины.
Принципы лечения
Для определения оптимальной тактики этиотропного лечения прежде всего необходимо установить причину цирроза печени.
Пациентам с I степенью асцита назначают только диету с ограничением соли до 1,5-2,0 г/сут. При II степени диету дополняют спиронолактоном (50-200 мг/сут) или амилоридом (5-10 мг/ сут). Пациентам с периферическими отеками дополнительно назначают 20-40 мг фуросемида ежедневно.
Пациентам с III степенью асцита проводят тотальный парацентез с назначением 8 г альбумина на каждый удаленный литр АЖ для профилактики циркуляторных расстройств. В дальнейшем им назначают довольно высокие дозы мочегонных препаратов в сочетании с бессолевой диетой.
Радикальный метод лечения цирроза печени, осложненного резистентным асцитом, - трансплантация печени, что часто сопряжено с длительным ожиданием. Именно поэтому в течение предоперационного периода пациентов подвергают TIPS или по необходимости один раз в 2-4 нед проводят им парацентез в сочетании с внутривенной инфузией альбумина.
ИНФИЦИРОВАНИЕ АСЦИТИЧЕСКОЙ ЖИДКОСТИ
Синоним
Бактериальный асцит.
Определение
Собственно спонтанный бактериальный перитонит (СБП) характеризуется положительным результатом посева АЖ, содержанием нейтрофилов в ней более 250 в 1 мм3 и отсутствием интраабдоминального источника инфекции.
Эпидемиология
Цирроз печени часто является причиной вторичного иммунодефицита. СБП, возможно, самое характерное инфекционное осложнение цирроза: по данным литературы, его выявляют у 7-31% больных асцитом во время госпитализации. Продолжительность жизни пациентов после эпизода СБП составляет 1 год в 30-50% и 2 года - в 25-30% случаев.
Этиология
Большинство эпизодов инфицирования АЖ вызвано кишечными бактериями. В 70% случаев возбудителями выступают грамотрицательные бактерии (Escherichia coli и Klebsiella spp.), в 10-20% - грамположительные кокки (Streptococcus pneumoniae), часто встречается Candida albicans. Анаэробную флору высевают в 3-4% случаев.
Механизм развития
Развитие СБП всегда инициировано попаданием микроорганизмов в АЖ. Бактерии проникают в брюшную полость двумя путями - транслокационным и гематогенным. В настоящее время большее значение придают пассажу микроорганизмов из кишечника, хотя патогенез возникновения СБП до конца не ясен.
Основные факторы, предрасполагающие к развитию инфицирования АЖ, по V. Arroyo:
-
тяжелое заболевание печени (уровень сывороточного билирубина более 3,2 мг/дл, количество тромбоцитов менее 98 тыс./мл);
-
содержание белка в АЖ менее 1 г/дл и/или С3-компонент комплемента менее 13 мг/дл;
-
врачебные манипуляции (мочевой или внутривенный катетер, нахождение в отделении интенсивной терапии);
Клиническая картина
Симптоматика СБП включает боль в области живота различной интенсивности, без четкой локализации; лихорадку и нарастание симптомов печеночной энцефалопатии без видимых провоцирующих факторов. У 8-10% пациентов - положительные симптомы раздражения брюшины. Ригидность брюшных мышц при напряженном асците встречается редко. Лихорадка отмечена в половине случаев и может быть связана с септическим шоком. У 10-15% возникают рвота, диарея, признаки пареза кишечника. У ряда пациентов заболевание манифестирует признаками септического шока: выраженной гипотензией, тахикардией, олигурией. Вместе с тем у 10-33% начальная симптоматика отсутствует.
План обследования
Показаниями к экстренному проведению диагностического парацентеза при циррозе печени являются симптомы инфицирования АЖ (боль в животе, лихорадка, лейкоцитоз, появление или нарастание глубины энцефалопатии или выраженности почечной недостаточности), желудочно-кишечное кровотечение или артериальная гипотензия. Кроме того, определяют локализацию источника инфекции (исследуют биологические жидкости, выполняют рентгенологическое исследование органов грудной клетки и др.).
Дифференциальная диагностика
Дифференциальная диагностика этого осложнения основывается на исследовании АЖ (см. «Инфицирование асцитической жидкости»).
Принципы лечения
Антибактериальную терапию назначают пациентам с собственно СБП, культуронегативным нейтрофильным асцитом и мономикробным ненейтрофильным бактериальным асцитом с клиническими проявлениями инфекции. Препарат выбора - антибиотик из группы цефалоспоринов III поколения цефотаксим (по 2 г каждые 8 ч в течение 5-7 дней), он эффективен в 90% случаев. Из других препаратов этой группы применяют цефтриаксон и цефоницид. В качестве альтернативного метода лечения назначают комбинацию 1 г амоксициллина и 0,2 г клавулановой кислоты (амоксиклав*) каждые 6 ч, которая эффективна у 85% больных. Назначение офлоксацина по 400 мг 2 раза в сутки внутрь у пациентов с неосложненным течением СБП так же эффективно, как и назначение цефотаксима внутривенно. Пациентам, профилактически получавшим хинолоны, назначают цефотаксим.
Неэффективность антибиотикотерапии определяют по отсутствию клинического эффекта и уменьшению количества нейтрофилов в АЖ через 2 сут от начала лечения. Заменять антибиотик следует с учетом чувствительности выделенного микроорганизма. В случае неэффективности лечения необходимо помнить о возможности развития вторичного перитонита.
Наиболее важный негативный фактор в оценке выживаемости при СБП - развитие почечной недостаточности во время инфекции. Назначение альбумина в дозе 1,5 г/кг в день постановки диагноза и 1 г/кг в течение последующих 3 дней позволяет снизить смертность с 30 до 10%.
Повторные эпизоды СБП, наблюдаемые у 70% больных, являются основной причиной их смерти. Такие пациенты должны быть включены в лист ожидания трансплантации печени. Им показана профилактика инфицирования АЖ препаратами группы фторхинолонов (норфлоксацин, ципрофлоксацин). Такую профилактику проводят и в случае кровотечения из верхних отделов желудочно-кишечного тракта независимо от наличия или отсутствия асцита. Препаратом выбора считают норфлоксацин в дозе 400 мг 2 раза в сутки внутрь или через назогастральный зонд в течение минимум 7 дней. Перед началом профилактического курса необходимо исключить наличие СБП или другой инфекции.