Российские клинические рекомендации. Ревматология / Е. Л. Насонов - Москва : ГЭОТАР-Медиа, 2017. - 464 с. - ISBN 978-5-9704-4261-6 |
Аннотация
Издание содержит клинические рекомендации по наиболее распространенным ревматическим заболеваниям и синдромам, подготовленные Ассоциацией ревматологов России. Они детально описывают действия врача по диагностике, лечению, профилактике и реабилитации. Соблюдение международной методологии при подготовке клинических рекомендаций гарантирует их современность, достоверность, обобщение лучшего мирового опыта и знаний, применимость на практике. Поэтому клинические рекомендации имеют преимущества перед традиционными источниками информации (учебники, монографии, руководства) и позволяют врачу принимать обоснованные клинические решения. Клинические рекомендации по ревматологии предназначены практикующим врачам-ревматологам, терапевтам, врачам всех специальностей, студентам старших курсов медицинских вузов.
ВВЕДЕНИЕ
Псориатический артрит (ПсА) - прогрессирующее заболевание костно-суставного аппарата, которое развивается в среднем у 0,05-1,2% населения и обнаруживается у 5-42% пациентов с псориазом (ПсО). В Российской Федерации, согласно данным Федерального статистического наблюдения, в 2014 г. заболеваемость ПсА составила 2,3 случая на 100 тыс. населения, распространенность - 12,6 случая на 100 тыс. населения.
ПсА может развиться в любом возрасте, часто страдает трудоспособная часть населения. ПсА характеризуется разнообразными клиническими проявлениями. У 70% больных ПсО появляется раньше поражения опорно-двигательного аппарата, у 20% - одновременно, у 15-20% больных ПсА возникает до первых клинических проявлений ПсО. Корреляция между тяжестью ПсО и ПсА отсутствует, но в когортных наблюдениях отмечена высокая частота случаев ПсА у больных с распространенным ПсО.
ПсА и ПсО оказывают негативное влияние на качество жизни больных и их социальную адаптацию в связи с прогрессирующим поражением опорно-двигательного аппарата и кожи. При ПсА и ПсО отмечается повышенный риск развития таких социально значимых заболеваний, как ишемическая болезнь сердца (ИБС), стенокардия, инфаркт миокарда (ИМ), артериальная гипертензия (АГ), ожирение, СД 2-го типа. Продолжительность жизни больных ПсА и ПсО снижена по сравнению с популяцией в среднем на 5-7 лет. Выявление (скрининг) ПсА у больных ПсО способствует своевременному назначению адекватной терапии и более благоприятному прогнозу заболевания.
Лечение ПсА необходимо проводить в течение всей жизни пациента с использованием локальной (внутрисуставной) и системной противовоспалительной терапии.
Цель терапии ПсА - достижение ремиссии или минимальной активности заболевания, улучшение качества и продолжительности жизни больных. При ПсА показано преимущество стратегии «Лечение до достижения цели» (Treat to target), которая подразумевает назначение активной противовоспалительной терапии с момента установления диагноза, частый и объективный контроль за состоянием пациента, изменение схемы терапии вплоть до достижения целей лечения. Данная стратегия продемонстрировала высокую эффективность при ранних формах ПсА с длительностью заболевания до 3 лет.
Данных о возможности сохранения ремиссии или минимальной активности ПсА при снижении дозы или изменении режима приема противовоспалительных и иммуносупрессивных препаратов в настоящее время недостаточно.
ТЕРМИНЫ И ОПРЕДЕЛЕНИЯ
ПсА - ИВРЗ с преимущественным поражением суставов, позвоночника и энтезисов, которое обычно наблюдается у больных ПсО. В настоящее время ПсА относят к подгруппе периферических спондило-артритов (или является вариантом течения псориаза), в клинической картине которых преобладает воспаление периферических суставов (артрит), энтезисов (энтезит), пальцев кистей и стоп (дактилит), сухожилий (теносиновит), но может также наблюдаться и воспаление в аксиальных структурах - телах позвонков (спондилит) и илеосакральных сочленениях (сакроилеит).
Другие термины и определения представлены в главе 1 и главе 2.
КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЯ ИЛИ СОСТОЯНИЯ (КЛИНИЧЕСКАЯ)
Выделяют пять клинических форм ПсА (табл. 3.1).
ПсА является клинически гетерогенным заболеванием, к основным проявлениям относят периферический артрит, дактилит, спондилит, энтезит.
-
Периферический артрит клинически проявляется болью, припухлостью, ограничением подвижности суставов. Характерные признаки: артрит дистальных межфаланговых суставов кистей/стоп и «редискообразная» деформация, осевой артрит (одновременное поражение трех суставов одного пальца), дактилит и «сосискообразная» деформация пальцев кистей и стоп.
-
Дактилит (синоним: воспаление пальца) возникает в результате одновременного поражения сухожилий сгибателей и/или разгибателей пальцев и артрита межфаланговых суставов. Клинически проявляется болью, равномерной припухлостью всего пальца с цианотично-багровым окрашиванием кожного покрова, плотным отеком всего пальца, болевым ограничением сгибания, формируется характерная для ПсА «сосискообразная» деформация пальца. В ряде случаев наблюдают теносиновит - воспаление сухожилий сгибателей и/или разгибателей пальцев кистей и стоп. Клинически проявляется болью, припухлостью по ходу сухожилий, а также ограничением функции (сгибания пальцев).
-
Энтезит клинически проявляется болью, иногда припухлостью в точках энтезов. Локализация - верхний край надколенника, края (крылья) подвздошных костей, трохантеры, место прикрепления ахиллова сухожилия и подошвенного апоневроза к пяточной кости, латеральный надмыщелок плечевой кости, медиальный мыщелок бедренной кости. Энтезиты пяточных областей часто являются причиной снижения функциональных возможностей больных.
Таблица 3.1. Клинические варианты псориатического артрита
| Клинический вариант | Основная характеристика |
|---|---|
Преимущественное поражение дистальных межфаланговых суставов кистей и стоп, дистальная форма (М07.0♠) |
Классическое изолированное поражение дистальных межфаланговых суставов кистей и/или стоп наблюдается у 5% больных ПсА. Вовлечение дистальных межфаланговых суставов наряду с другими суставами часто наблюдают при других клинических вариантах ПсА |
Асимметричный моно- или олигоартрит (М07.3♠) |
Встречается у большинства пациентов с ПсА (до 70%). Обычно вовлекаются коленные, лучезапястные, голеностопные, локтевые, а также межфаланговые суставы кистей и стоп, при этом общее число воспаленных суставов не превышает четырех |
Симметричный полиартрит, ревматоидоподобная форма (М07.3♠) |
Наблюдается примерно у 15-20% пациентов с ПсА. Характеризуется вовлечением парных суставных областей, как при РА. Часто наблюдают асимметричный полиартрит пяти суставов или более |
Псориатический спондилит (М07.2♠) |
Характеризуется воспалительным поражением позвоночника, как при АС, часто (примерно у 50%) сочетается с периферическим артритом, редко (2-4%) наблюдают изолированный спондилит |
Мутилирующий артрит (М07.1♠) |
Редкая клиническая форма ПсА, наблюдается у 5% больных, характеризуется распространенной резорбцией суставных поверхностей (остеолиз) с укорочением пальцев кистей и/или стоп с формированием «телескопической» деформации, укорочения, разнонаправленных подвывихов пальцев конечностей. В то же время локальный (ограниченный) остеолиз суставных поверхностей может развиваться при всех клинических вариантах ПсА |
-
Спондилит - преимущественное поражение позвоночника (псориатический спондилит), часто наблюдается в сочетании с периферическим артритом. Изолированный спондилит встречается редко (до 4%). В целом поражение позвоночника при ПсА может наблюдаться при любой клинической форме заболевания и проявляется воспалительной болью в спине по критериям ASAS (2009) (см. раздел «Диагностика ПсА») в любом отделе позвоночника, главным образом в шейном и поясничном, скованностью, особенно при фиксированных позах и в утреннее время, ограничением подвижности позвоночника в трех плоскостях (горизонтальная, фронтальная, сагиттальная), снижением экскурсии грудной клетки, у части больных отмечается боль в грудной клетке при дыхании, а также болезненность при пальпации остистых отростков тел позвонков. К другим поражениям аксиального скелета при ПсА относят сакроилиит, часто асимметричный. Клинически проявляется перемежающейся болью в ягодицах или ВБС. Для ПсА характерно медленное рентгенографическое прогрессирование сакроилеита, при длительном течении ПсА полный анкилоз крестцово-подвздошных сочленений (КПС) наблюдается у 6% больных.
ДИАГНОСТИКА И ЛЕЧЕНИЕ
Диагноз/группа диагнозов в соответствии с МКБ-10.
Виды, формы, условия оказания медицинской помощи
Виды оказания медицинской помощи - специализированная, в том числе высокотехнологичная, а также скорая.
Формы медицинской помощи - плановая, неотложная.
Условия оказания помощи - амбулаторно, в дневном стационаре, стационарно.
Методы диагностики заболевания/состояния
-
ПсО является независимым фактором риска развития одного или двух аутоиммунных заболеваний, при этом дерматозе может развиться любое РЗ.
-
Диагноз ПсА устанавливают в первую очередь на основании характерных клинических признаков заболевания; специфические лабораторные тесты отсутствуют.
-
При ПсА в крови пациентов редко обнаруживают РФ и АЦЦП (в 12 и 15% случаев соответственно), главным образом, в низких титрах.
-
ПсА необходимо дифференцировать от РА, подагры, реактивного артрита, АС, ОА, реже - от ревматической полимиалгии (РП) и системных заболеваний соединительной ткани, например от системной склеродермии (ССД).
-
Инструментальная диагностика ПсА включает обязательное стандартное рентгенографическое исследование кистей, стоп, таза (в прямой проекции) и переходного отдела позвоночника (нижнегрудного с захватом поясничного в боковой проекции). По показаниям следует выполнять рентгенографические исследования других суставов и других отделов позвоночника, вовлеченных в патологический процесс. Данные исследования проводят не чаще чем 1 раз в год. Характерные рентгенологические изменения при ПсА: сужение суставной щели, костная ремодуляция (резорбция концевых фаланг, крупные эксцентрические эрозии, остеолиз - деформация «карандаш в стакане») и пролиферация (краевые костные разрастания, периоститы, энтезофиты и костные анкилозы), асимметричный дву-/односторонний сакроилеит, паравертебральные оссификаты и краевые синдесмофиты.
-
Для ранней диагностики воспалительных изменений в позвоночнике (спондилита) и илеосакральных сочленениях (сакроилеита), сухожильно-связочного аппарата (энтезита, тендинита), периферического артрита (синовита) используют МРТ, а также УЗИ с энергетическим доплеровским картированием.
Диагноз ПсА устанавливают на основании классификационных критериев ПсА (2006) (CASPAR - ClASsification criteria for Psoriatic ARthritis).
Согласно критериям CASPAR, пациенты должны иметь признаки воспалительного заболевания суставов (артрит, спондилит или энтезит) и 3 балла или более из следующих пяти категорий.
Диагноз спондилита при ПсА (синоним: псориатический спондилит) устанавливают на основании двух из четырех представленных ниже признаков.
-
Наличие воспалительной боли в спине по критериям ASAS (2009), а также перемежающейся боли в ягодицах.
-
Ограничение подвижности в шейном, грудном или поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях.
-
Признаки одностороннего сакроилеита II стадии и более (по Келлгрену) на обзорной рентгенограмме таза, синдесмофиты в позвоночнике.
-
Выявление МРТ-активного сакроилеита (остеит/отек костной ткани в области илеосакральных сочленений в STIR- или T1-режиме с подавлением жира).
Критерии ASAS для воспалительной боли в спине (2009). Боль в спине считается воспалительной, если у пациента с хронической болью, длительностью более 3 мес, присутствуют четыре из пяти нижеследующих признаков:
Ремиссия ПсА - это отсутствие любых клинических симптомов заболевания (артрита, дактилита, энтезита, теносиновита, спондилита, минимальной активности псориаза).
Минимальная активность ПсА признается при наличии любых пяти из семи нижеследующих критериев:
-
индекс тяжести и распространенности псориаза (PASI - Psoriasis Area Severity Index) <1 балла или общая площадь поражения кожи псориазом (BSA - Body Surface Area) <3%;
-
оценка активности заболевания пациентом по ВАШ (0-100 мм) <20 мм;
-
функциональный индекс качества жизни (HAQ - Health Assesment Questionnaire) <0,5;
Таблица 3.2. Степени клинической активности псориатического артрита
| Клиническая категория | Низкая | Умеренная | Высокая |
|---|---|---|---|
Периферический артрит |
ЧБС или ЧПС <5. Отсутствуют рентгенологические деструкции и функциональные нарушения. Минимальные нарушения качества жизни |
ЧБС или ЧПС >5. Единичные рентгенологические деструкции, умеренные функциональные нарушения. Умеренное нарушение качества жизни |
ЧБС или ЧПС >5. Распространенные рентгенологические деструкции и выраженные функциональные нарушения. Выраженное нарушение качества жизни. Отсутствие ответа на стандартную терапию |
Псориаз |
BSA <5, PASI <5, отсутствие симптомов, DIQL (Dermatology Life Quality Index) <10 |
Отсутствие ответа на наружную терапию. DIQL <10, PASI <10, BSA <10 |
BSA >10, DIQL >10, PASI >10 |
Поражение позвоночника |
Слабая боль в позвоночнике. Отсутствуют функциональные нарушения |
Выраженная боль в позвоночнике. BASDAI >4, функциональные нарушения |
Выраженная боль в позвоночнике. BASDAI >4. Отсутствие ответа на стандартную терапию |
Энтезит |
Вовлечены 1-2 точки энтезов. Нет ухудшения функции |
Вовлечено >2 точек энтезов или ухудшение функции |
Вовлечено >2 точек энтезов или ухудшение функции и отсутствие ответа на стандартную терапию |
Дактилит |
Незначительная боль или отсутствие боли. Нормальная функция |
Эрозии суставов или ухудшение функции |
Эрозии суставов, отсутствие ответа на стандартную терапию |
Оценка активности и влияния терапии на периферический артрит.
-
Оценивают ЧБС из 68 и ЧПС из 66, дистальные межфаланговые суставы стоп не учитывают.
-
Оценивают височно-нижнечелюстные, грудино-ключичные, ключично-акромиальные, плечевые, локтевые, лучезапястные суставы, I-V ПЯФ, I межфаланговые, проксимальные межфаланговые, II-V дистальные межфаланговые суставы кистей, тазобедренные (оценивают только боль при пассивных движениях), коленные, голеностопные, суставы предплюсны, I-V ПЛФ, I межфаланговые, II-V проксимальные межфаланговые.
-
Для оценки активности ПсА пациентом и врачом, а также выраженности боли используют ВАШ (мм) или пятибалльную шкалу Likert, где:
Ответ на терапию оценивают по специально разработанному для ПсА критерию PsARC (Psoriatic Arthritis Response Criteria).
-
-
общая оценка активности ПсА врачом по пятибалльной шкале Likert: «отлично» - 1, «хорошо» - 2, «удовлетворительно» - 3, «плохо» - 4, «очень плохо» - 5;
-
общая оценка активности ПсА больным по пятибалльной шкале Likert: «отлично» - 1, «хорошо» - 2, «удовлетворительно» - 3, «плохо» - 4, «очень плохо» - 5.
Оценка эффективности предпринятой терапии у больных ПсА осуществляется в сроки, предусмотренные индивидуально для каждого лекарственного препарата (см. раздел «Лечение ПсА»).
Модифицированный суставной индекс Ричи используется для оценки степени выраженности пальпаторной болезненности в 68 суставах, которые указаны выше. В тазобедренных суставах боль определяется при пассивных движениях. Выраженность болезненности оценивается по четырехбалльной системе:
Данный индекс не используется самостоятельно, но входит в состав комплексного индекса активности заболевания (DAS - Disease Activity Score).
EULAR-критерии эффективности терапии - динамика DAS. Формулы DAS следующие.
DAS = 0,54х√(мИР)+0,065х(ЧПС)+0,330х1п (СОЭ)+0,0072хОЗП, (1)
где мИР - модифицированный индекс Ричи; ЧПС - из 66; ОЗП - общая оценка активности ПсА пациентом по ВАШ, мм.
Пороговые значения DAS для определения активности ПсА: высокая активность - DAS более 3,7; умеренная - 2,4 < DAS <3,7; низкая - DAS <2,4; DAS менее 1,6 - ремиссия.
DAS28 = 0,56х(√28ЧБС)+0,28х(√28ЧПС)+0,70х1п(СОЭ)+0,014х(ОЗП), (2)
где ЧБС - из 28; ЧПС - из 28; ОЗП - общая оценка заболевания пациентом по ВАШ, мм.
Для расчета DAS28 оценивают следующие суставы: плечевые, локтевые, лучезапястные, I-V пястно-фаланговые, I межфаланговые, II-V проксимальные межфаланговые, коленные.
Пороговые значения DAS28: высокая активность ПсА - DAS28 более 5,1; умеренная - 5,1 >DAS28 >3,2; низкая - DAS28 <3,2; DAS28 менее 2,6 - ремиссия.
Эффективность терапии оценивается по критериям EULAR:
Критерий PsARC используется для мониторинга эффективности терапии у больных ПсА с преимущественным поражением периферических суставов.
-
Оценка влияния терапии на энтезит.
-
Оценивают динамику энтезиального индекса LEI (Leeds Enthestis Index). LEI вычисляют простым суммированием уровня пальпаторной болезненности в баллах в шести парных точках прикрепления энтезисов, таких как ахиллово сухожилие, латеральный надмыщелок плечевой кости, медиальный мыщелок бедренной кости. Градация: 0 - «нет боли», 1 - «боль есть», максимально - 6 баллов.
-
-
Оценка активности и влияния терапии на спондилит.
-
Оценивают на основании изменения индекса активности АС BASDAI [самоопросник из шести вопросов, для ответа используется числовая рейтинговая шкала от 0 («очень хорошо») до 10 («очень плохо»)]. BASDAI используют у больных ПсА как для оценки активности поражения позвоночника, так и для эффективности терапии - оценки влияния на спондилит.
-
BASDAI менее четырех без нарушения функции соответствует низкой активности псориатического спондилита.
-
BASDAI более четырех без нарушения функции и BASDAI менее четырех в сочетании с нарушением функции соответствует умеренной активности.
-
BASDAI более четырех в сочетании с нарушением функции соответствует высокой активности.
-
Уменьшение BASDAI на 50% (BASDAI 50) свидетельствует о наличии ответа на терапию.
-
-
-
Оценка функционального индекса качества жизни у больных ПсА проводится с помощью функционального индекса качества жизни (HAQ).
-
Индивидуальная регистрационная карта для оценки активности ПсА и ответа на терапию представлена в приложении 1.
Оценка активности псориаза и ответа на терапию
Эффективность терапии при псориатическом поражении кожи определяют на основании динамики PASI и BSA (%). Терапию следует считать эффективной при уменьшении PASI по сравнению с исходным значением не менее чем на 50% (оптимально - на 75 или 90%) или уменьшении BSA.
-
Индекс PASI до 10 баллов соответствует легкой степени заболевания, 10 баллов и более - среднетяжелой и тяжелой степени псориаза.
-
Расчет BSA - ладонь пациента до средних фаланг пальцев соответствует 1% площади тела. При распространенном псориазе (BSA >10%) рассчитывают PASI.
-
Расчет PASI - композитная оценка эритемы (Э), инфильтрации (И), шелушения (Ш) и площади (S) псориатической бляшки.
-
Для расчета PASI тело условно разделяют на четыре области: голову (г), туловище (т), руки (р), ноги (н). Для каждой из них оценивают следующее.
-
Площадь псориатического поражения кожи (S) определяют сначала в процентах из расчета: на голове ладонь пациента соответствует 10%, на туловище - 3,3%, на руках - 5%, на ногах - 2,5%; а затем в баллах: 0 - нет ПсО, 1 - ПсО поражено менее 10% площади любой из указанных частей тела, 2 - ПсО поражено от 10 до 29%, 3 - от 30 до 49%, 4 - от 50 до 69%, 5 - от 70 до 89%, 6 - от 90 до 100%.
-
Эритему, инфильтрацию и шелушение определяют в баллах: 0 - отсутствие псориаза, 1 - минимальная выраженность, 2 - умеренная, 3 - значительная, 4 - максимальная.
-
Формула расчета:
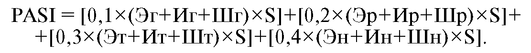
Диапазон изменений - от 0 до 72 баллов.
Расчет PASI доступен в режиме онлайн на сайте: http://www.dermnetnz.org/scaly/pasi.html, обучающее видео - на сайте GRAPPA (Group for Research and Assessement of Psoriasis and Psoriatic Arthritis): http://www.grappanetwork.org.
Для оценки тяжести псориаза и ответа на терапию используют дерматологический индекс качества жизни - DLQI (Dermatology Life Quality Index - Finlay A.Y., 1994) в форме самооценки пациентов из 10 вопросов (табл. 3.3).
Таблица 3.3. Вопросы анкеты дерматологического индекса качества жизни (DLQI)
1 |
Насколько сильно Вас беспокоят зуд, боль, жжение, болезненность кожи за последнюю неделю? |
2 |
Насколько неуверенно Вы чувствовали себя из-за состояния своей кожи за последнюю неделю? |
3 |
Насколько сильно состояние Вашей кожи мешало Вам при совершении покупок, работе по хозяйству за последнюю неделю? |
4 |
Насколько сильно состояние Вашей кожи влияло на выбор носимой Вами одежды за последнюю неделю? |
5 |
Насколько сильно состояние Вашей кожи помешало Вашим контактам с окружающими, активному отдыху за последнюю неделю? |
6 |
Насколько сильно состояние Вашей кожи помешало Вам в занятиях физкультурой и спортом за последнюю неделю? |
7 |
Помешало ли Вам состояние Вашей кожи в работе или учебе за последнюю неделю? |
8 |
Влияло ли состояние Вашей кожи на отношения с друзьями, близкими, родственниками, партнерами за последнюю неделю? |
9 |
Насколько сильно состояние Вашей кожи затрудняло Вам интимные отношения за последнюю неделю? |
10 |
Насколько сильно лечение Вашего заболевания изменило порядок Вашей жизни (например, Вы потеряли много времени, денег, уделяли меньше внимания работе, семье)? |
Каждый вопрос оценивается по трехбалльной системе: очень сильно (очень часто) - 3 балла, сильно (часто) - 2 балла, несильно - 1 балл, совсем нет или затрудняюсь ответить - 0 баллов. На 7-й вопрос при ответе «да» - 3 балла, при ответе «нет» - 0 баллов. Если без ответа остается более двух вопросов, анкета не засчитывается. Подсчет индекса осуществляется простым суммированием всех баллов: минимальное значение - 0 баллов, максимальное значение - 30 баллов. Чем больше показатель, тем более отрицательное воздействие оказывает заболевание на качество жизни.
PASI и DLQI используются как для оценки активности, так и мониторинга эффективности терапии у больных ПсА с активным псориазом.
Скрининг и ранняя диагностика ПсА (рис. 3.1).
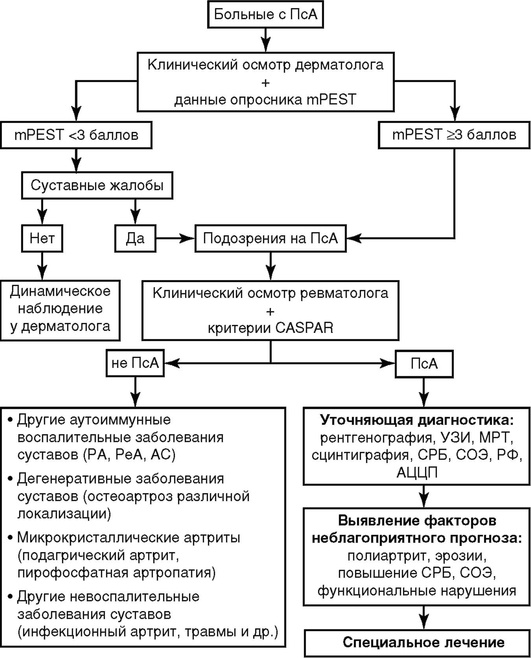
Рис. 3.1. Общая схема скрининга больных с псориатическим артритом
-
Все пациенты с ПсО при наличии суставных жалоб должны быть осмотрены врачом-ревматологом в целях ранней диагностики ПсА, предупреждения развития деструкции суставов и функциональных нарушений.
-
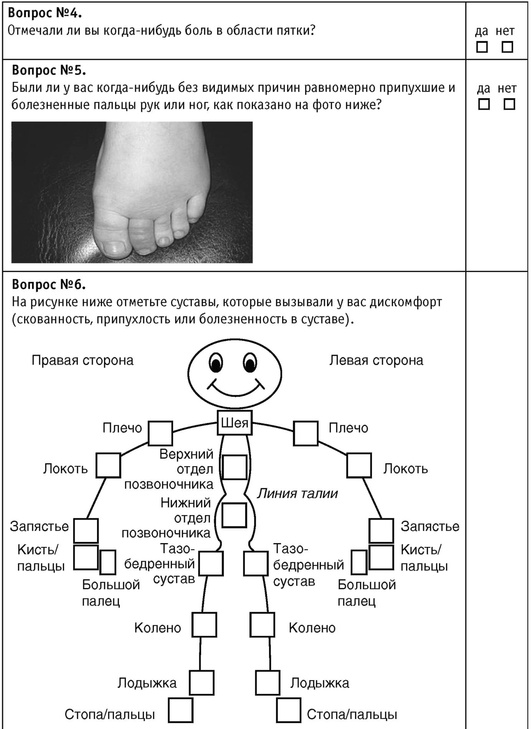
Пациенты с ПсО, суставными жалобами должны быть скринированы на наличие ПсА с помощью опросника (табл. 3.4), при подозрении на ПсА все пациенты нуждаются в консультации ревматолога.
-
К факторам риска возможного развития и/или неблагоприятного течения ПсА относятся ПсО волосистой части головы, инверсный ПсО, ониходистрофии. Диагностика ПсА у больных ПсО с признаками воспалительного заболевания суставов осуществляется на основе критериев CASPAR.
Каждый положительный ответ на вопрос соответствует 1 баллу, при суммарном mPEST >3, а также при суставных жалобах и mPEST менее трех дерматолог предполагает наличие у больного ПсА и направляет на консультацию к ревматологу.
Таблица 3.4. Опросник mPEST (modified Psoriasis Epydemiology Screening Tool) - российская модификация скринингового опросника для выявления псориатического артрита у больных псориазом
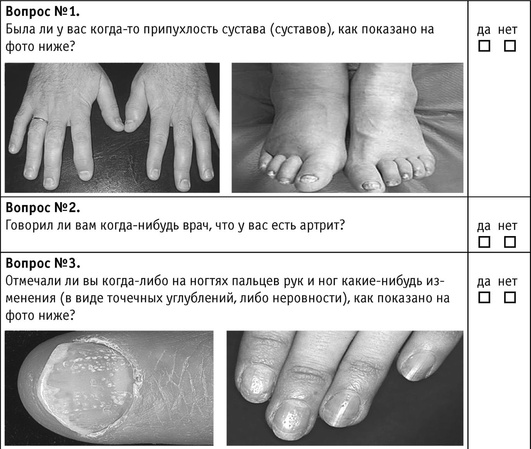
Окончание табл. 3.4
Оценка факторов риска неблагоприятных исходов, определяющих тактику ведения больных
-
К факторам риска неблагоприятного прогноза ПсА, которые могут влиять на выбор терапии, относят полиартрит, наличие эрозий суставов, потребность в активном лечении при первом обращении к врачу, предшествующий прием ГК, увеличение СОЭ/СРБ. Дактилит - прогностически неблагоприятный фактор для развития эрозий суставов.
-
К другим факторам, влияющим на выбор терапии, относят коморбидные заболевания: АГ, метаболический синдром, ИБС, ожирение, СД 2-го типа, неалкогольное или алкогольное повреждение печени, заболевания ЖКТ, носительство инфекции вирусов гепатитов В и С, ВИЧ, туберкулезной инфекции (активной и латентной), депрессии.
-
Рекомендуется регулярный скрининг больных на традиционные факторы риска ССЗ: курение, ожирение, гиперлипидемию, АГ, СД.
-
Коррекцию традиционных факторов кардиоваскулярного риска необходимо проводить согласно национальным рекомендациям для общей популяции.
-
Всем больным ПсА необходимо придерживаться здорового образа жизни, который включает регулярные физические упражнения в рамках комплекса ЛФК для больных с заболеванием опорно-двигательного аппарата, контроль массы тела, снижение потребления алкоголя и отказ от курения.
-
Показано умеренное и кратковременное аналгезирующее действие иглоукалывания, магнито- и лазеротерапии, гомеопатии, бальнеолечения; влияние на прогноз заболевания не доказано (уровень доказательности D).
Модели пациента
В соответствии с гетерогенной клинической картиной ПсА в практике формируются следующие клинические модели пациентов.
-
Больной ПсА преимущественно с периферическим артритом низкой и умеренной активности, при отсутствии факторов неблагоприятного прогноза (М07.3/М07.0), взрослый - специализированная медицинская амбулаторная помощь и/или в условиях дневного стационара.
-
Больной ПсА преимущественно с периферическим артритом умеренной и высокой активности, при наличии факторов неблагоприятного прогноза (М07.3/М07.0), взрослый - специализированная, в том числе высокотехнологичная, медицинская помощь в условиях стационара с переходом на этап амбулаторной помощи и/или дневного стационара.
-
Больной ПсА преимущественно со спондилитом умеренной и высокой активности (М07.2), взрослый - специализированная, в том числе высокотехнологичная, медицинская помощь в условиях стационара с переходом на этап амбулаторной помощи и/или дневного стационара.
-
Больной ПсА преимущественно со спондилитом низкой активности (М07.2), взрослый - специализированная медицинская амбулаторная помощь и/или в условиях дневного стационара.
-
Больной ПсА преимущественно с дактилитом низкой активности (М07.3/М07.0), взрослый - специализированная медицинская амбулаторная помощь и/или в условиях дневного стационара.
-
Больной ПсА преимущественно с дактилитом умеренной и высокой активности (М07.3/М07.0), взрослый - специализированная, в том числе высокотехнологичная, медицинская помощь в условиях стационара с переходом на этап амбулаторной помощи и/или дневного стационара.
-
Больной ПсА преимущественно с энтезитом низкой активности (М07.3/М07.0), взрослый - специализированная медицинская амбулаторная помощь и/или в условиях дневного стационара.
-
Больной ПсА преимущественно с энтезитом умеренной и высокой активности (М07.3/М07.0), взрослый - специализированная, в том числе высокотехнологичная, медицинская помощь в условиях стационара с переходом на этап амбулаторной помощи и/или дневного стационара.
-
Больной ПсА с периферическим артритом, дактилитом, энтезитом умеренной и высокой активности, с факторами неблагоприятного прогноза, коморбидными заболеваниями (М07.3/М07.0), взрослый - специализированная, в том числе высокотехнологичная, медицинская помощь в условиях стационара с переходом на этап амбулаторной помощи и/или дневного стационара.
Методы лечения заболевания/состояния
Общие рекомендации
ПсА - гетерогенное, потенциально тяжелое ИВРЗ, которое сопровождается снижением продолжительности и качества жизни больных, высоким уровнем коморбидных заболеваний и нуждается в мультидисциплинарном подходе к диагностике и терапии.
Лечение больных ПсА с преимущественным поражением опорно-двигательного аппарата осуществляется ревматологом при консультировании дерматовенерологом; при наличии у пациентов с ПсА клинически значимого активного (тяжелого) псориаза диагностика и лечение осуществляются совместно ревматологом и дерматологом в соответствии с порядком оказания медицинской помощи.
Цели фармакотерапии ПсА - достижение ремиссии или минимальной активности основных клинических проявлений заболевания, замедление или предупреждение рентгенологической прогрессии, увеличение продолжительности и качества жизни пациентов, а также снижение риска развития коморбидных заболеваний. Выбор лечения ПсА основывается на совместном решении врача и пациента.
Для лечения больных ПсА применяют НПВП, ГК, БПВП, ГИБП.
Лечение всеми противоревматическими препаратами может сопровождаться развитием НЛР, которые могут ухудшать течение болезни и требуют быстрого их выявления и коррекции. Перед назначением противоревматических препаратов у всех пациентов с АС необходимо выявить потенциальные факторы риска НЛР (или осложнений) на фармакотерапию (глава 1).
При ПсА эффективность лечения рекомендуется оценивать каждые 3-6 мес, решение об изменении или продолжении лечения принимается в зависимости от достижения ремиссии или минимальной активности ПсА. Общая схема назначения терапии представлена на рис. 3.2.
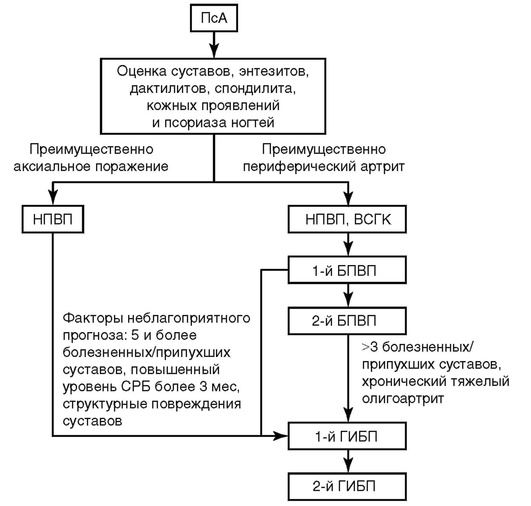
Рис. 3.2. Общая схема назначения лечения при псориатическом артрите
Нестероидные противовоспалительные препараты
НПВП применяются у пациентов с активным ПсА для уменьшения симптомов артрита, энтезита, дактилита, спондилита.
-
До начала терапии оценивают потенциальные риски от их применения со стороны ССС и ЖКТ.
-
НПВП не тормозят прогрессирование деструкции суставов и используются в комбинации с БПВП и внутрисуставным введением ГК (уровень доказательности А).
-
Не доказано преимущество какой-либо одной группы НПВП или связи случаев обострения ПсО c их приемом (уровень доказательности А/D).
Глюкокортикоиды
Системное лечение ГК не проводят в связи с высоким риском обострения (утяжеления) псориаза (уровень доказательности С).
При моно- и олигоартрите, дактилите, теносиновите, энтезите (в пяточной, локтевой областях) проводят локальное введение ГК в суставы, места прикрепления сухожилий к костям (главным образом, пяточные области, локтевые и коленные суставы), а также по ходу сухожилий сгибателей пальцев кистей и стоп (уровень доказательности D).
Базисные противовоспалительные препараты
У пациентов с активным ПсА и факторами неблагоприятного прогноза БПВП следует назначать на как можно более ранней стадии (длительность ПсА от нескольких недель до 2 лет) (уровень доказательности В).
У пациентов с активным ПсА и ПсО препаратом выбора является МТ (уровень доказательности А).
-
Перед назначением МТ необходимо оценить факторы риска НЛР (прием алкоголя), исследовать лабораторные параметры (АСТ, АЛТ, альбумин, креатинин, глюкоза, липиды, клинический анализ крови, тест на беременность), маркеры вирусных инфекций (ВИЧ, гепатиты В и С), провести рентгенографическое исследование органов грудной клетки (уровень доказательности С).
-
В начале лечения МТ и при увеличении его дозы необходимо проводить контроль за уровнем АЛТ и АСТ, Y-глутамилтранспептидазы, щелочной фосфатазы, креатинина, клинический анализ крови каждые 2 нед в течение 2 мес, а затем - каждые 3 мес; клиническую оценку НЛР и/или факторов риска следует проводить во время каждого визита пациента.
-
Целесообразно назначение парентеральной (подкожной) формы МТ в связи с более высокой эффективностью и переносимостью по сравнению с таблетированным МТ в эквивалентных дозах (уровень доказательности В).
-
При недостаточной эффективности (или плохой переносимости) таблетированной формы МТ до смены терапии БПВП и назначения ГИБП следует перевести пациентов на подкожную форму препарата (уровень доказательности D); у пациентов с высокой активностью ПсА, которым показано назначение высокой дозы МТ (>15 мг), рекомендуется начинать лечение с подкожной формы препарата (уровень доказательности D).
-
На фоне лечения МТ обязателен прием фолиевой кислоты в дозе не менее 5 мг в неделю через 24 ч после приема (введения) МТ (уровень доказательности А).
-
При наличии противопоказаний (или плохой переносимости) к лечению МТ следует назначить другие БПВП с учетом тяжести псориаза и артрита (уровень доказательности А/В).
-
БПВП могут уменьшать выраженность дактилита в рамках влияния на периферический артрит.
-
Не доказана способность БПВП влиять на энтезит и спондилит, а также задерживать образование эрозий в суставах.
-
БПВП применяются одновременно с НПВП, внутрисуставным введением ГК, ГИБП.
-
Результаты терапии БПВП оценивают каждые 3-6 мес, в эти сроки определяется целесообразность их дальнейшего применения.
-
При ПсА БПВП применяются длительно, при достижении ремиссии заболевания возможны снижение дозы или временная отмена (уровень доказательности D).
-
При ПсА минимальной или умеренной активности в сочетании с распространенными формами ПсО, включая пустулезный псориаз и эритродермию, препаратом выбора является циклоспорин А (ЦсА) в дозе 2,5-5 мг/кг (уровень доказательности D).
-
Комбинированное лечение МТ и ЦсА не рекомендуется в связи с высоким риском развития НЛР (уровень доказательности D).
Метотрексат
Лечение МТ следует начинать с дозы 10-15 мг/нед с увеличением по 5 мг каждые 2-4 нед (не более 25 мг/нед) в зависимости от эффективности и переносимости (уровень доказательности B). При необходимости назначения высокой дозы МТ (>15 мг/нед) целесообразно назначение подкожной формы препарата (уровень доказательности В).
Циклоспорин А
Назначают из расчета 2,5-5,0 мг/кг массы тела в сутки. При достижении клинического эффекта дозу препарата постепенно снижают до полной отмены. В случае постоянно рецидивирующего течения ПсО и невозможности полной отмены препарата назначают минимально эффективную дозу на длительное время, но не более 2 лет, в связи с риском кардиоваскулярных осложнений и необратимым нарушением функций почек. На фоне лечения рекомендуется оценка НЛР, контроль за функциями печени и почек, уровнем АД.
Лефлуномид
Начальная доза составляет 100 мг однократно в течение 3 дней, затем переходят на поддерживающее лечение - 10-20 мг 1 раз в сутки. На фоне лечения рекомендуются оценка НЛР (сходных с таковыми у МТ), контроль за функцией печени и крови.
Сульфасалазин
Лечение начинают с 500 мг/сут, еженедельно прибавляя по 500 мг до лечебной дозы 2 г/сут. Действие СУЛЬФ оценивают через 6-8 нед, наибольший эффект наступает через 12-16 нед. При отсутствии эффекта целесообразно увеличить дозу препарата до 3 г/сут.
В последнее время для лечения ПсА зарегистрирован таргетный синтетический (тс) БПВП апремиласт (АПР) - пероральный ингибитор фосфодиэстеразы 4-го типа (ФДЭ4).
Генно-инженерные биологические препараты
В настоящее время в Российской Федерации для лечения ПсА зарегистрированы следующие ГИБП: ингибиторы ФНО-α (ИНФ, АДА, ЭТЦ, ГЛМ и ЦЗП), моноклональные антитела к интерлейкину (ИЛ) 12/23 - устекинумаб (УСТ) и моноклональные антитела к ИЛ-17 - секукинумаб (СЕК).
-
Перед назначением всех перечисленных выше ГИБП обязательным является скрининг больных на туберкулез (см. главу 1).
-
До начала лечения ГИБП больным проводится анализ крови на гепатиты В, С и ВИЧ, а также клинический скрининг на наличие инфекционных заболеваний.
-
При ПсА все ингибиторы ФНО-α уменьшают активность артрита, энтезита, дактилита, спондилита и псориаза, а также задерживают рентгенологическое прогрессирование в суставах, улучшают функциональное состояние больных и существенно не различаются по спектру, частоте и выраженности НЛР (уровень доказательности А).
-
Данные о влиянии ингибиторов ФНО-α на спондилит при ПсА экстраполированы из РКИ при АС и аксиальном спондилоартрите.
-
Больным ПсА с активным спондилитом в первую очередь назначают ингибиторы ФНО-α (уровень доказательности А).
-
При неэффективности одного ингибитора ФНО-α пациента переводят на лечение другим ингибитором ФНО-α или УСТ (уровень доказательности А).
-
Ингибиторы ФНО-α используют как в режиме монотерапии, так и в сочетании с МТ (уровень доказательности А).
-
Показания к назначению ингибиторов ФНО-α при ПсА:
-
Отсутствие ремиссии или минимальной активности заболевания на фоне лечение МТ (или другим БПВП) в течение >3-6 мес, а также при наличии или появлении эрозий суставов, несмотря на прием БПВП (уровень доказательности А).
-
Множественные энтезиты с функциональными нарушениями, несмотря на лечение НПВП, ГК (внутрисуставно) (уровень доказательности А).
-
Острый распространенный дактилит (вовлечение трех пальцев и более) с функциональными нарушениями, несмотря лечение НПВП, ГК (внутрисуставно), БПВП (уровень доказательности А).
-
Активный спондилит (BASDAI >4) с функциональными нарушениями, несмотря на лечение НПВП в оптимальных дозах в течение более 4 нед (уровень доказательности С).
-
Активный ПсА при наличии факторов неблагоприятного прогноза (полиартрита, эрозий, повышения уровня СРБ, предшествующего приема ГК), при клинически значимом псориазе (по согласованию с дерматологом) даже без предшествующего назначения БПВП (уровень доказательности D).
-
-
Данные о применении ингибиторов ФНО-α (и УСТ) в сочетании с другими БПВП, кроме МТ.
-
УСТ подавляет активность артрита, дактилита, энтезита и псориаза, задерживает рентгенологическое прогрессирование эрозий суставов, улучшает качество жизни больных; применяется как в режиме монотерапии, так и в комбинации с МТ (уровень доказательности А).
-
-
с активным периферическим артритом с предшествующей неэффективностью НПВП, ГК (внутрисуставно), БПВП;
-
с множественным дактилитом (вовлечением трех пальцев и более) с функциональными нарушениями, несмотря на лечение НПВП, ГК (внутрисуставно), БПВП;
-
с множественными энтезитами с функциональными нарушениями, несмотря на лечение НПВП, ГК (внутрисуставно) (уровень доказательности А).
-
-
Ожирение, курение, жировой гепатоз, наличие атеросклеротических бляшек в сонных артериях (проявление атеросклероза) снижают эффективность терапии МТ и ГИБП у больных ПсА.
-
На фоне лечения ГИБП может развиться первичная или вторичная неэффективность терапии.
-
Первичная неэффективность - отсутствие эффекта через 3 мес терапии.
-
Вторичная неэффективность развивается в разные сроки у пациентов с начальным выраженным эффектом терапии ГИБП (ее связывают с образованием нейтрализующих антител, снижающих эффективность ГИБП).
-
Применение МТ снижает риск образования нейтрализующих антител, способствует увеличению эффективности терапии и уменьшению риска развития вторичной неэффективности.
-
-
Лечение МТ и ингибиторами ФНО-α и особенно применение комбинированной терапии МТ и ингибиторами ФНО-α снижают риск развития кардиоваскулярных осложнений (уровень доказательности С).
Рекомендуемые дозы ГИБП.
-
ИНФ по 5 мг/кг внутривенно капельно на 0-2-6-й неделе, далее каждые 6-8 нед; при отсутствии эффекта в течение 6 нед продолжать лечение нецелесообразно.
-
ГЛМ по 50 мг 1 раз в 28 дней подкожно. У пациентов массой тела более 100 кг ГЛМ применяют в дозе 100 мг подкожно с той же частотой.
-
ЦЗП используют сначала в индукционной дозе по 400 мг подкожно на 0-2-4-й неделе, далее по 200 мг подкожно 1 раз в 2 нед или 400 мг подкожно 1 раз в 4 нед.
-
УСТ по 45 мг подкожно, второе введение проводят через 4 нед, далее каждые 12 нед. У пациентов массой тела более 100 кг УСТ применяют в дозе 90 мг подкожно с той же частотой.
Ниже суммированы общие рекомендации по лечению ПсА с учетом клинической гетерогенности (табл. 3.5-3.7).
Таблица 3.5. Общие рекомендации по лечению периферического артрита, спондилита и энтезита при псориатическом артрите
| Общие рекомендации по лечению периферического артрита при ПсА | ||
|---|---|---|
Активность периферического артрита |
Лечение |
Уровень доказательности |
Низкая, без факторов неблагоприятного прогноза |
НПВП |
А |
ГК (внутрисуставно) |
D |
|
Умеренная или высокая, при наличии факторов неблагоприятного прогноза |
БПВП: |
|
|
А |
|
|
А |
|
|
А |
|
|
В |
|
Умеренная или высокая, при наличии факторов неблагоприятного прогноза |
Ингибиторы ФНО-α |
А |
УСТ |
А |
|
Общие рекомендации по лечению спондилита при ПсА |
||
Активность спондилита |
Лечение |
Уровень доказательности |
Низкая, без выраженных функциональных нарушений |
НПВП |
А |
Физиотерапия |
D |
|
Образование пациентов, обезболивание, ЛФК |
D |
|
Умеренная или высокая, в сочетании с функциональными нарушениями |
Ингибиторы ФНО-α |
А (экстраполировано из РКИ по АС) |
УСТ |
А (данные РКИ, наблюдательные исследования) |
|
Общие рекомендации по лечению энтезита при ПсА |
||
Активность энтезита |
Лечение |
Уровень доказательности |
Низкая, без выраженных функциональных нарушений |
НПВП |
D |
ГК (внутрисуставно) |
D |
|
Физиотерапия |
D |
|
Умеренная или высокая, в сочетании с функциональными нарушениями |
НПВП |
D |
БПВП |
D |
|
Ингибиторы ФНО-α |
A |
|
УСТ |
А (данные РКИ) |
|
Таблица 3.6. Общие рекомендации по лечению дактилита при псориатическом артрите
| Активность дактилита | Лечение | Уровень доказательности |
|---|---|---|
Поражение ограниченного числа пальцев без эрозий суставов и выраженных функциональных нарушений |
НПВП |
D |
ГК (внутрисуставно) |
D |
|
Поражение многих пальцев, появление эрозий суставов и выраженных функциональных нарушений |
НПВП |
D |
ГК (внутрисуставно) |
D |
|
БПВП |
D |
|
Ингибиторы ФНО-α |
A (экстраполировано для всех ингибиторов ФНО-α из РКИ по оценки эффективности ГЛМ) |
|
УСТ |
А (данные соответствующих РКИ) |
Таблица 3.7. Рекомендации по лечению псориатического артрита с учетом клинической гетерогенности
| Клинические проявления ПсА | Рекомендованы | Условно рекомендованы | Не рекомендованы | Нет достаточной доказательной базы |
|---|---|---|---|---|
Периферический артрит, не применявшие БПВП |
Одновременно БПВП, ингибиторы ФНО-α |
НПВП, ГК (внутрисуставно) |
- |
УСТ |
Периферический артрит, неэффективность БПВП |
Ингибиторы ФНО-α, УСТ |
НПВП, смена БПВП, ГК (внутрисуставно) |
- |
- |
Периферический артрит, неэффективность ГИБП |
Смена ингибиторов ФНО-α, УСТ |
НПВП, ГК (внутрисуставно) |
- |
- |
Псориатический спондилит, не применявшие ГИБП (экстраполировано из АС) |
НПВП, физиотерапия, простое обезболивание, ингибиторы ФНО-α |
УСТ |
БПВП, ТЦЗ, РТМ |
- |
Псориатический спондилит, неэффективность ингибиторов ФНО-α (экстраполировано из АС) |
НПВП, физиотерапия, простое обезболивание, смена ингибитора ФНО-α, УСТ |
Физиотерапия, простое обезболивание |
- |
- |
Энтезит |
Ингибиторы ФНО-α, УСТ |
НПВП, физиотерапия, ГК (внутри суставно) (с осторожностью) |
БПВП |
- |
Дактилит |
Ингибиторы ФНО-α, УСТ |
НПВП, ГК (внутри-суставно), БПВП |
- |
- |
У больных с активным периферическим артритом при наличии факторов неблагоприятного прогноза БПВП назначают как можно раньше.
Коды по АТХ и фармакотерапевтические группы Государственного реестра лекарственных средств представлены в табл. 3.8.
Таблица 3.8. Коды по анатомо-терапевтическо-химической классификации и фармакотерапевтические группы базисных противовоспалительных и генно-инженерных биологических препаратов
| МНН | Фармакотерапевтическая группа Государственного реестра лекарственных средств | Код по АТХ ВОЗ |
|---|---|---|
МТ |
Противоопухолевое средство - антиметаболит |
L01BA01 |
ЛЕФ |
Иммунодепрессанты |
L04AA13 |
СУЛЬФ |
Антибактериальное и противовоспалительное кишечное средство |
A07EC01 |
ЦсА |
Иммунодепрессанты |
L04AD01 |
АДА |
Иммунодепрессанты |
L04AB04 |
ЭТЦ |
Ингибитор ФНО-α |
L04AB01 |
ГЛМ |
Ингибитор ФНО-α |
L04AB06 |
ЦЗП |
Антитела моноклональные |
L04AB05 |
УСТ |
Ингибитор ИЛ |
L04AC05 |
* В низких дозах, применяемых для лечения РА, не влияет на метаболизм клеток.
Реабилитационные мероприятия
Не разработаны.
Меры по профилактике заболевания
Первичная профилактика не разработана. Вторичная - направлена на снижение активности ПсА, сохранение функциональной способности суставов и позвоночника, предупреждение или замедление темпов рентгенологического прогрессирования. Включает адекватную стандартную терапию [НПВП, ГК (внутрисуставно), БПВП] и лечение ГИБП, а также проведение реабилитационных мероприятий.
Список литературы
-
Olivieri I., Padula A., D’Angelo S., Cutro M.S. Psoriatic arthritis sine psoriasis // J. Rheumatol. 2009. Suppl. 83. P. 28-29. doi: 10.3899/jrheum.090218.
-
Gelfand J.M., Gladman D.D., Mease P.J. et al. Epidemiology of psoriatic arthritis in the population of the United States // J. Am. Acad. Dermatol. 2005. Vol. 53. P. 573.
-
Mease P.J. Psoriatic Arthritis: update on pathophysiology, assessment and management // Ann. Rheum. Dis. 2011. Vol. 70, suppl. P. 77-84. doi: 10.1136/ard.2010.140582.
-
Taylor W.J., Gladman D.D., Helliwell P.S. et al. Classification criteria for psoriatic arthritis: development of new criteria from a large international study // Arthritis Rheum. 2006. Vol. 54. P. 2665-2673.
-
Sieper J., Van der Heijde D., Landewe R. et al. New criteria for inflammatory back pain in patients with chronic back pain: a real patient exercise by experts from the Assessment of SpondyloArthritis International Society (ASAS) // Ann. Rheum. Dis. 2009. Vol. 68. P. 784-788. doi: 10.1136/ard.2008.101501.
-
Prey S., Paul C., Bronsard V. et al. Assessment of risk of psoriatic arthritis in patients with plaque psoriasis: a systematic review of the literature // J. Eur. Acad. Dermatol. Venereol. 2010. Vol. 24, suppl. 2. P. 31-35. doi: 10.1111/J.1468-3083.2009.03565.x.
-
Gossec L., Smolen J., Gaujoux-Viala C. et al. European League Against Rheumatism recommendations for the management of psoriatic arthritis with pharmacological therapies // Ann. Rheum. Dis. 2012. Vol. 71, N 1. P. 4-12. doi: 10.1136/annrheumdis-2011-200350.
-
Scottish Intercollegiate Guidelines Network (SIGN publication No. 121). Diagnosis and management of psoriasis and psoriatic arthriits in adult: a national clinical guideline. October 2010. URL: http://www.sign.ac.uk.
-
Mease P.J. Measures of psoriatic arthritis // Arthritis Care Res. (Hoboken). 2011. Vol. 63, suppl. 11. P. 64-85. doi: 10.1002/acr.20577.
-
Mease P.J. Assessment tools in psoriatic arthritis // J. Rheumatol. 2008. Vol. 35. P. 1426-1430.
-
Eder L., Chandran V., Shen H. et al. Is ASDAS better than BASDAI as a measure of disease activity in axial psoriatic arthritis? // Ann. Rheum. Dis. 2010. Vol. 69. P. 2160-2164. doi: 10.1136/ard.2010.129726.
-
Gladman D.D., Mease P.J., Strand V. et al. Consensus on a core set of domains for psoriatic arthritis // J. Rheumatol. 2007. Vol. 34. P. 1167-1170.
-
Ritchlin C.T., Kavanaugh A., Gladman D.D. et al. Treatment recommendations for psoriatic arthritis // Ann. Rheum. Dis. 2009. Vol. 68. P. 1387-1394. doi: 10.1136/ard.2008.094946.
-
Saber T.P., Ng C.T., Renard G. et al. Remission in psoriatic arthritis: is it possible and how can it be predicted? // Arthritis Res. Ther. 2010. Vol. 12, N 3. P. 94. doi: 10.1186/ar3021.
-
Coates L.C., Helliwell P.S. Validation of minimal disease activity criteria for psoriatic arthritis using interventional trial data // Arthritis Care Res. (Hoboken). 2010. Vol. 62. P. 965-969. doi: 10.1002/acr.20155.
-
Coates L.C., Cook R., Lee K.A. et al. Frequency, predictors, and prognosis of sustained minimal disease activity in an observational psoriatic arthritis cohort // Arthritis Care Res. (Hoboken). 2010. Vol. 62. P. 970-976. doi: 10.1002/acr.20162.
-
Lie E., Van der Heijde D., Uhliq T. et al. Effectiveness and retention rates of methotrexate in psoriatic arthritis in comparison with methotrexate-treated patients with rheumatoid arthritis // Ann. Rheum. Dis. 2010. Vol. 69. P. 671-676. doi: 10.1136/ard.2009.113308.
-
Ravindran V., Scott D.L., Choy E.H. A systematic review and meta-analysis of efficacy and toxicity of disease modifying anti-rheumatic drugs and biological agents for psoriatic arthritis // Ann. Rheum. Dis. 2008. Vol. 67. P. 855-859.
-
Abu-Shakra M., Gladman D.D., Thorne J.C. et al. Longterm methotrexate therapy in psoriatic arthritis: clinical and radiological outcome // J. Rheumatol. 1995. Vol. 22. P. 241-245.
-
Kalb R.E., Strober B., Weinstein G., Lebwohl M. Methotrexate and psoriasis: 2009 National Psoriasis Foundation Consensus Conference // J. Am. Acad. Dermatol. 2009. Vol. 60. P. 824-837. doi: 10.1016/j.jaad.2008.11.906.
-
Муравьев Ю.В., Денисов Л.Н., Алексеева А.В. и др. Открытое контролируемое рандомизированное 24-недельное сравнительное исследование инъекционной и таблетированной лекарственных форм метотрексата при ревматоидном артрите // Науч.-практ. ревматология. 2011. № 5. С. 58-61.
-
Fernandez Sueiro J.L., Juanola Roura X., Canete Crespillo J.D. et al. Consensus statement of the Spanish Society of Rheumatology on the management of biologic therapies in psoriatic arthritis // Rheumatol. Clin. 2011. Vol. 7. P. 179-188.
-
Menter A., Gottlieb A., Fedman S. et al. Guidelines of care for the management of psoriasis and psoriatic arthritis: Section 1. Overview of psoriasis and guidelines of care for the treatment of psoriasis with biologies // J. Am. Acad. Dermatol. 2008. Vol. 58. P. 826-850. doi: 10.1016/j.jaad.2008.02.039.
-
NICE technology appraisal guidance 199. Etanercept, infliximab and adali-mumab for the treatment of psoriatic arthritis URL: http://www.nice.org.uk. (Accessed October 11, 2011).
-
Van der Heijde D., Sieper J., Maksymowych W.P. et al. 2010 Update of the international ASAS recommendations for the use of anti-TNF agents in patients with axial spondyloarthritis // Ann. Rheum. Dis. 2011. Vol. 70. P. 905-908. doi: 10.1136/ard.2011.151563.
-
Greb J.E., Goldminz A.M., Gottlirb A.B. Insight on methotrexate in psoriatic disease // Clin. Immunol. 2016. URL: Dx.doi.org/10.1016/j.clinim.2016.07.008.
-
Manalo I.F., Gilbert K.E., Wu J.J. Subcutaneous methotrexate for symptomatic control of severe recalcitrant psoriasis: safety, efficacy, and patients acceptability // Psoriasis Teagets Ther. 2015. Vol. 5. P. 65-70.
-
Coates L.C., Moverkey A.R., McParland L. et al. Effect of tight control of inflammation in early psoriatic arthritis (TICOPA): a UK multicenter, open-label, randomized controlled trial // Lancet. 2015. Vol. 386. P. 2489-2498.