Российские клинические рекомендации. Ревматология / Е. Л. Насонов - Москва : ГЭОТАР-Медиа, 2017. - 464 с. - ISBN 978-5-9704-4261-6 |
Аннотация
Издание содержит клинические рекомендации по наиболее распространенным ревматическим заболеваниям и синдромам, подготовленные Ассоциацией ревматологов России. Они детально описывают действия врача по диагностике, лечению, профилактике и реабилитации. Соблюдение международной методологии при подготовке клинических рекомендаций гарантирует их современность, достоверность, обобщение лучшего мирового опыта и знаний, применимость на практике. Поэтому клинические рекомендации имеют преимущества перед традиционными источниками информации (учебники, монографии, руководства) и позволяют врачу принимать обоснованные клинические решения. Клинические рекомендации по ревматологии предназначены практикующим врачам-ревматологам, терапевтам, врачам всех специальностей, студентам старших курсов медицинских вузов.
ВВЕДЕНИЕ
Ревматическая полимиалгия (РП) - хроническое воспалительное заболевание неизвестной этиологии, поражающее лиц пожилого возраста, характеризующееся выраженными симметричными болями в области плечевого, тазового поясов и шеи, ограничением движений, часто сопровождается значительным повышением острофазовых показателей, анемией хронического заболевания, общими (конституциональными) симптомами. Отмечено нарастание распространенности с юга на север с наибольшим преобладанием в Скандинавских странах и в части США с аналогичным населением. Частота впервые выявленных случаев обычно колеблется между 10 и 50 на 100 тыс. населения в возрасте 50 лет и старше.
Отдельно выделенная нозологическая форма РП в МКБ-10 входит в подрубрику «Другие системные заболевания соединительной ткани» (М35). Височный артериит с РП (М31.5) входит в подрубрику «Другие некротизирующие васкулопатии» (М31), и обе нозологические формы входят в рубрику «Системные заболевания соединительной ткани» (М30-М36).
ДИАГНОСТИЧЕСКИЕ И КЛАССИФИКАЦИОННЫЕ КРИТЕРИИ
Диагностические критерии РП:
Диагноз РП считается достоверным при наличии по крайней мере трех любых из перечисленных выше признаков (чувствительность - 92%, специфичность - 80%).
Классификационные критерии РП включают балльную оценку следующих критериев при наличии необходимого условия (возраст >50 лет, двусторонняя боль плечах, увеличенная СОЭ, повышенный уровень СРБ):
Диагноз РП без УЗ-критериев квалифицируется как РП при наличии по крайней мере, 4 баллов или более (чувствительность - 68%, специфичность - 78%). Диагноз РП с УЗ-критериями квалифицируется как РП при наличии по крайней мере 5 баллов или более (чувствительность - 66%, специфичность - 81%).
Оценка воспалительной активности.
Воспалительная активность РП рассчитывается по формуле:
РП-СА = ВАШвр + ВАШб + СРБ + УСк х 0,1 + ППВ,
где РП-СА - счет активности РП; ВАШвр - общая оценка здоровья врачом по шкале от 0 до 10; ВАШб - оценка боли пациентом по шкале от 0 до 10; СРБ - уровень СРБ, мг/дл; УСк - утренняя скованность, минуты х 0,1; ППВ - подъем плеч вверх (шкала - 0-3).
Сумма менее семи расценивается как низкая активность болезни, 7-17 - умеренная, более 17 - высокая.
Стратификация риска - неприложимо.
Виды, формы, условия оказания медицинской помощи
Виды оказания медицинской помощи - специализированная, в том числе высокотехнологичная, а также скорая.
Формы медицинской помощи - плановая, неотложная.
Условия оказания помощи - амбулаторно, в дневном стационаре, стационарно.
Оценка факторов риска неблагоприятных исходов, определяющих тактику ведения больных
Факторы риска рецидива и потребность в длительной терапии в настоящее время окончательно не установлены. Основные предполагаемые факторы: женский пол, высокий показатель СОЭ (>40 мм/ч) и периферический артрит.
ЛЕЧЕНИЕ
Графическое представление (схема процесса) ведения пациента с данным заболеванием или состоянием отражено на рис. 9.1.
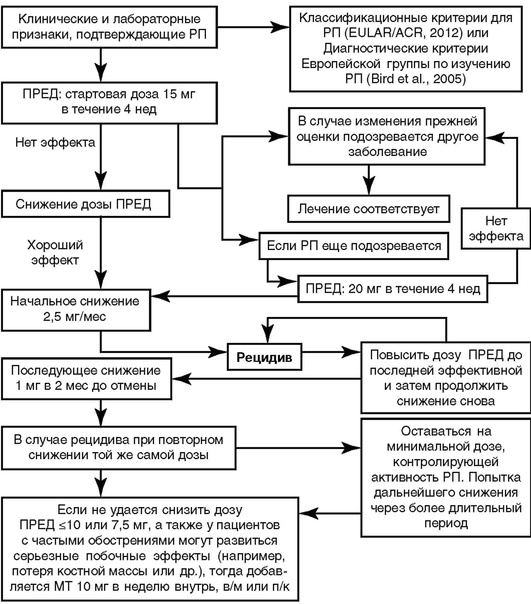
Рис. 9.1. Алгоритм ведения больного с ревматической полимиалгией
Методы лечения заболевания/состояния
Общие принципы ведения пациентов с ревматической полимиалгией
Основная цель фармакотерапии РП - достижение лекарственной ремиссии заболевания, а также снижение риска коморбидных заболеваний.
-
Лечение пациентов с РП должен проводить врач-ревматолог (в виде исключения - врач общей практики, но при консультативной поддержке врача-ревматолога) с привлечением специалистов других медицинских специальностей (кардиологов, эндокринологов, неврологов, офтальмологов и др.), и оно должно основываться на тесном взаимодействии врача и пациента.
-
Следует рекомендовать пациентам избегать факторов, которые могут спровоцировать обострение болезни (интеркуррентные инфекции, стресс и др.), отказаться от курения, стремиться к поддержанию нормальной массы тела.
-
Основное место в лечении РП занимает медикаментозная терапия ГК.
-
Немедикаментозные методы терапии являются дополнением медикаментозных. Их применяют у определенных групп пациентов по конкретным показаниям (например, ЛФК для профилактики гипотрофии мышечной ткани).
-
Для уменьшения болей, связанных с сопутствующим остеохондрозом, артрозом, возможно применение НПВП, которые дают хороший симптоматический (аналгетический) эффект при сопутствующей патологии, но не оказывают влияния на воспалительный процесс, обусловленный основным заболеванием (РП), и на прогноз заболевания и могут вызывать тяжелые НЛР со стороны ЖКТ и кардиоваскулярной системы. Для снижения риска НЛР применение НПВП при РП должно быть максимально ограниченным.
-
Лечение ГК (низкие/средние дозы) рекомендуется в качестве основной терапии РП, для купирования обострения и поддержания клинической ремиссии. Прием ГК сопровождается развитием НЛР, требующих тщательного мониторинга. Применение ГК при РП должно осуществляться ревматологами либо при их консультативной поддержке.
-
Для снижения кумулятивной дозы ГК возможно назначение МТ как стероидсберегающего средства в дозе 10-15 мг/нед внутрь или парентерально. Назначение МТ целесообразно инициировать в период начала снижения дозы ГК при строгой оценке пользы и риска у каждого пациента (учитывая общее состояние организма, наличие сопутствующей патологии).
-
В процессе лечения следует тщательно контролировать эффективность терапии (каждые 1-2 мес), подбирать дозу ГК в зависимости от активности заболевания.
-
При выборе дозы ГК необходимо учитывать длительность заболевания, степень воспалительной активности, число рецидивов РП, ответ на проводимую терапию, сопутствующую патологию (АГ, ИБС, СД, ОП и др.).
-
В случае сочетания РП с ГКА применяют более высокие дозы ГК внутрь, а также в ряде случаев (например, при поражении глаз - передней ишемической невропатии зрительного нерва или др.) проводят пульс-терапию метилпреднизолоном.
Лечение глюкокортикоидами
Для большинства пациентов с РП без сочетания с ГКА достаточно назначения ПРЕД в дозе 10-20 мг/сут или эквивалентной дозы метил-преднизолона.
Лечение РП подразделяется на несколько этапов: начальную терапию ГК (индукцию ремиссии), поддерживающую терапию (снижение дозы ГК), период отмены ГК.
Начальная терапия.
Стероидсберегающие препараты.
Цель - уменьшить продолжительность приема и кумулятивную дозу ГК и тем самым снизить риск НЛР на терапию ГК.
-
МТ внутрь и внутримышечно в дозе 10 мг/нед в комбинации с ПРЕД дает стероидсберегающий эффект, уменьшает количество рецидивов, повышает число случаев прекращения лечения ПРЕД, сокращает продолжительность терапии и его кумулятивную дозу (уровень доказательности В).
-
При недостаточной эффективности и переносимости (нетяжелые НЛР) МТ для приема внутрь целесообразно назначение парентеральной (подкожной) формы препарата (уровень доказательности D).
-
При рефрактерном ГК-течении РПМ и наличии противопоказаний к длительному применению ГК целесообразно назначение ТЦЗ (уровень доказательности В).
Список литературы
-
Dasgupta В., Cimmino M.A., Maradit Kremers H. et al. 2012 Provisional classification criteria for polymyalgia rheumatica: a European League Against Rheumatism/American College of Rheumatology collaborative initiative // Arthritis Rheum. 2012. Vol. 64. P. 943-954.
-
Dejaco C., Duftner C., Dasgupta B. et al. Polymyalgia rheumatica and giant cell arteritis: management of two diseases of the elderly // Aging Health. 2011. Vol. 7. P. 633-645.
-
Dejaco C., Singh Y.P., Perel P. et al. European League against Rheumatism; American College of Rheumatology. 2015 Recommendations for the management of polymyalgia rheumatica: a European League Against Rheumatism/American College of Rheumatology collaborative initiative // Ann. Rheum. Dis. 2015. Vol. 74. P. 1799-1807. doi: 10.1136/annrheumdis-2015-207492.
-
Salvarani C., Cantini F., Hunder G.G. Polymyalgia rheumatica and giant-cell arteritis // Lancet. 2008. Vol. 372. P. 234-245.
-
Бунчук Н.В. Ревматическая полимиалгия // Ревматические заболевания пожилых. М. : МЕДпресс-информ, 2010. С. 87-135.
-
Leeb B.F., Bird H.A. A disease activity score for polymyalgia rheumatica // Ann. Rheum. Dis. 2004. Vol. 63. P. 1279-1283.