Российские клинические рекомендации. Ревматология / Е. Л. Насонов - Москва : ГЭОТАР-Медиа, 2017. - 464 с. - ISBN 978-5-9704-4261-6 |
Аннотация
Издание содержит клинические рекомендации по наиболее распространенным ревматическим заболеваниям и синдромам, подготовленные Ассоциацией ревматологов России. Они детально описывают действия врача по диагностике, лечению, профилактике и реабилитации. Соблюдение международной методологии при подготовке клинических рекомендаций гарантирует их современность, достоверность, обобщение лучшего мирового опыта и знаний, применимость на практике. Поэтому клинические рекомендации имеют преимущества перед традиционными источниками информации (учебники, монографии, руководства) и позволяют врачу принимать обоснованные клинические решения. Клинические рекомендации по ревматологии предназначены практикующим врачам-ревматологам, терапевтам, врачам всех специальностей, студентам старших курсов медицинских вузов.
ВВЕДЕНИЕ
Заболеваемость подагрой составляет в различных популяциях от 5 до 70 на 1000 населения в год среди мужчин и 1-10 среди женщин. Распространенность подагры среди взрослого населения колеблется в развитых странах от 0,9 до 3,9%. Пик заболеваемости у мужчин - в возрасте 40-50 лет, у женщин - после 60 лет (в постменопаузальном периоде). Подагра среди мужчин встречается в 6-7 раз чаще, в старческом возрасте - в 3 раза чаще.
Лечение подагры проводят на протяжении всей жизни пациента, основу его составляет медикаментозная уратоснижающая терапия. Целью лечения является достижение нормативных (целевых) значений сывороточного уровня мочевой кислоты для предотвращения приступов артрита, рассасывания имеющихся отложений кристаллов моноурата натрия (МУН) и купирования артрита (в случае возникновения).
ТЕРМИНЫ И ОПРЕДЕЛЕНИЯ
Подагра - системное тофусное заболевание, характеризующееся отложением в различных тканях кристаллов МУН и развивающимся в связи с этим воспалением у лиц с гиперурикемией, обусловленной внешнесредовыми и/или генетическими факторами.
Гиперурикемия - повышенный сывороточный уровень мочевой кислоты в крови.
Тофус - очаговое скопление кристаллов мочевой кислоты в тканях в виде узлов.
КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЯ ИЛИ СОСТОЯНИЯ
Основные клинические проявления подагры: рецидивирующие атаки острого артрита, очаговое накопление кристаллов уратов с образованием тофусов в тканях (в области суставов, мягких тканей, различных органах), нефролитиаз, подагрическая нефропатия.
В развитии подагры выделяют четыре стадии:
-
бессимптомную гиперурикемию с наличием депозитов МУН, но без симптомов или анамнеза подагры (отсутствия приступов артрита и тофусов);
-
депозиты МУН с текущим (острый подагрический артрит) или предшествующим эпизодом подагрического артрита (межприступный период при отсутствии артрита на текущий момент);
-
хроническую тофусную подагру (пациенты с тофусами, хроническим артритом, эрозиями по данным радиологических методов, функциональными нарушениями).
Классификационные критерии.
Классификационные критерии острого артрита при подагре разработаны Американской ассоциацией ревматологов и одобрены ВОЗ для использования в практике.
Классификационные критерии острого подагрического артрита.
Для определенного диагноза подагры достаточно выявления кристаллов МУН в синовиальной жидкости или тофусах (пункты А и Б рекомендаций); при невозможности указанных исследований диагноз должен быть обоснован наличием совокупности клинических, лабораторных и инструментальных признаков (пункт В рекомендаций).
В 2015 г. Американской коллегией ревматологов (ACR) и Европейской противоревматической лигой (EULAR) приняты новые классификационные критерии подагры, которые рекомендуется использовать при включении пациента в клинические исследования. Данные критерии предполагают использование ультрасонографии суставов и двух-энергетической КТ.
Классификационные критерии диагностики подагры представлены в табл. 13.1.
Таблица 13.1. Классификационные критерии диагностики подагры (ACR/EULAR, 2015)
| Шаги | Категории | Баллы |
|---|---|---|
Шаг 1. Критерий включения (критерии, приведенные ниже, применяются только к тем пациентам, у которых есть указанный критерий) |
Имеется по крайней мере один эпизод отечности, боли или повышенной чувствительности в периферическом суставе или бурсе |
|
Шаг 2. Достаточный критерий (если выявлен, можно классифицировать как подагру без использования нижеизложенных критериев) |
Наличие кристаллов МУН в пораженном суставе/бурсе (например, в синовиальной жидкости) или тофусе |
|
Шаг 3. Критерии клинические и лабораторные (должны использоваться, если достаточный критерий не выявлен). Клинические Эпизод (-ы) типичных симптомов с вовлечением сустава/бурсы[4]. |
Голеностопный сустав либо суставы средней части стопы (как составная часть эпизода моно- или олигоартрита без вовлечения I плюсне-фалангового сустава). Вовлечение I плюснефалангового сустава (как составная часть эпизода моно-или олигоартрита). |
1 2 |
Особенности симптомов когда-либо бывшего эпизода: |
||
|
Одна характеристика. |
1 |
|
Две характеристики. |
2 |
|
Три характеристики. |
3 |
Временная характеристика когда-либо бывшего эпизода. |
||
Наличие когда-либо двух признаков и более независимо от противовоспалительной терапии: |
||
|
Один типичный эпизод. |
1 |
|
Повторяющиеся типичные эпизоды. |
2 |
Клинически обнаруживаемые тофусы. Узел с наличием отделяемого или мелообразный, под прозрачной кожей, с вышележащей васкуляризацией, локализующийся в типичных местах, таких как суставы, уши, бурса локтевого отростка, подушечки пальцев, сухожилия (например, ахилловы). |
Представлены. |
4 |
Лабораторные Сывороточный уровень мочевой кислоты - измерение уриказным методом. В идеале анализ должен быть выполнен в период, когда пациент не получал уратоснижающей терапии и по истечении более 4 нед от начала эпизода (то есть во время межприступного периода); если возможно, анализ должен быть пересдан с соблюдением этих условий. Должен быть выбран самый высокий показатель независимо от времени проведения исследования[5]. |
<4 мг/дл (<0,24 ммоль/л). 6-<8 мг/дл (0,36-<0,48 ммоль/л). 8-<10 мг/дл (0,48-<0,60 ммоль/л). ≥ 10 мг/дл (≥ 0,60 ммоль/л). |
-4 2 3 4 |
Анализ синовиальной жидкости, полученной из когда-либо пораженного сустава или сумки (должен быть проведен обученным специалистом)[6]. |
Кристаллы МУН не выявлены |
-2 |
Методы визуализации[7] |
||
Визуальные признаки депозитов уратов в когда-либо пораженном суставе или бурсе: ультразвуковой признак двойного контура[8] или демонстрацияуратных депозитов с помощью двухэнергетической КТ[9]. |
Представлены (любым способом) |
4 |
Визуальные признаки обусловленного подагрой повреждения сустава по данным обычной рентгенографии кистей или стоп: демонстрация, по крайней мере, одной эрозии[10] |
Представлены |
4 |
МКБ-10. Диагноз/группа диагнозов
Виды, формы, условия оказания медицинской помощи
Виды оказания медицинской помощи - специализированная, а также скорая.
Формы медицинской помощи - плановая, неотложная.
Условия оказания помощи - амбулаторно, в дневном стационаре, стационарно.
Графическое представление (схема процесса) ведения пациента с данным заболеванием или состоянием отражено на рис. 13.1.
Методы диагностики заболевания/состояния
-
Обнаружение кристаллов МУН в синовиальной жидкости или в содержимом тофуса позволяет поставить определенный диагноз подагры (уровень доказательности В).
-
Специфичность метода поляризационной микроскопии для демонстрации кристаллов крайне высока (близка к 100%), что позволяет считать метод «золотым стандартом» диагностики подагры.
-
Отсутствие кристаллов МУН в синовиальной жидкости не позволяет полностью исключить диагноз подагры (чувствительность метода составляет только 70%).
-
-
Поиск кристаллов рекомендуется в любой синовиальной жидкости, полученной из воспаленного сустава у больных с отсутствием определенного диагноза (уровень доказательности С).
-
Пунктировать суставы в диагностических целях можно не только в острый, но и в межприступный период (в этом случае желательно проводить пункцию сустава, воспаленного ранее).
-
Подагра и сепсис могут сосуществовать, поэтому при подозрении на септический артрит окраска по Граму и исследования культуры синовиальной жидкости должны выполняться даже в случае идентификации кристаллов МУН (уровень доказательности В).
-
При отсутствии возможности проведения поляризационной микроскопии диагноз подагры может быть основан на совокупности клинических симптомов, данных лабораторных исследований и методов лучевой диагностики.
-
Основное клиническое проявление, которое позволяет заподозрить подагру, - острый артрит.
-
Острая атака с быстрым развитием выраженной боли и воспаления, которые достигают максимума в течение 6-12 ч, особенно сопровождающиеся эритемой, высокоподозрительная в отношении микрокристаллического воспаления, хотя неспецифична для подагры (уровень доказательности В).
-
Если типичный приступ острого артрита затрагивает суставы стоп, особенно I плюснефаланговый, а количество приступов острого артрита больше одного, то вероятность диагноза подагры существенно возрастает.
-
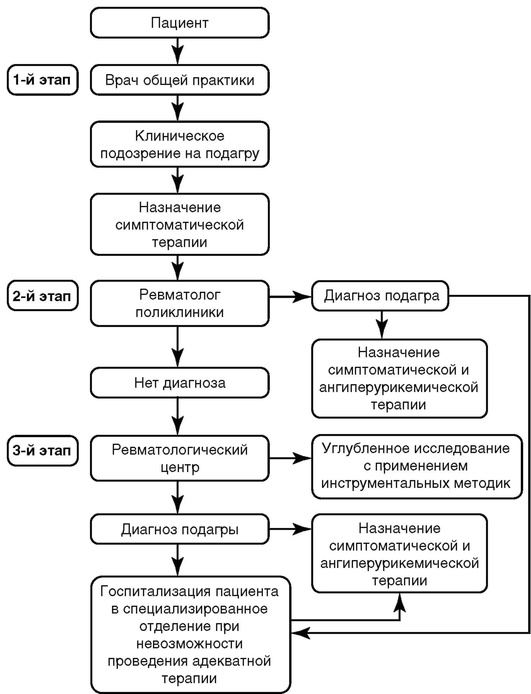
Рис. 13.1. Алгоритм ранней диагностики и лечения подагры на разных этапах оказания медицинской помощи
-
У всех пациентов с подозрением на подагру следует определять сывороточный уровень мочевой кислоты. Однако, несмотря на то что гиперурикемия является наиболее важным фактором риска подагры, сывороточный уровень мочевой кислоты не является фактором исключения или подтверждения подагры: у многих людей с гиперурикемией подагра не развивается, а во время острого приступа подагрического артрита сывороточный уровень мочевой кислоты может быть нормальным (уровень доказательности А).
-
Почечную экскрецию мочевой кислоты следует определять у пациентов, имеющих семейную историю подагры с ранним началом, при дебюте подагры ранее 25 лет, у пациентов с анамнезом мочекаменной болезни (уровень доказательности В).
-
УЗИ суставов может быть важным диагностическим методом в ранней диагностике подагры, причем даже на преклинической стадии заболевания, так как у части пациентов с гиперурикемией типичные ультразвуковые признаки подагры [«двойной контур», вид «метели» в синовиальной жидкости, гиперэхогенные гетерогенные повреждения, окруженные анэхогенными краями (тофусы)] могут выявляться раньше, чем болезнь манифестирует острым приступом артрита.
-
В случае невозможности проведения поляризационной микроскопии синовиальной жидкости данный метод может быть альтернативным способом инструментальной диагностики (уровень доказательности В). Чувствительность и специфичность УЗИ в отношении диагноза подагры выше, чем у других доступных методов лучевой диагностики.
-
Рентгенологическое исследование суставов помогает в дифференциальной диагностике и может демонстрировать типичные признаки хронической подагры, но неинформативно в ранней диагностике подагры (уровень доказательности В).
-
Формирование внутрикостных тофусов часто происходит одновременно с подкожными тофусами, поэтому рентгенологическое исследование используется для определения тяжести тофусного поражения.
-
При остром подагрическом артрите рентгенологические изменения, как правило, определяются спустя 7-10 лет от дебюта подагры и относятся к поздним ее проявлениям.
-
Выполнение рентгенограмм вполне оправдано для дифференциальной диагностики с травмами, другими заболеваниями костно-мышечной системы и т.д.
-
-
При атипичном расположении наличие тофусов может быть установлено с помощью КТ [наличие мягкотканных депозитов промежуточной плотности, внутрикостных эрозий (тофусов)] и МРТ (наличие мягкотканных депозитов на Т1- или Т2-последовательных изображениях) (уровень доказательности В).
-
Факторы риска подагры и сопутствующие болезни следует выявлять у каждого пациента, включая признаки метаболического синдрома (ожирение, гипергликемию, гиперлипидемию, гипертензию).
-
К наиболее значимым факторам риска подагры относятся также прием ряда лекарственных препаратов (диуретиков, ЦсА, салицилатов), почечная недостаточность, злоупотребление алкоголем, потребление сахаросодержащих (фруктозосодержащих) напитков и продуктов питания (уровень доказательности А/В для отдельных факторов).
Оценка факторовриска неблагоприятных исходов, определяющих тактику ведения больных
Прогноз при подагре чаще всего благоприятный, однако отсутствие оптимального контроля за сывороточным уровнем мочевой кислоты может быть фактором риска развития ХБП и ССЗ, являющихся основной причиной смерти при подагре.
Модели пациента
-
Больной с вероятной подагрой - специализированная медицинская помощь в амбулаторных условиях и/или условиях дневного стационара.
-
Больной подагрой с хроническим или затянувшимся острым артритом, тофусной формой - специализированная медицинская помощь в условиях специализированного стационара с переходом на этап амбулаторной помощи и/или дневного стационара.
-
Больной подагрой с острым артритом - специализированная медицинская помощь в амбулаторных условиях и/или условиях дневного стационара.
-
Больной подагрой в межприступном периоде - специализированная медицинская помощь в амбулаторных условиях и/или условиях дневного стационара, при необходимости - реабилитация с применением ортопедо-хирургической помощи.
Методы лечения заболевания/состояния
Общие рекомендации.
-
Оптимальное лечение подагры требует комбинации нефармакологических и фармакологических подходов (уровень доказательности А) и должно учитывать:
-
специфические факторы (сывороточный уровень мочевой кислоты, количество предшествующих атак, рентгенографию) (уровень доказательности В);
-
стадию болезни (асимптоматическую гиперурикемию с отсутствием/ наличием депозитов МУН, острый артрит/межприступный период, хроническую тофусную подагру) (уровень доказательности А);
-
общие факторы риска (возраст, пол, ожирение, прием гиперурикемических препаратов, наличие сопутствующих заболеваний, полипрагмазию, генетические факторы) (уровень доказательности А).
-
-
Ключевой компонент лечения - обучение больного правильному образу жизни (уменьшение массы тела при ожирении, диета с ограничением пуринов животного происхождения, уменьшение приема алкоголя, особенно пива, подслащенных сахаром напитков).
-
Ограничение в пищевом рационе богатых пуринами продуктов животного происхождения и уменьшение массы тела способствуют снижению сывороточного уровня мочевой кислоты (уровень доказательности В).
-
Алкоголь, особенно пиво, является независимым фактором риска подагры (уровень доказательности С).
-
Диета, обогащенная молочными продуктами с низким содержанием жира, приводит к снижению сывороточного уровня мочевой кислоты и частоты приступов артрита (уровень доказательности С).
-
-
Важным компонентом ведения больных с подагрой являются коррекция гиперлипидемии, АГ, гипергликемии, ожирения и отказ от курения (уровень доказательности А).
Лечение острого приступа подагрического артрита.
-
НПВП и колхицин®, а также ГК могут быть эффективными в терапии острого приступа артрита и являются «первой линией» терапии (уровень доказательности А).
-
Выбор конкретного препарата должен определяться исходя из наличия и отсутствия противопоказаний, с учетом лекарственных взаимодействий.
-
Лечение НПВП и колхицином® желательно начинать как можно раньше от начала приступа артрита.
-
Каждый пациент должен быть обучен самостоятельному применению указанных препаратов при развитии первых признаков острого приступа артрита.
-
Высокие дозы колхицина® почти всегда вызывают НЛР, низкие дозы [1,5 мг в первый день (1 мг и через час еще 0,5 мг) и 1 мг со следующего дня] могут быть достаточными у большинства пациентов (уровень доказательности А).
-
Удаление синовиальной жидкости (уровень доказательности D) и в зависимости от наличия сопутствующих заболеваний и риска неблагоприятных реакций последующее внутрисуставное или внутримышечное введение ГК или назначение средних доз ГК внутрь с быстрой отменой [30-35 мг ПРЕД в сутки на несколько (4-6) дней с последующей быстрой полной отменой] могут быть эффективным и сопоставимым по безопасности с НПВП методом лечения острого приступа артрита (уровень доказательности В).
-
При наличии абсолютных противопоказаний и/или неэффективности НПВП, колхицина® и ГК для купирования острого приступа возможно применение моноклональных антител к ИЛ-1а (канакинумаб) (уровень доказательности А).
Уратоснижающая терапия.
-
Уратоснижающая терапия показана больным со стойкой гиперурикемией и острыми атаками артрита (в том числе в анамнезе), хроническим артритом, наличием тофусов (независимо от локализации и метода выявления: при осмотре, методами лучевой диагностики).
-
Пациентам с дебютом подагры в возрасте менее 40 лет, при наличии почечной патологии, коморбидных заболеваний уратоснижающую терапию рекомендуется инициировать сразу после первого приступа артрита.
-
Проведение уратоснижающей терапии в других случаях (при неосложненной подагре) показано при неэффективности нефармакологических методов лечения.
-
Целью уратоснижающей терапии является предупреждение образования и растворение имеющихся кристаллов МУН.
-
Это достигается поддержанием уровня мочевой кислоты ниже точки супернасыщения сыворотки уратами (<360 мкмоль/л) (уровень доказательности С).
-
У больных с тяжелой тофусной подагрой желательно поддержание сывороточного уровня мочевой кислоты менее 300 мкмоль/л (уровень доказательности В).
-
Длительное поддержание сывороточного уровня мочевой кислоты ниже 180 мкмоль/л не рекомендуется.
-
-
Аллопуринол - эффективное средство для длительного лечения больных с хронической подагрой и препарат первой линии терапии при нормальных функциях почек (уровень доказательности А), его эффект в отношении снижения сывороточного уровня мочевой кислоты зависит от дозы (уровень доказательности В).
-
Препарат должен быть назначен в исходно низкой дозе (50-100 мг ежедневно) с последующим увеличением (при необходимости) по 100 мг каждые 2-4 нед, что особенно важно у больных с почечной недостаточностью (уровень доказательности D).
-
При наличии почечной недостаточности доза аллопуринола должна быть подвергнута коррекции.
-
Проведение десенсибилизирующей терапии к аллопуринолу возможно только при умеренных кожных проявлениях аллергической реакции (уровень доказательности D).
-
-
В случае развития НЛР, связанных с применением аллопуринола, а также при снижении функций почек целесообразно назначение ингибиторов ксантиноксидазы (фебуксостата).
-
Фебуксостат может применяться у больных с мягкой и умеренной почечной недостаточностью, его эффективность в отношении влияния на сывороточный уровень мочевой кислоты при применении средних доз препаратов превышает таковую у аллопуринола (уровень доказательности А).
-
У больных с подагрой целесообразно исключить прием диуретиков (уровень доказательности IV), за исключением жизненных показаний.
-
Лозартан (уровень доказательности В) и фенофибрат (уровень доказательности А) дают умеренный урикозурический эффект, что позволяет их применять у больных, резистентных или плохо переносящих аллопуринол или урикозурики, при наличии, соответственно, АГ или гипертриглицеридемии, в том числе в комбинации с ингибиторами ксантиноксидазы (аллопуринолом, фебуксостатом).
-
Некоторые урикозурические агенты (пробенецид℘, сульфинпиразон℘) могут применяться как альтернатива аллопуринолу у пациентов с нормальными функциями почек, но относительно противопоказаны больным с уролитиазом. Эффект в отношении снижения сывороточного уровня мочевой кислоты у них меньше, чем у аллопуринола. Они не должны использоваться у пациентов со сниженными функциями почек (уровень доказательности B).
Профилактика приступов артрита.
-
Необходимо предупредить больного о возможном риске обострений артрита после назначения любых уратоснижающих препаратов.
-
Для профилактики приступов артрита в течение первых месяцев после начала уратоснижающей терапии можно использовать колхицин¤ (с постепенной эскалацией дозы 0,5/0,6-1,0/1,2 мг/сут) (уровень доказательности А) и/или НПВП (с гастропротекцией при показании) (уровень доказательности В).
-
При наличии абсолютных противопоказаний и/или неэффективности НПВП и колхицина¤ для профилактики приступов артрита в первые месяцы антигиперурикемической терапии возможно назначение канакинумаба (уровень доказательности А).
Реабилитационные мероприятия
Реабилитационные мероприятия при подагре не разработаны и не проводятся.
Меры по профилактике заболевания/состояния
Медикаментозную профилактику подагры (назначение уратоснижающих препаратов) проводят только пациентам, получающим химиотерапию по поводу злокачественных новообразований, прежде всего пациентам с лимфопролиферативными заболеваниями.
Список литературы
-
Ревматология : клинические рекомендации. 2-е изд. М. : ГЭОТАР-Медиа, 2010. 738 с.
-
Ревматология : национальное руководство. М. : ГЭОТАР-Медиа, 2008. 714 с.
-
Елисеев М.С., Барскова В.Г., Насонов Е.Л. Канакинумаб (ингибитор интерлейкина 1в) - прорыв в возможностях противовоспалительной терапии при подагре // Науч.-практ. ревматология. 2013. Т. 51, № 4. С. 428-431.
-
Zhang W., Doherty M., Pascual E. et al. EULAR evidence based recommendations for gout. Pt I: Diagnosis. Report of a task force of the Standing Committee for International Clinical Studies Including Therapeutics (ESCISIT) // Ann. Rheum. Dis. 2006. Vol. 65, N 10. P. 1301-1311.
-
Zhang W., Doherty M., Bardin T. et al. EULAR evidence based recommendations for gout. Pt II: Management. Report of a task force of the EULAR Standing Committee for International Clinical Studies Including Therapeutics (ESCISIT) // Ann. Rheum. Dis. 2006. Vol. 65, N 10. P. 1312-1324.
-
Jordan K.M., Cameron J.S., Snaith M. et al. British Society for Rheumatology and British Health Professionals in Rheumatology guideline for the management of gout // Rheumatology (Oxford). 2007. Vol. 46, N 8. P. 1372-1374.
-
Khanna D., Fitzgerald J.D., Khanna P.P. et al. 2012 American College of Rheumatology guidelines for management of gout. Pt 1: Systematic nonpharmaco-logic and pharmacologic therapeutic approaches to hyperuricemia // Arthritis Care Res. (Hoboken). 2012. Vol. 64, N 10. P. 1431-1446.
-
Khanna D., Khanna P.P., Fitzgerald J.D. et al. 2012 American College of Rheumatology guidelines for management of gout. Pt 2: Therapy and antiinflammatory prophylaxis of acute gouty arthritis // Arthritis Care Res. (Hoboken). 2012. Vol. 64, N 10. P. 1447-1461.
-
Sivera F., Andres M., Carmona L. et al. Multinational evidence based recommendations for the diagnosis and management of gout: integrating systematic literature review and expert opinion of a broad panel of rheumatologists in the 3e initiative // Ann. Rheum. Dis. 2014. Vol. 73, N 2. P. 328-335.
-
Grassi W., Okano T., Filippucci E. et al. Use of ultrasound for diagnosis and monitoring of outcomes in crystal arthropathies // Curr. Opin. Rheumatol. 2015. Vol. 27, N 2. P. 147-155.
-
Taylor W.J., Fransen J., Jansen T.L. et al. Study for Updated Gout Classification Criteria (SUGAR): identification of features to classify gout // Arthritis Care Res. 2015. Vol. 67, N 9. P. 1304-1315.
-
Neogi T., Jansen T., Dalbeth N. et al. 2015 Gout classification criteria: an American College of Rheumatology/European League against Rheumatism Collaborative Initiative // Ann. Rheum. Dis. 2015. Vol. 74, N 10. P. 1789-1798.
-
Елисеев М.С. Классификационные критерии подагры (рекомендации ACR/EULAR) // Науч.-практ. ревматология. 2015. № 6. С. 581-585.
-
Kuo C.F., Grainge M.J., Zhang W., Doherty M. Global epidemiology of gout: prevalence, incidence and risk factors // Nat. Rev. Rheumatol. 2015. Vol. 11, N 11. P. 649-662.