Внутренние болезни в 2-х томах: учебник Под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова - 2010. - 1264 c. |
13.7. ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ
Фибрилляция предсердий[10] - нерегулярное сокращение групп миофибрилл с частотой 400-700 в минуту, приводящее к отсутствию координированной систолы предсердий. Выделяют две формы фибрилляции предсердий: пароксизмальную (приступообразную) и хроническую (постоянную). Пароксизмальная фибрилляция предсердий продолжается до 2 сут. Сохранение более 2 сут расценивают как хроническую форму.
Распространённость. Фибрилляцию предсердий наблюдают у 0,5% населения (среди лиц старше 65 лет у 5%).
Этиология и патогенез
Причинами фибрилляции предсердий могут быть различные заболевания (табл. 13-8). 30% больных не имеют каких-либо заболеваний сердца или других органов (идиопатическая форма). Фибрилляция предсердий возникает вследствие появления множественных волн re-entry в ткани предсердия (причём для их возникновения в миокарде предсердия должно быть определённое критическое количество волн циркуляции возбуждения). Появление мелких волн возбуждения в ткани предсердия приводит к сокращению его отдельных небольших участков - возникает фибрилляция предсердий. Для продолжительности эпизода фибрилляции предсердий имеют значение два фактора: размер левого предсердия и длина волны re-entry. При увеличенном левом предсердии и короткой длине волны re-entry имеется большее количество кругов re-entry, поэтому вероятность самостоятельного прерывания волн возбуждения сразу во многих очагах меньше (самостоятельное восстановление синусового ритма менее вероятно). При нормальных размерах левого предсердия и более длинной волне re-entry меньшее количество волн вовлекается в возбуждение. Обычно в этом случае аритмия заканчивается самостоятельно. Наличие множественных и меняющихся по направлению волн re-entry приводит к тому, что предсердия сокращаются нерегулярно и неэффективно, что уменьшает наполнение желудочков. Проведение импульсов через АВ-соединение также происходит нерегулярно. Желудочки начинают сокращаться неритмично и часто (тахисистолическая форма), что, в свою очередь, приводит к застою крови в предсердиях. Уменьшение наполнения желудочков, их частое сокращение, а также отсутствие эффективного сокращения предсердий могут приводить к снижению сердечного выброса.
В ряде случаев проведение импульсов от предсердий на желудочки задерживается в АВ-соединении, что приводит к появлению нормоили брадисистолической форм.
Пароксизмальная фибрилляция предсердий |
Заболевания сердца |
Хроническая фибрилляция предсердий |
Заболевания сердца |
Идиопатическая фибрилляция предсердий |
Клиническая картина
При фибрилляции предсердий больных обычно беспокоят одышка, сердцебиение, иногда боли за грудиной, утомляемость, головокружение, обмороки. У ряда больных с заболеваниями сердца появление фибрилляции может сопровождаться нарастанием признаков сердечной недостаточности или тромбоэмболическими осложнениями. При наличии аритмии необходимо выяснить время её возникновения, возможные причины (например, употребление алкоголя). При пароксизмальной форме фибрилляции предсердий выясняют частоту и длительность пароксизмов, продолжительность настоящего или последнего эпизода, предшествующее лечение ЛС. Иногда жалобы больных при фибрилляции предсердий могут отсутствовать (бессимптомная форма). В таких случаях её выявляют случайно - при аускультации сердца во время профилактического осмотра или записи ЭКГ.
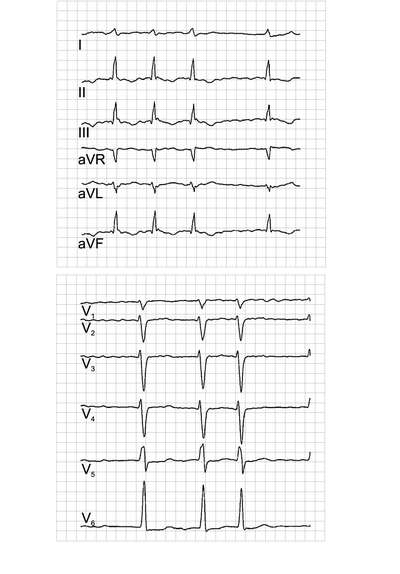
ЭКГ-признаками фибрилляции предсердий считают следующие (рис. 13-5).
-
Наличие вместо зубцов Р волн f, различающихся по размеру, форме, продолжительности, с частотой 400-700 в минуту.
-
Нерегулярность ритма сердца (разные по продолжительности интервалы R-R), однако в ряде случаев интервалы R-R могут быть фиксированными (т.е. равными между собой), что свидетельствует о сочетании фибрилляции предсердий с идиовентрикулярным или атриовентрикулярным ритмом на фоне АВ-блокады.
-
Волны f лучше всего выявляются в отведениях V1 и V2. ЧСС (желудочковый ритм) при фибрилляции предсердий может быть различным - от выраженной брадикардии до тахикардии, достигающей 130-200 в минуту. Это зависит от проведения импульсов из предсердий через АВ-соединение на желудочки. В свою очередь, проведение импульсов через АВ-соединение зависит от ряда факторов: возраста, автономных влияний, свойств самого АВ-соединения.
-
Возможными ЭКГ-признаками (предвестниками) фибрилляции предсердий при синусовом ритме считают внутрипредсердную блокаду (удлинение зубца Р более 0,12 с) и двухфазные зубцы Р (+-) в отведениях II, III, aVF.
Суточное мониторирование ЭКГ проводят при пароксизмальной фибрилляции предсердий для регистрации эпизодов нарушения ритма сердца. ЭхоКГ проводят с целью:
Определение содержания в крови гормонов щитовидной железы проводят для исключения тиреотоксикоза, в частности при лечении фибрилляции предсердий амиодароном в прошлом (так как амиодарон оказывает тиреотоксическое действие).
Лечение
Подход к лечению фибрилляции предсердий зависит от её формы - пароксизмальной, пароксизмальной персистирующей, хронической. Основные цели лечения при этом следующие:
Неотложная помощь. При резком ухудшении гемодинамики проводят экстренную электрическую дефибрилляцию.
Восстановление синусового ритма (рис. 13-6) при фибрилляции предсердий крайне желательно в связи с тем, что после восстановления исчезают клинические проявления, улучшается гемодинамика, уменьшается риск осложнений (сердечная недостаточность, тромбоэмболии). Следует помнить, что спонтанное восстановление синусового ритма сердца отмечают у 50% больных с пароксизмальной и постоянной формой фибрилляции предсердий. С увеличением длительности фибрилляции уменьшается вероятность восстановления синусового ритма. Восстановление синусового ритма целесообразно при:
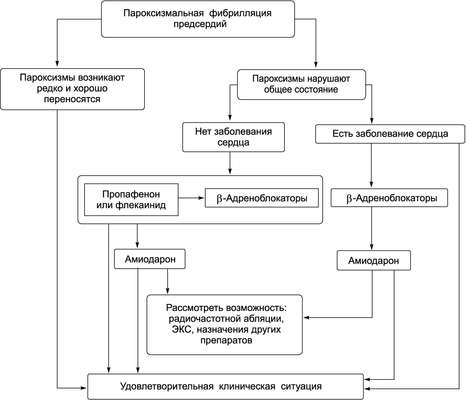
Для восстановления синусового ритма сердца в первые 2 сут применяют антиаритмические ЛС классов IА, IС, III. Эффективным средством восстановления ритма сердца считают пропафенон (IС), назначаемый в дозе 300-600 мг перорально или внутривенно (при этом фибрилляция предсердий может перейти в трепетание предсердий с частотой проведения 2:1, 1:1). При наличии ИБС, снижении фракции выброса левого желудочка, сердечной недостаточности, нарушениях проводимости антиаритмические ЛС IС класса противопоказаны. В таких случаях препарат выбора - амиодарон, вводимый в дозе 15 мг/кг внутривенно болюсно. Исследования по применению дигоксина и других сердечных гликозидов показали, что эффективность этой группы препаратов в купировании пароксизмов фибрилляции предсердий не выше плацебо.
При продолжительности фибрилляции более 48 ч рекомендуют назначить антикоагулянты перорально на 3 нед с целью профилактики тромбоэмболических осложнений, а затем попытаться восстановить ритм сердца с помощью электрической кардиоверсии. В таких случаях наносят разряд в 200 Дж (при неэффективности - 360 Дж). Нежелательно проведение электрической кардиоверсии при интоксикации сердечными гликозидами (за исключением неотложных ситуаций), синдроме слабости синусового узла, частых пароксизмах фибрилляции предсердий. Осложнениями электрической кардиоверсии считают тромбоэмболии, желудочковые аритмии, синусовую брадикардию, артериальную гипотензию, отёк лёгких, преходящую элевацию сегмента ST.
Профилактика пароксизмов фибрилляции предсердий - сложная задача, так как рецидивы наблюдают достаточно часто (в течение первого месяца после восстановления ритма сердца у 17-89% больных). Больным рекомендуют ограничить употребление кофе, крепкого чая, исключить приём алкоголя и курение. Для профилактики пароксизмов можно применять различные антиаритмические ЛС. Эффективным средством предупреждения пароксизмов остаётся амиодарон в дозе 200-400 мг/сут. Соталол (имеет свойства антиаритмических препаратов II и III классов) примерно равен по эффективности амиодарону. Эффект дигоксина в предупреждении пароксизмов фибрилляции предсердий незначителен. Недигидропиридиновые блокаторы медленных кальциевых каналов верапамил и дилтиазем могут удлинять пароксизмы фибрилляции предсердий.
Следует помнить об аритмогенном эффекте антиаритмических ЛС - возникновении фибрилляции желудочков, полиморфной желудочковой тахикардии, тахикардии типа "пируэт" (torsade de pointes; при лечении антиаритмическими препаратами IА и III классов), мономорфной желудочковой тахикардии (при лечении антиаритмическими препаратами IС класса). ЭКГ-предвестниками подобных осложнений при лечении антиаритмическими ЛС классов IА и III могут быть удлинение интервала Q-T, увеличенная дисперсия интервала Q-T. Тахикардия типа "пируэт" (torsade de pointes) может возникать при тенденции к удлинению интервала Q-T, гипокалиемии, брадикардии. Амиодарон по сравнению с другими антиаритмическими ЛС имеет меньший аритмогенный эффект.
Контроль ЧСС (урежение ритма сердца при тахисистолии, рис. 13-7). При невозможности восстановления синусового ритма сердца проводят терапию, направленную на удержание ритма сердца в пределах 60-80 в минуту в покое и в пределах 90-115 в минуту при физической нагрузке. Этого можно достичь назначением антиаритмических ЛС (табл. 13-5), а также путём разрушения АВ-соединения (путём радиочастотной катетерной абляции) и имплантацией ЭКС. Для урежения ритма сердца применяют недигидропиридиновые блокаторы медленных кальциевых каналов (верапамил, дилтиазем), -адреноблокаторы, амиодарон, дигоксин. Дигоксин показан для урежения ритма сердца при фибрилляции предсердий на фоне сердечной недостаточности. Следует помнить, что дигоксин не контролирует ЧСС при физической нагрузке. В связи с этим для адекватного контроля ЧСС рекомендуют комбинацию дигоксина и другого антиаритмического ЛС (верапамила, -адреноблокатора или амиодарона). Недигидропиридиновые блокаторы медленных кальциевых каналов верапамил и дилтиазем предпочтительны для контроля ритма сердца при сопутствующей ХОБЛ. У больных с гипертонической болезнью для урежения ритма сердца возможно применение клофелина, имеющего антиадренергические свойства. Препараты класса IС хинидин и дизопирамид для урежения ритма сердца непригодны, так как они имеют антихолинергический эффект и вызывают ускорение проведения импульсов через АВ-соединение.
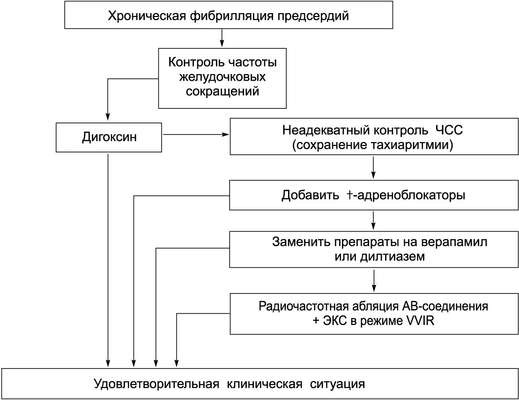
Катетерная радиочастотная абляция АВ-соединения (наиболее часто используют радиочастотный метод) показана при фибрилляции предсердий с выраженными симптомами и неэффективности антиаритмической терапии или непереносимости (побочных действиях) антиаритмических ЛС. После разрушения АВ-соединения проводят имплантацию ЭКС.
Хирургическое лечение фибрилляции предсердий заключается в применении двух методов.
-
Создают "коридор" из проводящих путей между синусовым узлом и АВ-соединением. При этом АВ-соединение изолируется от остальной части ткани предсердий, что способствует созданию более регулярного ритма сердца.
-
Проводят процедуру "лабиринт": надсекают миокард обоих предсердий в многих местах для профилактики возникновения больших волн re-entry. Операцию выполняют на открытом сердце в основном у пациентов с пороками клапанов, а также во время операции аортокоронарного шунтирования. Используют также и внутрисердечную методику радиочастотного создания "лабиринта".
При брадисистолической форме фибрилляции предсердий с частотой сокращения желудочков менее 50 в минуту следует оценить необходимость установки ЭКС.
Профилактика тромбоэмболических осложнений. Пациентам с высоким риском возникновения тромбоэмболических осложнений (лица старше 65 лет, острая ревматическая лихорадка, снижение сократительной функции левого желудочка, тромбоэмболии в анамнезе, сахарный диабет, АГ) рекомендуют назначение непрямого антикоагулянта с поддержанием международного нормализованного отношения (МНО) на уровне 2-3. Пациентам с низким риском возникновения тромбоэмболий рекомендуют назначение ацетилсалициловой кислоты в дозе до 325 мг/сут.