Хирургическая стоматология
Хирургическая стоматология : учебник / В. В. Афанасьев [и др. ] ; под общ. ред. В. В. Афанасьева. - 3-е изд. , перераб. - Москва : ГЭОТАР-Медиа, 2019. - 400 с. : ил. - 400 с. - ISBN 978-5-9704-4873-1 |
Аннотация
Учебник подготовлен коллективом ведущих отечественных хирургов-стоматологов и челюстно-лицевых хирургов, осуществляющих преподавание дисциплины в различных вузах Российской Федерации.
Написан в соответствии с новой программой и отвечает требованиям подготовки студентов по дисциплине "Хирургическая стоматология". Содержит основные разделы хирургической стоматологии, необходимые студентам для овладения специальностью, а также тестовые задания для контроля усвоения материала и списки дополнительной литературы.
Материал учебника представлен с позиций последних достижений медицинской науки и практики. Приведены современные данные по темам: обезболивание в стоматологии, одонтогенные воспалительные заболевания челюстно-лицевой области, одонтогенный верхнечелюстной синусит, заболевания и повреждения слюнных желёз и др. Обстоятельно изложены главы по специфическим воспалительным заболеваниям челюстно-лицевой области и хирургическим методам лечения заболеваний пародонта, знание которых необходимо врачу-стоматологу в его профессиональной деятельности.
Рекомендован студентам стоматологических факультетов медицинских вузов, врачам стоматологам-хирургам, челюстно-лицевым хирургам.
Гриф
Министерство образования и науки РФ
Рекомендовано ГБОУ ВПО "Первый Московский государственный медицинский университет имени И.М. Сеченова" в качестве учебника для студентов образовательных учреждений высшего профессионального образования, обучающихся по направлению подготовки "Стоматология"
7.1.3. Периостит челюсти
При развитии острого или обострении хронического периодонтита и отсутствии процесса саморазрешения или адекватного лечения воспалительный процесс распространяется в надкостницу альвеолярного отростка верхней или нижней челюсти и на прилегающие к ним мягкие ткани с развитием острого периостита челюсти.
Периостит челюстей составляет 7% воспалительных процессов у больных, лечившихся в поликлинике, и 20-23% - у находившихся на стационарном лечении. В 94-95% случаев периостит протекает в острой форме, в 5-6% - в хронической. На нижней челюсти периостит встречается у 61% больных, на верхней - у 39%. Периостит развивается, как правило, на одной стороне челюсти, чаще поражая ее вестибулярную поверхность (у 93% больных). В острой серозной стадии периостит протекает у 40% пациентов, в гнойной - у 60%.
Острый периостит челюсти
Этиология
Причиной острого периостита могут быть не только одонтогенные факторы (периодонтит, пародонтит, перикоронорит, нагноение челюстных кист), но и неодонтогенные (острый гайморит или обострение хронического гайморита, доброкачественные или злокачественные опухоли челюстей).
Острый периостит может развиться после удаления зуба как осложнение альвеолита. Хирургическое вмешательство в данном случае - триггер заболевания, нарушающий иммунобиологическое равновесие между инфекционным началом и факторами местной и общей защиты организма, провоцирующий таким образом обострение и развитие воспалительного процесса.
Острая форма воспалительной реакции при периостите протекает в две стадии.
-
Серозную стадию (41% случаев) рассматривают как реактивный воспалительный процесс в надкостнице с вероятным обратным развитием воспаления, без структурных поражений тканей. При отсутствии адекватного лечения и генерализации процесса серозная стадия трансформируется в гнойную, при которой на фоне нарушения микроциркуляции развиваются гипоксия, ишемия и некроз прилежащих тканей с формированием гнойного экссудата.
-
При гнойной стадии (59% случаев) экссудат из пораженного периодонта по системе гаверсовых и фолькмановских каналов, а возможно, и через ранее образовавшуюся узуру в стенке лунки проникает под надкостницу, а по системе кроволимфообращения - и в окружающие мягкие ткани.
Морфология
Характерны отёчность и разрыхление надкостницы, лейкоцитарная инфильтрация, микроциркуляторные нарушения. Внутренний слой надкостницы подвергается инфильтрации и далее расплавляется; между надкостницей и костью скапливается гнойный экссудат. Скапливающаяся масса экссудата, нарушая кровоснабжение, способствует развитию более глубоких патологических изменений. В костной ткани возникают дистрофические изменения - лакунарное рассасывание костного вещества, слияние гаверсовых каналов и костномозговых пространств. В результате этих процессов происходит значительное истончение, а в некоторых участках - исчезновение кортикального слоя кости и прилежащих костных балок. Одновременно отмечается проникновение гнойного экссудата по гаверсовым каналам на периферические участки костномозговых пространств.
Клиническая картина
Клиническая картина острого одонтогенного периостита челюстей разнообразна и во многом зависит от пола и возраста больного, локализации воспалительного процесса, состояния общей и местной реактивности организма, вида и вирулентности микрофлоры, типа воспалительной реакции (рис. 7-10).
В большинстве случаев можно установить связь между возникновением острого периостита и предшествующими провоцирующими факторами - переохлаждением организма или перегревом, физическим или эмоциональным перенапряжением. Для больных острым одонтогенным периоститом характерно стихание боли в причинном зубе, однако при этом она принимает разлитой характер, становится постоянной, ноющей, нередко имеет пульсирующий характер, иррадиирует по ветвям тройничного нерва в ухо, висок, распространяется на всю половину головы. В зависимости от локализации воспалительного процесса могут присоединяться жалобы на ограниченное, болезненное открывание рта (воспалительная контрактура I- II степени), незначительную боль и дискомфорт при глотании, движении языка, жевании. Появляется отёк мягких тканей в области верхней или нижней челюсти. Локализация отёка обычно довольно типична и зависит от расположения причинного зуба (рис. 7-11).
При осмотре ротовой полости в области причинного зуба можно обнаружить гиперемию и отёк слизистой оболочки, сглаженность переходной складки в области альвеолярного отростка (части) челюсти (рис. 7-12). Чаще это характерно для серозной стадии.
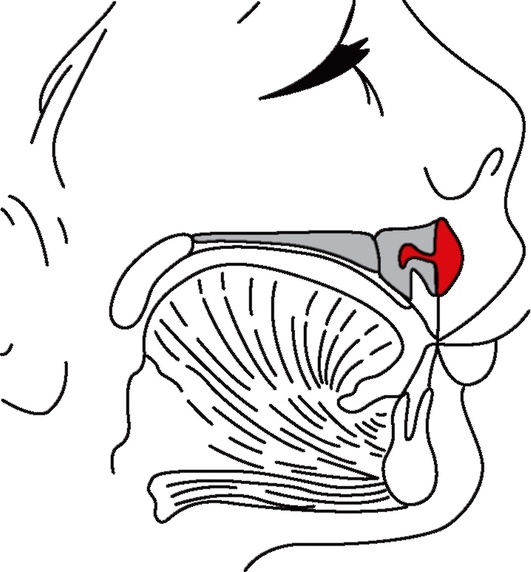
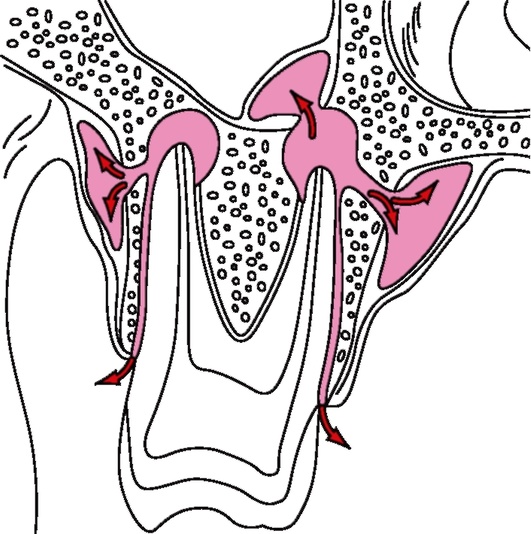
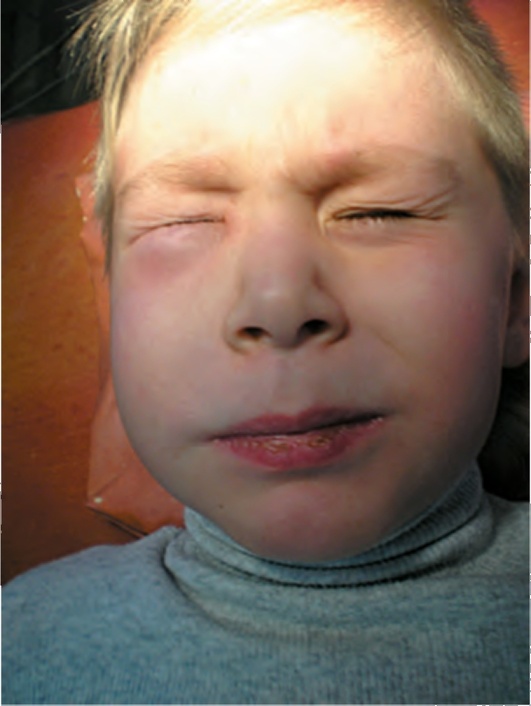
При переходе процесса в гнойную стадию по переходной складке формируется валикообразное выпячивание - поднадкостничный абсцесс. При расплавлении гноем надкостницы и распространении его под слизистую оболочку формируется подслизистый абсцесс, при этом может произойти саморазрешение процесса путем прорыва гноя из-под десневого края. Причинный зуб становится подвижным, его коронка может быть частично или полностью разрушена, кариозная полость и корневые каналы заполнены путридными массами. Иногда этот зуб бывает запломбирован. Болевая реакция на перкуссию причинного зуба различной степени отмечается у 85% больных (у некоторых она вообще исчезает), а соседних зубов (одного или двух) - у 43%. Симптом Венсана отмечается только у больных с воспалительным процессом, локализующимся в области премоляров и моляров нижней челюсти. У большинства больных регионарные лимфатические узлы увеличены, болезненны, имеют плотноэластичную консистенцию, но сохраняют подвижность.
Самочувствие больных сильно не страдает. Симптомы интоксикации (слабость, недомогание, нарушение сна, аппетита) выражены слабо или умеренно. Как правило, нарушение общего самочувствия связано с усталостью от боли, плохим сном и аппетитом.
При объективном обследовании общее состояние чаще оценивается как удовлетворительное. Температура тела держится в пределах субфебрильных значений, редко повышается до 38 °С и выше.
Описанная клиническая картина характерна для периостита, характеризуемого формированием нормергического типа реактивного ответа.
При гиперергии все клинические симптомы более выраженны. Бурно развивается интоксикация, процесс приобретает распространенный характер и в течение короткого времени (около суток) может переходить на окружающие ткани, способствуя возникновению абсцессов и флегмон околочелюстных областей.
У больных со сниженной реактивностью организма заболевание развивается более медленно, по гипоергическому типу. Особенно часто такое течение процесса наблюдается у людей пожилого и старческого возраста, а также при наличии сопутствующих заболеваний, таких как сахарный диабет, нарушение кровообращения II-III степени, хронические болезни сердечно-сосудистой и пищеварительной систем. При гипоергическом типе течения воспалительной реакции клинические симптомы слабовыражены. Такие больные редко обращаются к врачу, при этом поднадкостничный абсцесс самопроизвольно вскрывается при некрозе надкостницы и слизистой оболочки, острое воспаление купируется, и процесс чаще всего приобретает хронический характер.
Клиническая картина острого одонтогенного периостита во многом зависит от расположения причинного зуба.
При возникновении воспалительного процесса на верхней челюсти, в области резцов, с распространением процесса в сторону преддверия рта отмечается значительный отёк верхней губы и крыла носа, который может распространяться на дно нижнего носового хода. В ряде случаев гнойный экссудат может проникать под надкостницу переднего отдела дна носовой полости с образованием абсцесса, особенно при невысоком альвеолярном отростке. При распространении гнойного экссудата от резцов в сторону твердого нёба в области его переднего отдела формируется поднадкостничный нёбный абсцесс. Когда причинным зубом является верхний клык, отёк распространяется на подглазничную и часть щёчной области, угол рта, крыло носа, нижнее и верхнее веки. Очаг воспаления чаще всего находится на вестибулярной поверхности альвеолярного отростка верхней челюсти. Если источниками инфекции являются премоляры верхней челюсти, коллатеральный отёк распространяется на подглазничную, щёчную и скуловую области, нередко на нижнее и верхнее веки. Носогубная складка сглаживается, а угол рта опускается, свидетельствуя о воспалительном поражении конечных ветвей щёчной ветви лицевого нерва. Когда гнойный экссудат от нёбных корней первых верхних премоляров распространяется на нёбную поверхность, в средней части твердого нёба формируется нёбный абсцесс. При локализации абсцесса с нёбной стороны в значительной мере затрудняется прием пищи для больного. Острый периостит, развившийся от верхних моляров, характеризуется отёком, захватывающим скуловую, щёчную области и верхнюю часть околоушно-жевательной области, редко - нижнее веко, может доходить до ушной раковины. Через несколько дней после развития процесса отёк начинает смещаться книзу, что может создать ложное представление о том, что патологический очаг исходит от малых и больших коренных зубов нижней челюсти.
При распространении гнойного экссудата от нёбных корней верхних моляров в сторону нёба внешний вид больных практически не изменяется. Отслойка плотного в этом участке периоста вызывает сильную ноющую, а затем и пульсирующую боль в области нёба. В связи с отсутствием подслизистого жирового слоя на твердом нёбе отёк выражен незначительно. Самопроизвольное вскрытие абсцесса происходит обычно на 6-7-е сутки, что может привести к развитию кортикального остеомиелита.
Для острого гнойного периостита, развившегося от нижних резцов, характерно наличие отёка нижней губы, подбородка и подбородочной области. При этом подбородочно-губная борозда сглаживается. При распространении воспалительного процесса от нижнего клыка и премоляров отёк захватывает нижний или средний отдел щёчной области, угол рта и распространяется на поднижнечелюстную область. Если источником инфекции являются моляры нижней челюсти, то коллатеральный отёк захватывает нижний и средний отделы щёчной области, околоушно-жевательную и поднижнечелюстную области. При распространении воспалительного процесса на надкостницу в области угла и ветви нижней челюсти отёк выражен нерезко, но имеет значительную площадь. Следует отметить, что на нижней челюсти внутренняя костная стенка в области моляров тоньше, чем наружная, поэтому абсцесс может формироваться на язычной поверхности альвеолярного отростка. При этом отмечаются гиперемия, отёк слизистой оболочки, переходящий на подъязычную область.
Диагностика
Диагноз острого периостита может быть подтвержден данными лабораторного исследования крови. Наблюдается незначительное повышение лейкоцитов - до 10-11×109 /л за счет некоторого увеличения количества нейтрофилов (70-78%). СОЭ увеличивается незначительно, редко превышая 12-15 мм/ч.
При рентгенологическом исследовании челюстей изменений в костной структуре не обнаруживают; как правило, выявляют изменения, характерные для гранулирующего или гранулематозного периодонтита, радикулярных кист, полуретенированных зубов и др.
Дифференциальная диагностика
Многие признаки клинического проявления острого одонтогенного периостита челюстей встречаются и при других острых воспалительных заболеваниях.
Дифференциальную диагностику острого периостита проводят с острым периодонтитом или обострением хронического периодонтита, острым остеомиелитом, обострением хронического сиаладенита, воспалившимися челюстными кистами, доброкачественными и злокачественными новообразованиями челюстей.
Острый периостит отличается от острого или обострившегося хронического периодонтита, прежде всего, локализацией воспалительного очага и выраженностью воспалительной реакции. При периодонтите воспаление локализуется только в области верхушки корня причинного зуба, а при периостите воспаление распространяется под надкостницу. При периодонтите в области надкостницы и мягких тканей со стороны преддверия рта можно определить небольшой реактивный отёк, а при остром периостите в этой области локализуется воспалительный инфильтрат и формируется поднадкостничный абсцесс.
При остром остеомиелите, в отличие от периостита, воспалительный инфильтрат локализуется с двух сторон альвеолярного отростка на нижней челюсти, муфтообразно охватывая ее. При остеомиелите расшатываются несколько зубов, расположенных в зоне поражения (симптом клавиш). При остеомиелите на нижней челюсти почти всегда развивается симптом Венсана (онемение нижней губы). Острый остеомиелит сопровождается более выраженной интоксикацией и болью.
Острый одонтогенный периостит следует дифференцировать от сиаладенита. Следует помнить, что при периоститах слюнные железы никогда не вовлекаются в воспалительный процесс. В случае сиаладенита при массировании воспаленных слюнных желёз из устьев выводных протоков выделяется мутная или с гнойными прожилками слюна. В этих случаях у пациентов с калькулезным сиаладенитом с помощью рентгенологического исследования дна полости рта могут быть обнаружены слюнные камни.
Острый одонтогенный периостит имеет сходные симптомы с нагноившимися кистами челюстей, доброкачественными и злокачественными опухолями. Эти заболевания иногда сопровождаются развитием воспаления надкостницы.
При нагноившихся кистах и опухолях признаки воспаления менее выраженны, и при диагностике необходимо выполнение рентгенографии челюстей, которая помогает выявить патологический очаг. При этом следует помнить, что во всех случаях, когда адекватно проведено хирургическое вмешательство и осуществляется дренирование, проводят противовоспалительную терапию, но эффекта от лечения нет либо инфильтрация тканей нарастает, необходимо думать о злокачественной опухоли и целенаправленно искать ее.
Лечение
Лечение острого периостита должно быть комплексным.
В хирургическом плане следует решить вопрос о целесообразности удаления или сохранения причинного зуба. Обычно сохраняют однокорневые зубы с хорошо проходимыми, поддающимися качественному пломбированию корневыми каналами. При наличии очага деструкции кости около верхушки корня рекомендуют выполнить резекцию верхушки корня после полного купирования воспалительных явлений. Вопрос о сохранении многокорневых зубов - предмет дискуссии, однако большинство авторов настаивают на их удалении. При этом, если удаление зуба связано с существенной травмой во время операции (ретенированный, дистопированный зуб и др.), удаление откладывают до полной ликвидации воспалительных явлений, обычно на 7-10 дней.
При проведении разрезов в целях вскрытия поднадкостничных абсцессов следует учитывать локализацию воспалительного процесса. Операцию проводят под местным обезболиванием с премедикацией. В тех случаях, когда одновременно нужно и удалить зуб, и вскрыть абсцесс, вмешательство начинают со вскрытия абсцесса, а затем удаляют зуб. При вскрытии абсцесса лезвие скальпеля располагают строго перпендикулярно к кости, и разрез ведут строго по переходной складке, т.е. по границе подвижной и неподвижной слизистых оболочек десны (рис. 7-13).

Если эту границу определить не удается, разрез проводят отступя от десневого края на 0,5-1 см через толщу инфильтрата. Не следует приближаться к десневому краю, так как это может вызвать в дальнейшем некроз десны в этой области. Также не следует отдаляться в сторону слизистой оболочки щеки, где можно повредить достаточно крупные кровеносные сосуды и вызвать сильное кровотечение. Длина разреза должна несколько превышать длину воспалительного инфильтрата, но быть не менее 2 см. Рассекают слизистую оболочку и надкостницу до кости, затем, используя обратный конец скальпеля, отслаивают надкостницу во всех направлениях от разреза не менее чем на 1 см, тем самым полноценно вскрывая гнойный очаг. Через разрез поднадкостнично вводят полоску перчаточной резины в целях дренирования.
При периостите, локализующемся в области моляров верхней челюсти, воспалительный процесс имеет тенденцию к распространению за бугор верхней челюсти. Именно поэтому при отслаивании надкостницы следует целенаправленно пройти тупым инструментом к бугру на 0,5-1 см с введением дренажа преимущественно в этом направлении.
При локализации воспалительного процесса в области моляров нижней челюсти с вестибулярной стороны он может распространяться под собственно жевательную мышцу, в ее нижние отделы, что клинически сопровождается выраженной воспалительной контрактурой II-III степени. В этом случае разрез следует начинать от ретромолярного треугольника книзу, с выходом на переходную складку. При отслоении надкостницы следует проникать к нижним отделам собственно жевательной мышцы и под нее с установкой туда дренажа. Если воспалительный процесс расположен в области нижних моляров с язычной стороны, он может распространяться под нижние отделы медиальной крыловидной мышцы, что клинически определяется инфильтрацией этой области и выраженной воспалительной контрактурой II-III степени. В этих случаях разрез также начинают от ретромолярного треугольника и ведут книзу, на язычную поверхность альвеолярной части нижней челюсти, а затем - параллельно десневому краю, отступив от него на 0,7 см. При отслойке надкостницы тупым инструментом проникают книзу, кзади и кнутри в направлении под нижние отделы медиальной крыловидной мышцы. Дренаж вводят также в этом направлении.
При вскрытии субпериостального абсцесса и инфильтрата, локализуемого в области премоляров нижней челюсти, следует учитывать, что в этой области расположено подбородочное отверстие со своим сосудисто-нервным пучком. Во избежание его травмирования следует выполнять дугообразный разрез, обращенный вершиной кверху и ближе к десневому краю. При отслойке надкостницы следует работать осторожно, чтобы избежать травмирования сосудисто-нервного пучка.
При вскрытии воспалительного процесса, локализуемого во фронтальном отделе верхней или нижней челюсти, следует избегать пересечения уздечек верхней или нижней губы, что может привести к их рубцеванию и укорачиванию. В тех редких случаях, когда инфильтрат расположен точно по центру и пересечение уздечки неизбежно, следует выполнять два разреза - соответственно справа и слева от уздечки.
После вскрытия абсцесса на твердом нёбе проводят иссечение небольшого участка мягких тканей треугольной формы. При этом не происходит слипания краев раны и обеспечивается надежное дренирование (профилактика развития остеомиелита твердого нёба). В дальнейшем раневая поверхность покрывается грануляционной тканью с последующей эпителизацией.
Ведение послеоперационного периода
Лечение в послеоперационном периоде проводят с соблюдением общих принципов терапии гнойных ран. Местно назначают теплые внутриротовые полоскания с различными антисептиками, которые можно чередовать или сочетать. Перевязки раны проводят ежедневно до прекращения выделения гноя.
Общее лечение заключается в назначении антибактериальных, болеутоляющих, гипосенсибилизирующих и сульфаниламидных средств, витаминотерапии. Из группы НПВП можно назначить диклофенак. На следующие сутки после вскрытия абсцесса необходимо назначить УВЧ-терапию в атермической дозе, флюктуоризацию или ГНЛ-терапию.
Осложнения
Наиболее частое осложнение в послеоперационном периоде - прогрессирование воспалительного процесса и его распространение на окружающие ткани, что связано с несвоевременным удалением причинного зуба, недостаточным вскрытием, опорожнением и дренированием гнойного очага. Лечение состоит в назначении полного комплекса медикаментозного и физиологического лечения.
Реабилитация
Острый одонтогенный периостит - достаточно тяжелое заболевание, и несоблюдение амбулаторного или стационарного режима лечения может привести к серьезным осложнениям. Больной нетрудоспособен на период 5-7 сут. В первые 2-3 сут после операции рекомендован постельный режим. Больных допускают к трудовой деятельности только после полного выздоровления, однако еще в течение 2-3 нед освобождают от тяжелых физических нагрузок. Если это освобождение противоречит условиям труда, то на данный срок продлевают листок временной нетрудоспособности.
Хронический периостит челюсти
Хронический периостит челюсти встречается у взрослых и детей в 5-6% и, как правило, является исходом острого воспалительного процесса. Однако у детей и подростков хронический периостит иногда развивается первично, поэтому его следует отнести к первично-хроническим заболеваниям.
Развитию хронического периостита способствует сохранение очага длительной сенсибилизации. Это происходит при наличии хронического очага инфекции - пораженного зуба, хронического гайморита, при недостаточной санации гнойного очага, при многократно повторяющихся обострениях хронического периодонтита без выраженной воспалительной реакции и характерных клинических проявлений, а также в результате травмы, наносимой съемными и несъемными зубными протезами. Большую роль играет сниженный иммунитет.
Различают следующие формы хронического периостита.
-
При простой форме вновь образованная остеоидная ткань после лечения подвергается обратному развитию.
-
При оссифицирующей форме оссификация кости развивается на ранних стадиях заболевания и заканчивается чаще всего гиперостозом.
-
При рарефицирующей форме выражены резорбтивные явления и перестройка костной структуры.
При морфологическом исследовании пораженный участок надкостницы имеет вид губчатой костной ткани. Сеть переплетающихся костных трабекул имеет различную степень зрелости - от остеоидных балок и примитивных грубоволокнистых трабекул до зрелой пластинчатой костной ткани. Обнаруживаемая в этих слоях костная ткань также находится на разных стадиях созревания. Хронические пролиферативные воспалительные изменения в области надкостницы с трудом поддаются или совсем не поддаются обратному развитию. Процесс чаще локализуется на нижней челюсти.
Клиническая картина
Больные жалоб обычно не предъявляют или жалуются на ощущение дискомфорта и скованности в соответствующей половине челюсти, на определяемую внешне деформацию лица. Некоторые из больных в анамнезе отмечают острую стадию заболевания. Конфигурация лица может быть изменена за счет небольшого выбухания мягких тканей, обусловленного утолщением челюсти. Функции не нарушены. Длительное существование воспалительного очага ведет к увеличению и уплотнению регионарных лимфатических узлов, которые могут быть безболезненными или слабоболезненными. Рарефицирующий периостит возникает чаще всего во фронтальном отделе нижней челюсти, и его причина - травма. В результате травмы образуется гематома, а ее организация ведет к уплотнению надкостницы. При осмотре ротовой полости определяется утолщение челюсти в вестибулярную сторону (плотное, безболезненное или слабоболезненное). Отёка слизистой оболочки не определяют или он выражен слабо; слизистая оболочка незначительно гиперемирована, синюшна, может быть выражен сосудистый рисунок.
Диагностика
Рентгенологически определяют тень периостального утолщения челюсти. При длительном существовании воспалительного процесса определяется оссификация периоста, а при еще более длительных сроках отмечаются вертикальная исчерченность и слоистое строение надкостницы (луковичный рисунок).
Дифференциальная диагностика
Хронический периостит дифференцируют от хронического одонтогенного остеомиелита челюсти. Хроническому остеомиелиту предшествует более выраженная острая стадия, утолщение челюсти происходит как в вестибулярную, так и в оральную сторону, формируются свищи, может определяться симптом Венсана. Кроме того, хронический остеомиелит характеризуется определенной рентгенологической картиной с выраженной деструкцией кости.
При специфических воспалительных процессах (актиномикозе, туберкулёзе, сифилисе) отсутствует острая стадия заболевания, изменяются лимфатические узлы, положительны данные специфических исследований (кожная проба, реакция Вассермана и др.).
Хронический периостит имеет сходство с некоторыми костными опухолями и опухолеподобными заболеваниями. Диагностике помогают данные анамнеза (острое воспаление в анамнезе), наличие причинного фактора, характерная для новообразований рентгенологическая картина, результаты морфологических исследований.
Лечение
На ранних этапах заболевания достаточно удаления причинного фактора и санации воспалительного очага, которые приводят к обратному развитию воспалительного процесса.
В более позднем периоде в условиях стационара проводят удаление оссификата. Лечение рарефицирующего периостита заключается в ревизии патологического очага после отслаивания трапециевидного слизисто-надкостничного лоскута, удалении осумковавшейся гематомы. Одновременно проводят иссечение пролиферативно измененной части надкостницы, а вновь образованную костную ткань удаляют костными кусачками или долотом. После удаления избыточного костного образования на подлежащем кортикальном слое кости обнаруживают участки размягчения. Послеоперационную рану зашивают наглухо. Интактные зубы сохраняют. Лоскут укладывают на место и фиксируют швами.
Назначают антибактериальные, десенсибилизирующие, иммуностимулирующие и общеукрепляющие препараты. Хорошие результаты лечения хронического периостита дает использование электрофореза 1-2% раствора йодида калия. Лечение периостита у людей пожилого возраста мало чем отличается от такового у молодых. Следует обратить внимание лишь на назначение физиотерапевтических процедур. Их необходимо проводить с осторожностью и с учетом сопутствующих заболеваний (гипертонической болезни, атеросклероза и др.).